Болит правый бок при беременности — причины + как облегчить боль | Азбука Родов
В период вынашивания ребёнка женщина испытывает множество разнообразных и новых ощущений, в том числе болезненных. Когда у будущей матери болит правый бок при беременности и эта боль постоянна, оставлять это явление без внимания никак нельзя.
Давайте разберёмся, почему возникаю боли в боку, какие причины вызывают такие симптомы и почему обращение к врачу при постоянном характере болей обязательно.
Какие органы расположены в правой стороне живота
Когда говорят «болит живот» или «колет в боку», то не имеют ввиду какой-то один конкретный орган. Ведь «живот» — это сложная система внутренних органов со своими задачами и функциями.
Что может болеть в правом боку? В диагностике проблемы очень важно понять, где именно локализуется боль.
Для этого поделим условно правую сторону живота на верхнюю и нижнюю половины:
- Вверху находятся: печень, желчные протоки, желчный пузырь, кишечник, желудок и диафрагма, почка, 12-перстная кишка, поджелудочная железа;
- в нижней– мочеточник, фаллопиевы трубы, аппендикс, яичник с придатком, тонкая и толстая кишки;
Беременность приводит к изменениям в работе почти всех органов. Ослабляется их активность, нарушается кровообращение, снижается иммунный статус. Как результат – обострение хронических заболеваний и возникновение новых проблем, которые никогда раньше не волновали женщину.
Ослабляется их активность, нарушается кровообращение, снижается иммунный статус. Как результат – обострение хронических заболеваний и возникновение новых проблем, которые никогда раньше не волновали женщину.
Боль в правом боку: что нужно знать – причины, симптомы и характер болей
Боли в правом боку различаются по характеру и интенсивности. Они бывают колющими, ноющими, тянущими, возникают под ребрами внизу живота на раннем сроке, появляются при мочеиспускании или сразу после еды либо перерывах между приёмами пищи. Иногда боли провоцирует сон на правом боку, ходьба, физическая активность, занятия сексом и другие факторы.
Но определить источник и причину болезненных ощущений по их характеру и интенсивности способен только специалист. И то после тщательного осмотра и диагностических исследований.
Боли в правом боку бывают вызваны как рядом серьёзных причин, так и физиологией.
Рассмотрим наиболее частые причины возникновения болей в правом боку:
- Физиология.
 Боль кратковременная (до 15 минут), слабо выраженная. Как правило, это следствие физического воздействия плода на органы.
Боль кратковременная (до 15 минут), слабо выраженная. Как правило, это следствие физического воздействия плода на органы. - Растяжение матки. Боль локализуется в нижней части, обладает длительным и ноющим характером, усиливается при шевелении малыша. Такая боль возникает в связи с растяжением матки: ребёнок начинает набирать в весе и давит на мышцы.
- Мочеточник. Неприятная боль внизу живота. Возникает из-за надавливания увеличенной в размерах матки на мочеточник. В редких случаях боль вызывает небольшой камень, застрявший на выходе из мочеточника. В таком случае боль интенсивная, находит волнами, отдаёт в пах.
- Внематочная беременность. Симптомы: высокая температура, тошнота и рвота, острая длительная боль, кровотечение. Оплодотворённая яйцеклетка не попадает в матку, а развивается в маточной трубе, которая с увеличением плода разрывается.
- Аппендицит. Боль локализована в конкретном месте (легко указать на неё), она острая, длительная, сопровождается высокой температурой, тошнотой (рвотой), общим тяжелым недомоганием.

- Киста яичника. В случае, когда киста находилась в яичнике ещё до беременности, ноющая боль возникает из-за воздействия растущего плода на нервные рецепторы. Если же происходит разрыв кисты, боль приобретает острый характер. Дополнительные признаки: резкие боли при давлении на живот, болезненные ощущения в области заднего прохода (потуги), кровотечения, потеря сознания.
- Панкреатит. Сильная боль, отдающая в спину, сопровождается тошнотой и обильным потоотделением.
- Гепатит (воспалительный процесс в печени). Помимо боли в правом боку, выделяют такие симптомы, как желтизна кожных покровов и белков глаз, потемнение мочи.
- Цистит и другие воспалительные недуги в мочеполовой системе. Долговременная ноющая боль. Усиливается при мочеиспускании и дефекации.
Также среди причин выделяют: колит, язву желудка и 12-перстной кишки, запоры, геморрой, венерические заболевания.
Боли в боку на разных сроках беременности
Давайте рассмотрим особенности проблемы, возникающей на различных сроках беременности.
1 триместр
В этот период идёт активный рост плода. Беременная часто встречается с различного рода физиологическими болями, так как гормональный фон перестраивается, матка растёт, надавливает на все органы, меняет налаженные годами процессы работы. Главные риски этого периода: самопроизвольный выкидыш и внематочная беременность.
Организм полностью подстраивается под своё новое состояние, происходит гормональная перестройка. Часто женщина страдает токсикозом (общее ослабленное состояние, сонливость, головокружение, нарушение аппетита, тошнота и так далее). Иногда при токсикозе болит правый бок под ребрами или бока болят с двух сторон.
2 триместр
Боли на этом сроке связаны с растяжением связок, поддерживающих матку, значительно увеличивающуюся в размерах. Во 2 триместре важно следить за питанием, так как этот в этот период у беременных часто появляются различные гастрономические желания после токсикоза.
Переедание, тяжёлые продукты, жирная пища – всё это негативно влияет на работу кишечника, что в свою очередь может привести к запорам и возникновению различных видов боли в животе.
Также на этом сроке есть большая вероятность возникновения дискинезии (нарушения моторики) желчных путей. Симптомы: появление боли, чувства тяжести и распирания в правом подреберье. Среди причин часто выделяют: следствие желчнокаменной болезни, психогенные факторы, неправильное питание, гормональный сбой, рост матки и её давление на органы.
3 триместр
В это время дно матки поднимается высоко, что вызывает максимальное давление на окружающие её органы (желудок, диафрагма, желчный пузырь). В результате женщина ощущает дискомфорт и последствия нарушения кровообращения – сердцебиение, учащение пульса, повышение давления.
Также важно учесть, что в этом периоде сильно ощущается любая активность малыша. Если ребёнок упирается в какой-нибудь орган (или резко ударяет), будущая мама ощущает сильную боль.
Характерно, что подобная боль моментально проходит, если поменять положение, тем самым сместить немного ребёнка, избавив орган от чрезмерного надавливания.
Как самостоятельно облегчить боль
Когда возникает боль в правом боку при беременности, важно грамотно оценить симптоматику.
Если боль слабая, ноющая и явно физиологического происхождения, важно успокоиться, удобно прилечь и найти положение, при котором боль уменьшается.
Вспомните, что ели накануне, как давно ходили в последний раз в туалет, что предшествовало появлению болезненных ощущений. Если боль не проходит, обязательно обратитесь за помощью.
Если же она притихла и больше не возвращается, уделите внимание вашему режиму. Больше отдыхайте, гуляйте на свежем воздухе, сбалансируйте питание, подберите продукты, которые не провоцируют запоры. Уменьшите потребление жидкости, носите бандаж. Самое главное – будьте позитивны и спокойны.
Любые лекарства принимайте строго по назначению врача. Не занимайтесь самолечением, будьте осторожны с рецептами народной медицины, особенно внимательно обращайтесь с грелкой, при многих заболеваниях она ухудшает состояние.
Если симптомы указывают на неотложную помощь, то дожидаясь приезда врача, примите максимально удобную позу. Впустите свежий воздух в комнату, выпейте воды, постарайтесь успокоиться и не паниковать. Это важно не только для вас, но и для малыша, который ощущает любые мамины волнения.
Когда боль в боку считается нормой, а когда — нет
Любая боль – сигнал организма о неполадках. Но иногда это лишь указание, что необходимо что-то поменять: например, позу, неудобную одежду или режим питания. Зачастую боль в правом боку у беременных обусловлена естественными причинами – ростом матки и нейрогормональными изменениями.
Важно, чтобы болевые ощущения не были интенсивными, постоянными и не сопровождались дополнительными опасными симптомами. Допустимыми считаются боли, которые длятся не более нескольких минут и не повторяются, либо боли, которые отпускают после того, как беременная приляжет или сходит в туалет.
Наиболее насыщенный в плане физиологических болей третий триместр, потому что плод достигает максимальных размеров и его давление на органы слишком велико.
Незамедлительная медицинская помощь нужна в следующих случаях:
- есть вагинальные или ректальные кровотечения;
- режет в боку, невыносимая боль без остановки или наплывами длится более 30 минут;
- есть температура, сыпь, повышенное потоотделение или учащённое сердцебиение;
- ноющая боль длится больше 48 часов и не утихает;
- есть тошнота и рвота;
- боль имеет острый приступообразный и спазматический характер.
Помните, что поставить корректный диагноз без медицинского образования крайне сложно. Причины и симптомы важно знать не для самолечения, а чтоб вовремя обратиться за помощью в случае реальной опасности.
Видео комментарий от специалиста:
Заключение
Беременность – естественное физиологическое состояние женщины. Организм меняется и подстраивается под функцию деторождения. Естественно, возможны какие-то неприятные ощущения, даже боли.
Важно всегда сохранять спокойствие и своевременно обращаться к врачу, если болевая симптоматика выходит за рамки нормы.
◄◄ Поставьте лайк и поделитесь ей в соцсетях
Колющая боль в правом боку при беременности
Колющая боль в правом боку при беременности
Если при беременности болит правый бок, то далеко не всегда причина этого присутствие акушерской патологии. Боль в животе при беременности возможна и у здоровой женщины, поскольку в ее теле происходят естественные процессы, провоцирующие ее.
Однако болеть живот справа может и в результате развития патологий, вызванных нарушением работы пищеварительной или выделительной системы, при угрозе выкидыша.
Когда боли в животе не опасны
Причины естественных болей внизу живота:
- оплодотворенная яйцеклетка, прикрепляясь к матке справа, способна вызвать несильную схваткообразную боль в нижней части живота с этой же стороны;
- за время беременности матка увеличивается в 25 раз и, конечно, происходит растяжение удерживающих ее связок и мышц. При напряжении беременная ощущает болезненность, особенно с той стороны, где находится эмбрион;
- после 20 недели ребенок начинает шевелиться, при этом он может задеть внутренние органы, что вызовет болезненные ощущения.

Причины, по которым возникают эти боли, совершенно естественные, они не приводят к серьезным нарушениям функций организма и не влияют на ребенка.
Почему беременные испытывают боль в животе
С началом беременности начинают синтезироваться гормоны, которые изменяют работу почти всех систем организма. Пищеварительная, нервная, сердечно-сосудистая система подвергается наибольшим изменениям.
Это приводит к рецидиву хронических патологий, которые могут проявляться болью в правом подреберье. Болевой синдром возможен при повышенном газообразовании или запоре, что связывают с изменением рациона.
На раннем сроке наибольший риск развития акушерских патологий
К третьему месяцу беременности матка увеличивается и растягивается, заставляя изменить свое местоположение органы малого таза (мочевой пузырь, мочеточник, кишечник). При давлении на кишечник нарушается его моторика и затрудняется эвакуация каловых масс, что приводит к возникновению запоров. Сдавливание мочеточника вызывает задержку мочи в почках.
Сдавливание мочеточника вызывает задержку мочи в почках.
После 6 месяца гестации матка уже давит и на желудок, поджелудочную железу, желчный пузырь, диафрагму, что нарушает в них кровообращение. Если есть предрасположенность к каким-либо заболеваниям, то это ускоряет их развитие. После 20 недели беременности женщина уже ощущает шевеление ребенка, иногда удары приходятся на внутренние органы, что вызывает острые непродолжительные боли.
На органы брюшной полости оказывается не только механическое воздействие. Во время беременности выделяются гормоны, которые заставляют мышечные ткани расслабляться. Это необходимо чтоб матка могла увеличиваться. Вместе с тем отмечается и атония других органов (например, кишечника или сфинктера), что может спровоцировать развитие патологических процессов.
При беременности общий иммунитет снижается, резко меняется гормональный фон, двигательная активность уменьшается, увеличивается количество циркулирующей крови, что повышает нагрузку на сердечно-сосудистую систему и печень. Все эти изменения провоцируют рецидивы хронических заболеваний или ускоряют их развитие в случае предрасположенности к ним.
Все эти изменения провоцируют рецидивы хронических заболеваний или ускоряют их развитие в случае предрасположенности к ним.
Боль, как правило, локализуется в том же месте, где расположен орган ее вызывающий, но бывает, что она иррадиирующая и ощущается под лопаткой, в пояснице, в районе сердца, в промежности. В этом случае потребуется выявить все симптомы патологии (иногда тошнота, боли в спине и частое мочеиспускание не воспринимаются пациентками как признаки заболевания) и провести тщательное обследование.
Снизу справа в животе находятся маточные трубы, мочеточник, аппендикс, а печень, желчный пузырь, поджелудочная железа, кишечник расположены немного выше. Если срок беременности не большой, то, вероятно, что боль признак внематочной беременности, выкидыша или осложнений, возникших из-за венерических болезней.
По характеру и локализации боли можно предположить, какие внутренние органы перестали выполнять свои функции. Но прежде чем проводить терапию, требуется подтвердить диагноз с помощью объективных исследований.
Заболевания, вызывающие боль в животе
Болит сильно живот справа, если есть следующие патологии:
- прикрепление эмбриона к правой фаллопиевой трубе;
- аппендицит;
- воспаление печени;
- движение камней, почечная колика;
- разрыв кисты;
- инфекционные заболевания.
Во время беременности чаще всего патологические боли в животе справой стороны возникают при заболеваниях печени, нарушении пищеварительной функции, а также из-за развития аппендицита. Если знать, как проявляется патология, то можно облегчить свое состояние и не допустить развития осложнений.
Заболевания печени
При беременности увеличивается количество циркулирующей крови примерно на 1,5 литра, что увеличивает нагрузку на печень. Орган не только обезвреживает кровь от токсинов, поступивших извне, но и очищает ее от лишних гормонов, витаминов, медиаторов.
Поскольку иммунитет ослаблен и возникают рецидивы хронических заболеваний, то женщина вынуждена проходить медикаментозную терапию. Если печень длительно работает в стрессовом режиме, то она может перестать справляться со своей функцией, а это скажется на желчном пузыре и кишечнике.
Если печень длительно работает в стрессовом режиме, то она может перестать справляться со своей функцией, а это скажется на желчном пузыре и кишечнике.
Иногда у беременных женщин с жалобой на боли в правом боку диагностируется вирусный гепатит. Это связано с тем, что из-за снижения иммунитета активировался «дремавший» вирус или же женщина заражается им уже будучи в положении. Гепатит В или С может находиться в организме годами и никак не проявлять себя, беременность же становится своего рода катализатором.
При гепатите А у беременных иногда развивается состояние, которое схоже с токсикозом, поэтому он может некоторое время игнорироваться пациенткой
Гепатит А не представляет угрозы ни для матери, ни для плода. Он распространяется через зараженные продукты или воду. Вирус попадает в кишечник, размножается, а затем с кровью переносится в печень. Гепатит А не остается незамеченным иммунными клетками, поэтому спустя некоторое время наступает полное выздоровление.
Симптомы заболевания:
- тошнота, рвота;
- слабость;
- субфебрильная температура;
- заложенность носа, боль в горле;
- отсутствие аппетита;
- пожелтение склеры, ладоней;
- изменение цвета мочи и кала.

Инкубационный период гепатита В 3-4 месяца, это значит, что первые симптомы, если они и возникнут, то появятся только спустя 90 дней после заражения. Проникает инфекция в организм через биологические жидкости (сперму, кровь).
Признаки заболевания неспецифичны (тошнота, рвота, желтуха, боль в правом боку под ребрами, раздражительность, зуд). Беременные переносят гепатит значительно сложнее. При тяжелой форме заболевания может развиться печеночная недостаточность, при которой ощущается очень сильная боль в животе, пояснице и правом подреберье.
Может быть вызвано воспаление печени не только вирусом, но и медикаментозной терапией
Заболевания органов пищеварения
Если болит справа внизу живота при беременности, то это позволяет предположить, что развилось воспаление поджелудочной железы либо желчнокаменная болезнь. При этом ощущаются схваткообразные боли, которые распространяются к позвоночнику и сопровождаются рвотными позывами, диареей.
Чтобы несколько уменьшить боль до приезда скорой помощи рекомендуется принять сидячее положение, при котором малыш не будет сдавливать поджелудочную железу.
Застой желчи происходит из-за расслабления тканей органа (виноват все тот же прогестерон). Боли ощущаются в правом подреберье, распространяются под правую лопатку, в правое плечо и ключицу, также возникает тошнота, рвота, изжога, отрыжка.
Во время беременности повышается вероятность формирования камней в почках, желчном пузыре. Это связано с изменением гормонального фона, нарушением водно-солевого обмена.
Камни в желчном пузыре препятствуют своевременному оттоку секрета и вызывают боль с правой стороны живота, она отдает в плечо, лопатку, шею. На развитие болезни указывает горечь во рту, тошнота, поносы сменяющие запоры. При выходе камней возникает сильная колющая боль.
Боли с правой стороны живота, появляющиеся до или после еды, говорят о нарушении работы органов пищеварения. Если есть язва двенадцатиперстной кишки, то отмечаются боли уже спустя три часа после трапезы, так называемые голодные боли. Тяжесть и дискомфорт ощущается после жареных или жирных блюд при застое желчи, холангите, холецистите.
Во время беременности изменяются и вкусовые пристрастия. Женщина начинает есть в больших количествах некоторые продукты или же употребляет несочетающуюся между собой еду. Это может привести к несварению желудка и вызвать боль в животе.
Воспаление аппендикса
Не исключено, что боли внизу живота справа при беременности возникли из-за воспаления аппендикса. Острый аппендицит развивается достаточно быстро и если не обратиться к врачам, то в течение 72 часов возможен его разрыв и в брюшной полости окажутся гнойные массы, что угрожает жизни не только ребенка, но и матери. У беременных воспаление червеобразного отростка развивается достаточно часто.
Выделяют два предрасполагающих фактора:
- в результате смещения матки слепая кишка изменяет свое местоположение, что может приводить к нарушению кровообращения отростка. Это провоцирует отек и воспаление аппендикса;
- прогестерон («гормон беременности») влияет на гладкую мускулатуру кишечника, из-за чего и возникает нарушение перистальтики и застой каловых масс.
 Это может привести к закупорке просвета между червеобразным отростком и слепой кишкой, нарушению кровообращения и воспалению.
Это может привести к закупорке просвета между червеобразным отростком и слепой кишкой, нарушению кровообращения и воспалению.
В первые часы болезни боль ощущается по всему животу, затем она локализуется в районе аппендикса, то есть в правой подвздошной области. От расположения отростка зависит клиника. Так, если отросток находится вверху, под печенью, то появляются симптомы характерные для гастрита, а если возле мочевого пузыря, то наблюдаются признаки цистита.
Чем сильнее матка давит на аппендикс, тем больше будет ощущаться дискомфорт, поэтому беременная принимает вынужденное положение, чтоб облегчить свое состояние. Помимо острой боли, в животе возникает рвота, расстройство пищеварения, тошнота, может подняться температура.
Диагностика аппендицита у беременных несколько затруднена, поскольку при ультразвуковом исследовании не всегда можно увидеть червеобразный отросток
Для подтверждения диагноза проводится лапароскопия. Удаляется аппендицит во время полосной операции или при лапароскопии. Прием антибиотиков в послеоперационный период обязателен, поскольку это снижает риск развития инфекции.
Прием антибиотиков в послеоперационный период обязателен, поскольку это снижает риск развития инфекции.
Кроме того, беременной назначается специальная диета и постельный режим, а после выписки из больницы ее ставят на учет, поскольку увеличивается вероятность преждевременных родов или выкидыша. Патологий пищеварительной системы, которые способны вызвать боль справой стороны живота, значительно больше, мы указали лишь самые распространенные.
Что делать, если болит живот?
Чтобы понять, что вызывает болевой синдром, женщине рекомендуется прилечь. Если симптом из-за роста матки или шевеления плода, то боль утихнет. Не стоит волноваться, если боль появляется периодически, она не сильно выражена и при этом нет никаких других признаков патологии (жара, рвоты, нарушения стула, частого мочеиспускания, желтушности, тяжести после еды).
Чем больше срок беременности, тем чаще появляются физиологические боли, возникающие из-за давления матки на органы и растяжением ее мышц.
Если ребенок задел печень, то боль появляется тупая, ноющая и продолжается не дольше 15 минут. Чтобы она быстрее прошла, рекомендуется лежа на спине делать глубокие вдохи. Резкая продолжительная боль внизу живота справа указывает на серьезное заболевание.
При аппендиците или апоплексии (разрыве кисты) ощущается острая боль и заставляет принять вынужденное положение тела, а при воспалении органов малого таза боль ноющая, терпимая. В любом случае, если у беременной возникли боли в правом боку, которые не проходят дольше получаса, то нужно обратиться за медицинской помощью и выяснить причину их возникновения.
При подозрении на аппендицит не рекомендуется принимать обезболивающие лекарства, поскольку это сгладит симптоматику и врач не сможет быстро установить причину болей.
Нельзя прикладывать к животу грелку, так как при воспалении это только ускорит развитие инфекции. Даже если болит несильно низ живота, то об этом должен знать наблюдающий беременность акушер.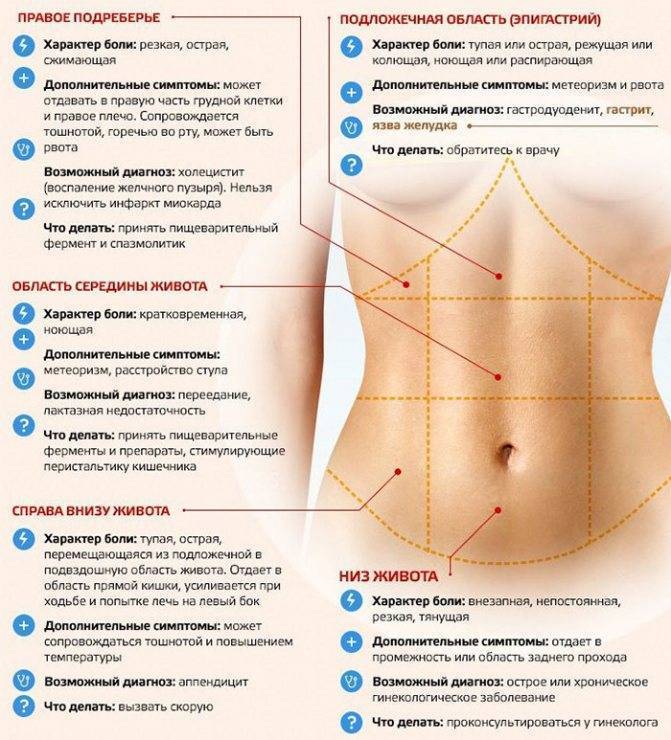 Только врач сможет определить, почему появился симптом и подскажет как его устранить.
Только врач сможет определить, почему появился симптом и подскажет как его устранить.
Источник: https://vrbiz.ru/diagnostika/boli-vnizu-zhivota-sprava-beremennosti
Организм женщины во время беременности испытывает различные изменения, которые зачастую имеют довольно неприятный характер. Появляются боли в некоторых участках тела, в том числе и в животе. Это не приносит ничего, кроме повышенной тревожности о своем здоровье и состоянии будущего малыша. Но в ряде случаев подобные переживания совершенно беспочвенны, поскольку симптомы имеют вполне нормальное происхождение во время вынашивания ребенка.
Довольно часто женщины жалуются на боль в правом боку при беременности или в другой области живота. Но когда такой симптом нельзя объяснить физиологическими процессами, нужно искать другую причину. В таких ситуациях следует рассматривать заболевания, способные проявиться подобным образом. Только врач сможет установить, почему колет в боку и что делать для устранения боли в животе.
Неприятные ощущения в различных участках живота являются частой жалобой у женщин на приеме врача.
ПричиныЕсли покалывает в боковых отделах живота, то нужно довериться врачу в поиске причин такого явления. Чтобы сделать диагностический поиск наиболее достоверным, следует использовать все допустимые во время беременности методики. Это главная задача на первичном этапе оказания медицинской помощи, поэтому ей стоит уделить повышенное внимание.
Существуют различные состояния, при которых возникают боли в боку на различных сроках беременности. К ним относят:
- Физиологические процессы.
- Внематочная беременность.
- Гинекологическая патология.
- Заболевания органов пищеварения.
- Болезни почек.
- Аппендицит.
- Инфекционная патология.
- Остеохондроз.
Чтобы разобраться в таком разнообразии факторов, необходимо учитывать все риски, существующие у беременной. Правильно собранный анамнез болезни с упором на обстоятельства возникновения боли, поможет установить ее причину.
Необходимо ответственно отнестись к появлению дискомфорта в боковых отделах живота, поскольку за этим могут скрываться не только физиологические изменения во время беременности.
СимптомыКогда говорят о болевых ощущениях со стороны живота, необходимо в первую очередь понять, где колет и как, а также что сопровождает такие признаки. Поэтому следует детализировать жалобы, установив их характеристики:
- По виду: колющие, режущие, тянущие или ноющие.
- По локализации: справа или слева, внизу или вверху.
- По частоте: периодические или постоянные.
Также нужно учесть и другие симптомы, которые обязательно будут присутствовать в клинической картине патологии.
Физиологические процессыВ организме женщины с наступлением беременности отмечается повышение содержания гормона прогестерона. Он способствует не только сохранению ребенка, но и расслаблению мышечных волокон кишечника. Из-за этого наблюдается замедление его перистальтики и усиленное газообразование, что вызывает растяжение стенки и раздражение рецепторов с появлением боли.
Из-за этого наблюдается замедление его перистальтики и усиленное газообразование, что вызывает растяжение стенки и раздражение рецепторов с появлением боли.
Интенсивный рост матки уже со второго триместра приводит к оттеснению и сдавливанию окружающих органов: мочевого пузыря, кишечника, желудка, почек. Все это в комплексе вызывает нарушения в их работе, что может проявиться и болевыми ощущениями. Кроме того, увеличенная матка растягивает внутренние связки брюшной полости и таза, что также немаловажно в происхождении симптомов.
Внематочная беременностьЕсли болит правый бок при беременности на ранних сроках, особенно в первые недели, то подобное явление может быть связано с неправильным расположением плодного яйца. Чаще всего оно может имплантироваться в трубе. Тогда говорят о внематочной беременности. Такая ситуация предполагает появление следующих симптомов:
- Ноющей или резкой боли внизу живота.
- Коричневыми выделениями из влагалища.

- Болезненности при пальпации.
Если плодное яйцо продолжает расти дальше, то стенка трубы не выдерживает и разрывается. В этом случае наблюдается острая ситуация, когда развивается внутреннее кровотечение.
Внематочная беременность требует экстренной помощи, поскольку может представлять реальную угрозу для жизни.
Гинекологическая патологияДругая ситуация, когда могут наблюдаться боли внизу живота – это патология яичников. Чаще всего встречаются кисты или другие опухолевые образования. Если они достигают внушительных размеров, то могут сдавливать нервные окончания и вызывать тупую ноющую боль. Некоторые кисты способны увеличиваться именно во время беременности, поэтому нужно иметь в виду и такое заболевание.
Особенно актуальным становится вопрос о разрыве кисты или апоплексии яичника. Такая ситуация относится к разряду неотложных состояний на ранних сроках беременности. Тогда появляются следующие признаки:
- Острая боль внизу живота.

- Ложные позывы в туалет.
- Локальное напряжение мышц.
- Положительные симптомы раздражения брюшины.
- Снижение артериального давления.
- Головокружение.
- Бледность кожи.
Если вовремя не оказать помощь, то ситуация может закончиться перитонитом и геморрагическим шоком.
Заболевания органов пищеваренияБоли в боковых отделах живота часто сопровождают заболевания пищеварительной системы. К подобным болезням можно отнести следующие: гепатит, холецистит, панкреатит, колит. Если боли локализуются справа под ребрами, то можно говорить о поражении печени или желчного пузыря. Тогда покалывание или тупая боль сопровождается следующими признаками:
- Снижение аппетита.
- Ощущение горечи во рту.
- Тошнота.
- Отрыжка.
- Желтуха.
- Метеоризм.
Когда болит левый бок при беременности, то можно подумать и о панкреатите, особенно если ощущения приобретают опоясывающий характер./464678455-56a7702b3df78cf77295f475.jpg) Колит сопровождается покалыванием в различных отделах живота, в том числе и под ребрами, а также нарушением стула (запор или понос).
Колит сопровождается покалыванием в различных отделах живота, в том числе и под ребрами, а также нарушением стула (запор или понос).
Болезни пищеварительной системы вносят существенный вклад в формирование боли в боковых отделах живота.
Болезни почекВо время беременности часто нарушается функция почек, что проявляется обострением хронического пиелонефрита. В таком случае характерно появление следующих симптомов:
- Боли в пояснице, как правило, односторонние – чаще справа.
- Учащение мочеиспускания.
- Повышение температуры.
- Изменение цвета мочи (мутность).
Нередко у женщин можно выявить мочекаменную болезнь, одним из проявлений которой считается почечная колика. В этом случае резкие и интенсивные боли отдают в низ живота, половые органы, спину.
АппендицитЕсли болит правый бок при беременности, то нельзя исключать и аппендицит. Эта острая хирургическая патология, которая может быть опасна своими осложнениями. Как правило, болезнь проявляется такими признаками:
Как правило, болезнь проявляется такими признаками:
- Ноющая боль в животе справа.
- Локальное напряжение мышц.
- Положительные симптомы напряжения брюшины.
- Нарушение общего состояния: слабость, субфебрильная температура.
У женщин при беременности часто встречается ретроградное расположение аппендикса, когда болевой синдром локализуется в подреберье или спине.
Боли в правых отделах живота нужно обязательно дифференцировать с аппендицитом.
ЛечениеПосле установления диагноза необходимо сразу начинать лечение, чтобы избежать опасных осложнений. Не стоит надеяться на одну лишь симптоматическую терапию – необходимо всестороннее воздействие на патологический процесс, используя патогенетические и этиотропные средства. Комплексное лечение включает консервативные и хирургические методы, которые применяются исходя из клинической ситуации.
Консервативные методы
В основе традиционного лечения лежит медикаментозная коррекция патологических нарушений. При этом нужно обеспечить абсолютную безопасность для плода и организма будущей матери. Поэтому все лекарства назначаются только врачом и в соответствии с рекомендациями по лечению заболеваний во время беременности. В зависимости от показаний, могут использоваться следующие препараты:
При этом нужно обеспечить абсолютную безопасность для плода и организма будущей матери. Поэтому все лекарства назначаются только врачом и в соответствии с рекомендациями по лечению заболеваний во время беременности. В зависимости от показаний, могут использоваться следующие препараты:
- Спазмолитики.
- Кровоостанавливающие.
- Антибиотики.
- Антисекреторные.
- Адсорбенты.
- «Пеногасители».
- Прокинетики.
- Ферменты.
- Фитопрепараты.
Какой именно препарат назначить, указав дозировку и курс приема, подскажет специалист. Самостоятельно принимать лекарства во время беременности опасно – можно получить эффект, прямо противоположный ожидаемому.
Кроме того, большое значение отводится диетическим рекомендациям, которые помогут в лечении и станут хорошим профилактическим средством. Женщина должна следовать таким правилам рационального питания при беременности:
- Адекватность и разнообразие рациона.
- Пить достаточное количество жидкости.

- Исключить жирные, жареные, копченые блюда.
- Ограничить соления и сдобную выпечку.
- Употреблять продукты в запеченном, отварном или тушеном виде.
- Минимизировать потребление капусты, бобовых, цельного молока.
- Отказаться от приема алкоголя и курения.
Улучшить пищеварение помогают ежедневные прогулки на открытом воздухе, достаточная двигательная активность. Можно заниматься плаванием и гимнастикой для беременных.
Хирургические методы
В некоторых случаях не обойтись без оперативного вмешательства. В основном это касается ситуаций, объединенных в понятие «острый живот». Исходя из вида патологии и ее осложнений, могут рассматриваться к применению следующие виды операций:
- Из открытого доступа – при аппендиците, апоплексии яичника, перитоните, внутреннем кровотечении.
- Лапароскопические – при внематочной беременности, кистах яичников.
- Эндоскопические – при почечной колике.
В любом случае нужно сделать все, чтобы устранить причину острого процесса. После хирургического вмешательства потребуется курс медикаментозной терапии. Для уменьшения риска образования спаек, в плане реабилитации показаны физиопроцедуры: электрофорез, УВЧ-терапия, бальнеотерапия.
После хирургического вмешательства потребуется курс медикаментозной терапии. Для уменьшения риска образования спаек, в плане реабилитации показаны физиопроцедуры: электрофорез, УВЧ-терапия, бальнеотерапия.
Устранение болей в животе начинается с ранней диагностики, которая открывает перед врачами возможность применения лечебных средств. Если собственное состояние внушает опасения, женщине следует вовремя обращаться к врачу.
Источник: https://flovit.ru/beremennost/boli/bol-v-pravom-boku-pri-beremennosti.html
Причины и характер болей в правой стороне животаЖивот условно делится на 4 сегмента, в каждом из которых расположены определенные органы. Для определения причины болезненности нужно четко понять локализацию болей, их характер и частоту возникновения.
В правом верхнем сегменте находятся:
- печень;
- желчевыводящие пути;
- желчный пузырь;
- антральный (пилорический) отдел желудка;
- головка и часть тела поджелудочной железы;
- 12-перстная кишка;
- часть тонкого и толстого кишечника;
- правая почка.

Во время беременности происходит снижение активности внутренних органов, нарушается их кровоснабжение и нормальное функционирование, ослабляется иммунитет. Это приводит не только к появлению новых болезней, но и к обострению хронических. Воспаление вышеперечисленных органов сопровождается болью справа разной интенсивности.
В правом нижнем сегменте расположены:
- правый яичник с придатком;
- маточная труба;
- часть мочевого пузыря и матки;
- мочеточник;
- аппендикс;
- тонкая, толстая кишка.
Причиной болей в правом боку снизу при беременности может быть воспаление одного из органов малого таза либо аппендицит. Не стоит забывать, что растущий плод давит на близлежащие к матке органы, вызывая нарушение функционирования, заставляя работать их с повышенной нагрузкой.
Установить точную причину болей в правом боку при беременности может только квалифицированный врач после физикального обследования и комплексной диагностики. Самой женщине нужно лишь понаблюдать за собой: запомнить время и частоту появления болевого синдрома, разобраться с характером боли. Самостоятельное лечение категорически запрещено, так как это может обернуться непоправимыми последствиями как для плода, так и для будущей матери.
Самой женщине нужно лишь понаблюдать за собой: запомнить время и частоту появления болевого синдрома, разобраться с характером боли. Самостоятельное лечение категорически запрещено, так как это может обернуться непоправимыми последствиями как для плода, так и для будущей матери.
Наиболее распространенные причины боли в правой стороне живота во время вынашивания ребенка:
- Внематочная беременность. Появление невыносимых режущих болей на ранних сроках гестации может быть симптомом внематочной беременности. Если плодное яйцо закрепилось в фаллопиевой трубе, и женщина об этом не знает, то на 3-6 неделе от оплодотворения труба начинает растягиваться, провоцируя тянущую боль в правом боку внизу живота. С этого момента возможны 2 варианта развития событий: трубный аборт, который сопровождается болями схваткообразного характера и умеренными кровянистыми выделениями, и разрыв маточной трубы с сильным внутренним кровотечением и внезапными острыми болями в паховой области. Подробнее о внематочной беременности→
- Аппендицит.
 Воспаление аппендикса сопровождается постоянной ноющей либо острой болью в правой подвздошно-паховой области, повышением температуры тела, тошнотой или рвотой. Подробнее об аппендиците при беременности→
Воспаление аппендикса сопровождается постоянной ноющей либо острой болью в правой подвздошно-паховой области, повышением температуры тела, тошнотой или рвотой. Подробнее об аппендиците при беременности→ - Холецистит, холангит. Воспаленные желчные протоки и пузырь приводят к болям в правом подреберье различной интенсивности и характера: от тупых до резких приступообразных.
- Обострение панкреатита. Резкая боль в правом боку при беременности может возникнуть на фоне воспаления поджелудочной железы. Причем боли часто бывают опоясывающие с иррадиацией в спину. Сопутствующие признаки: жидкий стул, рвота, другие диспепсические явления.
- Желчекаменная болезнь. Камни в желчном пузыре сами по себе нарушают своевременный отток желчи, а во время беременности ситуация осложняется давлением на пузырь увеличивающейся матки. Это провоцирует приступ болезни, сопровождающийся спастическими болями в верхней половине правого подреберья, горечью во рту, тошнотой, чередованием запоров с поносом.

- Разрыв кисты правого яичника. Местом локализации боли при кисте желтого тела правого яичника является соответствующая сторона низа живота. Характер болей варьируется от умеренных тянущих или тупых до внезапных острых при разрыве кисты.
- Проблемы с органами мочевыделительной системы. Тянущая боль внизу живота при беременности с учащенным болезненным мочеиспусканием характерна для цистита. При почечной колике болит спина в районе поясницы.
Боли в правой стороне живота, возникающие после или до приема пищи, как правило, свидетельствуют о проблемах с органами пищеварения. При язве 12-перстной кишки боль возникает спустя примерно 3 часа после еды либо ночью (голодные боли). После употребления жареного или жирного дискомфорт и болевой синдром в верхнем правом сегменте живота появляются при дискинезии желчевыводящих протоков, холангите, холецистите.
Среди других причины выделяют:
- запоры;
- колит;
- дисбактериоз;
- жировой гепатоз;
- геморрой;
- венерические заболевания.

«Живот» — это единая сложная система, включающая органы и соединяющие их структуры. Человеку без медицинского образования сложно понять, какой именно орган вызвал болевые ощущения, поэтому когда болит живот, в первую очередь пациент характеризует боль по месту локализации. Врачу говорится о том, что болит правый или левый бок, низ живота, чувствуется боль в районе пупка и т.д. И только потом выясняется, что именно беспокоит и по какой причине.
Чтобы понять, что именно может болеть с правой стороны при беременности, давайте попробуем заглянуть внутрь живота беременной женщины. Для этого поделим условно правую сторону живота на верхнюю и нижнюю части.
- В верхней находятся печень, желчевыводящие пути, желчный пузырь, части кишечника, желудка и диафрагмы, почка, двенадцатиперстная кишка.
- В нижней – мочеточник, фаллопиевы трубы, аппендикс, яичник с придатком, тонкая и толстая кишки.
Беременность создает высокую нагрузку на весь организм и органы малого таза в особенности. Это приводит к тому, что функции многих органов поддаются изменениям. Под растущим весом плода и околоплодных вод, они смещаются, сдавливаются, ослабляется их активность, нарушается кровообращение.
Это приводит к тому, что функции многих органов поддаются изменениям. Под растущим весом плода и околоплодных вод, они смещаются, сдавливаются, ослабляется их активность, нарушается кровообращение.
Ослабление иммунитета и изменение гормонального фона дают зеленый свет развитию спящих и обострению хронических инфекций. Как результат — возобновление старых и возникновение новых проблем, которые никогда раньше не волновали женщину.
Следовательно болеть в правом боку при беременности может любой из вышеперечисленных органов, насколько это опасно, зависит от причин возникновения боли.
Любой дискомфорт, возникающий при вынашивании малыша, вызывает беспокойство. Важно уметь разбираться, когда его появление связано с естественными физиологическими процессами, развивающимися под действием гормонов, и когда с патологическими состояниями, представляющими угрозу жизни матери и плода.
Пока женщина не забеременела, матка ее весит всего 50 грамм и имеет маленькие размеры. Анатомически она защищена костями малого таза, крепится к ним при помощи связок. После того как плодное яйцо прикрепляется, матка начинает расти, тяжелеть. Мышцы, удерживающие ее, под действием гормонов растягиваются.
После того как плодное яйцо прикрепляется, матка начинает расти, тяжелеть. Мышцы, удерживающие ее, под действием гормонов растягиваются.
В первом триместре у многих возникает сильный токсикоз. Его начало совпадает с пиком формирования ХГЧ – гормона плаценты, нового органа, на появление которого бурно реагирует нервная система. Она активизирует процессы, рождающие приступы тошноты и рвоты. Регулярные позывы приводят пищеварение к стрессу.
В первые месяцы беременности заметно повышается уровень прогестерона. Он расслабляет мышцы гладкой мускулатуры и не позволяет матке отторгнуть плодное яйцо. Из-за увеличения гормона возникают трудности с опорожнением кишечника. Перистальтика ослабевает, каловые массы дольше задерживаются в тракте, твердеют, а потом гниют.
Второй триместрМатка еще больше увеличивается в размерах. При правильном предлежании плод спинкой упирается в одну стенку матки. Если он располагается с правой стороны, тянет правый бок внизу живота, если малыш устраивается с левой стороны, дискомфорт перемещается туда. Усиление давления на одном участке увеличивает нагрузку на связки. Такая боль безопасна для беременных женщин, когда матка спокойна и не напряжена.
Усиление давления на одном участке увеличивает нагрузку на связки. Такая боль безопасна для беременных женщин, когда матка спокойна и не напряжена.
Если живот становится твердым, как камень, нужно обязательно показаться акушеру-гинекологу. Такой симптом свидетельствует о гипертонусе матки. Он опасен для развивающегося плода: из-за напряженного состояния детородного органа уменьшается приток кислорода и питательных веществ. Недополучая нужные компоненты, малыш плохо набирает в весе и отстает в развитии.
Третий триместрДавление матки на внутренние органы усиливается, при неправильном положении тела нагрузка на них становится максимально критичной. У некоторых женщин в связи с этим развивается цистит и пиелонефрит. В патологический процесс часто вовлекаются органы мочеполовой системы, расположенные с правой стороны. Это обусловлено описанными анатомическими и физиологическими процессами. Матка придавливает мочеточник и затрудняет отток мочи из почек.
Застойные явления формируют благоприятную среду для размножения болезнетворных бактерий.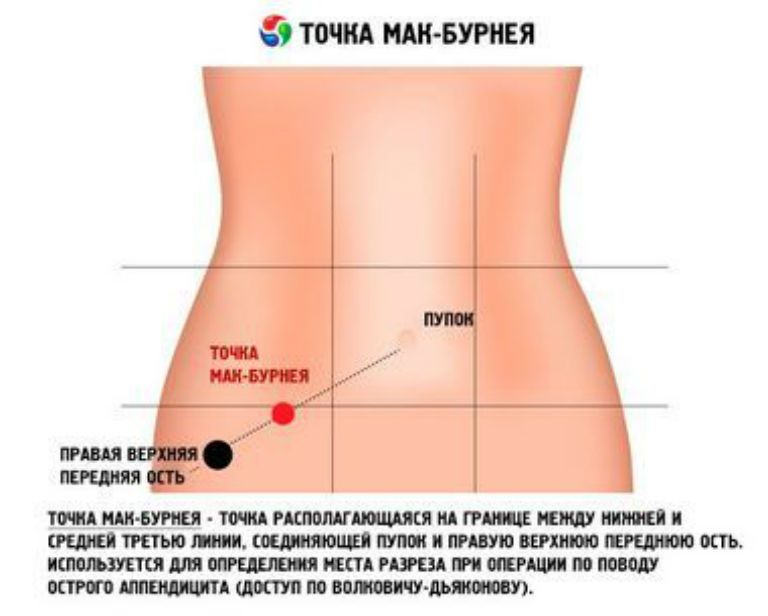 Их жизнедеятельность провоцирует воспаления. Инфекция распространяется восходящим путем, поэтому в таких ситуациях нередко развивается одновременно цистит и пиелонефрит. Если подобные процессы локализуются с правой стороны, появляется односторонняя ноющая боль.
Их жизнедеятельность провоцирует воспаления. Инфекция распространяется восходящим путем, поэтому в таких ситуациях нередко развивается одновременно цистит и пиелонефрит. Если подобные процессы локализуются с правой стороны, появляется односторонняя ноющая боль.
Если болит правый бок при беременности, то это может быть связано как с патологическими, так и с физиологическими провокаторами. В первом случае появление такого клинического признака связано с внутренними органами, расположенными в этой области, реже – с другими сегментами, но при этом врачи говорят о протекании отражающей боли.
Со стороны правого бока находятся такие внутренние органы:
- печень;
- правое легкое;
- червеобразный отросток;
- правую часть диафрагмы;
- правый надпочечник и почку;
- некоторые отделы желудка и ДПК;
- желчный пузырь;
- желчевыводящие протоки.
Отраженная боль у беременной является такой, если связана с:
- сердцем;
- легкими;
- поджелудочной железой;
- органами женской половой системы;
- позвоночником.

Здоровая почка и пораженная пиелонефритом
Более редкие причины того, что появляется ноющая боль в правом боку при беременности, представлены:
- пневмонией и плевритом;
- абдоминальной формой инфаркта миокарда;
- почечными коликами;
- миозитом и бурситом;
- опоясывающим лишаем;
- жировым гепатозом печени;
- уретритом и лимфаденитом;
- воспалением или закупоркой мочеточника;
- патологиями органов малого таза.
Провокаторы болей в правом боку во время беременности также могут включать в себя:
- преждевременное отслоение плаценты;
- внематочную беременность;
- молочницу;
- перекрут кисты или апоплексию правого яичника;
- эндометриоз;
- сальпингит;
- самопроизвольный выкидыш;
- острый или хронический аднексит;
- преждевременное начало родовой деятельности.
В процессе установления правильного диагноза клиницисты учитывают дополнительный очаг болевых ощущений. Например, если при беременности болит правый бок со спины, то это может указывать на:
Например, если при беременности болит правый бок со спины, то это может указывать на:
- мочекаменную болезнь;
- пиелонефрит;
- межреберную невралгию;
- широкий спектр травм;
- резкую смену положения тела.
В тех ситуациях, когда женщина ощущает болевой синдром на уровне талии, источником может служить:
- нерациональное питание;
- дисбактериоз;
- цистит;
- болезни со стороны мочеполовой системы и позвоночника;
- дорсопатия;
- протрузия.
В то же время, когда при беременности болит правый бок внизу живота, это может быть следствием:
- непроходимости кишечника;
- внутреннего кровотечения;
- внематочной беременности;
- протекания воспалительного процесса в червеобразном придатке слепой кишки;
- заболеваний органов малого таза;
- желчнокаменной болезни.
Если у представительницы женского пола в период вынашивания ребенка болит правый бок при ходьбе, это может быть следствием:
- аппендицита;
- проникновения в организм гельминтов или простейших микроорганизмов;
- межреберной невралгии;
- остеохондроза поясничной или грудной зоны позвоночника;
- радикулита.

Когда возникли болевые ощущения в правом боку в нижнем отделе на глубоком вдохе, это может быть признаком:
- плеврита;
- воспаления легких;
- почечной колики;
- перикардита;
- тромбоэмболии легочной артерии;
- перелома ребер;
- воспалительного поражения межреберных мышц.
Также стоит учитывать, что боль в правом боку у беременных могут вызвать ситуации, не связанные с протеканием ни одного из вышеуказанных заболеваний. Такие факторы называются физиологическими источниками и включают в себя:
- влияние на организм холодных температур на протяжении длительного времени;
- изменение гормонального фона;
- активный внутриутробный рост плода и увеличение размеров матки, что приводит к смещению и сдавливанию внутренних органов;
- нерациональное питание;
- пристрастие будущей матери к вредным привычкам;
- чрезмерную физическую активность;
- резкую смену положения туловища.
Независимо от этиологического фактора беременным женщинам не стоит игнорировать подобное клиническое проявление, а лучше всего проконсультироваться у клинициста.
Помимо естественных причин боли в правом боку могут объясняться состояниями, не имеющими отношения к беременности. У женщин в ожидании ребенка часто обостряется аппендицит. Возникает острая, режущая боль, которая локализуется в эпигастральной области справа ниже ребер. Поднимается температура тела, тошнит, начинается рвота.
Затем боль распространяется шире, опускается в пахово-подвздошную область. Больные стараются свернуться «калачиком», им трудно выпрямиться. Процесс запускать нельзя, поскольку воспаление аппендикса грозит перейти в перитонит, значительно повышая угрозу для жизни беременной. Требуется немедленно вызвать скорую помощь.
Боли в правом боку могут вызываться рядом серьёзных причин. Поэтому при появлении первых признаков важно проанализировать, что именно привело к подобным проявлениям, а также учесть симптомы, которые сопутствуют появлению болезненных ощущений.
Боли могут быть слабыми или сильными, тянущими или резкими, постоянными либо эпизодическими, они могут быть вызваны просто увеличением матки либо серьёзными болезнями. Также нужно понять, локализуются ли они в одной точке или отдают в другие органы. Ответы на эти вопросы важны для своевременного оказания помощи.Рассмотрим наиболее частые причины возникновения болей в правом боку у беременных:
Также нужно понять, локализуются ли они в одной точке или отдают в другие органы. Ответы на эти вопросы важны для своевременного оказания помощи.Рассмотрим наиболее частые причины возникновения болей в правом боку у беременных:
- Нормальное физиологическое состояние при беременности. Боль кратковременная (до 15 минут), слабо выраженная. Может быть следствием надавливания потяжелевшей матки на тот или иной орган.
- Растяжение матки. Боль локализуется в нижней части, обладает длительным и ноющим характером, усиливается при шевелении малыша. Такая боль возникает в связи с растяжением матки: ребёнок начинает набирать в весе и давит на мышцы. Этот симптом свойственен и надвигающемуся выкидышу, поэтому важно оценить выделения. Если в них присутствует кровь, обратиться к гинекологу нужно немедленно.
- Камни в мочеточнике. Неприятная боль в нижней правой части живота. Возникает из-за надавливания увеличенной в размерах матки на мочеточник. По этой же причине у беременных наблюдается учащенное мочеиспускание.
 Вторая причина боли в мочеточнике — застревание небольшого камня на выходе из почек. В таком случае боль очень сильная, находит волнами, отдаёт в пах. Такое состояние называется коликами
Вторая причина боли в мочеточнике — застревание небольшого камня на выходе из почек. В таком случае боль очень сильная, находит волнами, отдаёт в пах. Такое состояние называется коликами - Внематочная беременность. Симптомы: повышенная температура, тошнота и рвота, острая длительная боль, кровотечение. Оплодотворённая яйцеклетка не попадает в матку, начинает расти и развиваться в маточной трубе, которая с увеличением плода разрывается. При этом сначала симптомы могут быть, как при обычной полноценной беременности. Если женщина не проходила УЗИ, пропустить внематочную беременность очень легко.
- Аппендицит. Боль локализуется в одном конкретном месте (легко указать на неё), она очень острая, длительная, сопровождается повышением температуры, появлением тошноты (рвоты), общее тяжёлое состояние недомогания. Возникает в связи с воспалением аппендикса.
- Киста яичника. В том случае, если киста была в яичнике ещё до беременности, боль возникает ноющая и тупая из-за раздражения нервных рецепторов в связи с ростом плода.
 Если же происходит разрыв кисты, то боль приобретает острый характер, возникает приступами. Дополнительные симптомы: резкая боль при нажатии на живот, неприятные ощущения в области заднего прохода (потуги), кровотечения, потеря сознания.
Если же происходит разрыв кисты, то боль приобретает острый характер, возникает приступами. Дополнительные симптомы: резкая боль при нажатии на живот, неприятные ощущения в области заднего прохода (потуги), кровотечения, потеря сознания. - Воспаление желчного пузыря (желчнокаменная болезнь). Очень сильная боль, отдающая в спину, сопровождается тошнотой и обильным потоотделением. Состояние очень опасное, если не обратиться к врачу, боль может стать нестерпимой.
- Воспаление печени, отравление. Помимо боли в правом боку выделяют такие симптомы как желтизна кожных покровов и белков глаз, изменение цвета мочи (потемнение). Причина: воспаление печени, гепатит.
- Инфекционные заболевания мочеполовой системы. Долговременная ноющая и тупая боль. Возникает при различных воспалениях, например, при цистите и др.
Также среди причин болей с правой стороны в животе у беременных, нельзя не назвать запоры и геморрой.
1 триместр (от зачатия до 12 недель). В этот период идёт активный рост плода. Беременная часто встречается с различного рода физиологическими болями, так как матка растёт, надавливает на все органы, меняет налаженные с годами процессы работы. Главные риски этого периода: невынашивание и внематочная беременность.
Беременная часто встречается с различного рода физиологическими болями, так как матка растёт, надавливает на все органы, меняет налаженные с годами процессы работы. Главные риски этого периода: невынашивание и внематочная беременность.
Организм полностью подстраивается под своё новое состояние, происходит гормональная перестройка. Часто женщина страдает токсикозом (общее ослабленное состояние, сонливость, головокружение, нарушение аппетита, тошнота и так далее). В некоторых случаях токсикоз приводит и к болям в правой части живота.
2 триместр (с 13 по 27 неделю). Боли на этом сроке могут возникать в связи с растяжением связок, которые поддерживают матку, значительно увеличивающуюся в размерах. Во втором триместре очень важно следить за питанием, так как этот период часто открывает у беременных различные гастрономические желания после токсикоза.
Переедание, тяжёлые продукты, жирная пища – всё это негативно влияет на работу кишечника, что в свою очередь может привести к запорам и возникновению различных видов боли в животе. Также на этом сроке есть большая вероятность возникновения дискинезии (нарушения моторики) желчных путей. Симптомы: появление боли, чувства тяжести и распирания в правом подреберье.
Также на этом сроке есть большая вероятность возникновения дискинезии (нарушения моторики) желчных путей. Симптомы: появление боли, чувства тяжести и распирания в правом подреберье.
Причины могут быть разными. Самая опасная – приступ желчнокаменной болезни. Тем не менее среди причин часто выделяют: психогенные факторы, неправильное питание, гормональный сбой, рост матки и её давление на органы.3 триместр (с 28 недели до родов). В этот период дно матки поднимается высоко, что вызывает максимальное давление на окружающие её органы (желудок, поджелудочная железа, диафрагма, желчный пузырь), вследствие чего ощущается дискомфорт, нарушается кровообращение.
Также важно учесть, что в этом периоде сильно ощущается любая активность малыша. Если ребёнок упирается в какой-нибудь орган (или резко ударяет), то будущая мама ощущает сильную боль. Характерно, что подобная боль моментально проходит, если попробовать поменять положение, тем самым сместить немного ребёнка, избавив орган от чрезмерного надавливания.
Если во время беременности представительницу слабой половины человечества тревожит подобный симптом, то прежде всего следует проконсультироваться у акушера-гинеколога и гастроэнтеролога. Такая необходимость заключается в том, что зачастую источниками подобного проявления являются именно заболевания со стороны ЖКТ.
Однако опираясь на широкое разнообразие провоцирующих факторов, в процессе установления правильного диагноза должны принимать участие специалисты из различных сфер медицины, например:
- эндокринологии и пульмонологии;
- нефрологии и вертебрологии;
- неврологии или онкологии;
- общей терапии;
- кардиологии и травматологии.
Поиск первоисточника всегда должен иметь комплексный подход, отчего первый шаг в диагностировании направлен на то, чтобы медик в личном порядке осуществил несколько манипуляций. Из этого следует, что первичная диагностика может включать в себя:
- изучение истории болезни для определения наиболее вероятного провоцирующего фактора;
- ознакомление и анализ жизненного анамнеза для подтверждения влияния физиологических причин;
- гинекологический осмотр;
- тщательный физикальный осмотр;
- измерение температуры тела и пульса, частоты сердцебиения и кровяного тонуса;
- изучение состояния кожных покровов и слизистых;
- детальный опрос пациентки для получения врачом детальной информации касательно симптомов.

После этого показано осуществление следующих лабораторных исследований:
- общеклинический анализ крови и мочи;
- биохимия крови;
- копрограмма;
- серологические и ПЦР-тесты;
- гормональные и иммунологические исследования.
Что касается инструментального обследования, то в данном случае оно ограничивается проведением УЗИ, КТ и МРТ – именно такие процедуры разрешены женщинам во время беременности.
УЗИ брюшной полости при беременности
Болезненные ощущения в правой стороне живота могут быть признаком патологии или вариантом нормы.
1 триместрПри перестройке организма происходит гормональный сдвиг, функционирование органов и систем изменяется. Пищеварительная, сердечно-сосудистая, нервная системы испытывают стресс, из-за чего возможно обострение хронических болезней, к примеру, холецистита, гастрита и др. Они проявляются болевым синдромом в правом подреберье.
Они проявляются болевым синдромом в правом подреберье.
Кроме этого, для раннего срока беременности характерен токсикоз. Утренняя рвота, тошнота на протяжении дня, метеоризм могут дополняться дискомфортом или болезненностью в животе, часто справа.
Резкая боль в правом боку внизу живота при беременности возникает при аппендиците либо развитии эмбриона вне матки.
2 триместрПлод стремительно растет, матка растягивается, смещая близлежащие органы: в первую очередь расположенные в малом тазу (мочевой пузырь, кишечник, мочеточники). При сдавливании толстой и тонкой кишки затрудняется прохождение каловых масс, появляются запоры. Пережимание мочеточника препятствует оттоку мочи, которая скапливается в лоханке правой почки. Также нарушается нормальное функционирование мочевого пузыря. Эти неизбежные последствия беременности иногда провоцируют появление болей в животе.
3 триместрВо 2 и 3 триместрах плод уже достаточно большой. Он начинает активно двигаться, изменяя свое положение в полости матки, при этом женщина ощущает толчки в разных областях живота. На последних неделях беременности женщина может испытывать колющую боль в правом боку из-за ударов ребенка по внутренним органам.
Он начинает активно двигаться, изменяя свое положение в полости матки, при этом женщина ощущает толчки в разных областях живота. На последних неделях беременности женщина может испытывать колющую боль в правом боку из-за ударов ребенка по внутренним органам.
Дно увеличившейся матки давит на желудок, поджелудочную железу, диафрагму, желчный пузырь и нарушает их кровоснабжение. В результате не исключены болезненные ощущения в правом боку, свидетельствующие об ухудшении работы этих органов.
Самостоятельное лечение подручными средствами или обращение к гинекологу?Острая боль — тревожный признак, она может свидетельствовать о быстро протекающих процессах, грозящих осложнениями (например, перитонитом), а ноющая или тянущая — быть первым признаком патологической беременности. Нужно срочно вызвать врача, если:
- боль имеет острый, приступообразный характер;
- повышается температура тела;
- наблюдается спутанность сознания, предобморочное состояние;
- сильная рвота;
- кровотечение.

Женщине сложно самой определить, насколько велика опасность при возникновении болевых ощущений. Насторожить должны сильный, продолжительный или приступообразный характер боли, несбиваемая температура тела и жар, тошнота, рвота, обморок. Также боли справа могут быть вызваны воспалительными или инфекционными заболеваниями печени, требующими срочного лечения:
- гестозом;
- токсическим гепатитом;
- вирусным гепатитом А, В или С.
При возникновении боли в правом боку во время беременности, важно оценить симптомы. Если нет прямых показаний к незамедлительному обращению за медицинской помощью (кровотечение, сильная или постоянная боль, температура, рвота), то продумайте о причинах, которые могли привести к этому состоянию. Для начала важно успокоиться и удобно прилечь, поменять несколько положений и найти такое, при котором боль уменьшается.
Вспомните, что если накануне, как давно ходили в последний раз в туалет. Если боль не проходит, обязательно обратитесь за помощью.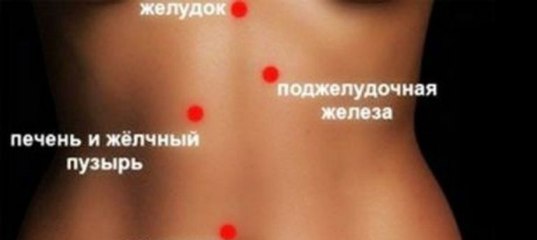 Если же она притихла и больше не возвращается, уделите внимание вашему режиму. Больше отдыхайте, гуляйте на свежем воздухе, сбалансируйте питание, подберите продукты, которые не провоцируют запоры.
Если же она притихла и больше не возвращается, уделите внимание вашему режиму. Больше отдыхайте, гуляйте на свежем воздухе, сбалансируйте питание, подберите продукты, которые не провоцируют запоры.
Уменьшите потребление жидкости, носите бандаж. Самое главное – будьте позитивны и спокойны.Любые лекарства при беременности можно принимать строго по назначению врача. Они могут навредить ребенку или вызвать выкидыш. Не занимайтесь самолечением, будьте осторожны с рецептами народной медицины, особенно внимательно обращайтесь с грелкой, при многих заболеваниях она может значительно ухудшить состояние.
Любая боль – это ненормально, так не должно быть. Но не всегда боль является сигналом к тревоге, часто живот болит в условиях дискомфорта или в качестве предупреждения о том, что необходимо что-то поменять (например, позу или более глобально — режим питания). Самые распространённые причины болевых ощущений в животе – это проблемы с пищеварением, а также результат роста матки и увеличение веса ребёнка.
Если живот немного ноет, важно оценить наличие или отсутствие любых других сопутствующих симптомов. Допустимыми считаются боли, которые длятся не более нескольких минут не повторяются. Боли, которые отпускают после того, как беременная приляжет или сходит в туалет. Обратите внимание, что наиболее «безопасно» болезненный триместр – третий, потому что плод достигает максимальных размеров и его давление на органы слишком велико.
К сожалению, бывает что боли в животе — симптом патологии, поэтому если вы дорожите этой беременностью — обратитесь к гинекологу в клинику Диана. Доктор сделает УЗИ малого таза и УЗИ брюшной полости. Обычно этих двух недорогих исследований достаточно, чтобы поставить диагноз и принять меры.
- Появилась резкая острая боль в области живота.
- Не перестаёт болеть после 30 минут, есть ощущение, что боль становится сильнее и сильнее.
- Неприятное потягивание и боль на протяжении 2-х дней.
- Боль в правом боку в сочетании с опасными симптомами: повышение температуры, озноб, тошнота, рвота, повышенное потоотделение, сыпь и т.
 д.
д.
Помните, что не имея медицинского образования, самостоятельно вы и ваши родственники можете поставить диагноз лишь условно. Причины и симптомы важно знать для того, чтоб не задерживаться дома в случае реальной опасности, а не для самолечения.
Как самостоятельно облегчить болевые ощущения?При появлении у беременной ноющей боли в правом боку важно обеспечить покой, уложить ее и оценить состояние и необходимость неотложной помощи. При подозрении на проблемы с поджелудочной железой или на аппендицит разрешено принять Но-шпу, но женщинам в положении требуется консультация врача. Больная может найти положение, в котором боль чувствуется меньше, и так дождаться медиков. При рвоте необходимо обильное питье, чтобы восполнить потерю жидкости в организме. Нельзя прикладывать грелки и делать спиртовые разогревающие компрессы — это может отрицательно отразиться на беременности.
Если боли вызваны физиологическими причинами, а не серьезной болезнью, покой и диета должны снять этот симптом. В дальнейшем необходимо скорректировать питание, стараться систематизировать дефекацию, например, при помощи слабительных препаратов, и использовать средства для устранения метеоризма. Нормализовать работу пищеварительной системы помогут прогулки на свежем воздухе, спокойный сон, ношение специального бандажа. При отеках нужно снизить потребление жидкости.
В дальнейшем необходимо скорректировать питание, стараться систематизировать дефекацию, например, при помощи слабительных препаратов, и использовать средства для устранения метеоризма. Нормализовать работу пищеварительной системы помогут прогулки на свежем воздухе, спокойный сон, ношение специального бандажа. При отеках нужно снизить потребление жидкости.
Не стоит беспокоиться, если болезненность в правом верхнем или нижнем сегменте живота появляется редко, она умеренная и не сопровождается другими симптомами, к примеру, лихорадкой либо многократной рвотой. Чаще всего это нормальное проявление перестройки организма на разных сроках беременности. Чем ближе роды, тем чаще могут ощущаться слабые боли, вызванные давлением плода на органы.
Вызвать скорую или незамедлительно посетить гастроэнтеролога, терапевта или гинеколога нужно в следующих ситуациях:
- внезапное появление острой боли в любой области живота;
- постепенно нарастающая боль, длящаяся дольше получаса;
- стойкое учащение болезненности на протяжении нескольких дней;
- присоединение симптомов интоксикации – озноба, лихорадки, сильной слабости;
- диспепсические расстройства – рвота, вздутие живота, нарушение стула и т.
 д.
д.
Источник: https://kcdc.ru/beremennost-bolezni/kolet-pravyj-bok-pri-beremennosti.html
Врач – невролог
причины резкой, тянущей, колющей и иных болей / Mama66.ru
Беременность — не болезнь, но во время нее у женщины происходит перестройка организма для благоприятного вынашивания ребенка. Изменяется гормональный фон и не только, это обязательно отражается на общем состоянии. При росте и развитии плода незначительные болезненные ощущения в области живота являются нормой. Они спровоцированы растяжением мышц матки либо шевелением ребенка на поздних сроках гестации и не представляют опасности ни для плода, ни для матери. Если боль в правом боку при беременности становится постоянной, резкой, то это должно насторожить будущую мать, так как может быть симптомом серьезного заболевания.
Чтобы предположить, что может болеть при беременности в правом боку, нужно немного углубиться в анатомию.
Какие органы расположены в правой стороне живота?
Живот условно делится на 6 сегментов, в каждом из которых расположены определенные органы.
В правом верхнем и среднем сегментах находятся:
- печень;
- желчевыводящие пути;
- желчный пузырь;
- антральный (пилорический) отдел желудка;
- головка и часть тела поджелудочной железы;
- 12-перстная кишка;
- часть тонкого и толстого кишечника;
- правая почка.
Во время беременности происходит снижение активности внутренних органов, нарушается их кровоснабжение и нормальное функционирование, ослабляется иммунитет. Это приводит не только к появлению новых болезней, но и к обострению хронических. Воспаление вышеперечисленных органов сопровождается болью справа разной интенсивности.
В правом нижнем сегменте расположены:
- правый яичник с придатком;
- маточная труба;
- часть мочевого пузыря и матки;
- мочеточник;
- аппендикс;
- тонкая, толстая кишка.

Причиной болей в правом боку снизу при беременности может быть воспаление одного из органов малого таза либо аппендицит. Не стоит забывать, что растущий плод давит на близлежащие к матке органы, вызывая нарушение функционирования, заставляя работать их с повышенной нагрузкой.
Почему может болеть и колоть правый бок при беременности
Установить точную причину болей в правом боку при беременности может только квалифицированный врач после физикального обследования и комплексной диагностики. Самой женщине нужно лишь понаблюдать за собой: запомнить время и частоту появления болевого синдрома, разобраться с характером боли.
Самостоятельное лечение категорически запрещено, так как это может обернуться непоправимыми последствиями как для плода, так и для будущей матери.
Наиболее распространенные причины боли в правой стороне живота во время вынашивания ребенка:
- Внематочная беременность.
 Появление невыносимых режущих болей на ранних сроках гестации может быть симптомом внематочной беременности. Если плодное яйцо закрепилось в фаллопиевой трубе, и женщина об этом не знает, то на 3-6 неделе от оплодотворения труба начинает растягиваться, провоцируя тянущую боль в правом боку внизу живота. С этого момента возможны 2 варианта развития событий: трубный аборт, который сопровождается болями схваткообразного характера и умеренными кровянистыми выделениями, и разрыв маточной трубы с сильным внутренним кровотечением и внезапными острыми болями в паховой области. Подробнее о внематочной беременности →
Появление невыносимых режущих болей на ранних сроках гестации может быть симптомом внематочной беременности. Если плодное яйцо закрепилось в фаллопиевой трубе, и женщина об этом не знает, то на 3-6 неделе от оплодотворения труба начинает растягиваться, провоцируя тянущую боль в правом боку внизу живота. С этого момента возможны 2 варианта развития событий: трубный аборт, который сопровождается болями схваткообразного характера и умеренными кровянистыми выделениями, и разрыв маточной трубы с сильным внутренним кровотечением и внезапными острыми болями в паховой области. Подробнее о внематочной беременности → - Аппендицит. Воспаление аппендикса сопровождается постоянной ноющей либо острой болью в правой подвздошно-паховой области, повышением температуры тела, тошнотой или рвотой. Подробнее об аппендиците при беременности →
- Холецистит, холангит. Воспаленные желчные протоки и пузырь приводят к болям в правом подреберье различной интенсивности и характера: от тупых до резких приступообразных.

- Обострение панкреатита. Резкая боль в правом боку при беременности может возникнуть на фоне воспаления поджелудочной железы. Причем боли часто бывают опоясывающие с иррадиацией в спину. Сопутствующие признаки: жидкий стул, рвота, другие диспепсические явления.
- Желчекаменная болезнь. Камни в желчном пузыре сами по себе нарушают своевременный отток желчи, а во время беременности ситуация осложняется давлением на пузырь увеличивающейся матки. Это провоцирует приступ болезни, сопровождающийся спастическими болями в верхней половине правого подреберья, горечью во рту, тошнотой, чередованием запоров с поносом.
- Разрыв кисты правого яичника. Местом локализации боли при кисте желтого тела правого яичника является соответствующая сторона низа живота. Характер болей варьируется от умеренных тянущих или тупых до внезапных острых при разрыве кисты.
- Проблемы с органами мочевыделительной системы. Тянущая боль внизу живота при беременности с учащенным болезненным мочеиспусканием характерна для цистита.
 При почечной колике болит спина в районе поясницы.
При почечной колике болит спина в районе поясницы.
Боли в правой стороне живота, возникающие после или до приема пищи, как правило, свидетельствуют о проблемах с органами пищеварения. При язве 12-перстной кишки боль возникает спустя примерно 3 часа после еды либо ночью (голодные боли).
После употребления жареного или жирного дискомфорт и болевой синдром в верхнем правом сегменте живота появляются при дискинезии желчевыводящих протоков, холангите, холецистите.
Среди других причины выделяют:
- запоры;
- колит;
- дисбактериоз;
- жировой гепатоз;
- геморрой;
- венерические заболевания.
Боли в правом боку на разных сроках беременности
Болезненные ощущения в правой стороне живота могут быть признаком патологии или вариантом нормы.
1 триместр
При перестройке организма происходит гормональный сдвиг, функционирование органов и систем изменяется. Пищеварительная, сердечно-сосудистая, нервная системы испытывают стресс, из-за чего возможно обострение хронических болезней, к примеру, холецистита, гастрита и др. Они проявляются болевым синдромом в правом подреберье.
Они проявляются болевым синдромом в правом подреберье.
Кроме этого, для раннего срока беременности характерен токсикоз. Утренняя рвота, тошнота на протяжении дня, метеоризм могут дополняться дискомфортом или болезненностью в животе, часто справа.
Резкая боль в правом боку внизу живота при беременности возникает при аппендиците либо развитии эмбриона вне матки.
2 триместр
Плод стремительно растет, матка растягивается, смещая близлежащие органы: в первую очередь расположенные в малом тазу (мочевой пузырь, кишечник, мочеточники). При сдавливании толстой и тонкой кишки затрудняется прохождение каловых масс, появляются запоры. Пережимание мочеточника препятствует оттоку мочи, которая скапливается в лоханке правой почки.
Также нарушается нормальное функционирование мочевого пузыря. Эти неизбежные последствия беременности иногда провоцируют появление болей в животе.
3 триместр
Во 2 и 3 триместрах плод уже достаточно большой. Он начинает активно двигаться, изменяя свое положение в полости матки, при этом женщина ощущает толчки в разных областях живота.
Дно увеличившейся матки давит на желудок, поджелудочную железу, диафрагму, желчный пузырь и нарушает их кровоснабжение. В результате не исключены болезненные ощущения в правом боку, свидетельствующие об ухудшении работы этих органов.
Когда боль в боку считается нормой, а когда — нет?
Не стоит беспокоиться, если болезненность в правом верхнем или нижнем сегменте живота появляется редко, она умеренная и не сопровождается другими симптомами, к примеру, лихорадкой либо многократной рвотой.
Чаще всего это нормальное проявление перестройки организма на разных сроках беременности. Чем ближе роды, тем чаще могут ощущаться слабые боли, вызванные давлением плода на органы.
Вызвать скорую или незамедлительно посетить гастроэнтеролога, терапевта или гинеколога нужно в следующих ситуациях:
- внезапное появление острой боли в любой области живота;
- постепенно нарастающая боль, длящаяся дольше получаса;
- стойкое учащение болезненности на протяжении нескольких дней;
- присоединение симптомов интоксикации – озноба, лихорадки, сильной слабости;
- диспепсические расстройства – рвота, вздутие живота, нарушение стула и т.
 д.
д.
Не стоит принимать никаких обезболивающих до приезда врача скорой помощи, так как сглаженная симптоматика затруднит установку диагноза. Лучше лечь и попытаться расслабиться. Это снимет повышенный тонус мышц живота.
Можно лечь на бок и согнуть ноги при сильных болях — это положение облегчит их интенсивность. Ни в коем случае не прикладывать теплую грелку, пока не понятна причина болевого синдрома.
При болезненности в правом боку беременной женщине нужно обязательно проконсультироваться со своим акушером-гинекологом или терапевтом. Своевременное определение причины недуга позволит быстро принять соответствующие меры и избежать нежелательных последствий для матери и малыша.
Если эти боли – физиологическая норма во время вынашивания ребенка, то доктор посоветует нормализовать рацион и режим питания, сократить потребление жидкости, носить дородовый бандаж.
Вопрос – ответ о болях в правом боку при беременности
Рассмотрим самые частые вопросы будущих мам, связанные с жалобами на болезненные ощущения.
Почему тянет в правом боку при беременности?
Тянущая боль может быть вызвана растяжением связок вследствие увеличения плода, давлением на кишечник, болезнями почек, яичников или гипертонусом матки. Желательно пройти урологическое и гинекологическое обследование.
Если тянущая боль сопровождается повышением температуры тела, то следует исключить аппендицит. При учащенном мочеиспускании вероятно возникновение цистита.
Почему возникает боль внизу живота справа при беременности?
Такие болезненные ощущения при беременности – опасный симптом, который может указывать на угрозу выкидыша. Желательно пройти УЗИ. Причиной боли может быть воспаление матки, правого яичника, трубы, тонкой или толстой кишки.
Почему болит правый бок сзади со спины при беременности?
Проблемы с органами мочеиспускания, кишечником и половой системой нередко сопровождаются болезненными ощущениями, которые отдают в нижнюю часть спины.
Для болезней почек или мочевого пузыря характерно изменение мочеиспускания. При колите, дисбактериозе или геморрое нарушается стул.
При колите, дисбактериозе или геморрое нарушается стул.
Если боль в спине резкая, появляются диспепсические проявления, то вероятно обострение панкреатита. Воспаление желчного пузыря сопровождается болью в области правого подреберья.
Почему появляются покалывания при беременности в правом боку?
Если покалывания не сопровождаются ноющей болью, болезненными ощущениями в пояснице, тошнотой или кровотечением, то они безопасны.
Их появление связано с растяжением связок матки, функционированием желтого тела, изменениями в работе некоторых органов, например, печени или желчного пузыря.
Болезненные покалывания в правом боку у беременных, интенсивность которых быстро нарастает, могут указывать на аппендицит или почечную колику. В этих случаях нужна помощь врача.
Почему при ходьбе болит правый бок при беременности?
Умеренная боль при ходьбе, которая не доставляет дискомфорта является вариантом нормы. Она вызвана ростом матки и увеличенной нагрузкой на соседние органы.
Болезненные ощущения должны утихать после отдыха.
Почему у беременной болит правый бок под ребрами?
На раннем сроке беременности такая боль может возникать при токсикозе в результате гормональной перестройки. На поздних сроках причины могут быть как физиологическими, так и патологическими.
Плод по мере роста оказывает давление на диафрагму и близлежащие органы, происходит растяжение мышц, отсюда и болезненные ощущения справа под ребрами.
Если боль выраженная и возникает регулярно, то это могут быть заболевания поджелудочной железы, желудка, печени, 12-перстной кишки, желчного пузыря или желчевыводящих путей.
Автор: Надежда Мартынова, врач,
специально для Mama66.ru
Полезное видео о том, как снять боль во время беременности
Советуем почитать: Обезболивающие препараты при беременности: какие можно применять?
АвторПри беременности болит правый бок на ранних и поздних сроках: причины и лечение
Во время беременности женщина постоянно прислушивается к тому, что происходит в ее организме.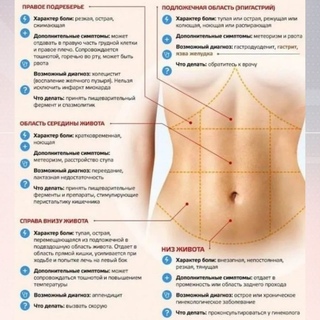 Болевые ощущения в правом боку — тревожный признак, который говорит не только о росте эмбриона, но и об обострении различных болезней. В подреберье с правой стороны расположены многие жизненно важные органы, и боль сигнализирует о том, что начались патологические процессы — как острые, так и хронические. Часть ощущений связаны растущим внутри живота ребенком, который не только занимает много места, но и постепенно начинает вести себя более активно, поворачиваться и толкаться.
Болевые ощущения в правом боку — тревожный признак, который говорит не только о росте эмбриона, но и об обострении различных болезней. В подреберье с правой стороны расположены многие жизненно важные органы, и боль сигнализирует о том, что начались патологические процессы — как острые, так и хронические. Часть ощущений связаны растущим внутри живота ребенком, который не только занимает много места, но и постепенно начинает вести себя более активно, поворачиваться и толкаться.
Естественные причины болевых ощущений в правом боку при беременности
Женщины ожидают от периода ожидания младенца приятных ощущений, мечтают о семье и розовом румяном младенце, однако беременность зачастую дарит много малоприятных открытий. Это и токсикоз в 1 триместре, и отеки, ноющая поясница или повышенная нервозность. Растущая нагрузка на организм, которая ложится в это время на женщину, заставляет проявляться все скрытые и вялотекущие процессы. Одно из проявлений — боли в правом подреберье.
Дискомфорт может быть вызван физиологическими особенностями беременности. Если со здоровьем все в порядке, то боли носят временный характер и могут пройти сами собой. Они сопровождаются нестабильным эмоциональным состоянием, повышенным уровнем стресса.
Боли внизу живота вызывают опасения за жизнь развивающегося в утробе младенца, и это дополнительно ухудшает состояние беременной. Однако если нет высокой температуры тела и других признаков острого течения болезни, эти боли могут носить естественный характер.
У женщин во время ожидания ребенка часто болят почки, испытывающие повышенную нагрузку. При напряжении, ходьбе по лестнице, когда будущая мать много стоит в течение дня на работе или неподвижно сидит за офисным столом, у нее колет в боку, тянет в животе снизу, ноет спина (рекомендуем прочитать: почему при беременности болит спина и живот?). Все это — неизбежные проявления беременности. Если боль становится невыносимой, необходимо выяснить, почему она возникла.
На ранних сроках
Когда в 1 триместре возникает токсикоз, женщин беспокоят не только утренняя тошнота, но и рвота, метеоризм, боли в животе справа, иной дискомфорт, а также сонливость днем и нарушения засыпания ночью.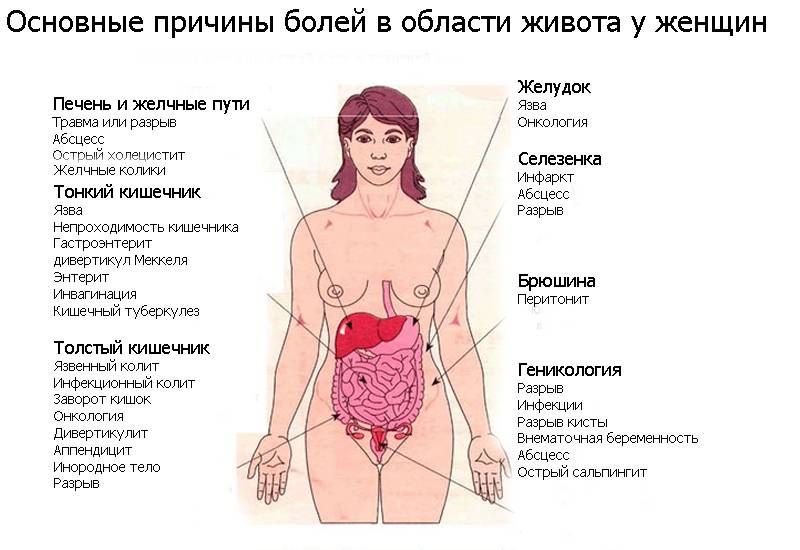 Постепенно организм приспосабливается к своему новому состоянию, и эти тревожные признаки могут уйти. На ранних сроках многие симптомы быстро проходят без постороннего вмешательства путем нормализации режима дня и снижения нагрузки.
Постепенно организм приспосабливается к своему новому состоянию, и эти тревожные признаки могут уйти. На ранних сроках многие симптомы быстро проходят без постороннего вмешательства путем нормализации режима дня и снижения нагрузки.
С наступлением беременности начинается гормональная перестройка женского организма. Этим объясняется изменение функционирования многих органов. Осложняется работа пищеварительной, центральной нервной, сердечно-сосудистой и мочевыводящей систем.
Из-за этого обостряются скрытые ранее нарушения или хронические состояния. Беременные часто жалуются на проявления гастрита, холецистита, колита.
Повышение количества прогестерона в крови отрицательно отражается на тонусе органов пищеварительной системы. Гладкие мышцы расслабляются для того, чтобы дать место в матке для плодного яйца, но процесс затрагивает и другие органы. Работа желудочно-кишечного тракта осложняется, возникает застой желчи, вызывая резкие боли в правом подреберье.
Во 2 и 3 триместрах
Во 2 и 3 триместрах эмбрион уже сформирован, плодное яйцо прикреплено к стенке матки и окружено плодными оболочками, и они требуют все больше свободного места для размещения. В более позднем периоде из-за активного роста ребенка и увеличения матки вокруг него должны сместиться органы малого таза, уступая место для будущего ребенка. Он уже достаточно сформирован, чтобы переворачиваться в утробе, двигаться и толкаться. При ходьбе у будущей матери тянет и болит внизу брюшной полости.
В более позднем периоде из-за активного роста ребенка и увеличения матки вокруг него должны сместиться органы малого таза, уступая место для будущего ребенка. Он уже достаточно сформирован, чтобы переворачиваться в утробе, двигаться и толкаться. При ходьбе у будущей матери тянет и болит внизу брюшной полости.
Матка растет, ее размеры уже настолько велики, что начинают ощутимо давить на внутренние органы. Из-за сдавливания мочеточника возникают нарушения естественного оттока мочи, и она скапливается в лоханке правой почки, из-за чего болит сбоку и со спины. Одно из физиологических проявлений беременности — сдавливание тонкой и толстой кишки, вызывающее запоры. Дно матки растягивается и давит на диафрагму, смещает желудок и поджелудочную железу, а также желчный пузырь. Работа всех этих органов нарушается, возникают характерные боли в правом боку под ребрами или с двух сторон.
В конце беременности ребенок уже настолько велик, что женщина иногда чувствует боль в нижнем отделе живота, тянущие и давящие ощущения в боку или спине из-за того, что ребенок меняет положение в матке и, толкаясь, ударяет по внутренним органам. Необходимо избегать физических нагрузок, соблюдать здоровый образ жизни, больше ходить пешком.
Необходимо избегать физических нагрузок, соблюдать здоровый образ жизни, больше ходить пешком.
Патологические причины, характер и локализация болей
Помимо естественных причин боли в правом боку могут объясняться состояниями, не имеющими отношения к беременности. У женщин в ожидании ребенка часто обостряется аппендицит. Возникает острая, режущая боль, которая локализуется в эпигастральной области справа ниже ребер. Поднимается температура тела, тошнит, начинается рвота.
У женщин в ожидании ребенка часто обостряется аппендицит. Возникает острая, режущая боль, которая локализуется в эпигастральной области справа ниже ребер. Поднимается температура тела, тошнит, начинается рвота.
Затем боль распространяется шире, опускается в пахово-подвздошную область. Больные стараются свернуться «калачиком», им трудно выпрямиться. Процесс запускать нельзя, поскольку воспаление аппендикса грозит перейти в перитонит, значительно повышая угрозу для жизни беременной. Требуется немедленно вызвать скорую помощь.
Возможно, до зачатия у женщины не диагностировали имеющуюся кисту яичника (рекомендуем прочитать: киста яичника на ранних сроках беременности). Причина боли может быть в ней. При гормональной перестройке организма размер яичников увеличивается, на них давят внутренние органы, чувствуется тупая, ноющая боль. Когда она становится острой и приступообразной, можно заподозрить разрыв кисты. У больной прощупывается напряженный живот, при надавливании боль ощущается импульсами в область заднего прохода. Из-за этого начинаются ложные позывы к дефекации.
Из-за этого начинаются ложные позывы к дефекации.
Увеличение яичников при беременности может привести к разрыву одного из них. Опасность заключается не только в возможной потере в дальнейшем репродуктивной способности, но и в сильном кровотечении, угрожающем летальным исходом. При травме яичника сначала болит в боку, затем мажет кровью, начинается кровотечение. Женщина может потерять сознание. Такое положение очень опасно, необходима помощь медиков.
Болеть справа внизу у женщин после оплодотворения может из-за внематочной беременности. Вначале присутствуют незначительные неприятные ощущения, затем они перерастают в болезненные приступы. Оплодотворенная яйцеклетка прикрепляется не в матке, а вне ее — в маточной трубе, яичнике, брюшине. Ее рост может привести к разрыву органа. Боль становится сильной, резкой, мешает двигаться, начинается кровотечение.
Некоторые венерические заболевания отличаются болями в правом боку. Это состояние легко отличить по сопутствующим боли зуду в области гениталий, гнойным выделениям. ЗППП могут стать причиной нарушений развития плода, замершей беременности и ее прерывания. Боль в правом подреберье возникает при:
ЗППП могут стать причиной нарушений развития плода, замершей беременности и ее прерывания. Боль в правом подреберье возникает при:
- гонорее;
- хламидиозе;
- трихомониазе.
Заболевания со стороны ЖКТ также сопровождаются болезненными ощущениями. Если в желчном пузыре присутствует патологический процесс, и камни закрыли проход желчного секрета в кишечник, процесс переваривания жиров становится невозможен. Именно эти нарушения являются причиной боли в правом боку.
При панкреатите помимо тошноты, рвоты и общего недомогания возникают сильные боли в подреберье выше талии. Больная сильно потеет, ей трудно сидеть прямо, удобнее наклониться вперед. Воспаление поджелудочной железы не зависит от гормонального статуса или срока беременности. Оно развивается независимо от этих явления, но может обостриться из-за токсикоза и смещения органов в полости живота.
Как самостоятельно облегчить болевые ощущения?
При появлении у беременной ноющей боли в правом боку важно обеспечить покой, уложить ее и оценить состояние и необходимость неотложной помощи. При подозрении на проблемы с поджелудочной железой или на аппендицит разрешено принять Но-шпу, но женщинам в положении требуется консультация врача. Больная может найти положение, в котором боль чувствуется меньше, и так дождаться медиков. При рвоте необходимо обильное питье, чтобы восполнить потерю жидкости в организме. Нельзя прикладывать грелки и делать спиртовые разогревающие компрессы — это может отрицательно отразиться на беременности.
При подозрении на проблемы с поджелудочной железой или на аппендицит разрешено принять Но-шпу, но женщинам в положении требуется консультация врача. Больная может найти положение, в котором боль чувствуется меньше, и так дождаться медиков. При рвоте необходимо обильное питье, чтобы восполнить потерю жидкости в организме. Нельзя прикладывать грелки и делать спиртовые разогревающие компрессы — это может отрицательно отразиться на беременности.
Если боли вызваны физиологическими причинами, а не серьезной болезнью, покой и диета должны снять этот симптом. В дальнейшем необходимо скорректировать питание, стараться систематизировать дефекацию, например, при помощи слабительных препаратов, и использовать средства для устранения метеоризма. Нормализовать работу пищеварительной системы помогут прогулки на свежем воздухе, спокойный сон, ношение специального бандажа. При отеках нужно снизить потребление жидкости.
В каких случаях не обойтись без врачебной помощи?
Когда боль в правом боку незначительная, беременной можно пересмотреть свой режим дня и питание. Если она усиливается, стоит обратиться к врачу, не дожидаясь назначенного срока для планового визита.
Если она усиливается, стоит обратиться к врачу, не дожидаясь назначенного срока для планового визита.
Острая боль — тревожный признак, она может свидетельствовать о быстро протекающих процессах, грозящих осложнениями (например, перитонитом), а ноющая или тянущая — быть первым признаком патологической беременности. Нужно срочно вызвать врача, если:
- боль имеет острый, приступообразный характер;
- повышается температура тела;
- наблюдается спутанность сознания, предобморочное состояние;
- сильная рвота;
- кровотечение.
Женщине сложно самой определить, насколько велика опасность при возникновении болевых ощущений. Насторожить должны сильный, продолжительный или приступообразный характер боли, несбиваемая температура тела и жар, тошнота, рвота, обморок. Также боли справа могут быть вызваны воспалительными или инфекционными заболеваниями печени, требующими срочного лечения:
- гестозом;
- токсическим гепатитом;
- вирусным гепатитом А, В или С.

Поделитесь с друьями!
Боль в правом боку :: Клиницист
|
Лечением болей в правом боку различного характера занимаются следующие специалисты, ведущие прием в наших центрах: гинеколог, гастроэнтеролог, инфекционист, травматолог, невролог (невропатолог).
Позвоните по номеру единой справочной службы всех наших центров +7 (861) 231-1-231 и укажите, к какому специалисту Вы бы хотели записаться, после чего Вас соединят с выбранным центром. Администраторы подберут для Вас удобный день и час визита к врачу. |
Условно правый бок живота делится на два квадранта (или сегмента): правый верхний (правый бок сверху) и правый нижний (правый бок снизу). Локализация любого симптома теперь может быть привязана к одному из этих квадрантов.
При каких заболеваниях возникает боль в боку справа:
- Боль в правом боку сверху. В этой области у человека имеются такие органы как печень, желчный пузырь, часть кишечника, поджелудочная железа, правая часть диафрагмы. Боли в правом подреберье могут быть при воспалении печени (гепатит). Боли в правом боку сверху могут быть связаны с желчным пузырем. Инфекция, плохая функция печени или камни в желчном пузыре часто ответственны за боли в правом верхнем отделе живота.
 В животе имеется также еще один важный орган — это поджелудочная железа. Наиболее часто причиной панкреатических болей является воспаление (панкреатит), к которому особенно предрасположены люди, принимающие алкоголь и страдающие заболеваниями желчного пузыря. Иногда боли в правом верхнем квадранте вызывает почечная патология. Возникающая боль может ощущаться в правом верхнем квадранте живота, так же, как и в спине. Если в почке был небольшой камень, и он находится в мочеточнике, то боль находит волнами, она мучительна и часто отдает в пах.
В животе имеется также еще один важный орган — это поджелудочная железа. Наиболее часто причиной панкреатических болей является воспаление (панкреатит), к которому особенно предрасположены люди, принимающие алкоголь и страдающие заболеваниями желчного пузыря. Иногда боли в правом верхнем квадранте вызывает почечная патология. Возникающая боль может ощущаться в правом верхнем квадранте живота, так же, как и в спине. Если в почке был небольшой камень, и он находится в мочеточнике, то боль находит волнами, она мучительна и часто отдает в пах. - Боли в правом боку снизу. В правом нижнем квадранте располагается аппендикс (маленький кусочек ткани, который отходит от толстого кишечника), кишечник, который может поражаться различными заболеваниями, а также мочеточник, отводящий мочу из почек в мочевой пузырь, фаллопиевы трубы у женщин. Любая боль в правой нижней части живота може указывать на аппендицит. Если Вы можете указать место боли одним пальцем, если она держится более 12 часов без ослабления, если боль также локализуется около пупка, то наиболее вероятно, что у Вас аппендицит.
 В любом случае, если Вы подозреваете у себя аппендицит, незамедлительно обратитесь к гастроэнтерологу! Причиной болей в нижнем правом квадранте также может быть инфекция кишечника, опоясывающий лишай и сдавление нервов, которые отходят от позвоночника и оканчиваются в этой области. Камень почки на своем пути вниз в мочевой пузырь по мочеточнику может также вызвать мучительную боль в этом квадранте. У женщин в этой области могут отмечаться боли при внематочной беременности. Внематочная беременность случается, когда оплодотворенная яйцеклетка остается в фаллопиевой трубе вместо того, чтобы спуститься в матку. Боли в этой части живота могут отмечаться при инфекциях, полученных половым путем.
В любом случае, если Вы подозреваете у себя аппендицит, незамедлительно обратитесь к гастроэнтерологу! Причиной болей в нижнем правом квадранте также может быть инфекция кишечника, опоясывающий лишай и сдавление нервов, которые отходят от позвоночника и оканчиваются в этой области. Камень почки на своем пути вниз в мочевой пузырь по мочеточнику может также вызвать мучительную боль в этом квадранте. У женщин в этой области могут отмечаться боли при внематочной беременности. Внематочная беременность случается, когда оплодотворенная яйцеклетка остается в фаллопиевой трубе вместо того, чтобы спуститься в матку. Боли в этой части живота могут отмечаться при инфекциях, полученных половым путем.
К каким врачам необходимо обратиться, если возникает боль в правом боку:
Какие исследования помогут определить причину болей в правом боку:
|
Вы испытываете боль в правом боку? Вам необходим осмотр? Запишитесь на прием к специалисту – сеть медицинских центров «Клиницист» всегда к Вашим услугам! Ведущие врачи Краснодара осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь.
Как обратиться в наши центры:
Вы также можете обратиться в любой из центров сети медицинских центров «Клиницист», где принимают рекомендуемые для Вас специалисты. Подробная информация о наших цетрах и расположение на карте города указаны здесь. Ознакомьтесь с презентацией нашей деятельности на этой странице. |
Если Вы ранее проходили какие-либо исследования или уже были у специалиста, обязательно возьмите их результаты на консультацию к врачу. Если у Вас не было опыта посещения исследований или осмотра врача, мы сделаем все необходимое в наших центрах.
Необходимо очень тщательно подходить к состоянию Вашего здоровья. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что они могут развиться в жизненно опасное состояние. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что лечить их уже слишком поздно. Поэтому определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого необходимо хотя бы раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровое состояние всех внутренних органов и систем.
Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что они могут развиться в жизненно опасное состояние. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что лечить их уже слишком поздно. Поэтому определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого необходимо хотя бы раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровое состояние всех внутренних органов и систем.
Если Вы хотите задать вопрос нашим специалистам – воспользуйтесь разделом онлайн-консультации. Вы также найдете там ответы на часто задаваемые вопросы. Если Вас интересуют отзывы о посещении наших центров – для Вас есть специальный раздел Отзывы, где Вы также можете помочь другим пациентам и оставить свое сообщение после посещения наших центров. Мы будем Вам благодарны!
Боли внизу живота во время беременности, когда следует беспокоится? | Герцлия Медикал Центр
Абдоминальный дискомфорт, боль и спазмы — обычные жалобы во время беременности. Независимо от того, является ли боль незначительной и терпимой, она также может быть признаком серьезной проблемы. Тем не менее, некоторые неприятные ощущение в животе во время беременности является общепринятыми и безвредными. В период беременности ваши органы постоянно меняются, матка расширяется, ваши мышцы живота и связки растягиваются.
Независимо от того, является ли боль незначительной и терпимой, она также может быть признаком серьезной проблемы. Тем не менее, некоторые неприятные ощущение в животе во время беременности является общепринятыми и безвредными. В период беременности ваши органы постоянно меняются, матка расширяется, ваши мышцы живота и связки растягиваются.
Кроме того, утреннее недомогание, которое обычно происходит в течение первого триместра, может провоцировать неприятные брюшные спазмы и дискомфорт. Но все же, вы должны быть осторожными, так как сильные или постоянные боли в животе никогда не следует игнорировать.
Каковы безвредные причины абдоминальных болей могут встречаться во время беременности?
Растущая матка. Во время беременности ваша матка растет. Следовательно, она смещает ваш кишечник, что нередко может быть причиной тошноты или вздутия живота. Тем не менее, вы можете помочь себе. Все, что вам нужно сделать, это принимать пищу чаще, но в меньших количествах, а также практиковать специальные ежедневные упражнения. Боли в круглой связки. Увеличенная матка может растянуть круглые связки. Это может привести к болям внизу живота, которые распространяются в область промежности и половых органов. Это может быть интенсивные колющие ощущения, которые возникают при смене положения вашего тела. Боль в круглой связке обычно начинается во втором триместре беременности и обычно проходят самостоятельно.
Боли в круглой связки. Увеличенная матка может растянуть круглые связки. Это может привести к болям внизу живота, которые распространяются в область промежности и половых органов. Это может быть интенсивные колющие ощущения, которые возникают при смене положения вашего тела. Боль в круглой связке обычно начинается во втором триместре беременности и обычно проходят самостоятельно.
Но если эти боли чрезвычайно сильные и долго не проходят, вам следует обратиться к своему врачу. Запор и метеоризм. К сожалению, эти неприятные состояние часто неотъемлемая часть беременности. Гестационные гормоны, такие как прогестерон, замедляют перистальтику вашего желудочно-кишечного тракта. Это делает прохождение по нем пищевых продуктов более медленным.
Что нужно сделать, чтобы ослабить запор? Ешьте богатые клетчаткой продукты и пейте больше воды. Если это не помогает, ваш акушер-гинеколог может назначить вам препараты на основе растительных волокон для смягчения стула. Схватки Брэкстона-Хикса. Это очень раздражительное состояние. Но на самом деле, это совершенно безвредно. Кроме того, нужно всегда дифференцировать эти схватки от истинных преждевременных родов. Реальные схватки имеют тенденцию учащаться и усиливаться с каждым разом. Если же вы можете смотреть телевизор или вести разговор во время схваток, то это, вероятно, и есть так называемые схватки Брэкстона-Хикса. Тем не менее, если схватки идут дальше и не проходят, или вы можете самостоятельно отличить их от истинных, нужно обязательно обратиться к врачу или акушерке.
Схватки Брэкстона-Хикса. Это очень раздражительное состояние. Но на самом деле, это совершенно безвредно. Кроме того, нужно всегда дифференцировать эти схватки от истинных преждевременных родов. Реальные схватки имеют тенденцию учащаться и усиливаться с каждым разом. Если же вы можете смотреть телевизор или вести разговор во время схваток, то это, вероятно, и есть так называемые схватки Брэкстона-Хикса. Тем не менее, если схватки идут дальше и не проходят, или вы можете самостоятельно отличить их от истинных, нужно обязательно обратиться к врачу или акушерке.
Какие серьезные проблемы и осложнения могут сопровождаться абдоминальными болями во время беременности?
Внематочная беременность. Это происходит когда оплодотворенная яйцеклетка оседает где-то в другом месте, кроме матки, как правило, в маточной трубе. Это может привести к значительным спазмам и болям в ранние сроки беременности. Внематочная беременность является серьезным и опасным для жизни состояниям. Поэтому, вы должны обратиться к врачам немедленно, если вы заметили какие-либо из следующих симптомов: боль или болезненность в брюшной и тазовой областей, влагалищное кровотечение, боли, которые усиливаются когда вы кашляете или делаете какие-либо движения. Если вы сильно кровоточите или количество жидкости которую вы видите достаточное, чтобы полностью заполнить гигиеническую прокладку, немедленно свяжитесь с врачом! Выкидыш. Это прерывание беременности в первые 20 недель. Вагинальное кровотечение, как правило, является первым симптомом. Боли в животе могут последовать через несколько часов или несколько дней спустя. Вы должны немедленно обратиться к вашему гинекологу, если у вас есть симптомы или признаки выкидыша.
Поэтому, вы должны обратиться к врачам немедленно, если вы заметили какие-либо из следующих симптомов: боль или болезненность в брюшной и тазовой областей, влагалищное кровотечение, боли, которые усиливаются когда вы кашляете или делаете какие-либо движения. Если вы сильно кровоточите или количество жидкости которую вы видите достаточное, чтобы полностью заполнить гигиеническую прокладку, немедленно свяжитесь с врачом! Выкидыш. Это прерывание беременности в первые 20 недель. Вагинальное кровотечение, как правило, является первым симптомом. Боли в животе могут последовать через несколько часов или несколько дней спустя. Вы должны немедленно обратиться к вашему гинекологу, если у вас есть симптомы или признаки выкидыша.
В случае болей в животе с сильным кровотечением, вы должны быть немедленно осмотрены. Преждевременные роды. Этот термин означает начало истинных родовых схваток до 37 недели беременности. Если вы чувствуете сильные схватки, которые учащаются, сразу обратитесь к врачу. Отслоение плаценты. Это тяжелое и опасное для жизни состояние, вызванное отделением вашей плаценты от матки, прежде чем ваш ребенок родится. Отслоение может быть частичным или полным. Отслоение плаценты имеет различные симптомы. От легкого кровотечения или кровянистых выделений до острой боли в животе без других симптомов. Также, могут появиться боли в спине, болезненность матки, или частые схватки. В этом случае очень важно заметить снижение активности вашего ребенка. Другие причины.
Отслоение плаценты. Это тяжелое и опасное для жизни состояние, вызванное отделением вашей плаценты от матки, прежде чем ваш ребенок родится. Отслоение может быть частичным или полным. Отслоение плаценты имеет различные симптомы. От легкого кровотечения или кровянистых выделений до острой боли в животе без других симптомов. Также, могут появиться боли в спине, болезненность матки, или частые схватки. В этом случае очень важно заметить снижение активности вашего ребенка. Другие причины.
Не следует забывать, что есть много других причин, не связанных с беременностью которые могут вызвать боль в животе. Наиболее распространенными причинами являются пищевое отравление, аппендицит, энтеровирусы, мочекаменная болезнь, расстройства желчного пузыря, гепатит, панкреатит и непроходимость кишечника. Поэтому, когда вы чувствуете боли в животе, которые долго не проходят, нельзя их игнорировать, следует немедленно вызвать вашего гинеколога. Помните, что каждое запущенное заболевание, которое является безвредным для вашего организма, может быть опасным для вашего ребенка.
Боли в животе во время беременности
Боль в животе у беременной женщины может ощущаться по разным причинам. В некоторых случаях это естественная реакция организма на изменения, происходящие в организме. В некоторых – тревожный симптом, который требует неотложного врачебного вмешательство.
Рассмотрим наиболее частые причины появления болей в животе у беременных женщин.
Усталость
Наиболее очевидная причина тянущих болей в животе, особенно на поздних сроках. Из-за веса растущего живота организм быстрее устает, и даже привычная физическая нагрузка может вызвать усталость, одышку и боли. Закономерно, что эта боль проходит во время отдыха.
Внематочная беременность
Если плодное яйцо закрепилось не в матке, а за ее пределами, беременность называется внематочной. Через 2-3 недели растущий эмбрион начинает повреждать окружающие ткани и органы – например, часто происходит разрыв фаллопиевой трубы. При этой опасной патологии жизни женщины угрожает опасность, необходима срочная госпитализация и хирургическое вмешательство. Поэтому очень важно побывать в женской консультации, где врач определит, закрепилось ли плодное яйцо в матке.
При этой опасной патологии жизни женщины угрожает опасность, необходима срочная госпитализация и хирургическое вмешательство. Поэтому очень важно побывать в женской консультации, где врач определит, закрепилось ли плодное яйцо в матке.
Боль роста
По мере того, как ребенок в матке растет, матка растягивается. Чаще всего женщина этого не замечает. Но в некоторых случаях растяжение матки ощущается и вызывает болезненные ощущения. Зачастую это случается, когда матка в гипертонусе. Эта причина естественна и практически не опасна.
Сдавливание внутренних органов
Растущий ребенок не только растягивает матку, но и набирает вес. В некоторых положениях матка давит на прилегающие органы, что тоже вызывает боль, особенно когда ребенок двигается. Иногда достаточно просто подвигаться, изменить положение тела, чтобы сдавленный орган освободился и боль ушла.
Запор
Из-за изменений в метаболизме, а также под весом растущего живота, кишечник может недостаточно активно выполнять свои функции, и беременная женщина страдает от запоров. Мягкое слабительное поможет облегчить кишечник и убрать боль.
Мягкое слабительное поможет облегчить кишечник и убрать боль.
Читайте в нашем медиацентре: «Что такое лютеиновая фаза.» Узнайте почему она так важна, что происходит с организмом женщины во время лютеиновой фазы и как она влияет на кожу.
Аппендицит
Не очень часто – примерно в 1 случае на 10000 беременностей – вес растущего живота приводит к воспалению аппендикса. Иногда это воспаление проходит само, женщина даже не успевает понять, в чем причина боли. Но если воспаление прогрессирует, может понадобиться операция. Как при любом воспалительном процессе, при аппендиците повышается температура тела. В сочетании с характерными болями, температура дает клиническую картину, которая позволит доктору поставить правильный диагноз.
Тренировочные схватки
В третьем семестре беременные женщины часто ощущают ритмичные сокращения матки, которые могут быть довольно болезненными. Как правило, они безопасны. Но если схватки сильные, частые и не прекращаются, следует вызвать скорую.
Но если схватки сильные, частые и не прекращаются, следует вызвать скорую.
Отслоение плаценты
Это тревожный симптом, который чреват прерыванием беременности. В силу различных причин, плацента начинает отслаиваться от стенок матки. Это чревато нарушением обмена веществ плода и самопроизвольным прерыванием беременности. Обычно при этом женщина замечает кровянистые выделения из влагалища. Рекомендуется отправиться в больницу.
Самопроизвольное прерывание беременности
Из всех перечисленных причин боли в животе это одна из самых опасных. Самопроизвольное прерывание беременности может произойти на любом сроке, хотя в первой половине его называют автоабортом, а на поздних сроках – преждевременными родами. О том, что причина боли именно в этом, можно узнать по сочетанию нескольких признаков: тянущие боли внизу живота, кровянистые выделения, предварительные схватки. Без врачебной помощи жизнь и плода, и матери под угрозой.
Что делать, если при беременности появились боли внизу живота:
— Изменить положение тела: встать или лечь, найти удобную позу.
— Вспомнить, что и когда вы последний раз ели, когда опорожняли кишечник.
— Измерить температуру.
— Проверить наличие кровянистых и других выделений из половых органов.
— Определить, есть ли схватки.
Если боль сильная, сопровождается выделениями, схватками и повышенной температурой, вызывайте скорую помощь.
Если боль терпима, довольно быстро проходит, выделений нет, стоит рассказать об этом врачу при очередном визите в женскую консультацию.
Записаться на прием к гинекологу
Ознакомиться с ценами и услугами
Причины боли в правом боку во время беременности
Боль в правом боку может указывать на серьезное заболевание, если оно возникает из-за вагинального кровотечения или сильных головных болей. Боль в правом боку или вокруг него во время беременности может иметь множество причин, и некоторые из них могут быть не связаны с беременностью.
Некоторые объяснения боли в правом боку во время беременности включают:
Спазмы
Судороги могут возникать в первом и втором триместрах по мере растяжения матки. К другим причинам легкого спазма во время беременности относятся:
Запор
Исследования показывают, что запор встречается примерно в 38% беременностей.В некоторых случаях это может быть связано с железом, содержащимся в витаминах для беременных.
Чтобы облегчить запор, попробуйте:
- употреблять больше отрубей, цельнозерновых или волокнистых добавок
- пить больше жидкости каждый день
- выполнять упражнения несколько раз в неделю
- принимать безрецептурные продукты, такие как Metamucil
Однако всегда проконсультируйтесь с врачом, прежде чем принимать слабительные или размягчители стула.
Узнайте больше о запорах во время беременности здесь.
Секс
Во время беременности ощущения от полового акта могут отличаться, но в целом это безопасно. Спазмы иногда возникают во время или после секса.
Спазмы иногда возникают во время или после секса.
Поэкспериментируйте с удобными позами. Любые спазмы после секса должны пройти после отдыха.
Узнайте больше о сексе во время беременности здесь.
Газы и вздутие живота
Во время беременности гормон прогестерон расслабляет мышцы, включая мышцы кишечника, что может привести к спазмам желудка и кишечника, газам и вздутию живота.
Кроме того, избыточное газообразование могут вызывать такие продукты, как бобы, овощи семейства крестоцветных, цельнозерновые и жареные продукты.
Подробнее о газовой боли во время беременности можно узнать здесь.
Боль в круглых связках
Боль в круглых связках часто встречается во время беременности и может ощущаться как резкие спазмы с обеих сторон нижней части живота.
Примерно на 12 неделе беременности из-за гормональных изменений круглые связки, которые соединяют переднюю часть матки с пахом, расшатываются и становятся более эластичными. В ответ связки могут спазмироваться, что приведет к боли внизу живота или в паху.
В ответ связки могут спазмироваться, что приведет к боли внизу живота или в паху.
Внезапные движения, упражнения или действия, такие как чихание, кашель или переворачивание в постели, могут вызвать эти спазмы.
Чтобы облегчить боль, попробуйте:
- двигайтесь медленно и осторожно, чтобы избежать напряжения
- примите теплую ванну
- положите ноги и отдыхайте
- примите безрецептурные обезболивающие, такие как ацетаминофен ( Tylenol), если врач даст добро.
- выполняет упражнения на растяжку, такие как сгибание бедра или пренатальная йога
Согласно исследованиям, боль в круглой связке осложняет 10–30% беременностей.Проконсультируйтесь с врачом, если боль не проходит в течение длительного периода или возникает при любом из следующих симптомов:
Узнайте больше о боли в круглой связке здесь.
Аппендицит
Аппендикс представляет собой небольшой мешкообразный орган на правой стороне брюшной полости, соединяющийся с толстой кишкой. При аппендиците этот орган воспаляется и наполняется гноем.
При аппендиците этот орган воспаляется и наполняется гноем.
Симптомы включают резкую внезапную боль, которая может начаться в пупке и перейти в нижнюю правую часть.Другие симптомы включают жар, потерю аппетита и рвоту.
Среди беременных это наиболее частое неакушерское заболевание, требующее хирургического вмешательства. Тем не менее, это все еще редко: острый аппендицит диагностируется у 1 из 800 или 1 из 1500 беременностей.
Любой, у кого может быть аппендицит, должен получить немедленную медицинскую помощь. Клиническая бригада проведет УЗИ или МРТ, чтобы оценить, является ли лечение антибиотиками или хирургическое вмешательство правильным курсом действий.
Узнайте больше об аппендиците здесь.
Преэклампсия
Преэклампсия, обычно развивающаяся на более поздних сроках беременности, может быть опасна для развивающегося плода и женщины, если она не получает лечения. В некоторых случаях это приводит к преждевременным родам.
Врачи обычно, но не всегда, обнаруживают первые признаки во время дородовых осмотров. К ним относятся:
К ним относятся:
- высокое кровяное давление
- белок в моче
- опухшее лицо, руки или лодыжки
- тошнота с рвотой или без нее
- боль в верхней части живота около правой стороны грудной клетки
- нечеткое зрение или сильная головная боль, которая не поддается лечению
- затрудненное дыхание
Преэклампсия встречается примерно у 1 из 25 беременностей в Соединенных Штатах.Иногда симптомы отсутствуют.
Любому, у кого может быть преэклампсия, требуется срочное медицинское обследование. Во многих случаях симптомы преэклампсии исчезают в течение нескольких дней после родов.
Узнайте больше о преэклампсии здесь.
Сокращения Брэкстона-Хикса
Сокращения Брэкстона-Хикса — нормальное явление во время беременности, и они скорее вызывают дискомфорт, чем болезненность. Они ощущаются как легкие менструальные спазмы или сжатие в животе, которое приходит и уходит.
Схватки Брэкстона-Хикса также известны как ложные схватки. Обычно они возникают во втором или третьем триместре.
Обычно они возникают во втором или третьем триместре.
Узнайте больше о схватках Брэкстона-Хикса здесь.
Инфекция мочи
Инфекции мочевыводящих путей (ИМП) чаще встречаются у женщин во время беременности.
Они могут вызывать боли внизу живота и дискомфорт при мочеиспускании. Лечение обычно представляет собой курс антибиотиков.
Узнайте больше об ИМП во время беременности здесь.
Всем, кто задается вопросом, указывает ли боль в животе во время беременности на серьезную проблему со здоровьем, важно учитывать любые другие симптомы.
Если у женщины наблюдается боль в животе и любой из следующих симптомов, необходимо немедленно обратиться за медицинской помощью:
Вагинальное кровотечение
Спастическая боль с обеих сторон нижней части живота, сопровождающаяся кровотечением, может указывать на потерю беременности. В этом случае могут быть только незначительные кровянистые выделения или кровотечение может быть более обширным
Около 10–15% известных беременностей заканчиваются выкидышем. Это чаще встречается в первом триместре.
Это чаще встречается в первом триместре.
Кроме того, ранними признаками внематочной беременности являются боль с одной стороны, кровотечение и коричневые водянистые выделения.Это всегда приводит к потере беременности и требует немедленной медицинской помощи.
Любой, кто может пережить выкидыш или внематочную беременность, должен немедленно получить медицинскую помощь.
Рвота
Хотя утреннее недомогание является ожидаемой частью беременности, сильная рвота с болью в правом боку вызывает беспокойство.
Эта комбинация симптомов может указывать на hyperemesis gravidarum, тяжелую, длительную форму утреннего недомогания, требующую лечения в больнице.Лечение, как правило, включает в себя прием препаратов от тошноты и стероидов.
Кроме того, частая рвота может привести к серьезным осложнениям, таким как обезвоживание.
Боль в животе и другие боли при беременности, которые нельзя игнорировать
Схватки Брэкстона-Хикса немного чаще встречаются днем или вечером, и они могут возникать после физической активности (включая секс), по данным клиники Майо. Они также имеют тенденцию становиться немного более интенсивными (и более частыми) по мере приближения к сроку родов, объясняет клиника Майо.Есть несколько способов избавиться от этих сокращений. Если вы стояли, попробуйте сесть или лечь. ACOG рекомендует, если вы сидели, вставайте и ходите. Вы также можете подумать, есть ли у вас много жидкости. ACOG утверждает, что часто выпивка нескольких стаканов воды и отдых могут облегчить вашу боль.
Они также имеют тенденцию становиться немного более интенсивными (и более частыми) по мере приближения к сроку родов, объясняет клиника Майо.Есть несколько способов избавиться от этих сокращений. Если вы стояли, попробуйте сесть или лечь. ACOG рекомендует, если вы сидели, вставайте и ходите. Вы также можете подумать, есть ли у вас много жидкости. ACOG утверждает, что часто выпивка нескольких стаканов воды и отдых могут облегчить вашу боль.
Если ни один из вышеперечисленных методов не работает, или если ваши схватки длятся более двух минут за раз и со временем кажутся более близкими, у вас могут начаться схватки, и вам следует позвонить своему врачу, объясняет ACOG.
Если вы чувствуете какую-либо из этих болей при беременности, вам следует позвонить своему врачу:
1. Внезапная резкая, тупая или ноющая боль в правом животе
Это может сигнализировать об аппендиците (воспалении аппендикса). Удивительно, но помимо осложнений беременности, аппендицит является наиболее частой причиной экстренной хирургической операции во время беременности, говорит доктор Кларк SELF. По данным клиники Майо, около 0,1% беременных страдают аппендицитом во время беременности, и чаще всего это происходит во втором триместре.«Боль может быть внезапной, острой или тупой и ноющей», — говорит доктор Кларк. «Обычно это связано с лихорадкой, невозможностью есть, тошнотой и рвотой». Немедленно обратитесь к врачу, если вы чувствуете боль и подозреваете, что что-то не так.
По данным клиники Майо, около 0,1% беременных страдают аппендицитом во время беременности, и чаще всего это происходит во втором триместре.«Боль может быть внезапной, острой или тупой и ноющей», — говорит доктор Кларк. «Обычно это связано с лихорадкой, невозможностью есть, тошнотой и рвотой». Немедленно обратитесь к врачу, если вы чувствуете боль и подозреваете, что что-то не так.
Диагностировать аппендицит может быть сложно (такие симптомы, как тошнота и рвота, не сильно отличаются от симптомов беременности), но если ваш врач разбирается в вашем анамнезе и проводит тщательное обследование, это очень излечимое состояние, говорят в клинике Майо.Во-первых, врачи проведут серию тестов и сканирований, чтобы подтвердить, что у вас аппендицит, как ранее сообщал SELF. Оттуда они могут определить, является ли операция лучшим вариантом. В тех случаях, когда ваш врач решит, что операция вам не подходит, он может прописать антибиотики для лечения инфекции и удаления аппендикса позже.
2. Острая и сильная боль в правом верхнем углу живота
Острая и сильная боль в правом верхнем углу живота
Замедленное пищеварение также замедляет опорожнение желчного пузыря, что может привести к образованию желчных камней.В клинике Майо объясняют, что камни в желчном пузыре часто связаны с болью в правом верхнем квадранте живота. В дополнение к боли в верхнем правом углу живота вы можете испытывать боль в центре живота, боль в спине между лопатками, боль в правом плече, тошноту и рвоту, сообщает клиника Майо.
«Если это не слишком серьезный случай, с камнями в желчном пузыре можно бороться консервативно с помощью модификации диеты, включая отказ от жирной жареной пищи», — говорит доктор Джонс. Иногда некоторым пациентам требуется операция, но в большинстве случаев удаление можно отложить до родов, добавляет она.В некоторых случаях желчный камень может вызвать холецистит, то есть воспаление желчного пузыря, говорят в клинике Майо. Симптомы холецистита включают жар и усиление боли, которая не проходит. В этом случае может потребоваться операция.
3. Внезапная боль в правом верхнем углу живота в сочетании с тошнотой
Преэклампсия — это специфическое для беременности состояние, которое включает в себя внезапное повышение артериального давления и какое-либо повреждение других органов (обычно почек и печени). Клиника Мэйо.Обычно это происходит в третьем триместре, но у некоторых беременных с определенными факторами риска наблюдается его раньше. В частности, факторы риска включают наличие в семейном анамнезе преэклампсии, хронической гипертонии, а также такие факторы, как возраст и раса (темнокожие женщины имеют более высокие показатели заболевания, чем женщины других рас), поясняет клиника Мэйо.
Боль в правом нижнем квадранте при беременности
Правый нижний квадрант — это нижняя правая сторона вашего живота (живот) от пуговицы вниз.Есть много причин боли в правом нижнем квадранте во время беременности. Большинство из них не вызывают беспокойства, но важно обратиться за медицинской помощью, если ваша боль сильная, не проходит или связана с другими симптомами.
Даже если вы беременны, у вас все равно могут быть боли в животе, вызванные теми же заболеваниями, которые наблюдаются у небеременных женщин. Вы можете узнать больше об этом в нашей брошюре о боли в правом нижнем квадранте. Остальная часть этой брошюры посвящена только причинам, связанным с беременностью.
Каковы наиболее частые причины боли в правом нижнем квадранте во время беременности?
Выкидыш
- Очень часто в первые двенадцать недель беременности (первый триметстер) — примерно каждая четвертая беременность заканчивается выкидышем
- Может произойти на более поздних сроках беременности (второй триместр), но реже
- Обычно вызывает схваткообразную боль, например менструальная боль по обеим сторонам нижней части живота.
- Часто сопровождается кровотечением, которое может варьироваться от небольшого количества темной крови до большого количества ярко-красной крови со сгустками
Более подробную информацию вы можете найти в отдельной брошюре под названием «Выкидыш».
Запор
- Запор очень часто встречается во время беременности.
- Дает спастические боли внизу живота (внизу живота).
- Вы будете открывать кишечник реже, чем обычно, и, как правило, у вас твердый, гранулированный стул (фекалии).
Боль в тазовых связках
- Обычно она начинается около 14 недель и продолжается на поздних сроках беременности.
- Это происходит из-за того, что растущая матка (матка) натягивает структуры (круглые связки и широкие связки), которые удерживают ее на месте.
- Обычно вызывает колющую боль в одной или обеих сторонах живота (живота), а иногда и в бедрах и в области гениталий.
- Боль может быть очень сильной.
Подробнее об этом можно прочитать в отдельной брошюре «Общие проблемы при беременности».
Инфекция в моче
- Инфекция в моче чаще встречается во время беременности.
- Обычные симптомы — боль при более частом мочеиспускании и мочеиспускании.

- У вас также могут возникнуть боли в животе и высокая температура (жар), а также кровь в моче.
- Если вы чувствуете боль, обычно она проходит в нижней части живота, но может быть с одной стороны, если у вас развивается инфекция почек (пиелонефрит).
Дополнительную информацию см. В отдельной брошюре «Инфекция мочи при беременности».
Внематочная беременность
Вам всегда следует срочно обращаться к врачу , если вы подозреваете, что беременны и испытываете боль в правом нижнем квадранте. У вас могла быть внематочная беременность.
- Внематочная беременность — это беременность, протекающая не в нормальном месте.
- Боль часто бывает внезапной и сильной, но может продолжаться в течение нескольких дней.
- Возможно, у вас не было месячных, но у вас все еще может быть внематочная беременность, даже если вы думаете, что у вас уже были месячные.
- Вагинальное кровотечение случается часто, но не всегда.

- Иногда вы можете почувствовать боль над кончиком плеча.
Дополнительную информацию см. В отдельной брошюре «Внематочная беременность».
Боль в правом нижнем квадранте беременности на поздних сроках
Боль в тазовом поясе поражает сустав, соединяющий две кости в передней части таза, называемый лобковым сочленением. Этот сустав расшатывается во время беременности, часто уже на 14 неделе беременности.Боль может быть сильной и обычно ощущается в области лобкового сочленения, но может распространяться на правый нижний квадрант.
Узнайте больше в отдельной брошюре «Общие проблемы во время беременности».
На поздних сроках беременности боль при RLQ может быть вызвана отслойкой плаценты или началом родов. Отслойка плаценты происходит при кровотечении между последом (плацентой) и слизистой оболочкой матки. Роды считаются слишком ранними (преждевременные роды), если они происходят до 37 недель.
Дополнительные сведения см. В отдельных брошюрах «Преждевременные роды и тазовая боль у женщин».
Острая боль во время беременности :: Американская ассоциация беременных
Острая боль при беременности — причины и симптомы
Это может быть стрессом, особенно для рожениц, когда она рожает в первый раз, когда различие между обычными болями во время беременности и возможным осложнением из-за острой боли во время беременности. Во время беременности ваше тело претерпевает множество изменений, поскольку оно адаптируется к растущей внутри вас жизни. Вы наберете вес, и ваше тело будет расти, чтобы приспособиться к новому ребенку. Хотя это естественно и необходимо, это может вызвать некоторый дискомфорт.
Возможные причины резкой боли при беременности
Одна из самых распространенных острых болей, о которых сообщают женщины, — это колющая боль в области матки, живота или паха и вокруг них. Хотя это может быть неудобно, во многих случаях это можно объяснить нормальными изменениями, которые происходят во время беременности.
Некоторые общие причины включают:
Хотя вышеуказанные состояния являются частью нормальной беременности, они обычно не вызывают острой боли. Если резкая боль, которую вы испытываете, локализуется с одной стороны, это может указывать на внематочную беременность.Это серьезное заболевание, требующее срочной медицинской помощи.
Если резкая боль, которую вы испытываете, локализуется с одной стороны, это может указывать на внематочную беременность.Это серьезное заболевание, требующее срочной медицинской помощи.
Ожидаемый выкидыш также может вызвать резкую боль от спазмов. Это вызывает беспокойство у будущих матерей, которые хотят знать разницу между обычными спазмами, связанными с расширением матки, и спазмами от предстоящего выкидыша.
Обратиться к врачу для обсуждения ваших симптомов — это всегда правильный выбор.
Предупреждающие знаки / симптомы острой боли во время беременности
Несмотря на то, что резкая боль может быть результатом нормального изменения беременности, есть некоторые предупреждающие признаки, на которые следует обратить внимание, если резкая боль возникла в результате осложнения.
- Если боль сопровождается рвотой, лихорадкой, ознобом, сильным кровотечением / кровотоком или изменением выделений из влагалища
- Если острая боль не проходит после отдыха или адаптации (боль в круглой связке не должна длиться более нескольких минут)
- Если от боли трудно дышать, ходить или говорить
Если вы испытываете какие-либо из вышеперечисленных симптомов, немедленно обратитесь к своему врачу.
Как справиться с болями при беременности
Если вы испытываете острую или колющую боль во время беременности, есть несколько возможных решений, с помощью которых вы можете попытаться облегчить боль:
Опять же, если боль становится слишком сильной или мешает вам заниматься повседневными делами, немедленно обратитесь к своему врачу.Проконсультируйтесь со своим врачом, чтобы узнать больше о безопасных методах обезболивания во время беременности.
Хотите узнать больше?
Загрузите приложение Fetal Life для Apple и Android, одобренное Американской ассоциацией беременных. В нем есть рекомендации по питанию, счетчик ударов, отслеживание уровня глюкозы в крови и многое другое.
———————————————————————————————————————————————— —–
Гиббс Р. (2008). Дородовой уход. В Данфорта акушерство и гинекология (10-е изд., Стр. 18). Филадельфия: Липпинкотт Уильямс и Уилкинс.
Хармс, Р. (2004). Руководство клиники Майо по здоровой беременности (1-е изд. ). Нью-Йорк: HarperResource.
). Нью-Йорк: HarperResource.
Джордан Р. (2014). Физические упражнения, рекреационные и профессиональные вопросы, а также интимные отношения во время беременности. In Пренатальный и послеродовой уход: подход, ориентированный на женщину, (стр. 274-279). Оксфорд: Уайли Блэквелл.
Боль в животе при беременности :: Американская ассоциация беременных
Боль в желудке во время беременности: причины и лечение
Боль в верхней части живота Боль во время беременности может быть нормальным явлением, поскольку ваше тело меняется, чтобы приспособиться к растущему ребенку.Хотя существует множество безобидных причин боли в животе, некоторые из них могут быть более серьезными. Будучи будущей мамой, важно изучить все возможные причины, чтобы вы могли распознать симптомы, которые могут вызывать беспокойство.
Распространенные причины боли в животе во время беременности
Некоторые боли в животе и боли во время беременности довольно распространены и, как правило, не представляют опасности для вас и вашего ребенка.
- Боль в круглой связке: Она может характеризоваться острой колющей болью при смене положения или ноющей, тупой, затяжной болью.Боль в круглых связках вызывается двумя большими связками, которые идут от матки к паху. По мере роста матки эти связки растягиваются и создают дискомфорт. Об этой боли обычно сообщают во втором триместре, и она считается безвредной. Прочтите полную статью о боли в круглой связке.
- Газы и запоры: Газы во время беременности возникают из-за повышенного уровня прогестерона. По мере того, как выделяется больше этого гормона, работа желудочно-кишечного тракта замедляется, что замедляет перемещение пищи.Питье большого количества воды, есть продукты, богатые клетчаткой, заниматься спортом и использовать смягчители стула — отличные способы борьбы с чрезмерным газом и запорами. Узнайте больше о запорах во время беременности.
- Сокращения Брэкстона-Хикса: Иногда называемые «тренировочные схватки», Брэкстон-Хикс — это скорее легкое раздражение, чем риск для вас или вашего ребенка.
 Многие женщины сообщают, что Брэкстон-Хикс ощущает напряжение в мышцах живота, поэтому живот становится твердым или твердым.Важно отличать схватки Брэкстона-Хикса от настоящих схваток. Настоящие схватки будут ближе друг к другу, продолжаться дольше и болезненны. Настоящие схватки захватывают дух, поэтому общее практическое правило состоит в том, что если вы в состоянии продолжать свои обычные действия, то, скорее всего, это Брэкстон-Хикс. Кроме того, врачи сообщают, что причиной Брэкстона-Хика может быть обезвоживание, поэтому употребление большого количества воды может помочь устранить эту проблему. Подробнее о схватках Брэкстона-Хикса.
Многие женщины сообщают, что Брэкстон-Хикс ощущает напряжение в мышцах живота, поэтому живот становится твердым или твердым.Важно отличать схватки Брэкстона-Хикса от настоящих схваток. Настоящие схватки будут ближе друг к другу, продолжаться дольше и болезненны. Настоящие схватки захватывают дух, поэтому общее практическое правило состоит в том, что если вы в состоянии продолжать свои обычные действия, то, скорее всего, это Брэкстон-Хикс. Кроме того, врачи сообщают, что причиной Брэкстона-Хика может быть обезвоживание, поэтому употребление большого количества воды может помочь устранить эту проблему. Подробнее о схватках Брэкстона-Хикса.
- Общие дискомфорты: В дополнение к перечисленным выше существует несколько других распространенных дискомфортов в животе, которые могут возникнуть во время беременности и, как правило, не представляют опасности. Растущая матка, вирусы желудка, камни в почках, миома и пищевая чувствительность — все это действительные формы безвредной боли в животе.

Когда боль в животе во время беременности серьезна
Хотя многие женщины, испытывающие боль в животе, беременны здоровыми, бывают случаи, когда боль в животе может представлять серьезный риск.Если у вас проявляются какие-либо серьезные симптомы, например, описанные ниже, немедленно обратитесь к врачу.
- Внематочная беременность: Возникает в 1 из 50 беременностей , внематочная беременность — это когда яйцеклетка имплантируется в любое место, кроме матки. Чаще всего яйцо имплантируется в маточную трубу. К сожалению, внематочная беременность не может продолжаться и требует лечения. В том маловероятном случае, если у вас внематочная беременность, вы можете испытать сильную боль и кровотечение между 6 и 10 неделями беременности.К женщинам с повышенным риском внематочной беременности относятся женщины, у которых в прошлом была внематочная беременность или у них был эндометриоз, перевязка маточных труб или внутриматочная спираль (ВМС) на момент зачатия.
 Узнайте больше о внематочной беременности.
Узнайте больше о внематочной беременности.
- Отслойка плаценты: Отслойка плаценты — это опасное для жизни состояние, при котором плацента отделяется от матки еще до рождения ребенка. Одним из симптомов отслойки плаценты является постоянная боль, из-за которой желудок остается жестким в течение длительного периода времени без облегчения.Еще один признак — кровавая жидкость или преждевременный выход воды. Дополнительные симптомы включают болезненность в животе, боль в спине или жидкие выделения со следами крови. Вы можете получить доступ к полной статье о отслойке плаценты здесь.
- Выкидыш: К сожалению, правда заключается в том, что От 15 до 20 процентов беременностей заканчиваются выкидышем , что делает его наиболее распространенной формой невынашивания беременности. Выкидыш, который иногда называют «самопроизвольным абортом», чаще всего происходит в первые 13 недель беременности.
 Признаки выкидыша включают легкую или сильную боль в спине, истинные схватки (происходящие каждые 5-20 минут), коричневое или ярко-красное кровотечение со спазмами или без них, выход ткани или сгустковидного материала из влагалища, а также внезапное уменьшение других признаков беременности. Прочтите полную статью о выкидышах.
Признаки выкидыша включают легкую или сильную боль в спине, истинные схватки (происходящие каждые 5-20 минут), коричневое или ярко-красное кровотечение со спазмами или без них, выход ткани или сгустковидного материала из влагалища, а также внезапное уменьшение других признаков беременности. Прочтите полную статью о выкидышах.
- Инфекция мочевыводящих путей: Хотя во время беременности легко лечить, если игнорировать инфекцию мочевыводящих путей, она может вызвать осложнения. ИМП, которые чаще всего распознаются по боли, дискомфорту и / или жжению при мочеиспускании, также могут вызывать боль в нижней части живота.Если вы заметили боль в пояснице, по бокам тела под грудной клеткой или над тазовой костью, сопровождающуюся лихорадкой, тошнотой, потливостью или ознобом, возможно, ИМП распространилась на ваши почки. В этом случае как можно скорее обратитесь за медицинской помощью.
- Преэклампсия: Преэклампсия — это состояние во время беременности, которое характеризуется высоким кровяным давлением и содержанием белка в моче после 20 недель беременности.
 Боль в верхней части живота, обычно под ребрами с правой стороны, может сопровождать другие симптомы, используемые для диагностики преэклампсии.Тошнота, рвота и повышенное давление на живот — это дополнительные симптомы, которые влияют на ваш живот. Узнайте больше о преэклампсии.
Боль в верхней части живота, обычно под ребрами с правой стороны, может сопровождать другие симптомы, используемые для диагностики преэклампсии.Тошнота, рвота и повышенное давление на живот — это дополнительные симптомы, которые влияют на ваш живот. Узнайте больше о преэклампсии.
Когда мне позвонить своему врачу?
Если боль или дискомфорт в животе сопровождается одним из следующих симптомов, немедленно позвоните своему врачу:
Хотите узнать больше?
Составлено с использованием информации из следующих источников:
1. Клиника, Мейо, Полная книга о беременности и первом году жизни ребенка.Нью-Йорк, штат Нью-Йорк: Уильям Морроу и компания, Inc.
2. Современная акушерская и гинекологическая диагностика и лечение Девятое изд. ДеЧерни, Алан Х. и др.
3. Акушерство Уильямса двадцать второе изд. Каннингем, Ф. Гэри и др., Гл. 10.
4. Американская академия семейных врачей
https://www. aafp.org/
aafp.org/
Признаков преэклампсии | Ада
Что такое преэклампсия?
Преэклампсия, также называемая преэклампсией и ранее иногда называемая токсемией, является потенциально серьезным заболеванием, которым страдают только беременные женщины после 20-й недели беременности или вскоре после родов.
Характерными симптомами являются внезапно возникающая протеинурия (белок в моче) и гипертония (высокое кровяное давление). Пока точно не известно, что вызывает преэклампсию, но это может иметь какое-то отношение к нарушениям плацентарного кровоснабжения. Преэклампсия также может возникать вместе с HELLP-синдромом, который очень серьезен и может прогрессировать до эклампсии, которая также очень серьезна и может быть фатальной.
Преэклампсия поражает от двух до восьми женщин из 100 беременных.Тяжелая преэклампсия встречается только у одной из 200 беременностей. Синдром HELLP имеет аналогичную частоту, но примерно у половины женщин с тяжелой преэклампсией будет развиваться синдром HELLP. Показатели эклампсии низкие в большинстве развитых стран, с частотой около одной на каждые 2000 беременностей. Однако в развивающихся странах этот показатель значительно выше.
Показатели эклампсии низкие в большинстве развитых стран, с частотой около одной на каждые 2000 беременностей. Однако в развивающихся странах этот показатель значительно выше.
Признаки и симптомы преэклампсии
Преэклампсия часто диагностируется во время обычного посещения врача.Ранние признаки преэклампсии включают:
- Гипертония (высокое кровяное давление). Артериальное давление 140 выше 90 считается признаком у женщин, у которых ранее не было гипертонии.
- Протеинурия (белок в моче). Это определяется как 300 мг или более белка, прошедшего с мочой в течение 24 часов.
Пенистая моча — признак протеинурии. Если беременная женщина обнаруживает, что у нее пенистая моча, ей следует как можно скорее обратиться к врачу.Другие симптомы, которые могут появиться по мере обострения заболевания, включают:
- Головная боль, которую невозможно облегчить обезболивающими
- Отек (опухоль) кистей рук, лица и / или ног
- Затуманенное зрение или слепые зоны
- Замешательство или дезориентация
- Тошнота и рвота
- Боль в правом верхнем углу живота, чуть ниже ребер или за грудиной
- Ощущение боли, похожее на изжогу, которое не снимается антацидами
- Чувство сильного недомогания
- Олигурия (низкий диурез) 500 мл или менее в течение 24 часов
- Неспособность чувствовать, как ребенок двигается так же сильно, как раньше
- Одышка, возможно, из-за отека легких (избыток жидкости в легких)
- Инсульт.
 Это очень редко
Это очень редко
Полезно знать: Если беременная женщина внезапно обнаруживает, что ее часы, браслеты или кольца больше не подходят к ее руке или руке, или что их рукава внезапно затягиваются, ей следует немедленно обратиться за медицинской помощью.
Полезно знать Ощущение, напоминающее изжогу, также является довольно частым симптомом среди беременных женщин, у которых нет преэклампсии. Ощущение изжоги в результате преэклампсии можно отличить от настоящей изжоги по устойчивости к антацидам.
Полезно знать: Следует отметить, что не все обезболивающие безопасны для использования во время беременности. Беременным женщинам следует проконсультироваться со своим врачом о том, какие обезболивающие могут им помочь. Если у беременной женщины головная боль не проходит сама по себе в разумные сроки, ей следует связаться со своим лечащим врачом.
При появлении любого из этих симптомов пострадавшему следует как можно скорее получить медицинскую помощь. Без лечения преэклампсия может перерасти в эклампсию, которая очень серьезна и в более редких случаях может привести к летальному исходу. Однако в развитых странах такое случается очень редко, и адекватный дородовой уход может снизить вероятность этого. Если вы не уверены, есть ли у вас или вашего близкого преэклампсия, вы можете бесплатно проверить свои симптомы с помощью приложения Ada.
Без лечения преэклампсия может перерасти в эклампсию, которая очень серьезна и в более редких случаях может привести к летальному исходу. Однако в развитых странах такое случается очень редко, и адекватный дородовой уход может снизить вероятность этого. Если вы не уверены, есть ли у вас или вашего близкого преэклампсия, вы можете бесплатно проверить свои симптомы с помощью приложения Ada.
Гипертония и протеинурия при преэклампсии
Многие женщины страдают гипертонией во время беременности без преэклампсии.Гипертония, возникающая в результате преэклампсии, обычно отличается от ранее существовавшей или хронической гипертензии по ее внезапному началу. Считается, что на гипертензию во время беременности также влияют низкое потребление магния, , а также другие факторы и низкое потребление кальция , ведущее к низкому уровню кальция в организме. Диеты с высоким потреблением калорий также могут иметь значение.
Гипертензия, связанная с преэклампсией, может возникнуть одновременно с хронической гипертензией. Диагностировать преэклампсию у женщин с хронической гипертензией может быть довольно сложно.
Диагностировать преэклампсию у женщин с хронической гипертензией может быть довольно сложно.
Трудно точно диагностировать протеинурию, связанную с преэклампсией, у женщин с ранее существовавшей протеинурией или почечными заболеваниями. Одним из признаков наличия протеинурии, связанной с преэклампсией, может быть внезапный всплеск уровня экскретируемого белка.
Во всех этих случаях, если присутствует протеинурия, вероятно также присутствует преэклампсия.
Головная боль при преэклампсии: на что похожа головная боль при преэклампсии?
Головная боль, сопровождающая преэклампсию, часто описывается как тупая и пульсирующая, а также как мигренеподобная.Важно отметить, что он не реагирует на обычно используемые безрецептурные обезболивающие.
Полезно знать: Считается, что существует связь между головными болями в целом и мигренью в частности, а также риском преэклампсии. Некоторые исследования показали, что женщины с мигренозными головными болями в анамнезе до беременности могут иметь более высокий риск развития преэклампсии.
Если вы обеспокоены тем, что ваша головная боль может быть связана с преэклампсией, или если вы испытываете другие симптомы, вызывающие у вас беспокойство, начните оценку симптомов.
Затуманенное зрение и нарушения зрения при преэклампсии
Около четверти женщин с тяжелой преэклампсией и до половины всех женщин с эклампсией (см. Ниже) сообщают о проблемах со зрением, особенно о нечеткости зрения. Преэклампсия может вызвать такие проблемы со зрением, как:
- Гипертоническая ретинопатия, вызванная высоким кровяным давлением, повреждающим сетчатку или глаз
- Экссудативная отслойка сетчатки, вызванная воспалением, вызывающая скопление жидкости под сетчаткой
- Корковая слепота, вызванная проблемами с затылочной корой головного мозга, которая контролирует зрение
Типы нарушений зрения, вызванных преэклампсией, включают:
- Затуманенное зрение
- Вспышки света
- Затруднение с фокусировкой или внезапная / быстро развивающаяся неспособность фокусировки
- Слепые зоны
- Двойное зрение
- Потеря зрения на один или оба глаза
Полезно знать: Визуальные симптомы преэклампсии обычно не постоянные, а временные. Постоянные проблемы со зрением в результате преэклампсии встречаются редко.
Постоянные проблемы со зрением в результате преэклампсии встречаются редко.
Боль в животе при преэклампсии
Боль в животе — частый симптом преэклампсии. Классически он ощущается в правом верхнем углу живота, под ребрами — примерно там, где расположена печень, но часто также может ощущаться под грудиной, в области, известной как эпигастрий, и иногда может также излучать в правую сторону. спины.
Имеются некоторые свидетельства того, что сильная боль в правом верхнем углу живота у беременных указывает на поражение печени, что увеличивает риск развития синдрома HELLP.Сильная боль в правом верхнем углу живота — важный признак того, что может развиваться синдром HELLP. Если у беременной появляется боль в правом верхнем углу живота, им следует как можно скорее связаться со своим врачом.
Обеспокоены болью в животе, которую испытываете вы или ваш любимый человек? Проверьте свои симптомы с помощью Ada.
Признаки и симптомы тяжелой преэклампсии
У большинства женщин с преэклампсией не разовьется тяжелая преэклампсия, если они получат своевременное лечение. Признаки и симптомы, которые могут указывать на тяжелую преэклампсию, включают:
Признаки и симптомы, которые могут указывать на тяжелую преэклампсию, включают:
- Ухудшение физических симптомов, перечисленных выше
- Почечная недостаточность вследствие поражения почек повышенным давлением
- Тромбоцитопения от умеренной до тяжелой, т. Е. Низкое количество тромбоцитов 100000 или ниже
- Уровень аспартаттрансаминазы (AST) или аланинаминотрансферазы (ALT) (ферменты, обнаруженные в печени) в сыворотке крови в два раза выше
У матерей с тяжелой преэклампсией нерожденный ребенок обычно страдает от недостатка кислорода и питательных веществ, что может замедлить рост плода.Практикующие врачи могут измерить младенцев, чтобы определить, малы ли они для гестационного возраста.
Причины преэклампсии и последующей эклампсии
Причина преэклампсии еще не до конца выяснена врачами. Похоже, что это воспаление материнских кровеносных сосудов, особенно почек. Это может быть связано с аномалиями в развитии плацентарного кровоснабжения, что может повлиять на эффективность прикрепления плаценты к стенке матки. Неидеальное прикрепление может вызвать выброс воспалительных веществ в кровоток матери. Пока не известно, вызвана ли преэклампсия этими аномалиями или эти аномалии и преэклампсия имеют общую причину.
Неидеальное прикрепление может вызвать выброс воспалительных веществ в кровоток матери. Пока не известно, вызвана ли преэклампсия этими аномалиями или эти аномалии и преэклампсия имеют общую причину.
Есть некоторые свидетельства того, что преэклампсия и сердечные заболевания имеют общие факторы риска, а именно:
- Эндотелиальная дисфункция (нарушение функции оболочки кровеносных сосудов и лимфатических узлов)
- Ожирение
- Гипертония
- Гипергликемия
- Инсулинорезистентность
- Дислипидемия (повышенный уровень липидов в крови).
Также существует генетический компонент, который определяет риск развития преэклампсии у человека. Если мать и / или сестры беременной имеют преэклампсию в анамнезе, их риск преэклампсии выше, чем у человека без такой семейной истории. Наличие предыдущей беременности с преэклампсией также увеличивает риск. При беременностях с таким высоким риском есть некоторые доказательства того, что ежедневная низкая доза (81 мг / день) аспирина может иметь защитный эффект.
Хотя причина неизвестна, факторы риска преэклампсии хорошо известны.Риск преэклампсии выше у женщин, которые:
- Имеют диабет (тип 1, тип 2 или гестационный диабет)
- Беременны впервые
- Беременны впервые за 10 лет
- Многоплодная беременность двойней, тройней и т. Д.
- Иметь ИМТ 35 или больше или массу тела 90 кг или больше
- Возраст от 40 до 17 лет
- Имеете высокое кровяное давление
- Имеете заболевание почек
- Имеются сосудистые заболевания
- Имеются нарушения свертываемости крови
- Имеют в анамнезе преэклампсию
- Имеют в семейном анамнезе преэклампсию
Если вы беспокоитесь, что у вас может быть преэклампсия, вы можете начать оценку симптомов с помощью бесплатного приложения Ada в любое время.
Преэклампсия и диета
Преэклампсия немного чаще встречается среди беременных женщин из более бедных слоев населения, что может свидетельствовать о связи между питанием и преэклампсией. Однако эта теория не была должным образом проверена. Связанная с этим теория заключается в том, что избыточное питание, особенно ожирение до и во время беременности, а также недостаточное питание могут повышать риск преэклампсии. Было высказано предположение, что диеты с низким содержанием белка, диеты с низким содержанием жиров и диеты с низким содержанием энергии могут влиять на преэклампсию.Однако снова эти гипотезы не подтвердились.
Однако эта теория не была должным образом проверена. Связанная с этим теория заключается в том, что избыточное питание, особенно ожирение до и во время беременности, а также недостаточное питание могут повышать риск преэклампсии. Было высказано предположение, что диеты с низким содержанием белка, диеты с низким содержанием жиров и диеты с низким содержанием энергии могут влиять на преэклампсию.Однако снова эти гипотезы не подтвердились.
Имеются некоторые свидетельства того, что преэклампсия и атеросклероз имеют общие факторы риска, в том числе:
- Ожирение
- Инсулинорезистентность, состояние, связанное с диабетом 2 типа, при котором организм не реагирует на гормон инсулин, что приводит к высокому уровню глюкозы в крови
- Тромбофилия, состояние, вызывающее образование тромбов.
- Гипергомоцистеинемия, аномально высокий уровень аминокислоты гомоцистеина в крови
- Африканское наследие
Похоже, что оба условия увеличивают количество окислителей в организме. Поэтому некоторые исследования показали, что антиоксиданты, такие как витамин С, также известный как аскорбиновая кислота, или связанное с витамином Е соединение, такое как токоферол, могут быть полезны для снижения риска преэклампсии. Однако испытания по проверке эффективности дополнения рациона беременных женщин антиоксидантами, такими как витамины E и C, для снижения риска преэклампсии, оказались безрезультатными. Также возможно, что прием антиоксидантов в качестве добавок может иметь другой эффект по сравнению с поглощением антиоксидантов с пищей.Эта теория еще предстоит полностью доказать.
Поэтому некоторые исследования показали, что антиоксиданты, такие как витамин С, также известный как аскорбиновая кислота, или связанное с витамином Е соединение, такое как токоферол, могут быть полезны для снижения риска преэклампсии. Однако испытания по проверке эффективности дополнения рациона беременных женщин антиоксидантами, такими как витамины E и C, для снижения риска преэклампсии, оказались безрезультатными. Также возможно, что прием антиоксидантов в качестве добавок может иметь другой эффект по сравнению с поглощением антиоксидантов с пищей.Эта теория еще предстоит полностью доказать.
Диеты при преэклампсии
Доказано, что единственное положительное влияние на снижение риска преэклампсии — это кальциевых добавок, и низких доз аспирина. . Также известно, что диета с высоким содержанием фруктов и овощей оказывает благотворное влияние на общее состояние здоровья беременных женщин, тем самым снижая риск состояний, повышающих риск преэклампсии. Также могут помочь изменения в образе жизни, такие как отказ от курения и отказ от алкоголя.
Также могут помочь изменения в образе жизни, такие как отказ от курения и отказ от алкоголя.
Важно отметить, что добавка кальция для предотвращения преэклампсии эффективна только для женщин, которые имеют низкое потребление кальция в своем рационе: не имеет значения, если в рационе беременной уже содержится достаточное количество кальция. Если беременная женщина обеспокоена низким содержанием кальция, она может попросить своего врача провести анализ.
Добавки омега-3 могут иметь защитный эффект от преэклампсии, но это точно не известно. Ранее также считалось, что потребление натрия (соли) должно быть ограничено, чтобы предотвратить преэклампсию, и, хотя диета с низким содержанием соли снижает риск гипертонии, этого не следует делать, если она влияет на адекватное потребление белка, кальция и энергии.
Полезно знать: Для беременных небезопасно начинать принимать добавки без рецепта или вносить какие-либо существенные изменения в свой рацион без предварительной консультации с бригадой по уходу за беременными.
Полезно знать: Пока нет уверенности в том, может ли диета повысить риск развития преэклампсии или существует ли способ значительно снизить риск преэклампсии, следуя определенной диете. Однако диета, которая может привести к значительному увеличению веса или ожирению, может повысить риск, и поэтому ее не следует придерживаться.
Беременным женщинам не следует изменять свою диету или начинать прием пищевых добавок без консультации со своей бригадой акушеров-гинекологов или терапевтом.
Осложнения преэклампсии
Большинство случаев преэклампсии относительно легкие, и можно лечить без особой опасности для матери или будущего ребенка. Однако в некоторых случаях ситуация может ухудшиться. Синдром HELLP и эклампсия — два серьезных осложнения эклампсии.
HELLP-синдром
Синдром HELLP можно рассматривать как очень тяжелую форму преэклампсии или отдельное, но перекрывающееся заболевание. Аббревиатура HELLP расшифровывается как « h emolysis, e levated l iver энзимов, l ow p количество латлетов», которые относятся к основным признакам состояния. HELLP имеет тенденцию к внезапному началу с симптомами, аналогичными преэклампсии.
Аббревиатура HELLP расшифровывается как « h emolysis, e levated l iver энзимов, l ow p количество латлетов», которые относятся к основным признакам состояния. HELLP имеет тенденцию к внезапному началу с симптомами, аналогичными преэклампсии.
Полезно знать: Синдром HELLP встречается очень редко, затрагивая только от 4% до 12% всех женщин с преэклампсией.
Признаки и симптомы, которые могут быть очевидны сразу, включают:
- Тошнота и рвота
- Боль в верхней части живота (желудка)
- Головная боль
- Проблемы со зрением
- Легкие синяки или пурпурные пятна на коже
- Нежная или опухшая печень
- Высокое кровяное давление
Если вы обеспокоены тем, что у вас или у вашего близкого может быть синдром HELLP или преэклампсия, вы можете начать бесплатную оценку симптомов Ada прямо сейчас.
Признаки, которые могут быть определены только путем тестирования, включают:
- Протеинурия
- Гемолиз (разрушение клеток крови)
- Повышенный уровень ферментов
- Тромбоцитопения (пониженное количество тромбоцитов)
Синдром HELLP может возникнуть в любой момент после 20 недель беременности, но наиболее часто встречается между 27 и 37 неделями. Однако от 15% до 30% случаев синдрома HELLP возникают только после родов. Долгосрочные осложнения могут включать:
- Замедление роста плода
- Отслойка плаценты, i.е. отделение плаценты от стенки матки до родов
- Проблемы со свертываемостью крови
- Эклампсия, т. Е. Судороги у беременных с повышенным давлением
- Печеночная недостаточность
Отслойка плаценты может снизить снабжение будущего ребенка кислородом и питательными веществами, увеличивая риск задержки роста плода. В тяжелых случаях будущий ребенок может не выжить.
Эклампсия
Эклампсия — очень серьезное осложнение беременности, которое требует быстрого лечения. Несмотря на успехи в области медицины, эклампсия по-прежнему является основной причиной материнской смертности.
Эклампсия диагностируется, когда у беременной с преэклампсией начинаются судороги. В большинстве случаев у человека с эклампсией проявляются симптомы тяжелой преэклампсии, но в некоторых случаях предшествующие симптомы преэклампсии не проявляются. Если эклампсию не лечить быстро, это может привести к коме матери, повреждению мозга и смерти. Беспокоитесь о тех или иных симптомах? Получите свою личную оценку состояния Ada прямо сейчас.
Лечение и уход
Решение, какой вариант лечения преэклампсии лучше всего, включает баланс между тяжестью преэклампсии и рисками, с которыми сталкивается ребенок. Единственное полное излечение от преэклампсии — это роды с плацентой. Если это безопасно как для матери, так и для ребенка, беременность будет сохраняться до естественного конца беременности, около 37 недель. Только в том случае, если жизнь матери или ребенка находится в опасности, роды начнутся рано.Однако, если ребенок еще слишком молод, чтобы выжить вне матки, медицинская бригада предпримет шаги для сохранения беременности до тех пор, пока роды не будут безопасными, , если это безопасно для матери.
Только в том случае, если жизнь матери или ребенка находится в опасности, роды начнутся рано.Однако, если ребенок еще слишком молод, чтобы выжить вне матки, медицинская бригада предпримет шаги для сохранения беременности до тех пор, пока роды не будут безопасными, , если это безопасно для матери.
В случаях легкой преэклампсии за коротким периодом первичной госпитализации может последовать амбулаторное лечение на дому, часто продолжающееся до рождения ребенка. Уход на дому включает:
- Постельное белье
- Регулярные анализы артериального давления
- Регулярные нестрессовые тесты плода (НСТ) для проверки здоровья ребенка
- Посещение врача два или три раза в неделю
Также может быть полезно увеличить количество потребляемого белка, минимизировать потребление соли и обеспечить потребление достаточного количества воды для поддержания хорошего водного баланса.
Госпитализация по поводу преэклампсии
Если уход на дому не рекомендуется из-за серьезности симптомов, женщин с преэклампсией обычно госпитализируют. Основное внимание в лечении уделяется лечению гипертонии и мониторингу осложнений. В курс лечения включено:
Основное внимание в лечении уделяется лечению гипертонии и мониторингу осложнений. В курс лечения включено:
- Лекарства для снижения артериального давления, такие как гидралазин, лабеталол и нифедипин
- Измерения артериального давления с интервалом в четыре часа или, в тяжелых случаях, каждые 15-30 минут
- Анализы мочи на белок
- Контроль гидратации
- Анализы крови для контроля количества тромбоцитов, факторов свертывания и функции почек и печени
Если преэклампсия возникает на поздних сроках беременности, роды могут быть вызваны, если у ребенка или матери уровень артериального давления не может контролироваться до тех пор, пока ребенок не родится.В таких случаях ребенок может родиться естественным путем или путем кесарева сечения. В тех случаях, когда ребенок родился всего на несколько недель раньше срока, риск для здоровья ребенка невелик. Однако, если ребенку меньше 34 недель, именно тяжесть преэклампсии матери будет определять, решит ли медицинская бригада родить ребенка. Результаты для ребенка могут улучшиться, если беременность сохранится, но лечение не должно осуществляться в ущерб благополучию матери.
Результаты для ребенка могут улучшиться, если беременность сохранится, но лечение не должно осуществляться в ущерб благополучию матери.
В некоторых случаях можно вводить кортикостероиды для ускорения развития легких ребенка, чтобы он мог родиться раньше и раньше.Если проводится лечение кортикостероидами, необходимо очень внимательно следить за частотой сердечных сокращений ребенка. Если они не развиваются в утробе матери и имеют больше шансов выжить в случае родов, следует стимулировать роды.
Если присутствует HELLP-синдром, роды будут вызваны независимо.
В случаях эклампсии , также не следует откладывать роды, если только мать не находится в нестабильном состоянии, и в этом случае мать должна быть стабилизирована перед попыткой родов.Это нужно делать независимо от того, расстроен ли ребенок.
В случае эклампсии необходимо контролировать потребление кислорода матерью и судороги до родов. И ребенок, и мать должны находиться в отделении с высокой степенью зависимости в течение как минимум 24 часов после рождения. Судороги можно предотвратить с помощью внутривенной дозы сульфата магния, а купировать их можно с помощью лоразепама или диазепама. Сульфат магния может иметь серьезные побочные эффекты и должен назначаться только опытным врачом.
Судороги можно предотвратить с помощью внутривенной дозы сульфата магния, а купировать их можно с помощью лоразепама или диазепама. Сульфат магния может иметь серьезные побочные эффекты и должен назначаться только опытным врачом.
Преэклампсия после родов
В большинстве случаев преэклампсия случается до рождения ребенка и проходит вскоре после родов. Однако в меньшем количестве случаев преэклампсия возникает только через после родов. Если это произойдет, пострадавший будет помещен в отделение больницы с высокой степенью зависимости и будет контролироваться на предмет признаков эклампсии. После того, как медицинская бригада установит, что они не подвержены риску эклампсии, они останутся в больнице для наблюдения за гипертонией и дальнейшими осложнениями.
Полезно знать: В случае послеродовой преэклампсии ребенок, скорее всего, не пострадает.
Часто задаваемые вопросы
В: Каковы отдаленные осложнения у женщин, перенесших преэклампсию?
A: Есть некоторые свидетельства того, что женщины с преэклампсией, эклампсией или HELLP-синдромом могут иметь повышенный риск гипертонии и сердечных заболеваний в более позднем возрасте. Это также может увеличить риск инсульта.
Это также может увеличить риск инсульта.
В: Будет ли моя преэклампсия иметь долгосрочные последствия для моего ребенка после его рождения?
A: Дети, рожденные от матерей с преэклампсией, могут подвергаться повышенному риску эндокринных заболеваний и болезней питания, которые могут повлиять на рост и прибавку в весе.
В: Помогают ли низкие дозы аспирина предотвратить преэклампсию?
A: Есть некоторые свидетельства того, что аспирин в низких дозах может оказывать защитное действие против преэклампсии у женщин с высоким риском заболевания, особенно у тех, у кого преэклампсия была во время предыдущей беременности. Диапазон дозировок составляет от 75 мг до 150 мг в день. Неясно, безопасно ли принимать более высокие дозы во время беременности. Не начинайте прием аспирина без консультации с врачом.
Боль в животе при беременности — NHS
Боли или спазмы в животе (животе) часто встречаются при беременности. Обычно в них не о чем беспокоиться, но иногда они могут быть признаком чего-то более серьезного, требующего проверки.
Обычно в них не о чем беспокоиться, но иногда они могут быть признаком чего-то более серьезного, требующего проверки.
Наверное, не о чем беспокоиться, если боль слабая и проходит, когда вы меняете положение, отдыхаете, моетесь или мочитесь. Но если у вас болит живот и вы беспокоитесь, позвоните акушерке или роддому.
Безобидные боли в животе, которые могут быть тупыми или острыми, могут быть вызваны:
- болью в связках (часто называемой «болью роста», поскольку связки растягиваются, чтобы поддерживать растущую шишку) — это может ощущаться как резкая судорога сторона нижней части живота
- запор, который часто встречается при беременности (узнайте, как избежать запора)
- застрявший ветер
Срочный совет: немедленно позвоните акушерке, если у вас болит живот и:
- кровотечение или кровянистые выделения
- регулярные спазмы или спазмы
- необычные для вас выделения из влагалища
- боль в пояснице
- боль или жжение при мочеиспускании
- боль сильная или не проходит после того, как вы отдохнули в течение От 30 до 60 минут
Любой из этих симптомов может быть признаком того, что необходимо срочно проверить или лечить.
Обновление коронавируса
Если вы здоровы, очень важно, чтобы вы ходили на все приемы и осмотрели здоровье вас и вашего ребенка.
Больницы и клиники следят за тем, чтобы беременным женщинам было безопасно ходить на прием.
Если у вас появились симптомы коронавируса или вы заболели чем-то, кроме коронавируса, поговорите со своей акушеркой или родильным отделением. Они посоветуют, что делать.
Узнать больше о беременности и коронавирусе
Состояния, которые могут вызвать боль в животе и которые требуют срочного осмотра, включают:
Внематочная беременность
Это когда оплодотворенная яйцеклетка имплантируется вне матки, например, в фаллопиеву трубу.Беременность не может выжить, и ее необходимо удалить с помощью лекарств или хирургического вмешательства.
Симптомы обычно появляются между 4 и 12 неделями беременности и могут включать:
- боль в животе и кровотечение
- боль в кончике плеча
- дискомфорт при мочеиспускании или мочеиспускании
Узнайте больше о внематочной беременности.
Выкидыш
Спазматические боли и кровотечение до 24 недель беременности иногда могут быть признаком выкидыша или угрозы выкидыша (когда кровотечение продолжается, но беременность продолжается).
Преэклампсия
Боль прямо под ребрами часто встречается на поздних сроках беременности из-за растущего ребенка и матки, проталкивающейся под ребра.
Но если эта боль сильная или постоянная, особенно с правой стороны, это может быть признаком преэклампсии (высокого кровяного давления во время беременности), от которой страдают некоторые беременные женщины. Обычно это начинается через 20 недель или сразу после рождения ребенка.
Другие симптомы преэклампсии включают:
- сильная головная боль
- проблемы со зрением
- опухшие ступни, руки и лицо
Вам нужно будет наблюдать в больнице.
Узнайте больше о преэклампсии.
Преждевременные роды
Если вы беременны менее 37 недель и у вас регулярно возникают спазмы или спазмы в животе, позвоните своей акушерке.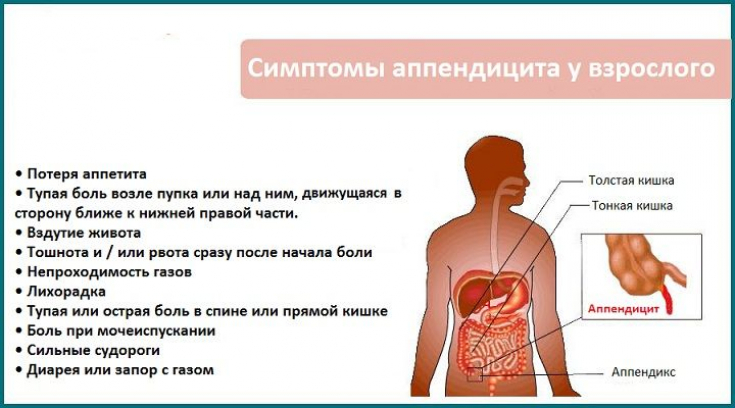
Это может быть признаком преждевременных родов, и вам необходимо будет находиться под наблюдением в больнице.
Отслойка плаценты
Это когда плацента начинает отделяться от стенки матки, обычно вызывая кровотечение и постоянную сильную боль, которая не приходит и не проходит, как при схватках.
Иногда возникает чрезвычайная ситуация, потому что это означает, что плацента не может должным образом поддерживать вашего ребенка.
Вам следует пойти в больницу, чтобы вас и вашего ребенка проверили.
Узнать больше об отслойке плаценты
ИМП (инфекция мочевыводящих путей)
ИМП часто встречаются у беременных женщин и обычно легко поддаются лечению. Они могут вызывать боль в животе и иногда, но не всегда, боль при мочеиспускании.
Узнайте больше об ИМП.
Последняя проверка страницы: 1 мая 2018 г.
Срок следующего рассмотрения: 1 мая 2021 г.





 Это может привести к закупорке просвета между червеобразным отростком и слепой кишкой, нарушению кровообращения и воспалению.
Это может привести к закупорке просвета между червеобразным отростком и слепой кишкой, нарушению кровообращения и воспалению.

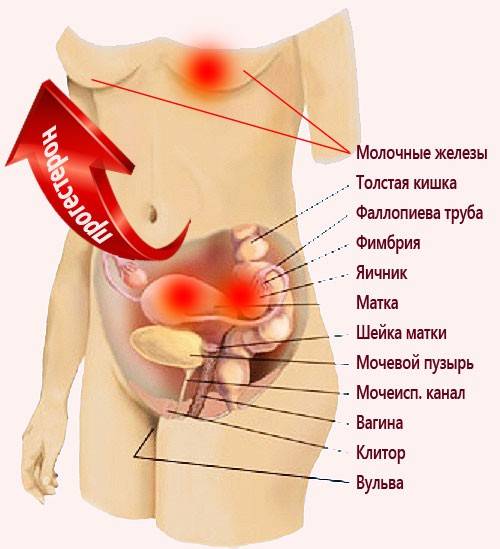
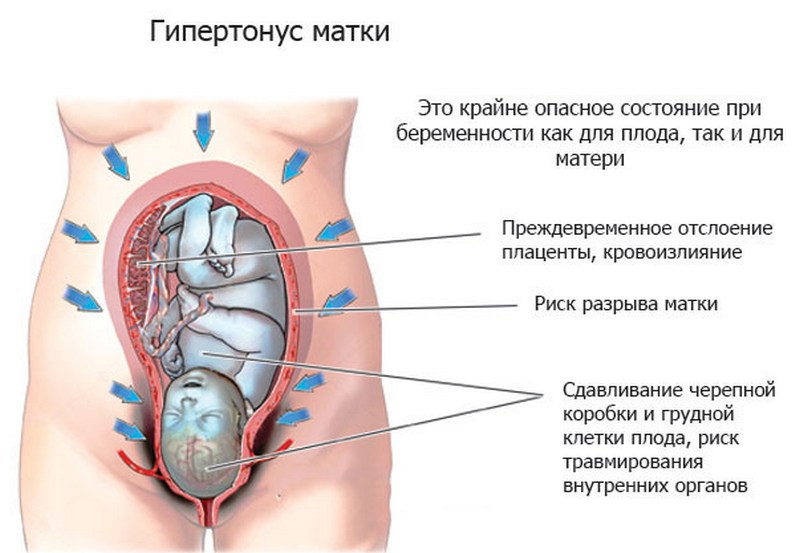
 Воспаление аппендикса сопровождается постоянной ноющей либо острой болью в правой подвздошно-паховой области, повышением температуры тела, тошнотой или рвотой. Подробнее об аппендиците при беременности→
Воспаление аппендикса сопровождается постоянной ноющей либо острой болью в правой подвздошно-паховой области, повышением температуры тела, тошнотой или рвотой. Подробнее об аппендиците при беременности→



 Вторая причина боли в мочеточнике — застревание небольшого камня на выходе из почек. В таком случае боль очень сильная, находит волнами, отдаёт в пах. Такое состояние называется коликами
Вторая причина боли в мочеточнике — застревание небольшого камня на выходе из почек. В таком случае боль очень сильная, находит волнами, отдаёт в пах. Такое состояние называется коликами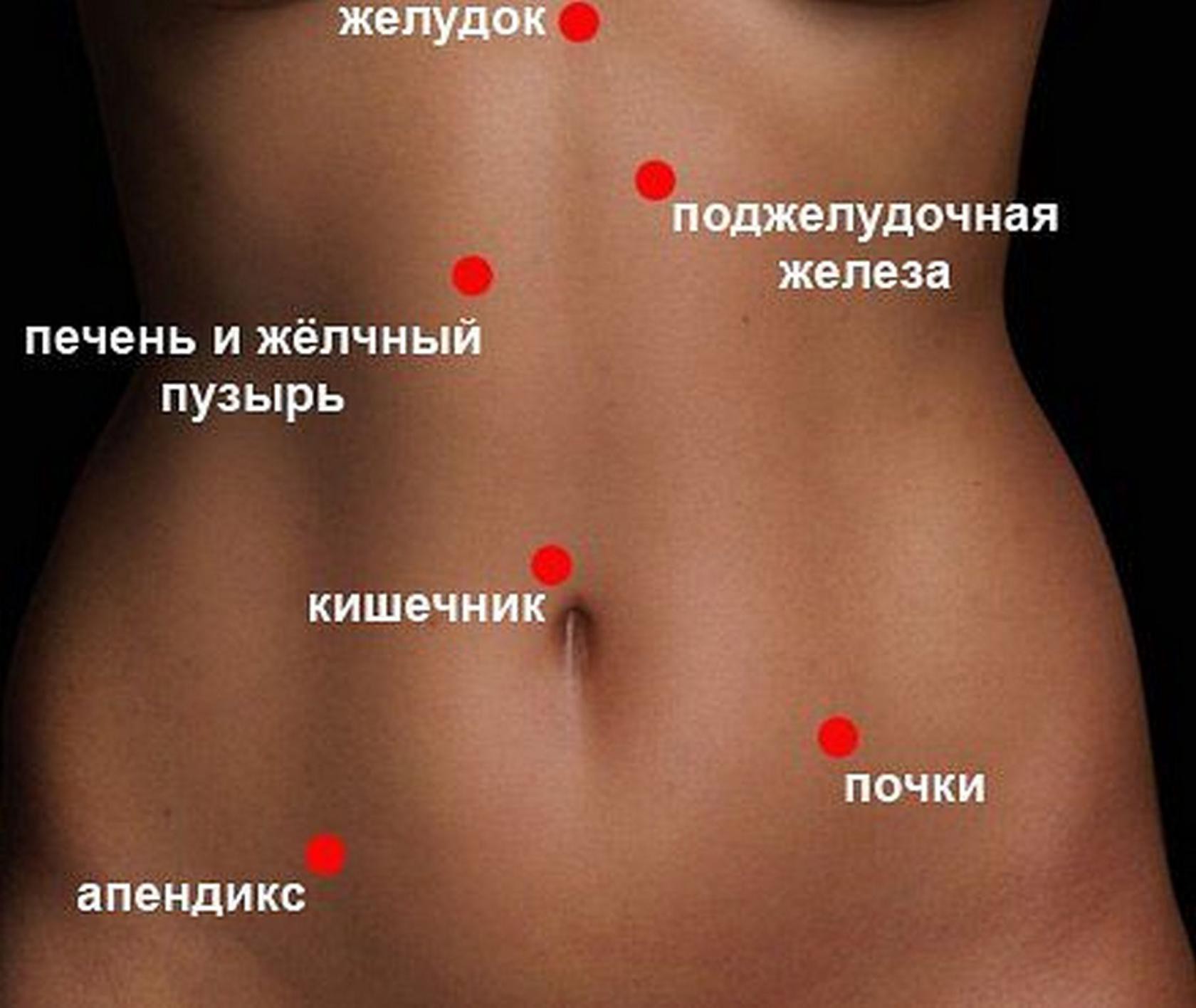 Если же происходит разрыв кисты, то боль приобретает острый характер, возникает приступами. Дополнительные симптомы: резкая боль при нажатии на живот, неприятные ощущения в области заднего прохода (потуги), кровотечения, потеря сознания.
Если же происходит разрыв кисты, то боль приобретает острый характер, возникает приступами. Дополнительные симптомы: резкая боль при нажатии на живот, неприятные ощущения в области заднего прохода (потуги), кровотечения, потеря сознания.
 д.
д. д.
д.
 Появление невыносимых режущих болей на ранних сроках гестации может быть симптомом внематочной беременности. Если плодное яйцо закрепилось в фаллопиевой трубе, и женщина об этом не знает, то на 3-6 неделе от оплодотворения труба начинает растягиваться, провоцируя тянущую боль в правом боку внизу живота. С этого момента возможны 2 варианта развития событий: трубный аборт, который сопровождается болями схваткообразного характера и умеренными кровянистыми выделениями, и разрыв маточной трубы с сильным внутренним кровотечением и внезапными острыми болями в паховой области. Подробнее о внематочной беременности →
Появление невыносимых режущих болей на ранних сроках гестации может быть симптомом внематочной беременности. Если плодное яйцо закрепилось в фаллопиевой трубе, и женщина об этом не знает, то на 3-6 неделе от оплодотворения труба начинает растягиваться, провоцируя тянущую боль в правом боку внизу живота. С этого момента возможны 2 варианта развития событий: трубный аборт, который сопровождается болями схваткообразного характера и умеренными кровянистыми выделениями, и разрыв маточной трубы с сильным внутренним кровотечением и внезапными острыми болями в паховой области. Подробнее о внематочной беременности →
 При почечной колике болит спина в районе поясницы.
При почечной колике болит спина в районе поясницы.

 В животе имеется также еще один важный орган — это поджелудочная железа. Наиболее часто причиной панкреатических болей является воспаление (панкреатит), к которому особенно предрасположены люди, принимающие алкоголь и страдающие заболеваниями желчного пузыря. Иногда боли в правом верхнем квадранте вызывает почечная патология. Возникающая боль может ощущаться в правом верхнем квадранте живота, так же, как и в спине. Если в почке был небольшой камень, и он находится в мочеточнике, то боль находит волнами, она мучительна и часто отдает в пах.
В животе имеется также еще один важный орган — это поджелудочная железа. Наиболее часто причиной панкреатических болей является воспаление (панкреатит), к которому особенно предрасположены люди, принимающие алкоголь и страдающие заболеваниями желчного пузыря. Иногда боли в правом верхнем квадранте вызывает почечная патология. Возникающая боль может ощущаться в правом верхнем квадранте живота, так же, как и в спине. Если в почке был небольшой камень, и он находится в мочеточнике, то боль находит волнами, она мучительна и часто отдает в пах. В любом случае, если Вы подозреваете у себя аппендицит, незамедлительно обратитесь к гастроэнтерологу! Причиной болей в нижнем правом квадранте также может быть инфекция кишечника, опоясывающий лишай и сдавление нервов, которые отходят от позвоночника и оканчиваются в этой области. Камень почки на своем пути вниз в мочевой пузырь по мочеточнику может также вызвать мучительную боль в этом квадранте. У женщин в этой области могут отмечаться боли при внематочной беременности. Внематочная беременность случается, когда оплодотворенная яйцеклетка остается в фаллопиевой трубе вместо того, чтобы спуститься в матку. Боли в этой части живота могут отмечаться при инфекциях, полученных половым путем.
В любом случае, если Вы подозреваете у себя аппендицит, незамедлительно обратитесь к гастроэнтерологу! Причиной болей в нижнем правом квадранте также может быть инфекция кишечника, опоясывающий лишай и сдавление нервов, которые отходят от позвоночника и оканчиваются в этой области. Камень почки на своем пути вниз в мочевой пузырь по мочеточнику может также вызвать мучительную боль в этом квадранте. У женщин в этой области могут отмечаться боли при внематочной беременности. Внематочная беременность случается, когда оплодотворенная яйцеклетка остается в фаллопиевой трубе вместо того, чтобы спуститься в матку. Боли в этой части живота могут отмечаться при инфекциях, полученных половым путем.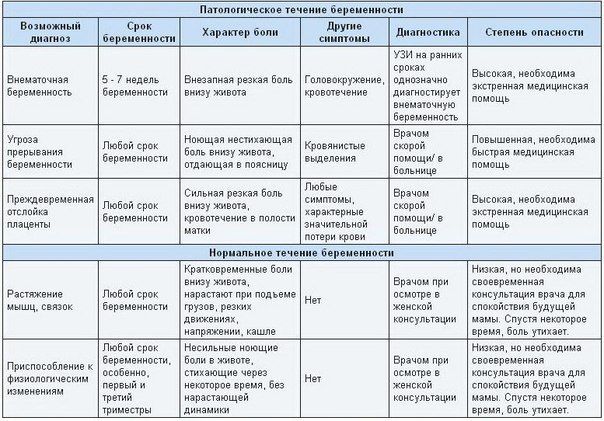


 Многие женщины сообщают, что Брэкстон-Хикс ощущает напряжение в мышцах живота, поэтому живот становится твердым или твердым.Важно отличать схватки Брэкстона-Хикса от настоящих схваток. Настоящие схватки будут ближе друг к другу, продолжаться дольше и болезненны. Настоящие схватки захватывают дух, поэтому общее практическое правило состоит в том, что если вы в состоянии продолжать свои обычные действия, то, скорее всего, это Брэкстон-Хикс. Кроме того, врачи сообщают, что причиной Брэкстона-Хика может быть обезвоживание, поэтому употребление большого количества воды может помочь устранить эту проблему. Подробнее о схватках Брэкстона-Хикса.
Многие женщины сообщают, что Брэкстон-Хикс ощущает напряжение в мышцах живота, поэтому живот становится твердым или твердым.Важно отличать схватки Брэкстона-Хикса от настоящих схваток. Настоящие схватки будут ближе друг к другу, продолжаться дольше и болезненны. Настоящие схватки захватывают дух, поэтому общее практическое правило состоит в том, что если вы в состоянии продолжать свои обычные действия, то, скорее всего, это Брэкстон-Хикс. Кроме того, врачи сообщают, что причиной Брэкстона-Хика может быть обезвоживание, поэтому употребление большого количества воды может помочь устранить эту проблему. Подробнее о схватках Брэкстона-Хикса.
 Узнайте больше о внематочной беременности.
Узнайте больше о внематочной беременности. Признаки выкидыша включают легкую или сильную боль в спине, истинные схватки (происходящие каждые 5-20 минут), коричневое или ярко-красное кровотечение со спазмами или без них, выход ткани или сгустковидного материала из влагалища, а также внезапное уменьшение других признаков беременности. Прочтите полную статью о выкидышах.
Признаки выкидыша включают легкую или сильную боль в спине, истинные схватки (происходящие каждые 5-20 минут), коричневое или ярко-красное кровотечение со спазмами или без них, выход ткани или сгустковидного материала из влагалища, а также внезапное уменьшение других признаков беременности. Прочтите полную статью о выкидышах. Боль в верхней части живота, обычно под ребрами с правой стороны, может сопровождать другие симптомы, используемые для диагностики преэклампсии.Тошнота, рвота и повышенное давление на живот — это дополнительные симптомы, которые влияют на ваш живот. Узнайте больше о преэклампсии.
Боль в верхней части живота, обычно под ребрами с правой стороны, может сопровождать другие симптомы, используемые для диагностики преэклампсии.Тошнота, рвота и повышенное давление на живот — это дополнительные симптомы, которые влияют на ваш живот. Узнайте больше о преэклампсии. Это очень редко
Это очень редко