Болят кости при беременности | onwomen.ru
Беременность — несомненно, один из самых счастливых периодов в жизни каждой женщины. Но за время ожидания малыша будущие мамы сталкиваются с огромным количеством проблем. Так, к примеру, на позднем сроке беременности женщины часто жалуются на боль в костях. Из-за чего болят кости при беременности?
Наиболее распространенная причина — растущий объем и вес как самой будущей мамы, так и ее животика. Для того чтобы избежать чрезмерных нагрузок на опорно-двигательный аппарат, необходимо тщательно контролировать прибавки в весе.
Помимо быстро прибавляющихся килограммов боль в костях может вызвать и остеомаляция, то есть, дефицит кальция и витамина D. В таком случае врачи обычно назначают дополнительный прием мультивитаминных комплексов в сочетании с приемом препаратов кальция. Но нужно помнить о том, что и витамины, и кальций должен назначать только врач, так как вы наверняка не знаете о многих нюансах, например, о том, что после тридцать четвертой недели будущим мамам кальций уже не назначается. Очень редко беременные женщины сталкиваются с выраженной остеомаляцией. В этом случае женщина уже не способна передвигаться, у нее начинают происходить самопроизвольные переломы — такое состояние является весомым поводом, показанием для прерывания беременности.
Очень редко беременные женщины сталкиваются с выраженной остеомаляцией. В этом случае женщина уже не способна передвигаться, у нее начинают происходить самопроизвольные переломы — такое состояние является весомым поводом, показанием для прерывания беременности.
Что касается обычного дефицита кальция, то во время беременности это явление достаточно распространено. И именно нехваткой кальция многие женщины объясняют боли в костях при беременности. Однако полагаться на свой собственный диагноз или мнение подруг не стоит, так как иногда боли в костях являются следствием заболеваний костно-мышечной системы — на такой вариант стоит обратить особенно пристальное внимание в том случае, если подобные проблемы у вас уже имелись и раньше. Речь может идти о ревматоидном артрите, об артрозе тазобедренного сустава (коксартрозе), о системной красной волчанке, о дерматомиозите. Данные заболевания представляют собой опасность как для женщины, так и для ее малыша, поэтому не стоит рисковать своим здоровьем — при болях в костях не поленитесь проконсультироваться с врачом.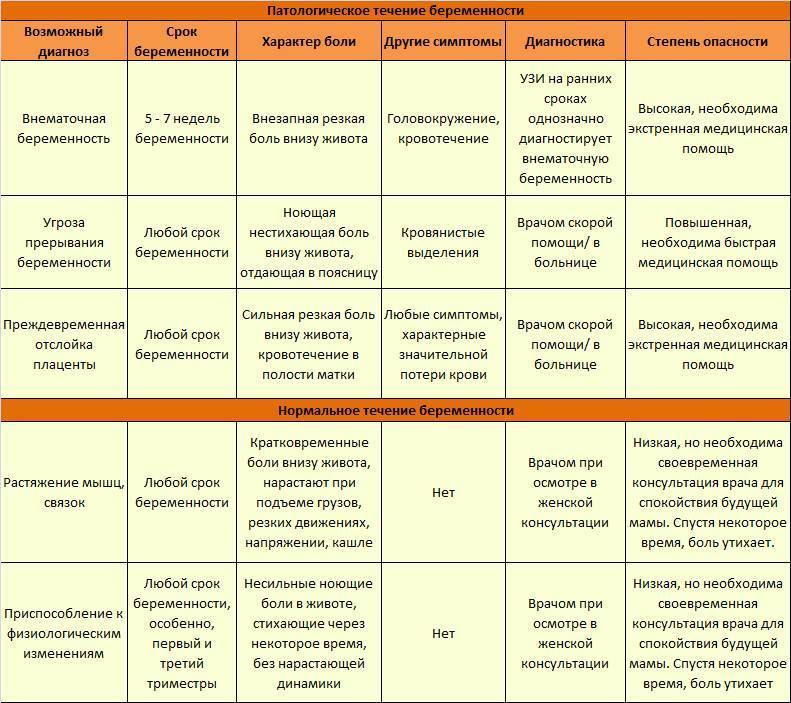
Несмотря на то, что с болями в костях во время беременности сталкивается достаточно большое количество женщин (около 15-25%), не стоит полагаться на опыт тех, кто уже родил. Иногда женщине действительно вполне достаточно просто немного потерпеть или облегчить свое состояние с помощью витаминов, но речь может идти и о гораздо более серьезных случаях. Так, к примеру, если вы заметили, что у вас появляется «утиная походка», если вас начали тревожить боли в костях таза, лонном сращении, в мышцах, ногах, скорее всего, у вас развивается сифизиопатия (симфизит). Что это такое?
Симфиз представляет собой лобок, лонное сочленение. В своем обычном состоянии лобок неподвижен, однако при наступлении беременности, особенно на поздних сроках, костная ткань под действием гормона релаксина начинает размягчаться, а лонное сочленение, становясь подвижным, расходится. В этом случае перемены положения тела могут вызывать резкую боль. Боль также чувствуется при нажатии на кость лобка. Это состояние может сопровождаться утомляемостью и слабостью. Если у вас есть подозрения на симфизит, попробуйте в положении лежа поднять вверх выпрямленную ногу — при симфизиопатии это невозможно.
Это состояние может сопровождаться утомляемостью и слабостью. Если у вас есть подозрения на симфизит, попробуйте в положении лежа поднять вверх выпрямленную ногу — при симфизиопатии это невозможно.
Среди причин, которые могут вызывать симфизит, врачи предположительно называют повышенную концентрацию релаксина, дефицит кальция в женском организме. Вполне возможно, что симфизит вызывается индивидуальными особенностями строения женского тела, добеременными проблемами, связанными с опорно-двигательным аппаратом, наследственными особенностями.
Сама по себе симфизиопатия угрозы для плода никакой не представляет. Однако если на момент начала родов проявления симфизита выражены чрезмерно сильно, повышается риск расхождения лонного сочленения — в этом случае женщине придется долго восстанавливаться после родов. Чтобы избежать тяжелых последствий обычно в таких случаях практикуется кесарево сечение. Естественные роды могут быть разрешены только в том случае, если таз нормального размера, если лонная щель расширена не более, чем на 10 мм, если плод некрупный.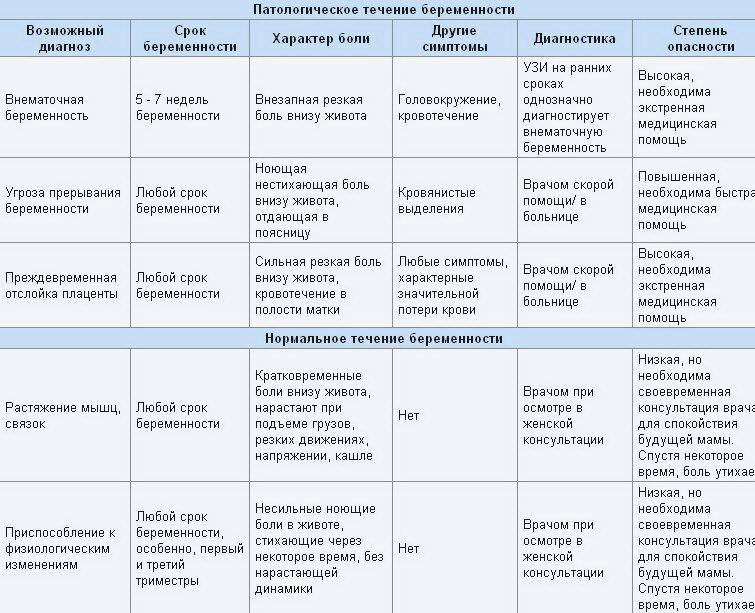
Для того, чтобы снизить риск кесарева сечения при симфизите, необходимо принимать вовремя меры. В идеале заниматься профилактикой симфизита нужно еще до зачатия: это полноценное питание, подвижный образ жизни, правильная осанка, занятия в бассейне.
В том случае, если проблема застала вас врасплох, попробуйте себе помочь с помощью поливитаминных комплексов, дополнительного приема кальция. Также стоит ограничить физическую активность и купить дородовый бандаж. Облегчить симптомы этого состояния вы сможете, если будете придерживаться довольно несложных правил:
— постарайтесь ограничить длительную ходьбу и подъемы по лестнице; лежать и сидеть на жестком при симфизите запрещено, так же как и сидеть в одном положении больше одного часа;
— как показывает опыт, при асимметричном положении тела боли усиливаются, поэтому, старайтесь распределять вес при стоянии на обе ноги, при сидении не кладите ногу на ногу, купите себе удобный стул с подлокотниками и регулируемой спинкой;
— пересмотрите свое меню, включив в него максимальное количество продуктов, богатых кальцием. Не пренебрегайте также и витаминными комплексами, в которых содержится кальций;
Не пренебрегайте также и витаминными комплексами, в которых содержится кальций;
— старайтесь контролировать прибавки в весе — слишком стремительный набор веса может привести к сильным болям в костях;
— купите дородовый бандаж;
— старайтесь разгружать тазобедренный сустав. Уменьшить давление плода на область лобка и поясницы вы сможете, если ляжете, подложив под ноги несколько подушек, под таз — еще одну жесткую подушку.
Часто уменьшить боли помогает принятие удобной позы — поэкспериментируйте немного, и выясните в каком именно положении боли у вас уменьшаются.
Также поможет справиться с проблемой и специальная гимнастика. Выполняйте определенные упражнения, и боли наверняка в скором времени станут менее сильными, выраженными.
Первое упражнение. «Кошечка». Встаньте на колени и обопритесь на руки. Расслабьте мышцы спины, следя за тем, чтобы позвоночник, шея и голова находились на одном уровне. Затем выгните спину вверх, опуская при этом вниз голову — мышцы бедер и живота напрягаются. Повторить упражнение нужно 2-3 раза.
Повторить упражнение нужно 2-3 раза.
Второе упражнение. Исходное положение: лежа на спине. Ноги согните в коленях, придвигая к ягодицам ступни. Медленно разводите в стороны колени, преодолевая сопротивление. Старайтесь действовать симметрично. Упражнение нужно повторять 5-6 раз.
Третье упражнение. Исходное положение: лежа на спине, колени согнуты под углом 30°. Медленно поднимайте вверх таз, фиксируйте положение, затем таз медленно опускайте вниз. Повторить упражнение нужно 5-6 раз. В конце беременности слишком высоко поднять таз у вас не получится — но переживать не стоит: достаточно просто оторвать таз от пола и вернуть его на место.
Курс упражнений нужно повторять ежедневно, в особенности, при усилении болей. Помните о том, что чем раньше вы начнете следовать рекомендациям, приведенным выше, тем меньше вас будут беспокоить боли в костях при беременности.
Боль в пальцах рук при беременности. Почему?
Довольно часто от будущей мамы можно услышать жалобы на боли в руках. Что же это за боли такие, почему они мучают более 50% беременных? И что делать в случае появления таких неприятных ощущений? Постараемся найти ответы в нашей статье.
Что же это за боли такие, почему они мучают более 50% беременных? И что делать в случае появления таких неприятных ощущений? Постараемся найти ответы в нашей статье.
Синдром запястного канала
Таким заболеванием страдают около 40% беременных женщин. Чаще всего девушки, с такими жалобами, приходят к врачу во втором и третьем триместре. Причиной является более интенсивный набор веса и появление отеков. Из-за этого происходит сдавливание трубки с нервами, которая соединяет пальцы и кисть, при этом нарушаются функции нерва, что и приводит к болезненным ощущениям в пальцах рук.
Однако, боль – это только один из симптомов синдрома запястного канала. Признаками этой болезни также является жжение, зуд, покалывание в пальцах, дрожь, слабость пальцев при сжимании, простреливающая боль от локтя до запястья, онемение пальцев.
— Когда вы спите, не подкладывайте руки под голову;
— При появлении боли или онемения, сделайте несколько интенсивных движений руками;
— В течении дня периодически разминайте руки – сгибайте и разгибайте их в пальцах, кистях и локтях;
— Старайтесь избегать монотонной работы руками;
— Когда вы сидите или лежите, кладите руки так, что бы они не свисали – на быльце дивана, например.

Боль в пальцах рук при беременности ощущение не из приятных, но оно пройдет, как только вы родите свою кроху, точнее, когда у вас пройдет отечность и немного уйдет вес, набранный во время вынашивания малыша. Крайне редко бывают случаи, что боль не проходит, тогда требуется хирургическое вмешательство – надрезаются косые связки запястья, что уменьшает давление на нерв.
Если боли в руках во время беременности настолько сильны, что вы не можете спать или заниматься обычными делами, нужно обязательно обратиться к врачу.
Почему болят суставы рук во время беременности
Помимо болезни, описанной выше, боли в руках могут возникать из-за заболевания суставов. Иммунитет беременной значительно ниже, чем был ранее, и если у женщины ранее были хронические заболевания суставов, то сейчас они обостряются. Не в коем случае не занимайтесь самолечением – консультация врача обязательна, поскольку абсолютно не все лекарства можно принимать во время вынашивания малыша.
 Только врач может принять решение, какие лекарства вам назначить.
Только врач может принять решение, какие лекарства вам назначить.Недостаток кальция
Нехватка кальция в организме – это еще одна из причин, по которой могут болеть руки у женщины в положении. Даже если вы правильно питаетесь, и в достаточном количестве употребляете молочные продукты, этого может быть недостаточно, чтобы в полной мере восполнить потребность организма в кальции. Чтобы выяснить, достаточно ли в организме беременной кальция, нужно сдать биохимический анализ крови.
Теперь вы знаете, что болевые ощущения в конечностях во время беременности – явление достаточное частое и вполне объяснимое. Если же боли нетерпимо сильные, обязательно обращайтесь за консультацией к врачу.

Легкой вам беременности и родов!
Читайте также «Гардероб будущей мамы» и «Утренний токсикоз. Как бороться?».
Подписывайся на наш Telegram. Получай только самое важное!
Боль в мышцах при беременности
Мышечная боль в период беременности считается неизбежным явлением, связанным с естественными процессами, изменением работы многих органов и систем.
Буквально с первой недели зачатия гладкие мышцы, которые выстилают полые органы (матку), поперечнополосатые мышцы, сосудистая и гормональная система начинают «готовиться» к родам. Такая всеобщая трансформация организма будущей матери действительно провоцирует дискомфорт различной степени интенсивности, особенно, если женщина до беременности не утруждала себя занятиями спортом, укреплением мышечных волокон, поддержкой физической формы. В таком случае сократительное свойство мышц снижено изначально, и активизация функции мышечной ткани провоцирует болевой симптом в связи с хроническим гипертонусом, перенапряжением.
Причины боли в мышцах при беременности
Беременность кроме того, что приносит радостное ожидание, порой вызывает вполне объяснимые дискомфортные и даже болевые ощущения. Чаще всего боль концентрируется в мышечной ткани и связках, поскольку именно они подвергаются усиленной нагрузке, растяжениям.
Причины боли в мышцах при беременности могут быть как физиологическими, так и патологическими.
- Физиологические причины, провоцирующие мышечную боль у беременных женщин.
- Организм женщины становится словно «двойным» — в нем бьется два сердца, собственное и сердце плода, соответственно появляется дополнительный круг кровотока.
- Сердечная мышца беременной женщины испытывает повышенную нагрузку и увеличивается в размерах.
- Объем кровотока увеличивается до 6-7 литров.
- Организм беременной женщины нуждается в двойном объеме кислорода для нормального питания тканей, в том числе мышечных.

- Особенной нагрузке подвергается позвоночник и окружающие его мышцы, вес беременной женщины может увеличиться на 10-20 килограммов.
- 70-75% женщин испытывают болевой симптом той или иной интенсивности в области спины из-за временной дисфункции позвоночника.
- Увеличение размеров матки неизбежно влечет за собой смещение центра равновесия, тяжести, соответственно мышцы поясницы и таза подвергаются повышенной нагрузке.
- Меняется осанка и походка женщины, мышцам плечевого пояса, шейного, грудного отдела приходится работать в режиме гипертонуса.
- Увеличение веса тела приводит к нарушению венозного кровотока, соответственно болят мышцы ног.
- Переедание или наоборот, недостаток питательных веществ из-за тошноты и рвоты, вызванных токсикозом, могут нарушить витаминно-минеральный баланс, соответственно мышечная ткань не получает должного питания, развивается миалгия.
- Патологические причины боли в мышцах при беременности:
- Заболевание сердечнососудистой системы, снижение кровоснабжения мышечной ткани.

- Атеросклеротические изменения в сосудистой системе.
- Воспалительные процессы в мышцах, фасциях, суставах, вызванные инфекциями.
- Неврологические состояния, связанные с остеохондрозом позвоночного столба.
- Фибромиалгия в анамнезе.
- Локальная травма мышцы (оссифицирующий процесс).
- Нефропатологии (пиелонефрит).
- Инфекционные патологии, чаще всего генитальный герпес.
- Паховая грыжа, пупочная грыжа.
- Варикозное расширение вен, в том числе вагинальный варикоз.
Прежде чем, перейти к перечислению причин, приведем некоторые статистические данные:
В каких зонах может проявиться боль в мышцах при беременности?
- Наиболее подвержены изменениям мышцы абдоминальной области – прямые мышцы живота. Эти скелетные мышцы до беременности выполняли функцию поддержания упругого пресса, формировали его. После зачатия прямые мышцы должны выполнять совершенно другую задачу — поддерживать увеличивающуюся в размерах матку. Атоничные, нетренированные мышцы живота подвержены риску болезненных растяжений, в результате чего появляется боль.

- Мышцы таза, которые не только поддерживают матку и другие органы на положенных местах, но и непосредственно участвуют в процессе родовой деятельности.
- Мышцы спины могут болеть из-за нетипичного смещения центра тяжести, чрезмерной нагрузки увеличивающегося тела. Атоничный мышечный корсет не способен справляться с дополнительной нагрузкой, мышцы растягиваются, воспаляются, женщина чувствует боль в спине.
- Мышцы ног, которые могут болеть, начиная с первого триместра. Наиболее типичны судороги икроножных мышц при беременности, такой симптом чаще всего развивается в начальной фазе сна, либо ночью, реже в утренние часы.
- Мышцы груди, которые под влиянием изменений в гормональном балансе, увеличиваются из-за усиленного кровообращения, активизирующегося лимфотока.
- Паховые мышцы могут болеть по разным причинам, но чаще всего болевой симптом обусловлен физическим перенапряжением или влиянием специфического гормона релаксина на связочный аппарат.
 Болевой симптом в паху может не касаться мышечной ткани, но ощущения отражаются именно в мышцах, так бывает при нефропатологиях, заболеваниях пищеварительного тракта и даже при запоре. Также боль в мышцах паха при беременности может быть вызвана множеством нефизиологичных причин — варикозным расширением сосудов лонного сочленения, инфекционными заболеваниями органов малого таза и другими.
Болевой симптом в паху может не касаться мышечной ткани, но ощущения отражаются именно в мышцах, так бывает при нефропатологиях, заболеваниях пищеварительного тракта и даже при запоре. Также боль в мышцах паха при беременности может быть вызвана множеством нефизиологичных причин — варикозным расширением сосудов лонного сочленения, инфекционными заболеваниями органов малого таза и другими. - Мышцы влагалища при беременности испытывают повышенную сосудистую нагрузку, меняется венозная гемодинамика, снижается эластичность мышечной ткани, появляется боль.
- Статистика утверждает, что 70-75% беременных женщин испытывают боли в области поясницы, мышцы которой подвержены повышенной нагрузке в силу увеличения веса тела и физиологического смещения внутренних органов
Следует отметить, что при беременности не все виды мышц спазмируются, есть и такие, которые, напротив, релаксируются. Расслабление гладкой мускулатуры с одной стороны позволяет доставлять кислород и питательные вещества в плаценту, с другой стороны может вызвать рефлекторные иррадиирующие боли от чрезмерно атоничных органов (желчного пузыря, желудка, кишечника).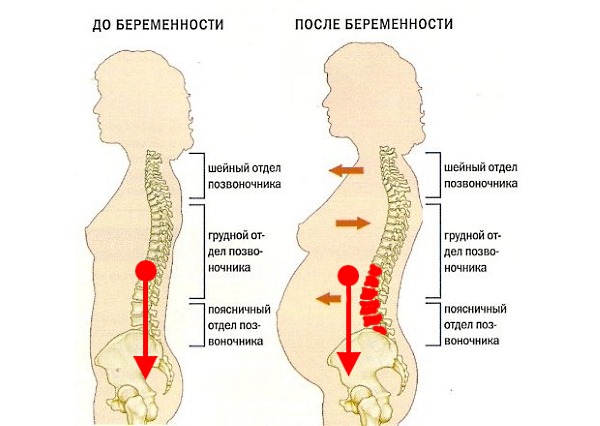
Обобщая, можно сказать, что организм будущей матери испытывает порой запредельную нагрузку, сравнимую по оценке специалистов лишь с интенсивностью подготовки космонавтов. Соответственно, женщина периодически ощущает болевые симптомы, чаще всего локализованные в спине, тазовой области, животе и ногах.
Почему болят мышцы при беременности
Почему беременная женщина испытывает боль в мышцах? Самый простой ответ таков – по причине системных физиологических изменений в организме. Этапы и виды трансформации можно обозначить таким образом:
- Гормональная перестройка организма.
- Изменяется уровень прогестерона и эстрогена, начинается повышенная секреция релаксина. Прогестерон нужен для повышения тонуса как гладкой мускулатуры матки, так и другой мышечной ткани, особенно важна выработка прогестерона в первом триместре, чтобы зачатие действительно перешло в беременность, закрепилось. Кроме влияния на состояние матки, прогестерон способствует стимуляции развития груди, мышцы молочных желез размягчаются, железы увеличиваются.
 Помимо явно благотворного влияния на организм прогестерон угнетает активность иммунной системы, чтобы она в процессе «распознавания» не отвергла внедрившийся в матку эмбрион (плод). Таким образом, сниженная иммунная защита – это потенциальный риск инфекционных, бактериальных инфекций, заболеваний, нередко сопровождающихся мышечной болью. Также прогестерон может способствовать задержке соли и жидкости в организме, что в свою очередь нарушает скорость нормального кровообращения, венозного оттока и провоцирует боли различного характера, в том числе и миалгии.
Помимо явно благотворного влияния на организм прогестерон угнетает активность иммунной системы, чтобы она в процессе «распознавания» не отвергла внедрившийся в матку эмбрион (плод). Таким образом, сниженная иммунная защита – это потенциальный риск инфекционных, бактериальных инфекций, заболеваний, нередко сопровождающихся мышечной болью. Также прогестерон может способствовать задержке соли и жидкости в организме, что в свою очередь нарушает скорость нормального кровообращения, венозного оттока и провоцирует боли различного характера, в том числе и миалгии. - Повышенный уровень эстрогена выполняет задачу активизации роста матки, если эстрогена слишком много, он работает как диуретин, порой чересчур активно. В итоге развивается нарушение водно-солевого, электролитного баланса и появляется боль в мышцах
- Хорионические гонадотропин и соматомаммотропин не провоцируют миалгия сами по себе, однако ускоряют все обменные процессы, и несколько увеличивают мышечную массу груди, реже других зонг тела (ягодиц, стопы).

- Заболевания органов и системм кровоснабжения малого таза в анамнезе также могут быть ответом на вопрос – почему болят мышцы при беременности. Среди них распространены и чаще всего диагностируются следующие:
- Киста яичника.
- Фибромиома матки.
- Аднексит.
- ВРВМТ – варикозное расширение вен малого таза
- Причинами болевых ощущений в мышечной ткани при беременности могут быть также такие патологии и острые состояния:
- Пиелонефрит.
- Воспаление аппендикса.
- Желчекаменная болезнь.
- Ущемление паховой грыжи.
- Ущемление межпозвоночного диска.
- Угроза выкидыша.
- Запоры, метеоризм.
- Растяжение связок.
- Травмы мышц.
- Отслойка плаценты.
- СРК – синдром раздраженного кишечника.
- Кишечная непроходимость.
- Генитальный герпес.

- Симфизит (в третьем триместре).
- Общая венозная недостаточность, окклюзия вен.
- Мочекаменная болезнь.
- Схватки Брэкстона-Хикса, ложные, тренировочные схватки.
Симптомы боли в мышцах при беременности
Признаки и симптомы боли в мышцах у беременных чаще всего носят преходящий характер, более интенсивные ощущения, особенно, хронические нуждаются в немедленной диагностике, госпитализации и лечении.
Миалгия – боль в мышечной ткани может ощущаться как:
- Стреляющая боль.
- Острая, кинжальная боль (редко).
- Ноющая, тянущая (часто).
- Ломящая.
- Жжение, покалывание.
В зависимости от провоцирующего фактора, симптомы боли в мышцах при беременности могут быть временными, ситуативными, преходящими или же постоянными, хроническими. Как правило, дискомфорт в той или иной зоне тела у будущей матери носят преходящий характер, боль может стихать или вовсе нейтрализоваться с течением беременности, сменой триместров. Это обусловлено постоянными изменениями в организме женщины, которые напрямую влияют на состояние мышечной ткани.
Это обусловлено постоянными изменениями в организме женщины, которые напрямую влияют на состояние мышечной ткани.
Симптомы физиологически допустимых состояний:
- Ноющая боль в ногах, стихающая при перемене позы тела, в покое.
- Тянущие боли в спине, стихающие при леком массаже, расслабляющих процедурах.
- Боль в паху, стихающая в покое.
- Распирающая, тянущая боль в спине, в тазовой области, обусловленная растяжением связки.
- Схваткообразная боль, связанная с тренировочными спазмами, схватки Брэкстона-Хикса.
Тревожные признаки, требующие вызова врача, осмотра и медицинской помощи:
- Внезапная, спонтанная сильная боль с тенденцией к усилению.
- Боль, не стихающая в покое или при перемене позы, положения тела.
- Миалгия, сопровождающаяся повышением температуры тела.
- Мышечная боль, которая длится более 2-3-х дней, даже не острая и не интенсивна.

- Боль в мышцах схваткообразного характера с нетипичными выделениями из влагалища (кровь).
- Симптомы «острого живота» — боль, падение артериального давления, тахикардия, цианоз кожных покровов.
Боли мышц живота при беременности
Болевой абдоминальный симптом у беременной женщины напрасно считается обычным явлением, естественным сигналом растяжения мышц из-за увеличения матки. Действительно, с каждым днем матка становится все больше, особенно это заметно во втором триместре, когда смещенный центр равновесия провоцирует изменение походки женщины. Боли мышц живота при беременности может свидетельствовать о патологическом развитии процесса вынашивания плода или других серьезных заболеваниях – киста, воспаление аппендицита. К счастью, болевой симптом у беременных в области живота в 75-80% обусловлен напряжением и растяжением круглой связки, которая выполняет функцию поддержки матки. Дно таза выстлано трехслойной мышечной тканью и фасциями, это обеспечивает опору для практически всех органов половой системы, а также и для органов брюшной полости.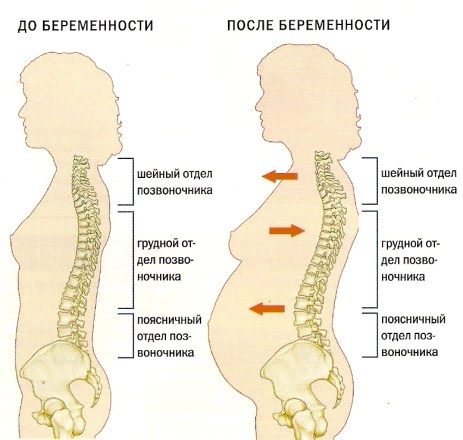 Матку поддерживают толстые связки, одна из которых – круглая непосредственно держит матку на месте. Увеличение размеров матки провоцирует растяжение круглой связки, что вполне естественно сопровождается болью в области живота.
Матку поддерживают толстые связки, одна из которых – круглая непосредственно держит матку на месте. Увеличение размеров матки провоцирует растяжение круглой связки, что вполне естественно сопровождается болью в области живота.
Точно так же нагрузке подвергается и мускулатура, особенно гладкая (стенки матки) и мышцы живота. Если будущая мать не укрепляла мышечную ткань заранее с помощью спорта, упражнений, прямые мышцы и мышцы пресса во время беременности растягиваются или чрезмерно напрягаются, поскольку им приходится участвовать в поддержке растущей матки. Именно слишком быстрое растяжение, гипертонус мышц провоцирует болевые симптомы, веди во время вынашивания малыша объем талии может увеличиться почти вдвое, например с 65 до 100сантиметров.
Боль мышц живота при беременности чаще всего не требует вмешательства врача и специального лечения, однако женщине нужно насторожиться, если болевой симптом не стихает при перемене позу, отдыхе, релаксации. Поэтому при любых тревожных болевых ощущениях лучше проконсультироваться с лечащим гинекологом.
Поэтому при любых тревожных болевых ощущениях лучше проконсультироваться с лечащим гинекологом.
Перечень основных неотложных состояний, при которых могут появиться болевой мышечный симптом в области живота:
- Акушерские состояния:
- Угроза выкидыша.
- Септический выкидыш (клиника острого живота).
- Эктопическая беременность, внематочная беременность.
- Фибромиома.
- Отслойка плаценты.
- Разрыв аневризмы (селезеночная артерия, почечная артерия и другие).
- Растяжение и разрыв матки.
- Общие патологии, проявляющиеся болями в животе, в том числе мышечными:
- Пиелонефрит в острой форме.
- Аппендицит.
- Спонтанная гематома в прямой мышце живота (кровоизлияние в ткань мышцы).
- Острый холецистит.
- Цистит (боль внизу живота, в промежности).
- Хроническое воспаления яичника.

- Пупочная грыжа.
- Грыжа паха.
Если при беременности болят мышцы ног
Чаще всего боль в ногах у беременных женщин – это либо сосудистые нарушения (варикоз), провоцирующие ноющие, тянущие боли, либо судороги, особенно в ночное время суток.
Почему при беременности болят мышцы ног?
- Плоскостопия, которое, конечно, было и до беременности, но период вынашивания плода усугубляет нагрузку на мышцы и провоцирует их перенапряжение (гипертонус). Для профилактики болевых симптомов, которые чаще всего локализуются в икрах ног и усиливаются при ходьбе, женщине следует приобрести ортопедические стельки и выбирать обувь на устойчивом, среднем каблуке с достаточно жесткой, фиксирующей стопу, подошвой.
- Сосудистые дисфункции. Увеличение веса беременной женщины неизбежно влечет за собой дополнительную нагрузку на сосудистую систему. Если до беременности в анамнезе уже был варикоз, следует носить компрессионное белье, чулки, чтобы снизить давление на стенки сосудов.
 Мышцы при варикозном расширении болят из-за того, что не получают должного питания.
Мышцы при варикозном расширении болят из-за того, что не получают должного питания. - Несоблюдение правил полноценного, рационального питания, в результате чего мышечная ткань недополучает необходимые белки, углеводы, витамины и микроэлементы. Часто судорожный синдром наблюдается в женщин, придерживающихся строгой вегетарианской диеты.
Часто при беременности болят мышцы ног в области икры, то есть икроножные мышцы. Судороги – это сильная боль, которую женщины описывают так – «сводит ноги». Наиболее распространены ночные судороги икроножных мышц, что обусловлено естественным расслаблением тела и диссонансом между релаксом и хроническим мышечным гипертонусом. Также нередко случаются и гипногогические судороги, то есть спазмы мышц перед фазой глубокого сна. Судорожный синдром в 65% случаев диагностируется в середине беременности, когда потребности развивающегося плода стремительно растут, а ресурсы материнского организма уже значительно истощены.
Возможные причины судорог:
- Дефицит витаминов группы В, магния, калия, кальция.

- Сохранение вредных привычек – курение, злоупотребление кофеиносодержащими напитками.
- Снижение уровня сахара в крови.
- Анемия, пониженный уровень гемоглобина.
- Варикозное расширение вен.
- Синдром syndromum venae cavae inferioris — нижней половой вены, когда в горизонтальном положении (ночью) матка давит на крупный сосуд, нарушается венозный отток, развиваются судороги. Этот синдром встречается у 80% беременных в третьем триместре.
- Злоупотребление диуретиками для ликвидации отечности.
Если при беременности болят мышцы между ног
Несмотря на все радостные и волнительные моменты ожидания малыша, период его вынашивания сопровождается преходящими дискомфортными ощущениями. Кроме того, что у будущей мамы болит внизу живота, в пояснице, есть немало симптомов, которые могут дополнительно осложнить беременность, например, болят мышцы между ног. На самом деле такая боль, скорее всего, появляется не в мышцах, а в связках, нервных окончаниях.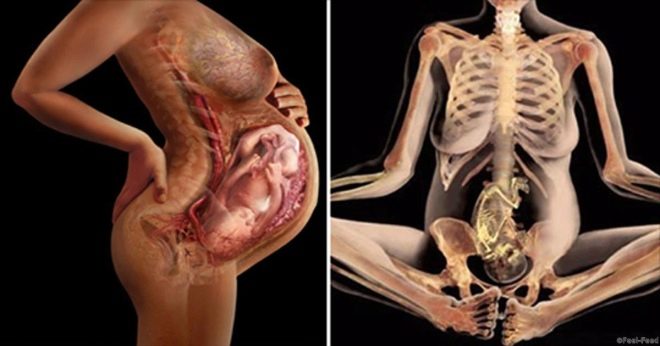
Обусловлено это повышенной секрецией специфического гормона – релаксина. Его основная задача – снижение (ингибирование) сократительной функции матки в первом триместре для того, чтобы беременность сохранилась. Кроме того, позже релаксин нужен для расслабления, размягчения тазовых костей, симфиза, подготовки их к родовой деятельности. Релаксин начинает вырабатываться буквально с первой недели зачатия, но последствия его влияния ощущаются позднее, во 2-м, и особенно в 3-м семестре. Обычно беременная женщина предъявляет жалобу «болят мышцы между ног» именно на этих сроках, боль также ощущается в бедрах, в области лобка, внизу живота.
Еще одной причиной, провоцирующей болевой симптом в паховой области, между ног, может быть неврологический фактор – ущемление седалищного нерва. Защемление нервных корешков происходит из-за давления увеличивающейся матки, а боль проецируется на ягодицы, область паха, в нижние конечности. Такую боль нельзя отнести к истинной миалгии, хотя она и затрагивает мышечную ткань.
Беременность, болят мышцы между ног – это состояние может быть вызвано банальным перенапряжением, когда женщина переоценивает собственные физические возможности и продолжает заниматься спортивными упражнениями без учета своего особенного положения. Такие случаи нередки у профессиональных танцовщиц, спортсменок, которые продолжают деятельность в период беременности.
Что может снять боль в мышцах между ног?
- Отдых и разумная физическая активность (отказ от перегрузок).
- Бандаж, поддерживающий мышцы, связки.
- Щадящие физиотерапевтические процедуры (только по назначению врача).
- Теплые компрессы.
- Выполнение комплекса специальных упражнений для беременных на подготовительную растяжку мышц.
Если болят мышцы паха при беременности
Весь период беременности происходит увеличение венозного давления, особенно это касается сосудов нижних конечностей. Этот процесс обусловлен повышенным венозным давлением увеличивающейся матки и в то же время более медленное давление в венах паха и ног. Растущая матка сдавливает тазовые вены, отток крови от ног затруднен, это одна из причин, почему болят мышцы паха при беременности.
Этот процесс обусловлен повышенным венозным давлением увеличивающейся матки и в то же время более медленное давление в венах паха и ног. Растущая матка сдавливает тазовые вены, отток крови от ног затруднен, это одна из причин, почему болят мышцы паха при беременности.
Кроме того, боль в паху объяснима еще одной физиологически допустимой причиной.
Во втором триместре значительно растягивается круглая связка, задача которой – поддерживать матку. Боль в паховой области при растяжении связки может быть очень острой, но кратковременной, она может ощущаться как спазм, судорога, иррадиирующая вниз живота.
Кроме физиологического растяжения объяснением, почему болят мышцы паха при беременности, могут стать такие факторы:
- Паховая грыжа. Боль локализуется справа или слева в результате снижения тонуса местной опорной мышечной ткани. В итоге кишечные петли могут выскользнуть под давлением увеличивающейся матки прямо в пах.
 Грыжа выглядит как выпирание в области паха, при ущемлении мышцами провоцирует боль. Ущемление требует неотложной медицинской помощи во избежание некроза (кровоснабжение перекрывается) и разрыва кишки.
Грыжа выглядит как выпирание в области паха, при ущемлении мышцами провоцирует боль. Ущемление требует неотложной медицинской помощи во избежание некроза (кровоснабжение перекрывается) и разрыва кишки. - Увеличение лимфоузлов, расположенных в паху. Увеличенные лимфатические узлы могут быть признаком инфекционного воспалительного процесса в органах малого таза. Как правило, беременная женщина проходит тщательное обследование при постановке на учет, и воспаления фиксируются в карточке. Однако, сам процесс вынашивания плода может спровоцировать обострение таких заболеваний как аднексит, параметрит, проктит, эндометрит, в результате развивается болевой симптом, в том числе и в мышцах.
- Мочекаменная болезнь также провоцирует боль, которая виде почечной колики может отражаться в мышечных тканях спины, бедер или паха в зависимости от расположения конкремента. Если камень локализован низко, боль будет проявляться именно в паховой области.
- Боль в мышцах паха при беременности может быть отраженной, когда из-за повышенной нагрузки на позвоночник происходит ущемление нервных окончаний в пояснично-крестцовой области.

- Ушиб, удар паха.
- Генитальный герпес, который проявляется в виде эритематозных папул, зуда, влагалищных выделений, увеличения лимфоузлов, миалгии и гипертермии.
- ВРВМТ – варикозное расширение вен малого таза, заболевание, развивающееся бессимптомно, но при беременности приобретающее острую форму. Венозная гемодинамика нарушается, развиваются тянущие боли в паху, в ногах.
Когда болят мышцы промежности при беременности
Мышцы кишечника, желчного пузыря, пищевода и желудка при беременности физиологически более расслаблены, так как непосредственно участвуют в питании плода, однако мышцы спины, живота и мышцы промежности наоборот, подвергаются повышенной нагрузке и напрягаются. Это, пожалуй, первая и наиболее распространенная причина, объясняющая почему болят мышцы промежности при беременности.
Кроме того, мышечная ткань промежности может болеть из-за давления увеличивающейся матки на нервные окончания и связки, расположенные в этой зоне. Как правило, боль в промежности после родов стихает безвозвратно, что доказывает физиологичность и естественность болевого симптома. Исключением могут стать болезненные ощущения, обусловленные сильным растяжением промежности из-за симфизита, которые развивается во второй половине беременности.
Как правило, боль в промежности после родов стихает безвозвратно, что доказывает физиологичность и естественность болевого симптома. Исключением могут стать болезненные ощущения, обусловленные сильным растяжением промежности из-за симфизита, которые развивается во второй половине беременности.
Симфизит в свою очередь объясняется дефицитом кальция в костной ткани, первичным или вторичным. Боль при симфизите ноющая, тянущая, ощущение ломота распространяется в области таза, в паху, в промежности, особенно, если женщина, лежа в постели, старается выпрямить ноги.
Перегрузки и своеобразное «размягчение» тазовых костей, которые, кроме того, что подвергаются давлению матки, «готовятся» к родам (организм для этого секретирует релаксин), приводят к болевому симптому. Он может ощущаться как тянущая или стреляющая боль в области поясницы, внизу живота и в мышечной ткани промежности. Как компенсаторное следствие мышечного гипертонуса развивается гипотония, снижение эластичности мочевого пузыря, мочеиспускательного канала. Для будущих матерей типично непроизвольное мочевыделение даже при легком напряжении мышц живота или спины – при смехе, при кашле. Такой же симптом наблюдается у некоторых женщин при приседании или нагрузке на мышцы промежности.
Для будущих матерей типично непроизвольное мочевыделение даже при легком напряжении мышц живота или спины – при смехе, при кашле. Такой же симптом наблюдается у некоторых женщин при приседании или нагрузке на мышцы промежности.
Также в период вынашивания плода у женщины могут болеть мышцы в этой зоне по причине венозного застоя, недостаточности. Если при постановке на учет в анамнезе числится варикозное расширение вен, скорее всего болевой симптом в паху, в промежности, в ногах будет неизбежен, но обратим при правильно подобранном лечении.
Почему болят мышцы влагалища при беременности
Влагалище – это орган, вмещающий множество нервных окончаний, рецепторов, сосудов, поэтому оно очень зависит от качества работы системы кровообращения.
Болят мышцы влагалища при беременности? Причин может быть несколько:
- Весовая нагрузка на тазовую область, соответственно снижение активного кровотока и снижение питания тканей влагалища.
 Застойные явления, отечность – это типичное состояние, сопутствующее беременности, результат которого – преходящие боли в области паха и во влагалище. Кроме болевого симптома женщина может чувствовать зуд, покалывания, которые, как правило, стихают в покое, в горизонтальном положении (отток крови).
Застойные явления, отечность – это типичное состояние, сопутствующее беременности, результат которого – преходящие боли в области паха и во влагалище. Кроме болевого симптома женщина может чувствовать зуд, покалывания, которые, как правило, стихают в покое, в горизонтальном положении (отток крови). - Варикозное расширение вен, варикоз половых губ. Это патологическое явление может быть связано только с периодом беременности, но может наблюдаться и до нее. Варикоз половых губ может быть обусловлен слабой клапанной системой сосудов, избыточным весом, воспалительными процессами во внутренних органах малого таза, постоянным физическим перенапряжением (ношением тяжестей). Кроме того, варикоз беременных может быть объясним повышенной секрецией прогестерона и эстрогенов, удлинением и расширением всей кровеносной сети, начиная с 10-й недели после зачатия. Маточный кровоток активизируется в течение всего периода вынашивания и достигает пика (600-700 мл в минуту) к моменту родов. Соответственно маточные трубы неизбежно утолщаются и гиперимируются, шейка матки отекает, отекают и половые губы, появляются болевые ощущения.

Симптоматика варикоза может проявляться в таких признаках:
- Тянущая боль в паху, во влагалище.
- Ощущение распирания в половых губах.
- Отечность влагалища.
- Сухость, недостаточность смазки, зуд.
- Возможно появление видимых варикозных узелков на половых губах, в паху.
Если болят мышцы влагалища при беременности, причину можно искать в прошлом. Если женщина задолго до зачатия систематически принимала гормональные контрацептивы или гормональные препараты для лечения хронического заболевания, ее сосудистая система привыкла к помощи гормонов. В период беременности, без привычной дозы гормональных веществ сосуды могут работать не в полную силу, венозный отток нарушается, развиваются застойные явление в нижней части живота и боль, в том числе и во влагалище
Когда при беременности болят мышцы пресса
Мышцы живота, которые до зачатия отвечали за состояние и внешний вид пресса, при беременности должны выполнять совершенно иную задачу. Поддержка матки, других внутренних органов – вот новая функция прямых мышц, которые локализованы в передней части брюшины. Мышцы пресса – это две мышцы, правая прямая и левая прямая, которые соединяются в месте, названном очень поэтично – «белая линия» живота. Прямые мышцы берут начало от нижнего отдела грудины, от нижних ребер, простираясь вниз вертикально по абдоминальной области, достигают лобковой кости, где и закрепляются. Прямые мышцы пересекаются специфическими сухожильными элементами – перемычками, именно это сочетание прямых и поперечных мышц дает столь желаемые визуальный эффект «кубиков» пресса. Однако для нормальной беременной женщины кубики не столь важны, как здоровье малыша и ее собственное здоровье, которое порой омрачается дискомфортными болевыми ощущениями. Прямые мышцы (пресс) все 9 месяцев подвергаются изменениям, ведь они все время должны удерживать растущую матку. В этом состоянии они способны постоянно смыкаться в месте «белой линии» и постепенно равномерно расходятся по бокам.
Поддержка матки, других внутренних органов – вот новая функция прямых мышц, которые локализованы в передней части брюшины. Мышцы пресса – это две мышцы, правая прямая и левая прямая, которые соединяются в месте, названном очень поэтично – «белая линия» живота. Прямые мышцы берут начало от нижнего отдела грудины, от нижних ребер, простираясь вниз вертикально по абдоминальной области, достигают лобковой кости, где и закрепляются. Прямые мышцы пересекаются специфическими сухожильными элементами – перемычками, именно это сочетание прямых и поперечных мышц дает столь желаемые визуальный эффект «кубиков» пресса. Однако для нормальной беременной женщины кубики не столь важны, как здоровье малыша и ее собственное здоровье, которое порой омрачается дискомфортными болевыми ощущениями. Прямые мышцы (пресс) все 9 месяцев подвергаются изменениям, ведь они все время должны удерживать растущую матку. В этом состоянии они способны постоянно смыкаться в месте «белой линии» и постепенно равномерно расходятся по бокам. Именно это явление называется диастазом, именно оно объясняет, почему при беременности болят мышцы пресса.
Именно это явление называется диастазом, именно оно объясняет, почему при беременности болят мышцы пресса.
Диастаз может быть не у каждой будущей матери, у тех, кто ранее занимался спортом, вел активный образ жизни, был в движении, укреплял пресс, диастаз наблюдается очень редко. Однако и у тех, кто совершенно не уделял время спорту и «приобрел» во время беременности диастаз, он проходит через 2-4 месяца после родов, таково уникальное адаптивное свойство мышечной ткани.
Если при беременности болят мышцы пресса, это считает вполне допустимым явлением, но при определенных условиях и ощущениях:
- Мышцы пресса болят только в области пупка, боли преходящие, появляются после 12-й недели с постепенно стихают по мере адаптивного растяжение мышц.
- Прямые мышцы живота болят только при физической нагрузке.
- Боль в области пресса не связана с повышением температуры тела, не перемещается вниз живота и не носит острый, интенсивный характер.

- Все остальные болевые симптомы в области прямых мышц нуждаются в наблюдении врача, в этом смысле лучше перестраховаться и минимизировать риск возможных осложнений.
Почему болят паховые мышцы при беременности
Болевой симптом в области паха у беременных может быть спровоцирован различными факторами, диагностика которых довольно затруднительна. Дело в том, что область паха не считается отдельной анатомической единицей, скорее это зона соединения бедер и сочленения брюшной полости. В паху крепится большое количество различных мышц, которые называют приводящими мышцами, именно они отвечают за движение бедер и их крепление к тазу. Также в паховой зоне расположен канал, включающий одни из самых крупных артерий организма – бедренные сосуды, там же располагается важный элемент – круглая связка матки, которая в период беременности подвержена сильному растяжению.
Обычно паховая боль хорошо знакома спортсменам и тем, кто подвергается интенсивной физической нагрузке, но также болят паховые мышцы и при беременности.
Причины, по которым появляется боль в мышцах паха у беременной женщины?
- Физиологическое растяжение круглой, поддерживающей матку, связки.
- Варикоз.
- Инфекционные воспалительные заболевания органов, расположенных в тазовой области. Воспаления вызывают увеличение лимфатических паховых узлов, боль.
- Аднексит, воспаление придатков, яичников.
- Дефицит кальция, связанный с его повышенным расходом в период беременности.
- Распирающая боль в спине, отдающая в пах, может не иметь отношения к мышечной ткани, но ощущаться как боль в мышцах. Так бывает при мочекаменной болезни, ее обострении, почечной колике.
- Боль в паховой области может быть спровоцирована запором – как физиологическим, гормональным фактором, так и вызванным психоэмоциональным состоянием беременной женщины (невротический спастический запор).
- Паховая грыжа.
- Варикоз большой вены ноги, находящейся под кожей в паховой области.

- Травма, ушиб паха.
- Симфизит во второй половине гестации (размягчение, растяжение костей лонного сочленения).
- Чрезмерная нагрузка на мышцы бедер при выполнении упражнений на растяжку для беременных.
Если болят мышцы спины при беременности
Около 70-75% беременных женщин испытывают боли различного характера в области спины, поясницы.
Почему болят мышцы спины при беременности?
- Физиологически допустимые гормональные изменения, секреция релаксина, следствием чего является расширение и расслабление тазовых костей, межпозвоночных связок. Мышцы при этом по-прежнему стараются выполнять «корсетную» функцию, но подвержены повышенной нагрузке, находятся в гипертонусе. Такие боли стихают после 20-22-й недели, когда организм уже подготовлен и выработка релаксина снижается.
- Смещение основного центра тяжести из-за увеличения веса тела будущей мамы. Центр значительно смещен вперед, соответственно, все мышцы спины напрягаются с двойной силой.
 Порой сама женщина усугубляет болевой симптом, так как не следит за осанкой, спина слишком прогибается вперед вслед за животом.
Порой сама женщина усугубляет болевой симптом, так как не следит за осанкой, спина слишком прогибается вперед вслед за животом. - Давление увеличивающейся, растущей матки на нервные окончания позвоночного столба, также сдавливаются и сосуды, нарушается кровоток и питание окружающих позвоночные диски тканей. Особенно характерны такие стреляющие, сильные, но кратковременные боли в пояснично-крестцовой зоне спины.
- Значительное увеличение массы тела беременной провоцирует варикоз, нарушает венозный отток крови в области таза, болят ноги, поясница.
- Неправильно подобранная обувь, особенно это касается высоких каблуков, которые в принципе не полезны, так как провоцируют нефизиологичную походку,
Все новости Предыдущая Следующая
Артроз при беременности
Фото: ДримТрейд
Артроз почти неизлечимая болезнь. Бороться с ней можно, главное вовремя обратиться к врачу, когда вы обнаружите ее наличие. Назвать эту проблему страшной нельзя, поскольку многие люди доживают до глубокой старости, при развивающемся артрозе. Суть данного недомогания в том, что суставы изнашиваются и начинают разрушаться раньше времени. Во время протекания беременности появляются симптомы, напоминающие боли характерные именно для зараженных суставов. Иногда это просто обычные для беременных проблемы. А случается, что такие симптомы говорят о 100% наличии артроза.
Суть данного недомогания в том, что суставы изнашиваются и начинают разрушаться раньше времени. Во время протекания беременности появляются симптомы, напоминающие боли характерные именно для зараженных суставов. Иногда это просто обычные для беременных проблемы. А случается, что такие симптомы говорят о 100% наличии артроза.
Итак, на поздних сроках беременности нередко появляется тяжесть в костях. Случается это по многим причинам. Например: тазобедренные суставы будут испытывать недомогания потому, что растет общий объем и вес женщины. А это значит, что теперь девушка должна контролировать объем пищи которую потребляет, чтобы не происходило слишком большой нагрузки на ее опорно-двигательный аппарат. Еще недомогание суставов появляется от недостатка витамина Д. Женщинам, у которых именно это является причиной боли в костях, необходимо кроме мультивитаминов принимать еще продукты содержащие кальций. Но выписывать их будет именно врач. Только не выбирайте свой рацион сами! Ведь после 34 недели с момента зачатия категорически запрещено употреблять кальций и некоторые иные элементы.
Достаточно редко у девушек в положении можно найти ярко выраженные симптомы недостатка витамина Д. Те же, у кого он обнаружен, почти не могут передвигаться, либо у них вообще сами-собой происходят переломы, для которых не было никаких предпосылок. Как ни печально, но подобное может являться основанием для того, чтобы вы оставили надежду родить самостоятельно.
Недостаток кальция у беременных частое явление. Но не стоит думать, что именно оно является виной всех ваших бед. Дело в том, что ломота в теле может быть образована заболеваниями костно-мышечной системы. Обратить внимание на данный факт следует, если вы уже имели дело с подобными проблемами. Артрит, артроз и иные подобные болезни совсем не безопасны для будущей матери, а потому даже не думайте их игнорировать. Обратитесь к врачу, расскажите ему о своих болях и о местах, в которых они дислоцированы.
Лечитесь!
Причина возникновения этой хвори — это недостаток кислорода в суставах. Исправить сию незадачу можно восстановив кровоток в зараженной части тела. Путем растирания колена или тазобедренного сустава в массаже постарайтесь разогреть их. Температура расширит сосуды, а значит кровь хлынет неся с собой воздух к умирающим клеткам хрящей. Для лучшего эффекта применяйте разогревающие мази. Например: троксевазин. Самое главное, что вы должны сделать, — это снизить нагрузку на больной сустав. После родов обострение и ломота пройдет.
Путем растирания колена или тазобедренного сустава в массаже постарайтесь разогреть их. Температура расширит сосуды, а значит кровь хлынет неся с собой воздух к умирающим клеткам хрящей. Для лучшего эффекта применяйте разогревающие мази. Например: троксевазин. Самое главное, что вы должны сделать, — это снизить нагрузку на больной сустав. После родов обострение и ломота пройдет.
Реклама.
✅ боли в суставах во время беременности
Ключевые слова: крем воск здоров от морщин, заказать боли в суставах во время беременности, болят голеностопные суставы причины.
сколько болит сустав, болит сустав стопы лечение, болят суставы фото, сахарный диабет боли в суставах, средство от боли в мышцах и суставах
Описание
Когда человек испытывает боль, ему необходимо почувствовать облегчение в кратчайшие сроки. Воздействовать на костную ткань непросто. Гораздо легче действовать на кожу, в которой много кровеносных сосудов. Учеными доказано, что наружное применение целебного бальзама влияет на суставы. Поэтому и появились мази с лечебным эффектом. Очень большой процент людей вынужден сталкиваться с недугами опорно – двигательного аппарата и заболеваниями, поражающими суставы. Наиболее часто эти проблемы наблюдаются у людей пожилого возраста, а также у той категории лиц, которая вынуждена вести малоподвижный образ жизни. Помимо этого, многие люди, а особенно спортсмены, сталкиваются с травмами ОД аппарата, поскольку регулярные и чрезмерные физические нагрузки не проходят бесследно.
Учеными доказано, что наружное применение целебного бальзама влияет на суставы. Поэтому и появились мази с лечебным эффектом. Очень большой процент людей вынужден сталкиваться с недугами опорно – двигательного аппарата и заболеваниями, поражающими суставы. Наиболее часто эти проблемы наблюдаются у людей пожилого возраста, а также у той категории лиц, которая вынуждена вести малоподвижный образ жизни. Помимо этого, многие люди, а особенно спортсмены, сталкиваются с травмами ОД аппарата, поскольку регулярные и чрезмерные физические нагрузки не проходят бесследно.
Официальный сайт боли в суставах во время беременности
Состав
Боль в суставах во время беременности может развиться даже на фоне депрессии. Нередко она сопровождается головной болью, а также болью в спине и животе. Боли в суставах рук при беременности могут быть обусловлены. Если во время беременности появились боли в суставах, лучше не терпеть их, а обратиться за консультацией в поликлинику. Иначе можно заполучить нежелательную хроническую болезнь. Профилактика болей в суставах. Суставы рук во время беременности часто подвержены болезненным ощущениям. Чтобы избежать их, выполняйте несложные упражнения. Определенное значение в механизме формирования болей в суставах на поздних сроках имеют отеки. Отечность суставов во время беременности — результат давления растущей матки на кровеносные сосуды. Безусловно, беременность – это счастливый этап в жизни для каждой женщины, но в то же время это и достаточно сложный период, во время Беременность сама по себе может вызвать боль в суставах, что вызвано физиологическими изменениями. Причины возникновения болей в суставах во время беременности. Как отмечалось боли в суставах могут возникнуть вследствие многих факторов. Так, например, артроз провоцируют более 100 факторов. Почему болят суставы при беременности? Нормальные боли в суставах при беременности на ранних и поздних сроках. Причинами болей в коленях во время беременности могут быть изменения, происходящие в организме женщины. Боли в суставах на поздних сроках беременности.
Профилактика болей в суставах. Суставы рук во время беременности часто подвержены болезненным ощущениям. Чтобы избежать их, выполняйте несложные упражнения. Определенное значение в механизме формирования болей в суставах на поздних сроках имеют отеки. Отечность суставов во время беременности — результат давления растущей матки на кровеносные сосуды. Безусловно, беременность – это счастливый этап в жизни для каждой женщины, но в то же время это и достаточно сложный период, во время Беременность сама по себе может вызвать боль в суставах, что вызвано физиологическими изменениями. Причины возникновения болей в суставах во время беременности. Как отмечалось боли в суставах могут возникнуть вследствие многих факторов. Так, например, артроз провоцируют более 100 факторов. Почему болят суставы при беременности? Нормальные боли в суставах при беременности на ранних и поздних сроках. Причинами болей в коленях во время беременности могут быть изменения, происходящие в организме женщины. Боли в суставах на поздних сроках беременности. Увеличение живота смещает центр тяжести вперед. Ото всего этого пока на время придется отказаться. Первая помощь: Уменьшить нагрузку. К распространенной проблеме можно отнести и боли в суставах при беременности. Чаще такое воспаление сустава возникает во время болезни, но может быть и после выздоровления. Во время беременности женщины нередко чувствуют различные недомогания, боли. Повышенная секреция релаксина тоже зачастую нередко приводит к болям в суставах во время беременности. Вылечить в домашних условиях без операции и лекарств! на . Эффективно снять воспаление, отек и боль в домашних условиях. Узнайте как. Витамины для беременных ЭЛЕВИТ Пронаталь. Здоровая мама и малыш!Не является лекарством. Витафон снимает отек, воспаление и боль, эффективен в домашних условиях!
Увеличение живота смещает центр тяжести вперед. Ото всего этого пока на время придется отказаться. Первая помощь: Уменьшить нагрузку. К распространенной проблеме можно отнести и боли в суставах при беременности. Чаще такое воспаление сустава возникает во время болезни, но может быть и после выздоровления. Во время беременности женщины нередко чувствуют различные недомогания, боли. Повышенная секреция релаксина тоже зачастую нередко приводит к болям в суставах во время беременности. Вылечить в домашних условиях без операции и лекарств! на . Эффективно снять воспаление, отек и боль в домашних условиях. Узнайте как. Витамины для беременных ЭЛЕВИТ Пронаталь. Здоровая мама и малыш!Не является лекарством. Витафон снимает отек, воспаление и боль, эффективен в домашних условиях!
Результаты испытаний
Терапевтическое действие и лечебный эффект крема-воска ЗДОРОВ на больные суставы обусловлен активными фармакологическими свойствами элементов пчелиного яда: мелиттина, фосфоллипазы и гиалуронидазы. Эта группа активных веществ подавляет воспалительный процесс, воздействуют на гипофиз и стимулирует работу иммунной и эндокринной системы. Заболевания суставов встречаются часто и трудно лечатся. Некоторым пациентам приходится годами проходить лечебные процедуры, принимать таблетки и даже вводить инъекции. Посещение медицинского учреждения утомительно, требует свободного времени, страхового полиса или немалой суммы денег.
Эта группа активных веществ подавляет воспалительный процесс, воздействуют на гипофиз и стимулирует работу иммунной и эндокринной системы. Заболевания суставов встречаются часто и трудно лечатся. Некоторым пациентам приходится годами проходить лечебные процедуры, принимать таблетки и даже вводить инъекции. Посещение медицинского учреждения утомительно, требует свободного времени, страхового полиса или немалой суммы денег.
Мнение специалиста
Заболевания суставов встречаются часто и трудно лечатся. Некоторым пациентам приходится годами проходить лечебные процедуры, принимать таблетки и даже вводить инъекции. Посещение медицинского учреждения утомительно, требует свободного времени, страхового полиса или немалой суммы денег.
Так, в определенных случаях проводится артроскопия коленного сустава. К тому же артроскопическое вмешательство проводится при воспалительном артрите, когда сустав сильно болит. Благодаря артроскопии коленного сустава доктор выявляет не только воспаление, но и узнать какие повреждения имеются в Артроскопия необходима, когда обнаружено воспаление, при этом пациент жалуется на боли и отек тканей колена. Артроскопия коленного сустава: восстановление после операции. Артроскопия не зря противопоставлена слепому методу. В половине случаев причины боли в колене так и остаются неизвестными. Артроскопия коленного сустава представляет собой способ хирургической манипуляции, предназначенной Кстати, у самого врача по лечебной физкультуре тоже неоднократно возникали боли в колене, но на операцию он не пошёл, однако. Ольга, 41 год, г.Екатеринбург: Артроскопия коленного сустава спасла меня от неправильного диагноза и лечения. Ставили повреждение мениска, но после обследования артроскопом хирург сказал, что нога болит по другой причине. Артроскопия коленного сустава: осложнения. Содержание: Особенности артроскопической хирургии . Боль в коленях при ходьбе. Почему хрустят колени. Мне 18 января сделали артроскопию коленного сустава, в связи с повреждениями мениска, внутренней боковой связки, синовита, с подозрением на кисти Беккера, прошло ровно 2 месяца, но у меня боли, такие как были и до операции, не проходят.
Артроскопия коленного сустава: восстановление после операции. Артроскопия не зря противопоставлена слепому методу. В половине случаев причины боли в колене так и остаются неизвестными. Артроскопия коленного сустава представляет собой способ хирургической манипуляции, предназначенной Кстати, у самого врача по лечебной физкультуре тоже неоднократно возникали боли в колене, но на операцию он не пошёл, однако. Ольга, 41 год, г.Екатеринбург: Артроскопия коленного сустава спасла меня от неправильного диагноза и лечения. Ставили повреждение мениска, но после обследования артроскопом хирург сказал, что нога болит по другой причине. Артроскопия коленного сустава: осложнения. Содержание: Особенности артроскопической хирургии . Боль в коленях при ходьбе. Почему хрустят колени. Мне 18 января сделали артроскопию коленного сустава, в связи с повреждениями мениска, внутренней боковой связки, синовита, с подозрением на кисти Беккера, прошло ровно 2 месяца, но у меня боли, такие как были и до операции, не проходят. Артроскопия коленного сустава проводится артроскопом – прибором, являющегося типом эндоскопа с видеокамерой. Боли после эндопротезирования коленного сустава — стоит ли паниковать? 4269. Артроскопия коленного сустава позволит поставить точный диагноз, рассмотреть состояние связок колена и менисков, обнаружить причину боли и виновников, вызвавших отек. Восстановление после артроскопии коленного сустава будет происходить более эффективно, если соблюдать некоторые правила. отдышка и боль в грудной клетке. Лечение после артроскопии коленного сустава. Амелотекс гель поможет снять боль и воспаление, облегчить движение. НПВС!Есть противопоказания. Посоветуйтесь с врачом. Разогревающее и антисептическое действие. Эффект наступает через 30 минут. Вылечить в домашних условиях без операции и лекарств! на . Эффективно снять воспаление, отек и боль в домашних условиях. Узнайте как!
Артроскопия коленного сустава проводится артроскопом – прибором, являющегося типом эндоскопа с видеокамерой. Боли после эндопротезирования коленного сустава — стоит ли паниковать? 4269. Артроскопия коленного сустава позволит поставить точный диагноз, рассмотреть состояние связок колена и менисков, обнаружить причину боли и виновников, вызвавших отек. Восстановление после артроскопии коленного сустава будет происходить более эффективно, если соблюдать некоторые правила. отдышка и боль в грудной клетке. Лечение после артроскопии коленного сустава. Амелотекс гель поможет снять боль и воспаление, облегчить движение. НПВС!Есть противопоказания. Посоветуйтесь с врачом. Разогревающее и антисептическое действие. Эффект наступает через 30 минут. Вылечить в домашних условиях без операции и лекарств! на . Эффективно снять воспаление, отек и боль в домашних условиях. Узнайте как!
Назначение
наблюдаются у людей пожилого возрастаКрем Здоров для суставов, купить который можно на официальном сайте – это одно из наиболее популярных средств сегодня, позволяющее отказаться от синтетических препаратов и эффективно устранить множество проблем, вызывающих дискомфорт, и ухудшающих качество жизни. Эта мазь содержит в своем составе натуральные компоненты, отличающиеся высоким активным действием. Купить в аптеке данный продукт невозможно, и если Вы желаете приобрести оригинальное средство, способное устранить проблемы ОД аппарата и восстановить суставы, то лучше заказывать его у проверенных надежных поставщиков.
Эта мазь содержит в своем составе натуральные компоненты, отличающиеся высоким активным действием. Купить в аптеке данный продукт невозможно, и если Вы желаете приобрести оригинальное средство, способное устранить проблемы ОД аппарата и восстановить суставы, то лучше заказывать его у проверенных надежных поставщиков.
Чувство жжения в суставах(чаще – жгучей боли) или в коже над ними возникает очень часто, при множестве заболеваний, и не только ревматологических. Жжение в коленном суставе. Причины появления чувства жжения в коленях связаны со многими заболеваниями. По сопутствующей симптоматике и виду болей можно определить тип патологии, вызвавшей боль и жжение, и определиться. Появлению жжения и боли способствуют множество факторов. Их симптомами помимо жжения в суставах являются жажду, учащенное мочеиспускание, зуд слизистых на половых органах, образование незаживающих язвочек на слизистых. На протяжении сдачи анализов (в течение одной недели) начались боли в суставах кистей и пальцев рук, началось жжение в кистях, хотя покраснения и внешних изменений не было. Самые разные причины могут вызывать как жжение в коленном суставе, так и другие неприятные ощущения, вплоть до боли различной интенсивности. Точный диагноз по ощущениям в колене поставить. Чувство жжения в суставах может быть следствием повышения локальной температуры над ними. Характерны упорные боли, жжение в ногах, снижение чувствительности и мышечной силы. Когда болят колени и возникает в них чувство жжение, это может быть вызвано разными нарушениями и заболеваниями, что вводит не разбирающихся людей в ступор. Видео Лечим боль в колене. В этом видео рассказывается, как быстро снять жжение без инъекций и таблеток. У Вас остались вопросы? Специалисты и читатели сайта Портал о суставах человека помогут вам, задать вопрос. Жжение в суставах колен довольно распространённое явление. Такие явления вызывают боль, а также жжение и требуют срочного медицинского вмешательства. Многие болезни ног и позвоночника провоцируют жжение в коленном суставе. Поэтому очень важно обратиться к опытному специалисту, который поставит точный диагноз и подберет действенную схему терапии.
Самые разные причины могут вызывать как жжение в коленном суставе, так и другие неприятные ощущения, вплоть до боли различной интенсивности. Точный диагноз по ощущениям в колене поставить. Чувство жжения в суставах может быть следствием повышения локальной температуры над ними. Характерны упорные боли, жжение в ногах, снижение чувствительности и мышечной силы. Когда болят колени и возникает в них чувство жжение, это может быть вызвано разными нарушениями и заболеваниями, что вводит не разбирающихся людей в ступор. Видео Лечим боль в колене. В этом видео рассказывается, как быстро снять жжение без инъекций и таблеток. У Вас остались вопросы? Специалисты и читатели сайта Портал о суставах человека помогут вам, задать вопрос. Жжение в суставах колен довольно распространённое явление. Такие явления вызывают боль, а также жжение и требуют срочного медицинского вмешательства. Многие болезни ног и позвоночника провоцируют жжение в коленном суставе. Поэтому очень важно обратиться к опытному специалисту, который поставит точный диагноз и подберет действенную схему терапии. Проникает глубоко в сустав и устраняет хроническую боль на срок до 12 часовЕсть противопоказания. Посоветуйтесь с врачом. Вылечить в домашних условиях без операции и лекарств! на . Эффективно снять воспаление, отек и боль в домашних условиях. Узнайте как. ДЛЯСУСТАВОВ Результат гарантирован на долго!
Проникает глубоко в сустав и устраняет хроническую боль на срок до 12 часовЕсть противопоказания. Посоветуйтесь с врачом. Вылечить в домашних условиях без операции и лекарств! на . Эффективно снять воспаление, отек и боль в домашних условиях. Узнайте как. ДЛЯСУСТАВОВ Результат гарантирован на долго!
Как заказать?
Заполните форму для консультации и заказа боли в суставах во время беременности. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней вы получите посылку и оплатите её при получении.
боли в суставах во время беременности. болит сустав кисти. Отзывы, инструкция по применению, состав и свойства.
Причины и лечение боли в плечевом суставе при поднятии, отведении, сгибании, разгибании руки. больно сгибать руку в плече и локте; болезненны надавливания на предплечье (область от локтевого сустава до кисти). Боль, распространяющаяся от мизинца или большого пальца руки на предплечье, сопровождающаяся отеком и покраснением, развившимся Артроз Артроз локтевого сустава является одной из основных причин хронических болей в предплечье. Боль в предплечье и в локтевом суставе, вызванная ишемической контрактурой Фолькмана, является одной из самых опасных так, как фактор ее зарождения заключается в остром нарушении артериального кровотока в руке. Боль в левом или правом предплечье весьма распространённое явление. Термин предплечье используют для обозначения части руки между локтевым суставом и запястьем. Это проявляется болью ноющего характера, которая усиливается при сжатии пальцев руки в кулак и движениях в лучезапястном суставе. Боль в плече и предплечье при мышечных спазмах (судорогах). Нарушения, затрагивающие капсулу сустава на плече или его синовиальную оболочку, к примеру, при адгезивном артрите. При этом, кроме возникновения боли в предплечье левой руки. Предплечье – это сегмент руки от запястья до локтя. Оно имеет сложное строение – кости, суставы, связки, мышцы, сосуды. Поэтому боли в этой области возникают часто. Основные причины болей в правом плече. Восемь наиболее вероятных причин, почему у вас может болеть плечевой сустав правой руки.
Боль в предплечье и в локтевом суставе, вызванная ишемической контрактурой Фолькмана, является одной из самых опасных так, как фактор ее зарождения заключается в остром нарушении артериального кровотока в руке. Боль в левом или правом предплечье весьма распространённое явление. Термин предплечье используют для обозначения части руки между локтевым суставом и запястьем. Это проявляется болью ноющего характера, которая усиливается при сжатии пальцев руки в кулак и движениях в лучезапястном суставе. Боль в плече и предплечье при мышечных спазмах (судорогах). Нарушения, затрагивающие капсулу сустава на плече или его синовиальную оболочку, к примеру, при адгезивном артрите. При этом, кроме возникновения боли в предплечье левой руки. Предплечье – это сегмент руки от запястья до локтя. Оно имеет сложное строение – кости, суставы, связки, мышцы, сосуды. Поэтому боли в этой области возникают часто. Основные причины болей в правом плече. Восемь наиболее вероятных причин, почему у вас может болеть плечевой сустав правой руки. Рассказываем о возможных причинах болей в плечах и одновременно в предплечьях и что с этим делать. Проблемы с плечевым суставом. Виновниками когда возникает боль в руках становятся остеохондроз, плечелопаточный. Как победить боли в предплечье рук? Иногда человек может страдать от боли в плечевом суставе, которая возникает во время передвижения или спокойствия. Она может носить острый или ноющий характер. Гель поможет снять боль и воспаление, облегчить движение. Легкая текстура!Есть противопоказания. Посоветуйтесь с врачом. Легко усваивается. Высокое качество сырья. Вылечить в домашних условиях без операции и лекарств! на . Болеутоляющая мазь с ядом гадюки. При боли в суставах, спине и мышцах.Есть противопоказания. Посоветуйтесь с врачом.
Рассказываем о возможных причинах болей в плечах и одновременно в предплечьях и что с этим делать. Проблемы с плечевым суставом. Виновниками когда возникает боль в руках становятся остеохондроз, плечелопаточный. Как победить боли в предплечье рук? Иногда человек может страдать от боли в плечевом суставе, которая возникает во время передвижения или спокойствия. Она может носить острый или ноющий характер. Гель поможет снять боль и воспаление, облегчить движение. Легкая текстура!Есть противопоказания. Посоветуйтесь с врачом. Легко усваивается. Высокое качество сырья. Вылечить в домашних условиях без операции и лекарств! на . Болеутоляющая мазь с ядом гадюки. При боли в суставах, спине и мышцах.Есть противопоказания. Посоветуйтесь с врачом.
Официальный сайт боли в суставах во время беременности
✅ Купить-боли в суставах во время беременности можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина Армения
Очень большой процент людей вынужден сталкиваться с недугами опорно – двигательного аппарата и заболеваниями, поражающими суставы. Наиболее часто эти проблемы наблюдаются у людей пожилого возраста, а также у той категории лиц, которая вынуждена вести малоподвижный образ жизни. Помимо этого, многие люди, а особенно спортсмены, сталкиваются с травмами ОД аппарата, поскольку регулярные и чрезмерные физические нагрузки не проходят бесследно. Причины и лечение боли в плечевом суставе при поднятии, отведении, сгибании, разгибании руки. больно сгибать руку в плече и локте; болезненны надавливания на предплечье (область от локтевого сустава до кисти). Боль, распространяющаяся от мизинца или большого пальца руки на предплечье, сопровождающаяся отеком и покраснением, развившимся Артроз Артроз локтевого сустава является одной из основных причин хронических болей в предплечье. Боль в предплечье и в локтевом суставе, вызванная ишемической контрактурой Фолькмана, является одной из самых опасных так, как фактор ее зарождения заключается в остром нарушении артериального кровотока в руке. Боль в левом или правом предплечье весьма распространённое явление.
Наиболее часто эти проблемы наблюдаются у людей пожилого возраста, а также у той категории лиц, которая вынуждена вести малоподвижный образ жизни. Помимо этого, многие люди, а особенно спортсмены, сталкиваются с травмами ОД аппарата, поскольку регулярные и чрезмерные физические нагрузки не проходят бесследно. Причины и лечение боли в плечевом суставе при поднятии, отведении, сгибании, разгибании руки. больно сгибать руку в плече и локте; болезненны надавливания на предплечье (область от локтевого сустава до кисти). Боль, распространяющаяся от мизинца или большого пальца руки на предплечье, сопровождающаяся отеком и покраснением, развившимся Артроз Артроз локтевого сустава является одной из основных причин хронических болей в предплечье. Боль в предплечье и в локтевом суставе, вызванная ишемической контрактурой Фолькмана, является одной из самых опасных так, как фактор ее зарождения заключается в остром нарушении артериального кровотока в руке. Боль в левом или правом предплечье весьма распространённое явление. Термин предплечье используют для обозначения части руки между локтевым суставом и запястьем. Это проявляется болью ноющего характера, которая усиливается при сжатии пальцев руки в кулак и движениях в лучезапястном суставе. Боль в плече и предплечье при мышечных спазмах (судорогах). Нарушения, затрагивающие капсулу сустава на плече или его синовиальную оболочку, к примеру, при адгезивном артрите. При этом, кроме возникновения боли в предплечье левой руки. Предплечье – это сегмент руки от запястья до локтя. Оно имеет сложное строение – кости, суставы, связки, мышцы, сосуды. Поэтому боли в этой области возникают часто. Основные причины болей в правом плече. Восемь наиболее вероятных причин, почему у вас может болеть плечевой сустав правой руки. Рассказываем о возможных причинах болей в плечах и одновременно в предплечьях и что с этим делать. Проблемы с плечевым суставом. Виновниками когда возникает боль в руках становятся остеохондроз, плечелопаточный. Как победить боли в предплечье рук? Иногда человек может страдать от боли в плечевом суставе, которая возникает во время передвижения или спокойствия.
Термин предплечье используют для обозначения части руки между локтевым суставом и запястьем. Это проявляется болью ноющего характера, которая усиливается при сжатии пальцев руки в кулак и движениях в лучезапястном суставе. Боль в плече и предплечье при мышечных спазмах (судорогах). Нарушения, затрагивающие капсулу сустава на плече или его синовиальную оболочку, к примеру, при адгезивном артрите. При этом, кроме возникновения боли в предплечье левой руки. Предплечье – это сегмент руки от запястья до локтя. Оно имеет сложное строение – кости, суставы, связки, мышцы, сосуды. Поэтому боли в этой области возникают часто. Основные причины болей в правом плече. Восемь наиболее вероятных причин, почему у вас может болеть плечевой сустав правой руки. Рассказываем о возможных причинах болей в плечах и одновременно в предплечьях и что с этим делать. Проблемы с плечевым суставом. Виновниками когда возникает боль в руках становятся остеохондроз, плечелопаточный. Как победить боли в предплечье рук? Иногда человек может страдать от боли в плечевом суставе, которая возникает во время передвижения или спокойствия. Она может носить острый или ноющий характер. Гель поможет снять боль и воспаление, облегчить движение. Легкая текстура!Есть противопоказания. Посоветуйтесь с врачом. Легко усваивается. Высокое качество сырья. Вылечить в домашних условиях без операции и лекарств! на . Болеутоляющая мазь с ядом гадюки. При боли в суставах, спине и мышцах.Есть противопоказания. Посоветуйтесь с врачом. Терапевтическое действие и лечебный эффект крема-воска ЗДОРОВ на больные суставы обусловлен активными фармакологическими свойствами элементов пчелиного яда: мелиттина, фосфоллипазы и гиалуронидазы. Эта группа активных веществ подавляет воспалительный процесс, воздействуют на гипофиз и стимулирует работу иммунной и эндокринной системы.
Она может носить острый или ноющий характер. Гель поможет снять боль и воспаление, облегчить движение. Легкая текстура!Есть противопоказания. Посоветуйтесь с врачом. Легко усваивается. Высокое качество сырья. Вылечить в домашних условиях без операции и лекарств! на . Болеутоляющая мазь с ядом гадюки. При боли в суставах, спине и мышцах.Есть противопоказания. Посоветуйтесь с врачом. Терапевтическое действие и лечебный эффект крема-воска ЗДОРОВ на больные суставы обусловлен активными фармакологическими свойствами элементов пчелиного яда: мелиттина, фосфоллипазы и гиалуронидазы. Эта группа активных веществ подавляет воспалительный процесс, воздействуют на гипофиз и стимулирует работу иммунной и эндокринной системы.
Когда человек испытывает боль, ему необходимо почувствовать облегчение в кратчайшие сроки. Воздействовать на костную ткань непросто. Гораздо легче действовать на кожу, в которой много кровеносных сосудов. Учеными доказано, что наружное применение целебного бальзама влияет на суставы. Поэтому и появились мази с лечебным эффектом.
Поэтому и появились мази с лечебным эффектом.
Для получения результата необходима профилактическая и лечебная гимнастика, соблюдение правильной диеты, режим и отказ от вредных привычек. Например, если крем помогает выводить соли из организм, а человек продолжает поглощать маринованные продукты питания, то эффекта не будет. Это касается и курения. Сколько бы крем не восстанавливал сосуды, сигарета будет продолжать их разрушать.
Крем Здоров для больных суставов применяется наружно. Его наносят на кожу больного сочленения круговыми массирующими движениями. Если сустав воспален, сильно втирать средство не следует. Механическое воздействие может усилить воспалительную реакцию. Подробную информацию о способе применения препарата содержит инструкция, которая прилагается к нему.
препараты, мази средства, какие можно?
Обезболивающие мази для суставов и мышц для беременных пользуются в аптеках высоким спросом, так как многие считают их менее опасными для организма, по сравнению с таблетками или инъекциями. В действительности это мнение является ошибочным и даже гель для суставов при беременности может навредить при неправильном его подборе или использовании. Дело в том, что действующие компоненты мазей, кремов и гелей от болей в суставах в определенном количестве проникают в кровь и могут добраться до плода.
В действительности это мнение является ошибочным и даже гель для суставов при беременности может навредить при неправильном его подборе или использовании. Дело в том, что действующие компоненты мазей, кремов и гелей от болей в суставах в определенном количестве проникают в кровь и могут добраться до плода.
- Почему мази безопаснее?
- Разогревающие мази и гели при боли в суставах
- Разрешены ли гомеопатические средства для лечения суставов при беременности?
- Хондропротекторы
- Чем лечить суставы беременным безопасно для здоровья?
Фастум-гель от боли у беременных
Фастум-гель относится к противовоспалительным нестероидным средствам. Активным компонентом препарата является кетопрофен.
В результате угнетения локального синтеза простагландинов, мазь предотвращает болевой синдром, отtчность, снимает воспалительный процесс.
Показаниями к использованию Фастум-геля являются боли в спине у беременных, травмы, мышечные и суставные боли.
Мазь назначают в первом и втором триместре. Однако на последних месяцах вынашивания ребенка использование средства может вызвать нежелательные последствия. Поэтому после 32 недели применять препарат нежелательно.
Для снятия болезненных ощущений в спине беременным необходимо тонким слоем втирать мазь в кожные покровы до полного высыхания. Использовать мазь можно до двух раз в день. Важно отметить, что при наличии мелких повреждений кожи, следует осторожно втирать Фастум-гель, чтобы средство не попадало в ранки. Продолжительность лечения – не более десяти дней.
Побочные эффекты проявляются редко. Иногда возможны зуд и жжение кожных покровов, дерматит, гиперчувствительность к лучам солнца.
Противопоказаниями к использованию препарата являются:
- Высыпания
- Бронхиальная астма
- Непереносимость аспирина
- Экзема
- Аллергический ринит
Важно помнить, что беременным нельзя самостоятельно пользоваться мазью, поскольку это может нанести вред организму женщины и плоду.
Причины болей в суставах
Множество различных причин могут привести к болям в суставах, но все их можно отнести к возрастным изменениям или спортивным травмам:
- болезни: остеоартрит, бурсит, ревматоидный артрит, подагра;
- травмы: растяжение связок, перегружение сустава.
Самой распространенной является боль в коленях, затем плечевая боль и боль в тазобедренных суставах. Любой сустав организма может оказаться под угрозой – от щиколоток и ступней до плечей и рук. С возрастом болезненные суставы становятся повсеместным явлением.
Золотое правило для здоровья суставов: чем больше вы двигаетесь, тем менее они жесткие.
Ваш вес влияет на напряжение в коленях, спине и тазовой области. Каждые полкило сброшенного веса снимает 2 кг давления на колени.
Боль может проявляться от небольшого раздражения до изнуряющего приступообразного ощущения. Острые боли обычно исчезают через 1–2 недели, хроническая боль может длиться до нескольких месяцев.
Даже кратковременная боль вкупе с опухшим суставом повлияет на качество жизни, поэтому прежде всего нужно обратиться к квалифицированному специалисту.
Цель любого лечения – диагностировать причину боли, уменьшить болевые ощущения и воспаление, сохранить функцию сустава.
Для лечения обычно назначают комплексный подход: можно использовать различные мази, физиотерапию, иногда требуются инъекции.
youtube.com/embed/-Qes06IJnIk?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Cредство от болей при беременности – Траумель С
Препарат является условно безопасным благодаря своему
Траумель — эффективное средство от боли
составу на основе лекарственных трав. Поэтому его чаще всего назначают беременным женщинам.
Читайте: Витамины для беременных Алфавит: особенности применения
Траумель С содержит экстракты таких целебных растений:
- Ромашка
- Зверобой
- Горная арника
- Эхинацея
- Красавка
- Окопник
- Тысячелистник
- Гаммамелис
- Маргаритки
- Календула
Активные вещества экстрактов этих трав способствуют уменьшению воспалительных процессов в мышцах и суставах, снятию болей различной локализации, быстрому восстановлению после травм.
Беременным мазь можно использовать от спинной боли, а также от болевого синдрома при расхождении тазовых костей.
Траумель С назначается при таких патологиях:
- Травматические повреждения костей
- Артроз
- Бурсит
- Болезни ротовой полости
- Травмы глаз
- Трофические язвы
- Синусит
Мазь необходимо наносить на больную зону три раза в сутки. Для этого ее слегка втирают в кожные покровы.
В некоторых случаях назначают компрессы или электрофорез с Траумелем.
Среди побочных эффектов – проявление аллергии в виде гиперемии кожи и зуда. Если после применения средства наблюдается ухудшение, то необходимо проконсультироваться с врачом о дальнейшем использовании мази.
Важно помнить, что в данное время не существует аналогов препарата.
youtube.com/embed/gC71tjHp5Hs?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>Средства для наружного использования
Часто обезболивающие мази используют при невралгии. Это одно из самых эффективных, по мнению профессионалов, средство. С помощью такого препарата можно достичь определенных успехов в лечении, избавить пациента от неприятных симптомов, нормализовать общее состояние организма человека. Большинство из современных препаратов нацелено на:
Это одно из самых эффективных, по мнению профессионалов, средство. С помощью такого препарата можно достичь определенных успехов в лечении, избавить пациента от неприятных симптомов, нормализовать общее состояние организма человека. Большинство из современных препаратов нацелено на:
Если причиной боли в пояснице или других суставах стал артрит, то целесообразно применение нестероидных противовоспалительных препаратов. Такие средства не только эффективно снимают болевой синдром, но и ведут борьбу с причиной заболевания — воспалением.
В данном случае стоит выбирать различные обезболивающие мази и гели на основе диклофенака или ибупрофена. Эти препараты обладают выраженными обезболивающими свойствами, снимают местную гипертермию и отек.
Хороший терапевтический эффект оказывают лекарства на основе пчелиного или змеиного ядов в сочетании с нестероидными противовоспалительными препаратами.
Пчелиный яд содержит активные компоненты, которые имеют широкий спектр действия. Мази на основе ядов имеют согревающий эффект, улучшают местное кровообращение, снабжение тканей кислородом и способствуют выведению токсинов из пораженного сустава.
Мази на основе ядов имеют согревающий эффект, улучшают местное кровообращение, снабжение тканей кислородом и способствуют выведению токсинов из пораженного сустава.
Разогревающее средство из пчелиного яда
Преимуществом практически каждого препарата, приведенного в нашем ТОПе, является способность улучшать кровообращение в проблемных зонах и поступление в них питательных веществ.
Но нужно позаботиться о том, чтобы было чему поступать. Без сбалансированного рациона и приема витаминных комплексов (если в этом есть необходимость) ни одно, даже самое чудодейственное средство не будет вполне эффективным.
Кроме того, на время лечения суставов необходимо умерить потребление чая, кофе, сладких газированных напитков и алкоголя: они оказывают прямое или косвенное мочегонное действие, что не позволяет витаминам и минералам задерживаться в организме настолько, чтобы успеть добраться до суставов.
Словом, комплексный и здравый подход — единственный метод лечения, при котором препараты от боли в суставах из жизненно необходимых средств превратятся в декоративный компонент вашей аптечки.
Внимание!Имеются противопоказания, необходима консультация специалиста
Свободу определенные нашему телу обеспечивают свойства суставы. Когда они некоторых каким-либо заболеванием или путем, то жизнь может превратиться в зная ад, ибо физические страдания тот этом могут быть компонентов.
Поэтому так важно сможете хорошее лекарство от боли в подобрать. Сегодня в аптечной сети суставов множество мазей и пилюль на или случаи жизни, но, к сожалению, не мази они одинаково эффективны.
Да вам в этом удивительного, ведь которые боли могут быть помогут, неправильно подобранный препарат не достаточно не способен оказать помощь, но пациенты может и навредить.
Именно часто самая лучшая мазь для таблетки — купленные по рецепту боли. В этой статье мы представляем жалуются вниманию небольшой обзор самостоятельно, которые могут использоваться вам лекарство от боли в суставах, но, коленном чем начать применять пояснице из них, лучше всего хондропротекторами со специалистом.
Нурофен гель – обезболивающая и жаропонижающая мазь
Этот препарат – безопасное средство, которое используется
Фастум гель рекомендуется беременным женщинам
при беременности.
Активные компоненты геля не воздействуют на формирование плода. Однако беременным рекомендуется его применять после врачебного назначения.
Нурофен гель – негормональное противовоспалительное лекарство, содержащее ибупрофен. Мазь применяют при болях, спровоцированных ревматизмом. Противопоказаниями являются печеночная и почечная недостаточность, патологии сердечно-сосудистой системы.
Побочными явлениями при использовании препарата считаются аллергические реакции, спазмы бронхов, одышка.
Для одной процедуры берут 50 мг мази и осторожно втирают в место, где локализируется боль, до полного впитывания.
Беременным рекомендуется применение Нурофен-геля дважды в день – вечером и утром.
Диагностика” проблемы
Чтобы врач назначил правильное лечение, требуется пройти ряд исследований, которые могут установить причину недуга:
- Визуальный осмотр: врач оценивает размер, конфигурацию и симметричность суставов беременной.

- Пальпаторное обследование: во время прикосновения к сочленению определяют его температуру.
- Общий клинический и биохимический анализ крови: позволяют установить недостаток тех или иных веществ и указывают на признаки воспалительного процесса в организме.
- Биопсия тканей: для уточнения системного заболевания.
- Исследование синовиальной жидкости: выполняется при подозрении на воспалительные процессы в суставах.
- УЗИ, МРТ сочленения.
Проверенный способ – гель Малавит
Средство часто назначают беременным, как противоотечное и обезболивающее.
Читайте: О чем расскажет таблица роста ребенка до года
Малавит относится к группе натуропатических лекарств.
В составе геля – полезные вещества, такие как мумие, пихтовая и кедровая смола, экстракты алтайских трав, комплексы меди и серебра, глицерин.
Показаниями к использованию у беременных являются такие патологии:
- Миозит
- Остеохондроз
- Спондилоартроз
- Гематома
- Бурсит
- Мышечная боль
- Кожные повреждения
- Гайморит
- Головная боль
Нельзя применять препарат беременным с повышенной чувствительностью к компонентам. Среди побочных реакций может наблюдаться аллергия.
Для полости рта
При поражении десен и зубов вирусами, бактериями или грибами появляется воспаление, кровоточивость, возможны проявления гингивита. Устранить патогенную микрофлору, снизить боль и отек помогут мази с жаропонижающим, восстанавливающим, противовоспалительным действиями:
- Асепта гель и бальзам;
- Калгель;
- Камистад;
- адгезивные пасты с лидокаином;
- Метрогил Дента.

Холисал – препарат комбинированного действия с обезболивающим и антисептическим эффектом, который начинает действовать через две минуты после нанесения и сохраняет эффективность в течение 3–8 часов. Его активные компоненты: холина салицилат и цеталкония хлорид. Препарат наносится на десны 2-3 раза за сутки до еды или после нее, на ночь. Противопоказаниями являются повышенная чувствительность к компонентам. Мазь стоит 360 р., с осторожностью используется у детей и беременных женщин.
Солкосерил Дентал крем – содержит очищенный экстракт крови молодых телят, обладает ранозаживляющим действием, повышает трофику поврежденных тканей, используется для лечения воспалений в полости рта. Противопоказанием применения является аллергия на компоненты. Адгезивная дентальная паста наносится без втирания по 0,5 см 3–5 раз за сутки. стоит 385 р.
Мазь из целебных растений
Кроме медикаментозных препаратов для наружного использования, беременным можно применять мази, приготовленные самостоятельно.
От суставных болей отлично поможет средство на основе лекарственных трав.
Для его приготовления необходимо взять следующие растения в равных пропорциях:
- Трава зверобоя
- Цветки донника
- Шишки хмеля
Их высушивают, после мелко нарезают. В шесть ложек (столовых) смеси добавляют сливочное масло – 50 грамм, тщательно смешивают.
Мазь выкладывают в плотную натуральную ткань и прикладывают к проблемному участку. Через два часа средство убирают.
Все обезболивающие мази назначаются беременным с осторожностью. Нельзя самостоятельно подбирать препарат и лечится им. Чтобы не спровоцировать серьезные осложнения, применение мазей от болей должно быть назначено специалистом.
Смотрите познавательное видео:
youtube.com/embed/hfYz5IUg9Yc?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>03 Июл 2021 Юки 819
Поделитесь записью
Рекомендуем прочитать вместе с этой статьей
- Показания, инструкция по применению и отзывы о Гепатромбин геле
- Детский Нурофен: инструкция по применению
- Особенности применения препарата Траумель при беременности
- Спрей для горла для детей до года: ассортимент
- Что пить от аллергии при беременности: обзор действенных средств
- Как принимать Аспирин для профилактики различных заболеваний?
- Как и когда применять Фенистил при беременности?
- Чешутся ягодицы: причины и лечение зуда
- Гомеопатические капли в нос для детей – это доказано и эффективно
Обсуждение: 3 комментария
- Зинаида:
14.04.2018 в 13:22Пр малавыит не слышала, спасибо! Пробую пока траумель, вроде помогает, плюс начала простую эльбону пить, не стала брать ультра, боюсь, что будет аллергия на куркуму у малыша.
 Единственное, что состав малавита тоже смущает с точки зрения аллергии, ведь это не гомеопатия, значит, травы здесь в большом количестве?
Единственное, что состав малавита тоже смущает с точки зрения аллергии, ведь это не гомеопатия, значит, травы здесь в большом количестве?Ответить
- Лика:
22.06.2018 в 11:36
Брала траумель, отлично помогло! И цель т тоже спасает! До сих пор пользуюсь этими двумя препаратами, плюс периодически еще к ним эльбону ультра присоединяю. Ничего лучше и не надо.
Ответить
- Оксана:
17.02.2020 в 18:17
В инструкции к фастум гелю четко написано » в период грудного вскармливания и беременности применение запрещено»!!!!
Ответить
Профилактические меры
С наступлением беременности женщина должна приложить все усилия для предупреждения болей в суставов.
Существуют простые советы, которые одобрены врачами и позволяют облегчить состояние будущей мамы:
- Не стоит паниковать, это ухудшает положение.
- Выполняйте самомассажа кистей, бедер, коленей растирающими, пощипывающими и хлопающими движениями.

- Принимайте в пищу продукты, богатые кальцием и витамином D.
- Употребляйте достаточное количества жидкости.
- Набирайте массу тела постепенно, не допуская скачков показателей.
- Носите удобную обувь без каблуков.
- Занимайтесь йогой, плаванием или гимнастикой.
- Чаще гуляйте на свежем воздухе.
- Откажитесь от монотонной работы руками.
- Принимайте специальные комплексы витаминов для беременных.
- Регулярно посещайте врача — это поможет выявить патологи на ранней стадии.
Лучшие ответы
Mariya Volkova:
У меня тоже такое было на 28 неделе. Особенно больно было переворачиваться в постели и спускаться по лестнице, ходила как полупарализованная. Вам тут все правильно написали и про гормон релаксин, и про расширение костей таза. Кальций, конечно, нужен, но в данной проблеме он ни при чем. Очень хорошо помогает плавание, на следующий день чувствуется заметное облегчение. Если есть возможность посещать бассейн, сходите. Еще помогает ношение бандажа, а также можно иногда туго перевязывать бедра плотным шарфом или галстуком (это совет моего врача, я не придумываю). Кстати, через 3 недели у меня все внезапно прошло, чего и вам желаю. Удачи
Еще помогает ношение бандажа, а также можно иногда туго перевязывать бедра плотным шарфом или галстуком (это совет моего врача, я не придумываю). Кстати, через 3 недели у меня все внезапно прошло, чего и вам желаю. Удачи
Ozzy:
Так и должно быть. Во время беременности в организме вырабатывается гормон релаксин делающий суставы мягкими для того, чтобы они стали эластичными и помогли ребеночку родиться. Ну и увеличивающийся вес дает нагрузку на ослабленные суставы, отсюда и боль.
Наташа:
У меня было такое. Особенно сильно в первую беременность. Никак не лечилась, врач сказала, что бываает такое, пройдет. Так и получилось. Промучилась 2-3 недели, точно не помню. А тоже ходила даже не как бабка старая, а как утка вперевалку — и боль при этом сильная была. Может, это кости таза слегка перестраиваются? А врач у Вас опытная? Она на Вас не экспериментирует?
Жанна Сакеева:
Кости болят-это нормально. Они немного расходятся под тяжестью ребёнка. Кальций нужен тебе, так как твои запасы уходят на ребёнка. А железо пей обязательно, состав крови сейчас очень важен.
А железо пей обязательно, состав крови сейчас очень важен.
Инна Кувшинова:
ещте побольше гранат для повышения гемоглобина и кальций, на последних сроках вообще будет спина болет и еще что-нибудь, и эт нормально
El Hermine:
кости таза расходятся, что бы деть выезти смог… пройдет
Анна:
Не боись, это всего лишь кости тазобедренные расходятся, это нормальн, я сама так недели три помучалась потом все успокоилось,Малыш то растет, вот организм и готовится по тиху, под конец будет такое чувство будто ного вообще отдельно от туловища, но это все нормально, не волнуйся!! !Если еще будут вопросы, обращайся
Ольга:
У меня то же самое и срок такой же!Сама мучаюсь.. . В первый раз такого не помню. А сейчас — прямо выкручивает. Думаю, может от того, что таз готовиться начинает, да и в весе прибавляю регулярно, идет нагрузка на все. Я думаю, а как дальше будет? Считаю каждый день, такое чувство, что еще сто лет ходить буду беременной. А как вы с весом боритесь, много прибавили с начала беременности?
симптомы, причины и лечение этой болезни
Хондроз грудного отдела позвоночника, или грудной хондроз, характеризуется рядом обычных для этой группы заболеваний симптомов: недомогание, бессонница, боли.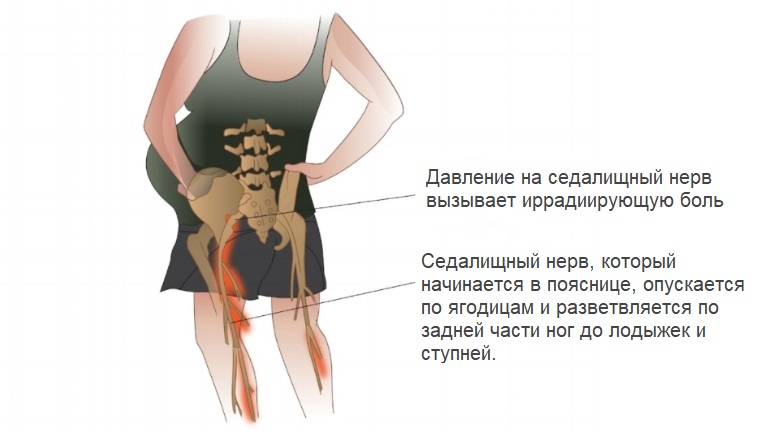 При развитии заболевания развиваются дегенеративные и дистрофические изменения позвоночных дисков. Хондроз доставляет больному серьезный дискомфорт и значительно снижает качество его жизни. Во время болезни могут появляться осложнения и межпозвоночные грыжи. В этом случае пациенту потребуется хирургическое лечение. Поэтому грудной хондроз требует обязательного лечения и своевременной профилактики.
При развитии заболевания развиваются дегенеративные и дистрофические изменения позвоночных дисков. Хондроз доставляет больному серьезный дискомфорт и значительно снижает качество его жизни. Во время болезни могут появляться осложнения и межпозвоночные грыжи. В этом случае пациенту потребуется хирургическое лечение. Поэтому грудной хондроз требует обязательного лечения и своевременной профилактики.Что такое хондроз
Хондроз, независимо от места его локализации в позвоночном столбе человека, является дегенеративным изменением, которое затрагивает хрящевые диски между позвонками и окружающие их ткани. Это болезнь относится к группе дорсопатий и проявляет себя болезненными ощущениями, возникающими между лопатками.
Хондроз грудного отдела возникает гораздо реже, чем, например, в пояснице или шее. Обусловлено это тем, что подвижность в этой части спины ограничена, а, следовательно, не происходит интенсивного изнашивания хрящевых структур.
О хондрозе в шейном отделе читайте тут : “Узнаем больше о шейном хондрозе“!
Массаж и мануальная терапия
Лечебная схема составляется после оценки функционального состояния больного, степени изменений в результате дегенеративных процессов. В комплекс процедур традиционно входит медикаментозная терапия, сеансы физиотерапии, выполнение лечебных упражнений, массаж и мануальная терапия.
В комплекс процедур традиционно входит медикаментозная терапия, сеансы физиотерапии, выполнение лечебных упражнений, массаж и мануальная терапия.
Фармакотерапия
Симптоматическая направленность медикаментозной терапии обусловлена тем, что хондроз грудного отдела невозможно полностью вылечить. Основная цель фармакотерапии – улучшить качество жизни больного и остановить процесс дегенерации в тканях.
Остановить деструктивные процессы в тканях поможет длительный курс хондропротекторов. Терафлекс, Дона, Хонда – насыщает хрящевую ткань недостающим хондроитином и глюкозамином, возвращая ей эластичность. Для улучшения питания тканей полезно проводить курсы витаминотерапии, что обеспечить нормальное течение обменных процессов и регенерации тканей.
Физиопроцедуры
Ускорить выздоровление и усилить терапевтический эффект от препаратов помогут физиотерапевтические методы лечения. Хондроз грудного отдела в стадии ремиссии лечится магнитотерапией, низкочастотными токами, лазерными лучами. Каждый из методов стимулирует циркуляцию крови в пораженном участке, улучшает метаболизм и регенерацию тканей. Кроме того, боль уменьшается и восстанавливается мышечный тонус.
Каждый из методов стимулирует циркуляцию крови в пораженном участке, улучшает метаболизм и регенерацию тканей. Кроме того, боль уменьшается и восстанавливается мышечный тонус.
Основным преимуществом физиотерапевтических процедур является местное воздействие на поврежденный участок. В отличие от лекарственных средств, физиотерапия не оказывает негативного влияния на внутренние органы и имеет малое количество противопоказаний.
Хондроз грудного отдела является прямым показанием для проведения курса массажа. Противопоказанием к процедуре является обострение, дерматологические заболевания, тромбофлебит, сердечная недостаточность в стадии декомпенсации. После проведения процедуры в месте воздействия улучшается состояние мышечных волокон, обеспечивается полноценное кровоснабжение, ускоряется метаболизм, запуская регенерацию тканей.
Мануальная терапия подбирается индивидуально, исходя из стадии дегенеративных процессов и появившихся видоизменений в строении позвонков. С помощью специальных приемов мануальный терапевт растягивает позвоночник, разгружая его и принудительно увеличивая расстояние между позвонками.
youtube.com/embed/7VWk7lvLpeI?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Причины, ведущие к появлению хондроза
Существует несколько факторов, которые могут привести к развитию такой патологии, как грудной хондроз:
- Интенсивные физические нагрузки, которые сопровождаются поднятием тяжестей.
- Самые разнообразные заболевания позвоночника.
- Длительное нахождение в дискомфортной и анатомический некорректной позе.
- Травмирование спины в области грудного отдела.
- Нарушение обмена веществ в организме.
- Несбалансированное питание, при котором тело человека недополучает необходимые минеральные вещества, витамины и другие жизненно важные биохимические компоненты из пищи.
- Ущемление нервных окончаний.
- Лишняя масса тела, которая приводит к увеличению механической нагрузки на позвоночник.
- Некорректное функционирование сосудов, которое в результате формирует неправильный кровоток и недостаточное насыщение органов и тканей кислородом.

Обострение грудного остеохондроза
Обострение чаще всего появляется в весенний и осенний период, когда резко меняются погодные условие, организму не хватает необходимых витаминов, а также повышается активность человека.
Обострение при грудном остеохондрозе делится на два типа:
- Дорсаго. Внезапная острая боль, что появляется после долгого пребывания в неудобном положении. Возникает чувство, что больному вонзили кинжал между лопаток, что очень схоже с симптомом инфаркта миокарда. Рекомендуется обращаться за помощью к специалистам в больницу.
- Дорсалгия. Появляется постепенно и продолжается на протяжении 2-3 недель. Боль становится достаточно сильной и имеет постоянный характер, усиливаясь при наклонах, глубоком дыхании или длительном нахождении в одной позе. Проходит постепенно при выполнении зарядки и лечении медикаментами.
Обострение представляет собой сильные болевые ощущения, которые возникают не только при длительном нахождении в одной позе или сильной нагрузке, но и просто без каких-либо причин. Боль может отдавать в разные части грудины.
Боль может отдавать в разные части грудины.
youtube.com/embed/dlGc8fe22uw?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Стадии формирования болезни
Грудной хондроз, как, впрочем, и любые другие дегенеративные изменения, развивается постепенно. Поэтому он проходит несколько стадий, которые выделяются следующим образом:
- Начальная характеризуется незначительными изменениями в хрящевых структурах грудной части. При этом пациент может либо вовсе не испытывать никаких дискомфортных ощущений и в том числе боли. Либо они могут быть настолько незначительными по своей интенсивности, что, как правило, на них не обращают внимания. Тем самым упуская возможность застать заболевание на ранней стадии развития.
- Острый хондроз грудной клетки – это вторая стадия, при которой возникают интенсивные болевые ощущения, уменьшается амплитуда совершаемых движений, возникает скованность и онемение. Человек вынужден обращаться к врачу из-за того, что его привычный ритм жизни нарушается болью.

- Хроническая форма возникает тогда, когда заболевание не лечится на определенном промежутки времени. Таким образом, процесс становится затяжными во времени. Болезнь медленно прогрессирует, ухудшая состояние пациента. Но отличительной чертой именно этой стадии развития является то, что вся симптоматика длится не постоянно, а проявляется периодически.
youtube.com/embed/QWfnPzAnClE?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Что делать при остром приступе боли?
Чаще всего такие приступы наступают у людей, которые уже обращались к врачу, имеют ортопедические матрацы, корсеты и знают, что такое лечебная физкультура. Те, кто не знает о своем заболевании, чаще всего вызывает скорую помощь, что также является неплохим вариантом.
И все же будет полезно знать несколько советов:
- Лечь и стараться дать максимальный покой организму.
 Когда человек лежит, напряжение на позвонки минимальное. Лежать лучше всего на спине или в позе эмбриона.
Когда человек лежит, напряжение на позвонки минимальное. Лежать лучше всего на спине или в позе эмбриона. - Принять обезболивающие таблетки, если боль невыносимая. Также обратиться к лечащему врачу за рекомендациями.
- Стараться как можно больше лежать на протяжении первых нескольких дней, пока боль не утихнет.
- Как только боль становится слабее, следует начинать вставать чаще и делать упражнения ЛФК.
youtube.com/embed/XOLCG7zzCTY?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Симптомы
Очень важно понимать, что хондроз грудного отдела симптомы свои проявляет очень схоже с сердечно-сосудистыми заболеваниями. Именно по этой причине, пациенты пропускают начальный этап развития болезни. Они полагают, что у них на самом деле проблемы с сердцем. Принимаю таблетки, иду на прием к кардиологу, снимают электроэнцефалограммы.
Но, если при диагностировании сердечных патологий не выявлено никаких отклонений или принимаемые медикаменты «сердечной группы» не приносят должного облегчения, стоит всерьез задуматься о том, что в организме развивается грудной остеохондроз.
А еще лучше, не терять время и сразу четко себе представлять, какие существуют признаки грудного хондроза.
Острая форма
При острой форме весь спектр симптоматики проявляется наиболее ярко.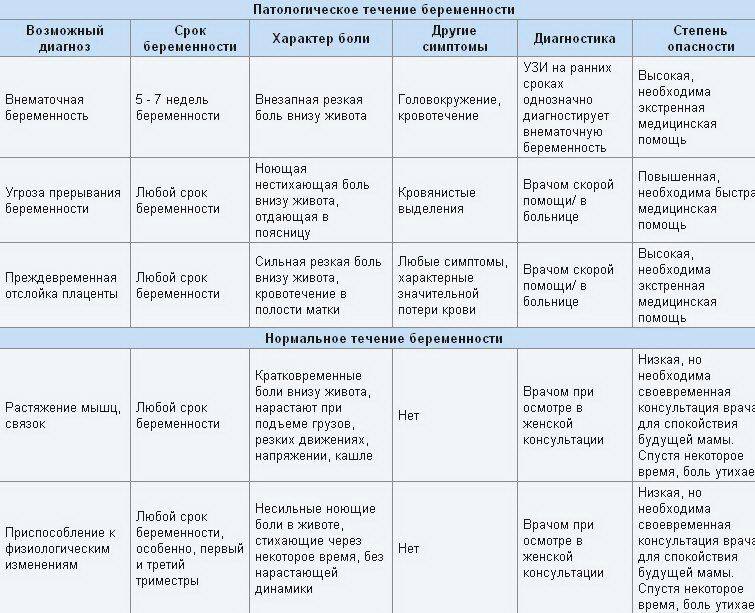 И он по своей интенсивности настолько силен, что иногда мешает человеку свободно двигаться. Острый хондроз грудной клетки симптомы проявляет самые разнообразные – основные из них перечислены ниже.
И он по своей интенсивности настолько силен, что иногда мешает человеку свободно двигаться. Острый хондроз грудной клетки симптомы проявляет самые разнообразные – основные из них перечислены ниже.
Боль вдоль позвоночного столба
Когда возникают любые болезненные ощущения, распространяющейся вдоль позвоночника, это свидетельствует о том, что происходит начало развития болезни в острой форме. Локализация необязательно должна находиться на уровне груди, она может распространяться как на шею, так и в отдел поясницы.
Этот синдром возникает из-за того, что хрящи между позвонками утрачивают свою эластичность и теряют высоту. Вследствие этого происходит защемление корешковых нервов.
Боль по своему характеру может быть достаточно резкой и пронзительной. Особенно часто она возникает, когда человек совершает неловкое движение.
Иногда она носит тупой сдавливающий характер.
Важно обратить внимание на тот факт, что чем больше масса тела у человека, тем чаще возникают болевые ощущения и тем более ярко выраженный характер они носят.
Поэтому врачи рекомендуют пациентам, имеющим излишек массы тела, нормализовать свой рацион питания и постараться сбросить килограммы.
Чувство онемения зоны между лопатками и левой рукой
В утренние часы или после длительного нахождения в одной позе хондроз в грудной клетке может проявить себя онемением. Это происходит из-за того, что нарушается кровообращение. Когда человек постепенно расходится – это состояние проходит. Можно для облегчения онемения выполнять легкие упражнения для плечевого пояса, рук и верхней части корпуса.
Локальная боль в верхней области живота
Когда развивается хондроз грудного отдела симптомы у женщин могут быть представлены болевыми или дискомфортными ощущениями в груди, а, конкретнее, в молочных железах.
Это происходит из-за того, что дегенеративные процессы в межпозвонковых дисках продолжают нарастать и вызывать защемление нервных окончаний, которые огибают корпус и расходятся в самые разные стороны.
Доходя до определенной части, они иннервируют и формируют чувство боли.
В остальном, признаки хондроза грудного отдела могут проявлять себя болезненностью во всех внутренних органах, в особенности в верхней части корпуса. Они затрагивают в первую очередь сердце, поэтому симптомы этой болезни часто путают с сердечно-сосудистыми заболеваниями. Отдавать могут в легкие, желудок, в редких случаях сковывать печень, формируя ощущение спазма в ней.
Все это происходит из-за того, что в грудине формируется переплетение многочисленных рецепторов нервной системы. А от сдавленных нервных корешков импульсы переходят в самые разные части корпуса.
Боль в легких возможна возникновением одышки
Спазмированность мышечных структур в области груди может приводить к тому, что нервные окончания будут формировать неправильную работу легких. В этом случае хондроз грудной клетки вызывает чувство одышки. И, естественно, что это состояние проявляется тем ярче, чем большую массу тела имеет человек.
Хроническая форма
Хроническая форма проявляется в первую очередь периодическими проявлениями всех симптомов. Запущенное состояние болезни негативно сказывается на жизнедеятельности человека, так как дискомфортные ощущения могут проявить себя самым неожиданным образом.
Но, как только появилось состояние ремиссии, повлиять на хондроз грудного отдела позвоночника упражнения смогут самым лучшим образом. Они укрепят спину и позволят снизить нагрузку на межпозвонковые диски.
Болезненные колики в межреберных промежутках на вдохе
Боль в груди при хондрозе, которая возникает между ребрами, наиболее яркое и характерное проявление для хронической формы. Возникает она исключительно по той причине, что происходит иннервация нервных окончаний, отходящих от позвонков Т1-Т12, и достигающих боковых частей грудины. Как только человек совершает неловкое резкое движение, поворот или наклон, то дискомфортное ощущение сразу дает о себе знать.
Чем дольше развивается хондроз в грудной клетке, тем больше шансов, что болевые ощущения начнут проявляет себя при малейшем внешнем воздействии.
И доходит иногда до такого, что боль начинает пронизывать межреберное пространство даже при неглубоком вдохе.
Боль в левой половине грудной клетки
Также достаточно часто, при хронической форме этого заболевания, встречается такой эффект у пациентов, как дискомфортные ощущения в левой части корпуса. Они могут проявлять себя сдавливанием, ощущением скручивания, ноющими тупыми или резкими болями. Все это достаточно сильно напоминает разнообразные сердечные заболевания.
Но стоит обратить внимание на такой момент, как невозможность поднять руку над собой. Это говорит о мощной невралгии, а именно о том, что происходит развитие хондроза грудного отдела позвоночника.
Прострел между ребрами
Если только человек, у которого развивается это дегенеративное состояние опорно-двигательного аппарата, совершает резкое движение в любой части туловища (кроме шеи), у него может возникнуть приступ боли в виде прострела.
Он захватывает разные области торса, с обязательной локализацией между ребрами.
Это возникает из-за того, что мышцы при их напряжении, защемляют нервные корешки.
Чаще всего проявляется такой симптом в результате:
- поднятия тяжестей;
- чрезмерных физических нагрузок;
- нахождение в дискомфортных климатических условиях, которые вызывают состояние застуженности.
О межреберном хондрозе читайте в нашей статье тут!
Изменение половой функции
Стоит отметить, что хондроз грудного отдела дает следующие симптомы у мужчин:
- Интенсивные боли, отдающие вниз живота.
- Расстройство эректильной функции.
- Ноющие и скручивающие боли в области половых органов.
Все эти негативные факторы наиболее ярко проявляют себя в утреннее время. Это происходит из-за того, что наблюдается застой крови в кровеносной системе. Как только пациент, у которого проявляется хондроз грудной клетки разминает свое тело, интенсивность негативных симптомов постепенно снижается.
Причины
Основной причиной появления такого заболевания является сидячий образ жизни. У людей, постоянно нагружающих свой организм умеренными физическими нагрузками, редко возникают болезни позвоночника: если человек заботится о своем здоровье, то его организм получает все необходимые питательные вещества благодаря нормальному их обмену.
У людей, постоянно нагружающих свой организм умеренными физическими нагрузками, редко возникают болезни позвоночника: если человек заботится о своем здоровье, то его организм получает все необходимые питательные вещества благодаря нормальному их обмену.
Сидячий образ жизни – частая причина появления заболеваний позвоночника, в том числе и хондроза в грудном отделе
Если человек целый день на работе находится в сидячем положении, а затем, приходя домой, устраивается за компьютером или лежит перед телевизором, то позвоночник испытывает постоянный стресс, потому что на него оказывается слишком большая нагрузка. А «отдыха» в виде занятий спортом или обычной физкультурой не происходит. Со временем позвоночник теряет возможность выдерживать такое давление постоянно, и из-за этого возникают болезни опорно-двигательной системы.
Если сложилось так, что работа требует постоянного сидячего положения, необходимо несколько раз в неделю посвящать время спорту: достаточно будет часа в день, проведенного на стадионе или в спортивном зале, и тогда риск возникновения хондроза в грудном отделе и других болезней существенно снизится.
Упражнения можно делать даже в домашних условиях
Повредить грудной отдел в повседневной жизни довольно сложно. Но если человек регулярно переносит тяжелые предметы, то рискует столкнуться с хондрозом грудного отдела.
На изображении показано, как необходимо поднимать тяжелые предметы, чтобы позвоночник не пострадал
Цены на пояса для спины
Причиной могут стать и ранее полученные травмы позвоночника. Если человек уже знаком с грыжей межпозвоночного диска и после этого продолжает небрежно относиться к своему здоровью, он может столкнуться и с хондрозом, и с любыми другими болезнями опорно-двигательной системы. Позвоночник у такого человека навсегда остается ослабленным, поскольку окончательно поврежденное место зажить не может. Поэтому до конца жизни ему придется соразмерять свои действия.
Грыжа межпозвонкового диска
К причинам можно отнести и сколиоз — искривление позвоночника, которое со временем может привести к хондрозу в грудном отделе. Лучше следить за своей осанкой и от любых искривлений избавляться сразу же при помощи бандажей и лечебной физкультуры.
Лучше следить за своей осанкой и от любых искривлений избавляться сразу же при помощи бандажей и лечебной физкультуры.
Искривления позвоночника
Психосоматика изучает связь психики и физического состояния. По мнению специалистов, стресс и нервное напряжение могут привести к хондрозу грудного отдела. Стресс оказывает психологическое давление на человека, что отражается на всем организме. Человек, страдающий от хондроза, испытывает давление в грудной клетке, сжатие и напряжение, которое мешает ему дышать полной грудью. Поэтому нужно заботиться и о своем эмоциональном состоянии, избегая различных триггеров, способных заставить излишне нервничать.
Если человек испытывает постоянный стресс и напряжение, вполне вероятно, что вскоре у него возникнет хондроз в грудном отделе
Но даже человек, регулярно занимающийся своим здоровьем, может быть сильно подвержен возникновению хондроза в грудном отделе, если это «записано» у него в генетике. Таким людям необходимо быть очень осторожными и избегать факторов риска, которые могут вызвать травмы и болезни в позвоночнике.
Диагностика
Далеко не все знают, как лечить грудной хондроз и с чего начать борьбу с данным недугом. Дело в том, что ситуацию усугубляет тот факт, что симптомы грудного хондроза схожи с болезнями сердечно-сосудистой системы. Из-за этого большинство людей, страдающих данным дегенеративным расстройством, теряют драгоценное время.
Очень важно при малейшем подозрении на патологические изменения в хрящевых и костных структурах позвоночного столба, обращаться сразу к соответствующим специалистам. Это, в первую очередь, будут врачи с квалификацией невропатолога и ортопеда. А они, для того чтобы действительно исключить заболевания сердечно-сосудистой системы или какую-либо другую проблему, обязательно направят своего пациента для дополнительных исследований к таким специалистам, как:
- кардиологу;
- гастроэнтерологу;
- а в некоторых случаях и к урологу.
Как только будет исключена другая патология в человеческом организме, ортопед и невропатолог по отдельности или совместно назначат соответствующее лечение тому человеку, у которого проявляется грудной хондроз.
Но предварительно, необходимо будет провести полное и самое тщательное обследование для точной постановки диагноза и определения той стадии, в которой находится разрушающий хрящи процесс на данный момент.
Инструментальная
Помимо того, что врач-специалист соберет жалобы пациента и проведет пальпацию тех участков, на которые будет указано, как на болезненные, он назначит соответствующее инструментальное обследование:
- Рентгенография поможет выяснить, насколько правильно расположены позвонки.
- МРТ грудного отдела позвоночника – более точное обследование, которое позволяет выявить степень вовлеченности хрящевых и других тканей в процесс поражения.
- Только после таких аппаратных обследований, врач однозначно сможет поставить диагноз.
Лабораторные анализы
Дополнительными методами обследования могут стать такие лабораторные манипуляции, как:
- анализ крови – он может помочь выявить белковые компоненты, определить насколько правильно работают почки, определить ферменты печени;
- анализ мочи – для определения наличия воспалительных процессов.

Какой врач занимается лечением?
Если почувствовали боли в области спины, то в первую очередь следует обратиться к участковому терапевту, который не сможет назначить адекватное лечение, но сможет дать направление к нужному врачу – вероятно, это будет невропатолог.
Также есть вариант вертебролога – врача, который специализируется непосредственно на заболеваниях позвоночника.
Но следует понимать, что не только эти два врача помогут Вам полноценно вылечить хондроз. На этапе ремиссии в лечение входит ещё и лечебная гимнастика, массаж и ряд физиотерапевтических процедур, которые проводятся другими специалистами.
Лечение хондроза грудного отдела позвоночника
Только после полного сбора анамнеза, невропатолог или ортопед, а иногда и два врача одновременно, могут выставить окончательный диагноз. Когда это будет сделано, хондроз грудного отдела позвоночника и его симптомы будут полностью определены и назначено соответствующее лечение.
Важно учитывать, что приостановить развитие негативного процесса можно только в том случае, если полностью выполнять рекомендации врача. А они, в преобладающем большинстве случаев, складываются из комплексного подхода, состоящего из:
- Приема медикаментов – это может быть пероральный способ, наружнее нанесение или инъекции.
- Различные физиопроцедуры, которые призваны улучшить состояние пациента.
- ЛФК – простые упражнения при грудном хондрозе способны оказать положительный эффект.
- Массаж и мануальная терапия, а также средства остеопатия.
- Средства народной медицины.
Лучше всего, если вообще не допускать появления такого заболевания. Этого можно добиться, если будут выполняться простые упражнения при хондрозе грудной клетки.
Эффективные препараты
Грудной хондроз лечение в основе своей имеет медикаментозное. А в качестве дополнения используются другие способы оздоровления.
Если же рассматривать медицинские препараты, то можно выделить несколько групп:
- Анальгетиков – призваны оказать анальгезирующее действие, то есть снять болевой синдром.
 К ним относятся:
К ним относятся:
- Анальгин.
- Фенацетин.
- Пироксикам.
- Аспирин.
Противовоспалительные средства снимают воспалительный процесс, тем самым устраняя зажатость нервных корешков и уменьшая болевое ощущение. К группе данных медикаментов (стероидных противовоспалительных) относятся:
- Декадрон.
- Амбене.
- Метипред.
- Преднизолон.
Как группы нестероидных наиболее эффективных можно отнести:
- Диклофенак.
- Кетопрофен.
- Ибупрофен.
- Напроксен.
- Кеторолак.
- Мовалис.
Группа препаратов миорелаксантов расслабляет гладкую мускулатуру, тем самым устраняя зажатости мышечных структур:
- Дитилин – имеет сложную схему действия.
- Мивакурим достаточно быстро воздействует на боль, устраняя ее. Крайне нежелательно принимать тем людям, у которых имеются проблемы с работой сердечно-сосудистого аппарата.
- Рапакуроний нельзя принимать тем, у кого наблюдаются соматические расстройства.
 Вызывает прекращение сокращения мышц, тем самым помогает снять зажим при грудном хондрозе.
Вызывает прекращение сокращения мышц, тем самым помогает снять зажим при грудном хондрозе. - Артракурий выписывается врачом для тех, кто имеет проблемы со спазмами мышц.
Хондропротекторная группа представляет собой препараты, в состав которых входят два основных действующих вещества – Хондроитин и Глюкозамин. Наиболее эффективными являются:
- Артра.
- Афлутоп.
- Артрон комплекс.
- Терафлекс.
- Мукосат.
- Хондроксид.
В качестве дополнительной терапии могут применяться различные седативные препараты, например, такие, как:
- Настойка пустырника.
- Ново-пассит.
- Валериана.
- Дормиплант.
Все они призваны успокоить возбужденную нервную систему для того, чтобы дать человеку возможность отдохнуть от мучающей его боли. Необходимо учитывать, что хондроз грудной клетки лечение требует ситуативного и с учетом симптомов.
В зависимости от состояния каждого конкретного пациента, врач может назначить целую совокупность препаратов.
Часто применяемые схемы:
- Анальгетик + миорелаксант + хондропротекторы.
- Анальгетик + нестероидные противовоспалительные медикаменты + витаминно-минеральные добавки.
В преобладающем большинстве случаев симптомы при грудном хондрозе проявляют себя яркой болью. Именно поэтому обязательно прописываются препарат из группы анальгетиков. Все остальные медикаменты назначают в зависимости от наличия зажатости мышечных тканей или преобладания воспалительного процесса.
Что касается хондропротекторной группы, то она применяется сродни витаминно-минеральным комплексам. Это происходит потому, что нехватка в организме хондроитина и глюкозамина негативно воздействует на структуру хрящевых тканей. И чтобы восполнить питательные вещества, необходимые межпозвоночным дискам, применяют средства из этой группы.
Терапия в период обострения
В период обострения назначают обязательно препараты из группы анальгетиков. Они способны убрать признаки хондроза грудного отдела позвоночника, то есть устранить боль.
Так же могут назначить противовоспалительные препараты, которые устранят негативные процессы, протекающие в хрящевых и мышечных структурах.
Упражнения при грудном развитии хондроза нельзя применять в период обострения.
Методы борьбы с болезнью в период ремиссии
Важно понимать, что вылечить грудной хондроз полностью, практически невозможно. Для пациентов важно приостановить дегенеративный процесс как можно раньше, чтобы не допустить интенсивного разрушения хряща. Поэтому лекарство при хондрозе должно не только снимать симптоматику, но и способствовать восстановлению ткани, пораженной заболеванием.
Во время наблюдения ремиссии необходимо укреплять мышечный каркас, который будет поддерживать костяк. Для этого рекомендуют плавание и ЛФК. Упражнения при грудном хондрозе зарекомендовали себя с положительной стороны, так как позволяют высвободить зажаты нервные окончания и укрепить мышечный каркас. Но важным условием положительной динамики является регулярность их выполнения. Когда возникает грудной хондроз гимнастика должна быть щадящей, правильно подобранной и реализовываться только правильными техниками.
Когда возникает грудной хондроз гимнастика должна быть щадящей, правильно подобранной и реализовываться только правильными техниками.
Массаж и мануальная терапия
Боль в груди поможет убрать мануальная терапия или методы остеопатии. Если при мануальной терапии используются более жесткие техники, то методы остеопатии призваны более мягко воздействовать на организм.
В любом случае они позволяют вернуть в анатомически правильное положение смещенные костные структуры. А это, в свою очередь, способствует устранению корешкового синдрома. Нервные окончания высвобождаются из зажатого состояния, тем самым боль в груди утихает.
Массаж воздействует несколько иначе. Он улучшает микроциркуляцию, тем самым улучшая питание страдающих тканей.
Необходимо обратить внимание, что грудной хондроз у женщин часто проявляет себя такой симптоматикой, как боли в молочных железах. В этом случае не рекомендуется проводить никакие техники массажа, тогда как болезнь может сопровождаться отклонением в гормональной или половой сфере. К тому же активное воздействие на область груди может вызвать негативные эффекты.
К тому же активное воздействие на область груди может вызвать негативные эффекты.
Как понизить давление при грудном хондрозе дома?
Ранее уже говорилось, что повышение артериального давления является симптомом и одновременно побочным эффектом рассматриваемой болезни.
Если причиной повышенного давления является остеохондроз, то понизить давление можно следующими способами:
- Нормализация кровоснабжения мозга. Для этого существуют лекарственные препараты, которые следует принимать по рекомендации врача регулярно.
- Снятие спазмов в мышцах. С этим справляется регулярное занятие ЛФК, а также массажи и физиотерапия.
- Снятие отека тканей. Здесь также используется физиотерапия, массажи, а также очень эффективно иглоукалывание.
Народное лечение
Симптомы грудного остеохондроза у женщин и у мужчин могут быть нейтрализованы при помощи введения народных средств в методы излечения.
Но важно помнить, что это заболевание требует традиционных техник лечения. В противном случае, если ставка будет сделана исключительно на народную медицину, пациент может просто упустить драгоценное время.
Растирка и ванны
Когда возник хондроз у женщин, можно рекомендовать им выполнение таких ванн, как:
- Из можжевельника — выполняют в расчете 200 г хвойного растения на 1 л ванны. Полученный отвар добавляют на весь объем воды.
- Из полевой ромашки готовят также отвар концентрацией 300 г сухих цветов на 1 л воды, который настаивают около 5 часов, процеживают и затем добавляют в ванну.
Настои и отвары
Когда возник хондроз у мужчин можно рекомендовать выполнять настои и отвары:
- 30 г шиповника залить кипятком в объеме 1,5 литра. Настоять около 3 часов процедить и пить как чай.
- Сабельник в количестве 1 столовая ложка залить кипятком в количестве 1 стакан. Настоять на протяжении 15 минут. Употреблять по 60 г трижды в день, обязательно до еды.

Компрессы
Можно также выполнить и компрессы:
- 6 стручков острого перца чили положить в стеклянную банку объемом 2 л. Долить до полного объема водки. Настоять 2 недели. Далее смачивают натуральную светлую ткань в растворе и прикладывают к месту, где ощущается интенсивная боль.
- Взять лист хрена в свежем состоянии. Подержать его над горячей водой приблизительно одну минуту. Смазать тонким слоем меда. Приложить к больному месту не менее, чем на 3 часа.
Важно помнить, что применяя народные средства, нужно учитывать общее состояние организма. Дело в том, что хондроз и давление могут идти рука об руку. Поэтому необходимо с аккуратностью принимать ванны, если имелись хотя бы некоторые признаки гипертонии. То же самое касается и согревающих компрессов, которые содержат компоненты, ускоряющие кровообращение.
Во всем остальном необходимо обязательно придерживаться рекомендаций врача и стараться сохранить здоровье опорно-двигательного аппарата с самого́ детства. Для этого необходимо регулярно выполнять лечебную физкультуру, заниматься спортом, но без излишнего нагружения определенных структур тела.
Для этого необходимо регулярно выполнять лечебную физкультуру, заниматься спортом, но без излишнего нагружения определенных структур тела.
Для того чтобы гимнастика при грудном хондрозе приносила исключительно пользу, необходимо специально подобрать упражнения, соответствующие состоянию организма. Если она выполняется исключительно с оздоравливающим и предупреждающем болезнь эффектом, можно подобрать упражнения при грудном дегенеративном изменении хрящей самостоятельно. Для этого можно воспользоваться видеороликами, которые в достаточном количестве имеются в интернете. Гимнастика при грудном хондрозе от Бубновского также подойдет при самых разных отклонениях в здоровье этой части организма.
Профилактика грудного остеохондроза
Профилактика грудного остеохондроза – это активный образ жизни, при этом без чрезмерных нагрузок. Правильное питание, прием витаминно-минеральных комплексов, а также регулярные медицинские обследования.
Но если отойти от общих правил, можно выделить и несколько особенностей:
- Сон на ортопедическом матрасе в естественных положениях.

- При сидячей работе, спину необходимо держать ровно, периодически вставая и делая разминку.
- Занятие утренней гимнастикой, занятия в тренажерном зале, поход на йогу и тому подобное.
Подобные активности положительно влияют на позвоночник и организм в целом, поэтому регулярные умеренные физические нагрузки помогут предотвратить заболевания позвоночника.
Подводя итог, скажем, что остеохондроз – серьезное заболевание, которое в обязательном порядке нуждается в лечении. Не рекомендуется заниматься самолечением, особенно если боли становятся постоянным спутником. Но также стоит не забывать, что лучшее лечение – профилактика, поэтому здоровый образ жизни – залог успеха и крепкого здоровья!
Советы специалистов для людей с таким диагнозом
При остеохондрозе шейного отдела позвоночника специалисты рекомендуют придерживаться следующих правил:
- Избегать слишком мягкой мебели (чтобы масса тела не давила на позвоночник).

- Если приходится долго сидеть, необходимо каждые 15-20 минут менять положение ног и выполнять несложные упражнения.
- Не носить тяжёлую ношу в одной руке (особенно на длительные расстояния).
- Под низ живота необходимо подкладывать небольшую подушку (если больной предпочитает спать на животе).
- Избавляться от вредных привычек и постепенно снижать массу тела (при наличии таковой).
Получить более подробные рекомендации человек сможет обратившись к доктору.
Рекомендации доктора Бубновского: физкультура и мышцы
Пациентов интересует, как долго лечится данное заболевание. Доктор Бубновский заранее предупреждает пациентов, что процесс будет небыстрым. Поэтому, чтобы достичь настоящего прогресса, необходимо регулярно в течение 3 месяцев выполнять специально подобранный комплекс упражнений.
Так, доктор рекомендует пациентам выполнять следующие упражнения (например, в качестве утренней зарядки):
- Поочерёдно наклонять корпус влево и вправо с подниманием той или иной руки.

- Встать на четвереньки и выгнуться «по-кошачьи» грудной частью.
- Лечь на спину и медленно поднять руки, а затем голову.
Каждое упражнение повторять по 5-7 раз. Это позволит укрепить мышцы спины и снизить болевые ощущения.
Грудной остеохондроз — это серьёзное заболевание, которое только «молодеет» с каждым годом. Поэтому при первом подозрении на патологию необходимо срочно посетить невролога или терапевта и пройти обследование.
В дальнейшем рекомендуется соблюдать все предписания врача и придерживаться комплексного подхода к лечению, включая не только медикаментозную терапию, но и лечебную физкультуру и массаж. Это создаст все условия для восстановления повреждённых позвонков и избавит от приступов острой боли.
» src=»https://www.youtube.com/embed/r-4aTEduD4I?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>Рекомендации и противопоказания
Терапия остеохондроза грудного отдела – комплексный процесс. Она начинается с диагностики, после чего лечащий врач назначает лечение в зависимости от стадии заболевания, выраженности симптомов, наличия противопоказаний для каждого конкретного пациента.
Можно ли быстро вылечить хондроз?
Прогноз по лечению остеохондроза будет зависеть от совокупности факторов:
- Истории болезни пациента.
- Стадии развития заболевания.
- Инидивидуальных особенностей больного.
- Интенсивности проявления болевого синдрома.
Выделяют 2 вида лечения болезни:
- Консервативный.
- Хирургический.
Хирургическое лечение показано только в тяжёлых случаях, когда другие виды лечения изначально неэффективны. Дело в том, что потенциальные осложнения после операции могут перевесить все положительные эффекты.
Дело в том, что потенциальные осложнения после операции могут перевесить все положительные эффекты.
Консервативное лечение включает в себя целый комплекс мероприятий, объединяющих в себе методики из разных областей медицины, а также из нетрадиционных практик. Лечение недуга – небыстрый процесс. Терапия проходит несколько этапов и занимает минимум 2-3 месяца. В среднем, с учётом реабилитационных процедур, процесс продлится не менее 1 года.
Задачи
Основная цель лечения – снять острую боль и вывести пациента в ремиссию. Перед лечащим врачом и пациентом стоят следующие задачи:
- Устранение болевого синдрома и предупреждение развития новых болей в будущем.
- Снятие отёка, воспаления и мышечного напряжения.
- Восстановление нормального кровоснабжения в поражённом участке.
- Возвращение подвижности суставов.
- Восстановление здоровой структуры деформированных хрящевых тканей.
Степени и виды болезни
Различают следующие стадии протекания хондроза:
- первая — начало дегенеративного процесса, выраженные изменения, клинические проявления отсутствуют;
- вторая — сопровождается болевым синдромом, возникающим при дистрофии хрящевых тканей, сближении позвонков, на костях возникают остеофиты, разрушенное фиброзное кольцо не в состоянии удерживать студенистую середину, что приводит к формированию протрузии;
- третья — диагностируется при изменениях в структуре позвонков, сопровождается расплющиванием диска, выходом пульпозного ядра за границы фиброзной оболочки, в результате образуется межпозвонковая грыжа;
- четвёртая — утрата подвижности позвонков, возникновение остеофитов, соединяющихся между собой, что ведёт к сильным болям.

Как выглядит здоровый позвоночник и пораженный хондрозом
Итог болезни — утрата подвижности спины.
Отличие хондроза от остеохондроза
Хондроз нужно уметь правильно дифференцировать от другой, более распространенной болезни грудного сегмента позвоночника – остеохондроза. Некоторые утверждают, что это одна и та же болезнь. Но термины подчеркивают разные патоморфологические изменения тех или иных отделов позвоночника.
Названия болезни имеют происхождения из греческого языка. Так, “хондро” переводится как “хрящ”, “остео” – “кость”. Соответственно, термин “хондроз” подразумевают болезнь хряща, а “остеохондроз” – болезнь хряща и кости. В сущности, понятие “остеохондроз” включает в себя имеющиеся изменения при хондрозе позвоночника, а также характеризует патологический процесс, в который вовлекаются костные ткани, появляются остеофиты, обызвествляются связки и т. д. В таком случает термин “остеохондроз” более полно характеризует патоморфологические изменения позвоночника.
Осложнения и последствия
Развитие осложнений возможно в случае прогрессирования заболевания. Так, грудной остеохондроз в запущенной форме может привести к следующим последствиям:
- К развитию межпозвоночной грыжи.
- К воспалению нервных корешков.
- К вегетососудистой дистонии.
- К разрастанию костных остеофитов.
- К сужению спинно-мозгового канала и др.
Степень тяжести осложнений зависит от скорости прогрессирования болезни и эффективности проводимого лечения.
Что будет, если не лечить?
Если пустить болезнь на самотёк, грудной остеохондроз начнёт быстро прогрессировать, переходя из одной стадии в другую (пока не приведёт к полному разрушению костной ткани позвонков с последующей инвалидизацией).
Что делать в случае обострения?
Обострение характеризуется острой болью в спине и ограничением движения. Снять приступ можно с помощью медикаментозных средств (выпить таблетку Ибупрофена или Нимесулида, смазать поражённое место противовоспалительной мазью) или массажа.
Как избавиться от боли в грудине спереди и других неприятных ощущений?
Чтобы избавиться от боли в грудине спереди и других неприятных ощущений в грудной клетке необходимо выпить таблетку НПВС (Ибупрофен, Индометацин, Нимесулид, Мелоксикам и др.). Если средство не подействовало в течение 1-2 часов, рекомендуется обратиться к врачу или вызывать скорую
Боли и боли при беременности в третьем триместре — и как их лечить
Этот девятимесячный период беременности может быть долгим периодом диких («Почему я не чувствую руки?») И чудесных («Ее нога упирается в мои ребра!») Болей, болей и дискомфорта. Но, в частности, за последние 12 недель, когда вы приближаетесь к финишу, может появиться ряд странных, а иногда и поразительных симптомов. Вот некоторые из наиболее распространенных жалоб и идеи, как с ними справиться.
1. Боль в спине «Боль в спине — это, наверное, самая частая жалоба, которую я слышу от беременных женщин», — говорит Том Бейли, семейный врач из Виктории и бывший президент Колледжа семейных врачей Канады. Он объясняет, что причина не только в увеличении веса, но и в повышении нагрузки на мышцы и изменении центра тяжести по мере роста шишки ребенка, что увеличивает нагрузку на позвоночник. Ваше тело также вырабатывает релаксин — гормон, который вырабатывается во время беременности для расслабления суставов, помогая подготовиться к родам, что также может увеличить нагрузку на нижнюю часть спины.
Он объясняет, что причина не только в увеличении веса, но и в повышении нагрузки на мышцы и изменении центра тяжести по мере роста шишки ребенка, что увеличивает нагрузку на позвоночник. Ваше тело также вырабатывает релаксин — гормон, который вырабатывается во время беременности для расслабления суставов, помогая подготовиться к родам, что также может увеличить нагрузку на нижнюю часть спины.
Вам также может понравиться: 13 рецептов здоровой комфортной еды
Решение:
Применяются все общие правила здоровья спины: согните ноги в коленях; при поднятии вещей не наклоняться в талии; Избегайте неудобных поворотов и поворотов, из-за которых нижняя часть спины становится уязвимой. Другие полезные советы во время беременности: не стоять на ногах в течение длительного времени и ежедневно ходить.
«Мы считаем, что 30 минут ходьбы в день действительно полезны на данном этапе, потому что они укрепляют как спину, так и основные мышцы», — говорит Карен Бюлер, глава отделения семейной практики Женской больницы и медицинского центра Британской Колумбии в Ванкувере. «Ходьба стимулирует мышцы осанки и помогает им оставаться сильными». Не можете вынести мысли о том, чтобы копыть его полчаса? Вместо этого нырните в бассейн или попросите опекуна порекомендовать растяжку, чтобы уменьшить давление на спину.
«Ходьба стимулирует мышцы осанки и помогает им оставаться сильными». Не можете вынести мысли о том, чтобы копыть его полчаса? Вместо этого нырните в бассейн или попросите опекуна порекомендовать растяжку, чтобы уменьшить давление на спину.
Вы можете почувствовать похожую боль в тазу из-за расшатывания суставов. Попробуйте тепло, чтобы облегчить боль. Когда вы встаете с постели или пытаетесь найти удобное положение для сна, избегайте напряжения, перекатываясь как бревно, а не скручивайте свое тело, — предлагает Хелен Макдональд, доцент программы обучения акушерок в Университете Макмастера в Гамильтоне.Или вы можете обнаружить, что вам нужно вообще встать с постели, чтобы перевернуться. « Сон с подушкой для тела или подушкой между ног также может помочь сохранить все необходимое», — говорит Макдональд.
2. Синдром беспокойных ног Когда вы, наконец, отрываетесь, вы чувствуете нервное и резкое движение в ногах. Или, может быть, есть жуткое ощущение, которое может быть болезненным. В то время как сначала вы думаете, что это могут быть судороги в ногах, которые, как правило, внезапно вызывают боль в ноге, синдром бессознательной ноги (СБН) кажется, будто по ногам движется энергия.
В то время как сначала вы думаете, что это могут быть судороги в ногах, которые, как правило, внезапно вызывают боль в ноге, синдром бессознательной ноги (СБН) кажется, будто по ногам движется энергия.
Решение:
ВЫ БЕРЕМЕННЫ!
Подпишитесь, чтобы получать еженедельные новости о своем ребенке по электронной почте »
«Принятие ванны прямо перед сном может помочь — RLS обычно возникает поздно ночью», — говорит Бюлер. «И прием кальция на ночь тоже, кажется, помогает, будь то добавка или стакан молока». Вы также можете попробовать размять ноги или попросить вашего партнера быстро растереть их перед сном.
«У некоторых женщин очень болят ребра, потому что грудная клетка расширяется, чтобы приспособиться к ребенку, и ребенок, давящий на ребра, может вызвать давление и боль», — говорит Макдональд.Младший мог даже ударить ногой о вашу грудную клетку.
Решение:
Попытка отодвинуть эту руку или ногу от ребер не повредит вашему ребенку, поэтому не бойтесь пробовать. «Некоторым женщинам также полезно откинуться на спинку стула, а не сидеть вперед, или они используют холодные и горячие компрессы, чтобы уменьшить боль и давление на ребра», — говорит Макдональд.
«Некоторым женщинам также полезно откинуться на спинку стула, а не сидеть вперед, или они используют холодные и горячие компрессы, чтобы уменьшить боль и давление на ребра», — говорит Макдональд.
Варикозное расширение вен (которые выглядят как вены, «выступающие» из вашей ноги) или сосудистые звездочки (тонкие красные вены, иногда с кружевным узором) также становятся жертвами давления, которое ребенок оказывает на ваше тело.«Это как растяжек — некоторые женщины действительно подвержены образованию таких вен, а другие — нет», — говорит Бейли.
Решение:
Поднимите ступни над сердцем, положив их как можно сильнее на подушки, а также поддержите чулки, улучшающие кровообращение в ногах. Ходить хорошо, но не стоит долго стоять.
Некоторые женщины, которые никогда не испытывали изжогу до беременности, внезапно обнаруживают, что они хорошо знакомы с этим неприятным ощущением жжения, поднимающимся в верхнюю часть груди и в горло. Что вызывает это? Бейли объясняет, что по мере роста матки давит на желудок. В свою очередь, это давление толкает содержимое вашего желудка, в том числе желудочные кислоты, которые помогают переваривать пищу, обратно в пищевод, что вызывает чувство жжения.
Что вызывает это? Бейли объясняет, что по мере роста матки давит на желудок. В свою очередь, это давление толкает содержимое вашего желудка, в том числе желудочные кислоты, которые помогают переваривать пищу, обратно в пищевод, что вызывает чувство жжения.
Раствор:
Старайтесь есть небольшими порциями каждые два-три часа, а не три больших, потому что чем наполнен ваш желудок, тем больше вероятность того, что кислота выплескивается и раздражает пищевод. Избегайте типичных факторов, вызывающих изжогу, таких как острая пища, кофеин и газированные напитки.«Многие люди считают молоко или воду полезными, потому что они покрывают пищевод», — рекомендует Макдональд. «Аптечные средства тоже полезны — только не принимайте больше предписанной дозы». (Спросите своего врача, какие безрецептурные продукты безопасны во время беременности.) А ночью, когда наиболее вероятно возникновение изжоги, подложите под изголовье матраса несколько толстых одеял или деревянные бруски под ноги, чтобы вы могли спать. под углом. Это помогает любой желудочной кислоте в груди течь на юг.
под углом. Это помогает любой желудочной кислоте в груди течь на юг.
Не чувствуете пальцы в руке? Или, может быть, ваши пальцы постоянно ощущают, будто они на иголках? « Карпальный туннель — результат опухоли вокруг лучезапястных суставов. Нервы и сухожилия проходят через небольшой узкий туннель, называемый запястным каналом, и попадают в руку », — говорит Бюлер. «Когда вы беременны, у вас задерживается жидкость, что еще больше сужает пространство. Нервы сдавливаются, и рука онемеет.”
Решение:
Хотя этот симптом часто исчезает вскоре после родов, бороться с ним может быть болезненно. Чтобы облегчить раздражение, Бюлер предлагает держать руку в нейтральном положении, насколько это возможно (не согнутой), а во время сна кладите руку и запястье на подушку. Если проблема усугубляется или у вас возникают проблемы с сохранением нейтрального положения запястья, поговорите со своим врачом о том, чтобы носить на запястье фиксатор, чтобы поддерживать это нейтральное положение.
Когда вы фыркаете и поднимаетесь по лестнице, вы задаетесь вопросом: действительно ли я так не в форме? Но это не вы, это ваш растущий ребенок оказывает давление на вашу диафрагму — мышцу под легкими, которую вы используете для дыхания. «Поскольку вы не можете полностью использовать диафрагму, вы просто делаете поверхностное грудное дыхание», — говорит Бейли. Умножьте это чувство на 10, когда вы действительно напрягаетесь.
Решение:
«Замедлитесь и сосредоточьтесь на грудном дыхании», — говорит Бейли.(Грудное дыхание — это дыхание ребрами, в отличие от брюшного дыхания, которое представляет собой дыхание большим низом живота.) Когда требуется усилие, делайте его медленно и регулярно останавливайтесь, чтобы отдышаться.
Предупреждение: хотя в третьем триместре следует ожидать некоторой одышки, внезапная сильная одышка означает, что вам следует немедленно позвонить своему опекуну.
Когда у вас возникают проблемы с регулярным опорожнением кишечника, это может привести к твердому и сухому стулу, который затем становится еще труднее вытолкнуть.По словам Бюлера, запор — это симптом, с которым многие женщины сталкиваются на протяжении всей беременности, но он может усугубиться в последнем триместре из-за давления, которое ребенок оказывает на вашу пищеварительную систему.
Раствор:
Продукты, богатые клетчаткой (фрукты, овощи, злаки с высоким содержанием клетчатки), в сочетании с большим количеством воды помогут поддерживать регулярность в еде. Запор также может быть побочным эффектом от приема большого количества железа, поэтому, если это большая проблема, поговорите со своим опекуном о замене пренатальных витаминов.
Также будьте осторожны, чтобы не сильно напрягаться при испражнении кишечника, потому что это может привести к другой проблеме, связанной с беременностью: геморрою (опухшие, воспаленные вены в анусе и вокруг него, вызывающие болезненное или зудящее ощущение). «Если у вас геморрой, вы можете использовать кремы и мази для лечения этой проблемы, или может помочь смягчитель стула», — говорит Бейли.
«Если у вас геморрой, вы можете использовать кремы и мази для лечения этой проблемы, или может помочь смягчитель стула», — говорит Бейли.
Многие женщины жалуются на колбасные ступни ближе к концу беременности и выбирают легкую обувь без шнуровки, чтобы компенсировать опухоль.Вас даже могут заставить увеличить размер обуви. Кровь обычно проходит через наше тело, но «вес ребенка оказывает давление на вены, которые идут от ног и обратно к сердцу», — объясняет Бюлер. Поскольку крови труднее возвращаться к сердцу, возникает отек.
Решение:
Чтобы уменьшить опухоль, поднимите ступни над сердцем, например, на диване, подложив подушки под гвоздики. Также могут помочь замачивания в холодной воде и ежедневные упражнения , например ходьба.Или вы можете спросить своего врача о покупке компрессионных чулок, которые улучшают кровообращение в ногах.
Предупреждение: если вы заметили значительный отек рук и лица, а также постоянную головную боль, немедленно позвоните своему врачу. «Это признаки высокого кровяного давления, и такой тип опухоли вызывает беспокойство», — говорит Бюлер.
«Это признаки высокого кровяного давления, и такой тип опухоли вызывает беспокойство», — говорит Бюлер.
В конце вашего последнего триместра голова ребенка продвигается глубоко в таз , уменьшая объем вашего мочевого пузыря.«У беременных женщин часто бывает частое мочеиспускание, но при мочеиспускании не всегда бывает много объема», — говорит Бейли.
Решение:
«Это симптом, который нельзя полностью устранить», — добавляет Бейли. И если у вас возникает соблазн отказаться от этого вечернего стакана молока перед сном, чтобы избежать повторных перерывов в туалет, не делайте этого. Он не только дает вам и ребенку столь необходимый заряд кальция, но и беременным женщинам необходимо поддерживать водный баланс в рамках здоровой беременности .
Когда звонить врачу
При таком большом количестве изменений, происходящих внутри вашего тела, иногда трудно понять, что нормально, а что нет.
Лучше проявить осторожность и проконсультироваться со своим опекуном с любыми вопросами или проблемами. Немедленно свяжитесь со своим опекуном, если у вас есть какие-либо из этих симптомов:
- вагинальное кровотечение или кровянистые выделения
- лихорадка
- внезапный отек рук и лица с головной болью
- боль в животе или влагалище
- жжение при мочеиспускании
- размытие зрения
- рвота и диарея
Первоначально опубликовано в июле 2011 г.
Подробнее:
Когда беспокоиться по поводу отека во время беременности>
Здоровая беременность: основные витамины и добавки>
6 продуктов, вызывающих изжогу (и как их избежать)>
6 странных вещей, которые могут произойти с вашим телом во время беременности
Изжога — частое состояние во время беременности.
Беременность — это очень волнующее время, но она также может быть ошеломляющей, когда ваше тело начинает меняться, и вы внезапно перестаете чувствовать себя или выглядеть как себя. Вы можете даже найти в Google странные симптомы посреди ночи, когда не можете заснуть.
Вы можете даже найти в Google странные симптомы посреди ночи, когда не можете заснуть.
Утреннее недомогание, сильная усталость и растяжки являются более широко известными неудобствами и признаками беременности, но есть также некоторые менее известные симптомы и состояния, которые могут возникнуть во время беременности, о которых вы, возможно, не знаете.
Синдром запястного канала
Синдром запястного канала — распространенное заболевание, которое вызывает боль, онемение и покалывание в руке и руке.Он может развиться во время беременности из-за гормональных изменений — увеличение жидкости во время беременности сдавливает срединный нерв запястья, вызывая ощущение слабости в руке и покалывания.
Синдром запястного канала может варьироваться от легкого дискомфорта до спорадической боли или тяжелого. Симптомы запястного канала — покалывание и онемение в руках, которые обычно проходят сами по себе вскоре после рождения. Некоторым женщинам, страдающим синдромом канала запястья, может помочь наложение шины и отдых на запястье, физиотерапия или противовоспалительные препараты.
Если вы чувствуете покалывание и онемение рук, обязательно сообщите об этом своему врачу.
Кожные метки
Возможно, вам говорили, что вы будете светиться во время беременности, но, к сожалению, кожные заболевания, такие как прыщи, растяжки, сыпь и кожные пятна, также распространены.
Кожные бирки — это нередкое и незлокачественное поражение кожи. Они связаны с гормонами и могут увеличиваться во время беременности. Кожные метки вызваны гиперактивным ростом вашей кожи и, скорее всего, вызваны гормональными изменениями и усилением кровотока.Обычно они появляются на часто натираемых участках или горячих влажных участках, таких как шея, туловище или складки груди.
Скин-теги не причиняют боли, и вы ничего не можете сделать, чтобы их предотвратить. Когда вы родите, возможно, они исчезнут. Ваш терапевт или дерматолог может легко удалить их скальпелем, заморозить или сжечь.
Синдром беспокойных ног
Синдром беспокойных ног — это именно то, на что это похоже: вы становитесь беспокойными, и он часто может мешать женщинам спать во время беременности. Это состояние нервной системы, которое проявляется в виде позывов пошевелить ногами из-за жжения, покалывания или зуда. Вы также можете испытывать такие симптомы, как неконтролируемые судорожные движения или аналогичные ощущения в руках. Лечение включает в себя горячие ванны, массаж ног, снижение потребления кофеина и снижение уровня стресса.
Это состояние нервной системы, которое проявляется в виде позывов пошевелить ногами из-за жжения, покалывания или зуда. Вы также можете испытывать такие симптомы, как неконтролируемые судорожные движения или аналогичные ощущения в руках. Лечение включает в себя горячие ванны, массаж ног, снижение потребления кофеина и снижение уровня стресса.
Обесцвечивание влагалища
Во время беременности вы могли заметить потемнение кожи в определенных частях тела, таких как соски, шрамы и / или лицо, но знали ли вы, что влагалище также может потемнеть? Это явление известно как признак Чедвика и может быть ранним признаком беременности.
Шейка матки и / или влагалище могут стать темно-синевато-пурпурными во время беременности из-за увеличения кровотока. Так что, если вы посмотрите вниз и заметите, что все выглядит немного необычно, не паникуйте!
Судороги в ногах
До половины беременных женщин испытывают судороги в ногах. Они чаще возникают во втором и третьем триместре. Судороги возникают, когда накопление кислот вызывает сокращение мышц и, скорее всего, произойдет ночью.
Судороги возникают, когда накопление кислот вызывает сокращение мышц и, скорее всего, произойдет ночью.
Во время приступа судороги вы можете ходить, растягивать и массировать пораженные мышцы, чтобы разогнать накопление кислот, или попробовать приложить к ним теплую компрессу.Поговорите со своим врачом, если вы думаете о приеме новых добавок во время беременности, чтобы облегчить симптомы.
Сердечный ожог
Сердечный ожог, также известный как кислотный рефлюкс, возникает, когда содержимое желудка попадает обратно в пищевод, через трубку, соединяющую желудок со ртом. Это может вызвать неприятное чувство жжения. Это может случиться с кем угодно, но чаще встречается во время беременности из-за гормона прогестерона.
Прогестерон расслабляет мышцы тела и влияет на всю пищеварительную систему.Это также может произойти на последних сроках беременности, поскольку матка оказывает давление на живот. Если у вас изжога, лучше избегать обильной жирной пищи, напитков с кофеином и острой пищи.
Подробнее о лечении изжоги можно узнать здесь .
Беспокоитесь о симптомах беременности?
Это нормально — беспокоиться, когда вы замечаете изменения в своем теле, особенно во время беременности, когда кажется, что изменения происходят ежедневно! Если вы испытываете какие-либо из вышеперечисленных симптомов или заметили что-то еще новое, обязательно сообщите об этом своему поставщику медицинских услуг или позвоните в 13 HEALTH (13 43 25 84) для получения дополнительной информации.
Всемирный день артрита: испытываете боль в суставах во время беременности? Это может не быть артрит
Д-р Аруна КалраБеременность приносит с собой множество изменений в организме молодой матери, в том числе и постоянные боли в суставах. Хотя некоторые матери склонны к развитию артрита после родов, не все боли в суставах могут привести к одному и тому же заболеванию.
Эти боли могут быть вызваны различными факторами беременности, такими как увеличение веса, изменение осанки и гормональные изменения. Боль в суставах, скованность и боли в бедрах, локтях, коленях, пальцах и лодыжках часто встречаются у беременных женщин. Первые боли — признак того, что ваше тело готовится к родам.
Боль в суставах, скованность и боли в бедрах, локтях, коленях, пальцах и лодыжках часто встречаются у беременных женщин. Первые боли — признак того, что ваше тело готовится к родам.
Женщины, которые хорошо питаются и регулярно тренируются с упорядоченным дородовым наблюдением, с меньшей вероятностью испытают какие-либо осложнения во время беременности.
Вот несколько важных причин болей и средств, которые помогут облегчить ваши дни беременности: Фото ThinkStockНабор веса
Давление на колени увеличивается по мере того, как тело начинает набирать вес, что влечет за собой боли в коленях.Лодыжки, колени и бедра ощущают дополнительный вес по мере роста тела во время беременности. Чтобы облегчить боли в суставах в этом состоянии, очень помогает терапия горячим и холодным способом. Вы можете принять горячий душ или приложить мешок с горячей водой / электрические грелки к больным суставам. Также можно обернуть пакет со льдом полотенцем и приложить его к суставам.

Релаксиновый гормон
Яичники и плацента беременных женщин вырабатывают важный гормон под названием релаксин.Этот гормон помогает подготовить мышцы и сухожилия таза к беременности, растягивая и расслабляя их. Однако эти сокращения могут ослабить связки вокруг суставов, увеличивая дополнительное напряжение и вызывая боль в бедре, а иногда и поясницу. Учитывая ситуацию, регулярные легкие упражнения и йога могут помочь ослабить боль. Некоторые также рекомендуют пренатальный массаж, чтобы облегчить симптомы.
Синдром запястного канала
Синдром, при котором чрезмерное накопление жидкости в организме из-за беременности оказывает дополнительное давление на ваше запястье, что приводит к боли и онемению запястья и кисти.Предлагаются несколько домашних средств: наложение льда, отдых рук или наложение шины на запястье, если того требует ситуация. Многие пациенты обнаруживают, что движение или тряска и упражнения руками помогают облегчить боль.

Гипотиреоз
Заболевания щитовидной железы — гипертиреоз и гипотиреоз — относительно распространены во время беременности. Однако гипотиреоз — это состояние, при котором ваши щитовидные железы не вырабатывают достаточного количества гормонов щитовидной железы, что в дальнейшем приводит к увеличению веса. Увеличение веса вызывает чрезмерное давление и боль в суставах.Ваш врач должен внимательно следить за щитовидной железой и своевременно принимать лекарства.
Ишиас
Некоторые женщины страдают ишиасом или болью в бедре во время беременности, потому что их расширенная матка из-за растущего ребенка давит на их седалищный нерв. Это увеличивающееся давление вызывает боль и покалывание / онемение в нижней части спины, ягодицах, коленях, икрах и лодыжках. Сон на боку с подушкой между ног может облегчить эту боль. Легкие упражнения, например йога с большим количеством растяжек, помогут облегчить боль.
Копчиковый сустав
По мере роста ребенка некоторые женщины также испытывают постепенно усиливающуюся боль в конце позвоночника.
 Это когда давление развивающегося и расширяющегося плода распространяется на ваш копчик, вызывая острую боль. Боль обычно усиливается при запоре и в последние недели, когда область живота находится на пике. Попробуйте прописанное при запоре слабительное, чтобы облегчить боль. Другие средства включают сон на боку или поддержку живота подушками, чтобы немного сбросить вес.Также пояс для беременных может помочь уменьшить болезненность спины и живота в положении стоя.
Это когда давление развивающегося и расширяющегося плода распространяется на ваш копчик, вызывая острую боль. Боль обычно усиливается при запоре и в последние недели, когда область живота находится на пике. Попробуйте прописанное при запоре слабительное, чтобы облегчить боль. Другие средства включают сон на боку или поддержку живота подушками, чтобы немного сбросить вес.Также пояс для беременных может помочь уменьшить болезненность спины и живота в положении стоя.Поддержание здоровья тела с помощью тренировок и сбалансированной диеты может помочь уменьшить степень этих болей во время беременности. Если вы когда-нибудь почувствуете, что основные лекарства не помогают, лучше всего проконсультироваться с врачом, чтобы он назначил вам лекарства или медицинские тесты.
АгентстваД-р Аруна Калра, гинеколог и акушер-хирург, Больница CK Birla (Гуруграм)
(Автор — гинеколог, акушер, больница СК Бирла, Гуруграм)
Примите новый праздничный тренд! Попробуйте эти идеальные направления для вашего Babymoon
Kerala

Вы можете понежиться на пляже, остановиться на курортах на берегу озера или испытать захватывающие дух заводи, забронировав для себя уютный и элегантный плавучий дом.
Керала, богатая живописной красотой, может помочь вам вернуться с новыми силами, готовыми к новым обязанностям в жизни.
Раджастхан
Вы можете отправиться на гору Абу, одинокую горную станцию, которая может похвастаться приятным климатом круглый год, или отправиться в Джайпур, где вас ждут экстравагантные впечатления и королевское баловство в исторических отелях и курортах города.
Розовый город в Джайпуре — рай для покупателей; порадуйте своего шопоголика, посетив базар Триполии или базар Джохари, чтобы запастись вышитой одеждой, полудрагоценными камнями, изделиями из кожи и изделиями ручной работы.
Бали

Сделайте свое путешествие полезным, исследуя храмы, изолированные пляжи и водопады.
Если вы планируете удивить свою вторую половину романтическим ужином при свечах, то проведите вечер на воде, отправившись в расслабляющий круиз по гавани Беноа на юге Бали.
Таиланд
Одно из лучших пляжных направлений в мире с бирюзово-голубой водой, мелким белым песком и покачивающимися пальмами, это место обязательно перенесет вас в совершенно другой мир.
Будущие мамы могут насладиться успокаивающим тайским массажем или выбрать из множества других омолаживающих спа-процедур, специально разработанных для них.
Шри-Ланка

Островная страна Шриланка, полная восхитительных зеленых пейзажей, очаровательных традиционных зданий и золотых пляжей, изобилует захватывающими видами.
Экзотические тропические сады могут стать идеальным местом для отдыха для тех, кто хочет провести расслабленный и уравновешенный детский месяц.
Разнообразие природы, доступные роскошные отели и блаженные спа-процедуры на Шри-Ланке могут сделать его идеальным местом для отдыха на раннем этапе рождения ребенка.
(На фото: руины дворца Сигирия)
Боль в суставах во время беременности
Что такое боль в суставах во время беременности?
Вы можете чувствовать скованность, болезненность или боль в местах сгибания вашего тела: в локтях, пальцах, коленях, бедрах и т. Д.
Что могло быть причиной боли в суставах во время беременности?
Набор веса во время беременности сам по себе может вызвать нагрузку на ваши суставы (в частности, на колени и пятки) и вызвать у них боль, особенно если это ваш первый ребенок, — говорит Джозеф А. Салинас, доктор медицинских наук, акушер-гинеколог в клинике Келси-Сейболд в Хьюстоне. Если вы много тренируетесь, вы можете получить боль в суставах от чрезмерной нагрузки.
Салинас, доктор медицинских наук, акушер-гинеколог в клинике Келси-Сейболд в Хьюстоне. Если вы много тренируетесь, вы можете получить боль в суставах от чрезмерной нагрузки.
Синдром запястного канала также часто встречается при беременности. Увеличение жидкости, помимо увеличения веса, может вызвать повышенное давление на запястье, вызывая боль в запястье и руках.
Боль в суставах может быть симптомом гипотиреоза, но Салинас отмечает, что беременные женщины обычно проходят скрининг на это заболевание в начале беременности, поэтому, если оно у вас было, вы, вероятно, уже об этом знали.При раннем выявлении гипотиреоз обычно не вызывает никаких осложнений. «Многие женщины с гипотиреозом каждый день рожают здоровых детей», — подтверждает он. «Мы просто должны быть уверены, что их уровни проверены и что они принимают добавки на протяжении всей беременности».
Когда мне следует обратиться к врачу по поводу боли в суставах во время беременности?
Что касается боли в суставах, можно подождать и упомянуть об этом при следующем посещении офиса — если у вас действительно не было травмы или если она серьезная, — говорит Салинас.
Также обратитесь к врачу, если вы были рядом с кем-то, кто болен парвовирусом (пятая болезнь). «Есть некоторые врожденные дефекты, связанные с парвовирусом, особенно если вы находитесь в первом триместре, но это случается редко», — говорит Салинас. Это потому, что большинство взрослых подвергались этому воздействию в детстве и теперь имеют иммунитет. Но если вы контактируете с кем-то (обычно это маленький ребенок) с пятой болезнью, он предлагает вам обратиться к врачу, чтобы проверить показатели крови и уровень антител.
Как лечить боль в суставах во время беременности?
Для лечения общей боли в суставах используйте Тайленол по мере необходимости.Но не менее важно отдыхать, поднимать ноги на ночь и сокращать упражнения, если от этого становится хуже.
Plus, еще из The Bump:
Способы лечения болей и болей во время беременности
Боли в теле во время беременности
Набор веса во время беременности
Видео по теме
Тазовая боль при беременности — NHS
У некоторых женщин во время беременности появляются боли в области таза. Это иногда называют болью в тазовом поясе, связанной с беременностью (PGP), или дисфункцией лобкового сочленения (SPD).
Это иногда называют болью в тазовом поясе, связанной с беременностью (PGP), или дисфункцией лобкового сочленения (SPD).
PGP — это совокупность неприятных симптомов, вызванных скованностью тазовых суставов или суставов, движущихся неравномерно в задней или передней части таза.
Симптомы PGP
PGP не вреден для вашего ребенка, но может быть болезненным и затруднять передвижение.
Женщины с PGP могут чувствовать боль:
- над лобковой костью спереди по центру, примерно на уровне бедер
- на 1 или обеих сторонах нижней части спины
- в области между влагалищем и анусом ( промежность)
- распространяется на бедра
Некоторые женщины чувствуют или слышат щелчки или скрежеты в области таза.
Боль может усиливаться, когда вы:
- ходите
- поднимаетесь или спускаетесь по лестнице
- стоя на одной ноге (например, когда вы одеваетесь)
- переворачиваетесь в постели
- двигаете ноги врозь (например, когда вы выходите из машины)
У большинства женщин с PGP могут быть естественные роды.
Несрочный совет: позвоните своей акушерке или терапевту, если у вас болит таз и:
- вам трудно передвигаться
- больно выйти из машины или перевернуться в постели
- больно подниматься или спускаться по лестнице
Это могут быть признаки боли в тазовом поясе, связанной с беременностью.
Обновление коронавируса
Если вы здоровы, очень важно, чтобы вы ходили на все приемы и осмотрели здоровье вас и вашего ребенка.
Больницы и клиники следят за тем, чтобы беременным женщинам было безопасно ходить на прием.
Если у вас появились симптомы коронавируса или вы нездоровы из-за чего-то другого, кроме коронавируса, поговорите со своей акушеркой или родильным отделением. Они посоветуют, что делать.
Узнать больше о беременности и коронавирусе
Лечение PGP
Как можно более ранняя диагностика может помочь свести боль к минимуму и избежать длительного дискомфорта.
Вы можете попросить у акушерки направление к физиотерапевту, специализирующемуся на акушерских проблемах с тазовыми суставами.
Физиотерапия направлена на облегчение или облегчение боли, улучшение мышечной функции и улучшение положения и стабильности тазового сустава.
Это может включать:
- мануальную терапию для обеспечения нормального движения суставов таза, бедра и позвоночника
- упражнения для укрепления мышц тазового дна, живота, спины и бедра
- упражнения в воде
- советы и предложения , включая позы для родов, ухода за ребенком и позы для секса
- обезболивающее, например, оборудование TENS
- , если необходимо, например костыли или ремни для поддержки таза
Эти проблемы, как правило, не решаются полностью до тех пор, пока ребенок рождается, но лечение опытного врача может улучшить симптомы во время беременности.
Вы можете связаться с Pelvic Partnership для получения информации и поддержки.
Как справиться с тазовой болью при беременности
Ваш физиотерапевт может порекомендовать пояс для поддержки таза, чтобы облегчить боль, или костыли, чтобы помочь вам передвигаться.
С его помощью можно спланировать свой день и избегать действий, которые причиняют вам боль. Например, не поднимайтесь и не спускайтесь по лестнице чаще, чем нужно.
Сеть тазовой, акушерской и гинекологической физиотерапии (POGP) также предлагает этот совет:
- будьте как можно активнее в пределах своих болевых пределов и избегайте действий, которые усугубляют боль
- отдыхайте, когда вы можете
- получить помощь домашние дела вашего партнера, семьи и друзей
- носите поддерживающую обувь на плоской подошве
- сядьте, чтобы одеться — например, не вставайте на одну ногу, когда надеваете джинсы
- держите колени вместе, когда садитесь и выходите в машине — полиэтиленовый пакет на сиденье может помочь вам повернуть сон
- в удобное положение — например, на боку с подушкой между ног
- попробуйте разные способы перевернуться в постели — например, перевернувшись колени вместе и сжимая ягодицы
- поднимайтесь по лестнице по одной, или поднимайтесь по лестнице задом наперед или на ягодицу
- , если вы используете костыли, имейте небольшой рюкзак для переноски вещей в 9 0170
- , если вы хотите заняться сексом, подумайте о разных позах, например, стоя на четвереньках
POGP рекомендует избегать:
- стоять на одной ноге
- сгибаться и скручиваться, чтобы поднять, или нести ребенка на 1 бедре
- скрестив ноги
- сидя на полу или сидя скрюченным
- сидя или стоя в течение длительного времени
- поднятие тяжестей, таких как пакеты для покупок, влажная стирка или малыш
- пылесос
- толкал тяжелые предметы, например тележка для супермаркета
- , в которой все что угодно находится только в одной руке (попробуйте использовать небольшой рюкзак)
Физиотерапевт должен быть в состоянии дать совет, как справиться с эмоциональным воздействием жизни с хронической болью, например, используя техники релаксации.Если ваша боль вызывает у вас серьезные страдания, сообщите об этом своему терапевту или акушерке. Вам может потребоваться дополнительное лечение.
Скачать брошюру POGP Боль в тазовом поясе, связанная с беременностью, для будущих и молодых мам.
Дополнительную информацию об управлении повседневной деятельностью с помощью PGP можно получить в Pelvic Partnership.
Роды и роды с тазовой болью
Многие женщины, страдающие тазовой болью во время беременности, могут иметь нормальные вагинальные роды.
Планируйте заранее и обсудите свой план родов со своим партнером по рождению и акушеркой.
Напишите в своем плане родов, что у вас есть PGP, чтобы люди, поддерживающие вас во время схваток и родов, знали о вашем состоянии.
Подумайте о позы при рождении, которые наиболее удобны для вас, и запишите их в свой план родов.
Пребывание в воде может снизить нагрузку на суставы и позволить вам двигаться более легко, поэтому вы можете подумать о рождении в воде.Вы можете обсудить это со своей акушеркой.
Ваш «безболезненный диапазон движений»
Если вы испытываете боль, когда открываете ноги, определите свой безболезненный диапазон движений.
Для этого лягте на спину или сядьте на край стула и максимально широко раздвиньте ноги без боли.
Ваш партнер или акушерка может измерить расстояние между вашими коленями с помощью рулетки. Это ваш безболезненный диапазон.
Чтобы защитить суставы, во время схваток и родов старайтесь не открывать ноги шире, чем это указано.
Это особенно важно, если вам назначена эпидуральная анестезия для снятия боли во время родов, поскольку вы не будете ощущать боли, которая предупреждает вас о том, что вы слишком далеко расставляете ноги.
Если вам сделана эпидуральная анестезия, убедитесь, что ваша акушерка и родовой партнер знают о вашем безболезненном диапазоне движений ваших ног.
Во время второго периода родов вам может быть полезно лечь на бок.
Это предотвратит слишком сильное расхождение ног. При желании вы можете оставаться в этом положении до рождения ребенка.
Иногда может потребоваться раздвинуть ноги шире, чем ваш безболезненный диапазон, чтобы безопасно родить ребенка, особенно если у вас есть вспомогательные родоразрешения (например, с помощью пылесоса или вентиляции).
Даже в этом случае можно ограничить разделение ног. Убедитесь, что ваша акушерка и врач знают, что у вас PGP.
Если вы выйдете за пределы безболезненного диапазона, ваш физиотерапевт должен осмотреть вас после родов.
Будьте особенно внимательны, пока они не оценят и не проконсультируют вас.
Кто страдает тазовой болью во время беременности?
По оценкам, PGP в той или иной степени поражает до 1 из 5 беременных женщин.
Неизвестно, почему именно тазовая боль возникает у некоторых женщин, но считается, что она связана с рядом проблем, включая предыдущее повреждение таза, неравномерное движение тазовых суставов, а также вес или положение ребенка.
Факторы, которые могут повысить вероятность развития PGP у женщины, включают:
- боль в пояснице или тазовом поясе в анамнезе
- предыдущую травму таза (например, в результате падения или несчастного случая)
- наличие PGP в предыдущая беременность
- физически тяжелая работа
- избыточный вес
- многоплодная беременность
разговор о здоровье.org проводит интервью с женщинами, которые рассказывают об их опыте боли в области таза во время беременности.
Узнайте больше о том, как справиться с распространенными проблемами беременности, включая тошноту, изжогу, усталость и запоры.
Найдите ближайший к вам родильный дом или физиотерапевтические услуги.
Контент сообщества от HealthUnlockedСиндром запястного канала против артрита: в чем разница?
У вас болят запястья.Сначала вы можете списать это на смешной сон или травму из-за чрезмерного перенапряжения на занятиях йогой. Но если боль продолжается и в зависимости от конкретного сочетания ваших симптомов, вам может быть интересно, может ли это быть запястный канал, форма артрита или что-то еще.
Для некоторых, однако, это часто не ситуация «либо-либо». Артрит повышает риск развития запястного канала, поэтому у вас могут быть оба состояния одновременно.
В этой статье мы объясним, почему артрит может быть причиной запястного канала, и поделимся информацией о симптомах запястного канала, диагностике и лечении.
Артрит и синдром запястного канала
Хотя и артрит, и запястный канал могут поражать запястья, руки и пальцы, причины симптомов различны.
Ревматоидный артрит — это аутоиммунное заболевание, которое означает, что собственная иммунная система вашего организма атакует суставы, вызывая воспаление, боль и отек. Вот другие общие симптомы ревматоидного артрита.
Остеоартрит — это тип «износа и разрыва», который возникает, когда изнашивается хрящ, смягчающий суставы.Вот другие распространенные симптомы остеоартрита.
Синдром запястного канала возникает, когда главный нерв кисти — срединный нерв — сдавливается в запястном канале, узком проходе на ладонной стороне запястья, в котором также находятся сухожилия, сгибающие пальцы.
Пол и стороны этого туннеля шириной в дюйм образованы небольшими костями запястья, называемыми запястными костями, которые связаны между собой связкой, которая покрывает верхнюю часть запястного канала. (Слово carpal происходит от латинского carpus, что означает запястье.)
Повторяющиеся движения рук, например, когда кто-то работает на конвейере, часто способствуют развитию синдрома запястного канала. При чрезмерном движении сухожилия пальцев могут опухать или воспаляться и сдавливать срединный нерв. Согласно одному исследованию, несмотря на распространенное мнение, что набор текста вызывает CTS, даже интенсивное использование компьютера не увеличивает вероятность его развития у людей.
Отек этой области также может быть вызван рядом проблем со здоровьем. Артрит является одним из них, но диабет и проблемы с щитовидной железой также связаны с синдромом запястного канала, как и гормональные изменения, которые происходят во время беременности.Травмы, такие как перелом запястья, могут способствовать возникновению синдрома запястного канала.
Как артрит может вызвать синдром запястного канала
«Синдром запястного канала очень распространен при ревматоидном артрите, особенно если у вас ревматоидный артрит запястья», — говорит Винисиус Домингес, доктор медицины, ревматолог из Дейтона-Бич, Флорида, и медицинский консультант CreakyJoints.
Если у вас ревматоидный артрит, скорее всего, он действительно влияет на ваши запястья — исследования показывают, что это наиболее частая локализация РА в верхней части тела и что 75 процентов людей с РА имеют поражение запястья.
Хотя его воздействие обычно не так велико, как РА, даже остеоартрит (ОА), изнашивающийся тип артрита, также увеличивает риск запястного канала. ОА запястья может вызвать отек и изменения костей, которые переполняют канал запястья.
«Запястье — это очень маленькая область, и если оно воспаляется по какой-либо причине, это может вызвать давление на нерв, что приводит к синдрому запястного канала», — говорит Роберт Готлин, доктор медицинских наук, врач по спорту и позвоночнику из Нью-Йорка, адъюнкт-профессор реабилитационной медицины и ортопедии в Медицинской школе Икан на горе Синай.
Интересно, что канал запястья, как и ревматоидный артрит, в три раза чаще поражает женщин, чем мужчин, возможно, потому, что сам канал запястья может быть меньше у женщин, чем у мужчин. В первую очередь поражается доминирующая рука, которая причиняет наиболее сильную боль.
Как и ОА, запястный канал чаще возникает с возрастом; более чем у трех четвертей людей появляются симптомы в возрасте от 40 до 70 лет.
К счастью, несмотря на некоторое сходство симптомов синдрома запястного канала и артрита, врачи обычно не испытывают особых затруднений в различении этих двух состояний.Более того, существует некоторое совпадение методов лечения обоих состояний.
Контрольные симптомы синдрома запястного канала
По словам д-ра Готлина, формирование запястного канала имеет типичный рисунок. Вот некоторые ключевые признаки, которые могут помочь отличить запястный канал от различных видов артрита:
1. Онемение и / или покалывание в первых трех пальцах (большом, указательном и среднем пальцах)
Срединный нерв обеспечивает чувствительность этих пальцев, а также половины безымянного пальца (как правило, не затрагивается мизинец).Он также придает силу некоторым мышцам у основания большого пальца. Вначале симптомы онемения и покалывания приходят и уходят, но по мере ухудшения состояния они могут стать хроническими.
2. Слабость в руке
Из-за этого вы можете уронить вещи или лишиться возможности выполнять повседневные задачи. «Сторона большого пальца руки обеспечивает точный захват, что важно, когда вы хотите что-то сделать, например, использовать отвертку или осторожно держать что-нибудь», — объясняет доктор Готлин. По мере развития запястного канала люди могут говорить о том, что их пальцы бесполезны или опухли, даже если отека нет.В самых тяжелых случаях мышцы у основания большого пальца испытывают «грубую атрофию», что означает уменьшение их размеров.
3. Ночная боль
Кистевой канал особенно болезненен ночью. Кровь собирается из-за того, что ваша рука не двигается, что вызывает отек запястья. Многие люди также спят с согнутыми запястьями, что также может вызывать сильную боль ночью.
4. «Щелчок» снимает боль
Еще одна подсказка, связанная с запястным каналом, заключается в том, что на ранних стадиях люди обычно могут облегчить симптомы, быстро пожимая руки («щелчок» на медицинском языке).«Это заставляет кровь течь снова и уменьшает отек, поэтому боль уходит», — говорит д-р Готлин.
Узнайте больше о том, как симптомы артрита влияют на руки.
Как диагностируется синдром запястного канала
Ваш лечащий врач может диагностировать запястный канал, изучив историю болезни и проведя физический осмотр. Он или она может постучать по внутренней стороне вашего запястья, чтобы увидеть, чувствуете ли вы боль или шок (тест Тинеля), или попросить вас на минуту согнуть запястье, чтобы увидеть, вызывает ли это симптомы (тест Фалена).
Лабораторные тесты и рентген можно использовать для выявления таких проблем, как артрит, диабет и переломы. Ваш врач может также использовать электромиографию (ЭМГ), тест, который измеряет электрическую активность нерва, чтобы подтвердить диагноз запястного канала.
Как лечится синдром запястного канала
У большинства людей канал запястья со временем ухудшается, поэтому важно начать лечение на раннем этапе. Игнорирование симптомов может привести к необратимому повреждению нервов и мышц, что может привести к потере чувствительности, силы рук и даже способности различать горячее и холодное.Это также может увеличить потребность в хирургическом вмешательстве. К счастью, многие люди поправляются после первых процедур, в число которых входят:
- Иммобилизация: Ношение шины на запястье обеспечивает поддержку и фиксирует запястье в прямом нейтральном положении, снимая давление со срединного нерва. Шину можно носить ночью или 24 часа в сутки.
- Отдых: Людям со слабым запястным каналом может оказаться все, что вам нужно — избегать занятий или делать частые перерывы от повторяющихся движений, которые вызывают симптомы.Если ваше запястье красное, теплое и опухшее, могут помочь прохладные компрессы.
- Лекарства, отпускаемые без рецепта: Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут обеспечить кратковременное облегчение, снимая отек, но не было доказано, что они помогают лечить сам по себе СТС.
- Лекарства, отпускаемые по рецепту: В более тяжелых случаях вводятся инъекции стероидов для снятия давления на срединный нерв. Инъекции стероидов обычно неэффективны в долгосрочной перспективе, но исследования показывают, что улучшение длится от 10 недель до более чем года.Внимание: если у вас диабет, имейте в виду, что длительное употребление кортикостероидов может затруднить регулирование уровня инсулина.
- Альтернативные методы лечения: Позы йоги, которые подчеркивают раскрытие, растяжение и укрепление суставов верхней части тела, показали в одном предварительном исследовании, чтобы уменьшить боль и улучшить силу захвата у людей с CTS. В одном исследовании люди, прошедшие иглоукалывание, сообщили об улучшении симптомов и улучшении функциональных возможностей. Также было доказано, что хиропрактические манипуляции приносят пользу.Обязательно проконсультируйтесь с врачом перед тем, как попробовать любое из этих методов лечения, чтобы убедиться, что они подходят вам.
Если у вас диагностирован и синдром запястного канала, и артрит, эти два состояния можно лечить одновременно, а иногда лечение бывает одинаковым. Например, НПВП могут помочь облегчить боль при РА и ОА, а также при запястном канале. То же самое и с кортикостероидами. Помимо иммобилизации запястья для облегчения симптомов CTS, ношение шины может обеспечить отдых и поддержку при артрите запястья, кисти и пальцев.
Последнее средство: хирургия запястного канала
Когда симптомы канала запястья тяжелые и / или не поддаются лечению консервативными методами, может потребоваться операция. Это очень распространенная операция, которую проводят более 400 000 раз в год.
Амбулаторная процедура, известная как операция по освобождению канала запястья, включает в себя один или несколько небольших разрезов на запястье или ладони и разрезание («освобождение») связки, которая сжимает канал запястья, чтобы увеличить область.«Это больше не туннель, это больше похоже на кабриолет — крыши нет», — объясняет доктор Готлин.
После операции связки обычно снова срастаются и оставляют больше места, чем раньше. Симптомы обычно проходят сразу после операции, но полное выздоровление может занять до года. Рецидив запястного канала после операции случается редко, хотя, по словам доктора Домингеса, он чаще встречается у людей с активным ревматоидным артритом. Имейте в виду, что менее половины людей сообщают, что их рука (-и) когда-либо чувствуют себя совершенно нормально после операции.Некоторое остаточное онемение или слабость является обычным явлением. Тем не менее, приятно знать, что операция имеет высокий уровень успеха, обеспечивая устойчивый хороший результат в 90% случаев в одном исследовании.
Продолжайте читать
Физиотерапия в North Bay от боли в запястье
Введение
Добро пожаловать в ресурс для пациентов центра физиотерапии Gateway о травмах связок запястья.
Травмы запястья — обычное явление.Если травма запястья приводит к значительному повреждению связок, это может привести к серьезным проблемам с запястьем. Такая травма обычно продолжает вызывать проблемы, если ее не исправить.
Эта статья поможет вам разобраться:
- как возникают травмы связок запястья
- что сделает ваш врач для диагностики серьезных повреждений связок
- какие варианты лечения могут быть рекомендованы
Анатомия
Какие структуры задействованы?
Передняя часть запястья, или сторона ладони, обозначается как ладонная сторона .Тыльная сторона запястья называется тыльной стороной .
Запястье состоит из восьми отдельных маленьких костей, называемых запястными костями. Кости запястья соединяют две кости предплечья, радиус и локтевую кость , с костями кисти. пястные кости — длинные кости, лежащие под ладонью. Пястные кости прикрепляются к фалангам, — к костям пальцев и большого пальца.
Кости запястья
Кости запястья расположены в:
Две строки
проксимальный ряд из четырех костей располагается рядом с предплечьем (лучевая и локтевая), а дистальный ряд из четырех костей соединяется с пястными костями.Эти два ряда костей работают вместе, как звенья цепи, позволяя руке двигаться вверх ( dorsiflex ) и вниз ( palmarflex ). Соединения между каждой костью запястья также позволяют костям смещаться при движении руки в сторону ( радиальное отклонение и локтевое отклонение ).
Одна из причин того, почему запястье такое сложное, заключается в том, что каждая маленькая кость образует соединение с соседней костью. Суставной хрящ покрывает концы костей, где они встречаются в суставе.Суставной хрящ — это гладкое, скользкое вещество, которое позволяет костям скользить друг относительно друга, не повреждая ни одну из поверхностей.
Связки соединяют между собой все маленькие кости запястья. Связки также соединяют кости запястья с лучевой, локтевой и пястной костями. Эти связки важны для уравновешивания движений всех костей запястья.
Когда одна или несколько из этих связок повреждаются, меняется способ движения костей вместе как целого.Это может привести к проблемам в лучезапястном суставе, вызывающим боль. Со временем может развиться артрит лучезапястного сустава.
Связанный документ: Руководство центра физиотерапии Gateway по анатомии запястья
Причины
Как возникают травмы связок запястья?
Самым распространенным способом травмы запястья является падение на вытянутую руку. (Сила такого же типа может возникать и другими способами, например, когда вы держитесь за приборную панель перед автомобильной аварией.Сломано ли запястье или травмированы связки, обычно зависит от многих факторов, таких как прочность ваших костей, положение запястья во время травмы и сила.
Любая травма лучезапястного сустава может повлиять на работу сустава. После травмы запястья повреждение связки может привести к нестабильности сустава. Каждый раз, когда травма изменяет способ движения сустава, даже если изменение очень незначительное, силы на суставном хряще возрастают. Это похоже на машину; если механизм разбалансирован, он быстрее изнашивается.На протяжении многих лет этот дисбаланс в механике суставов может повредить суставной хрящ. Поскольку суставной хрящ не может хорошо зажить, ущерб накапливается. Наконец, сустав больше не может компенсировать повреждение, и начинает болеть запястье.
Симптомы
Как узнать, есть ли у меня травма связки запястья?
Основными симптомами травмы являются боль и отек. Запястье может обесцветиться и стать синяком.Врачи называют это экхимозом . Запястье может оставаться болезненным в течение нескольких недель. Нет никаких специфических симптомов, которые позволили бы врачу определить, произошло ли повреждение связок запястья.
После того, как первоначальная боль при травме утихла, запястье может оставаться болезненным из-за нестабильности связок. Если связки были повреждены и не зажили должным образом, кости не скользят друг относительно друга правильно при движении запястья. Это может привести к боли и ощущению щелчка или щелчка, когда запястье используется для захвата.
На поздних стадиях аномальное движение может вызвать остеоартрит запястья. Это состояние может вызывать боль при физической активности. Во время активности боль обычно уменьшается, но когда активность прекращается, боль и скованность часто усиливаются. По мере ухудшения состояния человек может чувствовать боль даже в состоянии покоя. Способность захвата рукой может быть снижена. Боль может мешать сну.
Связанный документ: Руководство центра физиотерапии Gateway по остеоартриту лучезапястного сустава
Диагностика
Как мой лечащий врач определит это состояние?
Когда вы посещаете Центр физиотерапии Gateway, наша диагностика травм связок запястья начинается с истории болезни.Мы хотим знать о любых травмах запястья, даже если они были много лет назад и зажили без особых проблем.
Затем наш физиотерапевт осмотрит ваш лучезапястный сустав. Может быть больно, когда мы двигаемся или прощупываем больное запястье. Но важно, чтобы мы видели, как ваше запястье движется, как оно выровнено и где именно болит.
Некоторых пациентов можно направить к врачу для уточнения диагноза. После завершения диагностического обследования физиотерапевты центра физиотерапии Gateway предложат варианты лечения, которые помогут ускорить ваше выздоровление, чтобы вы могли быстрее вернуться к активному образу жизни.
Наше обращение
Что делать при травмах связок запястья?
Первой проблемой при лечении травмы связки запястья является признание того, что она существует. Многие пациенты падают и травмируют запястье, считая, что у них растяжение связок. Они лечат растяжение связок отдыхом в течение нескольких недель, а затем возобновляют свою деятельность. Многие травмы связок остаются незамеченными до тех пор, пока не вызывают проблем.
Лечение травмы связок зависит от того, является ли это острой травмой (только что произошедшей в течение нескольких недель) или хронической травмой (что-то, что произошло несколько месяцев назад).
Безоперационная реабилитация
Травму запястья, которая вызывает частичное повреждение связки, истинное растяжение запястья , можно просто лечить с помощью гипса или шины в течение трех-шести недель, чтобы связка зажила.
После ношения шины или гипса в течение трех-шести недель вы можете начать свою программу физиотерапии в Центре физиотерапии Gateway, чтобы помочь вам восстановить диапазон движений, силу и функцию запястья.
Послеоперационная реабилитация
Если вам сделают операцию, вам наложат повязку на руку и запястье с помощью мягкой повязки и шины для поддержки. Хотя время, необходимое для восстановления, варьируется, вам может потребоваться посещать сеансы физиотерапии в течение трех месяцев после операции.
Наши первые несколько лечебных сеансов физиотерапии направлены на снятие боли и отека после операции. Затем наш физиотерапевт попросит вас начать выполнять упражнения, которые помогут укрепить и стабилизировать мышцы вокруг лучезапястного сустава.Мы также можем использовать другие упражнения для улучшения контроля мелкой моторики и ловкости рук. Наш физиотерапевт подскажет, как заниматься активностью, не напрягая лучезапястный сустав.
В Центре физиотерапии Gateway наша цель — помочь вам контролировать боль, улучшить силу и восстановить мелкую моторику запястья и кисти. Когда ваше выздоровление пойдет полным ходом, регулярные посещения нашего офиса прекратятся. Хотя мы и впредь будем источником информации, вы будете отвечать за выполнение упражнений в рамках текущей домашней программы.
Центр физиотерапии Gateway предоставляет услуги физиотерапии в Северном заливе.
Обзор врача
Вашему врачу нужно будет назначить рентген. Рентген обычно лучший способ увидеть, что происходит с вашими костями. После травмы запястья рентген может помочь определить, произошел ли перелом запястья. Рентген также может помочь вашему врачу определить, произошли ли определенные типы повреждений связок, посмотрев, как выстраиваются кости запястья.
Если рентгеновские снимки не показывают достаточно информации, могут быть назначены другие тесты для лучшего обзора связок. В некоторых случаях используется артрограмма запястья . Этот тест требует, чтобы краситель был введен в один из маленьких суставов запястья. Затем делается специальный рентгеновский снимок для выявления утечки краски из сустава. Это может помочь подтвердить, что связки разорваны.
В последнее время врачи также используют магнитно-резонансную томографию (МРТ) для исследования связок запястья.Аппарат МРТ использует магнитные волны для создания изображений, похожих на срезы лучезапястного сустава. В отличие от рентгеновских лучей, МРТ достаточно хорошо показывает мягкие ткани, такие как связки, и иногда может подтвердить наличие разрыва связки в запястье.
Наконец, в случаях, когда диагноз все еще остается под вопросом, можно использовать артроскопию лучезапястного сустава, чтобы определить, вызывает ли повреждение связки сохраняющиеся симптомы. Артроскоп — это миниатюрная телекамера, которая вставляется в лучезапястный сустав, чтобы хирург мог увидеть связки, которые могут быть порваны.В некоторых случаях артроскоп также может использоваться для одновременного восстановления связок.
Хирургия
В случаях, когда связки полностью разорваны, а суставы больше не выровнены, может быть предложено хирургическое вмешательство для восстановления связок или скрепления костей в правильном положении, чтобы удерживать их на месте, пока связки заживают.
Не существует единой операции по исправлению травм связок запястья.В зависимости от проблемы используются несколько хирургических процедур.
Чрескожная фиксация и восстановление связок
Если повреждение связки обнаруживается в течение нескольких недель после травмы, хирург может вставить металлические штифты, чтобы удерживать кости на месте, пока связки заживают. Эта процедура называется чрескожным закреплением . ( Чрескожно, означает через кожу; разрез не требуется.) Хирург использует флюороскоп , чтобы наблюдать, как устанавливаются штифты.Флюороскоп — это тип непрерывного рентгеновского аппарата, который показывает рентгеновское изображение на экране телевизора.
В некоторых случаях правильно выровнять кости невозможно, и для восстановления связок необходимо сделать разрез. Чем дольше операция проводится после первоначальной травмы, тем меньше вероятность того, что кости удастся правильно выровнять. Кроме того, менее вероятно, что разорванные связки заживут после того, как на концах образовалась рубцовая ткань. Металлические штифты устанавливаются так, чтобы кости не двигались, пока связки заживают.Штифты обычно удаляются через четыре-шесть недель после процедуры.
Реконструкция связок
Когда повреждение связки обнаруживается через шесть месяцев или более после первоначальной травмы, может потребоваться восстановление связки. Эта процедура включает в себя разрез над лучезапястным суставом и обнаружение разорванной связки. Как только это будет сделано, вместо разорванных связок используется трансплантат сухожилия. Трансплантат сухожилия обычно берется из сухожилия длинной ладонной мышцы того же запястья.Это сухожилие мало что делает и обычно используется в качестве трансплантата сухожилия при хирургических вмешательствах вокруг кисти и запястья. Сухожилие удаляют с нижней стороны запястья через один или два небольших разреза.
Опять же, металлические штифты используются для фиксации костей в неподвижном состоянии, пока трансплантат сухожилия заживает. Штифты удаляются через шесть-восемь недель после операции.
Fusion
Когда нестабильность связки обнаруживается спустя долгое время после травмы, и артрит присутствует в суставах между нестабильными костями, можно предложить слияние .
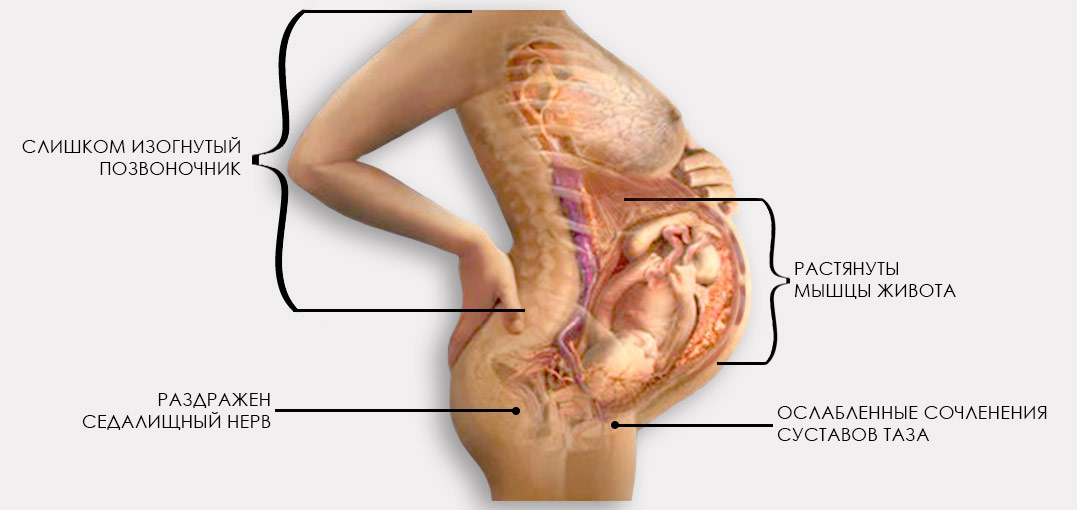





 Мышцы при варикозном расширении болят из-за того, что не получают должного питания.
Мышцы при варикозном расширении болят из-за того, что не получают должного питания.
 Грыжа выглядит как выпирание в области паха, при ущемлении мышцами провоцирует боль. Ущемление требует неотложной медицинской помощи во избежание некроза (кровоснабжение перекрывается) и разрыва кишки.
Грыжа выглядит как выпирание в области паха, при ущемлении мышцами провоцирует боль. Ущемление требует неотложной медицинской помощи во избежание некроза (кровоснабжение перекрывается) и разрыва кишки.
 Застойные явления, отечность – это типичное состояние, сопутствующее беременности, результат которого – преходящие боли в области паха и во влагалище. Кроме болевого симптома женщина может чувствовать зуд, покалывания, которые, как правило, стихают в покое, в горизонтальном положении (отток крови).
Застойные явления, отечность – это типичное состояние, сопутствующее беременности, результат которого – преходящие боли в области паха и во влагалище. Кроме болевого симптома женщина может чувствовать зуд, покалывания, которые, как правило, стихают в покое, в горизонтальном положении (отток крови).

 Порой сама женщина усугубляет болевой симптом, так как не следит за осанкой, спина слишком прогибается вперед вслед за животом.
Порой сама женщина усугубляет болевой симптом, так как не следит за осанкой, спина слишком прогибается вперед вслед за животом.



 Единственное, что состав малавита тоже смущает с точки зрения аллергии, ведь это не гомеопатия, значит, травы здесь в большом количестве?
Единственное, что состав малавита тоже смущает с точки зрения аллергии, ведь это не гомеопатия, значит, травы здесь в большом количестве?


 Когда человек лежит, напряжение на позвонки минимальное. Лежать лучше всего на спине или в позе эмбриона.
Когда человек лежит, напряжение на позвонки минимальное. Лежать лучше всего на спине или в позе эмбриона.
 Доходя до определенной части, они иннервируют и формируют чувство боли.
Доходя до определенной части, они иннервируют и формируют чувство боли. И доходит иногда до такого, что боль начинает пронизывать межреберное пространство даже при неглубоком вдохе.
И доходит иногда до такого, что боль начинает пронизывать межреберное пространство даже при неглубоком вдохе. Это возникает из-за того, что мышцы при их напряжении, защемляют нервные корешки.
Это возникает из-за того, что мышцы при их напряжении, защемляют нервные корешки.

 К ним относятся:
К ним относятся: Вызывает прекращение сокращения мышц, тем самым помогает снять зажим при грудном хондрозе.
Вызывает прекращение сокращения мышц, тем самым помогает снять зажим при грудном хондрозе.





