Замершая беременность | Гинекология | Направления ЦПС Медика
Врач акушер-гинеколог
Врач акушер-гинеколог, первичный приём 2100
Врач акушер-гинеколог, повторный приём 1900
Врач акушер-гинеколог (высшая категория/кандидат медицинских наук/доктор медицинских наук), первичный приём 2300
Врач акушер-гинеколог (высшая категория/кандидат медицинских наук/доктор медицинских наук), повторный приём 2100
Врач акушер-гинеколог Танчук Е.В., первичный приём 2600
Врач акушер-гинеколог Танчук Е.В., повторный приём 2400
Врач акушер-гинеколог к.м.н. Басос А.С., первичный приём 3500
Врач акушер-гинеколог к.м.н. Басос А.С., повторный приём 3200
Врач акушер-гинеколог Волкова А.В., первичный приём 2600
Врач акушер-гинеколог Волкова А.В., повторный приём 2400
Врач акушер-гинеколог Захарова О.В., первичный приём 2600
Врач акушер-гинеколог Захарова О.В., повторный приём 2400
Врач акушер-гинеколог Бокач О.М., первичный приём 2600
Врач акушер-гинеколог Бокач О.М., повторный приём 2400
Врач акушер-гинеколог эндокринолог, первичный приём 2300
Врач акушер-гинеколог эндокринолог, повторный приём 2100
Врач акушер-гинеколог подростковый и детский, первичный приём 1750
Врач акушер-гинеколог подростковый и детский, повторный приём 1350
Врач акушер-гинеколог, прием по беременности, первичный прием 2600
Врач акушер-гинеколог, прием по беременности, повторный приём 2400
Врач акушер-гинеколог подростковый и детский (высшая категория/кандидат медицинских наук/доктор медицинских наук), первичный приём 2000
Врач акушер-гинеколог подростковый и детский (высшая категория/кандидат медицинских наук/доктор медицинских наук), повторный приём 1800
Консультация акушера-гинеколога по вопросам планирования семьи, первичный приём 2300
Консультация акушера-гинеколога по вопросам планирования семьи, повторный приём 2000
«Вы согласны на чистку?»: как пережить замершую беременность.
 Реальная история
Реальная историяВ конце 2016 года белоруски начали массово высказываться в интернете о насилии, пережитом во время родов в белорусских роддомах. Под хештегом #янарадзілатут размещены тексты, от прочтения которых становится очень страшно. Но не каждая беременность заканчивается родами. Многие женщины сталкиваются с тем, что в медицинской литературе обозначается терминами «замершая беременность», «неразвивающаяся беременность» или «внутриутробная гибель плода». Вчера женщина ещё была беременна, а сегодня в ее матке — мертвый плод.
Привести к замиранию беременности могут самые разные факторы: инфекционно-воспалительные заболевания, хромосомные аномалии, аутоиммунные нарушения, несовместимость матери и ребенка по резус-фактору. От замершей беременности не застрахован никто. При этом голоса женщин, переживших смерть плода, не слышны абсолютно. И если какой-никакой подстраховкой от насилия в больницах являются партнёрские роды, где партнёр будет защищать женщину, то в случае «чисток» и искусственно стимулируемых преждевременных родов женщина остаётся абсолютно беспомощной.
cdn1.mamaeonline.com.brЧто чувствуют женщины, пережившие внутриутробную смерть плода? Каковы процедуры, через которые им приходится пройти? Свою историю мне согласилась рассказать Алина [имя изменено], мать четырёхлетней девочки. Алина уже дважды побывала в больнице, готовясь к «чистке». В первый раз замершая беременность подтвердилась, во второй — нет. Сейчас девушка ждёт второго ребёнка.
«Вы согласны на чистку?»
О второй беременности я узнала случайно. Перед отпуском решила сходить к гинекологу, проверить, всё ли в порядке. Я тогда уже пыталась забеременеть, но не верила, что это может получиться так быстро. Гинеколог увидел какую-то жидкость в матке, что-то прописал и сказал: «Кстати, вы, скорее всего, беременны». Оставалось меньше недели до вылета на отдых, билеты куплены, жильё забронировано и оплачено, да и муж всё уладил с работой так, чтобы можно было на месяц улететь. Мыслей всё отменять из-за беременности вообще не было, беременность — это всё-таки не болезнь, а одно из нормальных состояний для женщины. Тем более что в первый раз я перенесла всё абсолютно нормально.
Мыслей всё отменять из-за беременности вообще не было, беременность — это всё-таки не болезнь, а одно из нормальных состояний для женщины. Тем более что в первый раз я перенесла всё абсолютно нормально.
Но в этот раз всё изначально было по-другому, живот болел, я это чувствовала, хоть и пыталась гнать плохие мысли и настраивать себя только на хорошее. Через какое-то время меня стало регулярно подташнивать, начался конкретный такой токсикоз. Как я потом узнала, где-то в эти дни моя беременность и перестала развиваться. Я просто лежала на кровати, целыми днями меня мутило, я ничего не могла есть. Я не шла к врачу, думала, что просто беременность такая тяжёлая, да и срок был всего шесть недель. И было очень странно: всё вроде хорошо, столько красоты вокруг, ездишь, видишь фантастические вещи, но перманентно ощущаешь, что что-то не так. Мне очень хотелось скорее вернуться домой.
Когда мы прилетели обратно в Минск, я должна была пойти на УЗИ. Беременность к тому моменту длилась уже около тринадцати недель. Специалист ультразвуковой диагностики сразу явно напряглась, глядя в монитор, и начала задавать разные вопросы. В итоге она произнесла: «У вас плод не развивается, он очень маленький, размером с шестинедельный».
Меня отправили брать направление на «чистку», так называется процедура очищения матки от того, что должно было стать ребёнком. Сначала я даже не плакала, я всё никак не могла понять, что это реально со мной происходит. То есть мне это сказали, я все слова поняла, но это всё равно вроде как несерьёзно и не со мной. Я сразу позвонила мужу, он быстро приехал. Мы обсудили мой диагноз в духе того, что раз это нам выпало, то так нужно и мы должны вместе это пережить.
Я легла в больницу, врач опять меня посмотрел, подтвердил, что беременность была около семи недель. Сам по себе осмотр перед чисткой — вещь крайне неприятная. Женщина залезает на кресло, там врача три-четыре, ещё какие-то практиканты ходят туда-сюда. Они женщину осматривают и разговаривают только друг с другом, к пациентке вообще не обращаются. Никакой приватности, какой-то проходной двор, многие девушки это очень болезненно воспринимали. И врач по локоть в тебя руку засовывает, это ужасно больно, как будто он сейчас что-то из органов вырвет. А потом он наконец обращается к тебе и задаёт единственный вопрос: «Вы согласны на чистку?». Некоторые женщины в таких случаях отказываются, ждут, когда всё выйдет само, естественным путём, но во мне мёртвый плод уже шесть недель был, куда ждать?
Никакой приватности, какой-то проходной двор, многие девушки это очень болезненно воспринимали. И врач по локоть в тебя руку засовывает, это ужасно больно, как будто он сейчас что-то из органов вырвет. А потом он наконец обращается к тебе и задаёт единственный вопрос: «Вы согласны на чистку?». Некоторые женщины в таких случаях отказываются, ждут, когда всё выйдет само, естественным путём, но во мне мёртвый плод уже шесть недель был, куда ждать?
«Больше всего я боялась снова оказаться на этом кресле»
После осмотра женщина оказывается в операционной. Когда меня отправили на сохранение второй раз, больше всего я боялась снова оказаться на этом кресле. Процедура чистки такая: женщина залезает на кресло, ей привязывают руки и ноги, несмотря на то что потом вводят наркоз. И это очень странное ощущение: раньше ходила, за животик бралась, думала, как бы так аккуратненько пройти, не навредив ребёнку, а сейчас понимаешь, что лежишь привязанная, с раздвинутыми ногами, и из тебя будут что-то доставать. Именно в этот момент приходит окончательное осознание: я больше не беременна. Потом отключаешься и приходишь в себя уже в палате.
Бывает, что наркоз перестаёт действовать, а чистка ещё не закончилась. Я видела женщину, которая после процедуры вернулась с огромными синяками на ногах. Ей делали чистку в четвёртый раз, у неё уже было двое детей, и она очень хотела третьего. Наркоз перестал действовать во время операции, она всё чувствовала, слышала разговоры врачей и, наверное, инстинктивно вырывалась, а они её ноги силой держали.
Для меня и ещё нескольких девушек в палате на первой чистке всё не закончилось. Нас «недочистили». На УЗИ стало ясно: в полости матки что-то осталось, и в таких случаях делают вакуум. В женщину засовывают специальную трубку, которая всё всасывает. В этот раз — никакого наркоза. Процедура длилась у меня где-то минуту, другие девушки говорили, что у них минут пять, но с перерывами, им делал другой врач, более опытный, он давал им время на передышку.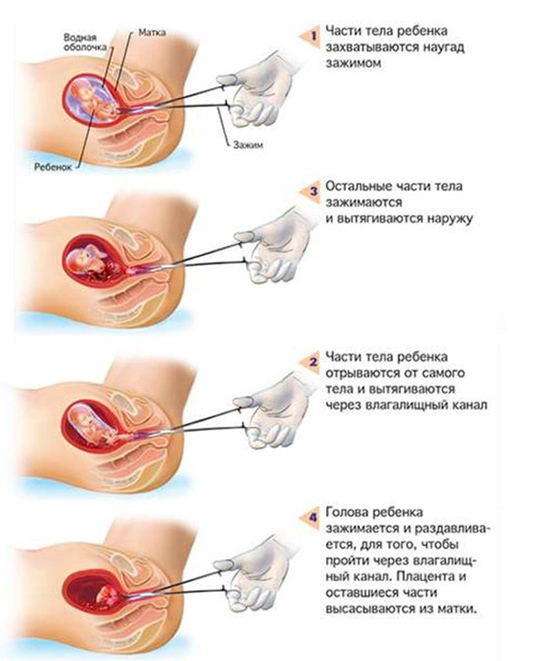 И вот лежишь в этом кресле снова, но теперь уже даже без наркоза. Мне кажется, что вот это «дочищение» похоже по ощущениям на изнасилование, потому что в тебя опять лезут насильно, тебе делают очень больно, и потом внутри всё болит.
И вот лежишь в этом кресле снова, но теперь уже даже без наркоза. Мне кажется, что вот это «дочищение» похоже по ощущениям на изнасилование, потому что в тебя опять лезут насильно, тебе делают очень больно, и потом внутри всё болит.
Чувство вины и боль
Мне сделали чистку, я под расписку ушла домой.
Когда лежишь после чистки, очень тяжело находиться в больнице. Кажется, что все вокруг такие бесчувственные и злые, что медсёстры прямо специально делают уколы как можно более болезненные. Это потом, когда я попала на сохранение второй раз, я поняла, что это всё — в голове, это вопрос восприятия. Когда лежишь на чистку, тебе как будто хочется на всех злиться. Будто они чуть ли не насильно тебя чистят…
Внутри женщин, готовящихся к чистке, — злость и обида, в первую очередь на самих себя. Я наблюдала много случаев, когда женщины как будто сами себя наказывали. Я думаю, они обрекали себя на физические страдания, чтобы заглушить душевную боль. В больницах дают самые дешёвые антибиотики, от которых у многих болят желудки — купите себе что-то более щадящее, спросите у врачей названия! Никто этого не делал. Или с уколами та же история: можно купить самим что-то, что будет не так больно колоть — нет, терпят. Или вообще можно уйти под расписку, фактически там никто никого насильно не держит. Все жалуются, что «нас держат», «нас колют», но на самом деле можно просто прийти, сказать: «Я хочу домой», написать расписку — и ты свободна. А таблетки пропить и уколы сделать и дома можно.
Но женщины лежат и ждут, когда их выпишут. И хором страдают, что этого не происходит. Мне кажется, что у этого есть важная функция: женщины плачутся друг другу, жалуются, испытывают физическую боль и таким образом как-то переживают свою трагедию неродившегося ребёнка. И всем кажется, что с ними плохо обращаются, что медсёстры злые и подлые, и часто это крайне несправедливо, некоторым медсёстрам цены нет, но в этом состоянии женщина зациклена лишь на своей боли.
Женщин накрывает какая-то навязчивая идея: выяснить, почему это с ними случилось, найти чёткую причину. Всё что-то читают, ищут информацию в интернете, вспоминают, когда и что они «сделали не так». Но это может случиться с кем угодно без конкретных на то причин! Бывает же, что оплодотворение вроде как произошло, но через несколько дней тело отторгает эмбриона и он выходит с месячными, а женщина даже не знает, что была беременная! Но у нас на сохранение кладут с первого дня задержки, если тест показал две полоски. Часто бывало, что поступали женщины беременные, но через какое-то время их отправляли на чистку. И таких случаев было много.
Некоторые женщины говорили: «Я занималась сексом с мужем, не надо было этого делать». Одна девушка была уверена, что всё случилось в один конкретный вечер, когда она перенервничала, что в гости должны были прийти друзья мужа, а она этого не хотела. Врачи всегда очень туманно объясняют, что причина могла быть в инфекции или (и это самое распространённое объяснение) в «аномалии плода». Вот плод был какой-то не такой, нежизнеспособный — и тело его отвергло. Мол, просто природа, обычный механизм. Мне кажется, принять такое объяснение — это самое здоровое для психики. Не ковыряться в воспоминаниях в поисках своих проступков, а просто принять, что случилась аномалия плода. Но при таком раскладе становится важным другой вопрос: а почему это случилось со мной и сейчас? И тогда начинаешь подвергать ревизии всю свою жизнь.
Некоторые женщины винили своих мужей. Вообще, у многих после этого портились отношения с мужьями, женщины рассказывали, что это мужья их до такого довели. Для некоторых пар это становилось последним доказательством того, что им очень тяжело быть вместе, и они расходились в итоге. Для некоторых же это, скорее, повод сплотиться, вместе пройти через испытание и выйти из него ещё более сильными и преданными друг другу.
Номинально в больницах есть кабинет с табличкой «Психолог», но я ни разу не видела, чтобы кто-то туда заходил. Я только один раз слышала, что врачи посоветовали женщине обратиться к специалисту. Это была девушка на 22-й неделе, это уже нормальная такая беременность, ты уже почти мама, у тебя уже жизнь внутри. Её ребёнок умер из-за инфекции, и ей делали кесарево. До этого она неделю не верила врачам, бегала по разным клиникам, и только когда ей в нескольких местах подтвердили, что сердцебиения у ребёнка нет, она согласилась на операцию. Но она не приняла всерьёз совет обратиться к психологу, у нас же до сих пор считается, что к ним ходят только «больные».
Я только один раз слышала, что врачи посоветовали женщине обратиться к специалисту. Это была девушка на 22-й неделе, это уже нормальная такая беременность, ты уже почти мама, у тебя уже жизнь внутри. Её ребёнок умер из-за инфекции, и ей делали кесарево. До этого она неделю не верила врачам, бегала по разным клиникам, и только когда ей в нескольких местах подтвердили, что сердцебиения у ребёнка нет, она согласилась на операцию. Но она не приняла всерьёз совет обратиться к психологу, у нас же до сих пор считается, что к ним ходят только «больные».
«Она видела, как он шевелил ручками и ножками»
На самом деле, пережить это и вернуться в обычный мир очень тяжело. После того как случилась чистка, не хочется ни с кем общаться и никого видеть. Я не брала трубку, звонки мужа сбрасывала. Родственникам не звонила. Я не могла ни с кем разговаривать, а на меня все обижались. То есть я винила себя, что со мной такое случилось, а дополнительно меня обвиняли и родные. Было ощущение полной отчуждённости, как будто они остались в нормальном мире, где всё более или менее хорошо, а я оказалась за стеной, в каком-то аду. Это очень глубокие переживания, но помощь психолога в саму медицинскую систему никак не встроена.
Вообще, эта система не вызывает никаких положительных эмоций. В моей палате была девушка Алёна (имя изменено), и с ней поступили вообще отвратительно. Она была на 23-й неделе беременности, её целый месяц лечили, но не вылечили, в итоге ребёнок был инфицированный. Врачи решили искусственно вызывать роды и ребёнка не оставлять. Ей вызвали схватки прямо в палате, она лежит, вокруг беременные женщины на сохранении, каждая переживает, у каждой какие-то проблемы, а тут сейчас Алёна будет рожать ребёнка, которого, грубо говоря, в мусорку выкинут. Её не положили в отдельную палату, хотя такая палата была. В итоге Алёну отнесли в процедурную, и она там же рожает, даже без доктора, потому что он куда-то ушёл, медсестра не смогла его найти… И Алёна видела ребёнка. Он был живой. Более того, когда её на каталке везли в палату, ребёнка положили на неё, завернув в пелёночку! Она потом всё рассказывала, что видела, как он шевелился, всё вспоминала его ручки и ножки. Она просила его убрать, а ей ответили: «Куда мы его денем?». И вот каково это — пережить такое? Причём это обычное дело: роды в таких случаях обычно стимулируют в той же палате, где лежат все остальные женщины на сохранении. И как угодно эти роды происходят, женщина абсолютно не защищена.
Он был живой. Более того, когда её на каталке везли в палату, ребёнка положили на неё, завернув в пелёночку! Она потом всё рассказывала, что видела, как он шевелился, всё вспоминала его ручки и ножки. Она просила его убрать, а ей ответили: «Куда мы его денем?». И вот каково это — пережить такое? Причём это обычное дело: роды в таких случаях обычно стимулируют в той же палате, где лежат все остальные женщины на сохранении. И как угодно эти роды происходят, женщина абсолютно не защищена.
Жить дальше
После этого опыта я стала переоценивать свою жизнь. Я увидела по-другому свою дочку, она обрела ещё большую ценность в моей жизни, она мне, как оказалось, досталась так легко. Она пришла в мою жизнь через счастье, и не было вообще никаких страданий. Замершая беременность очень отрезвляет. Вот живёшь себе, выдумываешь какие-то проблемы, кажется, что какая-то «депрессия», как-то скучненько, а потом — раз! — жизнь бьёт по голове за это вот «скучненько». Резко понимаешь, что всё же хорошо было и надо учиться ценить то, что имеешь. Нельзя свою жизнь обесценивать.
Чтобы переключиться, я ударилась в йогу и здоровое питание. Мне очень помогала поддержка мужа и дочки. Я знаю, некоторые женщины начинают увлекаться чем-то новым, мутят какие-то проекты. Это правильно. Нужно двигаться вперёд, нужно продолжать жить. И ещё я уверена, что очень важно в себе это проработать, не гнать мысли нехорошие, не делать вид, что ничего не было.
Через недели три после чистки я попала на тренинг про наслаждение, там был такой посыл: всё вокруг прекрасно, давайте учиться наслаждаться каждым мгновением жизни. Одним из заданий было написать пять черт своего характера, которыми гордишься. Некоторые женщины спрашивали: «А почему только пять, а можно семь или десять?». Я же не могла написать ни одной. Я была уничтожена. Я вдруг поняла, что очень сильно виню себя в том, что случилось. Я разрыдалась и сказала, что я ужасная мать, потому что не смогла дать жизнь второму ребёнку.
И тогда я поняла, что нужно идти к психологу. Правда, дошла я до него лишь через несколько месяцев. А до этого пыталась справляться сама, проводила время с дочкой, много каталась на велосипеде, бывала на природе, но и там понимала, что те пейзажи, которые раньше вызывали во мне столько радости, теперь совсем другие. Что я уже иначе всё вижу. Я пыталась расслабиться, плавать, но опять же это было скорее какой-то обязаловкой, я себя просто заставляла, внутри постоянно был зажим, мешающий радоваться чему-то. Но вода всё равно мне очень помогла.
С психологом я работала уже, скорее, над отношениями с родителями, хотя это имеет чёткую связь с собственным материнством: обида на мать — это обида и на свою матку в каком-то смысле. И через какое-то время я снова забеременела. Не так быстро, как мне хотелось. Я пыталась забеременеть сразу после замершей беременности, чтобы скорее заполнить пустоту, забыть, что это со мной случилось. Это было неправильно. Я рада, что несколько месяцев были даны мне на то, чтобы пережить и осознать этот опыт. Конечно, такие вещи оставляют шрамы в душе, но ничего не поделаешь — это уже часть моей жизни, моей биографии. Важно вписать этот опыт в свою жизнь, но при этом постараться отпустить его.
Сохранить любой ценой: причины прерывания беременности
По данным Википедии, самопроизвольным абортом заканчиваются 15-20 % клинически установленных случаев беременности. Эти цифры являются нижней оценочной границей, так как во многих случаях выкидыш происходит на ранних стадиях — до того, как женщина поймет, что она забеременела. Ведь часто клинические признаки выкидыша ошибочно принимают за обильные месячные или за их задержку.
Каковы причины прерывания беременности на разных сроках? Как подготовиться к беременности после неудачного опыта, завершившегося выкидышем? На эти вопросы ответил врач акушер-гинеколог высшей категории МЦ «Bullfinch» АЛЕКСАНДР ГИЛЬ.
— Александр Вадимович, большинство выкидышей случается в начале беременности, и многие женщины недоумевают: отчего это могло произойти?
— Главная причина выкидышей на сроке до 6 недель — это естественный отбор. Идет закладка беременности с врожденными пороками эмбриона, который уже не жизнеспособен — таким образом, осуществляется естественный отбор, в который мы не можем вмешаться.
Вы никогда не узнаете точную причину выкидыша на этом сроке, даже если после абразии (выскабливания слизистой оболочки матки), содержимое отправят на исследование. Как правило, приходит ответ: «беременность на малом сроке» и больше ничего.
Есть еще одна причина прерывания беременности, особенно если она не первая, — резус-конфликт (когда у женщины кровь резус-отрицательная, а мужчины — резус-положительная). Но в нашей стране применяется эффективная профилактика резус-конфликта, так что неприятностей можно избежать на этапе планирования беременности.
В структуре раннего прерывания беременности никто не исключает инфекции и проблемы, связанные с гормонами. На сроке 6-8 недель перспективные беременности часто прерываются в связи с нехваткой гормонов. При нормальной беременности у женщины в одном из яичников есть так называемое желтое тело, которое вырабатывает эндогенный прогестерон.
К сожалению, функционирование желтого тела заканчивается примерно к 7 неделям беременности, и если изначально не хватало эндогенного прогестерона, беременность перестает развиваться: происходит отслойка плодного яйца и наступает так называемая замершая беременность.
В некоторых случаях при отслойке плодного яйца, беременность можно сохранить, главное: обратиться вовремя к специалисту. Если по результатам УЗИ-исследования врач видит, что эмбрион ещё живой, беременным женщинам назначают экзогенный прогестерон в таблетках или в свечах. Также существует этот гормон в виде инъекций, — используется, чтобы быстрее насытить организм и предотвратить выкидыш.
— Согласитесь, когда женщина забеременела, она не может подозревать, что у неё в организме не хватает прогестерона. Что должно её насторожить? Какие признаки на это указывают?
Что должно её насторожить? Какие признаки на это указывают?
— Любые выделения от скудных тёмно-коричневых до более обильных кровянистых — плохой признак. Стоит, не медля, обратиться к гинекологу.
При появлении мажущих кровянистых выделений показано ультразвуковое исследование, анализ крови на прогестерон.
Хочу сказать, что нехватка прогестерона может быть причиной выкидыша до 15 недель. В 15-16 недель окончательно формируется плацента, которая будет выделять (продуцировать) этот гормон.
— Александр Вадимович, а какие проблемы могут возникнуть с плацентой во время беременности?
— На ранних сроках хорион (несформировавшаяся плацента) может перекрывать внутренний зев, может быть краевое его расположение — это большой риск прерывания беременности. В таком случае женщину кладут в больницу и наблюдают до 16 недель — к этому сроку хорион, как правило, поднимается. Но остается процент беременных, у которых плацента перекрывает зев матки — это называется «центральное расположение плаценты». Для сохранения беременности такие женщины, как правило, все время должны находиться в клинике и под наблюдением.
— Какова тактика лечения инфекций, появившихся на фоне беременности?
— Инфекции могут появиться даже у тех женщин, которые до беременности тщательно обследовались. Нередко такая проблема возникает из-за кровянистых выделений — это благоприятная среда для развития инфекций.
Эктопия (эрозия) шейки матки — это тоже инфекция, которая является явной угрозой для беременности. Поэтому так важно перед зачатием пройти кольпоскопию и пролечиться от эктопии, если её обнаружат.
Инфекция восходящим путём может проникать внутриутробно и негативным образом отражаться на здоровье плода. Есть такое осложнение, как внутриутробная пневмония плода, которая лечится очень плохо и занимает большой процент в структуре младенческой смертности.
И мы лечим инфекции по возможности любым способом, который прописан в протоколе. Есть такая тактика, которая заключается в приёме антибиотиков. Бояться их не нужно, так как врач назначит только разрешенные для беременных лекарства. Иногда приходится использовать те препараты, польза от которых больше, чем риск появления побочных реакций.
Бояться их не нужно, так как врач назначит только разрешенные для беременных лекарства. Иногда приходится использовать те препараты, польза от которых больше, чем риск появления побочных реакций.
— Какие угрозы могут повлиять на беременность в середине срока?
— Среди многих причин, которые приводят к самопроизвольным выкидышам — истмико-цервикальная недостаточность. Это состояние, при котором перешеек и шейка матки не справляются с возрастающей нагрузкой (растущий плод, околоплодные воды), начинают раскрываться — и ребенок рождается преждевременно.
Есть показания для профилактики этого состояния — наложение кругового подслизистого шва на шейку матки. Самый лучший срок — 16-17 недель. Можно сделать данную процедуру и после 20 недель, но эффект будет меньше.
В середине беременности у женщины может произойти отслойка плаценты. В части случаев беременность можно сохранить при помощи препаратов, влияющих на свёртываемость крови. Но нередко врачи вынуждены прибегать к операции малое кесарево сечение. Как правило, роды до 22 недель заканчиваются гибелью плода, и здесь уже идет речь о спасении жизни матери.
Я призываю женщин в положении воздержаться от перелётов на самолете. В моей врачебной практике было несколько случаев, когда отслойка плаценты у пациенток случилась во время полета. Кто вам окажет квалифицированную помощь в таком случае? Советую не рисковать.
В Беларуси, как и в других европейских странах, роды начинаются со срока 22 недель, но они считаются преждевременными. Врачи делают всё возможное, чтобы любыми способами сохранить перспективную беременность. Главное, всегда быть под наблюдением у специалиста и соблюдать все его рекомендации.
— Александр Вадимович, самовольное прерывание желаемой беременности — всегда большая психологическая травма для женщины. Пережить такое повторно никому не хочется. Каковы особенности подготовки к следующей беременности после выкидыша?
— Прежде, чем задумываться о повторной беременности, женщинам, которые испытывают душевные муки, целесообразно пройти курс психотерапии. Это очень важно, потому как проблемы психического характера могут быть очень серьезными, особенно у женщин после неудачного экстракорпорального оплодотворения (ЭКО).
Это очень важно, потому как проблемы психического характера могут быть очень серьезными, особенно у женщин после неудачного экстракорпорального оплодотворения (ЭКО).
Главное правило: не беременеть после выкидыша 6 месяцев. Предохраняться в это время лучше всего оральными контрацептивами, которые назначит врач. Это нужно для того, чтобы восстановить нормальную детородную функцию.
Набор обследований для женщин, у которых был выкидыш, назначается индивидуально. Но общие рекомендации такие:
1. Диагностика инфекций, передающихся половым путем: микоплазмоз, уреаплазмоз, хламидиоз, вирус простого герпеса, папилломавирус человека (ВПЧ).
Также нужно обследоваться на те инфекции, которые были возможной причиной выкидыша при предыдущей беременности.
2. Анализ на половые гормоны — если назначит врач.
3. Гормоны щитовидной железы (ТТГ, Т4 свободный, АТПО), УЗИ щитовидной железы, консультация эндокринолога.
4. По необходимости, консультация терапевта и других специалистов, анализ крови на сахар, на сифилис, ВИЧ.
5. УЗИ брюшной полости и почек. При беременности многие хронические заболевания обостряются, в т.ч. и заболевания почек. Нужно пролечиться до зачатия.
6. Кольпоскопия (осмотр шейки матки под микроскопом).
7. Анализ спермограммы партнера.
Обследование у врача-генетика показано, если при планировании беременности женщине 36 лет, а мужчине 45 лет и выше. Также данного доктора нужно посетить паре, у которой были подряд две неразвивающиеся беременности на раннем сроке.
— Когда женщина забеременела после выкидыша, должна ли она более тщательно наблюдаться у врача?
— Конечно, ведь эта женщина уже входит в группу риска по какой-то определенной группе (невынашивание, инфицирование, преждевременная отслойка и т.д.).
Врачи рекомендуют в такой ситуации женщинам вести более размеренный и спокойный образ жизни, т.е. беречься. Важно оградить беременную от переживаний, не давать ей впечатляться «страшилками» по поводу беременности. Надо четко настроиться, что в этот раз всё будет хорошо.
Надо четко настроиться, что в этот раз всё будет хорошо.
Еще один совет из практики. Многие женщины, едва забеременев, спешат подтвердить это на УЗИ. Конечно, нет прямых доказательств того, что подобное исследование приносит вред плоду, однако нет и обратных доказательств, что оно абсолютно безвредно. Раз вы так желаете эту беременность, рисковать не стоит и грамотный доктор обязательно предостережет женщину от того, чтобы делать УЗИ на раннем сроке без особых к тому показаний.
Определить беременность и её перспективность можно при помощи анализа крови на ХГЧ (хорионический гонадотропин человека), а проще — гормон беременности. Это абсолютно безвредно для беременности. Целесообразно сдать кровь в начале задержки, через неделю — ещё раз. Если прибавка по ХГЧ нормальная, значит, беременность перспективная, не внематочная — и показаний к УЗИ нет.
Первый раз на УЗИ-диагностику женщина должна прийти на сроке беременности — 11-12 недель.
Источник: infodoktor.by
Интервью давал врач акушер-гинеколог высшей гкатегории/врач УЗИ МЦ «Bullfinch» Гиль Александр Вадимович
Другие статьи по этой теме
20 Июля 2020 Стоматология
Как сохранить здоровье зубов? Советы по уходу за зубамиКрасивая улыбка располагает окружающих. Кривые и потемневшие зубы, напротив — провоцируют отвращение и неприязнь. Однако в отношении зубов важна не только эстетическая сторона вопроса. Подорванное здоровье ротовой полости вредит всему организму. Чтобы избежать неприятных последствий, необходима регулярная гигиена.
20 Июля 2020 Гинекология
Заболевания МВС у пациентов пожилого возраста Старение населения — одна из глобальных проблем. Увеличение продолжительности жизни и снижение рождаемости так или иначе приводит к старению наций. В этой связи возникают вопросы, касающиеся повышения качества жизни пожилых и людей старческого возраста.
Увеличение продолжительности жизни и снижение рождаемости так или иначе приводит к старению наций. В этой связи возникают вопросы, касающиеся повышения качества жизни пожилых и людей старческого возраста.
8 Июня 2020 Гинекология
5 фактов о физической активности, которые помогут Вам начать заниматьсяГиподинамия — проблема XXI века. От недостатка активности страдают и взрослые, и дети. Современный образ жизни, популярность интернета и распространенность дистанционных технологий приводят к ежегодному снижению физической активности у людей по всему миру. Уже давно доказано, что гиподинамия — фактор риска для развития многих заболеваний. Низкая активность провоцирует психические нарушения, онкологические заболевания, снижает качество и продолжительность жизни!
Реабилитация после замершей беременности Текст научной статьи по специальности «Клиническая медицина»
A UNIVERSUM:
ZYY\ МЕДИЦИНА И ФАРМАКОЛОГИЯ
РЕАБИЛИТАЦИЯ ПОСЛЕ ЗАМЕРШЕЙ БЕРЕМЕННОСТИ
Аманова Асель Мырзакимовна
врач — акушер-гинеколог Иссыкульской областной объединенной больницы,
722200, Кыргызстан, г. Каракол, ул. Кутманалиева, 2
E-mail: amanova85@mail. ru
REHABILITATION AFTER MISSED ABORTION
Asel Amanova
Obstetrics and Gynecology Doctor of Issyk Kul Regional Combined Hospital,
722200, Kyrgyzstan, Karakol, Kutmanaliev str. , 2
, 2
АННОТАЦИЯ
Вопрос о реабилитации женщин с замершей беременностью остается до настоящего времени. Цель нашего исследования — разработать реабилитационные мероприятия после перенесенной замершей беременности. Всем пациенткам в постабортном периоде были проведены реабилитационные мероприятия в амбулаторных условиях и пергравидарная подготовка. Продолжительность курса лечения составляла от 10 дней до 3-6 месяцев. В курс лечения было включено: противовоспалительное лечение, физиотерапевтическое лечение, местное лечение, гормональная терапия.
Объектом исследования явились 70 пациенток с замершей беременностью, которым были проведены реабилитационные мероприятия в постабортном периоде. Исследование проходило на базе Кыргызского научного центра репродукции человека за 2014-2015 гг. В ходе исследования было установлено, что возраст всех пациенток варьировал от 20 до 33 лет и средний возраст составил 25,5±2,3 года. Гинекологический анамнез у женщин был отягощен
Аманова А.М. Реабилитация после замершей беременности // Universum: Медицина и фармакология : электрон. научн. журн. 2016. № 3 (25) URL: http://7universum.com/ru/med/archive/item/3001
воспалительными заболеваниями (52,3 %). Акушерский анамнез был отягощен у 12,2 % пациенток. У 70 % женщин беременность протекала с различными осложнениями: угроза прерывания беременности (30 %), ОРВИ с повышением температуры тела (15 %), анемией (30 %), многоводие или маловодие (3 %), гестационный пиелонефрит (12 %). У 44,8 % женщин выявили III—IV степень чистоты у женщин. Анализ посева содержимого из влагалища показал, что инфекционный фактор риска замершей беременности составил 70,4 %.
Прерывание замершей беременности в первом триместре проводилось методом кюретажа полости матки, а медикаментозные методы прерывания во втором триместре.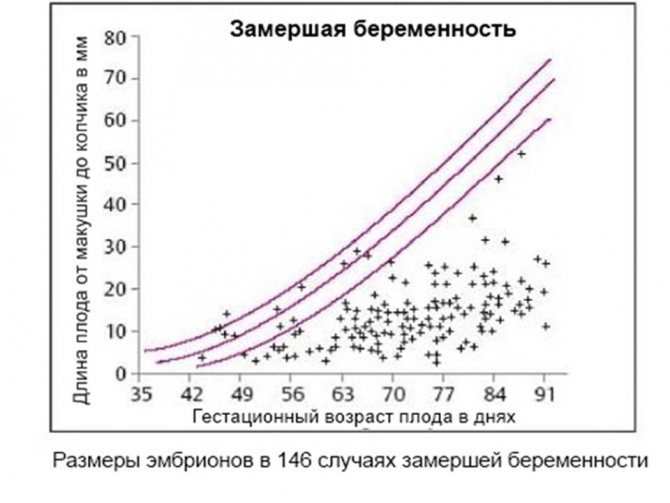 Среднее пребывание в стационаре составило 5,1±3,4 койко-дней.
Среднее пребывание в стационаре составило 5,1±3,4 койко-дней.
Предложенный нами комплекс реабилитационных мероприятий после замершей беременности позволил восстановить репродуктивное здоровье женщин в 70 % случаев.
ABSTRACT
The question of women’s rehabilitation with missed abortion still remains up to date. The aim of our research is to develop rehabilitation activities after undergoing missed abortion. Rehabilitation activities were carried out for all patients in the postabortion period in an outpatient conditions and preconception arrangements. The duration of treatment was from 10 days to 3-6 months. The course of treatment included: anti-inflammatory medication, physical therapy, local treatment, hormone therapy.
The object of the study was 70 patients with non-viable pregnancies for whom rehabilitation activities were carried out in the postabortion period. The study took place on the basis of the Kyrgyz Scientific Centre for Human Reproduction over 2014-2015. During the study it was found that the age of all patients ranged from 20 to 33 years old and the average age was 25.5 ± 2.3 years. Gynecological history of women was burdened with inflammatory diseases (52.3 %). Obstetric history was burdened in 12.2 % of patients. In 70 % of women the pregnancy proceeded with various complications: the threat of termination of pregnancy (30 %), acute
respiratory viral infection with fever (15 %), anemia (30 %), polyhydramnios or oligohydramnios (3 %), gestational pyelonephritis (12 %). III-IV degree of purity was revealed in 44.8 % of women. The analysis of vagina seeding showed that the infectious risk factor was 70.4 % for missed abortion.
Interruption of missed abortion in the first trimester was performed by alvus excochleation, and medical methods of interruption were in the second trimester. Average hospital stay was 5,1 ± 3,4 bed-days.
Average hospital stay was 5,1 ± 3,4 bed-days.
Proposed rehabilitation complex of activities after missed abortion allowed stabilizing reproductive health of women in 70 % of cases.
Ключевые слова: замершая беременность, реабилитация, прегравидарная подготовка.
Keywords: missed abortion; rehabilitation; preconception arrangement.
Введение. Состояние эндометрия, безусловно, играет большую роль в развитии беременности. Нормальный здоровый эндометрий необходим не только для имплантации плодного яйца, но и для вынашивания беременности. Инвазивные вмешательства в матку без реабилитации в послеоперационный период, воспалительные заболевания, урогенитальная инфекция приводят к хроническому эндометриту. При прерывании замершей беременности хирургическим путем (мануальная вакуум-аспирация и кюретаж полости матки) происходит травматизация уже воспаленного эндометрия, что еще сильнее усугубляет его состояние [1; 2]. Между тем возникает необходимость в реабилитации эндометрия после любого вмешательства. Не всегда врачами и самими женщинами проводятся лечебные и реабилитационные мероприятия, возможно, это связано с отсутствием средств для закупки комбинированных оральных контрацептивов, необходимых для женщин в постабортном периоде, с недостаточностью препаратов для медикаментозного прерывания беременности в республике. Тем не менее существует неправильная интерпретация данных ультразвуковой
диагностики после медикаментозного аборта, что влечет за собой лишние дополнительные вмешательства в матку. Развивается порочный круг. Проблема хронического эндометрита стало актуальной в последние годы. По данным многих исследователей, данная патология гистологически была верифицирована в 45-70 % случаев. У 70 % женщин с хроническим эндометритом наблюдалась хроническая урогенитальная инфекция в эндометрии [3, 4]. В настоящее время нет определенных диагностических критериев хронического эндометрита, отсутствуют реабилитационные мероприятия, направленные на улучшение репродуктивной функции женщин с повреждением рецепторного аппарата эндометрия при хроническом эндометрите [6].
Вопрос о реабилитации женщин с замершей беременностью остается до настоящего времени. Реабилитация после замершей беременности заключается в восстановлении эндометрия в постабортном периоде, устранении гормональных нарушений, приеме микродозированных и низкодозированных КОК в течение 6 месяцев, включая прегравидарную подготовку [5].
Цель работы. Разработка реабилитационных мероприятий после перенесенной замершей беременности.
Материал и методы исследования. Объектом исследования явились 70 пациенток с замершей беременностью, которым были проведены реабилитационные мероприятия в постабортном периоде. Исследование проходило на базе Кыргызского научного центра репродукции человека в 2014-2015 гг. В ходе исследования было установлено, что возраст всех пациенток варьировал от 20 до 33 лет и средний возраст составил 25,5±2,3 года.
Гинекологический анамнез у женщин был отягощен воспалительными заболеваниями (52,3 %). Раннюю половую жизнь начали 7,3 %. Медицинские аборты производили 38,5 % женщин. Самопроизвольные выкидыши в анамнезе отмечают 14,3 % женщин. Замершую беременность перенесли ранее 4,1 % пациенток. Настоящая беременность была первой у 20,2 % пациенток.
Акушерский анамнез был отягощен у 12,2 % пациенток. У 70 % женщин беременность протекала с осложнениями: угроза прерывания беременности (30 %), ОРВИ с повышением температуры тела (15 %), анемией (30 %), многоводие или маловодие (3 %), гестационный пиелонефрит (12 %). Резус отрицательная кровь была у 2,6 % женщин.
Воспалительные изменения крови наблюдались только у 6 % женщин. Коагулопатии были обнаружены у женщин с ЗБ, по типу гиперкоагуляции -4 % и по типу гипокоагуляции — у 1,8 % женщин. Признаки острого ДВС-синдрома наблюдали у 0,5 % пациенток.
У женщин обследуемых групп I-II степень чистоты влагалищного мазка выявлена у 55,2 % пациенток, III-IV степень чистоты у 44,8 % женщин. Анализ посева содержимого из влагалища показал, что инфекционный фактор риска ЗБ составил 70,4 %. В 31,5 % случаев определялась условно-патогенная и сапрофитная флора, а также были выявлены грибы рода Саndida albicans, трихомонады, гарднереллы и гонорея.
Ультразвуковые признаки по типу замирания эмбриона отмечены в 89,7 % случаях и по типу анэмбрионии в 10,3 % случаев.
Прерывание замершей беременности в первом триместре проводилось методом кюретажа полости матки, а медикаментозные методы прерывания во втором триместре. Среднее пребывание в стационаре составило 5,1±3,4 койко-дней.
Статистическая обработка проводилась на персональном компьютере с использованием систем программного обеспечения анализа данных: «STATISTICAv. 6.0».
Результаты исследования и их обсуждение
Всем пациенткам в постабортном периоде были проведены реабилитационные мероприятия в амбулаторных условиях и пергравидарная подготовка. Продолжительность курса лечения составляла от 10 дней до 3-6 месяцев. В курс лечения было включено: противовоспалительное лечение, физиотерапевтическое лечение, местное лечение, гормональная терапия.
Противовоспалительное лечение проводилось после результатов микроскопического исследования мазка из влагалища, бактериологического посева на флору и оценки чувствительности к антибиотикам, ПЦР-диагностики. Антибактериальное лечение было назначено в случае наличия Neisseria gonorrhoeae, Triponema pallidum, Chlamydia trachomatis, Mycoplasma hominis, Ureaplasma urealyticum. Среди препаратов назначались: цефтриаксон (1 г) 1 мл 2 раза в/в 5-7 дней, дорамицин (спирамицин 3 млн. МЕ) 1 тб. 2 раза 5 дней, вильпрафен (джозамицин 500 мг) — 3 раза 7-10 дней. Антивирусная терапия проводилась при обнаружении в крови ВПГ и ЦМВ. Среди препаратов пациентками применялся ацикловир (200 мг) 1 тб. 5 раз в день 5-7 дней. Антипротозойная терапия метронидазолом по 2 тб. 2 раза в день № 20 назначалось при обнаружении во влагалищной флоре Trichomonas vaginalis или/и Gardnerella vaginalis. Иммуномодулирующая терапия проводилась вифероном или циклофероном по стандартной схеме в течение 10 дней. Лечение проводилось обоим партнерам.
При идентификации воспалительного типа мазка были назначены вагинальные свечи Вагимилт № 6. Местно применялись тампоны с мазью Вишневского 5 дней. С целью восстановления гормональных нарушений целесообразно проведение патогенетической терапии. Предпочтение отдается низко- и микродозированным комбинированным оральным контрацептивам. Прием контрацептива начинали непосредственно после проведения процедуры и продолжали не менее 6 месяцев. При явлениях гиперандрогении назначался дексаметазон (0,5 мг) по У тб. 1 раз 1 месяц и более в зависимости от уровня тестостерона, верошпирон (спиронолактон 25 мг) по 1 тб. 2 раза в неделю 1 месяц. При гиперпролактинемии пациентки принимали достинекс (каберголин 500 мкг) по 1 тб. 1 раз неделю в течение 1 месяца. При недостаточности лютеиновой фазы применялся дюфастон (дидрогестерон 10 мг) по 1 тб. с 16 по 25 дни менструального цикла. Женщины с нормальным гормональным фоном получали 3-6 месяцев комбинированные оральные контрацептивы:
регулон, джес (20 мкг этинилэстрадиола и 3 мг дроспиренона), линдинет 20, 30 (20 или 30 мкгэтинилэстрадиола и 75 мкггестодена).
При миоме матки было предложено лечение препаратом Эсмия (улипристал 5 мг), консервативная миомэктомия. Некоторым пациенткам производилась коррекция ИЦН.
У женщин с антифосфолипидным синдромом во время следующей беременности назначали до беременности в постабортном периоде, а также в первом триместре при беременности дюфастон (дидрогестерон 10 мг) по 1 тб. 2 раза в день, кардиомагнил (ацетилсалициловая кислота 75 мг, магния гидроксид 15.2 мг) по 1 тб. 1 раз в день вечером до 34 недель беременности.
Некоторым женщинам с хроническим эндометритом назначали дюфастон в дозе 10 мг 2 раза в день с 11-го по 25-й день цикла в течение 3-4 месяцев.
Прегравидарная подготовка после замершей беременности:
• назначение витаминно-минеральных комплексов, прием фолиевой кислоты в дозе 400-800 мкг и йодомарина (калия йодид) 200 мг в сутки на протяжении 2-4 месяцев до планируемого зачатия для профилактики пороков развития плода и осложнений течения планируемой беременности;
• выявление и лечение экстрагенитальных заболеваний;
• оценка состояния микробиоценоза половых путей, при необходимости его коррекция.
• медико-генетическое консультирование;
• избавление от алкогольной, никотиновой, наркотической зависимости.
После проведенного лечения и прегравидарной подготовки
самостоятельными родами закончились в 70 % случаях.
Выводы. Таким образом, для полноценной реабилитации эндометрия после замершей беременности необходима гормональная контрацепция для женщин, заинтересованных в дальнейшем планировании беременности и сохранении детородной функции. Применение комбинированных оральных контрацептивов в течение 6 месяцев является обязательным компонентом восстановительной терапии после хирургического лечения замершей
беременности. Это также необходимо для дальнейшего предохранения от последующей незапланированной беременности.
Предложенный нами комплекс реабилитационных мероприятий после замершей беременности, включающий восстановление менструального цикла, коррекция гормонального фона, лечение хронических воспалительных заболеваний, восстановление микробиоценоза половых путей, позволил восстановить репродуктивное здоровье женщин, и в процессе прегравидарной подготовке последующие беременности закончились родами в 70 % случаях.
Список литературы:
1. Димитрова В.И. Оздоровление женщин после неразвивающейся беременности : дис. … канд. мед. наук. — М., 2006.
2. Доброхотова Ю.Э. Неразвивающаяся беременность: тромбофилические и клинико-иммунологические факторы: руководство [Текст] / Ю.Э. Доброхотова, Э.М. Джобава, Р.И. Озерова. — М.: ГЭОТАР-Медиа, 2010.
3. Неразвивающаяся беременность. Методические рекомендации МАРС (Междисциплинарной ассоциации специалистов репродуктивной медицины) / [авт.-сост. В.Е. Радзинский и др.]. — М.: Редакция журнала StatusPraesens, 2015. — 48 с.
4. Никитина Е.В. Реабилитация после перенесенной неразвивающейся беременности [Текст] / Е.В. Никитина, О.В. Климович, И.Н. Алексеева // Медицинский журнал. — 2011. — № 2. — С. 65-66.
5. Радзинский В.Е. Неразвивающаяся беременность [Текст]/ В.Е. Радзинский, В.И. Димитрова, И.Ю. Майскова. — М.: ГЭОТАР-Медиа, 2009.
6. Юлбарисова Р.Р. Оптимизация ведения пациенток с неразвивающейся беременностью : автореф. дис. .канд. мед. наук. — Уфа, 2014. — 23 с.
References:
1. Dimitrova V.I. Improvement of women after developing pregnancy. Cand. med. sci. diss. Moscow, 2006. 24 p. (In Russian).
2. Dobrokhotova I.E. Non-developing pregnancy: thrombophilia clinical and immunological factors. Moscow, GEOTAR Media Publ., 2010. p. 144. (In Russian).
3. Radzinsky V.E. Non-developing pregnancy.Guidelines MARS (the Multidisciplinary Association for Reproductive Medicine Specialists). Moscow, Status Praesens Publ., 2015.48 p. (In Russian).
4. Nikitina E.V. Rehabilitation after undergoing non-developing pregnancy. Meditsinskii zhurnal [Medical magazine].2011, no. 2.pp. 65-66. (In Russian).
5. Radzinsky V.E. Non-developing pregnancy. Moscow, GEOTAR Media Publ., 2009. 200 p. (In Russian).
6. Yulbarisova R.R. Optimization of conducting patients with non-developing pregnancy. Cand.med. sci. diss. abstr.Ufa, 2014.23 p. (In Russian).
Боли в животе и замершая беременность
Как спасти от смерти ещё не рождённых детей? Как часто в бесплодии виноват мужчина, а не женщина? Можно ли сдавать спермограмму вдвоём? На темы одной из важнейших, интимных сфер семейной жизни мы попросили высказаться врачей Центра мужского и женского здоровья «Медлюкс». С нами известные многим читинцам уролог Андрей Мунгалов, гинеколог Татьяна Ожегова и врач УЗИ Андрей Наджаф-Заде.
Андрей Наджаф-Заде
Неудачная беременность? К сожалению, мы видим, что чаще не получается у тех, кто планирует семью. Почему так? Потому что планируют те, у кого есть проблемы.
Главный бич не только Забайкальского края, но и всей России — это полнейшая безответственность будущих матерей. В реальной жизни проблемы выкидыша, замершей беременности, анэмбрионии часто выглядят так. Планируемых, необходимых исследований до беременности и на малых сроках не было сделано. И женщина приходит к доктору с жалобами на боли в животе, которые продолжаются 10 недель. После исследования мы видим замершую беременность.
Есть такое понятие — прегравидарная подготовка. В мире принято, что она начинается за 6-9 месяцев до планируемой беременности. В нашей стране к беременности готовиться не принято, женщины приходят к врачу уже с фактом беременности.
Мы понимаем, что сейчас, разом это не изменить. Но если женщины начнут обследоваться хотя бы раз в год, ситуация станет намного лучше. Проблемы матки, маточных труб выявить не так уж и сложно. Уже найденную проблему поможет решить гинеколог. Но чтобы выявлять и решать их, нам нужно решить проблему в головах.
Татьяна Ожегова
Наши женщины начинают планировать беременность только после того, как в их жизни уже случилась неудача. Но ведь этих неудач можно было избежать. Причины прерывания беременности на маленьком сроке в большинстве случаев одни и те же: инфекция, сопутствующая женская патология, проблемы мужского здоровья — когда оплодотворение происходит некачественным генетическим материалом. Всё это можно выявить и вылечить заранее.
Ещё мы сталкиваемся с пороками развития в течение беременности, которые связаны с недостатком фолиевой кислоты. Проблема в том, что такие пороки формируются на очень маленьком сроке беременности.
Нервная трубка закрывается на 28-30-й день от начала развития беременности — когда большинство женщин даже не знают, что они беременны и не принимают фолиевую кислоту. Они будут принимать её позже, когда закладка нервной трубки уже прошла, и толку от этого уже будет мало. Поэтому начинать принимать её нужно не на третьем месяце, а за три месяца до планируемой беременности. То есть, всё надо делать вовремя. Для этого и нужна прегравидарная подготовка.
Замершую беременность зачастую можно избежать, если перед планированием мужчина сдаст спермограмму. Один не затратный, не болезненный анализ.
Андрей Мунгалов
У нас в клинике есть превосходное помещение для сдачи спермограммы, и никто не запрещает приходить туда вдвоём.
Проблема в том, что мужчины не знают не только об этом, но и вообще о возможности и ценности этого анализа. Женщинам, которые приходят к нам с замершей беременностью, мы в 100% случаев рекомендуем приводить мужей на спермограмму. Примерно в 60% случаев у мужчин выявляется патология. Кстати, и по мировой статистике примерно 60% бесплодных браков бесплодны по мужскому фактору. Это у гинекологов есть термин «прегравидарная подготовка». А у мужчин вообще ничего в этом смысле нет.
Люди ведь чаще всего вступают в брак для того, чтобы завести детей. И хотят, чтобы дети были здоровыми, умными, красивыми, перспективными. Но забывают о простом — дети всегда будут делать так же, как делают их родители. Воспитать можно только личным примером. Воспитать здорового человека можно только будучи здоровым самому. Откровенно говоря, генетические заболевания и аномалии встречаются нам крайне редко.
Чаще всего нарушение фертильности у мужчины связано с образом его жизни. Неправильное питание, недостаток физической нагрузки, дефицит сна — вот основная триада, которая ухудшает спермограмму. Нужно ложиться спать в 10 вечера, питаться в достаточном количестве медленными углеводами и белками, а также иметь достаточное количество физической нагрузки. В подавляющем большинстве случаев такой подход даёт восстановление всех функций, причём в любом возрасте.
Андрей Наджаф-Заде
Мы можем долго рассуждать о том, что люди не хотят или не могут. Но в большинстве случаев всё сводится к тому, что люди не хотят тратить своё время и деньги. Потратить 5 тысяч в кафе можно легко. А потратить те же или даже меньшие деньги на то, чтобы иметь здоровых детей — это дорого. В этом главная причина непопулярности прегравидарной подготовки у наших людей. Они не понимают, что это не трата, а инвестиция. У нас ещё нет культуры подготовки к беременности.
Татьяна Ожегова
Хотя, в последнее время у нас стало появляться всё больше пациентов, которые задумываются заранее. Есть люди, которые регулярно, без напоминаний приходят на профилактический осмотр, хотя их ничего не беспокоит.
И если уж мы заговорили о деньгах, то регулярное профилактическое наблюдение у доктора в финансовом выражении намного дешевле, чем героическое решение проблем, вошедших в критическую фазу. Если тратить всего один час в год на обследование здоровья в клинике, многих таких проблем можно избежать.
Не зря же федеральное Министерство здравоохранения обратило на это внимание.
Андрей Мунгалов
Давно уже известно, что медицина, которая работает от профилактики, во много раз дешевле и эффективнее медицины, работающей от лечения.
Но сегодня мы занимаемся преимущественно не профилактикой. Вообще, наш центр предоставляет полный цикл медицинских услуг относительно планирования ребёнка — от налаживания сперматозоида и яйцеклетки и до родов. Главная конечная ценность нашей клиники — это здоровье супружеской пары в плане сексуальных отношений и рождения здоровых детей.
Татьяна Ожегова
Мы занимаемся вопросами подготовки семейных пар к беременности, диагностикой причин, по которым беременность не наступает, лечением этих заболеваний, вопросами планирования и вынашивания беременности, наблюдением в послеродовом периоде и вообще всей широтой вопросов, которые связаны со здоровьем мужчины и женщины.
Более всего сегодня востребовано и популярно, пожалуй, наблюдение во время беременности. Когда-то наблюдаться можно было только в женских консультациях. Мы предоставляем те же услуги, но в более комфортных условиях.
Мы не ограничены ни во времени, ни в частоте приёмов, у нас нет очередей и сложной процедуры записи на приём, мы работаем без выходных и до позднего вечера. Весь объём обследований мы проводим здесь, в центре, то есть, женщине не нужно бегать по разным поликлиникам и лабораториям. Мы полностью подготовим женщину к роддому как по здоровью, так и по документам.
Вообще, наши возможности очень широки. Но, возвращаясь к теме нашей беседы, нам не хватает одного очень важного фактора — ответственности тех, кому предстоит стать родителями.
Записаться на консультацию уролога, гинеколога, а также на любые исследования, связанные с планированием семьи, можно по телефону 200-300.
МедЛюкс, ул. Красной Звезды, 58 (ТД «Царский»)
ООО «Орион». Лицензия на медицинскую деятельность ЛО-75-01-001475 от 11 декабря 2018 года.
Комментарии модерирует рекламодатель.
Берегите здоровье смолоду. Врач-гинеколог о замершей беременности и абортах | Медицина | ЗДОРОВЬЕ
Тернистый путь в профессию
Алексей Мурат, «АиФ в Туле»: Наталья Владимировна, как вы стали врачом?
Фото: АиФНаталья Гусева: В семье у меня не было медиков. На семейном совете решили, коль врачей у нас раньше не было, пусть им стану я.
В детстве, отрочестве представление о профессии всегда несколько иллюзорное. Казалось, что врач, это кто-то такой не вполне земной, в белом халате со стетоскопом на шее, несущий благо людям. Жизнь потом такое восприятие корректирует.
Для меня путь в профессию был тернистым. Когда в профессии есть какая-то преемственность из поколения в поколение, тогда легче. Моё врачебное становление оказалось сложноватым: ломались стереотипы. Потом понравилось.
— Почему выбрали именно эту специализацию?
— Мне, наверное, больше нравилось акушерство: это что-то необыкновенное, когда рядом с тобой рождается новая жизнь. Очень позитивное действо, но сложилось так, что я занялась гинекологической проблематикой. Оказалось, — это моё.
Гусева Наталья Владимировна. Родилась 25 августа 1963 года. Окончила Первый Московский медицинский институт имени Сеченова по специальности «Лечебное дело» с отличием, интернатуру по специальности «Акушерство и гинекология». Замужем. Муж-анестезиолог. Двое детей – сын и дочь. Работает врачом-ординатором в гинекологическом отделении Ваныкинской больницы. Врач высшей квалификационной категории.Болезни молодеют
— Как изменилась картина за последние тридцать лет? Молодеют ли женские болезни? Женщины, как известно, всё чаще откладывают рождение детей до более зрелого возраста…
— Люди болели, болеют и будут болеть. Но профиль заболеваемости, наверное, поменялся, и, на мой взгляд, сегодня всё-таки очень много нездоровой молодёжи. Действительно, болезни молодеют. Это большая проблема. Возможно, восприятие жизни у молодых поменялось. Может быть, дело в социальной, в том числе сексуальной агрессии. И она сравнительно рано начинается, захватывая подростков с 14-ти, 15-ти лет. Раньше юноши и девушки вступали в половую жизнь несколько позднее и более осознанно, а сейчас желание «попробовать» провоцируется, подстёгивается средствами массовой информации, интернетом.
— Что делать?
— Нужна просветительская работа в школах. Надо объяснять, предупреждать, что ранний секс влечёт определённые проблемы, в том числе инфекции и каскад гинекологических заболеваний. А в более зрелом возрасте они могут аукнуться проблемами с беременностью.
Сегодня очень много заболеваний ассоциированных с вирусной патологией шейки матки у молодых девушек. Печально, когда в 18-19-20 лет из-за инфицирования папилломавирусом человека идут достаточно серьёзные изменения в шейке, негативно влияющие на репродуктивную функцию. А вот потом наступает осмысление. Девочки хотят стать мамами, а бороться с этими проблемами очень сложно. Правда, в настоящее время против вируса появилась вакцина, что даёт основания прогнозировать снижение заболеваемости раком шейки матки.
Кроме того, как сейчас считают многие специалисты, поменялся фенотип женщины. Молодые женщины ведут активную социальную жизнь, наравне с мужчинами взаимодействуют в социальном пласте, и это тоже опосредованно отражается на состоянии гормонального фона и репродуктивном здоровье.
— Негативно отражается?
— Безусловно. Посмотрите: сегодня эталон женщины – это кукла Барби, то есть такое несколько андрогенное, не вполне женственное существо. А у такого женского типажа всегда были проблемы с деторождением. Правительство уже бьёт тревогу: снижается рождаемости, стареет население, снижается фертильность, то есть способность отставлять потомство.
А потом ещё возникает проблема вынашиваемости. Замершие беременности – эпидемия XXI века. А всё почему – от заражения половыми инфекциями в молодом или даже юном возрасте. Ведь воспалительные процессы переходят в хроническую форму…
Экологические факторы тоже не сбросишь со счетов, в ранний период развития плода они могут вызвать мутации и нарушения развития плода. Так что профиль заболеваемости поменялся. Поэтому одной из наиболее острых проблем я бы назвала как раз замершие беременности.
Абортов стало меньше
— Есть ещё одна проблема, отношение к которой у государства в разное время менялось. Это аборты. На заре советской власти они были легализованы, за несколько лет до войны, когда 2/3 беременностей искусственно прерывались, такие операции фактически запретили. А для многих позднесоветских женщин аборт был чуть ли не единственным средством «контрацепции»…
— Сейчас есть медикаменты для прерывания беременности на ранних сроках. Отчасти это, наверное, снизило заболеваемость. Возможности забеременеть, выносить и родить, тоже стали более благоприятными. Но вообще-то сейчас на фоне тенденции к снижению рождаемости, и ухудшения детородной функции у женщин, снижается и количество абортов как таковых.
Конечно, есть и медикаментозное прерывание, о котором я уже сказала, в том числе в коммерческом сегменте. Но, в любом случае, прерывание беременности – это плохо. Это и нарушение регуляции, и гормональный дисбаланс, который за этим следует.
И законодательно сейчас всё жестче: две недели женщине даётся на осмысление, им нужно подписать массу документов. То есть государство пытается эти процессы регулировать, хотя делать это сложно, поскольку рождение детей – это всё-таки, в первую очередь, социальный аспект, семьи вынуждены учитывать свои материальные возможности. Но сейчас наблюдается тенденция, когда у многих моих пациенток, моих знакомых уже и по трое детей есть.
Агрессивные технологии
— Современные репродуктивные технологии – насколько они эффективны? Могут ли они стать настолько массовыми, чтобы активно способствовать решению демографических проблем?
— Как врач гинеколог я неоднозначно отношусь к ним. Это всё-таки не совсем физиология, когда эмбрион зачинается внеутробно и только потом подсаживается в матку. Не спорю, в ряде ситуаций в силу анатомических причин иначе просто невозможно. А формы бесплодия, на мой взгляд, должны всё-таки корректироваться, подвергаться лечению, чтобы женщина естественным образом смогла зачать ребёнка. Это благоприятнее и по конечному репродуктивному исходу, и для организма женщины.
Вспомогательные репродуктивные технологии (ВТР), в том числе экстракорпоральное оплодотворение – это всё-таки достаточно агрессивно. Но обобщить их практику и сделать выводы пока сложно, прошло мало времени с момента начала их широкого применения. Да, есть пары, у которых нет детей, и ВРТ для них – последняя надежда. А ребёнок – это счастье, его рождение – новые перспективы, и семейные, и социальные, оно открывает новые горизонты. Это, конечно, хорошо, но риск определённых проблем со здоровьем у мамы всё-таки есть. А если это процедура проводится в коммерческом сегменте, конечно, вам будут озвучивать, прежде всего, положительные стороны этих технологий.
Профилактика – обязательно
— Ещё один пласт проблем, связанных с женским здоровьем, это новообразования, прогрессирующие с возрастом. Какая здесь тенденция? И, может быть, что-то посоветуете женщинам, как избежать беды или вовремя её заметить и предотвратить?
— В отличие от европейских стран, государственная профилактическая медицина, наверное, у нас не имеет таких широких масштабов. Возможно, страховые компании обеспечивают там доступ к диагностическим исследованиям. Хотя, недавно приезжала ко мне пациентка из Голландии, так вот, там не делают исследования на онкомаркеры.
Заболеваемость онкопатологиями во всём мире растёт, а первое место занимает молочная железа.
— А наша диспансеризация?
— Всё зависит от того, сколько средств работодатель направляет на эту процедуру. Не всегда организация может себе позволить стопроцентно эффективный профосмотр, и люди сами должны позаботиться о себе. Нужно раз в год посещать гинеколога и проводить цитологический контроль один раз в три года – во избежание риска развития рака шейки матки.
К сожалению, заболеваемость онкопатологиями во всём мире растёт, а первое место занимает молочная железа. Так что после 35-ти лет каждый год женщина должна делать УЗИ, а после 40 лет раз в два года обязательна маммография. Если в рамках профосмотра эта процедура не предусмотрена, женщина по собственной инициативе сделать её. О подростковой профилактике я уже сказала, это больше санпросветработа по пропаганде здорового образа жизни.
— Как сказывается на ситуация с женским здоровьем коммерциализация здравоохранения?
— Наша Ваныкинская больница работает по стандартам «Красного Креста», и у нас этих проблем нет, везут всех, мы не отказываем никогда и никому. О высокотехнологичной помощи мне судить сложнее, но, скажем, у нас в отделении лапароскопические операции проводятся, и абсолютно бесплатно. Ну, а коммерциализация – это вообще примета нашего времени, ничего здесь не сделаешь. Важно, чтобы в сегменте негосударственной медицины превалировало профессиональное начало, а не меркантильность.
Свёртываемость крови и беременность — диагностика и лечение в СПб, цена
Когда мы в быту говорим о свертывании крови, мы чаще всего обсуждаем проблемы гемостаза. Гемостаз – это сложная биологическая система, которая поддерживает жидкое состояние крови в организме в норме и остановку кровотечения при повреждении целостности сосудов. Проще говоря, организм настроен на то, чтобы не потерять ни капли крови.
Существуют два механизма гемостаза:
- 1. Сосудисто-тромбоцитарный (первичный).
- 2. Коагуляционный гемостаз (вторичный, свертывание крови). От латинского коагуляцио – свертывание, сгущение.
Нарушения сосудисто-тромбоцитарного гемостаза
Нарушения в этом звене гемостаза чаще всего проявляются повышенной кровоточивостью, наклонностью к образованию гематом (синяков) при самом незначительном контакте или вообще спонтанно, без видимой причины. В некоторых ситуациях, наоборот появляется наклонность к избыточно легкому тромбообразованию.
Существуют факторы, стимулирующие образование первичного тромба, и нарушающие его. К стимуляторам относится воспалительный процесс, потому что при воспалении повышается содержание биологически активных веществ в крови. Можно сказать, что есть готовность к формированию тромба, дело только за местным повреждением сосуда. Поэтому при тяжелых инфекционных болезнях может произойти закупорка сосудов. Повышена готовность к тромбообразованию при беременности, а так же при некоторых наследственных болезнях (тромбофилия). Из продуктов питания повышают активность тромбоцитов столовый уксус (маринады), кофе.
Нарушается процесс образования первичного тромба при снижении количества тромбоцитов (тромбоцитопения) и при качественной неполноценности тромбоцитов (тромбоцитопатия). Тромбоцитопатия может возникнуть при приеме некоторых лекарств. В первую очередь это противовоспалительные препараты: аспирин, анальгин, бруфен, некоторые антибиотики. Тромбоцитопатия развивается также при болезнях почек. Специи, крепкий алкоголь также могут снижать полноценность тромбоцитов.
Свёртывающая система крови – это фактически несколько взаимосвязанных реакций, протекающих в виде каскада, или цепной реакции. На каждой стадии этого процесса происходит активация профермента (неактивной формы фермента). Тринадцать таких белков (факторы свёртывания крови) составляют систему свёртывания. Их принято обозначать римскими цифрами от I до XIII.
Нарушения в системе коагуляции
Уменьшение содержания или активности факторов свёртывания может сопровождаться повышенной кровоточивостью (например гемофилия А, гемофилия B, болезнь Виллебранда). Избыточная активация коагуляционного гемостаза, (например, Лейденская мутация фактора V) приводит к развитию тромбозов (тромбофилии).
Гемостаз и беременность
Среди всех причин невынашивания беременности на втором месте по частоте стоят проблемы в системе гемостаза. На втором после акушерско-гинекологических причин. В чем же дело?
В ходе беременности организм будущей мамы готовится к родам. Готовится и система гемостаза, чтобы максимально сократить кровопотерю в родах. Гемостаз активируются прогрессивно вместе с увеличением срока беременности. Если гемостаз женщины изначально повышенно активен, то в ходе беременности могут образоваться микротромбы в сосудах матки или плаценты, что приводит к выкидышу, либо к замершей беременности.
При каких состояниях это может произойти?
-
1. При наследственной тромбофилии, чаще при нарушении обмена фолиевой кислоты и ее соединений (фолатов), когда в крови повышается количество гомоцистеина. Причинами повышения уровня гомоцистеина могут быть недостаток в рационе фолиевой кислоты и витамина В12, болезни щитовидной железы, почек. Он также может повышаться у курильщиков, любителей кофе и на фоне приема таких медикаментов, как теофиллин (кстати, родственник кофеина), никотиновая кислота. Гомоцистеин повреждает эндотелий (внутренний слой) сосудов, а эти повреждения запускают тромбообразование.
-
2. При антифосфолипидном синдроме (АФС) – так называют аутоиммунное заболевание, при котором вырабатываются антитела к своим собственным факторам свертывания. В результате также спонтанно образуются тромбы в сосудах.
Профилактика нарушений свертываемости при беременности
Для того, чтобы избежать осложнений беременности, у всех беременных необходимо проводить лабораторное исследование – клинический анализ крови, коагулограмму (параметры свертывания крови), определение уровня гомоцистеина.
Женщины, у которых ранее были выкидыши или замершая беременность, а также беременные в результате ЭКО, относятся к группе риска по развитию нарушений в системе гемостаза. Для пациентов из группы риска рекомендуется проводить полное исследование системы гемостаза, кровь на антифосфолипидные антитела. В случае ЭКО (экстракорпорального оплодотворения) контроль параметров свертывания крови необходимо выполнять в течение всей беременности. В соответствии с рекомендациями комитета экспертов ВОЗ (всемирной организации здравоохранения) контроль коагулограммы и D-димера необходимо выполнять не реже, чем 1 раз в 2 недели. Коррекцию подобных нарушений проводят совместно гинеколог и гематолог.
В идеальном случае полное обследование целесообразно выполнять не после наступления беременности, а на стадии планирования семьи.
В Клинике высоких медицинских технологий им. Н. И. Пирогова налажена и действует система диагностики и лечения пациентов с проблемами в системе гемостаза. Лабораторная диагностика, включая генетические исследования, позволяет выявить причины нарушений. Лечение подобных пациентов на стадии планирования семьи и ведение их во время беременности (как физиологической, так и в результате ЭКО) осуществляют квалифицированные гинекологи совместно с гематологом.
Как избежать второй внематочной беременности
Сообщенная частота трубной или внематочной беременности среди населения в целом составляет 1%. У женщин, перенесших внематочную беременность, риск повторной внематочной беременности обычно составляет от 10% до 15%. Хорошая новость заключается в том, что у большинства женщин, перенесших внематочную беременность, не будет другой. Плохая новость заключается в том, что нет никаких вариантов полностью устранить этот риск, кроме принятия. Все женщины, пытающиеся зачать ребенка, по своей природе подвержены риску внематочной беременности.Даже женщины с отсутствующими или непроходимыми маточными трубами могут испытывать внематочную беременность при ЭКО, если эмбрион имплантируется в участок маточной трубы, находящийся внутри мышцы матки (это называется интерстициальной или роговой беременностью). Частота внематочной беременности после ЭКО обычно составляет от 1% до 2%, что намного ниже, чем 15% риск рецидива при спонтанной беременности.
К счастью, большинство внематочных беременностей легко диагностируются на очень ранних сроках беременности с помощью анализа гормонов крови на бета-хорионический гонадотропин (ХГЧ) в сочетании с трансвагинальным ультразвуковым исследованием.В настоящее время такая беременность редко остается невыявленной, что приводит к разрыву маточных труб, кровотечению или смерти. Большинство внематочных беременностей можно лечить медикаментозно, используя низкие дозы метотрексата (вид химиотерапии, избирательно разрушающей ткани беременных), что позволяет избежать хирургического вмешательства. Эта медикаментозная терапия эффективна от 80% до 95%.
Комментарий Кристин:
У меня была внематочная беременность после курса кломида, который контролировал мой акушер. Я была на 8–9 неделе беременности и подумала, что у меня выкидыш, когда внематочная беременность была подтверждена на моем первом визите к врачу.К сожалению, лечение метотрексатом не помогло, и мне пришлось сделать операцию по удалению правой маточной трубы. После определения того, что моя оставшаяся трубка не была заблокирована посредством HSG, и с советом нашего нового RE, мы решили перейти к ЭКО. Этот вариант дает нам больше шансов забеременеть и избежать еще одной внематочной беременности.
Когда я забеременела с помощью ЭКО, мой реаниматолог согласился на очень раннее ультразвуковое исследование, чтобы убедиться, что беременность наступила в моей матке.Я ценил, что мой RE понял мои опасения по поводу повторной внематочной беременности. Он относился ко мне как к личности, вместо того, чтобы требовать от меня ждать до типичной 7-недельной отметки для проведения УЗИ.
Узнайте больше о нашей практике лечения бесплодия и вариантах внематочного лечения в Dominion Fertility.
10 советов по переносу замороженных эмбрионов во время ЭКО
Для пар, которые испытали неудачные циклы ЭКО, подготовка к переносу замороженных эмбрионов может вызвать неуверенность, беспокойство и страх.Новая жизнь и создание семьи — это мечта, к которой стремятся многие пары, однако плодородие не всегда бывает простым путем.
К счастью, для людей, которые уже прошли один (или несколько) циклов ЭКО и остались замороженные эмбрионы, прошлые попытки переноса эмбрионов или ЭКО могут предоставить много эмбрионов для будущих попыток.
Экстракорпоральное оплодотворение. Перенос замороженных эмбрионов (ЭКО-ФЭТ) на 10% чаще приводит к рождению живого ребенка, чем при переносе свежего эмбриона, что делает замороженные трансплантаты популярным вариантом для специалистов по репродуктологии, врачей и пар, которые потерпели неудачу в своих предыдущих попытках зачатия. .
Перенос замороженных эмбрионов требует подготовки матки, поэтому правильная подготовка важна для увеличения ваших шансов на успешное рождение живого ребенка после ЭКО.
Что такое перенос замороженных эмбрионов?
Проще говоря, перенос замороженных эмбрионов (FET) возможен, потому что предыдущие процессы ЭКО часто приводят к появлению дополнительных пар эмбрионов, которые могут заморозиться для будущих попыток, если начальный цикл ЭКО окажется неудачным.
В день процедуры эмбрионы разморозятся и перенесены в матку женщины через катетер.Поскольку у вас есть замороженные эмбрионы из предыдущего цикла ЭКО, этот процесс обычно менее интенсивен и вызывает стресс, чем первоначальные попытки ЭКО.
Для пациенток 35 лет и младше существует 60% беременностей на перенос эмбриона, тогда как у женщин старше 40 лет частота наступления беременности на перенос эмбриона составляет 20%. Когда вы решите, что пора перенести замороженный эмбрион, важно подготовить матку к имплантации с помощью соответствующих лекарств и поведения.
После разрешения вашего репродуктолога или врача о начале цикла после менструации вы будете принимать различные инъекции и пероральные препараты каждые три дня в течение двух-трех недель для утолщения слизистой оболочки матки.Ваш специалист по бесплодию и врач могут порекомендовать другие лекарства в зависимости от вашего уникального сценария.
Поскольку организм женщины вырабатывает прогестерон во время овуляции, слизистая оболочка эндометрия развивается с оптимальной скоростью для оплодотворения оплодотворенных яйцеклеток. Как и в большинстве случаев вспомогательных репродуктивных технологий (ВРТ), время решает все.
Циклы FET-IVF: гормональная поддержка и естественная
Существует два типа циклов FET-IVF: циклы гормональной поддержки и естественные циклы.
Гормонально поддерживаемые циклы FET более популярны среди пар, потому что эстроген и прогестерон вводятся для имитации цикла тела и утолщения эндометрия. Клиники и лаборатории обычно предпочитают этот цикл FET, потому что день переноса замороженных эмбрионов легко контролировать, а при проблемах с овуляцией доступна гормональная поддержка.
В циклах естественного FET-IVF время переноса замороженных эмбрионов определяется при естественной овуляции. Тем не менее, укол ХГЧ обычно делается для обеспечения овуляции, а прогестерон будет использоваться для поддержки лютеиновой фазы после овуляции и переноса.
Подготовка к переносу замороженных эмбрионов
Ваш цикл FET может вызвать неуверенность и стресс, и вы должны помнить, что находитесь в надежных руках при подготовке и прогнозировании процедуры и результатов. Важно подготовить себя к тому, чего ожидать и как повысить свои шансы на успех, чтобы у вас уже было хорошее начало.
Многие врачи рекомендуют различные лекарства и протоколы перед процедурой, поэтому вы можете находиться в постельном режиме от 1 дня до 2 недель.Что бы ни рекомендовал ваш врач и репродуктолог, вы должны прислушаться к их советам.
При подготовке к переносу замороженных эмбрионов ЭКО воспользуйтесь этими приемами и советами перед процедурой, чтобы увеличить свои шансы на успешный перенос:
Совет 1: Организуйте и принимайте лекарства.
При переносе замороженных эмбрионов вам дадут прогестерон и другие дополнительные лекарства для подготовки матки и других гормональных функций. Убедитесь, что у вас достаточно лекарств и вы понимаете, как их принимать.
Если ваш врач рекомендует постельный режим, рекомендуется переносить все необходимое, особенно лекарства от бесплодия. Постарайтесь спланировать, какие лекарства вы будете принимать каждый день, и убедитесь, что вы можете получить доступ ко всему, что прописали врачи, без серьезных движений. Это также поможет убедиться, что вы не упустили ничего важного перед процедурой, и вы будете уверены, что делаете все необходимое.
Совет 2: поставьте мусорный бак рядом с кроватью.
Перед переносом эмбриона может быть много отходов и упаковки, связанных с лекарствами от бесплодия. Убедитесь, что вы можете легко избавиться от любых необходимых отходов, не вставая и не нарушая постельного режима. Кроме того, наличие места поблизости, где можно выбросить пакеты с лекарствами и другие отходы рядом с вашей кроватью, поможет вам значительно уменьшить беспорядок (и уровень стресса) в ожидании переноса замороженных эмбрионов.
Совет 3. Запаситесь развлечениями.
Любите ли вы читать, смотреть телевизор или слушать музыку, развлечение во время подготовки к процедуре важно по нескольким причинам.Во-первых, это поможет вам отвлечься от потенциально нервного первого опыта для многих женщин, которые еще не перенесли перенос эмбриона. Во-вторых, развлечение во время постельного режима — хорошая возможность проявить любовь к себе и позаботиться о себе.
Мы живем в загруженном обществе, где продвигают суету, но отключение и погружение в то, что вас интересует, может заставить вас почувствовать себя помолодевшим и взволнованным. Вы не можете наполниться из пустой чашки, а самооценка — отличный способ избежать выгорания.
Совет 4: покупайте теплые носки.
Широко распространенный в китайской медицине принцип: «холодная» матка с плохим кровотоком и кровообращением может быть причиной бесплодия. Однако, как говорится, носки, безусловно, не повредит. И в то время как немного спорно, теплые носки давно IVF суеверие многие пациенты следуют.
Часто в день переноса эмбриона рекомендуется надевать обувь без шнуровки с теплыми носками, чтобы сделать процедуру максимально простой. Это убережет вас от мерзости (каламбур;) на протяжении всего процесса переноса эмбриона, а также позаботится о том, чтобы ваше тело было красивым и теплым.
Совет 5: Спите спокойно.
Как ни странно, постельный режим может затруднить получение хорошего ночного сна. Сон и фертильность тесно связаны, поэтому очень важно высыпаться, чтобы поддерживать цикл ЭКО. Исследование 2013 года показало, что женщины, которые спали от 7 до 8 часов каждую ночь, имели более высокий уровень беременности, чем те, кто спал более короткую (или более длительную) продолжительность. Если у вас проблемы с засыпанием, вы можете принять мелатонин, чтобы естественным образом регулировать режим сна.
Во время сна перед переносом эмбрионов попробуйте:
- Поддерживайте температуру в спальне от 60 до 67 градусов по Фаренгейту
- Рассеянная лаванда в вашей спальне или ванной
- Избегайте кофеина за четыре-шесть часов до сна
- Прекратите есть за два-три часа до сна
- Слушайте расслабляющую музыку
- Ограничьте синий свет и время экрана не менее 30 минут перед сном
- Мягко потянитесь и расслабьте мышцы перед сном
Совет 6. Избегайте экстремальных температур в области живота и матки.
Если вы будете работать во время постельного режима, обязательно возьмите лоток для ноутбука или используйте какой-либо материал, который будет блокировать тепло от ноутбука. Поскольку тепло, выделяемое вашим ноутбуком (и другими технологиями или устройствами), может быть вредным для вашей матки и фертильности, важно держать ноутбук подальше от тела при подготовке к процедуре.
Однако это правило применяется не только к технологиям — не рекомендуется посещать сауны, горячие ванны или заниматься другими видами деятельности с высокой температурой, потому что эти внешние агенты могут повлиять или снизить ваши шансы на успешный перенос эмбриона и беременность в конец вашего цикла ЭКО.
Совет 7: Приготовьте заранее здоровую пищу.
Многие специалисты по фертильности предлагают придерживаться диеты с высоким содержанием жиров и низким содержанием углеводов, чтобы уменьшить воспаление во всем теле, G.I. тракт и репродуктивная система. Эта диета также помогает гормональной функции, потому что многие женские гормоны сделаны из холестерина, который получают из жиров.
Также важно придерживаться диеты, богатой антиоксидантами, до переноса эмбриона, поэтому свежие продукты и фрукты будут здесь иметь решающее значение.
К продуктам, подходящим для переноса эмбрионов, относятся:
- Супы
- Цельнозерновые, содержащиеся в квиноа, фарро и цельнозерновых макаронах
- Бобовые, такие как фасоль, чечевица и нут
- Полезные жиры, такие как масло авокадо, оливковое масло первого отжима, грецкие орехи и семена
- Нежирные белки, такие как рыба и курица
- Свежие фрукты и овощи (ягоды, ананас)
Холодные продукты не подходят для переноса эмбрионов, поэтому старайтесь избегать:
- Холодные напитки, такие как смузи и газированные напитки
- Сахар
- Продукты из красного мяса
- Продукты высокой степени переработки
- Соль — вместо приправы зеленью и специями
Совет 8: Держитесь подальше от химикатов.
Во время процесса FET важно избегать предметов, изготовленных из химикатов, нарушающих работу эндокринной системы (EDC). EDC влияют на ваши гормоны, репродуктивное здоровье и внутриутробное развитие, а также, как правило, вредны для вашего здоровья в целом.
Некоторые химические вещества, классифицируемые как EDC, встречающиеся в повседневных бытовых товарах, включают формальдегид, парабены, бензофенон, триклозан, бисфенол (BPA), фталаты и диоксины. Чтобы избежать сбоев в процессе переноса эмбрионов и ЭКО, постарайтесь удалить все сильнодействующие химические вещества и ароматизаторы.
Товаров, которые нужно удалить, включают:
- Лак для ногтей
- Инструменты для приготовления пищи с антипригарным покрытием
- Косметика с ароматом
- Мыло и увлажняющие кремы с ароматом
- Мясо и молочные продукты
- Пятноустойчивые материалы
Совет 9: Планируйте заранее и собирайте чемоданы.
Последнее, что кто-либо хочет сделать перед переносом эмбриона, — это сидеть в пробке и бежать с опозданием. Перед процедурой переноса эмбрионов узнайте у врача логистику, например:
- Что вы можете принести на прием (спросите, можете ли вы принести фотоаппарат — поверьте нам, вы будете счастливы, что сделали!)
- Сколько времени вы можете ожидать в клинике?
- Во сколько вы должны прибыть
- Что вы будете носить (старайтесь избегать узких брюк и помните о носках!)
- Кто с тобой поедет
Совет 10: Приходите с полным мочевым пузырем.
Заранее следуйте инструкциям своего репродуктолога по питьевой воде, иначе вы можете дождаться, пока ваш мочевой пузырь наполнится и будет готов. Это помогает изменить угол матки и упрощает перенос, позволяя вашему врачу четко видеть катетер с помощью трансабдоминального ультразвукового исследования, чтобы добиться наилучшего размещения вашего эмбриона во время переноса.
После того, как вы пройдете процесс переноса эмбриона, важно продолжить эту линию ухода за собой, чтобы максимально повысить шансы на успешную беременность.Продолжайте уделять приоритетное внимание здоровью и благополучию вашего тела во время ЭКО и после него для вас и вашей семьи.
Следующие шаги для переноса замороженных эмбрионов
Если вы рассматриваете возможность отцовства, изучаете варианты фертильности или просто изучаете вспомогательные репродуктивные технологии, путь к беременности у каждой пациентки будет отличаться. Отдельные лица или пары, рассматривающие различные процедуры АРТ, могут осуществить свою мечту о рождении на свет счастливого, здорового ребенка.
Родительство — универсальное благословение, и каждый заслуживает возможности привести в этот мир нового члена семьи. Тихоокеанский центр фертильности в Лос-Анджелесе рожает детей в мир с 1991 года, поддерживая пациентов в более чем 75 странах и устанавливая стандарты прозрачности и подотчетности для всего сообщества АРТ в течение 30 лет.
Специалисты по фертильности Pacific Fertility Center в Лос-Анджелесе будут рады ответить на любые дополнительные вопросы, которые могут у вас возникнуть относительно процесса переноса эмбрионов.Чтобы поговорить с одним из наших врачей, запланируйте личную консультацию ниже.
погоня за радужным младенцем (и когда остановиться)
На моей доске объявлений есть фотография, которая вызывает у меня боль, когда я ее вижу. Это обычная фотография обычного момента, когда я стою на кухне и улыбаюсь 13-месячному ребенку на руках.
У моего мальчика все еще есть копна кудрей — очаровательная шевелюра, которая раньше останавливала незнакомцев на улице.В пухлом кулаке он сжимает первую клубнику, которую он когда-либо пробовал.
Для постороннего это могло показаться не особо памятным событием, но я отчетливо помню этот момент.
Без ведома никого из присутствующих в тот день в моей улыбке было нечто большее, чем просто материнская гордость. Я хранила тайну, что была на втором месяце беременности вторым ребенком. Меня тошнило, но я был взволнован — уверен и взволнован тем, что наш план создания большой семьи претворяется в жизнь.
Спустя почти три года я смотрю на эту фотографию и жалею себя, невинно, моложе. И завидовал ее беззаботной улыбке. Что сделало ее такой высокомерной, что она думала, что жизнь идет по плану?
После трех душераздирающих выкидышей и двух неудачных циклов ЭКО этот ребенок у меня на руках стал буйным, возбужденным трехлетним мальчиком. Ни единого локона.И ни младшего брата, ни сестры.
*******Это маленькие повседневные вещи, которые поражают вас, когда вы тоскуете по еще одному ребенку. Когда вы оплакиваете потерянных младенцев, которые оставили после себя пустое место, которое почему-то невозможно заполнить. Когда кажется вероятным, что большой семьи, на которую вы надеялись и планировали, не произойдет, но вы все равно рискуете потратить следующее десятилетие, пытаясь ее создать. На всякий случай.
Мелочи повседневные.Фотографии, сделанные в счастливые моменты неудачной беременности; наблюдая, как мой сын играет с младшими детьми, и задавался вопросом, будут ли у него когда-нибудь собственные братья и сестры; случайные разговоры с людьми, которые обычно спрашивают: «Он твой единственный?» или «Он твой первый?»
Это просто невинные вопросы от доброжелательных людей, которые ведут светскую беседу. Они не знают, что все, что я слышу, — это «только» и «первое», что их слова сжимаются в ямке у меня в животе и создают комок в моем горле.
Да, он у нас первый. У нас только один. Мы не знаем, будет ли когда-нибудь секунда. Пока что мы потратили три года и около 15 000 евро на то, чтобы это произошло.
Не волнуйтесь, говорят врачи. Тебе всего 34 года. Ты еще молод. У тебя много времени.
Мое сердце замирает при мысли об этом.
«Он такой милый! Вы должны больше походить на него », — предлагает женщина из нашей местной группы для малышей.
«Ах, теперь он становится большим. Вы бы не подарили ему младшего брата или сестру? » — спрашивает старушка на улице.
*******Мы пытаемся завести еще одного ребенка с шести месяцев. Мой первый выкидыш произошел через неделю после того фото на кухне, когда я была на девятой неделе беременности. Я был так взволнован и уверен в себе при мысли о том, что у меня будет двое детей младше двух лет.Я чувствовала себя тупо непобедимой — как будто одна здоровая беременность означала, что мне не причинят вреда.
«Прошу прощения». сонографист оторвался от экрана УЗИ. «Нет сердцебиения».
Сначала я не понимал, что она имеет в виду, не мог заставить себя понять ее объяснение — что ребенок внутри меня действительно умер за несколько недель до этого. В следующую минуту я цеплялся за нее, бесконтрольно рыдая.
Когда это случилось снова, всего шесть месяцев спустя при моем трехмесячном сканировании — «Мне очень жаль. Нет сердцебиения »- я ни за кого не цеплялась. Даже мой муж, который подошел ко мне с протянутыми руками. Вместо этого я повернулся на бок и завыл.
«Мы получаем один или два из них в день», — сухо сказал сонографист.
*******Я был внештатным журналистом и работал из дома примерно во время моего второго выкидыша, но потом стены нашего дома сомкнулись на мне.Мне нужно было отвлечься — рабочее место с поставленными задачами.
Через два месяца я получила краткосрочный контракт в RTÉ на всеобщие выборы 2016 года и узнала, что снова беременна. Вкратце.
Я обнаружила, что игра с беременностью номер четыре окончена за ночь до 12-часовой смены. Я была всего на пятой неделе беременности. На следующее утро я проплакал всю поездку на поезде.«Иди домой», — написал мой муж. «Никакая работа этого не стоит».
Я не умею быть стойким и никогда не боюсь позвонить больным. Я до сих пор не понимаю, как и почему я заставил себя пережить тот день.
Это было позже, когда я развалился. Мой контракт закончился, и я должен был снова стать фрилансером. Моему мужу пришлось уехать в Австралию на месяц в считанные дни после выкидыша — мой третий за девять месяцев.
Каждое утро я вставал, отвозил сына в детский сад, шел домой и пытался работать. В основном я просто возвращался в постель. Я часто просыпался в слезах.
Однажды я поехал в Вудис (плакал) и провел остаток дня, раскрашивая каминную полку в своей спальне (все еще плача). Каминная полка получилась довольно красивой, но это было примерно тогда, когда я понял, что мне нужна помощь.
«Он твой единственный?» — понимающе спрашивает одна женщина, наблюдая, как он уверенно болтает со всеми взрослыми на вечеринке.
«Как он когда-нибудь справится, когда у тебя будет еще один?» — смеется другая мать, когда он цепляется за меня в третьем объятии перед детским садом.
*******В 2016 году я молча отметила три даты родов. Три дня в январе, июне и октябре, когда я должна была родить нашего второго ребенка.
Только у одного процента пар происходит три выкидыша подряд, и в этот момент диагностируется повторное невынашивание беременности.
Резиновые сапоги у дверей дома Изабель Хейс. Фотография Ник БрэдшоуПосле третьего выкидыша мы провели ряд обычных тестов и нам сказали, что нет очевидной причины, по которой у меня продолжался выкидыш. Для нас это было просто неудачей, и нам сказали продолжать попытки.
«Может быть, у вас не сложится следующая беременность или беременность после нее», — откровенно сказала мне консультант — милая, теплая женщина.«Но вы молоды. Ваши шансы на еще одну успешную беременность когда-нибудь в будущем велики ».
Мы были в ужасе.
Подумать только, что мы должны продолжать попытки забеременеть, продолжать тестирование, продолжать надеяться, продолжать беременеть, продолжать испытывать ужасный страх потери, а затем мучительную боль и горе от выкидыша, пока что-то, наконец, не встало на свои места, и нам «повезло».
Нельзя было думать об этом.
И все же после выкидышей желание снова забеременеть было первичным, внутренним и непреодолимым.
Похоже, это перевесило даже основной инстинкт самосохранения или, по крайней мере, сохранения моего психического здоровья. Для меня сделать перерыв в попытках зачать еще одного ребенка было так же немыслимо, как и выкидыши.
Возможно, мое тело в конце концов узнало лучше. Мы потратили почти год на попытки зачать ребенка в пятый раз, но этого не произошло. Поэтому мы решили заняться ЭКО.
«Я сам четыре года ждал, пока у меня не будет второго», — признается совершенно незнакомый человек на детской площадке, когда две ее девочки подходят к моему одинокому мальчику, играющему со своими копателями. «Нелегко родить ребенка, не так ли? Не знаю, как справляются те женщины с двумя детьми до двух лет.”
*******Есть причина, по которой большинство клиник ЭКО предлагают консультации для пар (за дополнительную плату). Это тяжелая кровавая работа. Это изнурительно для твоего тела. Это мешает твоему разуму. Это портит твои отношения.
Вы накачаны таким количеством гормонов, что не можете правильно мыслить; вы прибавляете в весе, пока не будете выглядеть так, как будто вам исполнилось четыре месяца; нельзя пить алкоголь или кофе; вы должны есть идеальную смесь питательных продуктов; вы должны выйти и заняться спортом, но не переусердствуйте.
Вы должны обращаться с раздутым телом, которое вы сейчас сильно ненавидите, как с благословенным храмом, и все это еще до того, как вы даже приблизитесь к достижению беременности.
Я упоминал стоимость?
Я никогда не думала, что мы закончим ЭКО. Но другой вариант, как нам сказал наш консультант (помимо «продолжайте попытки»), — это PGS IVF или предимплантационный генетический скрининг, при котором эмбрионы проверяются на хромосомные аномалии, вызывающие выкидыш.
Изабель ХейсВ Ирландии он еще не так широко доступен и стоит дорого (начальная цена: 8 500 евро). Но по мере того как год шел, и мы все больше нервничали, пытаясь снова забеременеть, мы решили сделать это.
Так начался длительный цикл инъекций по ночам, за которыми следовали инъекции два раза в день, за которыми следовала серия сканирований, во время которых я путешествовал по городу на рассвете, чтобы подсчитать свои фолликулы яичников перед сбором яйцеклеток.
Мои яичники слишком хорошо отреагировали на инъекции и собрали небывалый урожай — 31 яйцо (в среднем от 10 до 15). В результате получилось 12 эмбрионов, которые дожили до пятого дня — стадии бластоцисты, когда их можно биопсировать, заморозить и протестировать.
«Невероятно большое число», — неоднократно повторял мне эмбриолог.
Две недели спустя семь эмбрионов вернулись как эуплоидные — или нормальные по хромосомам.Потрясающий результат. На самом деле, даже слишком хорошо. Для здоровых людей нашего возраста, не имеющих проблем с фертильностью, средний результат эуплоидности составляет 50 процентов.
Это означало, что хромосомные проблемы, скорее всего, не привели к выкидышам, и что-то еще должно быть не так.
«Так в чем же история, у вас еще будут дети или как?» — кричит приятель сквозь шум паба.«Я думал, тебе нужна большая семья?»
*******После этих результатов у нас было два выбора: провести ряд дорогостоящих анализов крови, чтобы попытаться определить другие проблемы, которые могли вызвать выкидыш, или перенести один из семи наших эмбрионов.
Мы знали, что у нас могут быть другие проблемы, работающие против нас, но мы все равно решили пойти на перенос эмбриона в надежде, что хромосомно «нормальный» эмбрион добьется успеха.
Так начался еще один цикл лекарств, в котором я принимал гормоны, чтобы утолщить слизистую оболочку матки, чтобы подготовить ее к переносу. На этот раз инъекций не было, но эти безобидные на вид таблетки повлияли на мое настроение гораздо больше, чем любая игла.
Я был зол и мне грустно. Все казалось борьбой. Я рявкнул на всех, и в моей голове постоянно происходил гневный монолог.
Через три недели я был более чем готов к переносу эмбрионов. Но когда я собирался выйти из дома, мне позвонили из клиники.
Произошла неисправность оборудования. С моим эмбрионом все было в порядке (его еще не разморозили), но весь цикл пришлось отменить. Придется повторить все это примерно через два месяца.
Гнев и разочарование, вызванные гормонами, невозможно описать.
Но я прошел через все это снова (на этот раз бесплатно). Я ждал два месяца, принимал таблетки, боролся с постоянными волнами иррационального гнева, ходил по городу, чтобы еще раз сканировать.
Однажды, во время забастовки автобуса и поезда, мне пришлось пройти 12 км туда и обратно, чтобы успеть в клинику для жизненно важного сканирования. В конце концов, все было напрасно, так как слизистая оболочка матки не реагировала.
Этот цикл тоже был отменен.
«Трехлетняя разница в возрасте может сработать», — искренне сказала мне еще одна мать двоих детей. «Вы должны подумать об этом. Для них здорово иметь кого-то, с кем можно поиграть ».
*******После одного особенно напряженного утра в клинике ЭКО, когда шансы на успех второго цикла казались мрачными, мой муж выключил скорбную музыку в машине и вместо этого включил саундтрек La La Land — «Что-то более веселое».
Был прекрасный день. Я подвезла мужа на работу, пошла домой и лежала в саду на солнышке, снова и снова слушая этот саундтрек, пока сын спал.
В эти дни, когда я слышу оптимистичное начальное число La La Land , мне в голову приходит воспоминание о солнце, падающем на мое лицо, когда я лежал в траве в тот день. Чувство отчаяния и отчаяния нарастает в безжалостном ритме музыки.
Когда я выйду из этой долбанной карусели?
Когда вы решите нажать кнопку «Стоп», ответ приходит изнутри.
*******Потому что, конечно, счастливчики мы.
Даже когда мы упивались чудом нашей первой беременности, нашего первого ребенка, этого маленького существа, которое нам удалось создать вместе, даже когда мы целовали его идеальные пальцы рук и ног и прижимались к его пушистым волосам на его голове — мы не могли знать, что для нас он был бы поистине исключительным.
Только сейчас мы полностью осознаем, какое чудо он, этот маленький мальчик, который сделал нас родителями. Каким-то образом ему удалось выжить в том, чего не смогли сделать другие, пришедшие после него. Насколько близко мы подошли к тому, чтобы вообще не иметь ребенка?
Мы максимально используем мелочи. Мы постепенно пришли к пониманию того, что это может быть нашим единственным родительским опытом. Годы уже текут так быстро, и если мы не будем осторожны, мы проведем их в тумане лечения ЭКО.
Это давит на мои мысли.
«Ты ведь не собираешься останавливаться только на одном?» — недоверчиво спрашивает друг, когда мы тосты за очередного новоприбывшего. Его жена только что родила третьего.
*******После того, как второй курс был отменен, мы провели дополнительные исследования, включая дорогостоящие и противоречивые иммунные тесты в Чикаго (стоимость: более 1000 евро).
Эти тесты показали, что у меня повышенное количество естественных клеток-киллеров, которые, по мнению некоторых специалистов, могут вызывать атаку организма на эмбрионы при имплантации. Это спорная область науки, и метод лечения никоим образом не доказан.
Но мы находимся в точке, где мы должны делать все, что нужно.
Итак, в следующем цикле мы предпримем крайние меры для борьбы с моим несговорчивым телом.
Наряду с обычными гормонами будут стероиды, антикоагулянты и активированная фолиевая кислота. Будут уколы, которые катапультируют мое тело во временное состояние менопаузы, и таблетки, которые запустят его снова.
Будет проведена серия инфузий интралипида, эмульсии из соевого масла и яичного желтка, которая стоит 300 евро каждый раз, когда медсестра приходит ко мне домой, чтобы дать ее мне, но которые, по-видимому, помогут остановить мое тело от нападения на эмбрион. .
Нет никаких гарантий. Цикл может сорваться, и нам придется все это пройти снова. Если это приведет к беременности, у меня все еще есть риск выкидыша в четвертый раз.
Так или иначе, я полон страха.
*******Мы всегда представляли себе хаотичный и шумный дом в нашем будущем — ссоры братьев и сестер, игрушки и спортивный инвентарь по всему дому, доски объявлений, усыпанные приглашениями на вечеринки, и дневники, заполненные спичками и встречами родителей с учителями.
Невозможно подавить чувство надежды, что всего лишь одна последняя попытка может осуществить эту мечту, и мучительно думать о том, чтобы оставить наши оставшиеся эмбрионы позади.
Но мы не можем потратить следующее десятилетие, пытаясь завести еще одного ребенка. Помимо того факта, что эти усилия обойдутся в десятки тысяч евро, мы не можем позволить себе эмоциональных потерь, которые это нанесет нам как супружеской паре и как родителям.
Мы беспокоимся о том, что наш мальчик — единственный ребенок. Это не то, что мы хотели для него. Я боюсь, что он будет одиноким, эгоистичным или любым другим ярлыком, который навешивают на «только» детей.
Но я также не могу провести его детство в тумане гнева, страха и печали, вызванных наркотиками фертильности.
Они называют их радужными младенцами, родившимися после потери младенца, мертворождения или выкидыша.Что-то, связанное с радугой, появляющейся после шторма. Я пытаюсь напомнить себе, что новорожденные дети — это не штиль после бури. Это шторм, ураганная сила 10.
Не работает конечно. Я не думаю, что мы когда-нибудь перестанем хотеть радужного ребенка. Но мы можем дать гораздо больше для реализации этой мечты.
Быстро приближается время, когда мы должны отложить его в сторону, максимально использовать детство нашего единственного мальчика и принять нашу жизнь как чрезвычайно удачная семья из трех человек.
«Вообще-то он, наверное, наш единственный», — говорю я. «Оказывается, он был чем-то вроде чуда. Нам очень повезло, ».
Бесплодие второй раз — Harvard Health Blog
Практически любой, кто боролся со вторичным бесплодием, знает, что это невероятно одинокий опыт.Вы можете быть благословлены одним или двумя детьми, а может быть, и больше, но изо всех сил пытаетесь расширить или пополнить свою семью. В окружении семей с маленькими детьми вы чувствуете себя одиноким и страдающим.
Если вы ветеран первичного бесплодия, возможно, вы помните стратегии, которые вы разработали для защиты себя от чужих беременностей. Во второй раз все не так: в дошкольном учреждении вас окружают беременные женщины и мамы с младенцами и малышами.
Если вы легко родили первого ребенка и впервые столкнулись с бесплодием, вы можете почувствовать себя еще менее подготовленным для того, чтобы иметь дело с, казалось бы, безграничной плодовитостью.Первичное бесплодие подготовило ваших попутчиков к зависти, гневу, печали, изоляции и неловкости, которые оно приносит. Для вас эти чувства в новинку, а вместе с ними приходит и чувство вины за вторичное бесплодие: «Почему я не могу быть счастливой с ребенком, который у меня есть?» Сегодня мы поговорим о том, как справиться с вторичным бесплодием.
Первые шаги к борьбе с вторичным бесплодием
Обратитесь за медицинской помощью. Если вы пережили первичное бесплодие, вы знакомы с тросами репродуктивной медицины.Однако, если это все ново для вас, не откладывайте обращение за помощью к специалистам. Репродуктивной медицине есть чему поучиться. Начало понимания этого может помочь вам почувствовать, что вы в некоторой степени контролируете свою ситуацию. Не откажитесь от второго или даже третьего мнения — вы будете извлекать уроки из каждой консультации, а общение с несколькими врачами может помочь вам попасть в нужное место.
Старайтесь не винить себя. Заманчиво винить себя. Вы, вероятно, станете мишенью, если чувствуете, что слишком долго ждали второго ребенка, или, возможно, вините себя в том, что не родили первого ребенка раньше.Если у вас двое или более детей, и вы изо всех сил пытаетесь пополнить семью, вы можете обвинить себя в жадности. Другая форма самообвинения возникает, когда родители чувствуют, что их наказывают за то, что они не в полной мере оценивают своего ребенка и не получают от него удовольствие или, что еще хуже, за то, что они «плохие» родители.
Ответить за сообщение. Хотя многие люди предпочитают иметь одного ребенка и уверены в том, что «один и готово», часто предполагается, что семья — это два или более детей. Как родитель одного ребенка, вы, вероятно, часто будете сталкиваться со следующими вопросами: «Она ваш единственный ребенок?» или «Хотите еще?»
Это помогает составить короткое, прямое и содержательное сообщение, которое можно передать любому, кто спрашивает о размере семьи.Что-то вроде: «Мы надеемся иметь большую семью, но нам это далось нелегко». Или «___ — наш первый ребенок, но мы надеемся, что у него / нее скоро появится брат или сестра».
Дополнительные способы справиться с вторичным бесплодием
Старайтесь не акцентировать внимание на возрасте. Многие родители много думают о промежутках между деторождениями. Вторичное бесплодие подрывает планы относительно идеального интервала — что бы это ни значило для вас. Мой совет людям откровенен: отпустите. Я напоминаю клиентам, что близкие или далекие отношения с братьями и сестрами не определяются интервалом.Все мы знаем взрослых, которые дорожат своей сестрой или братом на 10-15 лет младше их, но постоянно спорят с братом или сестрой, который находится в пределах двух лет их возраста.
Родители в возрасте 40 лет беспокоятся также о своем преклонном возрасте. Многие скажут: «Мне нужно завести второго ребенка к тому времени, когда мне исполнится X, иначе будет слишком поздно». Здесь я напоминаю людям, что у них уже есть ребенок. У их будущего ребенка будет старший брат (или более одного), который разделит проблемы, которые могут возникнуть из-за того, что родители постарше.Часы не повернуть вспять. Если вы беспокоитесь о возрасте, все, что вы можете сделать, — это избегать ненужных задержек.
Откройте для себя другие пути к отцовству. Все больше людей становятся родителями в возрасте от 30 до 40 лет. Многие столкнутся с возрастным бесплодием у второго ребенка. Донорство яйцеклеток, а иногда и донорство эмбрионов или усыновление — это варианты расширения их семей. Никогда не помешает заглянуть вперед, чтобы познакомиться с другими путями к отцовству. Узнав о них, это не означает, что вы в конечном итоге их преследуете, но это позволяет вам проявлять инициативу и чувствовать некоторый контроль над своей ситуацией.
Наслаждайтесь своим ребенком. Рискуя показаться проповедническим, я считаю, что для вас важно уделять время своему ребенку. Скорее всего, в какой-то момент у него или нее будет брат или сестра. И когда этот ребенок появится, вы будете заняты младенцем. Хотя вашей конечной целью может быть еще один ребенок (или несколько), рождение одного ребенка приносит определенное удовольствие. Получите удовольствие от общения со своим маленьким человеком без отвлекающих факторов, которые неизбежны в большой семье.
Вторичное бесплодие влияет не только на родителей с маленькими детьми; он также бросает вызов людям, состоящим во втором или третьем браке или отношениях, у которых раньше были дети, а теперь они хотят иметь ребенка с новым партнером.И это влияет на тех, у кого несколько лет назад было одно или двое детей, и они решают, когда наступит подростковый возраст — или даже отъезд в институт — они хотят расширить свою семью. На пути к большой семье помните, что у вас много попутчиков. Их может быть просто трудно распознать.
Одна беременность при ЭКО увеличивает шанс на второй успех
25 сентября 2017
Женщины, у которых произошел выкидыш во время первого цикла ЭКО, все еще имеют более высокий шанс на живорождение при последующем лечении по сравнению с женщинами, которые не забеременели после первого цикла.
«Выкидыш может стать разрушительным опытом для любой пары, но особенно для тех, кто уже боролся с бесплодием», — сказала Натали Кэмерон, одна из исследовательской группы в Университете Абердина. «Мы надеемся, что наши результаты убедят эти пары в том, что они рассматривают варианты продолжения лечения».
В 2014 году более 52 000 женщин в Великобритании прошли ЭКО или ИКСИ. Вероятность живорождения с помощью ЭКО в Великобритании составляет 26.5 процентов, однако 22,3 процента беременностей с ЭКО заканчиваются выкидышем. Это первое исследование по изучению вероятности живорождения у женщин, перенесших выкидыш во время первого полного цикла ЭКО.
Исследователи изучили данные 112 549 женщин, которые начали лечение ЭКО с использованием свежих или замороженных эмбрионов в период с 1999 по 2008 годы. В первом цикле у 25,7 процента женщин случился выкидыш, независимо от того, были ли они живы в прошлом, а 62,3 процента не имели беременностей. .
В течение двух дополнительных полных циклов ЭКО женщины, родившие после первого цикла, имели самую высокую вероятность успешного живорождения — 49 процентов.
У женщин, у которых случился выкидыш после первого цикла ЭКО, вероятность живорождения составила 40,9%. Это по сравнению с 30,1% шансом для женщин, которые вообще не забеременели после первого раунда ЭКО.
Исследователи признают, что их исследование не принимает во внимание другие сопутствующие эффекты, такие как предыдущий выкидыш, курение, ИМТ (индекс массы тела) или яичниковый резерв.Тем не менее, они предполагают, что результаты могут быть полезны для пар, принимающих решение о продолжении лечения после выкидыша после первого цикла ЭКО.
Результаты опубликованы в Human Reproduction.
ИСТОЧНИКИ И ССЫЛКИ
| Репродукция человека | 20 сентября 2017 |
| Медицинский Экспресс | 20 сентября 2017 |
| Новости BBC | 20 сентября 2017 |
| Huffington Post | 20 сентября 2017 |
СТАТЬИ ПО ТЕМЕ ИЗ АРХИВА BIONEWS
| 20 ноября 2017 г. — доктор Кэти Хоу |
| У женщин, которым проводилось лечение бесплодия, на треть меньше шансов родить ребенка, если у них был низкий уровень витамина D, по сравнению с женщинами, которые получали достаточно витамина D, как показало обзорное исследование… |
| 31 июля 2017 — Аннабель Слейтер |
| Показатели успешности ЭКО увеличиваются при использовании нескольких раундов … |
| 16 января 2017 — Рикита Патель |
| Ряд клиник ЭКО в Великобритании могут вводить людей в заблуждение своими рекламируемыми показателями успешности, как показывают исследования … |
| 21 ноября 2016 — Энтони Старза-Аллен |
| Выпущен онлайн-калькулятор, который может оценить совокупный коэффициент успешности ЭКО за несколько циклов… |
| 18 января 2016 г. — Хайди Мертес, Шорд Реппинг и Гвидо де Верт |
| Под эгидой Виртуальной академии генетики COGEN недавно выпустила «консенсусное заявление» по доимплантационному генетическому скринингу, основанное на научном совещании, состоявшемся в Париже в сентябре прошлого года … |
Процедура переноса замороженных эмбрионов (FET)
Перенос замороженных эмбрионов (FET) — это тип лечения ЭКО, при котором криоконсервированный эмбрион, созданный в ходе полного цикла ЭКО, размораживают и переносят в матку.
FET обычно использует «лишние» эмбрионы, которые есть у пары от предыдущего традиционного цикла ЭКО. Криоконсервированный эмбрион также может быть донорским эмбрионом.
Есть много возможностей для донорских эмбрионов, включая полное донорство эмбриона, донорство яйцеклетки, которая может быть оплодотворена спермой партнера, или донорство спермы, которая может быть оплодотворена в яйцеклетку партнера.
«Свежий» эмбрион не обязательно является предпочтительным, но в некоторых случаях он может быть полезен. Например, у более молодых пациентов, когда нет подозреваемых хромосомных проблем, или у пожилых пациентов, у которых есть эмбрионы, которые не прошли тестирование в лаборатории, у которых может быть больше шансов внутриутробно без тестирования.
Некоторые врачи рекомендуют плановый перенос замороженных эмбрионов (также называемый подходом «заморозить все»), когда не предпринимается попытка переноса свежих эмбрионов. В этом случае все эмбрионы подвергаются криоконсервации и переносятся в цикле FET в следующем месяце или около того.
Почему выбирают перенос замороженных эмбрионов?
Если у вас есть определенные проблемы со здоровьем или обстоятельства, вы можете подумать о FET, чтобы забеременеть.
У вас есть лишние эмбрионы
Один или несколько эмбрионов могут появиться в результате ЭКО, но безопасно переносить только один или два за раз.У вас могут быть криоконсервированные эмбрионы после неудачной передачи свежего ЭКО.
Перенос нескольких эмбрионов увеличивает риск многоплодной беременности высокого порядка (например, тройни или четвероногих). Чтобы снизить этот риск, ваш врач может порекомендовать плановый перенос одного эмбриона (eSET), если у вас хороший прогноз.
Вы можете заморозить или криоконсервировать любые «лишние» эмбрионы после цикла ЭКО.
Например, предположим, что вы получили пять эмбрионов, и ваш врач порекомендует вам плановый перенос одного эмбриона (один эмбрион будет перенесен, а четыре других будут подвергнуты криоконсервации).
Если перенесенный эмбрион не привел к успешной беременности, у вас есть два варианта. Вы можете провести еще один свежий полный цикл ЭКО или перенести один или два ранее замороженных эмбриона. Наиболее экономичным вариантом будет перенос одного из ваших ранее замороженных эмбрионов.
Ты хочешь еще одного ребенка
Если вы решите дать своему ребенку, зачатому ЭКО, брата или сестру, а перенос свежих эмбрионов привел к предыдущей беременности, возможно, у вас все еще есть эмбрионы в криоконсервации.
Криоконсервированные эмбрионы могут оставаться на льду неограниченное время.
Вы также можете сделать еще один свежий цикл и не использовать криоконсервированные эмбрионы, хотя это более дорогой вариант.
Вы используете генетический скрининг
FET часто является частью преимплантационного генетического тестирования (PGT). Возможно, вы сможете провести FET, используя непроверенные, «оставшиеся» эмбрионы от PGT. У вас могут быть эмбрионы, потому что вы сначала заморозили их все для тестирования.
Преимплантационная генетическая диагностика (ПГД) и преимплантационный генетический скрининг (ПГС) — это вспомогательные репродуктивные технологии, позволяющие проверять эмбрионы на наличие конкретных генетических заболеваний или дефектов. Это делается путем биопсии на третий или пятый день после оплодотворения, после извлечения яйцеклеток.
Иногда результаты возвращаются вовремя, чтобы сделать перенос нового эмбриона. Однако, если проводится биопсия на пятый день или генетическое тестирование является сложным и требует больше времени, все эмбрионы, подвергшиеся биопсии, будут подвергнуты криоконсервации.
После получения результатов ваш врач может решить, какие эмбрионы перенести для циклов FET-IVF.
Вы выбираете выборную процедуру
Вы можете выбрать плановый перенос замороженных эмбрионов с PGD / PGS или без него. При использовании протокола «заморозить все» перенос свежих эмбрионов не входит в план. Это может происходить с ПГД / ПГС или без генетического скрининга.
Некоторые исследователи предположили, что лекарства от бесплодия, которые лучше всего подходят для стимуляции яичников, не обязательно создают идеальные условия для имплантации в матку.В свою очередь, это может означать, что новый перенос с меньшей вероятностью приведет к жизнеспособной и здоровой беременности.
Чтобы избежать такого исхода, все эмбрионы криоконсервируют от трех до пяти дней после извлечения яйцеклеток. В следующем месяце или в следующем месяце, когда эндометрий имел возможность сформироваться без воздействия препаратов, стимулирующих яичники, может происходить перенос замороженного эмбриона.
Во время этого цикла FET ваш врач может назначить гормональные препараты для повышения восприимчивости эндометрия (особенно, если у вас не происходит овуляция самостоятельно).Ваш врач может выполнять FET как «естественный» цикл с использованием гормональных препаратов.
Вы находитесь в группе высокого риска СГЯ
Синдром гиперстимуляции яичников (СГЯ) — это риск приема препаратов для лечения бесплодия, который может (в тяжелых и редких случаях) привести к потере фертильности и даже смерти. Если до переноса свежего эмбриона ваш риск СГЯ высок, его можно отменить. Когда это произойдет, все эмбрионы будут заморожены.
Отмена может быть необходима, потому что беременность может усугубить СГЯ.Также может потребоваться больше времени для восстановления от СГЯ, если вы беременны. После того, как вы выздоровели от СГЯ, можно запланировать цикл переноса замороженных эмбрионов.
Перенос свежих эмбрионов отменен
Перенос свежих эмбрионов также может быть отменен по другим причинам. Например, у вас может не быть FET, если вы заболели гриппом или другим заболеванием после извлечения яйцеклеток, но до перевода.
Если состояние эндометрия не выглядит удовлетворительным на УЗИ, ваш врач может порекомендовать криоконсервировать все эмбрионы, а затем назначить ЭКО-ЭКО на более поздний срок.
Вы используете донора эмбрионов
Некоторые пары предпочитают жертвовать неиспользованные эмбрионы другой бесплодной паре. Если вы решите использовать донора эмбрионов, вашим циклом будет перенос замороженных эмбрионов.
Какой метод лучше?
Исследования показали, что частота наступления беременности выше при переносе замороженных эмбрионов, чем при переносе свежих эмбрионов. Другое исследование показало, что беременность, зачатая после переноса замороженных эмбрионов, может иметь лучшие результаты.
Однако большинство исследований проводилось на более молодых женщинах с хорошим прогнозом, а это означает, что неясно, чего ожидать людям старше 35 лет или с плохим прогнозом.
Необходимо провести более качественное исследование, чтобы определить, приведет ли FET-IVF к живорождению с большей вероятностью, чем к новому переносу, и если да, то каковы могут быть причины.
Одна из теорий состоит в том, что препараты для лечения бесплодия, которые идеально подходят для стимуляции яичников, не подходят для формирования эндометрия.Это означает, что стимуляция яичников в одном цикле (с планом переноса эмбрионов во время нестимулирующего цикла) может быть лучше для имплантации.
Вторая возможность может заключаться в том, что эмбрионы, которые выживают при криоконсервации, сильнее, чем те, которые не выживают. Более слабые эмбрионы с меньшей вероятностью выживут в лаборатории и в процессе замораживания-оттаивания. При выборе переноса замороженных эмбрионов вы рискуете, но некоторые врачи утверждают, что более слабые эмбрионы не привели бы к здоровой беременности.
В более ранних исследованиях сравнивали перенос свежих и замороженных эмбрионов и приходили к выводу, что циклы переноса свежих эмбрионов имели более высокую частоту наступления беременности, чем перенос замороженных эмбрионов. Однако это исследование не может быть применено к циклу «заморозить все».
Более ранние исследования включали взятие неидеальных эмбрионов, их замораживание и немедленную передачу наиболее красивых. Было бы логично, что менее чем идеальные эмбрионы будут иметь более низкие показатели успеха, чем красивые, которые были переведены в свежий цикл.
Чего ожидать
Существует два типа циклов FET-IVF: циклы гормональной поддержки и «естественные» циклы. Наиболее часто выполняемый цикл FET-IVF — это цикл с гормональной поддержкой, который привлекателен для пар, клиник и лабораторий, потому что день перевода легко контролировать, а гормональная поддержка доступна при любых проблемах с овуляцией.
Если вы хотите, чтобы ваш основной врач выполнил процедуру и / или вы хотите, чтобы это было сделано в определенный день, вам необходимо знать, что на самом деле возможно с каждым типом FET-IVF.
Синтетическим циклом можно управлять в зависимости от дня начала прогестерона, но с естественным циклом он висит в воздухе.
FET с гормональной поддержкой
Цикл FET-IVF с гормональной поддержкой начинается в конце предыдущего менструального цикла, как и обычный цикл IVF. Делаются инъекции лекарства, предназначенного для контроля и остановки репродуктивного цикла. Обычно используется агонист ГнРГ лупрон, но вместо него могут быть выбраны другие препараты, подавляющие гипофиз.
Как только у вас начнутся месячные, вам назначат базовое УЗИ и анализ крови. Если все в порядке, начинают прием эстрогенов. Это необходимо для обеспечения здоровой слизистой оболочки эндометрия. Прием эстрогенов продолжается около двух недель, а затем будет назначено еще одно УЗИ и дополнительные анализы крови.
Контроль во время цикла FET-IVF значительно меньше, чем во время обычного цикла IVF.
Примерно через две недели эстрогеновой поддержки добавляется прогестерон.Это может происходить через инъекции прогестерона с маслом или, возможно, с вагинальными суппозиториями.
Перенос эмбриона планируется в зависимости от того, когда было начато введение прогестерона и на какой стадии эмбрион подвергался криоконсервации. Например, если эмбрион был заморожен на 5-й день после извлечения яйцеклетки, то перенос замороженного эмбриона будет приурочен к 6-му дню после начала приема прогестерона.
Естественный цикл полевого транзистора
При естественном цикле FET лекарства не используются для подавления или контроля овуляции.Вместо этого перенос эмбриона планируется в зависимости от того, когда овуляция происходит естественным образом. Время переноса эмбриона имеет решающее значение. Это должно произойти через определенное количество дней после овуляции. Как упоминалось выше, этот день будет зависеть от того, был ли эмбрион заморожен на 3 или 5 день после извлечения яйца.
Время очень важно. За циклом внимательно следят либо дома с помощью тестов для прогнозирования овуляции, либо в клинике репродуктивной медицины с помощью УЗИ и анализа крови. Поскольку наборы для определения овуляции не всегда легко интерпретировать, большинство врачей полагаются на УЗИ и анализ крови для определения времени переноса.При обнаружении овуляции начинается прием прогестерона и назначается дата перевода.
Риски
Цикл переноса замороженных эмбрионов имеет значительно меньше рисков, чем полный цикл ЭКО. Одним из основных рисков использования ЭКО (и препаратов для лечения бесплодия) является синдром гиперстимуляции яичников (СГЯ). Однако вам не нужно беспокоиться о СГЯ в цикле FET, потому что препараты, стимулирующие яичники, не используются.
Перенос эмбрионов сопряжен с риском, включая повышенный риск внематочной беременности и очень небольшой риск инфицирования.В зависимости от того, сколько эмбрионов перенесено, вероятность многоплодной беременности также может быть выше (что сопряжено с определенным риском для беременных и плодов, которые они вынашивают).
При криоконсервации многие эмбрионы переживут процесс замораживания и оттаивания. Если результаты исследования PGT эмбриона оказались неопределенными (неясно, нормальное оно или нет), его можно провести повторную биопсию. Это снижает вероятность успеха, но незначительно.
Каждый раз, когда эмбрионы замораживают, размораживают, проводят повторную биопсию и / или повторно замораживают, существует риск их потери или снижения вероятности успеха, когда дело доходит до размораживания для использования.Тем не менее, это не обязательно означает, что свежий перевод — всегда лучший ответ.
Некоторые исследования показали, что существует определенный риск того, что дети от переноса замороженных эмбрионов родятся «большими для гестационного возраста». Однако метаанализ показал, что и беременность, и младенцы от переноса замороженных эмбрионов могут быть более здоровыми, чем при переносе свежих эмбрионов. Исследователи обнаружили, что младенцы, перенесшие замороженные эмбрионы, имеют более низкий риск преждевременных родов, мертворождения и низкой массы тела при рождении.
В другом исследовании сравнивали риски врожденного дефекта при переносе свежего ЭКО, переносе замороженных эмбрионов и рождении детей естественным путем. Исследование показало, что у детей в три раза больше шансов иметь врожденный дефект после переноса свежего ЭКО, чем у детей, зачатых естественным путем. Однако такой повышенный риск не наблюдался при переносе замороженных эмбрионов (возможно, потому, что эти замороженные эмбрионы могли быть протестированы с помощью PGT). Общий риск врожденных дефектов все еще был очень низким.
Стоимость
Говоря со своим врачом о стоимости FET, убедитесь, что цена, которую они назначают, включает все. Эта информация поможет вам соответствующим образом спланировать свой бюджет.
Средняя стоимость пересадки замороженных эмбрионов составляет от 3000 до 5000 долларов.
Средняя цена включает в себя мониторинг, гормональную поддержку и расходы, связанные с самим процессом перевода. Естественный цикл стоит немного меньше, потому что он не требует лекарств от бесплодия.Однако расходы на первичное лечение ЭКО, а также первоначальную криоконсервацию эмбрионов и любые сборы за хранение не включены в цену.
10 истин об ЭКО, о которых вам никто не говорит
Маленькие девочки (и маленькие мальчики) не мечтают вырасти и родить детей с помощью ЭКО. Но когда кажется, что природа отказывается сотрудничать, ЭКО может стать маяком надежды для людей, отчаявшихся стать родителями.
Медицинский директорGenea, доцент Марк Боуман говорит, что, обладая таким большим объемом информации, он не удивлен, когда пары уходят от своей первой консультации, запоминая лишь часть информации, которую он им дает.
Лично мне, даже после того, как я испытал успех и разочарование ЭКО, большая часть информации, предоставленной мне моим специалистом по репродуктивной системе, все еще остается размытой.
Чтобы избежать путаницы, вот 10 малоизвестных фактов об ЭКО:
1. Нет гарантий с ЭКО
Когда доктор Боуман впервые встречает пациентов, он говорит, что не предлагает никаких гарантий.
«Я говорю о том, что люди, которые собираются завести ребенка, обычно рожают в первые три раза», — говорит он.«Когда это срабатывает с первого раза, они говорят:« О, разве это не потрясающе? Это сработало с первого раза », и я говорю:« Это было моим ожиданием ».
«Это не значит, что я могу гарантировать это для всех, но я не хочу делать пять попыток экспериментировать. Я хочу, чтобы он работал быстро. Иногда получаются крутые повороты, но в большинстве случаев у нас есть указатели в правильном направлении на раннем этапе, поэтому нам не нужно много экспериментировать ».
2. Не верьте всему новостям
Доктор Боуман говорит, что людям действительно нужно обращаться за советом к специалистам, а не полагаться на то, что им говорят, стоя возле кулера для воды на работе, или на все, что они видят и слышат в новостях.
«Люди думают, что автоматическое ЭКО потребует много попыток, потому что СМИ полны историй о том, как кто-то проделал это 25 раз в не очень хорошем месте», — говорит он. «Когда правда могла заключаться в том, что человеку следовало остановиться или уехать куда-нибудь получше — вот мое мнение».
3. Бесплодие — это симптом, а не диагноз
Доктор Боуман говорит, что бесплодие — это симптом, так же как кашель — это симптом, и это может быть вызвано множеством разных причин.
«Бесплодие само по себе означает, что вы занимаетесь сексом и не можете забеременеть, но на самом деле не объясняет, почему», — говорит он. «Существует около шести различных причин, по которым люди не могут забеременеть, и не все из них означают, что ЭКО необходимо проводить, хотя сегодня большинство из этих простых вещей в конечном итоге продолжают использовать ЭКО.
«Например, если у женщины нерегулярные периоды и не происходит овуляция, это не происходит автоматически, поскольку ей необходимо сделать ЭКО. Она могла принимать таблетки ».
Необъяснимое бесплодие — это то, что, по словам доктора Боумена, он видит все чаще и чаще.
«Все анализы в норме, но пара не может забеременеть, поэтому это очень расстраивает», — говорит он. «То, что вы должны попытаться объяснить людям, так это то, что эти тесты очень длинные, поэтому они ищут только основные проблемы, такие как отсутствие спермы, яйцеклеток или заблокированных трубок, в то время как существует множество вещей, которые должны работать под поверхностью; Удивительно, что кто-то вообще может забеременеть!
«Сегодня мы знаем, что ЭКО — лучший способ лечения необъяснимого бесплодия, потому что оно касается всех тех вещей, которые могут происходить под поверхностью, даже если мы никогда не знаем, что это такое.”
4. ЭКО — это процесс, а не быстрое решение
Если бы только у меня был доллар за каждый раз, когда друг или член семьи легкомысленно говорили о том, как они просто сделают ЭКО позже, когда будут готовы к рождению детей, или как они пойдут куда-то и сделают ЭКО, чтобы убедиться, что они знают пол они хотят. Из личного опыта могу сказать, что ЭКО, как и любая медицинская процедура, — это не весело.
Но, хотя это не быстрое решение, д-р Боуман говорит, что ЭКО — логичное лечение пар, которые пытаются забеременеть естественным путем.
«ЭКО не альтернатива сексу, хотя некоторые думают, что это так», — говорит он. «Это справедливое лечение, это процедура.
«В любой другой области медицины вы сталкиваетесь с проблемой, вы делаете несколько тестов, чтобы попытаться поставить диагноз, и когда вы ставите диагноз, вы вводите лечение, основанное на исследованиях, которые предлагают, что следует делать для этой проблемы. . »
5. Секс запрещен
Перед тем, как начать ЭКО, я думала, что появится окно, в котором я буду принимать волшебные гормоны, и будет поощрять секс, чтобы избежать дальнейших процедур.
Однако выражения лица медсестры, когда я упомянул свои мысли, было достаточно, чтобы я твердо скрестил ноги.
Она объяснила, что гормоны, как мы надеемся, увеличат количество зрелых яйцеклеток, вырабатываемых во время цикла, а риск незащищенного секса — многократное зачатие.
Доктор Боуман говорит, что пациентов просят воздерживаться от секса до имплантации эмбриона по уважительной причине.
«Проблема в том, что, несмотря на правильное выполнение процедуры, вы все равно можете получить яйцеклетку, которая протекает вокруг фолликула, вокруг иглы и в ваше тело», — говорит д-р Боуман.
«Если вы занимаетесь сексом в одно и то же время, это может привести к появлению одного эмбриона, а затем эмбриона, который вы собираетесь ввести при ЭКО, поэтому мы советуем вам держать ноги скрещенными в течение недели или около того. ведя к сбору яиц ».
6. Если вам необходимо ЭКО, попытки перенести многоплодную беременность рекомендуются редко.
Чтобы бороться с бесплодием и страхом перед бездетным будущим, только чтобы забеременеть и узнать, что на подходе больше одного ребенка, сбылась мечта, верно? Ну да и нет.Есть причины, по которым многие клиники по лечению бесплодия в Австралии придерживаются строгой политики в отношении переноса только одного эмбриона.
Близнецы, зачатые естественным путем от самых здоровых женщин, по-прежнему считаются беременностями с высоким риском. Учитывая, что конечная цель ЭКО состоит в том, чтобы пара держала на руках здорового ребенка, легко понять, почему прилагаются все усилия, чтобы ограничить потенциальные риски.
Доктор Боуман говорит, что ни один врач в Австралии не хочет делать многоплодную беременность.
«Никто не хочет многоплодной беременности, бесплодия или отсутствия бесплодия», — говорит д-р Боуман.«Просто потому, что, если вы посмотрите на все роды близнецов в Австралии, больше детей умирают, имеют аномалии или рожают раньше, чем все одинокие дети в Австралии. ЭКО или его отсутствие, у близнецов выше, чем у одиноких детей, частота аномалий, смерти, церебрального паралича, задержки в развитии и недоношенности ».
Доктор Боуман говорит, что нынешнее ЭКО «замораживание эмбрионов не вредит эмбриону».
«Объединение двух эмбрионов не увеличивает шансы забеременеть», — говорит он.«Если я хочу дать кому-то наибольшие шансы на успешную беременность, я поставлю одну и заморозю остальные».
7. Страшное двухнедельное ожидание
Это пытка. Перед циклом так много нарастания, что во время цикла вы можете убедиться, что делаете ЧТО-ТО для достижения своей цели. Но когда эмбрион возвращается на место, все, что остается делать, — это ждать и мучить себя, обдумывая каждую боль, боль, расстройство желудка, болезненные ощущения в груди или отсутствие каких-либо изменений.Вы связываете себя мысленными узлами, и мир вокруг вас может продолжаться, но вы остаетесь в подвешенном состоянии.
«Я думаю, что вы должны разработать любую стратегию, которая поможет вам умственно, даже если нет доказательств того, что она поможет вам физически, — говорит доктор Боуман». Например, иглоукалывание; нет никаких доказательств того, что он помогает имплантировать эмбрион лучше, но, в конце концов, это очень хороший инструмент для управления стрессом ».
Доктор Боумен говорит, что женщины должны делать все, что помогает им скоротать время — от присоединения к чат-группе до раздражения партнера.
«Это неприятно, почти всегда, если у эмбриона есть все необходимое, он это сделает», — говорит он. «Я понимаю, что это должно быть очень тревожное время».
8. Побочные эффекты
Побочные эффекты при ЭКО индивидуальны для каждой женщины. На ум приходят усталость, повышенный аппетит, потеря аппетита, тошнота, вздутие живота, боли в груди, кровотечение, головные боли и депрессия.
Лично я помню, что во время полного цикла стимуляции в ночь после первой инъекции я пошел в тайский ресторан, чтобы отпраздновать день рождения друга.Я проснулся ночью в поту, от сильного сердцебиения и с чувством полной гибели.
Мой муж срочно доставил меня в больницу, и врачи сочли это аллергической реакцией на что-то в тайской еде. Как объяснил врач, вполне вероятно, что у меня всегда была небольшая непереносимость чего-то в одном из блюд, что я обычно считал несварением желудка, но когда я добавил гормоны, я усилил эту непереносимость. До конца цикла моя диета была очень простой, чтобы избежать дальнейших реакций.
Во время моего второго, на этот раз замороженного цикла, я не только получила большой отрицательный результат беременности, но и сильно заболела зубами. Пессарии с прогестероном, которые я принимал, воспалили мои десны, которые стали инфицированными, и я больше не мог откладывать удаление всех зубов мудрости.
Доктор Боуман говорит, что мои переживания в основном были результатом моего естественного цикла гормонов, только усиленного лекарствами.
Доктор Боумен не ходит в гостиные к своим пациентам во время и после лечения, но в большинстве отчетов говорится, что побочные эффекты минимальны.
«В большинстве случаев пациенты говорят мне:« На самом деле все было не так уж плохо », — говорит он.
9. Ты выглядишь и чувствуешь себя беременной — не значит, что тебе
.Жестокая ирония заключается в том, что многие из ранее перечисленных побочных эффектов ЭКО совпадают с теми, которые ожидаются при беременности. Мой второй цикл ЭКО был неудачным, и никто не был шокирован сильнее, чем я.
Моя грудь болела, живот раздулся, я чувствовала тошноту и все боли, которые вы испытываете на ранних сроках беременности. Пока я ждала по телефону хороших новостей, я думала, какое забавное объявление о беременности я могла бы создать, чтобы поделиться с друзьями и семьей.
Услышать, как медсестра сказала мне: «К сожалению, на этот раз это не сработало, извините, но вы не беременны», просто не выглядело реальным. Но это было.
10. Забеременеть не значит, что битва закончилась.
Итак, у вас есть две розовые линии на палочке для мочи, или анализ крови дал вам BFP (также известный как большой жирный положительный результат). Это время празднования, но оно также знаменует начало нового набора забот, с которыми сталкивается большинство беременных женщин.
Часто женщины, которые беременны с помощью ЭКО, начинают обратный отсчет до даты родов намного раньше, и все мы знаем, что если что-то пойдет не так с беременностью, это, скорее всего, произойдет в первом триместре.
Вы хотите кричать с крыш: «Я беременна», но боитесь, что как-нибудь сглазите.
Я также чувствовал огромную ответственность перед своей семьей и друзьями, которые поддержали нас через ЭКО. Я не хотел заходить так далеко, подвергая их тому, что у меня уже было, только для того, чтобы это привело к дальнейшим страданиям — это звучит глупо, но ЭКО — это не только американские горки, хотя может показаться, что это 99 процентов время.