Боремся с токсикозом — статьи от специалистов клиники «Мать и дитя»
больше отдыхайте
Очень часто в I триместре будущая мама чувствует слабость, сонливость, ей хочется прилечь отдохнуть, а иногда у нее даже просто нет сил пошевелиться. Это, конечно, не токсикоз, но если такие ощущения возникли, то им надо потакать, чтобы ненароком не спровоцировать очередной приступ тошноты. Побольше отдыхайте и не совершайте никаких резких движений, ведь даже если просто неудачно встать со стула, можно спровоцировать приступ тошноты.
Спите при открытых окнах: воздух в спальне должен быть свежим и прохладным. Ложитесь спать вовремя, не сидите за полночь перед телевизором или за компьютером, исключите все раздражающие факторы: неудобный матрас, одеяло, подушку, жесткое постельное белье – недосып может отозваться утренней дурнотой.
питайтесь правильно
Ешьте дробно, 5–6 раз в день, а то и чаще, и обязательно маленькими порциями. Проснувшись, не вставайте сразу с кровати.
Обычно при токсикозе не рекомендуют есть жирное, копченое, соленое, маринованное, пить газировку (обычный набор пищевых вредностей). Но вполне вероятно, что какой-то не слишком полезный продукт сейчас будет переноситься хорошо, а что-то из здоровой пищи, наоборот, вызовет тошноту. «Беременные капризы» – пирожное с селедкой или ананасы по ночам – это просьбы организма о том, что ему необходим тот или иной компонент в пище. Например, желание пожевать мел – признак нехватки кальция. Поэтому ешьте то, что вам нравится, и то, чего вам хочется, в пределах разумного, конечно. А если чего-то не хочется, даже если этот продукт крайне полезен и необходим, – не ешьте его. Если тошнит от какого-то блюда, значит, организм вам сигнализирует: это сейчас мне не нужно!
пейте чаще
Токсикоз может не ограничиваться тошнотой, у кого-то возникает и рвота. А значит, теряется жидкость. Поэтому между приемами пищи пейте чаще: глоток-другой минеральной воды или чая с лимоном помогут справиться с тошнотой и восполнят потерянную жидкость. Но пить надо небольшими глотками. Также не стоит запивать еду и следует на время отказаться от супов – большой объем выпитого и съеденного, наоборот, только провоцируют тошноту и рвоту.
А значит, теряется жидкость. Поэтому между приемами пищи пейте чаще: глоток-другой минеральной воды или чая с лимоном помогут справиться с тошнотой и восполнят потерянную жидкость. Но пить надо небольшими глотками. Также не стоит запивать еду и следует на время отказаться от супов – большой объем выпитого и съеденного, наоборот, только провоцируют тошноту и рвоту.
дышите свежим воздухом
Прогулки на свежем воздухе полезны всем, но при токсикозе особенно. Во-первых, при гулянии кровь будущей мамы и малыша насыщается кислородом, что очень важно для здоровья, а во-вторых, прогулки успокаивают нервную систему. Все вместе это помогает снизить неприятные симптомы токсикоза. Гулять нужно не меньше двух часов в день – но не просто по улице, а в том месте, где воздух действительно свежий: в лесу, парке, сквере, а лучше всего за городом. Перед тем как выйти на улицу, продумайте маршрут: идите подальше от загазованных автотрасс, уличных кафе, палаток с едой и прочих «ароматных» мест.
исключите ароматы
Вкусовые и обонятельные предпочтения в I триместре меняются. Сейчас даже любимые духи могут вызвать приступ тошноты, головную боль и аллергическую реакцию. Поэтому уберите подальше все раздражающие вас ароматные косметические средства: духи, дезодоранты, кремы и прочее. Придется перестать пользоваться любимым парфюмом и мужу, и близким. Объясните окружающим, что это не каприз, а временная мера, совсем скоро все вернется в привычное русло.
И не беспокойтесь, что сейчас вы останетесь без привычных средств для поддержания красоты. И в косметическом магазине, и в аптеке полно разных кремов, тоников, шампуней без отдушек или с минимальным запахом.
работайте с собой
Психологи считают, что причина токсикоза не только в гормональной перестройке, но и в психологическом состоянии женщины. Чем больше женщина переживает, чем больше у нее тревог и страхов, тем ярче может быть выражен токсикоз. В идеале, лучше ограничить себя на время беременности от любых стрессов. Конечно, исключить нервную работу или давку в общественном транспорте не всегда возможно, но меньше смотреть телевизор, не читать негативные новости и разные беременные «страшилки» в Интернете, не реагировать на мелкие или даже крупные житейские неприятности под силу всем. Поэтому, если беспокоит токсикоз – создайте на время беременности свой собственный комфортный мир. Не справляетесь сами – обратитесь к специалистам (психологам). Токсикоз и правда неплохо лечится психотерапией. Главное – будущая мама должна хотеть избавиться от собственной тревожности.
Конечно, исключить нервную работу или давку в общественном транспорте не всегда возможно, но меньше смотреть телевизор, не читать негативные новости и разные беременные «страшилки» в Интернете, не реагировать на мелкие или даже крупные житейские неприятности под силу всем. Поэтому, если беспокоит токсикоз – создайте на время беременности свой собственный комфортный мир. Не справляетесь сами – обратитесь к специалистам (психологам). Токсикоз и правда неплохо лечится психотерапией. Главное – будущая мама должна хотеть избавиться от собственной тревожности.
Как бы ни был неприятен токсикоз – он не длится вечно. Потерпеть надо до начала или (реже) середины II триместра. И уже совсем скоро все неприятные симптомы токсикоза останутся в прошлом!
13 советов, как справиться с токсикозом, HELLO! Russia
Кейт Миддлтон снова беременна. Но пока весь мир ликует и спешит поздравить членов британской королевской семьи, герцогиня Кембриджская лежит в больнице Кенсингтонского дворца и лечится от сильного токсикоза. К сожалению, эта проблема хоть и распространена, единственного, эффективного и действенного способа для ее устранения до сих пор не найдено. Возможно, это объясняется тем, что врачи даже не могут прийти к единому мнению о причине возникновения токсикоза. Кто-то считает, что это происходит из-за несовпадения групп крови малыша и матери или гормональной перестройки, кто-то винит во всем зашлакованность организма, третьи — переутомление.
К сожалению, эта проблема хоть и распространена, единственного, эффективного и действенного способа для ее устранения до сих пор не найдено. Возможно, это объясняется тем, что врачи даже не могут прийти к единому мнению о причине возникновения токсикоза. Кто-то считает, что это происходит из-за несовпадения групп крови малыша и матери или гормональной перестройки, кто-то винит во всем зашлакованность организма, третьи — переутомление.
Как бы то ни было, переживать постоянную тошноту, рвоту, потерю веса, отвращение к еде, иногда высокую температуру и слабость не хочется никому. Именно поэтому HELLO.RU собрал несколько советов, которые помогут вам облегчить симптомы токсикоза и снова начать радоваться своей беременности.
герцогиня Кэтрин
1.Если вы привыкли питаться три раза в день или того реже и обильными порциями, теперь придется немного изменить схему. Ешьте часто, но небольшими порциями, это позволит вам поддерживать нужный сахар в крови и не перегружать желудок. Ни в коем случае не допускайте чувства голода — это только усугубит ситуацию. Отдавайте предпочтение пюре, детскому питанию — в таком виде пища будет усваиваться гораздо быстрее и благоприятно влиять на желудок, не вызывая ненужных реакций.
Отдавайте предпочтение пюре, детскому питанию — в таком виде пища будет усваиваться гораздо быстрее и благоприятно влиять на желудок, не вызывая ненужных реакций.
2. Не стоит забывать о регулярном питьевом режиме. Простая и минеральная вода, отвар шиповника, натуральные соки, чай без ароматизаторов и вкусовых добавок — что-то из этого или все сразу должно стать неотъемлемой составляющей вашего рациона. При беременности советуют выпивать еще больше жидкости, чем в обычном состоянии — 2-3 л. Но все-таки доверяйте своему организму и обращайте внимания на свои ощущения — следите за появлением отеков и не вливайте в себя воду силой, потому что «так надо».
3.Проснувшись, не спешите сразу вставать с постели. В период токсикоза вообще старайтесь соблюдать постельный режим — попросите родных избавить вас от работы по дому, от готовки и лишних перемещений. Начните свое утро с как можно более легкого завтрака, например, чая с печеньем, воды с сухариками или банана.
4. Бороться с приступами тошноты хорошо помогает мята или мятная вода. Залейте немного этой ароматной травы горячей водой, оставьте на 5 минут, а затем добавьте в напиток лимон и мед.
Бороться с приступами тошноты хорошо помогает мята или мятная вода. Залейте немного этой ароматной травы горячей водой, оставьте на 5 минут, а затем добавьте в напиток лимон и мед.
5.Еще одно эффективное средство от тошноты — имбирь. Нарежьте на небольшие кусочки корень и жуйте их по мере необходимости. Также вы можете натереть имбирь на мелкой терке и добавлять в еду. Мало того, что у него довольно терпкий вкус, так в нем еще и содержится много витаминов и полезных веществ: различные аминокислоты, магний, кальций, фосфор, железо, цинк, натрий и т.д.
6.Курага — еще одно действенное, а главное вкусное средство против тошноты, повышающее уровень калия в организме.
7.Уберите подальше все духи, косметику, ароматические свечи, подушечки и прочие распространители искусственных, ярких запахов. При токсикозе они воздействуют на наше обоняние и самочувствие иным образом, вызывают раздражение и тошноту. Исключение составляют натуральные ароматы — апельсина, лаванды, но опять же не забывайте, что все индивидуально. Старайтесь чаще проветривать комнату и бывать на свежем воздухе.
Старайтесь чаще проветривать комнату и бывать на свежем воздухе.
8.По мнению некоторых врачей, женщины, которые до беременности занимались спортом, страдают токсикозом реже. Так происходит потому, что даже слабая нагрузка на организм стимулирует обменные процессы и помогает ему легче перенести гормональную перестройку. Конечно, не следует тренироваться на пределе своих возможностей — положение уже не то. Отдавайте предпочтение ходьбе, йоге, плаванию и прочим спокойным видам спорта. Также хорошо начинать каждый новый день с контрастного душа.
9.Не менее важен психологический настрой — старайтесь всеми силами и способами отвлечься, порадовать себя, сделать то, что давно хотели сделать, но не могли из-за нехватки времени.
10.Некоторые доктора видят причину токсикоза в недостатке витаминов, поэтому чтобы привести их малое количество в необходимое, пропейте мультивитаминный и минеральный комплекс для беременных. Но — и это важно — обязательно проконсультируйтесь перед этим с врачом.
11.Бежать к доктору следует и в том случае, если вы сильно теряете вес. Так происходит в тех случаях, когда рвота частая и постоянная. Не пытайтесь утихомирить свой организм мятой или курагой — здесь нужны более эффективные и серьезные средства.
12.Не отказывайте себе в послеобеденном сне, если, конечно, это позволяет ваш график. При полном рабочем дне старайтесь максимально отдохнуть вечером после трудового дня и не нарушайте режим сна.
13.Существуют гомеопатические растительные средства от тошноты, но их вам может назначить только ваш лечащий врач.
Ранний токсикоз беременных — причины и лечение
Большинство женщин, едва узнав о наступившей беременности, ждут плохого самочувствия, приступов тошноты и даже рвоты. И действительно, ранний токсикоз зачастую становится постоянным спутником многих будущих мам на ранних сроках беременности. Можно ли как-то облегчить эти неприятные симптомы?
Токсикоз (а врачи называют это состояние гестозом) – это синдром, который определяют как нарушение адаптации женщины к беременности.
Когда начинается ранний токсикоз при беременности
Ранний токсикоз обычно возникает в первой половине беременности. Как правило, после окончания формирования плаценты, то есть в 12-13 недель беременности явления токсикоза прекращаются. Во время нормальной беременности в организме женщины происходят адаптационные изменения функции почти всех органов и систем, которые регулируются нервной системой с участием желез внутренней секреции. Токсикоз же возникает вследствие невозможности адаптационных механизмов организма будущей мамы адекватно обеспечить потребности развивающегося плода.
Проявление раннего токсикоза
Самым частым проявлением токсикоза является рвота. Очень редко встречаются другие формы раннего токсикоза:
- дерматозы беременных – это группа заболеваний кожи, которые возникают во время беременности и исчезают после нее.
 При возникновении на ранних сроках беременности дерматоз обусловлен иммунными нарушениями в организме беременной женщины, а также чаще всего встречается у пациенток с заболеваниями пищеварительной и эндокринной систем. Наиболее распространенной формой дерматозов беременных является зуд беременных, который может быть на небольшом участке кожи или распространяться по всему телу, включая стопы и ладони.
При возникновении на ранних сроках беременности дерматоз обусловлен иммунными нарушениями в организме беременной женщины, а также чаще всего встречается у пациенток с заболеваниями пищеварительной и эндокринной систем. Наиболее распространенной формой дерматозов беременных является зуд беременных, который может быть на небольшом участке кожи или распространяться по всему телу, включая стопы и ладони. - тетания (хорея) беременных. Это состояние возникает при условии снижения функции паращитовидных желез, вследствие чего нарушается обмен кальция в организме. Клинически заболевание проявляется судорогами мышц, чаще судороги бывают в пальцах рук, иногда в мышцах лица.
- слюнотечение – повышенное выделение слюны, в связи с чем происходит большая потеря жидкости (до 1 литра в сутки). Слюнотечение может быть самостоятельным проявление токсикоза или сопровождать рвоту беременных. В развитии слюнотечения имеют значение не только изменения в центральной нервной системе, но и местные нарушения в слюнных железах и их протоках под влиянием гормональной перестройки.

- бронхиальная астма беременных – крайне редкая форма гестоза.
- остеомаляция беременных – размягчение костей вследствие нарушения обмена кальция и фосфора, при этом чаще поражаются кости таза и позвоночника
- невропатия и психопатия беременных.
Причины токсикоза на ранних сроках
Существует множество теорий, пытающихся объяснить причины и механизмы развития раннего токсикоза: наиболее признанными считаются так называемая нервно-рефлекторная и иммунологическая.
Согласно нервно-рефлекторной концепции, рвота возникает вследствие нарушения взаимоотношений между корой головного мозга и подкорковыми структурами. Во время беременности интенсивнее, чем обычно, начинают работать подкорковые центры мозга, которые ответственны за большинство защитных рефлексов, в том числе дыхание и сердечную деятельность. В тех же областях подкорковых структур располагаются рвотный и слюноотделительный центры, ядра обонятельной системы мозга. Процессы возбуждения захватывают и их. Поэтому тошноте и рвоте могут предшествовать такие явления, как углубление дыхания, учащение пульса, увеличение количества слюны, бледность, обусловленная спазмом сосудов, изменение обоняния.
Процессы возбуждения захватывают и их. Поэтому тошноте и рвоте могут предшествовать такие явления, как углубление дыхания, учащение пульса, увеличение количества слюны, бледность, обусловленная спазмом сосудов, изменение обоняния.
Определенную роль в развитии гестоза играют иммунологические нарушения. Сроки появления рвоты обычно совпадают с формированием кровообращения в плаценте, усиленным размножением белых кровяных клеток – лимфоцитов, которые участвуют в иммунных реакциях. Плод является чужеродным для материнского организма, и ее иммунная система таким образом на него реагирует. После полного созревания плаценты, которая накапливает в себе все эти иммунные клетки, токсикоз обычно проходит.
Определенную роль в развитии рвоты беременных играет хорионический гонадотропин человека (ХГЧ). Этот гормон вырабатывается плацентой во время беременности. Его высокая концентрация может провоцировать рвоту.
Степени тяжести токсикоза при беременности
Основным симптомом раннего токсикоза беременных является рвота.
Как справиться с токсикозом и облегчить симптомы
Лечение легкой формы токсикоза обычно проводится дома. Но, тем не менее, беременная женщина должна находиться под контролем медиков, сдавать все рекомендованные доктором анализы, соблюдать назначения. Это позволит врачу контролировать состояние организма будущей мамы и вовремя предупредить возможные осложнения. Женщине необходимо организовать нормальный режим сна и отдыха, показаны прогулки на свежем воздухе, спокойная обстановка в семье.
Правильное питание
Питаться нужно маленькими порциями, дробно, через каждые 2-3 часа. Еда должна быть легкоусваиваемой, по возможности высококалорийной и витаминизированной. В связи со снижением аппетита рекомендуют разнообразную и приятную для будущей мамы пищу, то есть продукты выбираются с учетом желаний беременной, за исключением острых блюд, копченостей. Важно помнить, что очень горячая или очень холодная еда часто провоцируют рвоту, поэтому блюда должны быть теплыми. Показан прием щелочных минеральных вод в небольших объемах 5-6 раз в день.
Важно помнить, что очень горячая или очень холодная еда часто провоцируют рвоту, поэтому блюда должны быть теплыми. Показан прием щелочных минеральных вод в небольших объемах 5-6 раз в день.
Если тошнота и рвота возникают утром, сразу после пробуждения, рекомендуется завтракать, лежа в постели, не вставая. На завтрак можно съесть сухие крекеры, сухарик, попить чая или воды с лимоном, разрешен легкий йогурт. Все это лучше заранее положить рядом с кроватью или попросить кого-нибудь принести завтрак.
Каждая женщина сама подбирает для себя средство, помогающее бороться с тошнотой. Кому-то помогает долька апельсина, лимона или яблока, некоторые будущие мамы для облегчения симптомов токсикоза носят при себе сухарики или мятные конфеты. Хорошим противорвотным действием обладает тыквенный сок. Очень многим беременным помогает имбирный чай. Он готовится очень просто:
мелко нарезанный или натертый на крупную терку корень имбиря заливают кипятком и настаивают в течение 15-20 минут. Чай можно пить в теплом или охлажденном виде, добавив в него лимон, мяту или мед.
Чай можно пить в теплом или охлажденном виде, добавив в него лимон, мяту или мед.
Жиры и белки животного происхождения рекомендуется употреблять в первой половине дня, когда более активны ферменты поджелудочной железы. Молочные продукты лучше есть после обеда или перед сном.
Не рекомендуется использовать пищу с консервантами, мясо бройлерных кур, продукты быстрого приготовления, фаст фуд.
Для поддержания обменных процессов в организме желательно выпивать 2-2,5 литра жидкости в сутки. При учащении рвоты не рекомендуется одновременно употреблять твердую и жидкую пищу. Жидкости не стоит пить за 30 минут до и в течение 1,5 часов после еды, поскольку это провоцирует рвоту за счет растяжения стенок желудка и влияния на рецепторы.
Отвары и настои
Овсяный отвар
В качестве обволакивающего средства, то есть вещества, которое образует слизистую пленку и препятствует раздражению рецепторов на стенках желудка и кишечника, рекомендуется овсяный отвар. Готовится он следующим образом: 2—3 ст. ложки овсяных зерен промывают, заливают 500-700 мл воды, кипятят на медленном огне под крышкой в течение 30 минут. Отвар сливают, зерна измельчают и заливают новой водой и варят до полной готовности. Полученную массу измельчают блендером. Употреблять отвар нужно натощак и вечером перед сном, но не ранее, чем через 2 часа после ужина, а также в течение всего дня небольшими порциями.
Готовится он следующим образом: 2—3 ст. ложки овсяных зерен промывают, заливают 500-700 мл воды, кипятят на медленном огне под крышкой в течение 30 минут. Отвар сливают, зерна измельчают и заливают новой водой и варят до полной готовности. Полученную массу измельчают блендером. Употреблять отвар нужно натощак и вечером перед сном, но не ранее, чем через 2 часа после ужина, а также в течение всего дня небольшими порциями.
Особенно хорошее воздействие он оказывает в сочетании с настоем шиповника.
Настой шиповника
Этот настой является хорошим источником витаминов и микроэлементов – содержит витамины С, К, Р и РР, калий, марганец, железо, способствует нормализации функции желчного пузыря. Чтобы его приготовить, нужно 1 ст. ложку измельченных плодов шиповника залить 250 мл кипятка и настаивать в термосе около 2 часов.
Уменьшению тошноты и улучшению состояния будущей мамы способствуют следующие настои и отвары.
Фитонастой
Взять поровну: корня валерианы, плодов аниса обыкновенного, листьев кипрея, цветков липы, цветков календулы лекарственной, побегов черники обыкновенной, плодов боярышника кроваво-красного. 1 ст. ложку измельченной в кофемолке смеси залить 500 мл кипятка и настаивать в термосе в течение 2 часа, затем процедить. Принимать настой по необходимости, до 6 раз в сутки в подогретом виде по 1/3 стакана.
1 ст. ложку измельченной в кофемолке смеси залить 500 мл кипятка и настаивать в термосе в течение 2 часа, затем процедить. Принимать настой по необходимости, до 6 раз в сутки в подогретом виде по 1/3 стакана.
Сбор Бенедиктова
Для приготовления данного сбора понадобятся: тысячелистник обыкновенный (10 г), трава мяты перечной (20 г), трава пастушьей сумки (20 г), корневища валерианы лекарственной (10 г), соцветия календулы лекарственной (20 г) и соцветия ромашки лекарственной (20 г). 10 г смеси залить 400 мл воды, выдержать на водяной бане 30 минут, процедить. Принимать по 50 мл 6 раз в день в течение 25 дней, три курса с 15-дневными перерывами.
Калина с медом
Растереть 2 ст. ложки свежих ягод калины обыкновенной, залить их 250 мл кипятка, нагревать 10 минут на водяной бане, процедить, добавить немного меда. Принимать по 1/3 стакана теплого настоя перед едой 3-4 раза в день.
Клюква с мятой, медом и лимоном
Отжать сок из 250 г ягод клюквы, охладить его, жмых вскипятить в 1 л воды, добавить 1 ст. ложку листьев мяты и настоять 15 минут под крышкой. Процедить, растворить в горячем отваре 2-3 ст. ложки меда, дать остыть до комнатной температуры, добавить охлажденный клюквенный сок и дольку лимона. Употреблять по 0,5 стакана после еды или при возникновении тошноты.
ложку листьев мяты и настоять 15 минут под крышкой. Процедить, растворить в горячем отваре 2-3 ст. ложки меда, дать остыть до комнатной температуры, добавить охлажденный клюквенный сок и дольку лимона. Употреблять по 0,5 стакана после еды или при возникновении тошноты.
Шиповник с яблоками
Измельченные плоды шиповника (примерно 1 ст. ложку) залить 250 мл кипятка, добавить 0,5 ст. ложки сушеных яблок, нагревать на водяной бане в течение 15-20 минут. Этот напиток можно употреблять в течение дня вместо чая.
Шиповник с садовыми ягодами
Для приготовления напитка потребуются: 1 ст. ложка плодов шиповника, 1 ст. ложка плодов малины, 1 ст. ложка листьев черной смородины, 1 ст. ложка листьев брусники. 2 ст. ложки смеси залить 500 мл кипятка, кипятить в течение 5 минут, настаивать 1 час, процедить. Принимать по 100 мл отвара 3 раза в день.
Лечебная физкультура
Среди немедикаментозных средств хорошим эффектом обладает лечебная физкультура. Комплекс упражнений включает хождение, глубокое дыхание с потягиванием мышц туловища и конечностей. Необходимо исключить наклоны, они могут усиливать тошноту. В комплекс входят динамические упражнения для тренировки мышц рук, ног, упражнения на расслабление. Занятия лечебной гимнастикой предусматривают также обучение техникам дыхания. Как следствие, происходит насыщение организма кислородом, снижается возбудимость рвотного центра — токсикоз облегчается.
Комплекс упражнений включает хождение, глубокое дыхание с потягиванием мышц туловища и конечностей. Необходимо исключить наклоны, они могут усиливать тошноту. В комплекс входят динамические упражнения для тренировки мышц рук, ног, упражнения на расслабление. Занятия лечебной гимнастикой предусматривают также обучение техникам дыхания. Как следствие, происходит насыщение организма кислородом, снижается возбудимость рвотного центра — токсикоз облегчается.
Физиотерапевтические процедуры
Среди физиотерапевтических процедур для лечения раннего токсикоза применяют электросон, иглорефлексотерапию, лазеротерапию. Электросон — это метод, использующий низкочастотные токи, вызывающие засыпание. Продолжительность процедуры — от 60 до 90 минут, курс лечения – 6-8 сеансов.
Лазеротерапия
В комплексной терапии раннего токсикоза применяется облучение крови гелий-неоновым лазером через световод, проведенный через иглу, помещенную в локтевую вену. Процедура длится 15-20 минут. Лечебный эффект достигается за счет влияния лазера на клетки крови, изменение ее свойств, накопление в крови биологически активных веществ. В результате изменяется обмен веществ в клетках, увеличивается устойчивость тканей и организма к неблагоприятным условиям, повышается жизненный тонус.
Лечебный эффект достигается за счет влияния лазера на клетки крови, изменение ее свойств, накопление в крови биологически активных веществ. В результате изменяется обмен веществ в клетках, увеличивается устойчивость тканей и организма к неблагоприятным условиям, повышается жизненный тонус.
Иглорефлексотерапия, акупунктура
Это методы лечения, основанные на раздражении биологически активных точек и зон на теле и лице. При раннем токсикозе такое воздействие изменяет тонус нервной системы беременной женщины. Сеанс иглотерапии проводится 1-2 раза в неделю и длится 15-30 минут.
При утренней тошноте и рвоте беременных эффективен метод точечного массажа. Для этого надо пальцем надавить на точку, которая находится на внутренней стороне запястья, посередине, на 3 поперечных пальца выше ладони.
Ароматерапия
Применение ароматов растений – оказывает положительное воздействие на будущую маму и малыша. Вдыханием приятных ароматов можно достичь хорошего психологического эффекта, создать хорошее настроение, уменьшить явления токсикоза. Во время беременности преимущественно используются аромалампы, аромамедальоны, подушечки – саше. Для облегчения тошноты и рвоты подходят масла лавра благородного, лимона, лаванды, кардамона настоящего, укропа, мелиссы, мяты перечной, аниса, эвкалипта, имбиря. Для ароматизации воздуха можно использовать следующую смесь 0 3 капли масла лаванды, 1 капля масла мяты перечной, 1 капля эвкалиптового масла.
Во время беременности преимущественно используются аромалампы, аромамедальоны, подушечки – саше. Для облегчения тошноты и рвоты подходят масла лавра благородного, лимона, лаванды, кардамона настоящего, укропа, мелиссы, мяты перечной, аниса, эвкалипта, имбиря. Для ароматизации воздуха можно использовать следующую смесь 0 3 капли масла лаванды, 1 капля масла мяты перечной, 1 капля эвкалиптового масла.
Принципы лечения раннего токсикоза
Даже при легком течении раннего токсикоза беременных лечащий врач обязательно назначит ряд анализов – общий анализ крови, общий анализ мочи, биохимический анализ крови, гемостазиограмму. Это необходимо для контроля состояния беременной женщины и для своевременного назначения медикаментозных средств для коррекции возникающих в организме изменений.
При неэффективности немедикаментозных средств доктор назначает лекарства, которые помогают бороться с токсикозом. В первую очередь это растительные успокоительные средства, гомеопатические лекарства от тошноты, препараты витамина В6, противорвотные лекарства.
Если, несмотря на всю проводимую терапию, рвота усиливается, доктор обнаруживает изменения в анализах крови и мочи, а масса тела продолжает прогрессивно снижаться, показана госпитализация в стационар.
В стационаре проводится внутривенное вливание лекарств, которые восстанавливают потерянную организмом жидкость, микроэлементы и белки. В сутки беременная получает не менее 2-2,5 литров жидкости внутривенно.
Для улучшения кровотока через плаценту и улучшения поступления кислорода к плоду может назначаться оксигенотерапия — вдыхание кислородно-воздушной смеси в течение 20-30 минут дважды в день.
Чаще всего явления токсикоза постепенно уменьшаются к 12 – 13 неделям беременности.
- При легкой степени рвота натощак или после приема пищи наблюдается от 3 до 5 раз в сутки. Несмотря на рвоту, часть пищи все-таки удерживается и значительного похудения у таких беременных не наблюдается. Общее состояние существенно не страдает, изменений в анализах крови и мочи нет.
 Такая рвота легко поддается лечению различными немедикаментозными средствами, а зачастую самостоятельно проходит после нормализации режима питания и отдыха.
Такая рвота легко поддается лечению различными немедикаментозными средствами, а зачастую самостоятельно проходит после нормализации режима питания и отдыха. - Умеренная рвота (или рвота средней тяжести) выражается в учащении рвоты до 10 раз в сутки независимо от приема пищи. Характерна упорная тошнота. Наступает обезвоживание организма, уменьшение массы тела на 3 – 5 кг (6% от исходной массы). Общее состояние беременных ухудшается. Будущие мамы жалуются на слабость, апатию, отмечается плаксивость, иногда депрессия. Кожа бледная, сухая, язык обложен белым налетом, может отмечаться желтушность кожи.
- Тяжелая форма (чрезмерная рвота беременных) встречается редко. Частота рвоты до 20 раз в сутки и более. Для чрезмерной рвоты характерно выраженное обезвоживание организма и интоксикация. Это состояние может возникнуть как продолжение рвоты беременных средней тяжести или изначально приобрести тяжелый характер.
 При чрезмерной рвоте масса тела быстро уменьшается, в среднем на 2-3 кг в неделю, кожа становится сухой и дряблой, подкожная жировая клетчатка быстро исчезает, язык и губы сухие, изо рта отмечается запах ацетона, температура тела может повышаться до 38 градусов.
При чрезмерной рвоте масса тела быстро уменьшается, в среднем на 2-3 кг в неделю, кожа становится сухой и дряблой, подкожная жировая клетчатка быстро исчезает, язык и губы сухие, изо рта отмечается запах ацетона, температура тела может повышаться до 38 градусов.
Рвоту средней и тяжелой степеней лечат в стационаре.
от первых признаков до качественной терапии с грамотными специалистами
Автор статьи: Лукьянова Яна Сергеевна, Врач акушер-гинеколог, эндохирург Член Европейского общества эндоскопический гинекологии (European Society of Gynaecological Endoscopy) Член Европейского Общества Репродукции Человека и Эмбриологии (European Society of Human Reproduction and Embryology)
Беременные женщины часто страдают особенно формой отравления организма – токсикозом. Патология сопровождается подташниваем и рвотой. У беременных происходит отравление организма продуктами плода. Эта патология проявляется широким набором симптомов. Современная медицина способна устранить недуг.
Токсикоз у беременных: проявление недуга
Токсикоз – это отравление. Плод выделяет продукты внутри организма женщины. Последний начинает воспринимать работу плода как враждебную. В результате проявляются симптомы отравления.
Признаки токсикоза беременных:
- постоянная тошнота и сильный утренний рвотный рефлекс;
- повышенная сонливость;
- постоянная слабость и низкая работоспособность;
- постоянные смены настроения резкого характера;
- неприязнь к резким запахам.
Патология проявляет себя во время первого триметра беременности. Но наблюдают ее не все женщины. Почему так происходит – точного ответа до сих пор нет. С течением времени явление само по себе исчезает. Но у некоторых проявляется токсикоз на поздней стадии беременности. Это более опасная форма токсикоза, поскольку она может негативно повлиять на ход беременности. Потребуется наблюдение специалистами на стационаре.
Симптоматика патологии проявляется постепенно после зачатия. В начале наблюдают исчезновение аппетита и повышенную раздражительность. Недуг постепенно усиливается. Но для одной женщины характерны лишь несколько симптомов, а не все сразу. И так для всех.
В начале наблюдают исчезновение аппетита и повышенную раздражительность. Недуг постепенно усиливается. Но для одной женщины характерны лишь несколько симптомов, а не все сразу. И так для всех.
У вас появились симптомы токсикоза?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Истоки развития патологии
Во время беременности происходит гормональная перестройка женского организма. Это естественный процесс.
Точного ответа о развитии токсикоза современная наука не способна дать. У каждой женщины этот недуг развивается индивидуально. Все зависит от иммунитета и физиологических особенностей организма беременной. Качественная терапия требует индивидуального похода.
Зарождающийся плод производит продукты жизнедеятельности и вырабатывает токсины. Недуг не страшен и бояться его не стоит. Задача будущей матери – облегчить свое положение возможными способами.
Дополнительные причины развития токсикоза:
- рост плаценты;
- защита организма от воздействия активно растущего плода;
- наличие хронических заболеваний;
- нестабильное психологическое состояние беременной;
- генетическая предрасположенность;
- беременность несколькими плодами;
- большой возраст беременной.
Развитие токсикоза сопровождает немалое количество факторов. Самостоятельно пытаться определить источник проблемы и способы воздействия на него затруднительно. Специалисты АО «Медицина» (клиника академика Ройтберга) помогут женщине избавиться от ощущений дискомфорта и превратить начальную стадию беременности в удовольствие.
Риски при токсикозе
Несмотря на естественное происхождение недуга, он несет в себе риски. Они связаны с протеканием беременности и качеством вынашивания плода. Также недуг может негативно влиять на общее состояние женщины.
Факторы риска токсикоза у беременных:
- отсутствие качественного сна;
- постоянное переутомление;
- отсутствие системы питания.

Плод требует дополнительных ресурсов женского организма для развития. Но организм не отдыхает и не получает качественного питания для роста плода.
Выделяют несколько степеней раннего токсикоза у беременных:
- легкая степень. Рвотные позывы не чаще 5 раз за сутки. Потеря массы тела не более 3 кг;
- средняя степень. Рвота до 10 раз в сутки. За 2 недели женщина может потерять до 10 кг массы. Неудовлетворительное общее состояние;
- тяжелая степень. Рвотные позывы более 25 раз в сутки. Потеря массы тела больше 10 кг. Развитие печеночной и почечной недостаточности, общая деградация организма.
Наблюдение общего ухудшения самочувствия и активного проявления симптомов – повод обратиться к специалисту. Рвотные позывы и непринятие пищи лишают плод важных питательных веществ.
Риски осложнений
Влияние токсикоза на организм беременной зависит от степени развития недуга. Первая степень безвредна для организма женщины и протекает естественным путем. В некоторых случаях и вторая степень не представляет угрозы. При нормальном течении к 14 неделе симптоматика исчезает.
В некоторых случаях и вторая степень не представляет угрозы. При нормальном течении к 14 неделе симптоматика исчезает.
Третья степень опасна для здоровья женщины и плода. Происходит обезвоживание организма и его истощение. У женщин возникает риск развития осложнений:
- сердечной и почечной недостаточности;
- отек легких;
- впадение в кому на фоне истощения;
- плацентарная недостаточность на поздних стадиях беременности;
- задержка в развитии плода;
- риск преждевременных родов.
Не всегда у беременных токсикоз протекает в легкой форме. Здоровье плода в руках матери и отца. При развитии симптоматики заболевания пропорционально увеличивается риск возникновения осложнений.
Обращение к специалисту
Не следует полагаться на собственные силы при преодолении токсикоза на ранних стадиях и его последствий. Специалисты АО «Медицина» (клиника академика Ройтберга) считают, что беременность должна быть комфортной. Несмотря на отсутствие угрозы со стороны легкой формы недуга, все равно следует наблюдаться у врача.
Несмотря на отсутствие угрозы со стороны легкой формы недуга, все равно следует наблюдаться у врача.
Факторы, определяющие срочное обращение к доктору в центре Москвы при токсикозе беременных:
- рвота в количестве более 5 раз за сутки. Из-за срыгивания питательных веществ в организме развивается истощение и обезвоживание;
- количество мочеиспусканий снизилось, а моча приобрела темный цвет. При активной деятельности наблюдается головокружение;
- боли в области живота;
- рвота при употреблении пищи и отсутствие питания свыше 12 часов;
- потеря веса превышает 2,5 кг за неделю.
Перечисленные факторы токсикоза отражают серьезные проблемы с организмом. Оттягивание времени приведет к еще большим проблемам.
Посещение или визит доктора: подготовительные мероприятия
Плохое самочувствие, постоянное разрежение и рвота требуют подготовки перед самостоятельным посещением медицинского центра. Стоит расслабиться перед выходом в больницу.
Близким требуется:
- предварительно записать беременную на прием;
- организовать доставку в максимально комфортных условиях на автомобиле или такси в кратчайшие сроки;
- оперативно забрать беременную из клиники.
При возникновении острых проблем стоит дождаться выезда врача на дом. Скорая помощь – эффективная мера при борьбе с токсикозом, поскольку пациентка может быть неспособной передвигаться самостоятельно.
Диагностические меры токсикоза
Очевидные симптомы не дают право самостоятельной постановки диагноза токсикоза при беременности. Больную должен осмотреть специалист. Занимаются лечением заболеваний доктора различных направленийнашего многопрофильного медицинского центра в центре Москвы. Зависит это от силы недуга и наличия дополнительных патологий.
- Гинеколог. Квалифицированные специалисты подскажут, как бороться с токсикозом медикаментозными и другими средствами. Беременной разъяснят причины токсикоза и сколько токсикоз длится.
 Доктор выслушает симптомы токсикоза беременной и точно обрисует клиническую картину. Токсикоз первой беременности не должен вызывать испуга и пациентов – задача гинеколога придать уверенности будущим роженицам. Тут же есть возможность поинтересоваться у специалиста сроками – когда заканчивается токсикоз.
Доктор выслушает симптомы токсикоза беременной и точно обрисует клиническую картину. Токсикоз первой беременности не должен вызывать испуга и пациентов – задача гинеколога придать уверенности будущим роженицам. Тут же есть возможность поинтересоваться у специалиста сроками – когда заканчивается токсикоз. - Сильный токсикоз и наличие осложнения требуют углубленного изучения состояния пациенток другими специалистами. В нашей клинике есть возможность пройти обследования у физиотерапевта. Врач подскаже,т как облегчить токсикоз и снизить его влияние на другие органы.
- Проблемы личного характера разрешит психолог. Специалист поможет разрешить семейные проблемы до момента, когда закончится токсикоз. Психолог подскажет приемы борьбы с токсикозом.
Семье и непосредственно беременной следует заранее подготовиться к периоду, когда начинается токсикоз. Делают это на стадии беременности, чтобы не нервировать лишний раз женщину. АО «Медицина» (клиника академика Ройтберга) предоставляет весь спектр медицинских услуг для беременных в Центральном округе.
Методики лечения
Сильные проявления недуга требуют прима специализированных препаратов. Самолечение может навредить, поэтому обязательно следует консультироваться со специалистами АО «Медицина» (клиника академика Ройтберга). Так будет отсутствовать риск нанесения вреда плоду.
Принципы лечения:
- легкая форма не требует лечения. Все сводиться лишь к наблюдению;
- устранение рвотных позывов;
- желчегонные препараты облегчают симптоматику и улучшают работу печени;
- иные назначенные препараты помогут избавиться от спазмов в мышцах, устранить боли в животе, снизить артериальное давление и побороть общую слабость.
Медикаментозные средства назначают квалифицированные врачи по результатам анализов. Неподкрепленные исследованиями выводы и лечение по ним опасны для здоровья.
Домашние меры борьбы с токсикозом
Народные средства могут облегчить легкую форму недуга. Беременной и близким следует позаботиться о выполнении проверенных методов.
Домашние способы лечения токсикоза:
- полноценный сон;
- регулярные длительные прогулки;
- прием пищи небольшими порциями, но часто;
- отказ от жирных и соленых блюд;
- убрать все посторонние и неприятные запахи в жилье, которые вызывают раздражение;
- благоприятная психологическая обстановка.
Не стоит поддаваться стрессам и переутомлению. Контроль над эмоциями поможет достичь счастливой встречи с новорожденным. Народные средства помогут легко перенести простую форму токсикоза.
Токсикоз при беременности: мифы и заблуждения
Существуют устоявшиеся мнения по поводу проявления токсикоза. Далеко не все из них правдивы. Не следует прислушиваться к общественному мнению.
- При тошноте будет девочка. Рвотные позывы – это симптом интоксикации из-за развития плода. Какой будет у него пол – значения не имеет.
- У сильного организма проявления токсикоза мощнее. Тут скорее наоборот – сильный организм в состоянии справиться с возникшими проблемами.

- Токсикоз не излечим. Явление не поддается полному лечению, но состояние беременной можно значительно облегчить.
Точные ответы на вопросы могут дать только специалисты.
Профилактические меры
Меры по профилактике направлены на предотвращение возникновения побочных эффектов токсикоза. Молодой маме важно контролировать себя на протяжении дня.
Полезные приемы:
- отсутствие резких движений, особенно утром;
- дробные приемы пищи с большим количеством перекусов;
- тмин или обычная жвачка предотвращают рвотные позывы;
- большое потребление витамина В6 способствует отсутствию рвоты4
- только легкая пища в рационе;
- употребление больших объемов жидкости за день небольшими порциями;
- питье отваров из мяты.
Профилактика позволит улучшить самочувствие. Явления токсикоза при соблюдении режима дня практически не потревожат молодую маму.
Лечение токсикоза: как попасть к специалистам
АО «Медицина» (клиника академика Ройтберга) занимается обслуживанием клиентов в ЦАО и помогает тогда, когда начинается токсикоз у беременных. Пациенты клиники могут вызвать на дом скорую помощь нашего центра, чтобы оперативно уменьшить мощный токсикоз при беременности +7 (495) 229-00-03.
Пациенты клиники могут вызвать на дом скорую помощь нашего центра, чтобы оперативно уменьшить мощный токсикоз при беременности +7 (495) 229-00-03.
Записаться на прием вы можете по телефону +7 (495) 775-73-60, на сайте с помощью формы для записи или у администраторов в клинике: 2-й Тверской-Ямской пер, 10.
Как бороться с токсикозом? | Беременность по неделям
Токсикоз – вещь неприятная. Вы чувствуете слабость, вас постоянно подташнивает, может быть рвота и слюнотечение. Хорошо, если токсикоз проявляется только с утра, но что делать, если беременная девушка ощущает тошноту практически весь день?
Попробуйте справиться с токсикозом, выработав свой индивидуальный способ.
Четыре шага, чтобы помочь своему организму преодолеть токсикоз
Во-первых, посетите женскую консультацию. Не скрывайте от врача, что вас тошнит или рвет. Вам назначат анализы, которые помогут узнать, справляется ваш организм при беременности либо нужно его поддержать.
К тому же частая рвота может вызвать обезвоживание организма, а это очень опасно для будущей мамы и ее ребенка.
Не тяните с походом к врачу, если:
— вас рвет больше трех-четырех раз в день;
— вы теряете в весе;
— вы редко ходите в туалет, хотя пьете много жидкости.
Во-вторых, обращайте внимание на то, когда начинается тошнота (утро после сна или в течение дня), что ее может спровоцировать (запах, какой-либо продукт, голод, поездка в транспорте, усталость и т. д.).
Постарайтесь свести к минимуму этот фактор или исключить его.
В-третьих, найдите продукт, от которого ваш токсикоз будет проходить.
Чаще всего беременным помогают: чаи с имбирем и мятой, мятные леденцы, вода с лимоном, соленые или малосольные огурцы, квашеная капуста (в небольших количествах), апельсины, грейпфруты, арбузы.
В-четвертых, снять симптомы токсикоза поможет прием витаминов для беременных и особенно витамин В6 и фолиевая кислота.
6 способов облегчить токсикоз
Утреннюю тошноту поможет снять холодный сладкий чай, заваренный с вечера.
Перекусывайте. Тошнота усиливается на голодный желудок. Объедаться, конечно, не надо. В качестве перекусов можно брать сухарики, или чуть подсоленную горбушку черного хлеба, горсть сухофруктов, творожки, йогурты.
Постарайтесь есть белковую пищу – она поможет утолить голод и легко усваивается организмом.
Ешьте мясо, рыбу, икру, фасоль, семечки и орехи.
Пейте лечебную минеральную воду без газов.
Можно употреблять и газированную, но сначала выпустите газы из бутылки, взболтав ее и дав ей постоять открытой. Минералка облегчит работу печени, и уменьшит тошноту.
От тошноты может избавить и пара маленьких глотков кока-колы. Многие беременные отмечают, что кола, пепси и фанта облегчают токсикоз.
Гуляйте. На свежем воздухе вас будет меньше тошнить.
Замечательно, если беременность проходит легко и без токсикоза. Но если вы не входите в число таких счастливиц, не унывайте, а просто подождите – вам станет намного легче уже ко второму триместру, а радость материнства намного сильнее токсикоза.
Когда начинается ранний токсикоз и как бороться с ним при беременности
Ранний токсикоз беременности — это состояние, которое доставляет женщине немало страданий. Некоторые чувствуют «подвох » ещё до задержки, а у других всё начинается с 5-6 недели. Акушер-гинеколог Галина Владимировна Овсянникова рассказывает о причинах токсикоза и способах его облегчить.
Симптомы токсикоза
Резко меняются пищевые пристрастия, появляется повышенная чувствительность к запахам, тошнота, раздражительность, постоянно хочется спать.
Реже появляются неудержимое слюнотечение, субфебрильная температура, рвота.
Обычно это состояние застигает женщину врасплох. Ей ведь надо продолжать работать, заботиться о семье, у нее запланировано много дел. С этим она и проходит к врачу, уже изрядно уставшая и с грустным взглядом. И мы начинаем разбираться.
Во-первых токсикоз мучит не всех. Некоторые просто едят всё подряд и не набирают вес, или даже худеют, и в этом проявляется их токсикоз. Таким женщинам повезло. Хотя они тоже умудряются переживать по этому поводу, так как наслушались «как должно быть» от подруг.
Таким женщинам повезло. Хотя они тоже умудряются переживать по этому поводу, так как наслушались «как должно быть» от подруг.
Во-вторых степень выраженности токсикоза зависит от состояния нервной системы, образа жизни и «похожести» малыша на маму по белковому составу.
И вот об этом подробнее.
Токсикоз: почему и для чего?
- Нервная система. Замечено, что токсикоз бывает наиболее выражен у тревожных женщин, руководителей, врачей, учителей, то есть людей с повышенной нервной нагрузкой. И, кстати, заметьте, что у животных такого токсикоза, как у людей не бывает. Они не берут на себя «всю мировую ответственность» и потому их не тошнит и не рвёт. Максимум, самки много спят и уединяются, чтобы экономить силы.
- Образ жизни. Если женщина входит в беременность не в ресурсном состоянии, уставшая, истощенная, зашлакованная от плохого питания и недостатка воды, да ещё и после какой-нибудь болезни, отравления, герпетический манифестации, ОРВИ, то организм будет стараться «уложить женщину в постель», чтобы выспаться, отдохнуть, набраться сил, покушать разную еду, чтобы пополнить запасы.
 Всё логично. Это умный ход в борьбе за выживание.
Всё логично. Это умный ход в борьбе за выживание. - Любой человек имеет уникальный генетический код, который закладывается уже в момент оплодотворения. И насколько он будет непохож на код матери, настолько будет выражен токсикоз. Чтобы было понятнее, есть люди, которые настолько похожи по этому коду, белковому составу, что их органы можно пересаживать друг другу и они будут приживаться. А другие, наоборот, совсем не похожи, и если от такого человека пересадить, например, почку, то она отторгнется. Также и здесь. Если ребенок унаследовал похожий генетический код, то интоксикация от попадания его белка в кровь матери будет меньше. И наоборот. По мере прогрессирования беременности и формирования плаценты между организмом матери и ребёнка, формируется плацентарный барьер. И токсикоз уменьшается: поэтому у большинства женщин он и проходит к 12-той неделе.
Как пережить?
Общих для всех рецептов нет: все мы разные и причина токсикоза у каждой своя. Но всё же есть правила, которые помогают большинству женщин:
- Больше отдыхайте и спите.
 Спите всегда, когда есть возможность и организм просит. Женщине с тяжёлым токсикозом почти всегда помогает больничный дней на 5.
Спите всегда, когда есть возможность и организм просит. Женщине с тяжёлым токсикозом почти всегда помогает больничный дней на 5. - Избегайте долгих перерывов в еде. Ешьте каждые 3 часа лёгкую и калорийную пищу. Часто помогает банан, финик, сухофрукты, сладкий йогурт. Не страшно, если будет булка или печенье. Всё это быстро переваривается, усваивается и даёт вам энергию. А вот от мяса, рыбы жирных и многокомпонентных блюд (например, салата Оливье) лучше воздержаться. Это тяжёлая для переваривания и усвоения пища. С клетчаткой придется поэкспериментировать. При беременности часто бывают запоры из-за расслабленного — за компанию с маткой — кишечника. И в таком случае грубые сырые фрукты и овощи будут запускать перестальтику и регулировать стул, но у некоторых они вызывают газообразование и неприятные колики в животе. Так что надо пробовать.
- Очень часто тошнота бывает особенно выражена утром, после сна. Это связано с большим голодным интервалом. Чтобы сгладить ощущение, старайтесь сделать лёгкий перекус непосредственно перед сном.
 Если встаёте ночью в туалет, то по пути сжуйте пол-банана или крекер. А утром, проснувшись, еще не вставая с постели, съешьте йогурт, творожок, булочку. Полежите ещё минут 20. Потом вставайте, завтракайте неплотно, и только потом чистите зубы.
Если встаёте ночью в туалет, то по пути сжуйте пол-банана или крекер. А утром, проснувшись, еще не вставая с постели, съешьте йогурт, творожок, булочку. Полежите ещё минут 20. Потом вставайте, завтракайте неплотно, и только потом чистите зубы. - Чем более обезвожен организм, тем больше интоксикация. Начинайте пить маленькими глотками, тепло-горячую, хорошего качества воду. Обязательно между едой , а не во время. Для вкуса сначала можно добавлять лимон или лайм, можно купить в аптеке в стекле минеральную воду и пить её, желательно размешав и выпустив из бутылки газы. Но если вы раньше не пили воду, или пили ее очень мало, то резко начать ее пить в большем количестве не стоит.
Медикаментозное лечение раннего токсикоза тоже имеет место быть, но только при тяжёлых формах!
А главное, помните, это состояние, хоть и противное, но временное, абсолютно безопасное как для вас, так и для ребёнка. Очень скоро оно пройдет самостоятельно. И вы перестанете чувствовать себя ослабленной, больной беременной, а будете ощущать свою беременность, как большое, важное и очень радостное «дело».
Токсикоз при беременности — как бороться на ранних сроках
Вопрос — ответ: как бороться с токсикозом? © depositphotos.comТоксикоз– это не болезнь, и скоро он закончится. Этим можно утешаться, когда накатывает очередной приступ неприятных ощущений, от которого толком не сбежишь и никуда не денешься. tochka.net постарается облегчить тебе участь, рассказав, как бороться с токсикозом, чтобы легче его пережить.
Беременность – удивительное состояние, наполненное радостным ожиданием малыша, новыми эмоциями и ощущениями. Однако этот период может существенно омрачаться токсикозом.
Что такое токсикоз?
Токсикоз при беременности – это следствие гормональных изменений, которые происходят с женским организмом в первые три месяца, когда у будущего малыша идет формирование основных органов и системы. Токсикоз – состояние, возникающее в самом начале беременности, когда женщина испытывает некоторые неприятные ощущения, главное из которых – тошнота.
ЧИТАЙ ТАКЖЕ:
Тошнота считается непременным спутником беременности, и лишь немногим женщинам посчастливилось избежать ее в ожидании ребенка. Утешает только то, что ко второму триместру неприятные симптомы обычно проходят. Но как справляться с плохим самочувствием до этого срока и как понять, нужна ли будущей маме медицинская помощь?
Тебе важно понимать:
- Эти события – норма, лечение будущим мамам требуется в тех редких случаях, когда женщина не может пить и есть, и наступает обезвоживание.
- Чтобы легче переносить тошноту, есть нужно часто и маленькими порциями, больше отдыхать и гулять.
- Некоторым будущим мамам помогают определенные продукты или запахи.
Беременность © depositphotos.com
Токсикоз – это не болезнь (за исключением тяжелых случаев), поэтому лечить его не нужно. Но можно попробовать облегчить свое состояние, итак:
Как бороться с токсикозом?
- Облегчить свое состояние можно, если опытным путем подобрать продукт, который поможет унять тошноту.
 У кого-то она уменьшается с помощью лимона или соленых овощей, кому-то помогают определенные запахи – например, эфирных масел.
У кого-то она уменьшается с помощью лимона или соленых овощей, кому-то помогают определенные запахи – например, эфирных масел. - Конечно, нужно пересмотреть свой распорядок дня. Если тошнота беспокоит беременную женщину сильно, имеет смысл взять на работе больничный и хорошенько отдохнуть.
- Будущей маме очень важно правильно отдыхать – не стоит переутомляться, особенно в первом триместре. Нужно обязательно ходить гулять, не меньше двух часов в день, а лучше больше.
- Есть желательно небольшими порциями и почаще, каждые 2-3 часа. Завтракать лучше в постели: после пробуждения нужно сначала поесть, потом немного полежать и только потом вставать.
- Комнату, где спит будущая мама, нужно проветривать почаще, а еще лучше – спать с открытым окном. Свежий воздух уменьшает неприятные ощущения.
ЧИТАЙ ТАКЖЕ:
- Не стоит принимать лекарства без назначения врача, это предостережение касается и средств народной медицины, ведь далеко не все травы полезны будущим мамам.
 Даже если тебя беспокоит легкий токсикоз, лучше проконсультироваться с врачом.
Даже если тебя беспокоит легкий токсикоз, лучше проконсультироваться с врачом. - Бороться с приступами тошноты помогает мята или мятная вода. Залей немного этой травы горячей водой, оставь на 5 минут, а затем добавь в напиток лимон и мед.
- Убери подальше все духи, косметику, ароматические свечи, подушечки и прочие распространители искусственных, ярких запахов. При токсикозе они воздействуют на наше обоняние и самочувствие иным образом, вызывают раздражение и тошноту.
- Существуют гомеопатические растительные средства от тошноты, но их может назначить только твой лечащий врач.
- Самое главное, что должна помнить будущая мама, что этот трудный период довольно скоро закончится.
Легкой тебе беременности!
Напомним, ранее мы рассказывали, можно ли беременным клубнику. Подробнее читай по ссылке.
ЧИТАЙ ТАКЖЕ:
Все самые яркие и интересные новости смотри на главной странице женского онлайн-ресурса tochka. net
net
Подписывайся на наш telegram и будь в курсе всех самых интересных и актуальных новостей!
Токсикоз при беременности — причины, риски, пути решения проблемы
Многие беременные женщины воспринимают утреннее недомогание как неизбежный факт: это реакция организма на серьезные процессы, происходящие в нем в течение первых недель и месяцев беременности. Единственное, что они могут сделать в такой ситуации, — это терпеливо ждать, пока она закончится. Что ж, это распространенное мнение не совсем верно, так как токсикоз требует существенного внимания врача.
Первый триместр беременности — самый важный; в этот период у малыша начинают свое формирование все внутренние системы и органы. Поэтому, если у Матери ребенка возникнут проблемы со здоровьем, это может негативно сказаться на столь важном «сроке формирования». Кроме того, за токсикозом, тошнотой и рвотой могут скрываться более серьезные проблемы — некоторые очевидные, а другие скрытые, обнаруживаемые только с помощью лабораторных тестов. Это могут быть, например, различные поражения кожи, судороги, а в самых тяжелых случаях — желтуха беременности, бронхиальная астма, нарушения водно-солевого баланса, обмена веществ и т. Д.
Это могут быть, например, различные поражения кожи, судороги, а в самых тяжелых случаях — желтуха беременности, бронхиальная астма, нарушения водно-солевого баланса, обмена веществ и т. Д.
Следовательно, обязательна тщательная медицинская оценка состояния здоровья женщины, страдающей токсикозом в первом триместре беременности. Это самое главное правило, которым нельзя пренебрегать.
Каковы причины токсикоза в первом триместре?
Не существует единственной научно доказанной гипотезы о причинах токсикоза. Некоторые считают, что ранний токсикоз — это реакция иммунной системы. Некоторые считают, что причиной этого состояния могут быть гормоны, а именно — высокая концентрация гормона ХГЧ в крови.При этом все причины токсикоза на ранних сроках беременности обусловлены естественными причинами. Почему же тогда у одних женщин токсикоз, а у других нет? Объясняется это общим самочувствием: при наличии вредных привычек, хронических заболеваниях желудочно-кишечного тракта, печени, щитовидной железы и после искусственных абортов более вероятно возникновение токсикоза.
Как бороться с токсикозом?
При токсикозе врач, наблюдающий за вашей беременностью, выдаст направление на анализ мочи, по результатам которого будет определена степень тяжести токсикоза и обезвоживания, биохимические и общие исследования крови.В зависимости от результатов анализов и степени токсичности (легкая — не более 5 раз в сутки, тяжелая — 10-20 раз в сутки) врач порекомендует пребывание в стационаре или соблюдение особых правил дома.
Чем может помочь стационарное лечение?
Может потребоваться пребывание в больнице, поскольку частая рвота может вызвать обезвоживание, нарушение обмена веществ, снижение артериального давления и диуреза, учащение пульса и запор. Без своевременного лечения могут развиться серьезные нарушения водно-солевого, белкового, углеводного и жирового обмена, кислотно-основного и витаминного баланса, функций желез внутренней секреции.Все эти условия могут негативно сказаться на развитии малыша.
Какое лечение рекомендуется при токсикозе легкой степени
Легкая форма токсикоза (рвота не чаще 5 раз в сутки) может быть взята под контроль с помощью простых инструкций:
1. Диета — очень важный фактор. Избегайте слишком горячей или слишком холодной пищи — это провоцирует приступ рвоты. Ешьте часто — не реже 5-6 раз в день, но небольшими порциями. Доверьтесь своей интуиции — если вы чувствуете, что соленья или экзотические фрукты — это то, что вам нужно, позвольте себе это.Однако помните, что ваш план питания в этот период должен быть хорошо сбалансированным и содержать достаточное количество белков, жиров и углеводов.
Диета — очень важный фактор. Избегайте слишком горячей или слишком холодной пищи — это провоцирует приступ рвоты. Ешьте часто — не реже 5-6 раз в день, но небольшими порциями. Доверьтесь своей интуиции — если вы чувствуете, что соленья или экзотические фрукты — это то, что вам нужно, позвольте себе это.Однако помните, что ваш план питания в этот период должен быть хорошо сбалансированным и содержать достаточное количество белков, жиров и углеводов.
2. Соблюдайте питьевой режим. Многие женщины, страдающие токсикозом, в этот период с удовольствием пьют мятный чай — он не только утоляет жажду, но и успокаивает.
3. Завтрак — в постель. Если рвота обычно возникает по утрам, завтракайте в постели, не вставая. Избежать тошноты может чай с лимоном и несколькими крекерами.
4. Избегайте истощения — как физического, так и нервного. Иногда усталость может спровоцировать тошноту — чаще бывает днем. Успокаивающий чай поможет снять нервное напряжение. По согласованию с врачом можно также использовать пустырник или валериану.
Ранний токсикоз обычно полностью исчезает после 12 недели беременности, реже он может длиться до 16 недели. Наберитесь терпения и предельно внимательно относитесь к нюансам своего самочувствия — это очень важно не только для вашего здоровья, но и для здоровья вашего малыша.
Лечение, профилактика и время начала
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Человек, страдающий утренним недомоганием, часто чувствует усталость и тошноту, у него может быть рвота. Хотя это редко бывает серьезно, это может быть невероятно неприятно.
Утреннее недомогание также известно как тошнота во время беременности, тошнота / рвота при беременности (NVP), рвота беременных и тошнота при беременности.Для многих женщин симптомы утреннего недомогания являются первыми признаками беременности.
Утренняя болезнь поражает около 80 процентов всех беременных женщин. Женщины, использующие гормональные контрацептивы или ЗГТ (заместительная гормональная терапия), также могут иметь симптомы, похожие на утреннюю тошноту.
В подавляющем большинстве случаев утреннее недомогание, хотя и является неприятным переживанием, не представляет опасности для здоровья ребенка и является регулярной частью беременности. Фактически, некоторые исследования показывают, что утреннее недомогание во время беременности может быть признаком здоровой беременности с более низким уровнем выкидышей и мертворождений по сравнению с беременностями без тошноты или рвоты.
Краткие сведения об утреннем недомогании
- Утреннее недомогание может возникнуть в любое время дня и ночи.
- Точные причины пока не известны.
- Существует ряд домашних средств, которые могут помочь в лечении симптомов утреннего недомогания.
- Небольшое количество данных свидетельствует о том, что имбирь может облегчить тошноту.

- Утреннее недомогание может быть признаком здоровой беременности.
В большинстве случаев утреннего недомогания в лечении нет необходимости.Однако есть некоторые вещи, которые могут облегчить симптомы. Полный список из них можно найти в наших главных советах по уменьшению утреннего недомогания. Однако вот несколько идей:
Отдых — усталость может усилить тошноту. Очень важно много отдыхать.
Жидкости — потребление жидкости должно быть регулярным и в небольших количествах, а не реже и в больших количествах. Это может помочь уменьшить рвоту. Может помочь сосание кубиков льда из воды или фруктового сока или леденцы.
Еда — может помочь употребление большего количества приемов пищи в день с меньшими порциями, особенно с высоким содержанием углеводов. Сухие и соленые продукты, такие как крекеры или хрустящие хлебцы, обычно переносятся лучше, чем сладкие или острые продукты. Холодные блюда часто переносятся лучше, чем горячие, потому что у них меньше запаха.
Пустой желудок — беременным женщинам с утренним недомоганием следует избегать пустого желудка.
Раннее утро — многие женщины считают, что обычное печенье за 20 минут до подъема помогает.
Триггеры — определение триггеров тошноты не занимает много времени. Их избегание помогает снизить частоту и тяжесть тошноты и рвоты.
Медицинское лечение — если симптомы все еще серьезны, несмотря на попытки самопомощи, врач может порекомендовать короткий курс противорвотных препаратов (противорвотных), которые безопасны для использования во время беременности.
Добавка имбиря — некоторые исследования показали, что добавка имбиря может помочь уменьшить симптомы тошноты во время беременности.Женщины должны покупать это из надежного источника. Добавки имбиря можно купить в магазинах здорового питания или в Интернете.
B-6 и доксиламин — эта комбинация продается без рецепта как Unisom SleepTabs. Он рекомендован Американским колледжем акушеров и гинекологов для лечения утреннего недомогания в течение первого триместра. Испытания показали, что эта комбинация эффективна для уменьшения тошноты и рвоты почти в 70% случаев. Побочные эффекты включают сонливость, сухость во рту, головную боль, нервозность и боль в желудке.Таблетки Unisom SleepTab доступны для покупки без рецепта или в Интернете.
Он рекомендован Американским колледжем акушеров и гинекологов для лечения утреннего недомогания в течение первого триместра. Испытания показали, что эта комбинация эффективна для уменьшения тошноты и рвоты почти в 70% случаев. Побочные эффекты включают сонливость, сухость во рту, головную боль, нервозность и боль в желудке.Таблетки Unisom SleepTab доступны для покупки без рецепта или в Интернете.
Diclegis — этот препарат одобрен FDA для использования беременными женщинами. Одно клиническое испытание показало, что Диклегис полностью снимает тошноту у 44 процентов женщин с утренним недомоганием. Другое исследование показало, что более 70 процентов женщин сообщили об улучшении симптомов.
Акупрессура — это приложение давления на определенные точки тела для контроля симптомов. Он предполагает ношение специальной повязки (иногда ее называют морской повязкой) на предплечье.Некоторые ограниченные данные свидетельствуют о том, что это может помочь уменьшить симптомы тошноты и рвоты у беременных, хотя крупномасштабные испытания отсутствуют.
Точные причины утреннего недомогания до сих пор не известны; однако большинство согласны с тем, что гормональные изменения, вероятно, играют определенную роль:
Уровни эстрогена — эксперты полагают, что это может быть частично связано с увеличением циркулирующего уровня эстрогена, который может быть в 100 раз выше во время беременности по сравнению с уровнями, обнаруженными в женщины, которые не беременны.Однако нет никаких доказательств того, что разница в уровнях эстрогена у беременных женщин с утренним недомоганием или без него.
Уровень прогестерона — когда женщина беременна, у нее также повышается уровень прогестерона. Высокий уровень прогестерона расслабляет мышцы матки (матки), чтобы предотвратить ранние роды. Однако он также может расслабить желудок и кишечник, что приведет к избытку желудочной кислоты и ГЭРБ (гастроэзофагеальная рефлюксная болезнь или кислотный рефлюкс).
Гипогликемия — низкий уровень сахара в крови, вызванный отводом плацентой энергии тела матери.Однако исследований, подтверждающих это, нет.
Хорионический гонадотропин человека (ХГЧ) — этот гормон сначала вырабатывается развивающимся эмбрионом вскоре после зачатия, а затем — плацентой. Некоторые эксперты предполагают, что между ХГЧ и утренним недомоганием может быть связь.
Обоняние — во время беременности может наблюдаться повышение чувствительности к запахам, что может чрезмерно стимулировать обычные триггеры тошноты.
Факторы риска
У любой беременной женщины может развиться утреннее недомогание.Однако риск выше, если:
- до беременности женщина испытывала тошноту или рвоту от укачивания, мигрени, некоторых вкусов или запахов или противозачаточных таблеток
- Мать испытывала утреннее недомогание во время предыдущей беременности
- мать ожидает более одного ребенка
Утреннее недомогание как эволюционная адаптация для выживания
Некоторые эксперты предполагают, что утреннее недомогание может быть эволюционной адаптацией, которая защищает беременных матерей и их детей от пищевого отравления. Если женщина, страдающая утренним недомоганием, не хочет есть продукты, которые могут быть потенциально заражены, такие как птица, яйца или мясо, и предпочитает продукты с низким риском заражения, такие как рис, хлеб и крекеры, шансы на выживание она и ее ребенок поправляются.
Если женщина, страдающая утренним недомоганием, не хочет есть продукты, которые могут быть потенциально заражены, такие как птица, яйца или мясо, и предпочитает продукты с низким риском заражения, такие как рис, хлеб и крекеры, шансы на выживание она и ее ребенок поправляются.
Взрослые люди обладают защитой от токсинов растений, включая широкий спектр ферментов детоксикации, вырабатываемых печенью. У развивающегося ребенка эти защиты еще не полностью развиты, и даже относительно небольшое количество токсинов может быть вредным.
Развивающиеся органы ребенка наиболее уязвимы для токсинов в возрасте 6–18 недель, примерно в то время, когда утреннее недомогание достигает пика.
Несмотря на название, утреннее недомогание может появиться в любое время суток. У некоторых людей это случается посреди ночи.
Утреннее недомогание может включать тошноту и рвоту или просто тошноту без рвоты. Это гораздо чаще встречается в первом триместре беременности.
Беременным женщинам следует позвонить своему врачу, если:
- симптомы тошноты или рвоты тяжелые
- они выделяют лишь небольшое количество мочи
- их моча темного цвета
- они не могут удерживать жидкость
- они испытывают головокружение когда они встают
- они падают в обморок, когда встают
- их сердцебиение
- они рвут кровью
Когда симптомы очень тяжелые, состояние называется гиперемезис беременных, которое развивается примерно в 1-2 процентах всех беременностей. Если возникают тошнота и рвота, обычно это происходит на 6-й неделе беременности.
Если возникают тошнота и рвота, обычно это происходит на 6-й неделе беременности.
Большинство беременных считают, что утреннее недомогание улучшается после 12-й недели беременности. К сожалению, у некоторых симптомы сохраняются на протяжении всей беременности.
Для лечения утреннего недомогания обычно достаточно некоторых изменений в питании и достаточного отдыха. Хотя утреннее недомогание рассматривается с романтической и юмористической точки зрения, оно может серьезно повлиять на качество жизни матери и на то, как она занимается повседневными делами.Женщины, которые получают поддержку от семьи и друзей, как правило, гораздо лучше справляются с этим.
Hyperemesis gravidarum — очень редкая, но тяжелая форма утреннего недомогания, от которой, как полагают, страдают около 1-2 процентов всех беременных женщин. В 90% случаев гиперемезиса беременных симптомы проходят к пятому месяцу беременности.
Обычно к тяжелым симптомам относятся:
- не может удерживать жидкость из-за сильной рвоты
- серьезный риск обезвоживания и потери веса
- алкалоз (опасное снижение нормальной кислотности крови)
- гипокалиемия (низкий уровень калия в крови )
Женщинам с тяжелыми симптомами следует немедленно обратиться за медицинской помощью. В некоторых случаях может потребоваться госпитализация и лечение внутривенными жидкостями.
В некоторых случаях может потребоваться госпитализация и лечение внутривенными жидкостями.
Если у женщины гиперемезис беременных, шансы нанести вред ребенку очень малы. Если она теряет вес во время беременности, повышается риск рождения ребенка с низкой массой тела.
Диагностика утреннего недомогания — это обычно простой вопрос, связанный с определением основных симптомов.
При подозрении на гиперемезис беременных врач может назначить различные анализы мочи и крови.Ультразвуковое сканирование также может быть выполнено для подтверждения количества плодов и выявления любых основных состояний, которые могут способствовать тошноте и рвоте.
Если уровень кетонов в моче высок, возможно, из-за рвоты у матери истощается.
Причины, факторы риска и методы лечения
Беременность — прекрасное дело. Вы создали жизнь, и через несколько месяцев в ваших руках будет ваш драгоценный сгусток радости.
Но бывает и не так красиво.В то время как многие будущие матери ходят с сиянием беременности и широкой улыбкой на лице, ваш опыт может быть менее чем живописным — особенно если вместо сияния и улыбки вы развиваете близкие отношения с туалетом, поскольку можете » t остановить рвоту.
Это должно быть самое счастливое время в вашей жизни, верно? И в глубине души, может быть, это так. Но в то же время тошнота и рвота могут заставить даже самых возбужденных родителей изо всех сил пытаться найти это счастье.
Понимание первопричины рвоты может держать эту проблему под контролем, поэтому читайте дальше, чтобы узнать об общих причинах рвоты во время беременности.
Утреннее недомогание — частая причина рвоты во время беременности. Но хотя это называется утренним недомоганием, тошнота и рвота на самом деле могут возникать в любое время дня и ночи.
Точная причина утреннего недомогания неизвестна, но, скорее всего, это связано с гормональными изменениями, которые разрушают ваше тело. По оценкам, утреннее недомогание встречается примерно в 80% всех беременностей, а тошнота и рвота начинаются примерно на шестой неделе.
Хорошая новость заключается в том, что симптомы обычно улучшаются во втором триместре, хотя у некоторых женщин тошнота по утрам наблюдается на протяжении всей беременности.
Симптомы утреннего недомогания включают тошноту и рвоту. Интересно, что некоторые женщины даже не подозревают о беременности, пока не наступит первая волна утреннего недомогания. Через несколько дней после пробуждения с болезнью желудка они проходят тест, чтобы подтвердить или исключить беременность.
Но, к сожалению, утреннее недомогание — не единственное, о чем следует беспокоиться во время беременности, и не единственная причина рвоты в это «счастливое время вашей жизни».
Некоторые женщины страдают от сильного утреннего недомогания, известного как гиперемезис беременных, во время беременности.Вероятно, это вызвано повышением уровня гормонов.
Если у вас утреннее недомогание, вы можете рвать только один раз в день и справитесь с тошнотой и рвотой. Если у вас развивается гиперемезис беременных, вы можете рвать более трех или четырех раз в день и чувствовать почти постоянную тошноту.
Рвота при гиперемезисе беременных может стать настолько сильной, что некоторые беременные женщины теряют вес и рискуют обезвоживаться из-за неспособности сдерживать пищу и жидкости.
И если блевать в течение всего дня недостаточно, это состояние также может вызвать головокружение и дурноту.
Симптомы Hyperemesis gravidarum, как правило, достигают максимума через 9–13 недель, а затем улучшаются. Таким образом, симптомы могут улучшиться по мере того, как вы продвигаетесь в течение беременности.
Это причина рвоты во время беременности, которой некоторые беременные женщины не ожидают.
Хотя тошноту и рвоту любого типа легко отнести к утреннему недомоганию, на самом деле проблема может быть связана с употреблением зараженной пищи во время беременности.
Любой человек подвержен риску заболевания пищевого происхождения, но особенно подвержены риску беременные женщины, поскольку беременность ослабляет иммунную систему.В результате вашему организму становится сложнее бороться с бактериями и микробами.
Симптомы включают симптомы, похожие на тошноту по утрам, например тошноту и рвоту. Но в отличие от утреннего недомогания, болезни пищевого происхождения могут вызывать другие симптомы, такие как головные боли, боли в теле и даже жар. Эти симптомы развиваются вскоре после употребления зараженной пищи — возможно, в течение 24-48 часов.
Эти симптомы развиваются вскоре после употребления зараженной пищи — возможно, в течение 24-48 часов.
Лучший способ защитить себя — полностью приготовить мясо. Кроме того, охлаждайте продукты вскоре после приготовления, мойте все фрукты и овощи и избегайте непастеризованных соков, яиц или молока.
Хотя причиной утреннего недомогания и гиперемезиса беременных, скорее всего, являются гормоны, определенные факторы повышают риск решения одной или обеих проблем во время беременности. Например:
- Вы ожидаете двойников (двойняшек, тройняшек и т.д.).
- В личном или семейном анамнезе рвота во время беременности.
- Вы чувствительны к определенным запахам или вкусам.
- У вас в анамнезе мигрень.
- У вас в анамнезе укачивание.
Самый большой риск болезней пищевого происхождения связан с употреблением сырых, недоваренных продуктов или фруктов и овощей, которые не были вымыты.
Имейте в виду, что хотя перечисленные выше причины являются частыми причинами рвоты во время беременности, во время беременности могут возникнуть другие проблемы, которые также могут вызвать рвоту. К ним относятся:
К ним относятся:
Обычная утренняя тошнота во время беременности доставляет дискомфорт, но у вас вряд ли возникнут серьезные осложнения.
Но если у вас развивается гиперемезис беременных, сильная рвота может привести к обезвоживанию или снижению мочеиспускания.А если вы не можете пополнить свой уровень жидкости, возможно, вам придется госпитализировать и ввести жидкости внутривенно.
Это состояние также может вызывать повреждение печени, дефицит витамина B и снижение массы тела у развивающегося ребенка, поэтому важно обсудить возможные варианты с врачом.
С болезнями пищевого происхождения тоже нечего делать. Эти заболевания, которые могут включать отравление сальмонеллой и листерию, могут вызвать преждевременные роды и даже выкидыш.
Также важно отметить, что разные типы рвоты могут вызывать разные проблемы.Таким образом, хотя утреннее недомогание может и не приводить к обезвоживанию, гиперемезис беременных или заболевание пищевого происхождения может привести к этому, в зависимости от тяжести рвоты.
Лечение рвоты во время беременности зависит от основной причины, а также от степени тяжести.
В случае утреннего недомогания употребление в течение дня здоровых закусок, таких как крекеры или сухие тосты, может уменьшить тошноту и рвоту. У некоторых женщин утреннее недомогание усиливается натощак.
Иногда альтернативные методы лечения, такие как ароматерапия, иглоукалывание и акупрессура, также могут помочь.
Другие способы облегчения симптомов включают:
- потягивание воды или имбирного эля
- избегание триггеров, таких как определенные продукты и запахи
- прием витаминов для беременных
- использование препаратов от тошноты / против рвоты doctor)
Проконсультируйтесь с врачом, прежде чем принимать какие-либо лекарства, отпускаемые без рецепта.
Те же методы лечения могут уменьшить интенсивность гиперемезиса беременных. Но поскольку при этом состоянии рвота более серьезна, вам может потребоваться вводить питательные вещества и жидкость через капельницу в больнице.
Ваш врач может также прописать лекарство от тошноты и рвоты. Если эти лекарства не работают, вам может потребоваться лечение стероидами.
Многие болезни пищевого происхождения должны пройти своим чередом, но через несколько дней вы почувствуете себя лучше. Основная цель — восполнить потерю жидкости и избежать обезвоживания. Небольшие приемы пищи, имбирный эль, питьевая вода или спортивные напитки помогут вам почувствовать себя лучше и предотвратить обезвоживание.
Но вы все равно должны поговорить со своим врачом.Если у вас заболевание пищевого происхождения, вызванное бактериями, вам может потребоваться антибиотик.
Вам не нужен врач в случае легкого утреннего недомогания. Домашних средств может быть достаточно, чтобы справиться с симптомами.
Однако вам следует позвонить врачу, если вас рвет несколько раз в день, и если вы испытываете другие симптомы, такие как головокружение, учащенное сердцебиение или если вы не можете пить.
Хотя рвота во время беременности может быть невыносимой, она также обычна, и обычно не о чем беспокоиться. Это случается при многих беременностях и не означает, что у вас или у вашего ребенка проблемы. Но если у вас есть какие-либо опасения или вы нуждаетесь в уверенности, не стесняйтесь звонить своему врачу.
Это случается при многих беременностях и не означает, что у вас или у вашего ребенка проблемы. Но если у вас есть какие-либо опасения или вы нуждаетесь в уверенности, не стесняйтесь звонить своему врачу.
Причины, симптомы и что делать
Как будто вам мало того, что вы страдаете от утреннего недомогания, теперь вы тоже подхватили желудочный недуг? Будьте уверены: хотя это неприятно и неудобно для вас, это не повредит вашему ребенку и должно пройти быстро. Вот что вам нужно знать о желудочных клопах во время беременности.
Что вызывает проблемы с желудком во время беременности?
Так же, как когда вы не беременны, желудочные клопы чаще всего вызываются вирусами, хотя иногда причиной могут быть бактерии (например, сальмонелла).
Каковы симптомы желудочного заболевания во время беременности?
Заболевания желудочно-кишечного тракта трудно отличить от симптомов утреннего недомогания, особенно в первые недели беременности. Если тошнота и рвота сопровождаются судорогами, лихорадкой или диареей, возможно, вы имеете дело с желудочным заболеванием. Другая возможность заключается в том, что вы страдаете от пищевого отравления, симптомы которого такие же, как и при желудочной болезни.
Другая возможность заключается в том, что вы страдаете от пищевого отравления, симптомы которого такие же, как и при желудочной болезни.
Что делать, если я забеременела желудком во время беременности?
Вне зависимости от того, сбивается ли ваш желудок из-за гормонов беременности, вируса или недоваренного мяса, лечение одно и то же: получите отдых, за который болит ваше тело. И сосредоточьтесь на жидкостях, особенно если вы теряете их из-за рвоты или диареи, поскольку они гораздо важнее в краткосрочной перспективе, чем твердые вещества.Несколько советов:
- Позвоните своему врачу . Всегда полезно держать вашего врача в курсе любых проблем со здоровьем во время беременности. Если вы думаете, что могли подвергнуться воздействию испорченной пищи (особенно обработанного мяса, свежих продуктов, непастеризованных соков или сыра), обязательно обсудите риск заражения листериозом. Хотя многие женщины никогда не заболевают этим заболеванием пищевого происхождения, оно может быть потенциально опасным, если вы ожидаете и требует курса антибиотиков.

- Выпить. Хорошее практическое правило — пить чайную ложку воды каждые 10 минут примерно через час после того, как вас вырвало. Если вы можете сдерживаться, постепенно увеличивайте потребление жидкости в течение нескольких часов. Выбирайте воду, разбавленный сок (из белого винограда легче всего воздействует на живот), прозрачный бульон, слабый чай без кофеина или горячую воду с лимоном (который может сократить газы, а также любые препараты, отпускаемые без рецепта). Если вы не можете сдерживать жидкость, попробуйте сосать кусочки льда (и, в конце концов, фруктовое мороженое, когда вы можете их перекусить).
- Следите за признаками обезвоживания. Обезвоживание — проблема для всех, кто страдает желудочным заболеванием, но особенно проблема, когда вы пьете за двоих. Признаки обезвоживания включают реже мочеиспускание или темную мочу (она должна быть соломенной). Если вы думаете, что обезвожены или ничего не можете сдержать, поговорите со своим врачом, который может посоветовать принять жидкость для регидратации (например, Педиалит).

- Легкое возвращение к еде. Следуйте указаниям своего желудка, когда дело доходит до добавления твердых веществ в свой рацион — а когда вы это делаете, держите его мягким, простым и обезжиренным (белый рис или тосты без масла, рисовые хлопья, яблочное пюре, бананы).Не забывайте, что имбирь полезен для больного животика: пейте его в чае или в плоском имбирном элеме, или жуйте имбирные конфеты.
- Попробуйте лекарства, одобренные врачом. Как всегда, посоветуйтесь со своим врачом, прежде чем принимать какие-либо лекарства, даже безрецептурные. Антациды, такие как Tums и Maalox, обычно приемлемы для приема во время беременности, как и газовые препараты, такие как Gas-X и Mylicon. Ваш врач также может дать согласие на прием некоторых противодиарейных лекарств, но, вероятно, только после того, как вы благополучно пройдете свой первый триместр.

Hyperemesis Gravidarum — NORD (Национальная организация по редким заболеваниям)
ОБЗОР СТАТЕЙ
Fejzo MS, Trovik J, Grooten IJ, Sridharan K, Roseboom TJ, Vikanes Å, Painter RC, Mullin PM. Тошнота и рвота при беременности и гиперемезис беременных. Nat Rev Dis Primers. 2019 Сентябрь 12; 5 (1): 62. DOI: 10.1038 / s41572-019-0110-3.
СТАТЬИ ЖУРНАЛА
Фейзо М.С., Сазонова О.В., Сатирапонгсасути Дж. Ф., Халльгримсдоттир И.Б., Вакич В., Макгиббон К.В., Шенберг Ф.П., Манкузо Н., Сламон Д.Д., Маллин П.М., исследовательская группа 23andMe.
Гены плаценты и аппетита GDF15 и IGFBP7 связаны с гиперемезией беременных. Nat Commun. 2018 21 марта; 9 (1): 1178. DOI: 10.1038 / s41467-018-03258-0.
Коэн Р., Шломо М., Дил Д. Н., Динавицер Н., Беркович М., Корен Г. Кишечная непроходимость во время беременности, вызванная ондансетроном. Reprod Toxicol. 2014 декабрь; 50: 152-3.
Oliveira LG1, Capp SM, You WB, Riffenburgh RH, Carstairs SD. Ондансетрон в сравнении с доксиламином и пиридоксином для лечения тошноты во время беременности: рандомизированное контролируемое исследование. Obstet Gynecol. 2014 Октябрь; 124 (4): 735-42.
Obstet Gynecol. 2014 Октябрь; 124 (4): 735-42.
Фейзо М., Магтира А., Шенберг Ф. П., Макгиббон К., Маллин П., Ромеро Р., Табш К. Антигистаминные препараты и другие прогностические факторы неблагоприятного исхода при гиперемезисе беременных. Eur J Obstet Gynecol Reprod Biol. 2013; 170: 71–76.
Pasternak B1, Svanström H, Hviid A. Ондансетрон во время беременности и риск неблагоприятных исходов для плода. N Engl J Med. 2013 28 февраля; 368 (9): 814-23.
Mullin PM, Ching C, Schoenberg F, MacGibbon K, Romero R, Goodwin TM, Fejzo MS: факторы риска, методы лечения и исходы, связанные с длительной гиперемезией беременных.J Matern Fetal Neonatal Med. 2012; Июнь; 25 (6): 632-6.
Mullin P, Bray A, Schoenberg-Paik F, MacGibbon K, Romero R, Goodwin TM, Fejzo MS: Пренатальное воздействие Hyperemesis Gravidarum, связанное с повышенным риском психологических и поведенческих расстройств в зрелом возрасте. Дж Дев Истоки болезни. 2011; 2: 200-204.
Венендал М.В., ван Абилен А. Ф. и др. Последствия гиперемезиса беременных для потомства: систематический обзор и метаанализ. BJOG 2011; 118 (11): 1302-1313.
Ф. и др. Последствия гиперемезиса беременных для потомства: систематический обзор и метаанализ. BJOG 2011; 118 (11): 1302-1313.
Чжан Ю., Кантор Р., Макгиббон К., Ромеро Р., Гудвин Т.М., Муллин П., Шенберг Фейзо М. Семейная агрегация Hyperemesis Gravidarum. AJOG 2011 Март; 204 (3): 230.e1-7.
Виканес А., Скьяервен Р., Гржибовски А.М., Гуннес Н., Ванген С., Магнус П. Повторяемость гиперемезиса беременных у разных поколений: популяционное когортное исследование. BMJ. 29 апреля 2010 г .; 340: c2050.
Fejzo MS, Poursharif B, Korst L, Munch S, MacGibbon KW, Romero R, Goodwin TM Симптомы и исходы беременности, связанные с экстремальной потерей веса среди женщин с гиперемезисом беременных, J of Womens Health.2009 декабрь; 18 (12): 1981-7.
Фейзо М.С., Инглес С.А., Уилсон М., Ван В., Мак Гиббон К., Ромеро Р. и др. Высокая распространенность тяжелой тошноты и рвоты во время беременности и гиперемезиса беременных среди родственников пострадавших лиц. Eu J Obstet Gynecol 2008; 141: 13-17.
Goodwin TM, Poursharif B, Korst LM, MacGibbon K, Fejzo MS: Световые тенденции в лечении гиперемезиса беременных. Am J Perinatol, 2008; 25 (3): 141-7.
Poursharif B, Korst L, MacGibbon KW, Fejzo MS, Romero R, Goodwin TM.Плановое прерывание беременности у большой группы женщин с гиперемезисом беременных. Контрацепция, 2007; 76 (6): 451-5.
Seng JS, Schrot JA, van De Ven C, Liberzon I. Служба использует анализ данных психиатрических и соматических диагнозов до беременности у женщин с гиперемезисом беременных. J Psychosom Obstet Gynaecol. 2007 декабрь; 28 (4): 209-17.
ИНТЕРНЕТ
Проект затрат и использования здравоохранения (HCUP). Проверено в ноябре 2019 г. Доступно по адресу https://www.ahrq.gov/data/hcup/index.html Проверено 24 февраля 2020 г.
Пищевое отравление во время беременности
Пищевое отравление во время беременности может доставлять ужасные неудобства, но также может быть поводом для беспокойства. Существует вероятность передачи болезни вашему будущему ребенку, а в тяжелых случаях болезнь пищевого происхождения может вызвать мертворождение или выкидыш, особенно у тех женщин, которые уже находятся в группе риска.
Поэтому особенно важно соблюдать правила безопасности пищевых продуктов и даже избегать определенных продуктов во время беременности. Если вы начнете замечать симптомы, быстрое общение с врачом может сыграть ключевую роль в обеспечении безопасности и здоровья вашей беременности.
Типы пищевых отравлений
Определенные бактериальные инфекции хорошо известны как возможные причины выкидыша. С выкидышем связаны несколько конкретных болезней пищевого происхождения (например, пищевое отравление).
Листериоз
Листериоз — тяжелое заболевание, вызываемое бактериями Listeria monocytogenes . По данным CDC, есть определенные продукты, которые с большей вероятностью содержат листерию, в том числе:
- Дыни
- Обработанные мясные продукты, такие как хот-доги и мясное ассорти
- Сырое молоко
- Сырые проростки
- Копченая рыба
- Мягкие сыры
Помимо беременных женщин, это заболевание также часто поражает пожилых людей с ослабленной иммунной системой и новорожденных. Взрослые, которые не беременны и имеют неповрежденную иммунную систему, менее подвержены риску заражения этим заболеванием.
Взрослые, которые не беременны и имеют неповрежденную иммунную систему, менее подвержены риску заражения этим заболеванием.
Те, кто не беременны, могут испытывать такие симптомы, как головная боль, ригидность шеи, спутанность сознания, потеря равновесия или судороги, когда у них есть эта инфекция. Но симптомы у беременных немного другие.
Признаки листериоза у беременных могут включать жар, мышечные боли, утомляемость и другие симптомы гриппа.
Листериоз лечится с помощью антибиотиков.Беременным женщинам может быть назначен амоксициллин.
Вспышки листериоза чаще всего возникают летом. Эксперты советуют, что профилактика у беременных женщин зависит от соблюдения строгих рекомендаций по диете, таких как разогревание остатков пищи до приготовления на пару и отказ от продуктов, которые могут содержать бактерии.
Сальмонеллез
Сальмонеллез — это болезнь пищевого происхождения, вызываемая бактериями Salmonella . Симптомы сальмонеллы включают диарею, лихорадку и спазмы в животе. В тяжелых случаях сальмонеллез может вызвать инфекции мочи, крови, костей, суставов или нервной системы.
В тяжелых случаях сальмонеллез может вызвать инфекции мочи, крови, костей, суставов или нервной системы.
Продукты, которые могут содержать эти бактерии, включают:
- Яйца
- Фрукты
- Свинина
- Ростки и другие овощи
- Некоторые обработанные пищевые продукты (например, ореховое масло, замороженные пироги, куриные наггетсы и фаршированные куриные закуски).
- Недоваренная птица
Недоваренные продукты из птицы, такие как курица или индейка, являются наиболее частыми источниками заражения сальмонеллой.CDC отмечает, что зараженные продукты обычно выглядят и пахнут нормально.
Был по крайней мере один случай передачи инфекции новорожденному от беременной женщины, которую затем безуспешно лечили в течение как минимум пяти месяцев лекарствами, включая ампициллин, гентамицин и амоксициллин. Но эти сообщения редки.
Лечение инфекции, вызванной сальмонеллезом, может зависеть от тяжести инфекции. Во многих случаях больным рекомендуется употреблять дополнительные жидкости.В более тяжелых случаях используются антибиотики.
Во многих случаях больным рекомендуется употреблять дополнительные жидкости.В более тяжелых случаях используются антибиотики.
Энтерит E. Coli
Escherichia coli (обычно сокращенно E. coli) — это тип бактерий, который является наиболее частой причиной диареи путешественников. Существуют разные штаммы кишечной палочки, и не все они вызывают заболевание. Помимо диареи, другие штаммы могут вызывать инфекции мочевыводящих путей, респираторные заболевания, пневмонию и другие заболевания.
Энтерит, вызванный E. coli, вызывает набухание тонкой кишки, вызванное инфицированием E.coli . Хотя кишечная палочка естественным образом содержится в нашем кишечнике, штаммы кишечной палочки, присутствующие в некоторых загрязненных пищевых продуктах, могут вызывать энтерит, вызванный кишечной палочкой.
Энтерит, вызванный кишечной палочкой, часто является результатом небезопасного обращения с пищевыми продуктами, в том числе:
- Мясо или птица, контактировавшие с кишечными бактериями во время обработки
- Небезопасное обращение с пищевыми продуктами во время транспортировки или обработки
- Небезопасное обращение с пищевыми продуктами в продуктовых магазинах, ресторанах или домах
- Вода, содержащая отходы животного или человеческого происхождения
Авторы одного исследования E. coli при беременности, обратите внимание, что фрукты и овощи на фермах могут переносить бактерии, если они вступают в контакт с фекалиями животных. Они советуют женщинам серьезно подумать об отказе от всех свежих сельскохозяйственных ягод и овощей открытого грунта во время беременности.
coli при беременности, обратите внимание, что фрукты и овощи на фермах могут переносить бактерии, если они вступают в контакт с фекалиями животных. Они советуют женщинам серьезно подумать об отказе от всех свежих сельскохозяйственных ягод и овощей открытого грунта во время беременности.
Типичные симптомы энтерита, вызванного кишечной палочкой, включают диарею, лихорадку, спазмы желудка и потерю аппетита. Эксперты советуют широкой общественности связаться со своим врачом, если у вас диарея, которая длится более трех дней, или диарея, которая сопровождается лихорадкой выше 102 ° F, кровью в стуле или такой сильной рвотой, что вы не можете пить. вниз, и вы выделяете очень мало мочи.Взаимодействие с другими людьми
Лечение энтерита, вызванного кишечной палочкой, включает гидратацию и возможное использование антибиотиков.
Кампилобактериоз
Campylobacter — это штамм бактерий, вызывающих кампилобактериоз, частую причину диарейных заболеваний в Соединенных Штатах. Бактерии могут быть переносчиками кур, индеек, коров и других животных, не проявляющих признаков болезни. Мясо или молоко этих животных могут содержать бактерии.
Бактерии могут быть переносчиками кур, индеек, коров и других животных, не проявляющих признаков болезни. Мясо или молоко этих животных могут содержать бактерии.
Вода (питьевая вода и открытая вода), фрукты и овощи также могут быть заражены бактериями, если они вступают в контакт с фекалиями животных или птиц или с почвой, загрязненной фекалиями птиц или животных.Взаимодействие с другими людьми
Симптомы этой инфекции могут включать диарею с кровью, лихорадку, спазмы желудка, тошноту или рвоту. Симптомы обычно длятся около недели. Большинство людей выздоравливают без применения антибиотиков, но беременным женщинам могут назначаться лекарства.
Текущие исследования кампилобактериоза у беременных женщин ограничены, но в одном широко цитируемом исследовании 2002 года отмечается, что возможны серьезные последствия, такие как инфицирование плода, выкидыш и мертворождение.Авторы исследования советуют беременным женщинам проявлять особую осторожность при обращении с пищевыми продуктами и их приготовлении, чтобы предотвратить такие инфекции.
Центры по контролю и профилактике заболеваний рекомендуют всем потребителям мыть продукты и выбирать пастеризованное молоко, поскольку пастеризация убивает бактерии в молоке, делая его безопасным для питья.
Советы по безопасности пищевых продуктов во время беременности
Во время беременности разумно проявлять особую осторожность в еде в ресторанах, выборе продуктов в продуктовом магазине и приготовлении еды дома.
Продукты, которых следует избегать
Лучший способ защитить себя от инфекций пищевого происхождения — избегать продуктов, подверженных риску заражения. Будьте особенно осторожны в таких местах, как фермерские рынки, и проверяйте этикетки на наличие ингредиентов и информацию о переработке.
Различные организации, включая Американский колледж акушеров и гинекологов (ACOG) и Министерство здравоохранения и социальных служб США (HHS), предоставляют рекомендации по продуктам, которых следует избегать во время беременности, чтобы минимизировать риск пищевого отравления. Взаимодействие с другими людьми
Взаимодействие с другими людьми
Продукты, которых следует избегать во время беременности
- Ферментированная или сухая колбаса (если она не была разогрета до горячего пара перед едой)
- Свежеприготовленный или домашний голландский соус
- Домашний соус для салата Цезарь
- Домашний гоголь-моголь
- Домашнее мороженое
- Хот-доги, мясные закуски, деликатесы мясо и мясное ассорти (если не нагреть до горячего пара непосредственно перед подачей на стол)
- Готовые мясные деликатесы или салаты из морепродуктов
- Сырое тесто (например, тесто для печенья или торта)
- Сырое молоко (или продукты из сырого непастеризованного молока)
- Сырые проростки (люцерна, клевер, маш и ростки редиса)
- Сырые или недоваренные яйца
- Сырые или недоваренные морепродукты (включая сырые суши, сашими, севиче, сырые устрицы)
- Сырое или недоваренное мясо
- Охлажденные паштеты и мясные спреды
- Охлажденные копченые морепродукты (включая лосось или рыбу, такую как лосось, форель, сиг, треска, тунец или скумбрия, маркированные как киппед, нова- стиль или вяленое мясо)
- Мягкие сыры (такие как бри, фета, камамбер, рокфор, queso Blanco, queso fresco), если на этикетке конкретно не указано , что они были изготовлены из пастеризованного молока
- Tiramisu
- Непастеризованный сок или сидр
Безопасное обращение с пищевыми продуктами
ACOG и HHS также предоставляют рекомендации по безопасному обращению с пищевыми продуктами, чтобы избежать пищевого отравления во время беременности. Как правило, они советуют содержать кухню в чистоте, включая ножи, столешницы и разделочные доски, после обработки и приготовления сырых продуктов. И регулярно мойте руки до и после еды.
Как правило, они советуют содержать кухню в чистоте, включая ножи, столешницы и разделочные доски, после обработки и приготовления сырых продуктов. И регулярно мойте руки до и после еды.
Рекомендации по приготовлению пищи делятся на разные категории в зависимости от типа пищи, которую вы, возможно, готовите.
Фрукты и овощи
Тщательно промойте все сырые продукты под проточной водой из-под крана перед едой, нарезкой или приготовлением. Тщательно готовьте проростки, если хотите их съесть.
Яйца
Блюда из яиц следует готовить, пока они не достигнут внутренней температуры 160 ° F. Если вы готовите яйца в одиночку, готовьте их до тех пор, пока и желток, и белки не станут твердыми.
Мясо
При приготовлении мяса используйте пищевой термометр, чтобы убедиться, что ваши продукты достигают рекомендованной USDA безопасной минимальной внутренней температуры. Вы можете загрузить и распечатать полный список безопасных температур на веб-сайте FoodSafety. gov. Разместите его на кухне для быстрого ознакомления.
gov. Разместите его на кухне для быстрого ознакомления.
Вот некоторые примеры безопасных внутренних температур:
- Вся птица : 165 ° F
- Стейки из телятины или баранины : 145 ° F
- Говяжий фарш : 160 ° F
- Остатки и запеканки : 165 ° F
Правительственные источники также рекомендуют заморозить мясо на несколько дней при минусовой температуре (0 ° F) перед приготовлением, чтобы уменьшить вероятность заражения.
Морепродукты
К выбору морепродуктов следует относиться внимательно.ACOG рекомендует избегать морепродуктов, которые могут содержать большое количество ртути (в том числе акул, большеглазого тунца, марлина и апельсинового хищника) по причинам, не связанным с бактериальным отравлением.
- Рыба с плавниками должна быть приготовлена при внутренней температуре 145 ° F или до тех пор, пока мясо не станет непрозрачным и легко отделяется вилкой.

- Моллюски, устрицы и мидии нужно готовить до тех пор, пока раковины не откроются.
- Креветки, омары, крабы и гребешки следует готовить до тех пор, пока мякоть не станет белой и непрозрачной.
При приеме препарата на поздних сроках беременности очень медленное дыхание или синдром отмены (вызывающий раздражительность, дрожь и преувеличенные рефлексы) у новорожденного | |
Аминогликозиды (такие как амикацин, гентамицин, неомицин, стрептомицин и тобрамицин) | Повреждение уха плода (ототоксичность), повлекшее глухоту |
Возможен синдром серого ребенка (серьезное и часто смертельное заболевание) | |
Фторхинолоны (такие как ципрофлоксацин, офлоксацин, левофлоксацин и норфлоксацин) | Возможность аномалий костей и суставов (наблюдается только у животных) |
У женщин или плодов с дефицитом G6PD расщепление красных кровяных телец | |
У женщин или плодов с дефицитом G6PD расщепление красных кровяных телец | |
Сульфонамиды (такие как сульфасалазин и триметоприм-сульфаметоксазол) | При назначении препаратов на поздних сроках беременности, желтухе и, без лечения, поражении головного мозга (ядерной желтухе) у новорожденных С сульфасалазином намного меньше риска проблем У женщин или плодов с дефицитом G6PD расщепление красных кровяных телец |
Замедление роста костей, стойкое пожелтение зубов и повышенный риск кариеса у ребенка Иногда печеночная недостаточность у беременных | |
Ингибиторы фактора Ха, такие как ривароксабан, апиксабан или эдоксабан | Возможный риск кровотечения у беременной женщины или плода |
Тромбоцитопения (снижение количества тромбоцитов, которые способствуют свертыванию крови) у беременной женщины, что может привести к обильному кровотечению | |
Врожденные дефекты, умственная отсталость, катаракта и другие проблемы с глазами у плода Проблемы с кровотечением у плода и беременной | |
Вредные эффекты наблюдаются у животных, но противоречивые данные о риске врожденных дефектов у новорожденных | |
При приеме циталопрама в 1 триместре повышается риск врожденных пороков развития (особенно пороков сердца) При приеме циталопрама в течение 3-го триместра возникает синдром отмены (который включает головокружение, беспокойство, раздражительность, усталость, тошноту, озноб и мышечные боли) и стойкая легочная гипертензия у новорожденного (легочные артерии остаются суженными после родов, что ограничивает приток крови к легким и, следовательно, количество кислорода в кровотоке) | |
При приеме эсциталопрама в 3-м триместре беременности синдром отмены и стойкая легочная гипертензия у новорожденного | |
При приеме флуоксетина в 3 триместре беременности синдром отмены и стойкая легочная гипертензия у новорожденного | |
При приеме пароксетина в 1 триместре повышается риск врожденных дефектов, особенно пороков сердца | |
При приеме сертралина в 3 триместре беременности синдром отмены и стойкая легочная гипертензия у новорожденного | |
При приеме венлафаксина в течение 3 триместра синдром отмены | |
Противорвотные препараты (применяемые для снятия тошноты) | |
Доксиламин и пиридоксин (витамин B 6 ) | Нет повышенного риска врожденных дефектов |
Врожденные дефекты, наблюдаемые только у животных | |
Нет свидетельств врожденных дефектов у животных | |
Нет признаков врожденных дефектов у животных Возможный риск кровотечения у новорожденного | |
Нет повышенного риска врожденных дефектов, но не проводились хорошо спланированные исследования на беременных женщинах | |
Нет повышенного риска врожденных дефектов после однократного приема низкой дозы Когда высокие дозы принимаются в течение большей части или всего 1 триместра, повышается риск врожденных дефектов, таких как аномалии сердца, лица, черепа, ребер и конечностей | |
Отсутствие повышенного риска врожденных дефектов при нанесении на кожу | |
Нет повышенного риска врожденных дефектов | |
Антагонисты альдостерона (препараты, блокирующие действие гормона альдостерона), такие как спиронолактон и эплеренон | Со спиронолактоном, возможное развитие женских качеств у плодов мужского пола При применении эплеренона нет повышенного риска врожденных дефектов у животных, но нет хорошо спланированных исследований у беременных женщин |
При приеме лекарств на поздних сроках беременности, поражении почек у плода, уменьшении количества жидкости вокруг развивающегося плода (околоплодных водах) и дефектах лица, конечностей и легких | |
При приеме некоторых бета-адреноблокаторов во время беременности замедление сердечного ритма, низкий уровень сахара в крови и, возможно, недостаточный рост плода (ограничение роста) и преждевременные роды Пониженное давление у матери | |
При приеме блокаторов кальциевых каналов в течение 1 триместра врожденные дефекты пальцев рук и / или ног При приеме лекарств на более поздних сроках беременности недостаточный рост плода | |
Снижение уровня кислорода, натрия, калия и количества тромбоцитов в крови плода Недостаточный рост плода | |
Вредное воздействие на животных При приеме галоперидола в 1 триместре возможно врожденные дефекты конечностей При приеме галоперидола в 3-м триместре повышается риск следующих заболеваний:
| |
Нет данных о вредном воздействии на животных При приеме луразидона в 3-м триместре повышается риск следующих заболеваний:
| |
При приеме оланзапина в 3-м триместре повышается риск следующих заболеваний:
| |
Нет доказательств повышенного риска врожденных дефектов, но не проводились хорошо спланированные исследования на беременных женщинах При приеме рисперидона в 3 триместре повышается риск следующих заболеваний:
| |
Некоторый риск врожденных дефектов, включая дефекты нервной трубки (например, расщелину позвоночника) Проблемы с кровотечением у новорожденного (геморрагическая болезнь новорожденного), которые можно предотвратить, если беременные женщины будут принимать витамин К перорально каждый день в течение месяца до родов или если новорожденному вводят инъекцию витамина К вскоре после рождения | |
Нет повышенного риска врожденных дефектов | |
Незначительные аномалии костей у животных Исследования на беременных женщинах не проводились | |
То же, что и для карбамазепина | |
Повышенный риск врожденных дефектов (например, заячья губа и пороки сердца) Проблемы с кровотечением у новорожденного | |
Высокий риск врожденных дефектов (например, волчьей пасти и пороков сердца, черепа, лица, рук и живота) | |
Определенный риск врожденных дефектов, включая расщелину неба, дефекты нервной трубки (например, менингомиелоцеле) и пороки сердца, лица, черепа, позвоночника и конечностей | |
Возможность врожденных дефектов (наблюдается только у животных) | |
Врожденные дефекты, такие как недоразвитие нижней челюсти, расщелина неба, аномальное развитие костей черепа, дефекты позвоночника, дефекты ушей и косолапость | |
То же, что и для бусульфана | |
Возможность врожденных дефектов (наблюдаемых у животных) Аномалии сперматозоидов у сыновей | |
То же, что и для бусульфана | |
Проблемы с сердцем, в зависимости от принятой дозы | |
То же, что и для бусульфана | |
То же, что и для бусульфана | |
Возможность врожденных дефектов (наблюдается только у животных) | |
Возможность врожденных дефектов (наблюдается только у животных) | |
При приеме лития в течение 1 триместра повышается риск врожденных дефектов (в основном сердечных) При приеме лития на более поздних сроках беременности вялость, снижение мышечного тонуса, плохое питание, недостаточная активность щитовидной железы и нефрогенный несахарный диабет у новорожденных | |
Аспирин и салицилаты прочие | При приеме препаратов в больших дозах возможны выкидыши в I триместре, задержка начала родов, преждевременное закрытие соединения между аортой и артерией с легкими (артериальный проток), желтуха, некротический энтероколит (повреждение слизистой оболочки кишечника) и (иногда) повреждение мозга у плода (ядерная желтуха) и проблемы с кровотечением у женщины во время и после родов и / или у новорожденного Когда препараты принимаются на поздних сроках беременности, уменьшается количество жидкости вокруг развивающегося плода Отсутствие значительного риска врожденных дефектов при приеме низких доз аспирина |
Нет доказательств повышенного риска врожденных дефектов, но может иметь другие вредные воздействия на плод или новорожденного Беспокойство, раздражительность, дрожь, затрудненное дыхание и проблемы с кормлением (симптомы отмены препарата) у новорожденного, поскольку при рождении прекращается прохождение препарата от матери через плаценту | |
Беспокойство, раздражительность, тряска, затрудненное дыхание и проблемы с кормлением (симптомы отмены наркотиков) у новорожденных Если высокие дозы вводятся за час до родов, возможно сонливость и замедление пульса у новорожденного. | |
Беспокойство, раздражительность, дрожь, затрудненное дыхание и проблемы с кормлением (симптомы отмены лекарств) у новорожденных | |
Очень низкий уровень сахара в крови у новорожденного Обычно предпочтение отдается инсулину | |
При приеме этого препарата на очень ранних сроках беременности происходит маскулинизация половых органов женского плода, иногда требующая хирургического вмешательства для коррекции. | |
Синтетические прогестины (но не в низких дозах, используемых в оральных контрацептивах) | То же, что и для даназола |
Врожденные пороки, такие как пороки сердца, маленькие уши и гидроцефалия (иногда называемая водой в мозгу) | |
Увеличенная или пониженная активность щитовидной железы у плода Дефекты кожи головы у новорожденного | |
Увеличенная или пониженная активность щитовидной железы у плода Поражение печени у матери | |
Разрушение щитовидной железы у плода Когда препарат вводится ближе к концу 1-го триместра, у плода наблюдается очень гиперактивная и увеличенная щитовидная железа | |
Сверхактивная и увеличенная щитовидная железа у плода | |
Возможное инфицирование плаценты и развивающегося плода | |
Возможные, но неизвестные риски | |
Возможна заячья губа при приеме этих препаратов в 1 триместре | |
Нет повышенного риска при обычно используемых дозах | |
Возможное вредное воздействие на печень или повреждение периферических нервов (вызывающее ненормальные ощущения и / или слабость) | |
Возможно у сыновей врожденный дефект уретры, при котором отверстие уретры находится в неправильном месте (гипоспадия) | |
Псевдоэфедрин (противоотечное средство) | Сужение кровеносных сосудов в плаценте, возможное снижение количества кислорода и питательных веществ, которые получает плод, что приводит к недостаточному росту до рождения Возможный риск дефекта стенки живота, который позволяет кишечнику выступать за пределы тела (так называемый гастрошизис) |
У женщин или плодов с дефицитом G6PD разрушение красных кровяных телец (гемолиз) | |

/morning-sickness-639375806-597a35cdaf5d3a0011a7a065.jpg) При возникновении на ранних сроках беременности дерматоз обусловлен иммунными нарушениями в организме беременной женщины, а также чаще всего встречается у пациенток с заболеваниями пищеварительной и эндокринной систем. Наиболее распространенной формой дерматозов беременных является зуд беременных, который может быть на небольшом участке кожи или распространяться по всему телу, включая стопы и ладони.
При возникновении на ранних сроках беременности дерматоз обусловлен иммунными нарушениями в организме беременной женщины, а также чаще всего встречается у пациенток с заболеваниями пищеварительной и эндокринной систем. Наиболее распространенной формой дерматозов беременных является зуд беременных, который может быть на небольшом участке кожи или распространяться по всему телу, включая стопы и ладони.
 При чрезмерной рвоте масса тела быстро уменьшается, в среднем на 2-3 кг в неделю, кожа становится сухой и дряблой, подкожная жировая клетчатка быстро исчезает, язык и губы сухие, изо рта отмечается запах ацетона, температура тела может повышаться до 38 градусов.
При чрезмерной рвоте масса тела быстро уменьшается, в среднем на 2-3 кг в неделю, кожа становится сухой и дряблой, подкожная жировая клетчатка быстро исчезает, язык и губы сухие, изо рта отмечается запах ацетона, температура тела может повышаться до 38 градусов.
 Доктор выслушает симптомы токсикоза беременной и точно обрисует клиническую картину. Токсикоз первой беременности не должен вызывать испуга и пациентов – задача гинеколога придать уверенности будущим роженицам. Тут же есть возможность поинтересоваться у специалиста сроками – когда заканчивается токсикоз.
Доктор выслушает симптомы токсикоза беременной и точно обрисует клиническую картину. Токсикоз первой беременности не должен вызывать испуга и пациентов – задача гинеколога придать уверенности будущим роженицам. Тут же есть возможность поинтересоваться у специалиста сроками – когда заканчивается токсикоз.
 Всё логично. Это умный ход в борьбе за выживание.
Всё логично. Это умный ход в борьбе за выживание.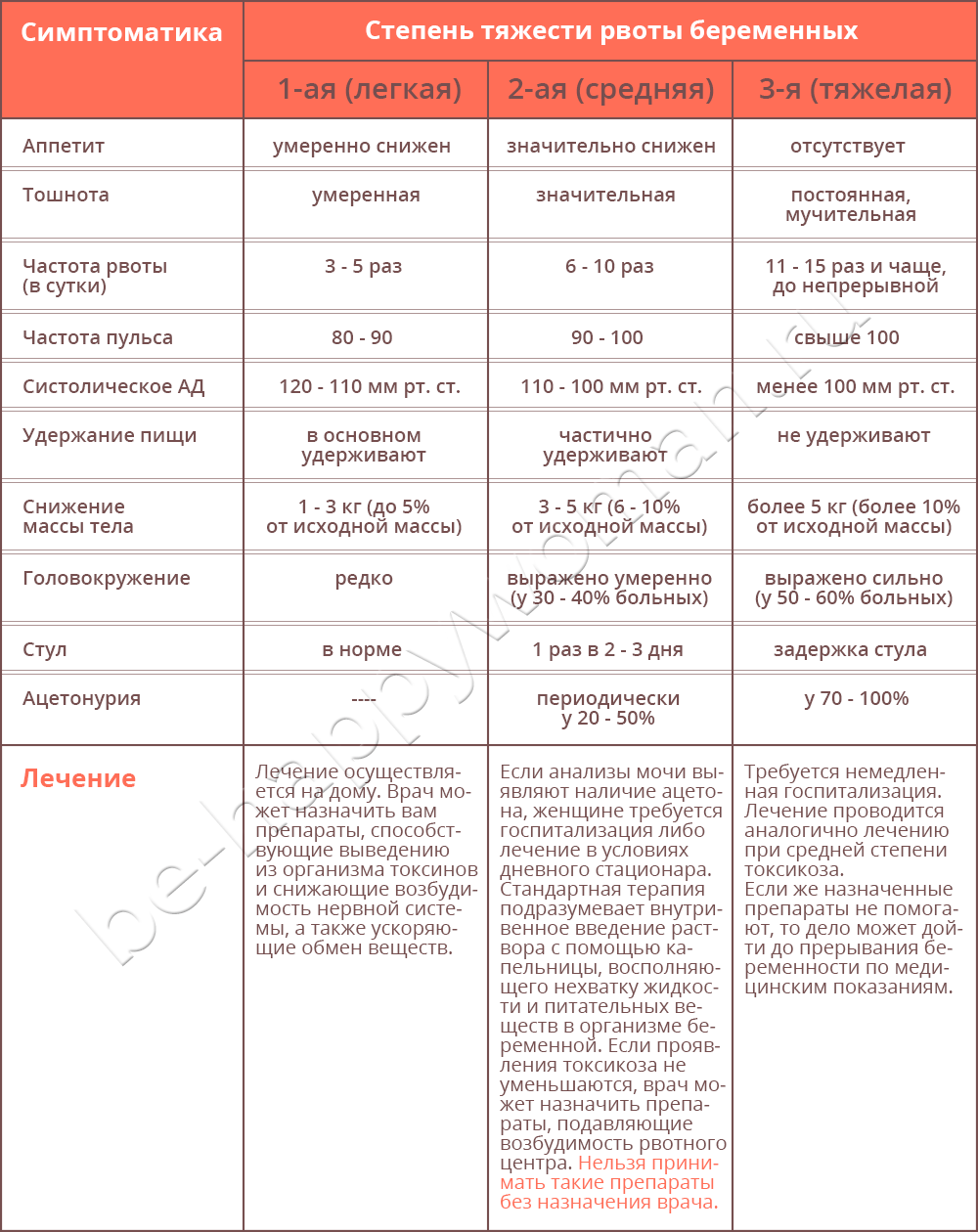 Спите всегда, когда есть возможность и организм просит. Женщине с тяжёлым токсикозом почти всегда помогает больничный дней на 5.
Спите всегда, когда есть возможность и организм просит. Женщине с тяжёлым токсикозом почти всегда помогает больничный дней на 5. Если встаёте ночью в туалет, то по пути сжуйте пол-банана или крекер. А утром, проснувшись, еще не вставая с постели, съешьте йогурт, творожок, булочку. Полежите ещё минут 20. Потом вставайте, завтракайте неплотно, и только потом чистите зубы.
Если встаёте ночью в туалет, то по пути сжуйте пол-банана или крекер. А утром, проснувшись, еще не вставая с постели, съешьте йогурт, творожок, булочку. Полежите ещё минут 20. Потом вставайте, завтракайте неплотно, и только потом чистите зубы.



