Замершая беременность : признаки на ранних сроках
03.09.2021
Замирание плода во время беременности — это часто встречающаяся патология. При таком диагностика ребенок перестает развиваться внутриутробно.
При этом плод остается в полости матки, выкидыша не происходит. ЗБ часто встречается на ранних сроках беременности. В 20% случаев замирание
происходит в первом триметре. Но иногда развитие останавливается на сроке от 12 до 22 недель.
Как определить замершую беременность до обследования
Когда происходит зачатие, ребенок начинает активно развиваться и набирать весь, что способствует увеличению размеров матки. Для каждого периода
существует определенная норма размеров живота. Если во время осмотра, врач понимает, что размер матки не соответствует установленному сроку, он
направляет беременную на дополнительное обследование. В зависимости от срока, будущую маму направляют на УЗИ, либо прослушивают сердцебиение
В зависимости от срока, будущую маму направляют на УЗИ, либо прослушивают сердцебиение
плода с помощью специального прибора. Кроме основного обследования, доктор может обратить внимание на признаки, сопровождающие замершую беременность:
• пациентка жалуется на озноб и повышенную температуру тела;
• токсикоз проходит не постепенно, а резко исчезает;
• в области матки ощущается тяжесть, напряжение и боль;
• женщина ощущает постоянную слабость в теле;
• из влагалища наблюдаются кровянистые или коричневые выделения;
• на поздних сроках замирание можно определить по отсутствию движения плода.
Обратите внимание! Все эти признаки являются косвенными, они не могут 100% говорить о ЗБ. Но и игнорировать их нельзя, требуется установить причину недомогания.
Если будущая мама обратила внимание на какие-либо признаки, ей следует посетить гинеколога вне установленного плана посещений. В некоторых случаях, замирание
В некоторых случаях, замирание
плода проходит без изменений в самочувствии. В таком случае остановка в развитии будет выявлена только на осмотре у гинеколога или на скрининге.
Кто находится в группе риске
Можно выделить группы женщин, у которых повышен риск развития патологии:
1. Разный резус-фактор крови у ребенка и матери. При таком несоответствии, женщина сталкивается с частыми выкидышами. Также на развитие ЗБ могут повлиять аборты, которые пациента делала ранее. Чем больше сделано абортов, тем сильнее организм сопротивляется новой беременности.
2. Инфекционное заражение во время вынашивания малыша. Когда в организме женщины развивается вирус или бактерия, микроорганизмы могут поразить плод, что приведет к патологиям и остановке развития. Когда беременная инфицируется ветряной оспой, краснухой или корью, гинеколог рекомендует сделать ей аборт.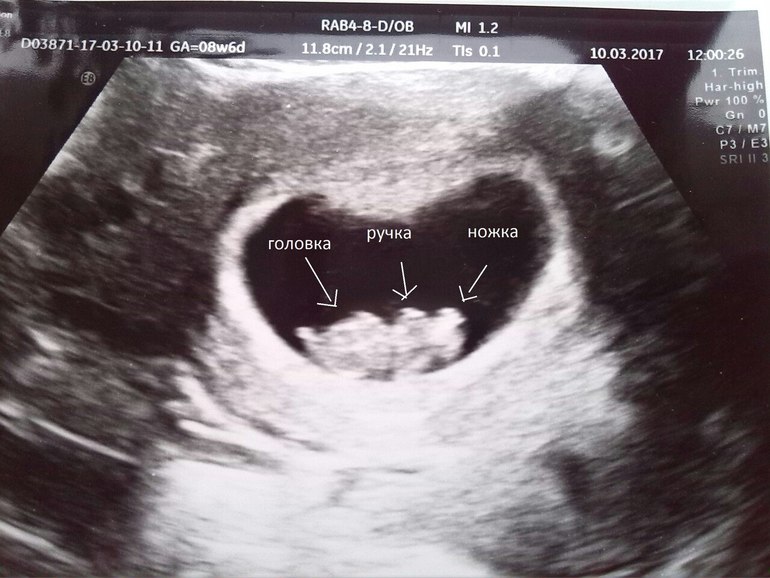 Если плод будет развиваться дальше, при рождении он будет иметь массу особенностей развития. Также велик шанс замирания плода.
Если плод будет развиваться дальше, при рождении он будет иметь массу особенностей развития. Также велик шанс замирания плода.
3. Нарушение в гормональном фоне. Если в анализах прослеживается большое количество тестостерона, а пролактина недостаточно, риск замирания плода повышается. Такое случается у женщин, имеющих нестабильный менструальный цикл.
Как диагностировать замирание плода
Чтобы точно установить диагноз «замершая беременность», врач может отправить беременную на ультразвуковое исследование. Это наиболее подходящий вариант,
чтобы точно определить патологию. если срок слишком маленький, то исследование проводится повторно спустя неделю.
Дополнительно назначается анализ на определение уровня ХГЧ. Во время вынашивания ребенка, этот гормон постоянно растет.
Когда плод замирает, ХГЧ постепенно снижается. При анализе количество гормона не соответствует текущему сроку.
Обратите внимание! Некоторые женщины пытаются определить ЗБ с помощью теста на беременность. Такой способ не информативен, так как даже после гибели
плода, количество гормона ХГЧ остается высоким длительное время.
Профилактика ЗБ
Чтобы предупредить развитие Замершей беременности, рекомендуется тщательно готовиться к зачатию младенца. Следует выполнить ряд правил:
• за три месяца до зачатия, следует отказаться от употребления алкогольных напитков и курения, также следует исключить лекарственные средства, которые могут навредить ребенку;
• аборты повышают риски замирания плода, поэтому рекомендуется внимательно следить за контрацепцией;
• в течение полугода питаться полезными продуктами, нормализовать режим дня и вес;
• при необходимости посетить врача и обследовать уровень гормонов;
• сдать анализ на половые инфекции, если они будут обнаружены, пройти лечение, зачатие возможно только спустя три месяца после терапии;
• если будущая мать старше 35 лет, ей потребуется посетить генетика;
• за три месяца до планирования зачатия, следует начать прием фолиевой кислоты;
Рекомендуется сделать прививки от кори, краснухи и ветряной оспы, чтобы исключить заражение инфекцией во время вынашивания малыша.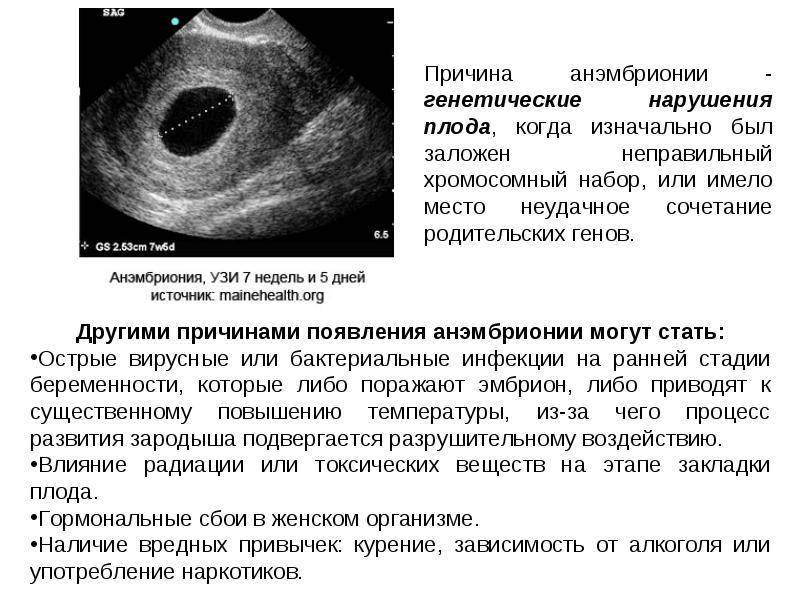
Навигация по записям
Причины замершей беременности на ранних сроках
Замершая беременность – это самопроизвольная остановка внутриутробного развития эмбриона, которая происходит в период течения первых трех месяцев беременности. Развитие этой патологии протекает, как правило, без видимых на то причин и опасений.
Беременность наступает со всеми полагающимися признаками: отсутствие очередного менструального кровотечения, увеличение маточных размеров и ареола сосков молочных желез, токсикоз, набухание груди, и так далее.
Опасность замершей беременности
При малейших признаках развития такой патологии, как остановка эмбрионального роста, женщина должна сразу же обращаться к своему лечащему и наблюдающему за беременностью врачу.
При долгосрочном нахождении замершего плода в полости матки слишком высок уровень риска развития интоксикации материнского организма с последующим летальным исходом. Ведь плодное яйцо, находясь более полутора месяцев в матке вызывает синдром ДВС (диссеминированное внутрисосудистое свертывание), и возникшее кровотечение угрожает жизни женщины.
опасность замершей беременности
Поэтому, как только появляются признаки, отличные от тех, которые сопровождают здоровое развитие и течение беременности, женщине необходима госпитализация и лекарственная стимуляция сокращений матки, итогом которой станет естественный выкидыш.
Чем быстрее провести эту медикаментозную процедуру, тем легче организм будущей матери перенесет эту патологию.
Симптоматика замершей беременности
симптомы замершей беременности
В первом триместре беременности остановка эмбрионального роста может проявляться следующим образом:
- Первый признак развития патологии – кровянистые выделения из влагалища или начало кровотечения;
- У женщины при этом поднимается температура тела (причем до высоких показателей), она ощущает слабость во всем организме, озноб, лихорадочное состояние;
- В нижней части живота появляется боль;
- Начавшийся токсикоз резко и без видимых на то причин останавливается, прекращаются все его проявления;
- Молочные железы становятся мягкими, их набухание прекращается;
- На ультразвуковом исследовании не слышно плодного сердцебиения, а показатели размеров матки не соответствуют сроку беременности.

Причины замершей беременности на раннем сроке
Причинами такой патологии, как замершая беременность в первом триместре, могут послужить и внешние негативные факторы, и внутренние. Ведь ранние сроки беременности отличаются особой уязвимостью и незащищенностью эмбриона, сниженным иммунитетом у будущей матери. Поэтому повлиять на нее могут самые разные факторы.
1. К первой причине остановки эмбрионального развития можно отнести патологическое состояние гормонального фона женщины. Если у будущей мамы наблюдается гормональный функциональный сбой, уровень риска развития данной патологии резко возрастает. Более того, именно по этой причине и происходит большая часть от общего количества замираний плода.
2. Первое, что ведет к гибели плода – это дефицит в материнском организме та называемого гормона «беременности» — прогестерона, без которого невозможно развитие плода.
3. Замирание плода может быть вызвано и избытком андрогенов, то есть мужских гормонов в материнском организме.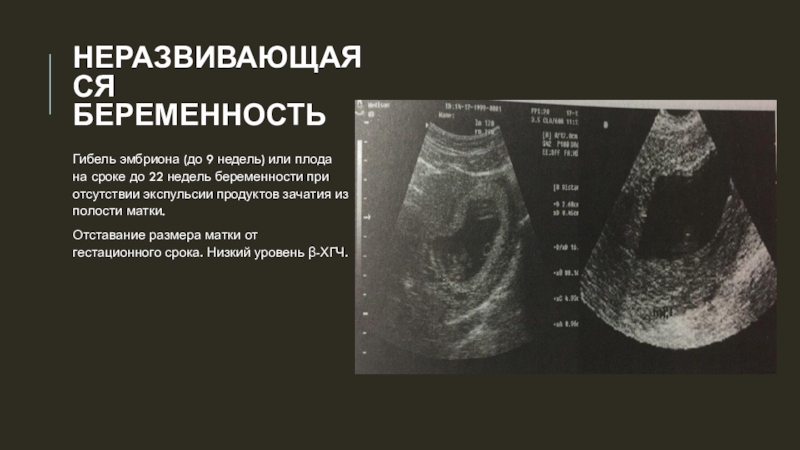 Эти гормоны подавляют развитие беременности.
Эти гормоны подавляют развитие беременности.
4. Второй причиной замирания плода в начале беременности являются генетические патологии. По сути это наследование плодом поврежденного гена от матери или отца. Неблагополучная генетика, как правило, характеризуется неоднократной патологией данного типа, то есть, остановка плодного развития у таких супругов может наблюдаться не только в первой беременности, но и во второй, и третьей.
5. Еще одна немаловажная причина для остановки эмбрионального развития на раннем сроке беременности – инфекционные заболевания. К такому итогу, как правило, приводят инфекции типа вируса герпеса или прочие инфекции, передача которых происходит половыми путями. К таким инфекциям относятся хламидиозы, гонококки, микоплазмы, и другие. Эти возбудители воздействуют негативно на процесс деления клетки, нарушая его, и тем самым вызывая гибель плода.
6. И последняя причина замершей беременности – неправильный образ жизни будущей матери – вредные привычки, бесконтрольный прием лекарств, нерациональное питание, употребление алкогольных напитков, не соблюдения режима работы и отдыха, и так далее. Все эти факторы вместе, или каждый в отдельности наносит непоправимый вред будущему ребенку, и в итоге может привести к гибели эмбриона.
Все эти факторы вместе, или каждый в отдельности наносит непоправимый вред будущему ребенку, и в итоге может привести к гибели эмбриона.
По материалам женской энциклопедии: https://mamapedia.com.ua/beremennost/oslozhnenia-beremennosti/zamershaya-beremennost.html
Влияние вредных привычек на беременность
Последствия курения сигарет и приема алкоголя во время беременности тяжело приукрасить. Существует множество мифов насчет вредных привычек и их влияния на будущего ребенка, но достоверный факт один – риск патологий и дефектов развития очень высок. Курение и алкоголь также ухудшают здоровье женщины при беременности. Отказываться от вредных привычек нужно обоим партнерам, желательно за несколько месяцев до планирования малыша. Отзывы врачей также свидетельствуют вреде данных факторов на плод и будущую маму.
Опасность курения при беременности
Курение – самая распространенная вредная привычка среди беременных женщин.
Как влияет курение на беременность:
- Спазм сосудов приводит к нарушению кровоснабжения (питания) плода, возникает кислородное голодание.
- Курение при беременности на ранних сроках приводит к преждевременному прерыванию, самопроизвольным абортам.
- Развиваются дефекты развития любых органов и систем.
- У ребенка повышается риск развития респираторных болезней.
- Курение на поздних сроках повышает риск рождения ребенка с дефицитом массы тела.
- С курением беременных связано много случаев детской смертности до года.
Курение марихуаны, кальяна, самокруток, электронных сигарет тоже недопустимо. Везде содержатся вредные вещества и развивается спазм сосудов.
Можно ли пить алкоголь при беременности?
Алкоголь оказывает разрушающее действие на будущего малыша и мать.
Основные эффекты:
- Увеличение риска выкидыша в 2-4 раза.

- Фетальный алкогольный синдром – задержка физического и умственного развития ребенка.
- Алкоголь на ранних сроках беременности приводит к аномалиям развития органов, чаще лицевым дефектам, формированию конской стопы. Патологии могут сформироваться в любой системе.
- Повышенный риск преждевременных родов, замирания плода.
- Повышен риск пороков сердца, нервной системы.
- Дети рождаются беспокойными, со слабыми рефлексами.
Можно ли пить безалкогольное пиво?
Получив отрицательный ответ, на вопрос: можно ли пить алкоголь при беременности, будущие мамы вспоминают о существовании безалкогольного пива. Сразу же стоит отметить: хотя пиво так называется, оно все равно содержит от 0,5 до 1,5 % спирта. Любые дозы алкоголя во время беременности приводят к непоправимым последствиям. Поэтому лучше от безалкогольного пива воздержаться.
Как алкоголь влияет на зачатие?
Нарушение овогенеза и патологии репродуктивной системы характерны для женщин, употребляющих алкоголь перед зачатием.
Риски следующие:
- Генетические дефекты плода
- Эмбрион не может прикрепиться к эндометрию
- Зачатие не наступает из-за гормональных дисбалансов
- Формирование уродств у плода
У мужчин под влиянием алкоголя нарушается сперматогенез, повышается риск получения дефектных сперматозоидов. Это приведет к развитию плода с генетическими нарушениями. Особенно это касается пива, в котором содержатся фитоэстрогены.
Мифы и реальность влияния вредных привычек на развитие плода
| Миф | Реальность |
| Бросать курить во время беременности нельзя, так как это вредит матери и плоду. | Каждая выкуренная сигарета – дополнительный риск для плода. Бросать необходимо. |
На поздних сроках вред от курени и употребления алкоголя меньше. |
На поздних сроках уже сформированы органы ребенка – правда. Однако их развитие продолжается, а курение и алкоголь провоцируют аномалии. Также высок риск преждевременных родов, замирания плода. |
| Дорогие сигареты менее вредны. | Любая марка сигарет одинаково вредна для плода. |
| Можно не прекращать курить полностью, а только сократить количество сигарет или курить легкие. | Никотиновая зависимость работает так, что при сокращении количества сигарет или содержания никотина в одной сигарете, курильщик затягивается сильнее и в организм попадает больше дыма. |
| При беременности полезно пить вино. | Любой алкоголь содержит этиловый спирт, даже безалкогольные виды, который вредит плоду. |
Люди склонны придумывать оправдания своему поведению, но факт остается таким: вредные привычки негативно сказываются на здоровье родителей и будущего ребенка, поэтому отказываться от них нужно за 1-3 месяца до планирования беременности.
Отзывы врачей
Мнения докторов о вреде курения и алкоголя на беременную женщину и плод совпадают. Врачи стараются максимально подробно донести информацию до своих пациентов, чтобы те не ухудшали свое состояние по незнанию.
Курение оказывает негативное влияние на все органы и системы человека. Во время беременности, вещества, содержащиеся в сигаретах, попадают к плоду через плаценту. Реальных случаев рождения детей с дефектами развития органов, аномалиями формирования лицевых костей, предрасположенностью к респираторным болезням – очень много. Вред алкоголя и курения доказан давно, поэтому беременным девушкам остается только отказаться от них.
В своей практике я встречал множество ошибочных мнений пациенток о вредных привычках: бросать вредно, лучше уменьшить количество, на поздних сроках курить и пить можно и так далее. Мнение доказательной медицине только одно – курение и алкоголь очень вредят матери и плоду. Повышается риск не только дефектов при рождении, но и неблагополучного завершения беременности на любом сроке.
Многие люди до сих пор считают спорным вопрос пассивного курения. Клинические исследования доказали его вредность. Поэтому будущий отец и любящие родственники должны воздержаться от курения при беременной девушке. В организм пассивного курильщика попадают нагретые, переработанные токсические вещества, которые отравляют ребенка и мать.
Видео
Какая бы вредная привычка ни была присуща женщине или ее партнеру, ощутимый вред здоровью плода не оспорим. Отказываться от курения и употребления алкоголя нужно заранее. Даже безалкогольное пиво и электронные сигареты негативно влияют на малыша, поэтому не нужно искать лазейки. Забота родителей о ребенке должна начинаться еще до момента зачатия.
Гинекологи рассказали о влиянии коронавируса на развитие плода
Заражение COVID-19 во время беременности может сказаться не только на здоровье матери, но и на развитии ребенка, считают акушеры-гинекологи. Так, коронавирус может повлиять на замедление роста плода, спровоцировать неверную закладку его жизненно важных органов, а также привести к недоношенности ребенка.
Если женщина подхватила коронавирусную инфекцию во втором триместре беременности, это может привести к замедлению развития плода, заявила председатель организации «Совет матерей», врач-педиатр Татьяна Буцкая.
При этом существует вероятность, что влияние COVID-19 на ребенка сохранится и после выздоровления будущей мамы, считает эксперт. «Так, в первом триместре вирус, перенесенный беременной, может повлиять на рост плода, а во втором — вызвать замедление развития ребенка», — сообщила медик.
По ее словам, такие последствия связаны с дыхательной недостаточностью – у женщины на поздних сроках беременности живот давит на легкие, таким образом уменьшая их объем.
Помимо этого, коронавирус также поражает эритроциты (красные кровяные тельца, обеспечивающие снабжение организма кислородом, — «Газета.Ru»), рассказал акушер-гинеколог Владимир Сурсяков.
«Эритроциты теряют возможность переносить кислород, соответственно плод начинает испытывать кислородное голодание, поэтому автоматически замедляется и его рост, и развитие»,
— пояснил врач «Газете.Ru».
В свою очередь доктор медицинских наук, акушер-гинеколог клиники «Семейная» Камиль Бахтияров в разговоре с «Газетой.Ru» подчеркнул, что опасаться стоит только больным, у которых COVID-19 проходит в среднетяжелой и тяжелой формах, и именно в период второго или третьего триместра.
По словам медика, при таком течении болезни плоду может настолько не хватать кислорода, что врачи — для того, чтобы облегчить состояние ребенка — нередко прибегают к прерыванию беременности путем кесарева сечения.
В этом случае от невозможности дышать зачастую страдает и сама женщина, поэтому данную операцию проводят также и для того, чтобы сохранить жизнь роженицы, сообщала ранее профессор Оксфордского университета в Великобритании Мариан Найт телеканалу «Би-би-си».
Британский гинеколог больницы Королевы Шарлотты и Челси Эд Муллинс также заявлял, что при развитии дистресс-синдома (дыхательное расстройство, — «Газета. Ru») у плода роды ускоряют искусственным образом. «Это делается для того, чтобы обеспечить более эффективное лечение при низком уровне кислорода у женщины», — поясняла медик.
Ru») у плода роды ускоряют искусственным образом. «Это делается для того, чтобы обеспечить более эффективное лечение при низком уровне кислорода у женщины», — поясняла медик.
В то же время Татьяна Буцкая считает, что искусственно вызванные преждевременные роды повышают риски осложнений и вероятности рождения недоношенного малыша, поэтому прибегать к ним необходимо только в крайних случаях.
Кроме того, в первом триместре тяжелое течение коронавирусной инфекции может привести и к выкидышу. «Чаще всего так происходит при высокой температуре, которая долго держится и влияет на плод», — отметил Бахтияров. Он добавил, что повышенная температура на ранних сроках также может спровоцировать нарушение закладки органов ребенка, в том числе и жизненно важных.
Риск подобных осложнений увеличивается, если у беременной есть предрасположенность к гиперкоагуляции (снижение способности крови сворачиваться, — «Газета.Ru»), считает гинеколог. «Это приводит к повышенной вероятности образования тромбов, а, согласно практике медиков, большинство пациентов с COVID-19 умирают именно из-за тромбозов (состояние, при котором в одной или нескольких венах организма образуется сгусток крови, — «Газета. Ru»)», — объяснил врач.
Ru»)», — объяснил врач.
Помимо этого, плод может пострадать из-за интоксикации и воспалительных процессов, рассказал Владимир Сурсяков.
«Все, что будет происходить с матерью, будет сказываться также и на ребенке»,
— подчеркнул эксперт. По его словам, такие осложнения возникают не только при COVID-19, но и при любых других вирусных заболеваниях. «Такое действие есть и у гриппа, и ОРВИ, и у любой пневмонии», — уточнил гинеколог.
Что же касается передачи коронавируса от матери к ребенку внутриутробно, то таких случаев еще не было зафиксировано. «Плод не прямая мишень для COVID-19. Вирус не имеет доказанного тератогенного воздействия (нарушение эмбрионального развития из-за воздействия внешних факторов, — «Газета.Ru») на плод. Плацентарный барьер — реально хороший для него. Как правило, детки рождаются здоровыми», — заявила главный акушер-гинеколог Минздрава РФ Лейла Адамян «Российской газете».
Она добавила, что во избежание серьезных нарушений в организме беременной и плода будущих матерей с коронавирусом необходимо вовремя изолировать и помещать под медицинский надсмотр. «Помните, что стресс — главная опасность благополучного течения беременности. Не читайте непроверенных новостей, соблюдайте все гигиенические меры и будьте позитивны», — отметила медик.
«Помните, что стресс — главная опасность благополучного течения беременности. Не читайте непроверенных новостей, соблюдайте все гигиенические меры и будьте позитивны», — отметила медик.
Вместе с тем Владимир Сурсяков порекомендовал будущим мамам, больным COVID-19, довериться врачам и не затягивать с лечением. «Также хорошо принимать витамины и препараты железа, которые повышают уровень гемоглобина в крови, тогда у женщин будет резерв сил, чтобы защитить плод от влияния коронавируса. Поможет организму и витамин D», — заключил акушер-гинеколог в разговоре с «Газетой.Ru».
Мертвый эмбрион в матке. Признаки и симптомы замершей беременности на ранних сроках, которые должны насторожить
Замершая беременность — патология, причины которой пока до конца не изучены. Замершую беременность в медицине называют несостоявшимся абортом. Вероятность развития проблемы не зависит от возраста женщины, ее социального статуса и количества предыдущих беременностей. Причины патологии до сих пор не до конца изучены. По статистике, замершая беременность встречается у каждой 176-й женщины, планирующей стать матерью.
По статистике, замершая беременность встречается у каждой 176-й женщины, планирующей стать матерью.
Что представляет собой патология?
Неразвивающаяся беременность — внутриутробная гибель плода, связанная с необратимыми процессами, протекающими в его тканях. У патологии нет ярко выраженных признаков, как, например, у выкидыша . По этой причине важно знать о первых признаках патологии, чтобы своевременно обратиться за помощью к врачу.
Важно! В гинекологии нередко встречается такое понятие, как пустое плодное яйцо. Состояние наблюдается тогда, когда яйцеклетка оплодотворяется и прикрепляется к эндометрию. Однако в самой клетке не содержится эмбриона.
Причины неразвивающейся беременности
Самая частая причина невынашивания ребенка — генные мутации. Именно они в 70% случаев являются причиной гибели эмбриона на сроке до 8 недель. Привести к генетическим сбоям в организме способны многочисленные факторы: хронические или наследственные заболевания, прием наркотиков, употребление алкоголя будущими родителями.
Важно! Во время беременности обязательно следует проходить скрининги, назначенные гинекологом и генетиком. Это исследование позволит обнаружить генные аномалии у ребенка на ранних сроках.
Вероятность несостоявшегося аборта возрастает, если будущая мама не может отказаться от вредных привычек: курения, нерационального питания, употребления спиртных напитков. Спровоцировать различные отклонения у плода способны медикаментозные средства, которые беременная принимает без согласия с врачом.
Поэтому в первом триместре сильнодействующие препараты назначают только в крайних случаях, например при тяжелых инфекционных заболеваниях. После 10 недель беременности формируется прочная плацента, которая защищает плод от внешнего негативного воздействия. В этом случае прием лекарств для него будет не столь опасен.
К другим причинам замершей беременности стоит отнести:
- Резус-конфликт матери и плода. Проблема особенно актуальна для женщин, перенесших многочисленные аборты.
 Постепенно в организме женщины накапливаются антитела к эмбриону, которые уменьшают вероятность успешного течения беременности.
Постепенно в организме женщины накапливаются антитела к эмбриону, которые уменьшают вероятность успешного течения беременности. - Тяжелые инфекционные и вирусные заболевания. Будущие мамы уязвимы перед болезнетворной флорой, поэтому быстро заражаются в период эпидемий. Некоторые заболевания (краснуха, ветрянка, корь) могут не только спровоцировать гибель эмбриона, но и стать причиной физических и умственных отклонений у ребенка в будущем. В таких случаях мама может согласиться на аборт или принять решение о рождении и воспитании особенного малыша.
- Гормональные сбои. Причиной невынашивания ребенка может стать недостаток пролактина или избыток тестостерона. Если до зачатия у женщины наблюдались нерегулярные менструации, об этом нужно обязательно поставить в известность гинеколога.
Факторы риска по развитию замершей беременности:
- старородящие женщины, возраст которых превышает 35 лет;
- многочисленные аборты в прошлом;
- наличие дефектов в строении матки;
- внематочные беременности, диагностированные ранее.

При наличии хотя бы одного фактора риска женщину ставят на особый контроль к гинекологу. В группу риска по аномальной беременности также входят женщины, которые отказываются наблюдаться у специалистов.
Важно! Каждая беременная женщина должна встать на учет к гинекологу на сроке 7-8 недель беременности.
Сроки возникновения замершей беременности
Проблема встречается на любом сроке беременности (даже за несколько дней до родоразрешения). Исследуя статистические данные, медики отметили несколько периодов, наиболее опасных для формирования плода:
- 3-я и 4-я недели с момента зачатия;
- 7-11-я неделя;
- 16-18-я неделя.
После 20-й недели случаи остановки развития ребенка немногочисленны. В подавляющем большинстве проблема встречается на сроке до 14 гестационных недель. Причина аномалии в первом триместре — генетические отклонения и гормональные сбои, во втором-третьем триместрах — инфекционные заболевания.
Симптомы патологии на ранних сроках
Замершую беременность женщина может не заметить сразу, особенно если она не проявляется клиническими признаками. Тем не менее состояние представляет угрозу для жизни женщины, так как разлагающийся плод отравляет организм и наносят вред репродуктивной системе. Однако при внимательном изучении своего состояния женщина может отметить следующие признаки, характерные для неразвивающейся беременности:
- Аномальные выделения. Организм женщины пытается самостоятельно избавиться от плода после его гибели. В течение 48 часов у нее могут наблюдаться беловатые выделения обычной консистенции. После этого в слизи появляются кровянистые прожилки. Постепенно кровотечение становится все более обильным.
- Изменение интенсивности токсикоза. После имплантации плодного яйца многие женщины ощущают у себя рвотные позывы. Они связаны с повышенным продуцированием ХГЧ. Если плод погибает, то выработка гормона прекращается. Через день женщина может почувствовать облегчение состояния.
 Через 4-6 дней после гибели плода признаки токсикоза исчезают вовсе. Не всегда данный симптом указывает на патологические процессы в организме. Интенсивность токсикоза может уменьшаться в результате физиологического привыкания женщины к плоду.
Через 4-6 дней после гибели плода признаки токсикоза исчезают вовсе. Не всегда данный симптом указывает на патологические процессы в организме. Интенсивность токсикоза может уменьшаться в результате физиологического привыкания женщины к плоду. - Ухудшение общего самочувствия. Длительно разлагающийся в теле женщины эмбрион провоцирует интоксикацию организма. Вначале состояние напоминает простуду и сопровождается усталостью, упадком сил. Через две недели появляются более яркие признаки патологии: головокружение, тревожность, спазмы в животе, температура.
- Резкие изменения базальной температуры. У беременных женщин показатель находится на уровне, превышающем 37 градусов. После того как плод гибнет, отметка на термометре падает до 36,7 градусов, а в момент разложения эмбриона повышается до 37,5 градусов.
Симптомы патологии на поздних сроках беременности
Со второго триместа к перечисленным симптомам замершей беременности присоединяются и другие проявления. Яркая клиническая картина проблемы связана с тем, что плод имеет крупные размеры.
Яркая клиническая картина проблемы связана с тем, что плод имеет крупные размеры.
К основным проявлениям неразвивающейся беременности во втором-третьем триместрах относят:
- отсутствие шевелений плода более 24 часов;
- тянущие боли в животе;
- подтекание вод с неприятным гнилостным запахом.
Отсутствие шевелений у плода может также сигнализировать о недостаточном поступлении к нему кислорода. Ситуация происходит при обвитии шеи или туловища ребенка пуповиной. Если женщина своевременно обратится к врачу, то малыша можно будет спасти от удушья.
Один из характерных признаков замирания беременности на поздних сроках — изменение размера груди. Если ЗБ возникла до 25-й недели, то грудь возвращается к прежним размерам уже через несколько дней. На более поздних сроках после гибели плода возможно выделение молозива из желез.
После гибели плода в размерах уменьшается не только грудь, но и живот. Это связано с тем, что после трагедии сокращается количество околоплодных вод. Перечисленные признаки будут наблюдаться у женщины через один-два дня после смерти плода. На поздних сроках беременности организм пытается избавиться от погибшего ребенка уже на 4-5-й день.
Перечисленные признаки будут наблюдаться у женщины через один-два дня после смерти плода. На поздних сроках беременности организм пытается избавиться от погибшего ребенка уже на 4-5-й день.
Диагностика замершей беременности
Обследование при замершей беременности включает в себя следующие виды процедур:
- визуальный осмотр гинеколога;
- забор крови на ХГЧ;
- измерение базальной температуры
Первые два способа считаются основными в выявлении признаков замершей беременности, остальные — вспомогательными.
Важно! Если до 7-й недели имеются подозрения на замершую беременность, то аборт откладывают до повторного ультразвукового исследования. Может случиться так, что аппарат не обнаружил жизненных функций эмбриона или врачом была допущена ошибка при расчетах сроков зачатия.
- ранний срок — неправильное расположение плодного яйца или его повреждение;
- поздний срок — отсутствие сердцебиения у плода и несоответствие его размеров сроку.

Данных УЗИ недостаточно для постановки окончательного диагноза — ЗБ. Из-за гормональных сбоев и психологических нагрузок у женщин задержка развития плода может составлять до четырех недель. В этом случае проводят повторное УЗИ через две недели. Если плод не увеличился в размерах, то это означает, что он мертв.
Лечение патологии
Популярный способ освобождения полости матки от мертвого плода — медикаментозный аборт. В России он проводится на сроке до 9 недель беременности, в странах Европы — до 12. Для терапии используются препараты мифепристон и мизопростол. Этот метод дает действенный результат, но имеет перечень противопоказаний:
- нарушение свертываемости крови;
- тяжелая анемия;
- почечная и печеночная недостаточность;
- внематочная беременность.
Если замершая беременность диагностирована на 13-22-й неделе, то прибегают к искусственной стимуляции родов посредством одного из методов:
- Интрамиальный.
 В плодный пузырь вводят 20-процентный раствор хлористого натрия при помощи тонкой иглы.
В плодный пузырь вводят 20-процентный раствор хлористого натрия при помощи тонкой иглы. - Изолированный. Введение во влагалище мифепристона или мизопростола с пероральным приемом одного из препаратов.
Если вышеперечисленные способы удаления плода не принесли результатов или имеют противопоказания для проведения, то врачи прибегают к наложению груза на предлежащий отдел плодного пузыря.
В третьем триместре от умершего плода избавляются посредством искусственных родов. Выполнять кесарево сечение в этом случае запрещается, так как может произойти инфицирование крови. Женщина должна будет родить погибшего ребенка без наркоза в экстренном порядке.
После проведенного лечения женщине будет необходимо придерживаться следующих правил:
- Принимать гормональные препараты для скорейшего восстановления эндометрия.
- Пить антибиотики для предупреждения инфицирования эндометрия. Назначаются препараты группы макролидов или цефалоспоринов.

- Проходить физиотерапевтические процедуры, направленные на регенерацию поврежденных тканей матки.
- Принимать препараты для укрепления иммунной системы.
Еще один способ удаления плодного яйца — выскабливание. При сроке до 12 недель допустима вакуумная аспирация матки. Стандартная процедура выскабливания проводится только в крайних случаях, так как она может привести к необратимым повреждениям эпителия.
Показания к проведению традиционного выскабливания:
- неэффективность медикаментозной терапии;
- очищение матки от остатков плода после неполного выкидыша.
Выскабливание назначается женщинам после УЗИ, анализа крови и электрокардиограммы. Обязательна предварительная консультация с врачом, который будет выполнять анестезию.
Ход проведения процедуры выскабливания:
- Внутривенно женщине вводится наркоз, который начинает действовать в течение нескольких секунд.
- Половые органы обрабатываются антисептическими средствами.

- Врач с помощью зеркала фиксирует шейку матки щипцами и расширяет цервикальный канал.
- Процедура очищения выполняется кюреткой, оснащенной петлей на конце. С помощью нее выскабливаются все слизистые оболочки шеечного канала и матки.
- После выскабливания в полость матки вводят препараты, стимулирующие сокращение. Обработанная зона обеззараживается йодовым раствором.
После окончания операции все фиксирующие гинекологические инструменты удаляются. На живот женщине кладут холод, который способствует сужению мелких сосудов и приводит матку в тонус. Менструальный цикл у женщины должен восстановиться спустя 6-7 недель после выскабливания. Операцию разрешено проводить до второго триместра (реже на более поздних сроках).
Последствия замершей беременности
Прерывание беременности — стресс для женского организма, независимо от выбранного способа лечения впоследствии. Восстановиться после операции полностью можно будет только спустя 6 месяцев. На протяжении этого времени женщине нужно будет пить гормональные средства.
На протяжении этого времени женщине нужно будет пить гормональные средства.
Осложнения после замершей беременности:
- Психологическая травма, связанная со страхом неудачного течения следующих беременностей или невозможностью зачатия ребенка.
- Бесплодие. Чтобы предупредить развитие осложнения, необходимо соблюдать рекомендации врача и регулярно обследоваться у гинеколога. Симптомы для неотложного визита к гинекологу — повышение температуры, сильные влагалищные кровотечения.
- Воспалительные заболевания полости матки. Осложнение часто развивается после традиционного выскабливания. Во время операции удаляются слизистые оболочки детородного органа, что делает его более уязвимым перед болезнетворной флорой.
- Спаечные процессы. Воспаление матки приводит к тому, что отдельные ее участки склеиваются между собой. Деформация полости органа в дальнейшем становится причиной бесплодия.
Профилактика неразвивающейся беременности
Каждая пара, планирующая ребенка, должна предварительно пройти комплекс исследований, который включает в себя анализ крови на инфекции, УЗИ органов малого таза, генетические тесты. Рекомендуется воздержаться от зачатия в том случае, если менее 6 месяцев назад один из партнеров переболел краснухой, ветряной оспой или тяжелой формой гриппа.
Рекомендуется воздержаться от зачатия в том случае, если менее 6 месяцев назад один из партнеров переболел краснухой, ветряной оспой или тяжелой формой гриппа.
К другим мероприятиям, направленным на профилактику замершей беременности, относят:
- выполнение профилактических прививок;
- посещение генетика;
- нормализацию гормонального фона;
- ведение здорового образа жизни;
- воздержание от перелетов в первые месяцы с момента зачатия.
При правильном планировании вероятность успешного течения беременности составляет около 90%. Это относится и к тем случаям, когда женщина перенесла неудачные попытки выносить ребенка в прошлом. Важно не игнорировать визиты к многопрофильным специалистам, которые составят грамотный план лечения после замершей беременности.
Замершей беременностью называют состояние, при котором плод внутри матери погибает, и беременность перестаёт развиваться. Чаще всего это происходит бессимптомно и женщина узнаёт о своём диагнозе только при плановом УЗИ.
Почему беременность замирает?
Жизнь плода, особенно в первые 12 недель, очень хрупка и оборвать её могут любые, даже незначительные факторы: авиаперелёт, длительное пребывание на солнце, стресс, плохая экология и др. Медики называют несколько наиболее вероятных причин замирания беременности на ранних сроках:
- врождённые патологии и пороки развития у плода — врачи считают это самой распространённой причиной и называют «естественным отбором»: природа прерывает развитие «некачественного» плодного яйца и таким образом не допускает появления на свет ребёнка с генетическими отклонениями;
- наличие у женщины инфекционных заболеваний (грипп, герпес, краснуха, хламидиоз, токсоплазмоз и пр.) — это вторая по распространённости причина;
- последствия резус-конфликта между мамой и ребёнком или гормональные нарушения.
Кроме того, риск гибели плода на ранних сроках значительно повышают вредные привычки будущей мамы: курение, алкоголь и, тем более, наркотики.
Плод погиб, беременность больше не развивается, а женщина может и не подозревать ничего. На ранних сроках признаки замершей беременности в домашних условиях распознать сложно. Но женщины, особенно уже однажды пережившие страшный диагноз, тщательно контролируют протекание своей новой беременности. Есть лишь косвенные симптомы, по которым беременная может заподозрить что-то неладное.
Беспричинное уменьшение или полное исчезновение токсикоза можно заметить, да и то не всегда. Если беременная страдала сильным токсикозом, то его исчезновение, конечно, не пройдёт незамеченным. А если признаки токсикоза были слабые, то на этот фактор мало обращают внимания.
Размягчение груди может свидетельствовать о внутриутробном замирании плода. Практически у всех беременных сразу после зачатия молочные железы набухают и становятся болезненными. При гибели плода грудь расслабляется. Но сразу паниковать при возникновении этого признака не стоит. За 9 месяцев беременности, по свидетельству многих женщин, грудь может расслабляться и напрягаться по несколько раз. Связано это, скорее всего, с гормональными изменениями в период беременности.
Связано это, скорее всего, с гормональными изменениями в период беременности.
Понижение базальной температуры может спровоцировать замершая беременность. Происходит это из-за снижения уровня прогестерона, гормона, который поддерживает беременность. Базальную температуру надо измерять утром в прямой кишке, как только проснулись. Градусник подготовить с вечера, так как важно до и во время измерений не менее 6 часов находиться без движений. Но и этот метод — тоже недостоверный показатель замирания беременности, так на значение базальной температуры могут повлиять и другие факторы: приём гормональных препаратов, секс, болезнь с повышенной температурой и др.
Кровянистые выделения и тянущие боли внизу живота не всегда бывают при замершей беременности. В этом её отличие от выкидыша. Но в любом случае это очень тревожный при беременности признак, требующий немедленного обращения к врачу.
Несоответствие размеров матки сроку беременности может заметить гинеколог при влагалищном осмотре, но этот факт не всегда свидетельствует именно о замирании беременности. В этом случае отслеживается динамика развития беременности. И если за 2-3 недели матка не выросла, а, наоборот, стала меньше и мягче, то врач может поставить предварительный диагноз «замершая беременность» и для его подтверждения отправить пациентку на анализ гормона ХГЧ и на УЗИ.
В этом случае отслеживается динамика развития беременности. И если за 2-3 недели матка не выросла, а, наоборот, стала меньше и мягче, то врач может поставить предварительный диагноз «замершая беременность» и для его подтверждения отправить пациентку на анализ гормона ХГЧ и на УЗИ.
Понижение гормона ХГ Ч — на этот показатель может отреагировать обычный тест на беременность (покажет отрицательный результат). Но лучше сдать специальный анализ.
Показания УЗИ — это самый надёжный и достоверный показатель, подтверждающий наличие замершей беременности. Ошибки случаются только на ранних сроках беременности, когда врач может принять за пустое плодное яйцо, нормально развивающееся. В таком случае, если состояние пациентки не внушает опасений, можно подождать до 6-7 недель и повторить УЗИ. На этом сроке опытный врач при помощи современной аппаратуры уже хорошо видит эмбрион и слышит его сердцебиение.
Что дальше?
Если страшный диагноз всё же подтвердился, то возможны два варианта развития событий.
Первый. Врачи дожидаются самопроизвольного выкидыша, контролируя при этом состояние здоровья женщины. Могут помочь стимулировать выкидыш введением специальных препаратов. Такой выжидательной тактики чаще всего придерживаются зарубежные врачи.
Второй. После подтверждения диагноза женщину сразу отправляют на чистку матки, не дожидаясь выкидыша и возможных негативных последствий от него. Долгое нахождение в матке мёртвого плода может вызвать воспалительный процесс. Такой вариант прекращения замершей беременности применяется российскими врачами.
Планировать следующую беременность после замершей врачи рекомендуют не ранее, чем через полгода, а лучше — через год. За это время обоим родителям желательно сдать анализы и пройти обследование, чтобы выявить причину замирания плода.
)
Одной из патологий развития беременности является так называемая замершая беременность. Медики предпочитают именовать это нарушение неразвивающейся беременностью или несостоявшимся выкидышем. Но суть от этого не меняется: за любым из этих названий скрывается состояние, когда плод в полости матки внезапно перестает развиваться и гибнет, но при этом остается в утробе женщины.
Но суть от этого не меняется: за любым из этих названий скрывается состояние, когда плод в полости матки внезапно перестает развиваться и гибнет, но при этом остается в утробе женщины.
Выделяют 3 типа замершей беременности:
- анэмбриония – при этом на УЗИ не виден эмбрион, только пустое плодное яйцо;
- гибель эмбриона – на УЗИ можно установить то, что живой эмбрион был, но погиб;
- многоплодие на ранних сроках с последующим замиранием одного из эмбрионов.
Данная патология является вариантом невынашивания и встречается относительно часто: в 12-20% случаев от всех беременностей.
Важно: Беременность может замереть практически у любой женщины, но с возрастом эта патология встречается чаще.
На раннем сроке беременности практически 80% случаев невынашивания связаны именно с этой патологией. Это неудивительно, ведь беременность чаще всего замирает именно в 1 триместре. Судя по статистике, самыми «опасными» периодами можно считать сроки в 3-4 недели и 8 недель.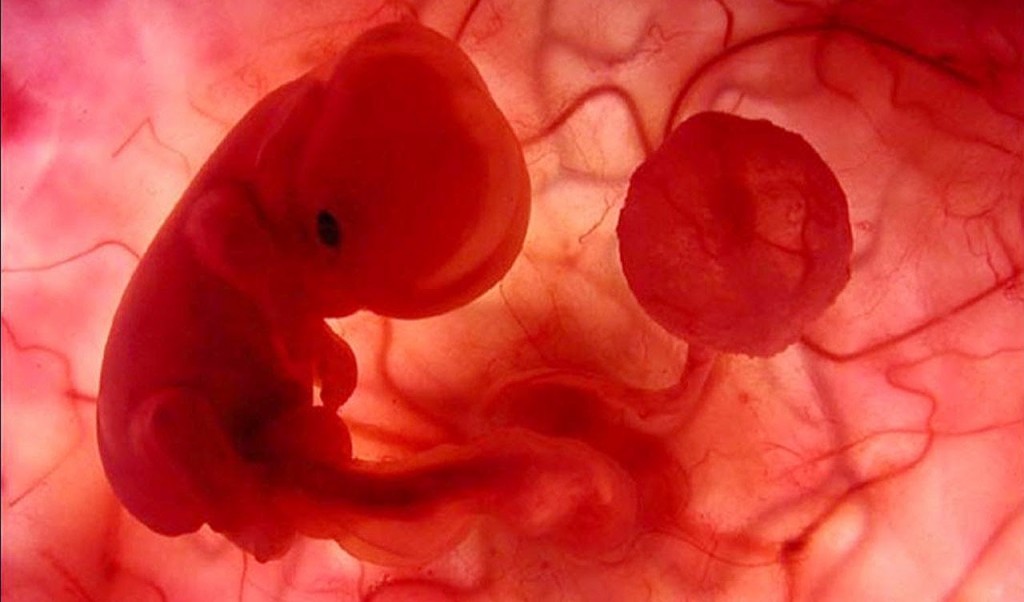
Причины замирания
Неразвивающаяся беременность не возникает ниоткуда. Выявлены такие её основные причины:
Самые распространенные пагубные факторы Описание причинно-следственной связи Инфекции и воспаления:
острая или вялотекущая инфекция бактериальной или вирусной природы
заболевания, передающиеся половым путем
эндометритИнфекции могут воздействовать на эмбрион непосредственно, приводя к его гибели. Так происходит при заражении токсоплазмозом, герпесом, краснухой, цитомегаловирусной инфекцией и др. Кроме этого инфекционный процесс в полости матки может привести к изменению структуры её слизистой оболочки, негативно повлиять на гормональный статус женщины – в комплексе это не позволяет беременности развиваться дальше Хромосомные аномалии, которые ведут к тяжким врожденным патологиям у будущего ребенка В результате генетических сбоев может возникнуть патология развития эмбриона или плаценты – такие беременности нежизнеспособны и не развиваются дальше по принципу естественного отбора Эндокринные: гормональный дисбаланс в организме беременной Дефицит прогестерона, заболевания щитовидки и сахарный диабет являются причиной недостаточной готовности организма к беременности.  Таким образом зачатие происходит в изначально неблагоприятных условиях, а беременность в результате развивается патологически и все заканчивается гибелью эмбриона
Таким образом зачатие происходит в изначально неблагоприятных условиях, а беременность в результате развивается патологически и все заканчивается гибелью эмбрионаАутоиммунные патологии у будущей матери В результате некоторых аутоиммунных заболеваний изменяются характеристики крови беременной, что приводит к грубым нарушениям маточного кровоснабжения и невозможности вынашивания ребенка
Дополнительными факторами, которые провоцируют невынашивание, являются:
- экстракорпоральное оплодотворение;
- возраст женщины старше 35 лет;
- вредные привычки у будущей мамочки;
- неблагоприятная обстановка: экологическая, социально-бытовая или психологическая;
- опухолевые заболевания;
- хронические заболевания сердечно-сосудистой системы;
- предшествующие аборты или случаи невынашивания.
Важно: Наличие в истории болезни всего одной из причин, по которой беременность может замереть – не повод для трагичного исхода событий.
К неразвивающейся беременности приводит, как правило, целый причинный комплекс.
Симптомы неразвивающейся беременности на ранних сроках
На ранних сроках беременности женщина самостоятельно не может диагностировать у себя замершую беременность. Но есть несколько признаков, появление которых должно насторожить будущую мамочку и послужить поводом для внепланового обращения к врачу:
- внезапно исчезают имевшиеся раньше признаки беременности: токсикоз, сонливость, набухание груди;
- появляются тянущие боли внизу живота;
- выделения из половых путей могут быть с примесью крови или темной слизи;
- значительно ухудшается самочувствие: сначала повышается температура, а головокружение и признаки отравления появляются значительно позже, через несколько недель после гибели эмбриона.
С большой долей вероятности о замирании беременности могут свидетельствовать такие результаты самодиагностики:
- снижение базальной температуры до 37 градусов и менее;
- потускнение или полное исчезновение второй полоски на тесте на беременность.

Важно: Изменение показателей базальной температуры более достоверно в том случае, если женщина измеряла её до беременности и на ранних сроках. Если будущая мамочка впервые меряет базальную температуру лишь для того, чтобы исключить замирание беременности, то полученные ею данные имеют небольшую диагностическую ценность.
Для подтверждения неразвивающейся беременности акушер-гинеколог выполняет ряд диагностических процедур:
- Анализирует историю болезни пациентки, чтобы выявить степень риска возникновения патологии.
- Проводит ручной осмотр на кресле. Признаками замирания беременности служат: несоответствие размеров матки предполагаемому сроку беременности, изменение шейки матки, выделение коричневой слизи.
- Ультразвуковое исследование, с помощью которого врач определяет сердцебиение плода, наличие или отсутствие живого эмбриона. Если сердцебиение не прослушивается на сроке до 8 недель – это ненадежный показатель гибели эмбриона.
 Рекомендуется провести повторное УЗИ через неделю.
Рекомендуется провести повторное УЗИ через неделю. - Лабораторное исследование крови для определения уровня ХГЧ (хорионического гонадотропина человека). При значительном снижении ХГЧ можно с большой долей вероятности утверждать, что беременность не развивается.
В таблице указаны нормальные и отклоняющиеся от нормы показатели этого гормона:
Показатели ХГЧ при нормально развивающейся беременности (мМЕ/мл) Срок беременности Показатели ХГЧ, которые могут указывать на замершую беременность (мМЕ/мл) 10 1 неделя Результат не может быть достоверным 105 2 неделя 12 1960 3 недели 230 11300 4 недели 1310 31000 5 недель 3605 65000 6 недель 7560 100000 7 недель 11630 80000 8 недель 9300 70000 9 недель 8140 65000 10 недель 7560 60000 11 недель 6980 55000 12 недель 6395
Если диагноз «замершая беременность» подтвердился
Пациентки с диагнозом «неразвивающаяся беременность» госпитализируются в стационар.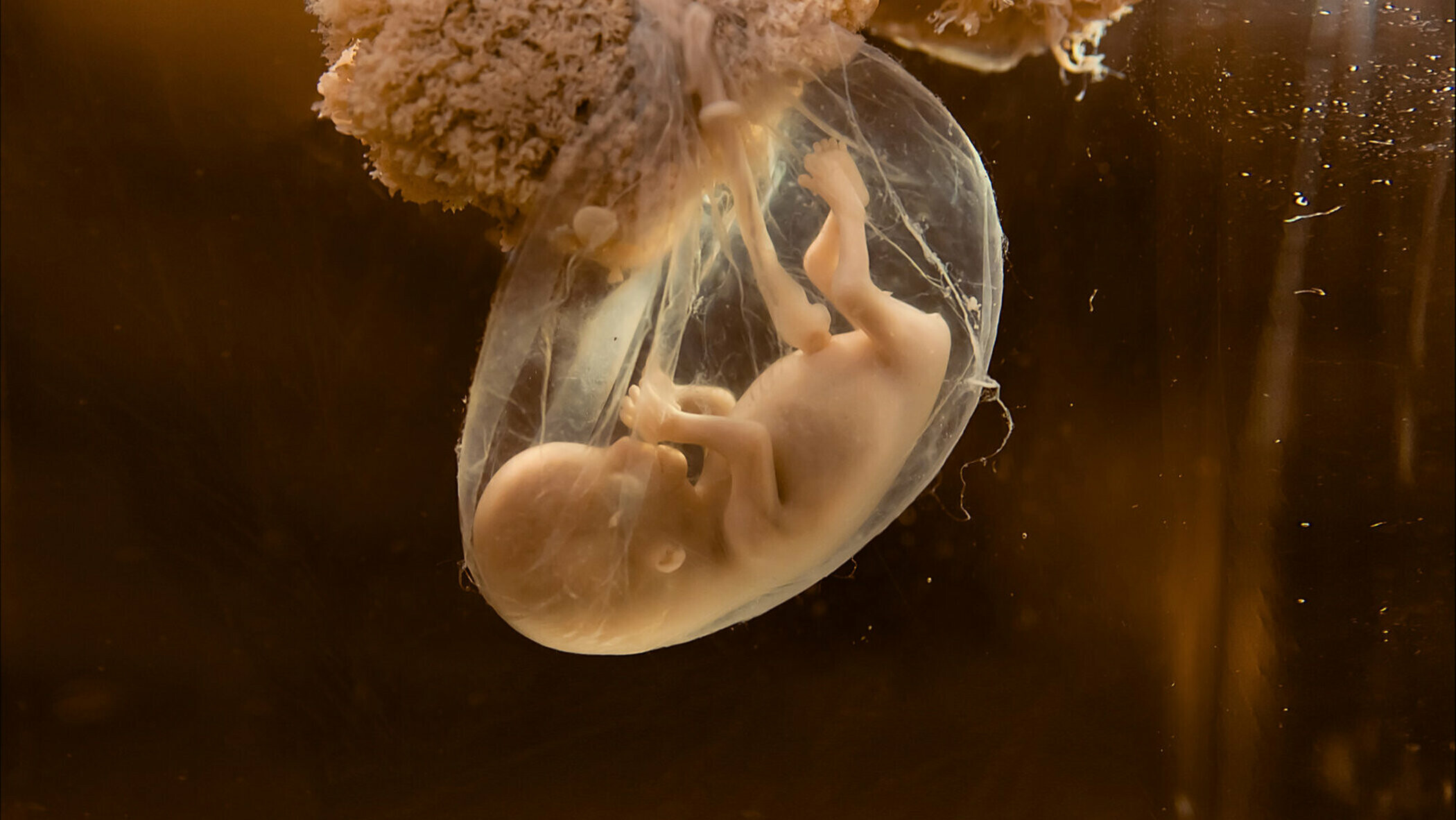 Для предупреждения возможных осложнений из-за интоксикации продуктами разложения биологических материалов, все содержимое матки должно быть обязательно удалено. Врачи могут воспользоваться одним из следующих способов:
Для предупреждения возможных осложнений из-за интоксикации продуктами разложения биологических материалов, все содержимое матки должно быть обязательно удалено. Врачи могут воспользоваться одним из следующих способов:
- Занять выжидательную позицию в надежде на то, что произойдет выкидыш и полость матки очистится самопроизвольно. Такое развитие событий происходит редко и только в случае, если пациентке ничего не угрожает, и у неё нет ни малейших признаков интоксикации. В любом случае медики должны постоянно контролировать состояние женщины.
- Медикаментозный аборт. Проводится с помощью мощнейших гормональных препаратов, которые провоцируют маточные сокращения и выкидыш.
- Вакуум-аспирация или мини-аборт с помощью вакуумного отсоса.
- Выскабливание или чистка – самый распространенный способ, к которому прибегают врачи в случае неразвивающейся беременности. Это хирургическая операция, которая проводится под наркозом. В результате удаляется содержимое матки и выскабливается верхний слой её слизистой оболочки.

Важно: Не существует надежного немедикаментозного способа справиться с замершей беременностью. Обращение к врачам обязательно!
Чистка является надежным способом избежать большого количества осложнений, связанных с нахождением в полости матки разлагающихся биоматериалов. Но и восстановление после этой операции проходит довольно нелегко:
- послеоперационная боль длится несколько суток;
- кровянистые выделения беспокоят около 2 недель;
- потребуется лечение в стационаре на протяжении 7-10 дней;
- необходимо несколько месяцев для восстановления гормонального баланса в организме.
Возможные осложнения замершей беременности
Осложнения Описание Инфицирование матки Погибший эмбрион в полости матки может разлагаться и провоцировать развитие тяжелых инфекционных осложнений. Риск возрастает при отказе женщины от медицинской помощи или несвоевременной госпитализации ДВС-синдром Развитие ДВС-синдрома – жизненно опасного состояния, при котором нарушаются реакции организма по предупреждению и прекращению кровотечений.  Осложнение довольно редкое, но без медицинской помощи грозит неминуемым летальным исходом
Осложнение довольно редкое, но без медицинской помощи грозит неминуемым летальным исходомКровотечение Может возникнуть как при самопроизвольном выкидыше, так и во время или после операции по выскабливанию полости матки. Для предотвращения этого осложнения необходим постоянный контроль за состоянием пациентки в условиях медицинского стационара Перфорация стенки матки во время хирургической операции Нарушение целостности стенок матки во время чистки случается редко. Вовремя ликвидированное, оно не грозит страшными последствиями Гормональный дисбаланс в организме После замершей беременности и ликвидации её последствий женщину могут преследовать сбои в работе желез внутренней секреции, что выражается в нарушениях менструального цикла. В таком случае необходима консультация у гинеколога-эндокринолога и грамотное лечение Депрессия Нарушения психического состояния женщины, для которой замершая беременность была долгожданной и желанной – нередкое явление.  В таком случае не стоит игнорировать возможность профессиональной психологической или психотерапевтической помощи
В таком случае не стоит игнорировать возможность профессиональной психологической или психотерапевтической помощи
Важно: При оказании грамотной и своевременной медицинской помощи у 9 из 10 женщин нет никаких серьезных осложнений после замершей беременности.
Последствия и прогноз после замершей беременности
Иногда женщина даже и не подозревает о своей несостоявшейся беременности. В таком случае замирание остается ею незамеченным до возникновения серьезных последствий в виде кровотечения или развития обширного инфекционного процесса.
Крайне редко мертвый эмбрион остается в полости матки, мумифицируясь или окаменевая при этом. И несостоявшаяся мамочка, даже не подозревая об этом, может годами носить в себе так называемый литопедион (окаменелые останки эмбриона).
Гораздо более частыми последствиями замирания беременности являются сильнейший стресс женщины, и боязнь попробовать зачать ребенка ещё раз. Ведь существует мифическая «страшилка» о том, что если беременность замерла один раз, то это повторится ещё и ещё. На самом деле это неправда. Для большинства женщин однократное замирание беременности совершенно не влияет на дальнейшее благополучное деторождение. Даже врачи ставят диагноз «привычное невынашивание беременности» лишь в том случае, если беременность у одной и той же женщины замирала более 2 раз.
Ведь существует мифическая «страшилка» о том, что если беременность замерла один раз, то это повторится ещё и ещё. На самом деле это неправда. Для большинства женщин однократное замирание беременности совершенно не влияет на дальнейшее благополучное деторождение. Даже врачи ставят диагноз «привычное невынашивание беременности» лишь в том случае, если беременность у одной и той же женщины замирала более 2 раз.
Прогноз при замершей беременности, которая случилась впервые и была своевременно диагностирована и излечена, положительный. Огромное количество женщин после этого рожают абсолютно здоровых и нормальных детишек.
Важно: Без соответствующего лечения и восстановительной терапии вероятность благополучного вынашивания ребенка в дальнейшем снижается примерно в 4 раза.
Алгоритм действий женщины, чья беременность замерла на раннем сроке
- Обязательно необходимо сотрудничать с врачом в поисках вероятных причин замирания беременности. Установив причину, можно постараться избежать её деструктивного влияния на организм при следующих попытках забеременеть.

- Необходимо пройти полное обследование на предмет выявления скрытых инфекций, эндокринных заболеваний, патологий развития органов малого таза. Для этого требуется пройти ультразвуковое исследование, сдать анализы крови.
- Все имеющиеся и выявленные заболевания обязательно надо вылечить.
- Надо нормализовать психоэмоциональное состояние женщины, настроить её на оптимистический лад. Ведь в вопросах успешного зачатия и вынашивания ребенка многое зависит именно от внутреннего настроя будущей мамочки.
Мы сожалеем, что информация не была полезна для вас!
Мы постараемся улучшить!
Расскажите нам, как мы можем улучшить эту информацию?
Замершая беременность – это один из видов невынашивания, при котором прекращается внутриутробное развитие плода. Чаще всего это происходит в первом триместре, намного реже во втором и третьем. При этом женщина долгое время может не замечать, что зародыш остановился в развитии.
Поэтому сегодня мы решили рассказать вам о первых признаках замершей беременности.
Как вовремя определить замершую беременность?
В каждом триместре беременности, рост и развития плода зависят от многих факторов (явных и неявных). Иногда бывает такое, что случайное стечение обстоятельств может повлечь за собой остановку развития плода. Именно это в современной медицине и называется замершей беременностью. Как ее распознать?
Данная патология имеет довольно точные симптомы, поэтому врачи без особых затруднений могут поставить подобный диагноз.
Самым главным симптомом является, конечно, то, что полностью пропадают какие-либо признаки беременности . Но ни в коем случае не стоит себя накручивать и самостоятельно ставить подобный диагноз.
Если у вас возникли какие-то сомнения, немедленно обратитесь к своему акушеру-гинекологу . Он вас осмотрит и сделает УЗИ . Только после этого прояснится вся картина: остановился ли ребенок в развитии, или это просто ваши нервы шалят.
Самые верные симптомы замершей беременности
К сожалению, на ранних сроках явных признаков замирания беременности нет.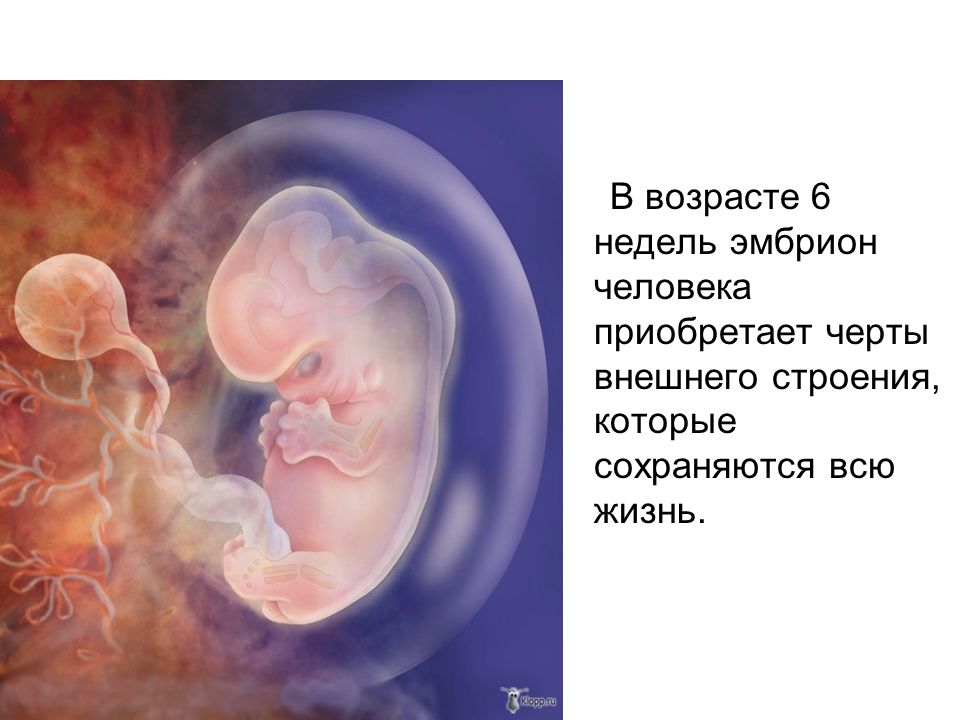 Такой диагноз можно поставить после прохождения УЗИ .
Такой диагноз можно поставить после прохождения УЗИ .
Женщина может ощутить, что резко прекратился токсикоз, гастрономические прихоти, болевые ощущения в молочных железах и т.п. Но это еще не говорит о том, что беременности больше нет.
Подобный диагноз может ставить только гинеколог после проведения обследования и выявления следующих симптомов:
- У плода отсутствует сердцебиение;
- Размер матки меньше чем положено на данном сроке беременности;
- В крови беременной снизился
Признаки замершей беременности на ранних сроках
- Исчез токсикоз. У женщин, страдающих сильным токсикозом, данный факт обязательно вызовет волнения. То вы чувствовали по утрам себя плохо, вас мутило от резких запахов, и вдруг все нормализовалось. А ведь до второго триместра еще довольно далеко.
- Молочные железы перестают болеть и становятся более мягкими. Это проявления замершей беременности могут заметить все женщины.
 Грудь перестает болеть на 3-6 сутки после гибели плода.
Грудь перестает болеть на 3-6 сутки после гибели плода. - Кровянистые выделения. Этот явный признак выкидыша может проявиться только по прохождения нескольких недель после гибели плода. Иногда могут проявляться небольшие коричневатые выделения, а потом пропадать. В таких случаях женщины часто думают, «пронесло», а вот плод уже не развивается.
- Головной боль, слабость, повышенная температура (выше 37,5), легкая тошнота – эти симптомы немного схожи с токсикозом, однако их некоторые женщины наблюдали уже через 3-4 недели после того, как беременность замерла. Это объясняется тем, что в кровь попадают продукты распада эмбриона.
- Снижение базальной температуры – женщины, которые сильно переживают за будущего малыша, могут и после наступления беременности продолжать измерять базальную температуру. Чаще всего в первом триместре беременности температура держится около 37 градусов, при замирании она резко снижается, ведь в организме перестают вырабатываться гормоны, необходимые для развития эмбриона.

Но, к сожалению, не только в первом триместре беременности эмбрион может остановиться в развитии, но и на более поздних строках . Если говорить о несостоявшемся выкидыше, то риск сохраняется до 28 недели.
Поэтому мы расскажем вам о признаках замершей беременности на более поздних сроках, ведь их должна знать каждая будущая мама.
Симптомы замершей беременности на более поздних сроках
- Прекращение или отсутствие шевелений плода. Обычно женщины начинают ощущать слабые толчки малыша на 18-20 недели беременности. Именно с этого момента врачи рекомендуют внимательно наблюдать за частотой движений малыша. Идеальным вариантом является более 10 раз в день. Уменьшится количество шевелений, может только перед родами, поскольку ребенок уже большой и ему мало места. Итак, если вы на протяжении нескольких часов не ощущаете толчков ребенка, срочно в больницу. Вначале это может быть признаком гипоксии (нехватки кислорода), а если не принять срочные меры то и замирания беременности.

- Молочные железы уменьшились в размере , в них пропало напряжение, они размягчились. После внутриутробной гибли малыша, молочные железы становятся мягкими на 3-6 сутки. Данный признак является очень информативным до того, как мама начнет ощущать шевеления малыша.
- Не прослушивается сердцебиение плода . Конечно, точно данный признак можно определить только на УЗИ. Однако, после 20 недели, врач может самостоятельно проверять сердцебиение малыша с помощью специального акушерского стетоскопа. Самостоятельная беременная данный признак проверить никак не может.
Ни один специалист, не даст вам точных рекомендаций, о том, как выявить замершую беременность в домашних условиях. Однако если у вас появился один из вышеперечисленных симптомов, посетите своего акушера-гинеколога .
Мы пообщались с женщинами, которые сталкивались с подобной проблемой, и они рассказали нам, что их начало волновать во время замершей беременности.
Иногда замершую беременность называют неразвивающейся, или регрессирующей беременностью (регресс беременности). Наиболее часто (в 70–80?% случаев) замирание беременности происходит в первом триместре (до 12 недель). Наиболее вероятно замирание может возникнуть на 7–8 неделе – во время закладки большинства жизненно важных органов в организме будущего ребенка.
Наиболее часто (в 70–80?% случаев) замирание беременности происходит в первом триместре (до 12 недель). Наиболее вероятно замирание может возникнуть на 7–8 неделе – во время закладки большинства жизненно важных органов в организме будущего ребенка.
Симптомы замершей беременности
Замершая беременность может некоторое время никак себя не проявлять и определяться только по УЗИ, проводимом в плановом порядке.
Признаком замершей беременности может быть исчезновение таких субъективных признаков беременности, как тошнота, сонливость и др., если ранее будущая мама их отмечала. А у некоторых они и вовсе отсутствуют. Часто момент гибели плода неуловим. Могут наблюдаться симптомы угрожающего выкидыша (кровянистые выделения, тянущие боли в нижних отделах живота или в области поясницы), однако появление этих симптомов далеко не всегда свидетельствует о гибели эмбриона, поэтому при своевременном обращении за медицинской помощью есть вероятность того, что беременность удастся сохранить.
Во втором триместре признаком замирания беременности может быть прекращение шевеления плода (при первой беременности шевеления плода ощущаются с 18–20 недель, при повторной – с 16 недель).
Замершая беременность: Диагностика
При влагалищном исследовании, которое проводит гинеколог, наблюдается несоответствие размеров матки сроку беременности, то есть она меньше, чем должна быть на том сроке, на котором проводится осмотр. Однако в некоторых случаях, если замирание произошло несколько дней назад, матка может быть нормальных размеров для данного срока беременности.
Более ценны для диагностики замершей беременности объективные показатели:
Содержание в крови гормона ХГЧ (хорионический гонадотропин человека – гормон беременности, который вырабатывается хорионом, будущей плацентой) – при замершей беременности его уровень резко снижается относительно нормальных значений при данном сроке беременности. Тесты на беременность после «замирания» несколько дней могут оставаться положительными, а затем начинают показывать отрицательный результат (это связано с постепенным снижением уровня ХГЧ в крови и моче).
По УЗИ не определяется сердцебиение и шевеление плода. Эмбрион по размерам меньше, чем должен быть. Может выявляться пустое плодное яйцо (анэмбриония). На УЗИ женщина может быть направлена при подозрении на замершую беременность, либо это может быть выявлено при плановом проведении УЗИ (срок первого планового УЗИ – 10–14 недель).
Замершая беременность: Причины
Генетические патологии. Это самая частая причина замирания беременности на ранних сроках. В 70?% случаев при замирании беременности у плода регистрируются хромосомные аномалии (изменение количества или структуры хромосом). Большинство хромосомных аномалий у плода несовместимо с живорождением, так как приводит к множественным порокам развития различных органов и систем плода, поэтому плод с измененным набором хромосом чаще всего погибает внутриутробно, то есть происходит замирание беременности. Таким образом, можно сказать, осуществляется «естественный отбор».
Генетическая патология плода может быть «случайной», то есть возникшей только в эту беременность из-за какого-то вредного воздействия, без которого все было бы нормально. Обычно любой вредный фактор, воздействующий в раннем сроке, вызывает повреждение плода по типу «все или ничего», то есть либо фактор вообще никак не сказывается на развитии плода, либо вызывает патологию, несовместимую с жизнью, и происходит замирание беременности. К сожалению, количество вредных факторов, окружающих нас, достаточно велико, и вероятность столкновения с ними достаточно велика. Сюда можно отнести экологические факторы, радиацию, неправильное питание, вредные привычки (курение, употребление алкоголя, наркотических веществ), контакты с бытовой химией, влияние лекарственных препаратов, дефицит необходимых витаминов и минеральных веществ.
Обычно любой вредный фактор, воздействующий в раннем сроке, вызывает повреждение плода по типу «все или ничего», то есть либо фактор вообще никак не сказывается на развитии плода, либо вызывает патологию, несовместимую с жизнью, и происходит замирание беременности. К сожалению, количество вредных факторов, окружающих нас, достаточно велико, и вероятность столкновения с ними достаточно велика. Сюда можно отнести экологические факторы, радиацию, неправильное питание, вредные привычки (курение, употребление алкоголя, наркотических веществ), контакты с бытовой химией, влияние лекарственных препаратов, дефицит необходимых витаминов и минеральных веществ.
В подавляющем большинстве случаев природа защищает будущего малыша, но иногда эта защита не срабатывает. Чаще всего врачам не удается определить, что же конкретно навредило данной беременности. Но риск повторения неудачи в этом случае минимален, так как вновь возникшие генетические поломки (не полученные от родителей) встречаются достаточно редко, и вероятность, что эта «случайность» повторится, невелика. Однако иногда ребенок может получить генетическую «поломку» от родителей. Например, у одного из родителей участок одной хромосомы может «прицепиться» к другой, общее количество генетического материала (хромосом) при этом не изменено и человек здоров. Но плоду может быть передана только одна из этих хромосом, в результате чего у него будет либо избыток, либо недостаток генетического материала, что может привести к его гибели.
Однако иногда ребенок может получить генетическую «поломку» от родителей. Например, у одного из родителей участок одной хромосомы может «прицепиться» к другой, общее количество генетического материала (хромосом) при этом не изменено и человек здоров. Но плоду может быть передана только одна из этих хромосом, в результате чего у него будет либо избыток, либо недостаток генетического материала, что может привести к его гибели.
Кроме того, «поломка» может возникнуть в «генах предрасположенности» к невынашиванию беременности. К этой группе относятся, например, гены тромбофилии (повышенного свертывания крови): их носительство может привести к образованию микротромбов в месте прикрепления плодного яйца к стенке матки, нарушению питания эмбриона и его гибели. Также повышают риск невынашивания беременности мутации в «генах окружающей среды» (это группа генов, отвечающих за выработку ферментов, которые выводят из организма токсические вещества, попавшие в организм из окружающей среды), поскольку снижается устойчивость организма к воздействию вредных факторов. Мутации в этих и других «генах предрасположенности» не являются приговором и не считаются патологией, но повышают риск замирания беременности. Большую роль в том, реализуется ли генетическая предрасположенность к невынашиванию, играют факторы окружающей среды и образ жизни женщины. Например, риск того, что реализуется неблагоприятная мутация («поломка») в генах тромбофилии, значительно повышается при курении.
Мутации в этих и других «генах предрасположенности» не являются приговором и не считаются патологией, но повышают риск замирания беременности. Большую роль в том, реализуется ли генетическая предрасположенность к невынашиванию, играют факторы окружающей среды и образ жизни женщины. Например, риск того, что реализуется неблагоприятная мутация («поломка») в генах тромбофилии, значительно повышается при курении.
Инфекции. Наибольшую опасность для плода представляют инфекции, большей частью вирусные, особенно если мама встретилась с данным заболеванием во время беременности впервые. Перечислим инфекции, наиболее опасные для плода и часто приводящие к его гибели или порокам развития:
- токсоплазмоз;
- краснуха;
- цитомегаловирус;
- герпес.
Некоторые вирусы (например, герпес, цитомегаловирус) после заражения находятся в организме пожизненно. Хроническая инфекция значительно менее опасна для плода, чем первичное заражение при беременности, однако ее обострение во время ожидания малыша может в некоторых случаях привести к неблагоприятному исходу.
Повышают риск замирания беременности инфекции, передающиеся половым путем (уреалпазма, микоплазма, хламидии), другие инфекции, вызывающие воспалительные процессы в половых путях, а также наличие очагов хронической инфекции в организме (хронические заболевания пищеварительной, дыхательной, мочевыделительной системы, кариозные зубы и т. д.). Простудные заболевания и грипп в ранние сроки в некоторых случаях тоже могут быть причиной замирания беременности.
Инфекция приводит к гибели плода в результате нескольких механизмов. Во-первых, микроорганизм может оказывать прямое воздействие на плод, проникнув в его организм через плаценту. Во-вторых, при наличии инфекции в организме беременной вырабатываются биологически активные вещества, которые могут оказывать токсическое действие на плод либо нарушать кровоток в области плодного яйца и приводить к нарушению поступления питательных веществ и кислорода к плоду. В-третьих, вследствие хронического воспалительного процесса в матке может нарушаться нормальное прикрепление плодного яйца и его питание.
Гормональные нарушения. Чаще всего при замирании беременности играют большую роль женские и мужские половые гормоны, а также гормоны щитовидной железы.
Наиболее важен при беременности нормальный уровень гормона прогестерона. Его называют «гормоном беременности», так как он необходим для нормального ее протекания. Низкий уровень прогестерона – одна из частых причин невынашивания беременности.
Важную роль играют гормоны щитовидной железы. Причиной гибели плода может быть как избыток, так и недостаток этих гормонов.
Повышение мужских половых гормонов также нередкая причина замирания беременности.
Аутоиммунные нарушения. Аутоиммунными называются процессы, когда антитела образуются иммунной системой не к чужеродным агентам (бактериям и вирусам), а к собственным клеткам организма. Эти антитела при беременности могут поражать и плод, наполовину сходный с организмом матери, что приводит к его гибели.
Достаточно часто причиной повторных замирающих беременностей является антифосфолипидный синдром (АФС). При этом состоянии антитела образуются к собственным фосфолипидам – веществам, которые участвуют в образовании клеточных стенок. До беременности этот синдром может никак себя не проявлять. Заподозрить АФС можно при повторных замирающих беременностях. Обследование включает в себя как анализ конкретно на маркеры АФС, так и анализ на свертываемость крови (при АФС свертываемость крови повышается, что приводит к образованию микротромбов, в том числе в сосудах плаценты, что приводит к нарушению поступления к плоду кислорода и питательных веществ, и при отсутствии лечения – к его гибели).
При этом состоянии антитела образуются к собственным фосфолипидам – веществам, которые участвуют в образовании клеточных стенок. До беременности этот синдром может никак себя не проявлять. Заподозрить АФС можно при повторных замирающих беременностях. Обследование включает в себя как анализ конкретно на маркеры АФС, так и анализ на свертываемость крови (при АФС свертываемость крови повышается, что приводит к образованию микротромбов, в том числе в сосудах плаценты, что приводит к нарушению поступления к плоду кислорода и питательных веществ, и при отсутствии лечения – к его гибели).
Другим довольно распространенным аутоиммунным заболеванием является аутоиммунный тиреоидит.
Это заболевание, при котором образуются антитела к клеткам собственной щитовидной железы, в результате чего нарушается ее функция и уровень гормонов, которые она вырабатывает. А при недостатке гормонов щитовидной железы возможна гибель плода.
Неправильный образ жизни. Вредные привычки при беременности отнюдь не безобидны. Токсические вещества, содержащиеся в табачном дыме, и алкоголь могут привести к гибели плода.
Токсические вещества, содержащиеся в табачном дыме, и алкоголь могут привести к гибели плода.
В некоторых случаях причиной замирания беременности могут быть вредные условия труда (например, радиация, вибрация и т. д.).
Что сделает врач
При обнаружении гибели плода женщина госпитализируется в отделение гинекологии стационара.
Производится удаление плодного яйца из полости матки путем ее выскабливания или вакуумной аспирации (удаление содержимого полости матки при помощи вакуумного отсоса). Эта процедура производится под общим обезболиванием (внутривенным наркозом). Самопроизвольного выкидыша не ждут, так как токсические продукты распада погибшего плодного яйца «отравляют» материнский организм, вызывают нарушение процессов свертывания крови, могут приводить и к инфекционным осложнениям (разрушающиеся ткани плода – хорошая среда для размножения патогенных микробов).
Ткани плода, полученные при выскабливании или аспирации, всегда направляются на гистологическое исследование (исследование материала под микроскопом), и это дополнительно не оплачивается пациенткой. В некоторых случаях это исследование помогает выявить причину замирания беременности. Например, при гистологическом исследовании могут быть выявлены изменения, характерные для инфекционного процесса в полости матки. Результат гистологического исследования обычно готов через 1–2 недели.
В некоторых случаях это исследование помогает выявить причину замирания беременности. Например, при гистологическом исследовании могут быть выявлены изменения, характерные для инфекционного процесса в полости матки. Результат гистологического исследования обычно готов через 1–2 недели.
В некоторых случаях материал отправляется на генетическое исследование – кариотип (количество и структура хромосом). При этом определяется хромосомный набор плода.
Отправка материала на генетическое исследование производится чаще всего при повторных случаях замирания беременности; чаще всего это исследование платное. Возможность отправки материала на генетическое исследование врач и пациентка обсуждают заранее перед операцией. Результат генетического исследования бывает готов в среднем через 2 недели.
Однако выкидыш может произойти самостоятельно, еще до того как было установлено, что беременность замерла. В этом случае обязательно нужно сделать УЗИ, чтобы исключить задержку частей плодного яйца в матке, а при их обнаружении пройти операцию по выскабливанию полости матки.
При замирании беременности во втором триместре производится искусственный поздний выкидыш. С помощью медикаментов вызывается сократительная деятельность матки и происходит плодоизгнание.
Как распознают это опасное состояние и можно ли его избежать?
Замершая беременность: Профилактика и прогноз
В 80–90?% случаев после одной замершей беременности женщины нормально вынашивают последующую беременность и рожают здорового ребенка. Однако если произошло два замирания подряд, то в следующую беременность риск ее замирания составит 40?%, а если три, то 60?%.
Планировать следующую беременность рекомендуется не ранее, чем через полгода после замершей. Это время необходимо, чтобы полностью восстановились слизистая оболочка матки (эндометрий) и гормональный фон в организме после неудавшейся беременности. В этот период рекомендуется принимать гормональные контрацептивы, так как они не только оказывают контрацептивный эффект, но и помогают организму оправиться после гормонального стресса, регулируют работу яичников и восстанавливают менструальный цикл.
При планировании следующей беременности обязательно нужно обратиться к акушеру-гинекологу, чтобы он назначил обследование для установления причины замирания беременности и состояния здоровья женщины и, при необходимости, лечебные и профилактические препараты. До беременности обязательно следует выявить и пролечить инфекционные заболевания. При хронической инфекции стоит позаботиться о состоянии иммунитета, чтобы при беременности не произошло обострения.
В период планирования следующей беременности важно правильно питаться, получать необходимое количество витаминов (с пищей или в виде поливитаминных комплексов), вести здоровый образ жизни. Это поможет организму при беременности защищать малыша от негативных воздействий окружающей среды. Также настоятельно рекомендуется отказаться от вредных привычек.
Без сомнения, замершая беременность – психологическая травма, поэтому если женщину мучают навязчивые мысли о том, что она не сможет иметь детей вообще, если она настраивает себя на неудачу – ей следует обратиться к психотерапевту или перинатальному психологу.
Рекомендуем также
Замершая беременность — симптомы и причины, советы врачей
-
1
Что такое замершая беременность?
-
2
Причины замершей беременности.
-
3
Основные симптомы и признаки замершей беременности.
-
4
Диагностика и лечение.
-
5
Планирование беременности после замершей беременности.
Замершая беременность — это прекращения роста и развития плода, его гибель. Подобная патология может возникнуть на всех сроках беременности, но чаще всего, замирание происходит в первом триместре. В большинстве случаев это происходит еще до того, как случится задержка и женщина узнает о том, что беременна. Риск замершей беременности после того, как тест на беременность покажет вторую полоску, составляет примерно 15 — 20%. Риск замершей беременности выше у женщин старше 35 — 40 лет, а также у женщин, уже однажды перенесших замершую беременность.
Риск замершей беременности выше у женщин старше 35 — 40 лет, а также у женщин, уже однажды перенесших замершую беременность.
Как правило, женщина не сразу обнаруживает, что беременность замерла. Первые признаки замершей беременности могут проявиться только через 2 — 3 недели, так как именно через этот промежуток времени неразвивающееся плодное яйцо начинает отторгаться от слизистой оболочки матки. Плодное яйцо может самостоятельно покинуть организм женщины, но в некоторых случаях часть плодных оболочек остается в матке.
Замершая беременность может случиться у женщин любого возраста, чтобы снизить риск замершей беременности, необходимо еще до наступления зачатия полностью обследоваться у гинеколога.
Если у Вас есть вопросы по поводу замершей беременности, Вы можете ознакомиться с ответами врачей и комментариями пользователей по данной теме тут.Причины замершей беременности
Гинекологи до сих пор не могут точно назвать причину замирания плода. Существует целый ряд возможных причин замершей беременности, однако причину каждого конкурентного случая часто так и не удается установить.
Существует целый ряд возможных причин замершей беременности, однако причину каждого конкурентного случая часто так и не удается установить.
Наиболее распространенные причины замершей беременности:
- Хромосомные аномалии. Генетические нарушения встречаются в 70% случаев всех замерших беременностей. Подобные проблемы могут возникнуть, даже если оба родителя полностью здоровы. Как правило, если у эмбриона имеются серьезные генетические аномалии, замершая беременность происходит на сроке от 2-х до 8 недель. При некоторых отклонениях плод может сохранять жизнеспособность намного дольше, и в этом случае замершая беременность может случиться на сроке свыше 12 недель беременности.
- Гормональные расстройства и аутоиммунные заболевания. Риск замершей беременности повышен у женщин с заболеваниями щитовидной железы, сахарным диабетом, поликистозом яичников, а также аутоиммунными расстройствами, например, системная красная волчанка.
-
Инфекционные заболевания.
 Причиной замершей беременности могут быть заболевания, вызываемые вирусами, бактериями или паразитами (цитомегаловирус, токсоплазмоз, краснуха и герпес) а также инфекциями, которые передаются половым путем (хламидиоз, трихомониаз, микоплазмоз и уреаплазмоз, гонорея и т.д.). Многие из этих заболеваний могут протекать бессимптомно, поэтому женщина может даже не догадываться о причине замершей беременности.
Причиной замершей беременности могут быть заболевания, вызываемые вирусами, бактериями или паразитами (цитомегаловирус, токсоплазмоз, краснуха и герпес) а также инфекциями, которые передаются половым путем (хламидиоз, трихомониаз, микоплазмоз и уреаплазмоз, гонорея и т.д.). Многие из этих заболеваний могут протекать бессимптомно, поэтому женщина может даже не догадываться о причине замершей беременности. - Курение беременной, употребление алкоголя и кофе в большом количестве, курение отца во время планирования беременности.
- Избыточная или недостаточная масса тела женщины. Если индекс массы тела превышает 25, либо не дотягивает до 18,5, то риск замершей беременности будет повышен.
- Патологии матки (недоразвитие матки, двурогая матка, перегородки в матке, миома матки).
- Прием некоторых лекарств (нестероидные противовоспалительные средства, гормональные контрацептивы и т.д.).
-
Наличие резус-конфликта (при отрицательном резус-факторе у матери и положительном у плода), при этом организм женщины воспринимает беременность, как нечто чужеродное и пытается всеми силами избавиться от плода.

- Поднятие тяжестей на ранних сроках беременности.
- Постоянные стрессы беременной.
- Интоксикация парами химических веществ.
- Хронические заболевания у беременной.
- Многоплодная беременность.
- Беременность с помощью ЭКО.
Симптомы и признаки замершей беременности
Одним из главных симптомов, конечно же, является то, что полностью исчезают признаки развития беременности (внезапное прекращение токсикоза, болей в молочных железах и т.д.). Также при замершей беременности происходит снижение базальной температуры, появляются мажущие кровянистые выделения из наружных половых органов, схваткообразные боли внизу живота. На поздних сроках беременности женщина перестает ощущать шевеления плода.
Если данные симптомы и признаки замершей беременности игнорировать, то вскоре могут развиться симптомы сильнейшей интоксикации организма (тошнота, рвота, повышение температуры тела до 39 градусов, нарастающая слабость и бледность кожных покровов), артериальное давление падает, пульс становится нитевидным. При отсутствии экстренной медицинской помощи может развиться сепсис и летальный исход.
При отсутствии экстренной медицинской помощи может развиться сепсис и летальный исход.
Диагностика и лечение
С помощью теста на беременность замершую беременность распознать невозможно, так как тест на беременность может оставаться положительным еще несколько недель после того как эмбрион погиб. Наиболее точным и достоверным способом диагностировать замершую беременность является проведение ультразвукового исследования. При помощи УЗИ можно совершенно точно определить наличие или отсутствие сердечных сокращений. Нормально развивающуюся беременность можно диагностировать также по результатам исследования крови на уровень гормона ХГЧ, с каждым днем показатели хорионического гонадотропина в крови увеличиваются. Как правило, ХГЧ при замершей беременности не соответствует сроку, перестает расти, либо начинает постепенно снижаться, чтобы убедиться в том, что беременность более не развивается, необходимо сдать несколько повторных анализов, которые позволят проследить за динамикой уровня ХГЧ.
Лечение замершей беременности необходимо начинать только после того, как будет поставлен окончательный диагноз. При обнаружении замершей беременности врач может выбрать одно из следующих методов лечения: дождаться выкидыша (как правило, это естественное завершение замершей беременности из-за снижения плацентарных гормонов), если срок беременности менее семи недель, то возможно проведение медикаментозного прерывания беременности, также может быть назначено хирургическое вмешательство (выскабливание полости матки).
На поздних сроках прерывание замершей беременности намного тяжелее, в основном с психологической точки зрения. Неразвивающаяся беременность является противопоказанием для кесарева сечения, так как содержимое матки может быть инфицировано, поэтому в данной ситуации применяется искусственное стимулирование родов
Планирование беременности после замершей беременности
Если замершая беременность закончилась самопроизвольным выкидышем, то физически женщина может забеременеть уже в следующем же цикле, но это крайне нежелательно, так как не определены причины замирания беременности и ситуация может повториться.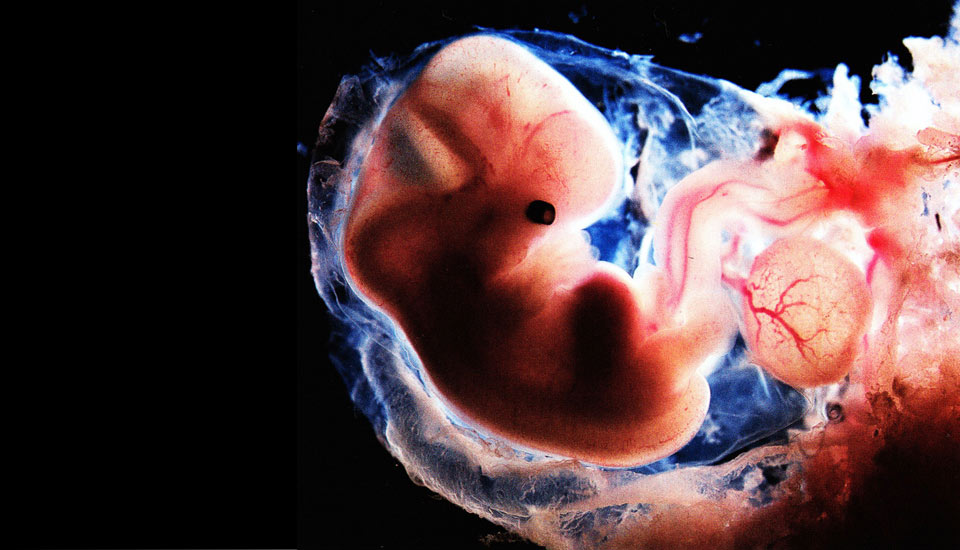 Также при замершей беременности достаточно часто проводится хирургическое вмешательство (выскабливание полости матки) и потребуется несколько циклов для полного восстановления травмированной поверхности полости матки, в противном случае следующая беременность может протекать с осложнениями и закончиться самопроизвольным выкидышем. Оптимальный срок наступления повторной беременности — через шесть месяцев после прерывания замершей беременности.
Также при замершей беременности достаточно часто проводится хирургическое вмешательство (выскабливание полости матки) и потребуется несколько циклов для полного восстановления травмированной поверхности полости матки, в противном случае следующая беременность может протекать с осложнениями и закончиться самопроизвольным выкидышем. Оптимальный срок наступления повторной беременности — через шесть месяцев после прерывания замершей беременности.
В первую очередь после замершей беременности необходимо выявить причину гибели плода. Чтобы выяснить, были ли у неродившегося ребенка генетические патологии, необходимо после выскабливания проведение гистологического исследовании тканей плода. В 70 — 80% случаев причиной замершей беременности являются генетические нарушения. Результаты гистологии плода после замершей беременности могут также говорить о других причинах замершей беременности: гормональных нарушениях, инфицировании, хронических заболеваниях женщины и т.д. В этом случае необходимо дополнительное обследование для подтверждения результатов гистологии.
Основное обследование после замершей беременности:
- Консультация гинеколога. Гинеколог должен провести осмотр, взять мазки на флору, назначить объем необходимого обследования, в том числе и консультации других специалистов.
- Консультация эндокринолога. Необходимо исключить гормональные нарушения, вызванные неправильной работой щитовидной железы, что является частой причиной замерших беременностей, для этого нужно сдать анализы на основные гормоны щитовидной железы, пройти ультразвуковое исследование данного органа.
- Ультразвуковое исследование органов малого таза. После выкидыша или выскабливания при замершей беременности в обязательном порядке необходимо убедиться, что в полости матки нет остатков плодного яйца и гематометры, а также исключить возможные гинекологические заболевания и аномалии развития органов.
-
Гистероскопия, эта диагностическая процедура не является обязательной после замершей беременности и проводится по показаниям.

- Консультация генетика. После замершей беременности необходимо исключить генетические причины, выяснить имеются ли у родителей генетические мутации или же они возникли у ребенка спонтанно.
- Консультация уролога для мужчины, при необходимости мужчина будет направлен на спермограмму.
- Консультация иммунолога, терапевта и других специалистов при необходимости (при наличии хронических заболеваний, плохих результатах анализов).
Основные анализы, назначаемые после замершей беременности:
- Мазки на флору и анализы на инфекции, передающиеся половым путем, так как многие инфекции протекают бессимптомно.
- Общий анализ крови.
- Анализ на инфекции TORCH-комплекса.
- Анализ крови на резус-фактор и группу крови (анализы должны быть сданы как женщиной, так и мужчиной).
- Спермограмма для мужчины.
-
Анализ на половые гормоны (ЛГ, ФСГ, тестостерон, пролактин и т.
 д.) и гормоны щитовидной железы (ТТГ, Т3 и Т4). Эти анализы сдаются женщиной.
д.) и гормоны щитовидной железы (ТТГ, Т3 и Т4). Эти анализы сдаются женщиной. - Анализ на исключение антифосфолипидного синдрома (АФС) у женщины. Данный аутоиммунный фактор замирания беременности представляет собой выделение аутоантител и отторжение эмбриона собственной иммунной системой женщины. Для исключения АФС определяют уровень гомоцистеина, токсичного вещества, повышенный уровень которого и вызывает этот синдром.
- Генетический, или хромосомный анализ после замершей беременности может быть назначен врачом-генетиком. Как правило, генетическое исследование после замершей беременности показано парам, где женщина старше 35 лет, в семье имеются наследственные заболевания или замирание плода произошло не в первый раз.
Чтобы снизить вероятность повторного возникновения замершей беременности также необходимо:
- Отказаться от курения и употребления алкоголя, как женщине, так и мужчине.
-
Исключить воздействие сильнодействующих медикаментов, химически активных веществ, излучения.

- Исключить физически изматывающую работу, в том числе связанную с постоянными перелетами или посменная, что также может вызывать сбои в работе женского организма.
- Правильно питаться, принимать поливитаминные комплексы по рекомендации врача, правильно сочетать полноценный отдых и физическую активность.
И, самое главное, необходимо помнить, что замершая беременность — это не приговор, если пройти обследование, а также, при необходимости, лечение и строго соблюдать все рекомендации врачей, то у вас есть все шансы родить здорового малыша. Удачная беременность после замершей случается у подавляющего большинства женщин.
Классификация
Выделяют следующие формы неразвивающейся беременности:
-
Анэмбриония. Эта ситуация возникает в тех случаях, когда эмбрион не визуализируется в желточном мешке. Обычно такое возникает при раннем инфицировании эмбриона и его лизисе, либо по причине генетических ошибок (в этом случае закладка тканей эмбриона может вообще не происходить).

- Гибель эмбриона или плода. Если беременность замирает на стадии до 9 недель, то это состояние носит название гибель эмбриона, после 9 недель — гибель плода.
Причины неразвивающейся беременности
Среди причин, приводящих к нарушению нормального течения беременности и гибели эмбриона или плода, можно выделить следующие:
- Инфекционные заболевания. Наличие у женщины инфекций, передаваемых половым путем, может вызвать инфицирование эмбриона и дальнейшую его гибель. Наиболее пагубным действием на эмбрион обладают следующие инфекционные заболевания: хламидиоз, токсоплазмоз, цитомегаловирусная инфекция, краснуха, герпес-инфекция. Если женщина в период закладки органов и тканей будущего ребенка перенесет вирусную инфекцию (грипп, ОРВИ), то это может стать причиной формирования грубых пороков развития, не совместимых с жизнью, и привести так же к остановке роста плода.
-
Эндокринные нарушения.
 При наличии у женщины антифосфолипидного синдрома наблюдается привычное невынашивание беременности, плод часто замирает на раннем сроке беременности из-за образования тромбов в сосудах, обеспечивающих его питание. При гиперпролактинемии и гиперандрогении (например, при синдроме поликистозных яичников) так же часто возможен неблагоприятный исход беременности в виде ее замирания. Эндокринные причины часто приводят к привычномуневынашиванию беременности, поэтому в рамках планирования беременности необходимо тщательное обследование и выявление гормональных отклонений в организме будущей матери.
При наличии у женщины антифосфолипидного синдрома наблюдается привычное невынашивание беременности, плод часто замирает на раннем сроке беременности из-за образования тромбов в сосудах, обеспечивающих его питание. При гиперпролактинемии и гиперандрогении (например, при синдроме поликистозных яичников) так же часто возможен неблагоприятный исход беременности в виде ее замирания. Эндокринные причины часто приводят к привычномуневынашиванию беременности, поэтому в рамках планирования беременности необходимо тщательное обследование и выявление гормональных отклонений в организме будущей матери. -
Иммунологические причины. В норме организм беременной женщины находится в состоянии контролируемой иммуносупрессии, то есть силы организма направлены на сохранение беременности, он не отторгает будущего ребенка, как чужеродный объект. По некоторым иммунологическим причинам организм женщины может вырабатывать антитела, направленные на отторжение ребенка.
 В этом случае или беременность прекращает свое развитие, или происходит самопроизвольное прерывание беременности.
В этом случае или беременность прекращает свое развитие, или происходит самопроизвольное прерывание беременности. - Плацентарные нарушения. Плацента формируется к 16 недели беременности и берет на себя функции по снабжению плода всеми необходимыми питательными веществами. Если в сосудах плаценты возникает спазм или тромбоз, то поступление жизненно необходимых веществ к организму плода резко ограничивается или прекращается полностью. В этом случае возникает сначала задержка внутриутробного развития плода (СЗВУ, СЗРП), а затем, если ситуация не налаживается, гибель плода. При плацентарных нарушениях замершая беременность может произойти и в третьем триместре беременности, на последних неделях развития плода.
-
Генетические ошибки. Будущий ребенок получает генетическую информацию и от отца (со сперматозоидом) и от матери с материнской яйцеклеткой – поэтому при наличии генетических дефектов в половых клетках может произойти ошибка, приводящая к формированию пороков развития.
 Если формируются грубые пороки развития, плохо совместимые с жизнью, то в рамках естественного отбора беременность прекращает развитие на сроке в среднем 5-6 акушерских недель или происходит самопроизвольное ее прерывание.
Если формируются грубые пороки развития, плохо совместимые с жизнью, то в рамках естественного отбора беременность прекращает развитие на сроке в среднем 5-6 акушерских недель или происходит самопроизвольное ее прерывание. - Аномалии развития матки и заболевания матки. При наличии у женщины двурогой или седловидной матки шанс возникновения замершей беременности увеличивается, поэтому при беременности у женщин с врожденными аномалиями матки требуется повышенное внимание. Миома матки, особенно крупных размеров, и патология со стороны эндометрия может так же привести к неблагоприятному завершению беременности.
Клинические симптомы и признаки
Неразвивающаяся беременность часто протекает малосимптомно, если эмбрион замирает намалом сроке, то до первого скринингового УЗИ женщина может не подозревать о наличии замершей беременности. Во втором и третьем триместре беременности симптомы замершей беременности, как правило, выражены более ярко.
При анэмбрионии и гибели эмбриона могут снижаться проявления раннего токсикоза: исчезает тошнота и рвота, слабость. Могут появляться кровянистые выделения из половых путей. Значительно снижаются неспецифические проявления беременности, такие как нагрубание молочных желез, чувствительность сосков и ореолы. Тест на беременность может стать отрицательным, из-за снижения количества гормона беременности – ХГЧ. При определении ХГЧ в крови в динамике может отмечаться низкий прирост или снижение показателя гормона. Однако, ХГЧ в динамике определяют не у всех беременных женщин, что затрудняет диагностику. При замершей беременности во втором и третьем триместре настораживающим моментом является прекращение движений плода, появление кровянистых выделений и болей в области живота.
Диагностика замершей беременности
Диагностика неразвивающейся беременности включает оценку жалоб женщины на специфические симптомы и их исчезновение. При осмотре обращает на себя внимание несоответствие размеров матки сроку беременности, рассчитанному по дате последней менструации. Во втором и третьем триместре может наблюдаться несоответствие высоты стояния дна матки сроку беременности. При аускультации не определяется сердцебиение плода.
Во втором и третьем триместре может наблюдаться несоответствие высоты стояния дна матки сроку беременности. При аускультации не определяется сердцебиение плода.
Подтверждением диагноза неразвивающейся беременности является УЗИ. Определяется отсутствие эмбриона в плодном яйце при анэмбрионии, или отсутствует сердцебиение и движения плода при гибели плода.
Лечебная тактика
Если на сроке 5-6 недель есть подозрение на неразвивающуюся беременность, а по УЗИ не регистрируются сердечные сокращения, то применяют выжидательную тактику, так как может быть неправильно установлен срок беременности. Если в 7 акушерских недель не визуализируется эмбрион и отсутствуют сердечные сокращения, то беременность считается неразвивающейся.
В зависимости от срока может применяться различная лечебная тактика. Если не происходит самопроизвольное прерывание беременности, то рекомендовано медицинское прерывание беременности. На малых сроках возможно применение мифипристона, который вызывает маточные сокращения, способствующие отторжению эмбриона.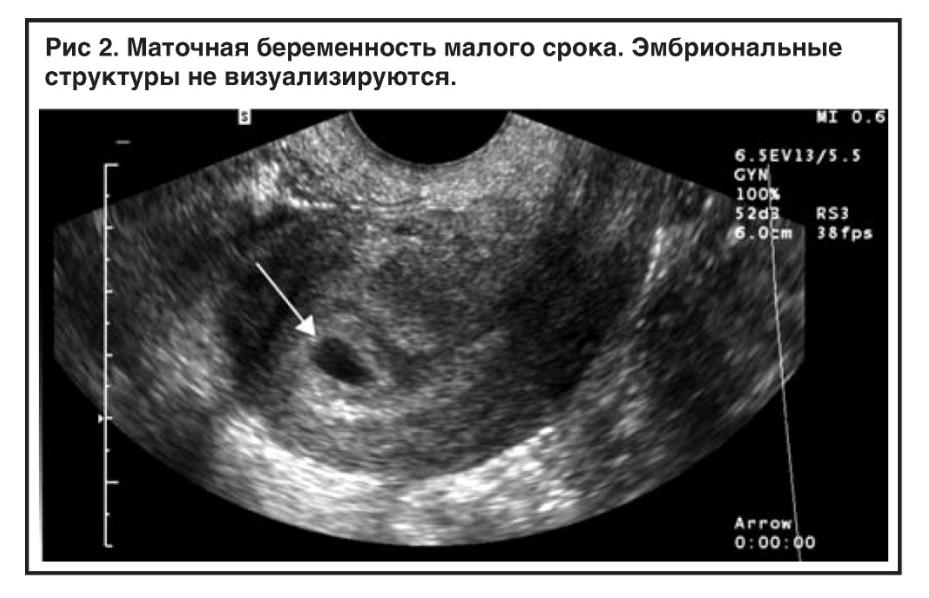 Так же применяют вакуум-экстракцию или выскабливание полости матки с последующим гистологическим исследованием содержимого для установления причина замирания беременности. Данные манипуляции выполняют под внутривенным обезболиванием. После операции обязателен УЗИ-контроль полости матки, чтобы избежать осложнений воспалительного характера по причине остатков плодных оболочек в маточной полости.
Так же применяют вакуум-экстракцию или выскабливание полости матки с последующим гистологическим исследованием содержимого для установления причина замирания беременности. Данные манипуляции выполняют под внутривенным обезболиванием. После операции обязателен УЗИ-контроль полости матки, чтобы избежать осложнений воспалительного характера по причине остатков плодных оболочек в маточной полости.
На поздних сроках замершей беременности (во втором и третьем триместре), как правило, методом выбора является провоцирование родовой деятельности, так как выполнение операции кесарева сечения при нахождении мертвого плода в полости матки опасно ввиду высоко риска развития инфекционных осложнений вплоть до сепсиса, синдрома диссеминированного внутрисосудистого свертывания, эмболии околоплодными водами.
После прерывания неразвивающейся беременности необходимы мероприятия, направленные на восстановление гормонального фона. С этой целью при отсутствии противопоказаний назначают комбинированные оральные контрацептивы на срок от 3 до 6 месяцев. В этот период происходит регулирование гормональных отклонений, подготовка организма к благополучному вынашиванию следующей беременности.
В этот период происходит регулирование гормональных отклонений, подготовка организма к благополучному вынашиванию следующей беременности.
Планирование последующей беременности
Врачи настоятельно рекомендуют сделать перерыв на 6 месяцев, и только после этого времени начинать планировать следующую беременность. Этот период необходим организму женщины, чтобы полностью восстановиться, нормализовать гормональный фон и подготовиться к следующей беременности. Перед планированием беременности следует пройти полное обследование у гинеколога и эндокринолога, выполнить необходимые анализы и, при необходимости, пройти лечение. Обязательно устанавливают причину замирания плода, чтобы стало возможным полное ее устранение, которое тоже может потребовать определенного количества времени. Если соблюдены необходимые сроки и исключены причины, послужившие причиной замирания беременности, шанс вынашивания здорового ребенка при последующей беременности очень высок.
Профилактика возникновения замершей беременности
Снизить вероятность наступления замершей беременности можно, если своевременно начать мероприятия по планированию семьи. Чрезвычайно важным является здоровый образ жизни, исключение влияния алкоголя и никотина на организм будущих родителей на протяжении, как минимум, 3 месяцев до зачатия и в течение всего периода беременности. На этапе планирования обязательно следует исключить наличие половых инфекций, при необходимости пройти лечение. Женщинам, страдающим эндокринными заболеваниями, обязательно достичь полной компенсации состояния гормонального фона, проконсультироваться у эндокринолога о возможных осложнениях при беременности. Настоятельно не рекомендуется искусственно прерывать первую беременность у женщины, это может повлечь за собой нарушение в структуре эндометрия и провоцировать замирание беременности в дальнейшем.
Чрезвычайно важным является здоровый образ жизни, исключение влияния алкоголя и никотина на организм будущих родителей на протяжении, как минимум, 3 месяцев до зачатия и в течение всего периода беременности. На этапе планирования обязательно следует исключить наличие половых инфекций, при необходимости пройти лечение. Женщинам, страдающим эндокринными заболеваниями, обязательно достичь полной компенсации состояния гормонального фона, проконсультироваться у эндокринолога о возможных осложнениях при беременности. Настоятельно не рекомендуется искусственно прерывать первую беременность у женщины, это может повлечь за собой нарушение в структуре эндометрия и провоцировать замирание беременности в дальнейшем.
Во время беременности обязательно регулярно посещать акушера-гинеколога, наблюдающего беременность, своевременно выполнять все необходимые обследования. В наиболее уязвимые периоды беременности (первые 12 акушерских недель и с 16 по 18) следует соблюдать повышенную осторожность, избегать массового скопления людей для снижения риска заражения респираторными вирусными инфекциями, не принимать самостоятельно никаких лекарственных препаратов, все должно быть согласовано с акушером-гинекологом, наблюдающим за течением беременности. Динамическое наблюдение за ростом плода во втором и третьем триместре позволяет своевременно выявить плацентарные нарушения и предотвратить развитие синдрома задержки роста плода и замирание беременности. Начиная с 28 недель беременности чрезвычайно важным является ежедневный контроль за шевелением плода. Это объясняется тем, что при гипоксии (кислородном голодании) у плода изменяется характер движений, они могут становиться сильными, приносящими беременной женщине значительный дискомфорт или даже боль, или, наоборот, становятся редкими, слабыми или исчезают вовсе.
Динамическое наблюдение за ростом плода во втором и третьем триместре позволяет своевременно выявить плацентарные нарушения и предотвратить развитие синдрома задержки роста плода и замирание беременности. Начиная с 28 недель беременности чрезвычайно важным является ежедневный контроль за шевелением плода. Это объясняется тем, что при гипоксии (кислородном голодании) у плода изменяется характер движений, они могут становиться сильными, приносящими беременной женщине значительный дискомфорт или даже боль, или, наоборот, становятся редкими, слабыми или исчезают вовсе.
Для профилактики замирания плода в третьем триместре используют метод КТГ-контроля (кардиотокография) за состоянием плода, позволяющий своевременно диагностировать внутриутробную гипоксию и оказать необходимые лечебные мероприятия. Суть метода заключается в регистрации изменений частоты сердечных сокращений плода в ответ на маточное сокращение или же на шевеление: акцелераций или децелераций.
Так же для динамического наблюдения за состоянием плода может быть использован метод доплерометрии, оценивающий кровоток в артериях пуповины, маточных артериях и выявляющих нарушение питания плода на ранних стадиях.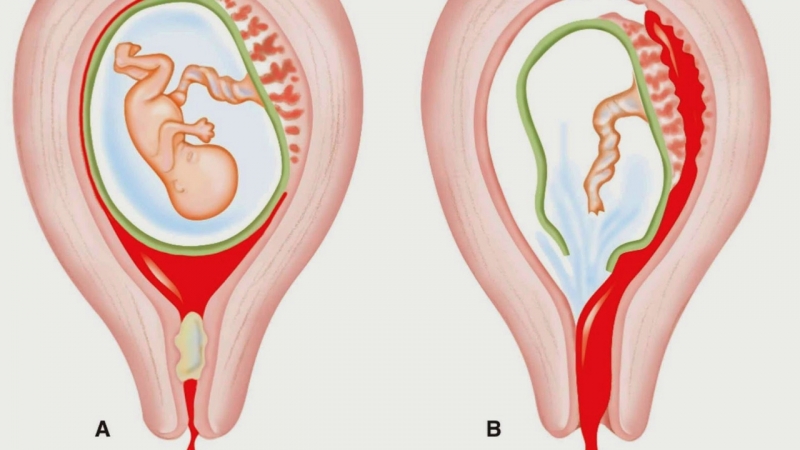 Этот метод обязательно используется во время проведения второго и третьего скринингового УЗИ-исследования, но может использоваться и значительно чаще, если имеются специальные медицинские показания.
Этот метод обязательно используется во время проведения второго и третьего скринингового УЗИ-исследования, но может использоваться и значительно чаще, если имеются специальные медицинские показания.
Наследственная тромбофилия
Склонность к патологическому свертыванию крови, или тромбофилия может обнаруживаться у пациентов, столкнувшихся с опасным состоянием — тромбозом 1. И у многих из них склонность к повышенному тромбообразованию передалась по наследству. Почему развивается наследственная тромбофилия. Какие симптомы появляются при данном состоянии, как ее диагностировать и лечить?
Генетические факторы
Тромбофилия, которая передается по наследству, — генетически обусловленная склонность к формированию тромбов. При сочетании двух и более нарушений в системе свертывания выраженные тромботические расстройства могут развиваться уже в раннем детстве. Однако чаще наследственное повышение свертываемости крови вызвано одним нарушением, которое выявляется случайно при лабораторном исследовании крови 2.
Выделяют два основных типа тромбофилий: гематогенные, связанные с изменениями свертывающей системы крови, и негематогенные. На сегодня известны как минимум 20 генетических факторов, связанных с развитием заболевания. Их разделяют на три группы2:
Установленные:
- фактор V Лейден — мутация, при которой из-за замены аминокислот в белковой цепи V фактора свертывания он становится устойчивым к действию одного из основных противосвертывающих агентов, активированного протеина С.
- Мутация G20210А протромбина II, при которой изменяется уровень фактора свертывания крови II протромбина.
- Дефицит протеина С, инактивирующего факторы свертывания крови Va и VIIIa. Встречается реже, чем две предыдущие мутации, обычно приводит к развитию семейного венозного тромбоза.
- Дефицит протеина S — кофактора протеина С, который усиливает его противосвертывающую и фибринолитическую активность.
- • Дефицит антитромбина, основного белкового фактора, который угнетает свертывание крови.
 Передается по аутосомно-доминантному типу, то есть проявляется только при наличии хотя бы одного дефектного гена.
Передается по аутосомно-доминантному типу, то есть проявляется только при наличии хотя бы одного дефектного гена.
Неопределённые:
- Дисфибриногенемия — состояние, при котором содержание фибриногена соответствует норме, однако сама молекула фибриногена изменена. Чаще передается по аутосомному типу наследования, то есть для проявления заболевания дефектный ген должен передаться от обоих родителей. Обычно проявляется умеренными кровотечениями на фоне травмы или хирургического вмешательства.
- Гипергомоцистеинемия. Может быть одновременно и наследственным, и приобретенным нарушением 2. Связана с редкими генетическими поломками, которые приводят к повышению концентрации гомоцистеина в моче, плазме крови. Гомоцистеин проявляет выраженный токсический эффект, повреждая внутреннюю поверхность сосудов, значительно увеличивая риск тромбозов.
Редкие.
К редким факторам тромбофилии относятся повышение концентрации факторов свертывания крови VIII, IX, XI, VII, XII, дефицит плазминогена, активация тканевого плазминогена, повышение липопротеина А, полиморфизм гликопротеина тромбоцитов, дефект гена тромбомодулина, другие факторы.

Как проявляется тромбофилия?
Наличие тромбофилии можно заподозрить при следующих состояниях 2:
- Повторная венозная тромбоэмболия
- Венозный тромбоз в возрасте младше 40 лет
- Венозная тромбоэмболия у родственников
- Тромбоз необычной локализации, например, брыжеечной вены, почечной вены, печени, церебральный тромбоз.
Необходимо отметить, что чаще всего тромбофилия приводит к тромбозу вен, однако недостаточность протеинов С, S и антитромбина могут проявляться также тромбозами в артериях. Последние становятся причиной инфаркта миокарда и острого нарушения мозгового кровообращения — инсульта.
Диагностика тромбофилии
Своевременная диагностика генетической (наследственной) тромбофилии играет важную роль в прогнозе заболевания. Раннее выявление заболевания позволяет внести необходимые коррективы в образ жизни и таким образом предупредить патологическое тромбообразование.
Поскольку передающаяся по наследству тромбофилия может быть связана с различными генетическими факторами, диагностика ее носит комплексный характер. Задача врача — подтвердить или опровергнуть наличие мутаций, связанных с нарушением свертывающей активности крови.
Задача врача — подтвердить или опровергнуть наличие мутаций, связанных с нарушением свертывающей активности крови.
К числу анализов, которые придется сдать при подозрениях на наследственную тромбофилию, относятся3:
Развернутая коагулограмма с определением уровня факторов свертывания крови, физиологических антикоагулянтов.
Коагулограмма позволяет выявить отклонения в системе гемостаза и определить тип тромбофилии, недостаточность каких именно факторов свертываемости наблюдается.
- Определение уровня гомоцистеина, позволяющее диагностировать гипергомоцистеинемию.
- Определение содержания тромбомодулина, активности фактора Виллебранда, а также концентрации эндотелина-1, необходимые для получения информации о возможном поражении сосудов вследствие тромбофилии.
- Генетическое исследование полиморфизма генов тех факторов, которые участвуют в гемостазе.
Наследственная тромбофилия и беременность
Связь между передаваемыми по наследству тромбофилиями и осложнениями беременности, например, преэклампсией, эклампсией, самопроизвольным прерыванием беременности, задержкой развития плода, отслойкой плаценты до сих пор остается противоречивой4. И тем не менее, некоторые акушерские осложнения все же вызваны тромбофилиями.
И тем не менее, некоторые акушерские осложнения все же вызваны тромбофилиями.
Так, ряд исследований свидетельствует о возможной связи между потерей плода во втором и третьем триместрах беременности с наличием наследственной тромбофилии6. Это объясняется нарушением кровообращения в сосудах плаценты вследствие формирования в ней тромбов. Однако важно подчеркнуть, что самопроизвольные потери плода на ранних сроках беременности (в первом триместре) чаще не имеют отношения к тромбофилии.
Тем не менее, наличие тромбофилии, которая заложена генетически, у беременных женщин может повышать риск венозных тромбоэмболических осложнений5. Даже в норме, у здоровых женщин во время беременности свертывающая система крови активируется: наблюдается физиологическая гиперкоагуляция (повышение свертываемости крови), также имеется венозный застой. Однако, у беременных женщин, страдающих тромбофилией, коагуляция еще более увеличивается, что и может приводить к повышению риска тромбообразования, прежде всего в венозных сосудах7.
Формированию венозного застоя у будущих мам может способствовать и снижение физической активности, например, при некоторых осложнениях беременности, а также после кесарева сечения 7.
Диагностика тромбофилии при беременности затруднена, поскольку ряд показателей повышается как при патологии, так и у здоровых женщин, причем чем больше срок беременности, тем выше риск тромбоза. Чтобы поставить диагноз, прибегают к генетическому исследованию, которое обычно проводится по рекомендации лечащего врача при наличии определенных показаний, например, при наличии перенесенного венозного тромбоза нижних конечностей или наличии венозных тромбозов у близких родственников.
Профилактика тромбозов
Профилактика тромбозов при тромбофилии в большинстве случаев основана на изменении образа жизни. Пациентам рекомендуют избегать тяжелых физических нагрузок и травм, при этом сохраняя прежний объем физической активности. Важная мера профилактики — ношение компрессионного трикотажа.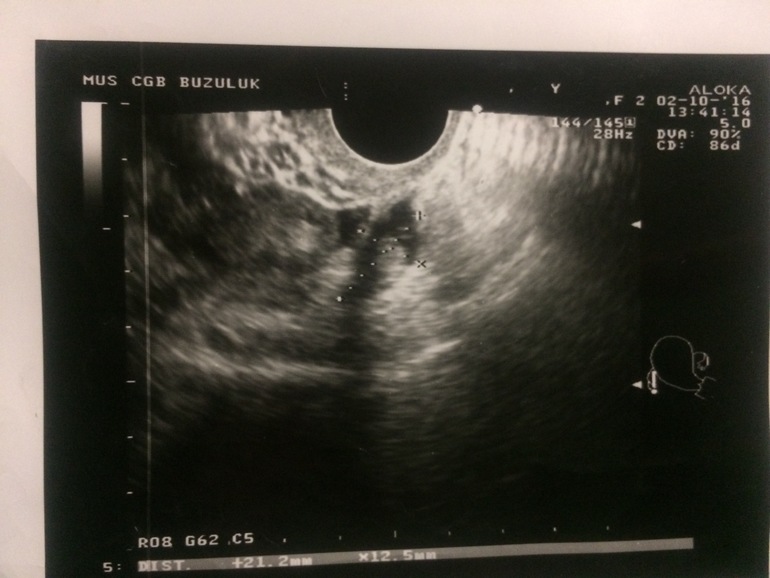 Врачи всегда принимают решение о профилактических мерах строго индивидуально после оценки тромботического риска.
Врачи всегда принимают решение о профилактических мерах строго индивидуально после оценки тромботического риска.
Список литературы
- Kyrle P.A., Rosendaal F.R., Eichinger S. Risk assessment for recurrent venous thrombosis //Elsevier.2010;376(9757):2032–2039.
- Khan S., Dickerman J.D. Hereditary thrombophilia. // Thromb. J. BioMed Central. 2006;4:15.
- Васильев С.А., Виноградов В.Л., и соавт. Тромбозы и тромбофилии: классификация, диагностика, лечение, профилактика // РМЖ — 2013.- № 17. — С.896.
- Robertson L. et al. Thrombophilia in pregnancy: a systematic review // Br. J. Haematol. Blackwell Science Ltd.2006;132(2):171–196.
- Sibai B.M., How H.Y., Stella C.L. Thrombophilia in pregnancy: Whom to screen, when to treat. 2007;19(1):50–64.
- Battinelli E.M., Marshall A., Connors J.M. The role of thrombophilia in pregnancy. // Thrombosis. Hindawi.2013; 2013:516420.
- Андрияшкин А.В. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений // Флебология — 2015.
 –Т. 9. – № 2. –С.1–52.
–Т. 9. – № 2. –С.1–52.
SARU.ENO.19.03.0436
Как эмбрионы переживают процесс замораживания?
Барри Бер — доцент кафедры акушерства и гинекологии, директор лабораторий по экстракорпоральному оплодотворению (ЭКО) в Стэнфордском университете и директор консультационной лаборатории репродуктивных центров Хантингтона. Он разговаривал с заместителем редактора SciAm.com Сарой Грэм. Отредактированная стенограмма их разговора приводится ниже:SA: Какой процесс используется для замораживания эмбрионов?
Замораживание клеток существует уже несколько десятилетий.Основной проблемой при криоконсервации клеток является возможное образование кристаллов льда внутри клеток. Вы можете представить, что они похожи на маленькие лезвия бритвы внутри воздушного шара: у кристаллов льда есть острые углы и маленькие точки. Таким образом, они могут повредить клеточную мембрану или мембраны различных клеточных структур, которые существуют внутри цитоплазмы клеток. Это верно для всех клеток, будь то эмбрионы, стейк, рыба, фрукты или овощи. Фактически, большинство людей могут испытать эффект криоконсервации, когда пробуют кусок замороженной рыбы, а не свежую.Обычно он более жесткий, у него не такой приятный на вкус, и у него есть некоторые отрицательные качества, которые делают его несвежим. И это из-за гибели клеток. Естественные структуры, которые существуют между клетками или внутри клеток, повреждаются в процессе замораживания-оттаивания, и, следовательно, изменяется вкус или текстура ткани. Именно по этим причинам скептики, такие как я, выразили обеспокоенность по поводу замораживания целых органов, потому что очень трудно применить защитный материал, необходимый клеткам для выживания, на большие ткани или большие органы или части тела.
Это верно для всех клеток, будь то эмбрионы, стейк, рыба, фрукты или овощи. Фактически, большинство людей могут испытать эффект криоконсервации, когда пробуют кусок замороженной рыбы, а не свежую.Обычно он более жесткий, у него не такой приятный на вкус, и у него есть некоторые отрицательные качества, которые делают его несвежим. И это из-за гибели клеток. Естественные структуры, которые существуют между клетками или внутри клеток, повреждаются в процессе замораживания-оттаивания, и, следовательно, изменяется вкус или текстура ткани. Именно по этим причинам скептики, такие как я, выразили обеспокоенность по поводу замораживания целых органов, потому что очень трудно применить защитный материал, необходимый клеткам для выживания, на большие ткани или большие органы или части тела.
Что приводит нас к замораживанию яйцеклеток, эмбрионов или сперматозоидов. Самый продвинутый эмбрион, который мы замораживаем, содержит от 100 до 120 клеток, который известен как бластоциста. Его размер составляет около 120 микрон, или около одной десятой миллиметра, поэтому он очень способствует замораживанию и использованию криопротекторов.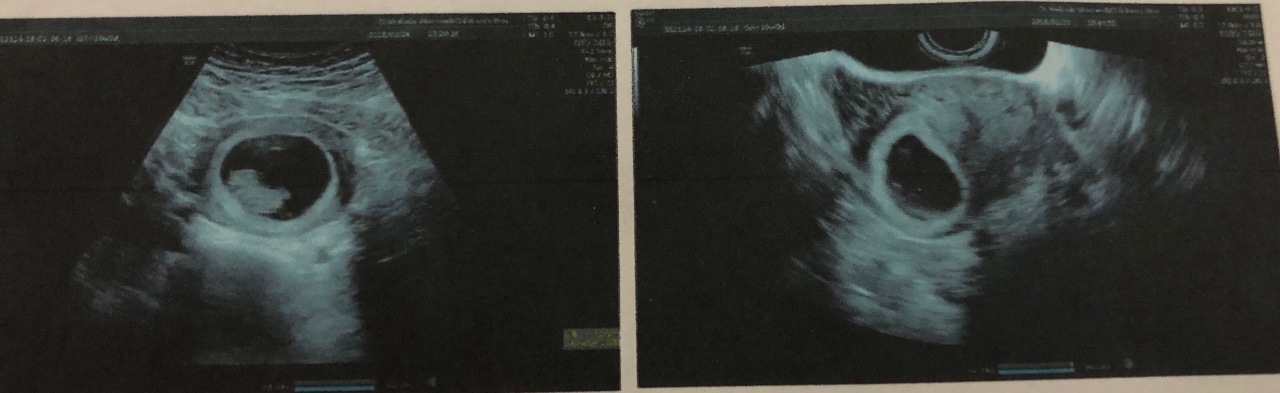 Криопротекторы — это в основном антифризы, которые мы добавляем в растворы, в которых замораживаются клетки, чтобы защитить их от повреждения мембраны и повреждения кристаллов льда. Они предназначены как для проникновения в клетки, то есть проникновения внутрь клетки, так и для вытеснения воды для предотвращения образования внутриклеточных кристаллов льда.У них есть вторая функция — стабилизация мембраны и защита ее от повреждений во время криоконсервации. И, в-третьих, они создают «гиперосмотическую» среду, которая помогает процессу обезвоживания, которое вытягивает воду из клеток. Этот процесс достигается за счет использования криопротекторов, состоящих, как правило, из крупных молекул сахара, которые образуют более концентрированный раствор вокруг клеток, который путем осмоса и диффузии заставляет воду уходить. В то же время криопротекторы, состоящие из более мелких молекул, таких как этиленгликоль или глицерин, могут проникать в клетку, поэтому она не сжимается, как изюм.Вместо этого он может до некоторой степени сохранять свою трехмерную структуру, но не может быть заполнен водой.
Криопротекторы — это в основном антифризы, которые мы добавляем в растворы, в которых замораживаются клетки, чтобы защитить их от повреждения мембраны и повреждения кристаллов льда. Они предназначены как для проникновения в клетки, то есть проникновения внутрь клетки, так и для вытеснения воды для предотвращения образования внутриклеточных кристаллов льда.У них есть вторая функция — стабилизация мембраны и защита ее от повреждений во время криоконсервации. И, в-третьих, они создают «гиперосмотическую» среду, которая помогает процессу обезвоживания, которое вытягивает воду из клеток. Этот процесс достигается за счет использования криопротекторов, состоящих, как правило, из крупных молекул сахара, которые образуют более концентрированный раствор вокруг клеток, который путем осмоса и диффузии заставляет воду уходить. В то же время криопротекторы, состоящие из более мелких молекул, таких как этиленгликоль или глицерин, могут проникать в клетку, поэтому она не сжимается, как изюм.Вместо этого он может до некоторой степени сохранять свою трехмерную структуру, но не может быть заполнен водой.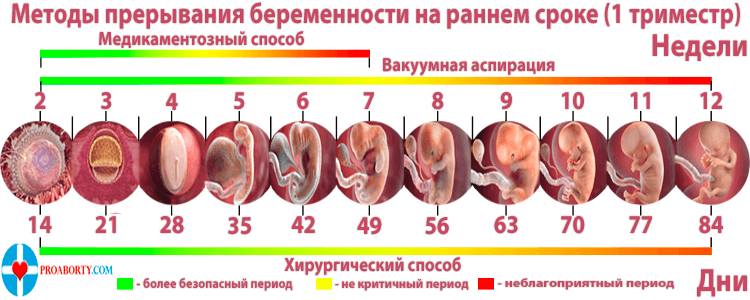 Поскольку наши клетки состоят в основном из воды, если мы обезвоживаем их до такой степени, что в них не будет жидкости, они будут повреждены так называемыми эффектами растворения, которые возникают из-за того, что клетка слишком сконцентрирована и ее вода не заменяется какой-либо другой. сложный.
Поскольку наши клетки состоят в основном из воды, если мы обезвоживаем их до такой степени, что в них не будет жидкости, они будут повреждены так называемыми эффектами растворения, которые возникают из-за того, что клетка слишком сконцентрирована и ее вода не заменяется какой-либо другой. сложный.
Обезвоживание — один из ключевых этапов криоконсервации. Важно помнить, что этот процесс так успешен для эмбрионов и сперматозоидов из-за их размера и относительно небольшого количества клеток.Печень или почка состоит из миллиардов клеток и большой трехмерной структуры. Для сравнения: одна десятая миллиметра — это относительно мало, хотя на микроскопическом уровне все же велико.
Появляется новая технология, называемая витрификацией, которая отличается от традиционного медленного охлаждения или криоконсервации с медленным замораживанием. Традиционный метод требует последовательного добавления криопротекторов в течение 10-20 минут, а затем примерно двухчасового процесса, при котором клетки охлаждают примерно до 0. От 3 до двух градусов в минуту до -196 градусов по Цельсию, что является температурой жидкого азота. Причина, по которой охлаждение выполняется медленно, состоит в том, чтобы позволить проникновению криопротекторов и соответствующей дегидратации клеток происходить таким образом, чтобы не образовывались внутриклеточные кристаллы льда.
От 3 до двух градусов в минуту до -196 градусов по Цельсию, что является температурой жидкого азота. Причина, по которой охлаждение выполняется медленно, состоит в том, чтобы позволить проникновению криопротекторов и соответствующей дегидратации клеток происходить таким образом, чтобы не образовывались внутриклеточные кристаллы льда.
Однако витрификация — это метод, в котором используются гораздо более высокие концентрации криопротекторов — примерно в три-четыре раза выше. Но скорость охлаждения в 10 000 раз выше. Таким образом, мы охлаждаем предметы со скоростью от 10 000 до 20 000 градусов в минуту, фактически погружая их непосредственно в жидкий азот.Быстрое охлаждение необходимо для двух вещей: предотвращения токсичности высоких уровней криопротекторов при комнатной температуре и достижения стеклования, что означает стеклование. По определению, стеклование — это затвердевание за счет увеличения вязкости. Таким образом, вместо того, чтобы претерпевать фазовый переход из жидкого состояния в твердое, происходит образование стекла, которое позволяет клеткам сохраняться в их существующем состоянии без полного обезвоживания, которое достигается при медленном охлаждении. Но есть некоторые проблемы.Во-первых, есть опасения по поводу необходимости в высокой концентрации криопротекторов. Что наиболее важно, единственный способ получить требуемую скорость охлаждения — это иметь клетки в прямом контакте с жидким азотом, а жидкий азот может быть средством передачи болезней. Витрификация довольно часто используется в Японии и в нескольких местах в США, но в настоящее время в этой стране нет одобренных FDA систем или сред для витрификации. Напротив, существует множество традиционных криопротекторов, которые вы можете купить у поставщиков, одобренных FDA.Таким образом, хотя витрификация немного проблематична и еще не дала превосходных результатов, она намного превосходит сроки. Также не требуется дорогостоящее оборудование, которое может охлаждать камеры со скоростью до трети градуса в минуту. Для этого вам понадобится машина за 10–20 тысяч долларов, а не ведро из пенополистирола, в которое можно наливать жидкий азот. У него есть некоторые теоретические преимущества, но это еще не конец.
Но есть некоторые проблемы.Во-первых, есть опасения по поводу необходимости в высокой концентрации криопротекторов. Что наиболее важно, единственный способ получить требуемую скорость охлаждения — это иметь клетки в прямом контакте с жидким азотом, а жидкий азот может быть средством передачи болезней. Витрификация довольно часто используется в Японии и в нескольких местах в США, но в настоящее время в этой стране нет одобренных FDA систем или сред для витрификации. Напротив, существует множество традиционных криопротекторов, которые вы можете купить у поставщиков, одобренных FDA.Таким образом, хотя витрификация немного проблематична и еще не дала превосходных результатов, она намного превосходит сроки. Также не требуется дорогостоящее оборудование, которое может охлаждать камеры со скоростью до трети градуса в минуту. Для этого вам понадобится машина за 10–20 тысяч долларов, а не ведро из пенополистирола, в которое можно наливать жидкий азот. У него есть некоторые теоретические преимущества, но это еще не конец.
SA: Сколько времени занимает традиционный процесс криоконсервации?
Стандартный метод занимает около двух часов.Отрицательные 196 градусов Цельсия близки к абсолютному нулю, но это не абсолютный ноль, который является теоретической температурой, при которой не происходит никакой биологической активности. Это, безусловно, достаточно близко, чтобы остановить биологическую активность и позволить детям родиться из замороженных эмбрионов, которые были заморожены на срок до 14 лет. Четырнадцать лет — это самый долгий срок — насколько мне известно — для замораживания эмбриона, которое привело к рождению живого ребенка.
SA: Есть ли ограничения на срок хранения эмбрионов?
Это теоретически намного дольше, чем [14 лет].Это должно длиться столетие или два, хотя есть основания полагать, что со временем произойдет некоторая деградация. Мы многое узнали о криоконсервации с момента первого замораживания эмбрионов около 20 лет назад. Все замороженные эмбрионы могли быть израсходованы — обычно люди не ждут 14 лет, чтобы завести детей. Природа воспроизводства и создания семей на самом деле не способствует созданию среды, которая позволила бы вам ждать 50 лет, прежде чем вы разморозите свои эмбрионы. Если, например, ваша дочь не хочет носить с собой своего брата или сестру, что теоретически возможно: у человека, рожденного в результате ЭКО, могут быть заморожены эмбрионы родного брата, и когда они достигнут 30 лет и станут бесплодными, он сможет технически разморозить эмбрионы, которые были созданы одновременно. они были созданы, вынашивают их и рождают своих братьев и сестер.Этого еще не произошло, но это возможно.
Природа воспроизводства и создания семей на самом деле не способствует созданию среды, которая позволила бы вам ждать 50 лет, прежде чем вы разморозите свои эмбрионы. Если, например, ваша дочь не хочет носить с собой своего брата или сестру, что теоретически возможно: у человека, рожденного в результате ЭКО, могут быть заморожены эмбрионы родного брата, и когда они достигнут 30 лет и станут бесплодными, он сможет технически разморозить эмбрионы, которые были созданы одновременно. они были созданы, вынашивают их и рождают своих братьев и сестер.Этого еще не произошло, но это возможно.
SA: Как обрабатывают эмбрионы перед использованием или имплантацией?
По сути, это обратный процесс. Ключевыми факторами, которые необходимо достичь при оттаивании, являются регидратация клетки без ее взрыва. Мы греем их на воздухе и на водяной бане, а не в машине, и скорость нагрева менее точна и намного выше, чем скорость охлаждения. Эмбрионы проходят несколько этапов, чтобы медленно разбавить криопротекторы, которые были добавлены, когда они были заморожены.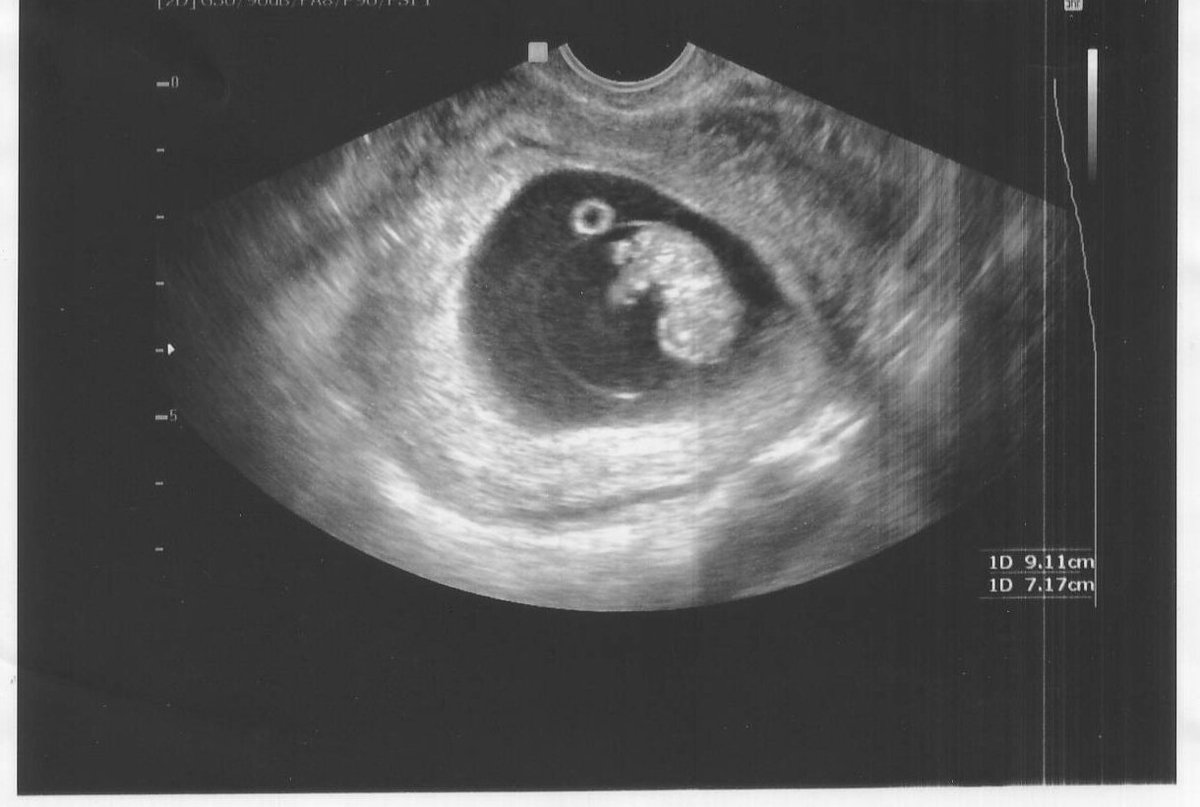 Это поэтапное разведение криопротектора по мере того, как клетки нагреваются сначала до комнатной температуры, а затем до температуры тела. Затем им обычно дают отдохнуть и обычно имплантируют в течение двух-четырех часов после достижения температуры тела.
Это поэтапное разведение криопротектора по мере того, как клетки нагреваются сначала до комнатной температуры, а затем до температуры тела. Затем им обычно дают отдохнуть и обычно имплантируют в течение двух-четырех часов после достижения температуры тела.
Следует отметить, что успешное замораживание сперматозоидов было выполнено задолго до любого другого типа замораживания клеток. Сперму можно легко заморозить, потому что она не имеет цитоплазмы и, следовательно, не подвержена всем видам повреждений, упомянутых выше.
SA: Каковы показатели успешности ЭКО с замороженными эмбрионами?
Первый ребенок от криоконсервированного эмбриона родился в 1986 году.Успешность ЭКО с замороженными эмбрионами составляет примерно две трети от того, что было бы со свежими эмбрионами. Трудно назвать точную цифру, потому что это зависит от сырья, с которым вы имеете дело. Частота наступления беременности определяется в первую очередь возрастом, поэтому, если вам 40, ваши шансы намного ниже, чем, например, в 30.
IVF | Перенос замороженных эмбрионов
В нашем центре фертильности в районе залива Сан-Франциско в Северной Калифорнии мы обычно замораживаем эмбрионы через пять-семь дней после процедуры извлечения яйцеклеток, когда они достигли стадии бластоцисты.Фактически мы можем заморозить эмбрионы в любой день после оплодотворения, но обычно мы ждем завершения доимплантационного развития, чтобы знать, что эмбрион успешно прошел все предыдущие стадии и все еще хорошо развивается. День, когда мы замораживаем эмбрионы, зависит от индивидуальных обстоятельств конкретного пациента, от того, насколько хорошо эмбрионы развиваются в лаборатории, сколько у нас эмбрионов и когда пациенту проводится перенос эмбрионов. Примерно у 60% пациентов перенос происходит на пятый день после извлечения, и мы замораживаем лишние здоровые эмбрионы в тот же день, а некоторые эмбрионы на следующий день (день 6), если еще больше достигли стадии бластоцисты.В это время мы можем увидеть, насколько хорошо развиваются эмбрионы, и выбрать лучшие эмбрионы для переноса и замораживания. Эмбрионы относительно хорошо переносят замораживание на 5 или 6 день, и около 50% пациенток беременеют после переноса с использованием размороженных эмбрионов (см. Таблицу ниже, в которой показан процент клинических беременностей в расчете на FET за 2010 и 2011 годы).
Эмбрионы относительно хорошо переносят замораживание на 5 или 6 день, и около 50% пациенток беременеют после переноса с использованием размороженных эмбрионов (см. Таблицу ниже, в которой показан процент клинических беременностей в расчете на FET за 2010 и 2011 годы).
| Год | 35-37 | 38-40 | > 40 | OD | |
|---|---|---|---|---|---|
| 2010 (%) n = 311 | 48 | 48 | 41 | 2 / 12 | 36 |
| 2011 (%) n = 369 | 55 | 53 | 49 | 7/13 | 49 |
Сейчас мы делаем все больше и больше переводов в день 5- пост-извлечение (перенос бластоцисты).Отсрочка переноса до 5-го дня позволяет нам лучше понять, какие эмбрионы в когорте действительно сильные и здоровые. К 5 дню эмбрион должен достичь стадии бластоцисты, которая характеризуется наличием у эмбриона полости или кисты, заполненной жидкостью. Эмбрионы, которые достигают стадии бластоцисты к 5-му дню, имеют более высокий шанс имплантации после переноса по сравнению с эмбрионами, перенесенными в более ранние дни. Однако стоит отметить, что не все эмбрионы, которые на 3-й день выглядят здоровыми и сильными, образуют бластоцисту.По нашим оценкам, мы получаем одну красивую бластоцисту на каждые 3 хороших эмбриона на третий день. Поэтому перенос бластоцисты обычно проводят только пациенты с большим количеством хороших эмбрионов на 3-й день. Кроме того, пациенты с высоким риском многоплодной беременности и / или желающие перенести только один эмбрион часто решают перенести свой эмбрион на 5-й день. не принято замораживать эмбрионы в первый день после извлечения, поскольку в настоящее время у нас очень ограниченная информация об их развитии, но эмбрионы очень хорошо переносят замораживание и оттаивание в этот первый день.Пациенты, которые замораживают эмбрионы на D1, обычно имеют очень мало эмбрионов (<3) и не планируют делать свежий перенос.
Эмбрионы, которые достигают стадии бластоцисты к 5-му дню, имеют более высокий шанс имплантации после переноса по сравнению с эмбрионами, перенесенными в более ранние дни. Однако стоит отметить, что не все эмбрионы, которые на 3-й день выглядят здоровыми и сильными, образуют бластоцисту.По нашим оценкам, мы получаем одну красивую бластоцисту на каждые 3 хороших эмбриона на третий день. Поэтому перенос бластоцисты обычно проводят только пациенты с большим количеством хороших эмбрионов на 3-й день. Кроме того, пациенты с высоким риском многоплодной беременности и / или желающие перенести только один эмбрион часто решают перенести свой эмбрион на 5-й день. не принято замораживать эмбрионы в первый день после извлечения, поскольку в настоящее время у нас очень ограниченная информация об их развитии, но эмбрионы очень хорошо переносят замораживание и оттаивание в этот первый день.Пациенты, которые замораживают эмбрионы на D1, обычно имеют очень мало эмбрионов (<3) и не планируют делать свежий перенос. Кроме того, пациенты, которые пытаются накапливать эмбрионы для цикла с генетическим скринингом эмбрионов, иногда замерзают в первый день. Коэффициент выживаемости составляет более 90% для эмбрионов, замороженных на любой стадии, поэтому нет особого преимущества в замораживании эмбрионов на очень ранней стадии. в развитие. Однако отсутствие информации о развитии эмбриона в первый день означает, что мы можем замораживать много эмбрионов, у которых мало или совсем нет шансов на зачатие.Поэтому мы предпочитаем позволить эмбрионам вырасти еще как минимум 2 дня, а лучше еще 4 или 5, чтобы убедиться, что в нашем морозильнике останутся эмбрионы только хорошего качества.
Кроме того, пациенты, которые пытаются накапливать эмбрионы для цикла с генетическим скринингом эмбрионов, иногда замерзают в первый день. Коэффициент выживаемости составляет более 90% для эмбрионов, замороженных на любой стадии, поэтому нет особого преимущества в замораживании эмбрионов на очень ранней стадии. в развитие. Однако отсутствие информации о развитии эмбриона в первый день означает, что мы можем замораживать много эмбрионов, у которых мало или совсем нет шансов на зачатие.Поэтому мы предпочитаем позволить эмбрионам вырасти еще как минимум 2 дня, а лучше еще 4 или 5, чтобы убедиться, что в нашем морозильнике останутся эмбрионы только хорошего качества.
После переноса на пятый день избыточные бластоцисты необходимо заморозить для дальнейшего использования. Их можно заморозить на 5-й день или, если они развиваются немного медленнее, на 6-й день. Бластоцисты содержат намного больше клеток (до 200 клеток), чем эмбрионы 3-го дня (до 12 клеток), но они также замораживаются. Все методы замораживания включают обезвоживание эмбриона, и особенно в случае бластоцист, полость (киста), заполненная жидкостью, должна быть сплющена (т.е. жидкость откачана) перед замораживанием эмбриона (см. рисунок ниже). При размораживании и помещении в инкубатор в лаборатории полость начнет снова расширяться, и примерно через 2 часа бластоциста должна полностью надуть.
Все методы замораживания включают обезвоживание эмбриона, и особенно в случае бластоцист, полость (киста), заполненная жидкостью, должна быть сплющена (т.е. жидкость откачана) перед замораживанием эмбриона (см. рисунок ниже). При размораживании и помещении в инкубатор в лаборатории полость начнет снова расширяться, и примерно через 2 часа бластоциста должна полностью надуть.
Технология, позволяющая выращивать эмбрионы до 5 или 6 дня, продолжает совершенствоваться, и в соответствии с этим мы предлагаем перенос бластоцист и замораживание большему количеству пациентов. Перенос бластоцисты имеет особое преимущество, так как дает нам возможность лучше выбирать жизнеспособные эмбрионы из группы, поэтому пациенты, у которых имеется больше эмбрионов, чем они хотят перенести на 3-й день, обычно культивируют эмбрионы на 5-й день, а затем выбирают лучшую бластоцисту. (s) для передачи.Люди, использующие донорские ооциты, почти всегда делают перенос на 5-й день, поскольку в этих случаях у нас, как правило, есть много эмбрионов на выбор. Перенос бластоцист подходит не всем, и не у всех будет достаточно бластоцист для передачи и замораживания . Мы замораживаем бластоцисты каждый день в нашей лаборатории, а перенос размороженных бластоцист является регулярной частью нашей лабораторной работы. Если кто-то думает, что он может быть кандидатом на перенос бластоцисты, ему следует поговорить со своим врачом для получения дополнительной информации.
Перенос бластоцист подходит не всем, и не у всех будет достаточно бластоцист для передачи и замораживания . Мы замораживаем бластоцисты каждый день в нашей лаборатории, а перенос размороженных бластоцист является регулярной частью нашей лабораторной работы. Если кто-то думает, что он может быть кандидатом на перенос бластоцисты, ему следует поговорить со своим врачом для получения дополнительной информации.
В Теннесси родилась девочка из эмбриона, замороженного в течение 27 лет
В 1992 году Тине Гибсон было почти 2 года, когда пара пожертвовала эмбрионы, которые были заморожены в клинике на Среднем Западе.
В феврале 2020 года один из этих эмбрионов был имплантирован г-же Гибсон, учительнице начальной школы в Ноксвилле, штат Теннеси, и в октябре она родила ребенка весом 6 фунтов и 13 унций. Мисс Гибсон и ее муж Бен назвали ее Молли.
Рождение побило рекорд, когда самый длинный замороженный эмбрион привел к рождению живого ребенка.Этот рекорд, по данным Национального центра донорства эмбрионов в Теннесси, был установлен в 2017 году, когда старшая сестра Молли, Эмма, родилась после того, как г-же Гибсон был имплантирован эмбрион от той же пары доноров.
«Мы чувствуем себя такими счастливыми, что Бог так давно решил, что это будет наша семья», — сказала г-жа Гибсон. «Я не могу себе представить, чтобы у меня были другие дети, кроме этих детей. Они просто созданы, чтобы быть нашими «.
Рождение Молли — результат процесса, который начался, когда эмбрион был заморожен 10 октября.14 февраля 1992 года. Его разморозили в феврале 2020 года, когда эмбрион был заморожен дольше всего, прежде чем он привел к рождению живого ребенка, сказала Марта Эрл, директор Медицинской библиотеки Университета Теннесси в Престоне. Она сказала, что изучила статьи в медицинских журналах и «не нашла в медицинском журнале ни одного опубликованного случая живорождения» эмбриона, который был заморожен более 20 лет.
Бен и Тина Гибсон с дочерьми, 3-летней Эммой и 1-месячной Молли. Девочки — биологические сестры и произошли от эмбрионов, пожертвованных более двух десятилетий назад.Кредит … Haleigh Crabtree Photography Рождение Молли показывает, что не существует ограниченного периода времени, в течение которого эмбрион может быть заморожен, хотя методы замораживания значительно изменились с 1990-х годов, сказал д-р Джеффри Кинан, директор Национального центра донорства эмбрионов. , христианская организация, осуществившая переводы.
, христианская организация, осуществившая переводы.
«Если эмбрион хорошо переживет оттепель, у него должны быть такие же шансы, как и у свежесозданного эмбриона», — сказал он. «Ни один эмбрион не слишком старый».
Рождение ребенка — захватывающее событие, которое позволит врачам-репродуктологам заверить будущих родителей в том, что эмбрион, замороженный на долгие годы или даже десятилетия, останется жизнеспособным, — сказал доктор.Минди С. Кристиансон, медицинский директор Центра репродуктивной медицины Джонса Хопкинса.
«Пациенты часто спрашивают, как долго можно замораживать эмбрионы», — сказала она. «Часто ответ таков:« Мы действительно не знаем ». Теперь мы можем с уверенностью сказать, что были младенцы, рожденные от эмбрионов, которые были заморожены в течение 27 лет».
Доктор Сигал Клипштейн, директор программы донорства яйцеклеток в InVia Fertility Specialists в Чикаго, сказал, что продолжительность замораживания эмбриона не является важной точкой данных для врачей, занимающихся лечением бесплодия.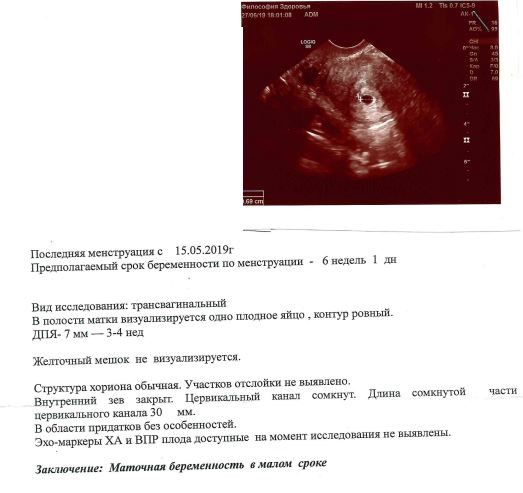
«Проблема в качестве эмбриона во время замораживания», — сказала она. «Если это эмбрион хорошего качества, мы ожидаем, что он останется эмбрионом хорошего качества во время замораживания и во время оттаивания».
Г-жа Гибсон сказала, что они с мужем решили использовать пожертвованные эмбрионы после того, как увидели новость о женщине, которая таким же образом пыталась забеременеть.
Гибсоны пять лет изо всех сил пытались усыновить ребенка, но этот процесс был полон неудач.Они не решались проводить экстракорпоральное оплодотворение, потому что 36-летний Бен страдает муковисцидозом, а 29-летняя Тина узнала, что она является носителем. Г-жа Гибсон сказала, что они боялись передать это заболевание своим детям.
Когда они начали исследовать донорские эмбрионы в донорском центре, они узнали о возрасте родителей-доноров, их физических характеристиках, образовательном и медицинском опыте и даже об их хобби. Возраст эмбрионов не указан.
Г-жа Гибсон сказала, что сначала нервничала по этому поводу, но почувствовала себя лучше после того, как докторКинан сказал ей, что это не повлияет на здоровье младенцев.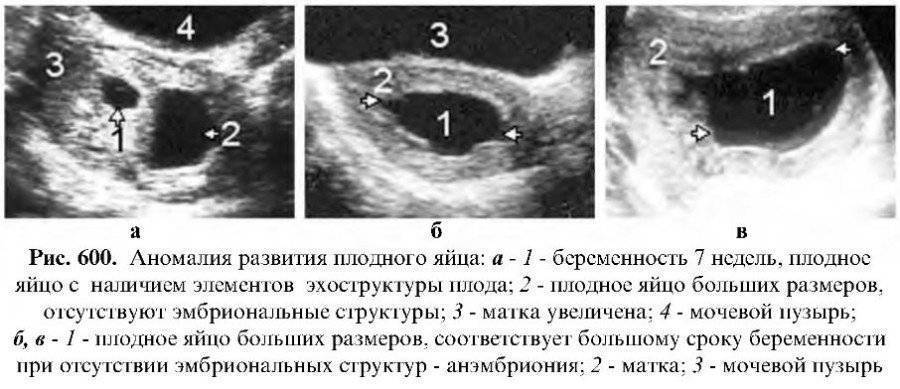
«Обе беременности прошли гладко», — сказала она. «Оба совершенно здоровы». Сейчас пара смеется над возрастом эмбрионов.
«Мы всегда шутим, что Эмма — старая душа», — сказала г-жа Гибсон. «Она что-то делает, и я говорю:« Это ребенок 90-х, появляющийся в тебе »».
Доктор Кинан сказал, что в его центре было около 1000 живорождений от донорских эмбрионов, что намного дешевле, чем обычная процедура. через I.В.Ф.
После использования процесса для создания собственных семей у биологических родителей с оставшимися оплодотворенными яйцеклетками есть несколько вариантов: передать их другим, выбросить, пожертвовать для медицинских исследований или оставить замороженными на неопределенный срок.
Доктор Кристиансон сказала, что во время своей практики она увидела рост числа людей, сдающих эмбрионы, и эта тенденция, по ее мнению, связана с увеличением количества эмбрионов, которые не нужны людям для внутривенного введения.
Как правило, люди по-прежнему неоднозначно относятся к тому, чтобы отдавать свои эмбрионы, зная, что другие семьи могут растить своих биологических детей, сказала она.
«Это определенно не самый распространенный выбор, — сказал доктор Кристиансон.
Доктор Клипштейн сказала, что в ее практике менее 1 процента пациентов предпочли пожертвовать свои оставшиеся эмбрионы.
«Жертвовать эмбрионы, когда у вас есть собственные дети», — сказал д-р Клипштейн. «У вас все еще есть связь с созданным вами генетическим материалом».
Многие доноры стремятся к постоянным отношениям с людьми, которым будут переданы их эмбрионы, сказал доктор Кинан.
Шейн и Тиффани Огл решили пожертвовать свои четыре оставшихся эмбриона после того, как они родили мальчика и девочку-близнеца через I.V.F. Один из этих эмбрионов привел к рождению живого ребенка около трех лет назад. Они навещают ребенка один или два раза в год и регулярно получают новости от ее родителей.
Донорство эмбрионов было «легкой задачей», — сказала 40-летняя Тиффани Огл, проживающая в Мэривилле, штат Теннеси, в 18 милях к югу от Ноксвилла.
«Когда мы узнали, что это вариант, это было похоже на подарок, который мы могли бы сделать другой паре», — сказала она. «Мы с самого начала понимали, что это не наш ребенок. Это наша ДНК, но это чужая семья и ребенок ».
«Мы с самого начала понимали, что это не наш ребенок. Это наша ДНК, но это чужая семья и ребенок ».
Часто задаваемые вопросы о замораживании эмбрионов — RSC Bay Area
Руководство по замораживанию эмбрионов
Как замораживают и размораживают эмбрионы?
Как долго мои эмбрионы могут храниться?
Как мне будет выставлен счет за хранение моих эмбрионов?
Какие у меня есть варианты, если я / мы больше не желаем хранить эмбрионы?
Как выбрасываются эмбрионы?
Нарушение барьеров, создание семей
С 1983 года мы являемся пионерами в области лечения бесплодия для всех типов семей.Мы хотим помочь вам осуществить вашу мечту о рождении ребенка.
Запросить встречу1. Как замораживают и размораживают эмбрионы?
Эмбрионы могут быть заморожены в разное время после оплодотворения. В RSC эмбрионы замораживаются через пять или шесть дней после объединения сперматозоидов и яйцеклеток.
Процесс замораживания или витрификации на стадии бластоцисты практически не причиняет эмбриону вреда. В RSC Bay Area выживаемость эмбрионов составляет 98 процентов.
Эмбрион загружается в небольшую соломинку и помещается в охлаждающую камеру морозильника с контролируемой скоростью.Эмбрион охлаждают медленно, чтобы максимально увеличить извлечение воды из эмбриона и предотвратить образование крупных кристаллов льда, которые могут повредить эмбрион. Весь процесс занимает несколько часов, а замороженные эмбрионы хранятся в жидком азоте при -1960 C.
Оттаивание эмбрионов — это просто обратная процедура замораживания. Эмбрионы удаляются из резервуара для хранения и нагреваются до комнатной температуры за 30 секунд. В течение следующих 30 минут эмбрионы проходят через четыре разных раствора, пока криопротектор, химическое вещество, используемое в замораживающем растворе для защиты яиц, не исчезнет, а вся вода не будет заменена.Эта процедура оттаивания проводится при комнатной температуре. По завершении эмбрионы нагревают до температуры тела (37 ° ° C). Размороженные эмбрионы готовы к передаче матери через 40 минут после их изъятия из хранилища.
По завершении эмбрионы нагревают до температуры тела (37 ° ° C). Размороженные эмбрионы готовы к передаче матери через 40 минут после их изъятия из хранилища.
2. Как долго мои эмбрионы могут храниться?
Максимальный срок хранения неизвестен. Процедуры замораживания эмбрионов человека были разработаны в 1984 году и получили широкое распространение в конце 1980-х годов. На сегодняшний день самый долгий срок, в течение которого человеческий эмбрион оставался замороженным и успешно создал ребенка, составляет 19 лет.Пациенты, которые так долго хранят эмбрионы, обычно не возвращаются за ними. RSC хранил эмбрион более 18 лет и успешно помог пациенту в рождении ребенка.
3. Как мне будет выставлен счет за хранение моих эмбрионов?
Персонал лаборатории ведет точную инвентаризацию всех эмбрионов, находящихся на хранении. Пациенты с эмбрионами на хранении оплачиваются ежемесячно. Пациент обязан уведомить RSC об изменении адреса, электронной почты или кредитной карты. Мы просим предоставить кредитную карту для автоматического выставления счетов.
Мы просим предоставить кредитную карту для автоматического выставления счетов.
4. Какие у меня есть варианты, если я / мы больше не желаем хранить эмбрионы?
У пациентов, которые больше не хотят хранить замороженные эмбрионы, есть несколько вариантов. Замороженные эмбрионы можно утилизировать как медицинские отходы. Их можно пожертвовать для научных исследований, в этом случае их разморозят, изучают научно, а затем через несколько дней выбрасывают. Типичные темы исследований включают новые методы замораживания или размораживания эмбрионов, новые способы выращивания эмбрионов в лаборатории или понимание генетического состава эмбрионов.Третий вариант заключается в том, что эмбрионы также могут быть переданы другому человеку или паре.
5. Как выбрасываются эмбрионы?
Для утилизации замороженных эмбрионов форма согласия должна быть подписана обоими партнерами (если применимо), нотариально заверена или засвидетельствована сотрудниками RSC. После 60-дневного периода ожидания как минимум два эмбриолога выполняют пожелания пациентов. Они находят эмбрионы в резервуаре для хранения и тщательно подтверждают личность. Эмбрионы размораживают и выбрасывают. Эмбриологи подписывают и ставят дату на бланке согласия и других хранимых документах, подтверждая, что они выполнили и засвидетельствовали распоряжение в соответствии с пожеланиями пациентов.Оформление документов хранится в архивах лаборатории. По запросу в форме согласия пациентам направляется письменное подтверждение об утилизации эмбрионов.
После 60-дневного периода ожидания как минимум два эмбриолога выполняют пожелания пациентов. Они находят эмбрионы в резервуаре для хранения и тщательно подтверждают личность. Эмбрионы размораживают и выбрасывают. Эмбриологи подписывают и ставят дату на бланке согласия и других хранимых документах, подтверждая, что они выполнили и засвидетельствовали распоряжение в соответствии с пожеланиями пациентов.Оформление документов хранится в архивах лаборатории. По запросу в форме согласия пациентам направляется письменное подтверждение об утилизации эмбрионов.
7 вещей, которые должна знать каждая женщина, прежде чем замораживать яйца
По мере того, как женщины стареют, вероятность хромосомных аномалий увеличивается, а вместе с ними — риск выкидыша, врожденных дефектов или расстройств, затрудняющих зачатие. Некоторые рассматривают замораживание яиц как способ остановить биологические часы, расширить репродуктивные возможности и сохранить более молодые и, возможно, более здоровые яйца. И для многих женщин, желающих продлить детородный возраст, это становится все более привлекательным вариантом.
И для многих женщин, желающих продлить детородный возраст, это становится все более привлекательным вариантом.
Страна обратила внимание на эту проблему в октябре, когда Facebook и Apple объявили, что покроют до 20 000 долларов расходов на процедуру.
Но насколько это успешно? Насколько инвазивно? Как дорого? Если говорить о деталях, следует ли женщинам серьезно задуматься над этим? И если да, то кто?
За ответами обратились к специалистам.Вот что они нам сказали.
Что конкретно означает замораживание яиц?
Процесс замораживания яйцеклеток, или, говоря медицинским языком, криоконсервация яйцеклеток, включает в себя стимуляцию яичников гормонами для производства нескольких яйцеклеток, извлечение яйцеклеток из яичников и их доставку в лабораторию, где они охлаждаются до отрицательных температур. разморозили позже.
Почему женщина может решить заморозиться?
Причины разные. Некоторые женщины предпочитают замораживать яйца по медицинским показаниям. Например, лечение рака может быть токсичным для яичников и вызывать преждевременную менопаузу. Доктор Николь Нойес, директор по сохранению фертильности Медицинской школы Нью-Йоркского университета, сказала, что она наблюдала за более чем 200 циклами по медицинским показаниям, в основном онкологическим, причем женщины поровну делятся между лимфомой, раком груди и гинекологическим раком.
Например, лечение рака может быть токсичным для яичников и вызывать преждевременную менопаузу. Доктор Николь Нойес, директор по сохранению фертильности Медицинской школы Нью-Йоркского университета, сказала, что она наблюдала за более чем 200 циклами по медицинским показаниям, в основном онкологическим, причем женщины поровну делятся между лимфомой, раком груди и гинекологическим раком.
Но это не только медицина. По словам Нойеса, около трех четвертей женщин, которые замораживают яйца, делают это потому, что у них нет партнера. Она является старшим автором исследования Нью-Йоркского университета, опубликованного в мае 2013 года.
«Основная причина, по мнению опрошенных нами женщин, заключается в том, что они не находятся в отношениях, способствующих деторождению», — сказал Нойес. «Вторая причина в том, что у женщин есть что-то, что им нужно сделать до детей, будь то карьера или учеба».
Действительно, среди первой волны морозильников для яиц — тех, кто замораживал яйца с 2005 по 2011 год — более 80 процентов не имели партнера, сказала Сара Элизабет Ричардс, автор книги «Материнство перенесено: новые рубежи замораживания яиц». ”
”
Но «почему» меняется, сказал Ричардс. Женщины все чаще откладывают рождение ребенка, чтобы сосредоточиться на сложной карьере, и возраст снизился.
«Средний возраст, в котором женщина замораживает яйца, сейчас составляет 36 лет», — сказала она, по сравнению с 38. «Теперь, и действительно, начиная с [объявления Facebook и Apple], мы видим, как женщины замораживают свои яйца все моложе и моложе. , и общественное мнение вокруг этого меняется. Сейчас женщины делают это ради работы, что сильно отличается от морозильников первой волны.”
Насколько инвазивна процедура и насколько рискованна?
Процесс получения яйцеклеток идентичен первой фазе экстракорпорального оплодотворения или ЭКО.
«Вы собираетесь сделать анестезию, и вам будет проткнуть стенку влагалища иглой», — сказал д-р Хайме Кнопман, эндокринолог и специалист по бесплодию из Ассоциации репродуктивной медицины Нью-Йорка. «Это связано с риском заражения, но с точки зрения хирургических вмешательств это низкий риск. ”
”
Процедура выглядит следующим образом: женщине делают несколько инъекций гормонов, которые стимулируют яичники производить несколько яйцеклеток. Этот этап включает частые посещения клиники репродуктивной медицины, примерно пять раз в 10 дней, при этом яичники регулярно проверяются с помощью вагинального УЗИ. Примерно через неделю или две гормональной терапии яйцеклетки извлекаются.
«Мне кажется, люди представляют, что это месяцы уколов и инвазивных процедур, но в конечном итоге это максимум две недели», — сказал Кнопман.
Процесс извлечения яйцеклеток занимает около 10 минут и проводится под легким наркозом или седативным действием. С помощью ультразвука врач проводит иглу через влагалище к фолликулу яичника, содержащему яйцеклетку. Отсасывающее устройство на конце иглы удаляет яйца из фолликулов.
Технически получение яиц не сильно отличается от взятия крови, сказал Нойес. Игла вводится в яичник, и яйца осторожно отсасываются.
«Это просто другая часть тела: влагалище», — сказала она. «Когда я это говорю, у людей глаза выпячиваются. Но это точно так же, как обычное получение ЭКО «.
«Когда я это говорю, у людей глаза выпячиваются. Но это точно так же, как обычное получение ЭКО «.
Хотя хирургическая процедура в основном безопасна, уколы гормонов несут в себе риск синдрома гиперстимуляции яичников, или СГЯ, от которого у некоторых женщин заболевают, сказала доктор Саманта Пфайфер, председатель комитета по практике Американского общества репродуктивной медицины. Это происходит, когда женщина слишком агрессивно реагирует на гормоны, и яичники опухают и становятся болезненными. Может сопровождаться тошнотой, рвотой и болями в животе.
При гиперстимуляции яичники вырабатывают много жидкости, которую необходимо удалить из брюшной полости с помощью иглы. По ее словам, СГЯ обычно возникает у молодых женщин в возрасте от 20 до 30 лет и встречается менее чем у 5 процентов пациентов. Но в тяжелых случаях СГЯ увеличивает риск почечной недостаточности и образования тромбов, а в очень редких случаях может привести к летальному исходу.
«Это можно сделать», — сказал Пфайфер. «Но вы не всегда можете предсказать, кто это получит или на 100 процентов предотвратит это».
«Но вы не всегда можете предсказать, кто это получит или на 100 процентов предотвратит это».
Сведут ли меня гормональные уколы с ума?
Не совсем, но они вызывают капризность и вздутие живота.Нойес сравнил это с поеданием слишком большого количества пирога после Дня Благодарения.
«Вы чувствуете вздутие живота больше, чем после пирога. Гормоны заставляют яичники немного набухать, потому что они должны создавать пространство для размещения множества расширяющихся фолликулов, каждый из которых содержит созревающую яйцеклетку », — сказал Нойес.
«Иногда забавно слышать, как люди говорят, что они чувствуют», — сказал Кнопман. «Пациенты говорили мне, что чувствуют себя потрясающе и потрясающе. У меня были люди, которые говорили, что они прекрасно себя чувствуют, а другие говорили, что они устали.В целом эмоции устойчивы, и я не вижу у пациентов сумасшедшей эмоциональной реакции ».
Каковы мои шансы на потомство ребенка, если я сейчас заморозю яйца?
По данным Американского общества репродуктивной медицины, вероятность того, что одно замороженное яйцо приведет к рождению живого ребенка, составляет от 2 до 12 процентов. Вот почему врачи часто рекомендуют заморозить пару десятков яиц, чтобы добиться максимального результата.
Вот почему врачи часто рекомендуют заморозить пару десятков яиц, чтобы добиться максимального результата.
«Успех зависит от ряда факторов, от возраста женщины до качества спермы ее партнера», — сказал Пфайфер.Согласно одному исследованию, опубликованному в журнале Fertility Sterility в мае 2013 года, у 30-летней женщины с двумя-шестью размороженными яйцами вероятность того, что одна из этих яиц вырастет до живорождения, составляет от 9 до 24 процентов, в зависимости от метода замораживания. . В возрасте 40 лет это число упало до 5–13 процентов.
В отчете за январь 2013 года ASRM сообщило, что технология замораживания яиц «значительно улучшилась» и что ее больше не следует рассматривать как экспериментальную. Но исследование пришло к выводу, что недостаточно данных, чтобы рекомендовать замораживание яиц для задержки деторождения.Требуется больше данных о безопасности, эффективности, этике, эмоциональных рисках и экономической эффективности.
Действительно ли замороженное 35-летнее яйцо полезнее, чем свежеубранное 40-летнее?
Трудно поверить, что яйцо, вырванное из своего естественного состояния и замороженное в течение многих лет, может с большей готовностью привести к рождению ребенка, чем яйцо чуть более старшего возраста, оставшееся внутри вашего тела. Но Кнопман настаивает на том, что если вы женщина в возрасте около 40 лет, яйца, которые были заморожены в конце 30, являются вашим лучшим шансом на зачатие.
Но Кнопман настаивает на том, что если вы женщина в возрасте около 40 лет, яйца, которые были заморожены в конце 30, являются вашим лучшим шансом на зачатие.
«Самое главное для яиц — это время. Чем моложе яйцо, тем оно полезнее », — сказал Кнопман.
Нойес согласился.
«Совершенно верно. Эти более молодые яйца более полезны », — сказала она.
Но замораживание яиц может вызвать некоторые повреждения. После оплодотворения яйцо становится эмбрионом. Врачи часто наблюдают за развитием эмбриона в течение пяти дней в инкубаторе в поисках образования «бластоцисты» в конце этого периода времени. Бластоциста состоит из двух частей; внешний слой, известный как трофэктодерма, которому суждено стать плацентой, и внутренний клеточный шар, называемый внутренней клеточной массой, который в конечном итоге формирует эмбрион.По словам Нойеса, меньшее количество замороженных яиц делает стадию бластоцисты. Но, добавила она, «яйца, которые кажутся такими же хорошими, как и свежие яйца».
Но пока не проводилось исследований того, как долго яйца могут быть заморожены и выдержать процесс оттаивания, говорит Пфайфер. Она возглавляла комитет Американского общества репродуктивной медицины, который объявил, что замораживание яиц больше не является экспериментальной процедурой. По ее словам, в то время самое долгое замораживание любого яйца составляло четыре года. В большинстве исследований яйца замораживали на несколько недель или месяцев.По ее словам, это необходимо учитывать женщинам, которые не планируют заводить детей в течение длительного времени.
«Ожидается, что с ними все будет в порядке, но разве кто-нибудь замораживал яйцо в течение 20 лет и использовал его? Нет, — сказала она. Когда замораживать — это вопрос общественного мнения; Многие врачи считают 34 года хорошим возрастом для замораживания яиц, хотя некоторые рекомендуют более молодой, сказал Пфайфер.
Но Нойес сказала, что ее клиника недавно добилась успеха с яйцами, замороженными на семь лет — многообещающий признак, добавила она.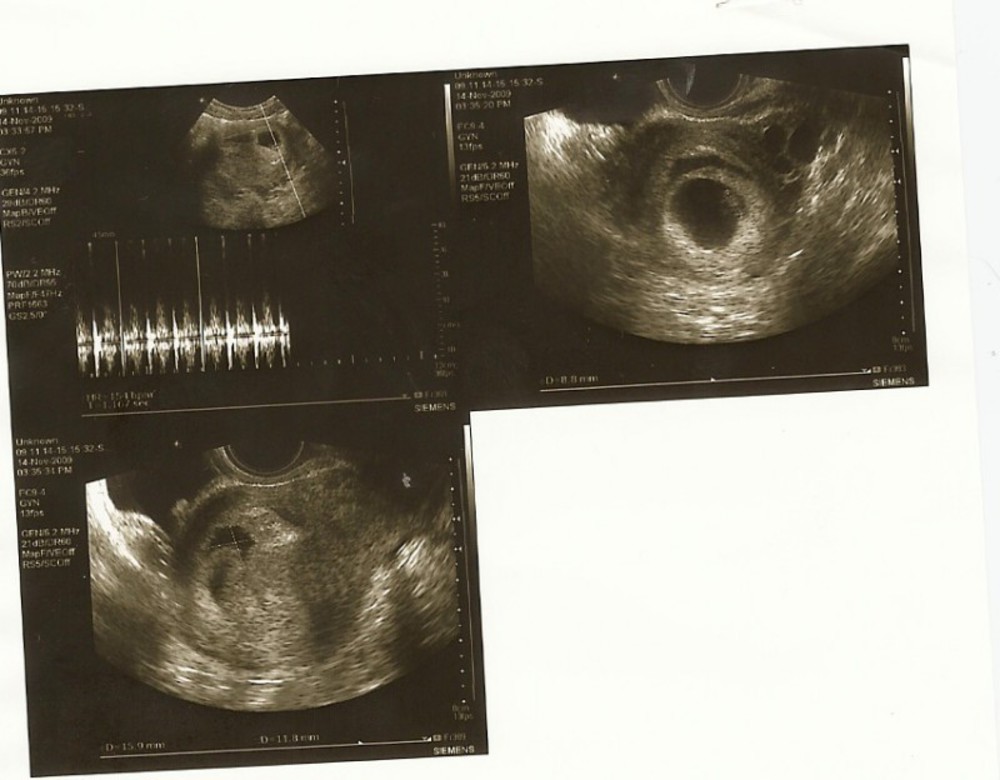
«Женщины определенно чувствуют себя воодушевленными этим опытом», — сказала она.«Они приходят, боясь не иметь ребенка, и уходят с яйцами в банке. Они чувствуют, что у них намного больше шансов родить ребенка позже ».
Это элитарная вещь? Сколько стоит процедура?
В большинстве центров процедура извлечения яйцеклеток стоит около 10 000 долларов, и это не включает лекарства, которые сами по себе могут варьироваться от 3 000 до 5 000 долларов.
«Некоторые люди будут покрывать свои лекарства страховыми компаниями, а некоторые нет, потому что это считается выборной процедурой», — сказал Кнопман.
Холодильное хранение стоит от 500 до 1000 долларов в год. И когда вы будете готовы использовать яйца, их необходимо разморозить, а затем удобрить, чтобы подготовиться к процессу ЭКО. Каждый раунд ЭКО стоит от 3500 до 5000 долларов.
«Итак, пока без страховки это игра для богатых», — сказал Нойес.
Без гарантии того, как долго яйца будут жизнеспособны, замораживание яиц не всегда является разумным с финансовой или медицинской точки зрения выбором, особенно когда женщины не знают, когда — или захотят ли — использовать их. По словам Пфайфера, лучше замораживать яйца, когда женщины молодые и здоровые, но женщина в возрасте от 20 лет должна тщательно учитывать затраты и риски.
По словам Пфайфера, лучше замораживать яйца, когда женщины молодые и здоровые, но женщина в возрасте от 20 лет должна тщательно учитывать затраты и риски.
Производство яиц начинает снижаться после 35 лет, сказал Пфайфер, поэтому женщине в возрасте от 30 до 40 может потребоваться несколько циклов гормонального лечения и сбора яиц. И не все яйца будут хорошими. По словам Пфайфер, среди женщин старше 40 лет около 15 процентов произведенных яиц будут нормальными.
Многие врачи рекомендуют заморозить около 20 яиц.
«Эти циклы недешевы», — сказал Пфайфер. «Вы должны представить себе человека, который проходит через это четыре раза, чтобы сохранить до 20 яиц».
И Ричардс указал, что на некоторых рынках затраты снижаются, что делает процедуру более доступной. Некоторые клиники теперь предлагают комплексные предложения, по которым они снижают цену, если вы проведете три или более раундов забора яйцеклеток.
«Есть некоторые рынки, предлагающие его всего за 4000 долларов. Когда я заморозил яйца, это стоило 13 000 долларов, так что это большая разница, — сказал Ричардс.«И на данный момент есть некоторые теоретические разговоры о том, что родители дарят заморозку яиц выпускникам юридических факультетов. На самом деле, когда родители узнают больше о замораживании яиц, такой разговор станет обычным явлением ».
Когда я заморозил яйца, это стоило 13 000 долларов, так что это большая разница, — сказал Ричардс.«И на данный момент есть некоторые теоретические разговоры о том, что родители дарят заморозку яиц выпускникам юридических факультетов. На самом деле, когда родители узнают больше о замораживании яиц, такой разговор станет обычным явлением ».
Дженни Мардер внесла свой вклад в этот отчет.
Взгляд на технологию заморозки яиц за кадром
Если вы находитесь в пиковом репродуктивном возрасте, но не находитесь в свободном (или буквальном) пространстве, чтобы создать семью, вы в хорошей компании: многие женщины в им от 20 до 30 лет откладывают беременность, чтобы сосредоточиться на работе, развлечениях или просто пережить неопределенность, сопровождавшую COVID-19.
В связи с потерей работы, связанной с пандемией, и меньшими возможностями для одиноких работать в пары, замораживание яиц может показаться жизнеспособным вариантом для сохранения вашей фертильности. Но как часто эти замороженные яйца приносят радость? Это сложно.
Но как часто эти замороженные яйца приносят радость? Это сложно.
Мы попросили Хайме Хогерти, доктора философии, эмбриолога и директора лаборатории Центра репродуктивного здоровья и фертильности MU Health Care, негласно взглянуть на замораживание яиц. Обладая опытом в биомедицинских науках, она отвечает за замораживание, размораживание и оплодотворение яиц, а также за сохранение эмбрионов.
Что такое замораживание яиц?
Формально известное как «криоконсервация яйцеклеток» или ОК, замораживание яйцеклеток требует, чтобы вы вводили лекарство, стимулирующее яичники, чтобы произвести как можно больше зрелых яйцеклеток (ооцитов) для извлечения и хранения. Врачи извлекают яйцеклетки с помощью процедуры под контролем ультразвука, затем замораживают и хранят их (так называемый криобанк), пока вы не будете готовы к зачатию. Когда наступает этот день, специалисты размораживают ваши яйцеклетки, оплодотворяют их спермой вашего партнера (или донора) и переносят один или несколько эмбрионов в матку во время цикла экстракорпорального оплодотворения (ЭКО).
Кто является идеальным кандидатом для замораживания яиц?
Замораживание яйцеклеток когда-то предназначалось для женщин, проходящих курс лечения рака, или женщин, у которых фертильность была нарушена из-за эндометриоза, синдрома поликистозных яичников (СПКЯ) или ранней менопаузы. Но это также вариант для женщин, которые не готовы сейчас забеременеть, но хотят повысить свои шансы на рождение биологически родственного ребенка в будущем. Идея состоит в том, чтобы задействовать свою фертильность до того, как она начнет убывать.
Когда следует замораживать яйца?
Реальность такова, что у более молодых женщин яйцеклетки обычно лучше.Итак, лучше всего замораживать яйца в возрасте от 20 до 30 лет, когда ваша фертильность и качество яиц находятся на пике. Врачи обычно советуют женщинам замораживать яйца до 35 лет.
На что похож процесс замораживания яиц?
Чтобы заморозить яйцеклетки, вам придется пройти тот же процесс инъекции гормона, что и при экстракорпоральном оплодотворении. Выглядит это примерно так:
Выглядит это примерно так:
- В начале менструального цикла инъекционные гормоны будут стимулировать ваши яичники производить как можно больше яиц (в отличие от одной зрелой яйцеклетки, которую вы обычно производите каждый месяц).
- Врачи контролируют развитие яйцеклеток с помощью УЗИ и анализов крови.
- После созревания яйцевых фолликулов врачи извлекают их с помощью трансвагинальной процедуры.
- Сразу после извлечения яйцеклетки эмбриологи подвергают быстрой заморозке или витрификации и хранят их до тех пор, пока вы не будете готовы забеременеть.
Как долго яйца могут оставаться замороженными?
У нас пока нет точных данных о том, как долго можно безопасно хранить замороженные яйца. Преимущества и риски длительного хранения ооцитов проявятся со временем и при использовании ОК.Пока что кажется, что вы, вероятно, можете хранить ооциты в течение многих лет, как эмбрионы. Единственная проблема: вы должны платить ежегодную плату за хранение, чтобы яйца оставались замороженными.
Сколько мне будет стоить замораживание яиц?
Заморозить яйца недешево. Хотя цены варьируются от клиники к клинике, вы можете рассчитывать потратить где-то от 8000 до 15000 долларов только на извлечение яйцеклеток и первоначальный ОК. А некоторым женщинам приходится повторять цикл, чтобы произвести достаточно яиц для банковских целей (хотя вы можете заморозить столько яиц, сколько захотите).Кроме того, стоимость хранения замороженных яиц может достигать 1000 долларов в год.
Покроет ли страховка расходы на замораживание яиц?
Большинство страховых полисов не покрывают замораживание яиц. Женщинам с высоким риском ранней менопаузы или тем, кто проходит курс лечения от рака, может быть больше повезло с возмещением части своих расходов.
Каковы побочные эффекты инъекций гормонов?
Побочные эффекты обычно легкие и включают головные боли, тошноту, болезненность груди и раздражительность.Примерно у 5% женщин развивается синдром гиперстимуляции яичников (СГЯ), когда инъекции гормонов, предназначенные для стимуляции яичников, работают слишком хорошо. Вы можете заметить такие симптомы, как тошнота, боль в животе, вздутие живота и диарея. Врачи проверяют наличие признаков СГЯ в течение периода наблюдения и могут при необходимости корректировать дозы лекарств.
Каковы побочные эффекты процесса извлечения яйцеклеток?
Процесс извлечения минимально инвазивный и занимает всего около 20 минут.После этого вы можете почувствовать спазмы, но обычно они проходят в течение дня или двух. В очень редких случаях у женщин может наблюдаться кровотечение, инфекция или повреждение кишечника и мочевого пузыря. Процесс стимуляции яичников и извлечения яйцеклеток также может быть эмоционально утомительным, отчасти из-за изменения уровня гормонов. И хотя знание того, что у вас хранятся яйца, может вселять надежду и уверенность, нет никакой гарантии, что вы сможете зачать ребенка с замороженными яйцами.
Как часто замороженные яйца становятся здоровым ребенком?
Трудно сказать.Удивительно, но многие женщины, которые замораживают яйца, не возвращаются к их использованию, потому что они пытаются забеременеть без необходимости использовать замороженные яйца или полностью отказаться от зачатия. Поскольку на сегодняшний день замороженные яйца использовались лишь немногими женщинами, данных об успешности этого лечения нет. Однако исследования действительно предполагают, что эмбрионы, созданные с использованием ранее замороженных яиц, с такой же вероятностью имплантируются и станут здоровыми младенцами после переноса эмбрионов, как и эмбрионы, созданные из свежих яиц. Вероятность забеременеть после переноса эмбрионов составляет примерно от 30% до 60%, в зависимости от вашего возраста, когда были извлечены яйцеклетки, и качества спермы, используемой для создания эмбрионов.
Итог
Обеспокоены тем, что у вас не будет расцвета репродуктивной способности, когда вы будете готовы к беременности? Подумайте о встрече с репродуктивным эндокринологом, чтобы пройти полное обследование. Не у каждой женщины, желающей стать мамой, есть беспрепятственный путь к беременности. Но если у вас есть четкое представление о качестве, количестве и функции яичников, вы будете лучше подготовлены для принятия обоснованных решений.
Преимущества отсроченного переноса замороженных эмбрионов
Краткий обзор отложенного переноса замороженных эмбрионов
- Отсроченный перенос эмбрионов — это вариант во время экстракорпорального оплодотворения (ЭКО), при котором оплодотворенные эмбрионы замораживаются для последующего переноса в матку женщины.
- Улучшения в замораживании эмбрионов, включая процесс витрификации, сделали более распространенным отложенный перенос замороженных эмбрионов.
- Преимущества отсроченного переноса эмбрионов включают снижение риска беременности при циклах ЭКО с переносом свежих эмбрионов, возвращение окружающей среде матки к нормальному состоянию после извлечения яйцеклеток и возможность проведения генетического скрининга.
- Отсроченный перенос эмбрионов часто включает замораживание всех эмбрионов, созданных в цикле ЭКО, для потенциального использования в будущем, что называется циклом заморозить все ЭКО.
Что такое отложенный перенос замороженных эмбрионов?
Эмбрион — это женская яйцеклетка, оплодотворенная спермой, а эмбрионы, полученные при ЭКО, могут быть:
- перенесено обратно в матку женщины во время того же цикла овуляции, в котором ее яйцеклетка (яйца) были извлечены и оплодотворены (примерно через пять дней после оплодотворения) — так называемый перенос эмбриона в свежем цикле
- , или их можно заморозить с отсрочкой их переноса и имплантации на более позднее время — это называется отложенным или замороженным переносом эмбрионов.
При переносе эмбрионов в свежем цикле матка женщины все еще находится под воздействием лекарств от бесплодия, что приводит к более чувствительным яичникам и более высокому уровню эстрогена, что пагубно сказывается на успешной имплантации эмбриона.
Ранее отсрочка переноса эмбрионов до того момента, когда у женщины начался естественный цикл овуляции, не была жизнеспособным вариантом, поскольку процесс замораживания эмбрионов приводил к менее жизнеспособным эмбрионам и высоким показателям их гибели. Но с улучшением процессов витрификации (технология мгновенного замораживания) и криоконсервации (замораживания и хранения) выживаемость и успешность замороженных эмбрионов теперь почти сравнялись со свежими эмбрионами.
Подробнее о замораживании эмбрионов
Преимущества отсроченного переноса замороженных эмбрионов (
заморозить весь цикл ЭКО )Отсроченный перенос замороженных эмбрионов, также называемый методом заморозить все , когда пациент замораживает все эмбрионы во время первого цикла ЭКО, имеет несколько преимуществ, в том числе:
- Позволяет окружающей среде матки вернуться к нормальному состоянию после лечения ЭКО, обеспечивая естественные условия имплантации эмбриона.
- Снижает риски беременности при циклах ЭКО с переносом свежих эмбрионов, такие как преждевременные роды, преэклампсия и низкий вес при рождении.
- Позволяет проводить генетический скрининг, значительно увеличивая шансы на успешную беременность и здоровые роды.
- Сохраняет все жизнеспособные эмбрионы посредством замораживания эмбрионов, что упрощает выбор переноса одного эмбриона и, таким образом, значительно снижает вероятность многоплодной беременности (беременность двойней или более) и связанных с этим рисков для здоровья.
- Снижает или устраняет риск синдрома гиперстимуляции яичников (СГЯ) во время цикла переноса, который является риском во время переноса эмбрионов свежего цикла.
- Менее затратна на многократные пересадки, чем на повторные циклы свежих ЭКО.
Подробнее об успешной имплантации эмбриона
Для успешной имплантации эмбриона требуется эмбрион без генетических дефектов, правильное время, чтобы эмбрион находился в матке в течение 8-10-дневного окна имплантации после овуляции, и матка оптимально готова к приему эмбриона.
Наличие замороженного эмбриона избавляет от необходимости переносить эмбрион во время того же цикла ЭКО со стимулированной овуляцией, когда женщина извлекает яйцеклетки.Это дополнительное время или отсроченная имплантация увеличивает шансы на успешную беременность и роды по следующим причинам:
- У матки женщины есть время, чтобы оправиться от воздействия лекарств ЭКО, которые стимулируют производство яйцеклеток, но изменяют естественную среду матки. Эти лекарства влияют на эндометрий, слизистую оболочку матки, в которую должен имплантироваться эмбрион.
- Женщина может вернуться для отсроченной трансплантации эмбриона во время следующего или будущего цикла овуляции.Ее матка будет свободна от воздействия лекарств ЭКО и, естественно, будет готова к приему и воспитанию эмбриона.
Время генетического тестирования, чтобы добиться успеха
Генетический скрининг, который может проводиться как на свежих, так и на замороженных / размороженных эмбрионах, может идентифицировать генетически жизнеспособные эмбрионы для имплантации. Любой недостаток в генетической структуре эмбриона является основной причиной неудач имплантации. Это также исключает возможность рождения ребенка с врожденным дефектом или генетической мутацией, предрасполагающей к проблемам со здоровьем.
Преимплантационная генетическая диагностика (PGT-M) проверяет один конкретный генетический дефект и часто выполняется, когда известно, что один (или оба) из родителей имеют или подозреваются в наличии определенного генетического дефекта, который может присутствовать в их организме. история семьи. Преимплантационный генетический скрининг (PGT-A) проверяет множество возможных генетических дефектов, таких как синдром Дауна, муковисцидоз и генетические мутации BRCA, которые предрасполагают мать и ее детей к раку яичников и груди.
Риски отсроченного переноса замороженных эмбрионов
Как и в случае ЭКО свежего цикла, ЭКО с отсроченным переносом замороженных эмбрионов включает риски:
- Побочные эффекты лекарств от бесплодия
- Синдром гиперстимуляции яичников и другие риски извлечения яйцеклеток
- Кровянистые выделения, судороги или дискомфорт при переносе эмбриона
- Многоплодная беременность, если имплантировано более одного эмбриона
- Узнайте больше о рисках ЭКО.

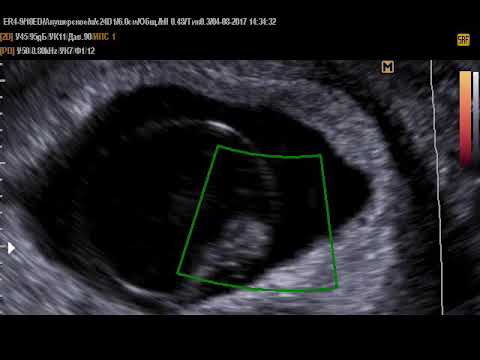
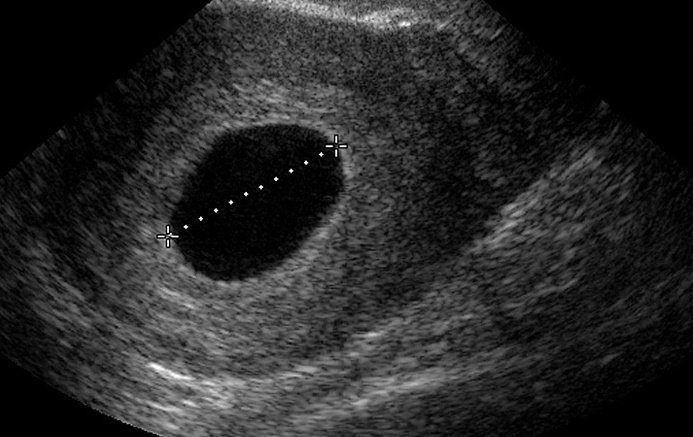 Постепенно в организме женщины накапливаются антитела к эмбриону, которые уменьшают вероятность успешного течения беременности.
Постепенно в организме женщины накапливаются антитела к эмбриону, которые уменьшают вероятность успешного течения беременности.
 Через 4-6 дней после гибели плода признаки токсикоза исчезают вовсе. Не всегда данный симптом указывает на патологические процессы в организме. Интенсивность токсикоза может уменьшаться в результате физиологического привыкания женщины к плоду.
Через 4-6 дней после гибели плода признаки токсикоза исчезают вовсе. Не всегда данный симптом указывает на патологические процессы в организме. Интенсивность токсикоза может уменьшаться в результате физиологического привыкания женщины к плоду.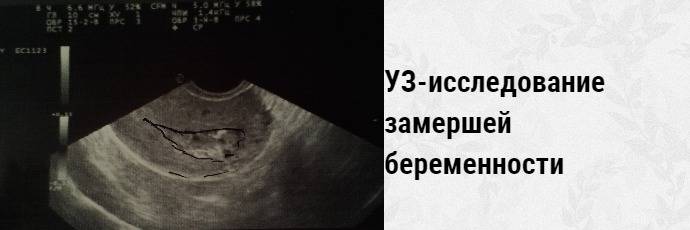
 В плодный пузырь вводят 20-процентный раствор хлористого натрия при помощи тонкой иглы.
В плодный пузырь вводят 20-процентный раствор хлористого натрия при помощи тонкой иглы.

 К неразвивающейся беременности приводит, как правило, целый причинный комплекс.
К неразвивающейся беременности приводит, как правило, целый причинный комплекс.
 Рекомендуется провести повторное УЗИ через неделю.
Рекомендуется провести повторное УЗИ через неделю.

 Грудь перестает болеть на 3-6 сутки после гибели плода.
Грудь перестает болеть на 3-6 сутки после гибели плода.
 Причиной замершей беременности могут быть заболевания, вызываемые вирусами, бактериями или паразитами (цитомегаловирус, токсоплазмоз, краснуха и герпес) а также инфекциями, которые передаются половым путем (хламидиоз, трихомониаз, микоплазмоз и уреаплазмоз, гонорея и т.д.). Многие из этих заболеваний могут протекать бессимптомно, поэтому женщина может даже не догадываться о причине замершей беременности.
Причиной замершей беременности могут быть заболевания, вызываемые вирусами, бактериями или паразитами (цитомегаловирус, токсоплазмоз, краснуха и герпес) а также инфекциями, которые передаются половым путем (хламидиоз, трихомониаз, микоплазмоз и уреаплазмоз, гонорея и т.д.). Многие из этих заболеваний могут протекать бессимптомно, поэтому женщина может даже не догадываться о причине замершей беременности.

 д.) и гормоны щитовидной железы (ТТГ, Т3 и Т4). Эти анализы сдаются женщиной.
д.) и гормоны щитовидной железы (ТТГ, Т3 и Т4). Эти анализы сдаются женщиной.

 При наличии у женщины антифосфолипидного синдрома наблюдается привычное невынашивание беременности, плод часто замирает на раннем сроке беременности из-за образования тромбов в сосудах, обеспечивающих его питание. При гиперпролактинемии и гиперандрогении (например, при синдроме поликистозных яичников) так же часто возможен неблагоприятный исход беременности в виде ее замирания. Эндокринные причины часто приводят к привычномуневынашиванию беременности, поэтому в рамках планирования беременности необходимо тщательное обследование и выявление гормональных отклонений в организме будущей матери.
При наличии у женщины антифосфолипидного синдрома наблюдается привычное невынашивание беременности, плод часто замирает на раннем сроке беременности из-за образования тромбов в сосудах, обеспечивающих его питание. При гиперпролактинемии и гиперандрогении (например, при синдроме поликистозных яичников) так же часто возможен неблагоприятный исход беременности в виде ее замирания. Эндокринные причины часто приводят к привычномуневынашиванию беременности, поэтому в рамках планирования беременности необходимо тщательное обследование и выявление гормональных отклонений в организме будущей матери. В этом случае или беременность прекращает свое развитие, или происходит самопроизвольное прерывание беременности.
В этом случае или беременность прекращает свое развитие, или происходит самопроизвольное прерывание беременности. Если формируются грубые пороки развития, плохо совместимые с жизнью, то в рамках естественного отбора беременность прекращает развитие на сроке в среднем 5-6 акушерских недель или происходит самопроизвольное ее прерывание.
Если формируются грубые пороки развития, плохо совместимые с жизнью, то в рамках естественного отбора беременность прекращает развитие на сроке в среднем 5-6 акушерских недель или происходит самопроизвольное ее прерывание. Передается по аутосомно-доминантному типу, то есть проявляется только при наличии хотя бы одного дефектного гена.
Передается по аутосомно-доминантному типу, то есть проявляется только при наличии хотя бы одного дефектного гена.
 –Т. 9. – № 2. –С.1–52.
–Т. 9. – № 2. –С.1–52.