Гипоксия плода: причины, симптомы, диагностика
Гипоксия плода — патологическое состояние плода, возникающее вследствие нарушения транспортировки кислорода от организма матери к ребенку или же нарушение функции поглощения кислорода тканями плода. Данный синдром развивается на любом сроке беременности и несет неблагоприятные последствия для здоровья и жизни будущего малыша.
Гипоксия плода на ранних сроках беременности замедляет развитие эмбриона и часто вызывает различные отклонения в развитии и жизнедеятельности. Гипоксия, развивающаяся на поздних сроках чревато поражением нервной системы, задержкой роста плода, а также снижением адаптационной функции ребенка.
Патология может наблюдаться как при вынашивании ребенка, так и во время родов. Гипоксию подразделяют на два типа:
Причинами хронической кислородной недостаточности плода могут быть самые разные заболевания и состояния беременной:
Признаки и симптомы
На ранней стадии беременности патологию выявить достаточно сложно, чаще она проявляется во второй половине срока вынашивания малыша.
Признаки развивающейся гипоксии плода:
- тахикардия, аритмия, брадикардия у плода;
- чрезмерно активное шевеление плода — интенсивные внутриутробные движения могут доставлять болезненные ощущения матери и повышать тонус матки;
- слишком низкая активность плода;
- зеленоватая или бурая окраска отходящих вод.
При гипоксии плода также могут отмечаться симптомы патологии у беременной:
- сильный токсикоз;
- депрессивные состояния;
- частое утомление, беспричинная усталость;
- бессонница;
- перепады артериального давления;
- нарушение слуха и зрения.

Диагностика гипоксии плода
При снижении интенсивности шевелений плода или наоборот, при их активизации, беременная должна немедленно обратиться к своему гинекологу. С помощью стетоскопа врач прослушивает ритм, частоту, звучность сердцебиений, определит или исключит наличие шумов.
Проводится УЗИ и допплерометрия. С помощью кардиотокографии проводится диагностика состояния сердца ребенка, наличия движений плода, активности сокращений матки. Амниоцентез и амниоскопия проводится через шейку матки и оценивает количество, цвет, биохимический состав околоплодной жидкости. Также проводится исследование крови плода из предлежащей части. Дополнительно назначают бимануальное акушерское исследование при жалобах на различного рода выделения.
Лечение гипоксии плода
При острой гипоксии назначается экстренное родоразрешение. При хронической гипоксии проводятся различные виды терапии: метаболическая, оксигенная, антиагрегантная, терапия по снижению тонуса матки. Прописываются кислородные коктейли, натуральные седативные препараты, умеренная физическая нагрузка, правильное дозированное питание. Проводится лечение острых заболеваний беременной и лечение осложнений беременности.
Прописываются кислородные коктейли, натуральные седативные препараты, умеренная физическая нагрузка, правильное дозированное питание. Проводится лечение острых заболеваний беременной и лечение осложнений беременности.
Последствия гипоксии плода
Гипоксия плода опасна на любом этапе беременности и родов и имеет серьезные неблагоприятные последствия. Происходит задержка развития и роста плода. У новорожденного ребенка могут появиться дисфункции или неправильная работа многих органов. Слабеет иммунитет, малыш имеет низкие адаптационные способности. Часто наблюдаются нарушение сердечно-сосудистой, дыхательной, нервной систем, психо-речевые отклонения. Высокий риск различных пороков и развития ДЦП. Гипоксия может привести к асфиксии — тяжелому неотложному состоянию.
Для профилактики гипоксии плода женщина должна вести правильный режим жизни в течение всего срока беременности. Требуется лечение имеющихся заболеваний, рациональное питание, отказ от вредных привычек, умеренная физическая нагрузка, спокойствие, своевременное обследование и контроль здоровья матери и плода.
Восстановление детей после гипоксии в центре ДокторНейро
Гипоксия у новорожденных – это очень часто встречающийся термин в педиатрической практике. Простыми словами, он обозначает нехватку малышу кислорода во время беременности или в родах.
Причины гипоксии у новорожденных
Причины для этого могут быть самые разнообразные: различные заболевания мамы, резус-конфликт, преждевременное старение плаценты, обвитие пуповины, курение, неблагоприятная экология. При таком разнообразии причин, не удивительно, что гипоксия новорожденного встречается у огромного количества малышей, особенно в крупных городах. Лечение гипоксии начинается непосредственно в роддоме и зависит от ее степени выраженности (о выраженном состоянии можно говорить при выставлении оценки по шкале Апгар 6 и менее баллов), длительности нехватки кислорода, а также того, какие системы пострадали в наибольшей степени.
Наблюдение
Стоит помнить о том, что компенсаторные возможности новорожденных очень велики, а уровень развития современной медицины высок, поэтому чаще всего с серьезными последствиями гипоксии можно справиться.
Лечение
Специалисты нашего центра: неврологи, логопеды, дефектологи, психологи, нейропсихологи, нейрореабилитологи – помогут вам оценить развитие вашего ребенка, предоставят информацию о его трудностях и компенсаторных возможностях, составят индивидуальную программу комплексного сопровождения, проведут курс занятий при необходимости.
причины, симптомы, лечение и профилактика
Когда плод находится в животе матери, он не может дышать самостоятельно.
Классификация гипоксии плода
Гипоксию плода разделяют по двум степеням тяжести: гипоксия плода умеренной тяжести и гипоксия плода тяжелой формы.
В зависимости от причин возникновения и скорости развития болезни различают острую и хроническую гипоксию плода.
Острая гипоксия
Острая гипоксия обычно развивается во время родов. При острой гипоксии развиваются нарушения жизненно важных органов. Диагноз острой гипоксии могут поставить только медицинские специалисты на основании нарушений сердцебиения и зафиксированной чрезмерной или ослабленной двигательной активности малыша. Диагноз подтверждают исследованиями специальной медицинской аппаратурой.
При острой гипоксии развиваются нарушения жизненно важных органов. Диагноз острой гипоксии могут поставить только медицинские специалисты на основании нарушений сердцебиения и зафиксированной чрезмерной или ослабленной двигательной активности малыша. Диагноз подтверждают исследованиями специальной медицинской аппаратурой.
Хроническая
Хроническая гипоксия развивается при перенашивании и инфицировании плода, при токсикозах женщины и экстрагенитальных болезнях, а также при конфликте резус-фактора крови мамы и ребенка. Хроническая гипоксия развивается медленно и пошагово, ребенок привыкает и приспосабливается к недостатку кислорода. Диагностировать хроническую гипоксию врачи могут, проводя исследования особыми методами и функциональными пробами.
В 1952 году на Конгрессе анестезиологов был принят документ, по которому оценивают степень тяжести гипоксии плода. В нем описана шкала Вирджинии Апгар (Virginia Apgar), в которой указывается 5 факторов, по которым необходимо оценивать состояние плода. Каждый фактор оценивают от одного до трех баллов. Оценивают ребенка по шкале Вирджинии Апгар два раза: как только он родился и через пять минут после.
Каждый фактор оценивают от одного до трех баллов. Оценивают ребенка по шкале Вирджинии Апгар два раза: как только он родился и через пять минут после.
Как происходит оценка
Первый фактор — активность дыхания. Необходимо понять характер дыхания (медленное, активное, нормальное или крик).
Второй фактор — наличие рефлексов. Необходимо проверить ответную реакцию на катетер в носовой полости (плачь, кашель, чихание, недовольство, нет реакции).
Третий фактор — состояние тонуса мышц. Необходимо согнуть руки и ноги малыша, выяснить характер движения конечностей (активные, нормальные, слабые).
Четвертый фактор — состояние кожи. Необходимо проверить цвет кожи тела и конечностей ребенка (розовое, белое, синюшное).
Пятый фактор — активность сердцебиения. Необходимо измерить сердцебиение (больше ста ударов в минуту, меньше ста ударов в минуту, сердцебиение отсутствует).
Здоровый, активный ребенок обычно получает 8-10 баллов. Но основная масса детей оценена в 7-8 баллов из-за синюшности конечностей и неактивного мышечного тонуса. Во время второго исследования, через пять минут, при хорошей адаптации ребенка, баллы повышаются до 8-10. Умеренная гипоксия диагностируется при 4-7 баллах. А если у ребенка по шкале Вирджинии Апгар только 0-3 балла, то это тяжелая гипоксия или асфиксия.
Осложнения гипоксии плода
Если женщина сбалансированно питалась, вела здоровый образ жизни, наблюдалась у врача и следовала всем рекомендациям, то осложнений заболевания гипоксии быть не должно. Но в тех случаях, когда гипоксия плода выражается в тяжелой степени, это представляет опасность для дальнейшего умственного и физического развития ребенка. Последствия гипоксии плода могут вызвать множественные заболевания ребенка. При тяжелых формах гипоксии развивается ацидоз и изменяются окислительно-восстановительные реакции. В результате таких осложнений ткани не принимают кислород, а впитывают только углекислый газ. При серьезных осложнениях гипоксии внутриутробный плод может начать дышать, в результате чего околоплодные воды и кровь попадают в легкие малыша.
В результате таких осложнений ткани не принимают кислород, а впитывают только углекислый газ. При серьезных осложнениях гипоксии внутриутробный плод может начать дышать, в результате чего околоплодные воды и кровь попадают в легкие малыша.
Профилактика гипоксии плода
Чтобы предотвратить развитие гипоксии плода, будущая мама задолго до беременности должна отказаться от всех вредных привычек. Беременным нужно много времени проводить на свежем воздухе, сбалансированно питаться и делать специальную гимнастику. Беременной женщине нельзя нервничать, переживать, напрягаться и переутомляться. Особое внимание стоит уделить профилактике железодефицитной анемии, потому что именно она является основной причиной нарушений кислородной недостаточности.
Плановое обследование у квалифицированного врача и проведение всех необходимых диагностических исследований позволяют предупредить заболевание и не допустить развития тяжелой формы гипоксии. Нужно всегда помнить, что любые эмоции и ощущения беременной непременно передаются малышу. Здоровый образ жизни женщины полезен не только ей самой, а и ее будущему потомству.
Здоровый образ жизни женщины полезен не только ей самой, а и ее будущему потомству.
Симптомы гипоксии плода
На первых неделях беременности диагностировать гипоксию плода очень сложно. Можно лишь спрогнозировать ее развитие, если у беременной есть болезни или развита анемия.
На двадцатой неделе, когда плод начинает активную деятельность в утробе, беременная может заметить уменьшенную активность, что является признаком гипоксии плода. Если внутриутробный плод стал меньше двигаться, то стоит обратиться к врачу для полного диагностического исследования.
Развитие гипоксии плода характеризуется активным, учащенным сердцебиением. На завершающем этапе беременности, наоборот — при гипоксии сердцебиение происходит замедленно. Тоны сердца при гипоксии приглушены. В околоплодных водах может появиться первородный кал плода или меконий. Легкая форма гипоксии провоцирует активное внутриутробное движение плода.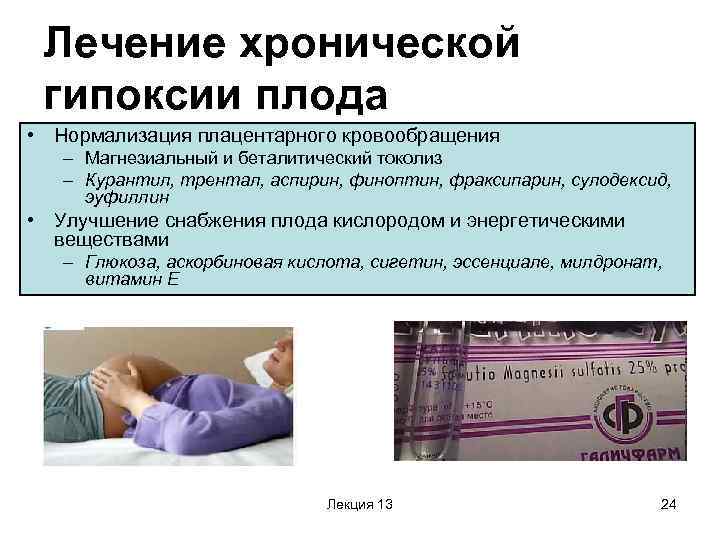 При тяжелой форме движения плода становятся нечастыми и трудноразличимыми.
При тяжелой форме движения плода становятся нечастыми и трудноразличимыми.
По цвету отошедших вод беременной также можно выявить гипоксию плода. Если околоплодные воды прозрачны, то малыш здоров с нормальным кровообращением. Если же воды мутные, темные, с зеленым отливом или в них присутствует первородный кал, то это говорит о признаках гипоксии плода.
Обнаружили симптомы данного заболевания?Звоните
Наши специалисты проконсультируют Вас!
Диагностика гипоксии плода
Чтобы выявить нарушения кислородной недостаточности, необходимо провести исследования несколькими методами, потому что только комплексное исследование может точно диагностировать гипоксию плода.
- При медикаментозном аппаратном обследовании можно выявить различные признаки гипоксии.
- При ультразвуковой диагностике (УЗИ) можно исследовать размеры и вес внутриутробного плода: если они не соответствуют норме, то это главные признаки задержки развития малыша.

- Во время допплеровского исследования проверяют характер и степень всевозможных нарушений в кровообращении беременной и ее ребенка. Можно измерить частоту сердцебиения плода и выявить достаточно ли получает плод через плаценту питательных веществ. Во время допплерометрии можно выявить степень тяжести гипоксии плода и предположить дальнейшее развитие болезни.
- В результате кардиотокографии (КТГ) можно диагностировать гипоксию плода. Часто результат зависит от настроения и общего состояния беременной, что может провоцировать неправильные результаты относительно развития гипоксии плода. Аппарат выдает сердечные сокращения, записанные на бумажной ленте, только медицинский специалист может расшифровать данные или назначить повторное обследование.
- Чтобы диагностировать развитие хронической гипоксии проводят нестрессовый тест (НТС) при котором исследуют ускоренное развитие плода.
В сложных ситуациях врачи назначают другие методы диагностики, при которых во время родов берут кровь из кожи головы ребенка или назначают амниоскопию.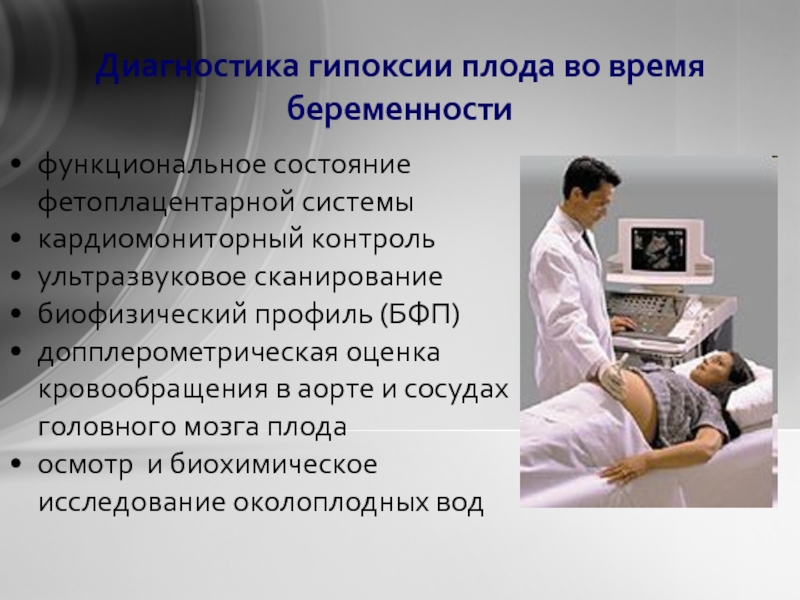
Электрокардиографию (ЭКГ) используют тогда, когда необходимо провести клиническое исследование крови матери. Биохимическими и гормональными методами можно определить наличие важных ферментов, жиров, продуктов окисления в крови беременной.
Лечение гипоксии плода
Только медицинские специалисты могут назначать методы лечения гипоксии. Не существует единой панацеи, так как все люди разные и им необходимы различные подходы в лечении. Лечение гипоксии плода зависит от причин нарушений и степени тяжести болезни.
При гипоксии плода необходимым условием для беременной является полный покой. Во время лечения женщине зачастую назначают постельный режим и специальные медицинские препараты, главной задачей которых является снизить вязкость крови, а также улучшить кровоснабжение плаценты и нормализовать обмен питательными веществами между беременной и плодом.
Иногда причина развития гипоксии плода неясна. Тогда избавиться от кислородных нарушений затруднительно и в таких случаях внимательно следят за активностью плода. В подобных ситуациях медики часто исследуют кровоток в пуповине и частоту сердцебиения плода.
Если гипоксия начинает нарастать и лечение не приносит положительных результатов, то назначают проведение операции кесарева сечения. Но это актуально только тогда, когда срок беременности превысил 28 недель.
Если беременной все же поставлен диагноз хронической внутриутробной гипоксии плода, то во время родов, чтобы предотвратить негативные последствия гипоксии, обязательно проводят кардиомоторное наблюдение за состоянием ребенка.
Гипоксия плода — причины, симптомы, диагностика и лечение
Гипоксия плода – внутриутробный синдром, характеризующийся комплексом изменений со стороны плода, обусловленных недостаточным поступлением кислорода к его тканям и органам. Гипоксия плода характеризуется нарушениями со стороны жизненно-важных органов, в первую очередь, ЦНС. Диагностика гипоксии плода включает проведение кардиотокографии, допплерометрии маточно-плацентарного кровообращения, акушерского УЗИ, амниоскопии. Лечение гипоксии плода направлено на нормализацию маточно-плацентарного кровотока, улучшение реологии крови; иногда данное состояние требует досрочного родоразрешения женщины.
Гипоксия плода характеризуется нарушениями со стороны жизненно-важных органов, в первую очередь, ЦНС. Диагностика гипоксии плода включает проведение кардиотокографии, допплерометрии маточно-плацентарного кровообращения, акушерского УЗИ, амниоскопии. Лечение гипоксии плода направлено на нормализацию маточно-плацентарного кровотока, улучшение реологии крови; иногда данное состояние требует досрочного родоразрешения женщины.
Общие сведения
Гипоксия плода регистрируется в 10,5% случаев от общего числа беременностей и родов. Гипоксия плода может развиваться в различные сроки внутриутробного развития, характеризоваться различной степенью кислородной недостаточности и последствиями для организма ребенка. Гипоксия плода, развившаяся в ранние сроки гестации, вызывает пороки и замедление развития эмбриона. На поздних сроках беременности гипоксия сопровождается задержкой роста плода, поражением ЦНС, снижением адаптационных возможностей новорожденного.
Гипоксия плода
Причины гипоксии плода
Гипоксия плода может являться следствием широкого круга неблагоприятных процессов, происходящих в организме ребенка, матери или в плаценте. Вероятность развития гипоксии у плода повышается при заболеваниях материнского организма – анемии, сердечно-сосудистой патологии (пороках сердца, гипертонии), заболеваниях почек, дыхательной системы (хроническом бронхите, бронхиальной астме и др.), сахарном диабете, токсикозах беременности, многоплодной беременности, ИППП. Негативно на снабжении плода кислородом отражается алкоголизм, никотиновая, наркотическая и другие виды зависимости матери.
Опасность гипоксии плода возрастает при нарушениях плодово-плацентарного кровообращения, обусловленных угрозой выкидыша, перенашиванием беременности, патологией пуповины, фетоплацентарной недостаточностью, аномалиями родовой деятельности и других осложнениях беременности и родового процесса. К факторам риска в развитии интранатальной гипоксии относят гемолитическую болезнь плода, врожденные аномалии развития, внутриутробное инфицирование (герпетическая инфекция, токсоплазмоз, хламидиоз, микоплазмоз и др.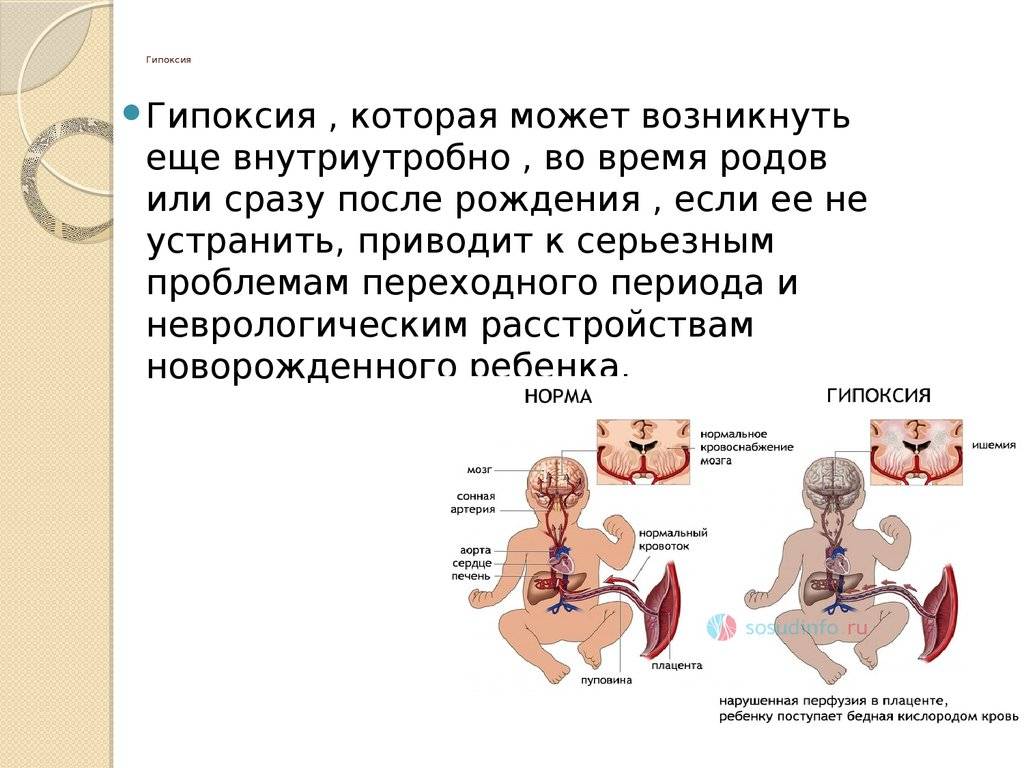 ), многократное и тугое обвитие пуповины вокруг шейки ребенка, длительная по времени компрессия головки в процессе родов.
), многократное и тугое обвитие пуповины вокруг шейки ребенка, длительная по времени компрессия головки в процессе родов.
В ответ на гипоксию у плода, прежде всего, страдает нервная система, поскольку нервная ткань наиболее чувствительная к дефициту кислорода. Начиная с 6-11 недели развития эмбриона, недостаток кислорода вызывает задержку созревания головного мозга, нарушения в строении и функционировании сосудов, замедление созревания гематоэнцефалического барьера. Также гипоксию испытывают ткани почек, сердца, кишечника плода.
Незначительная гипоксия плода может не вызывать клинически значимых повреждений ЦНС. При тяжелой гипоксии плода развиваются ишемия и некрозы в различных органах. После рождения у ребенка, развивавшегося в условиях гипоксии, может наблюдаться широкий диапазон нарушений – от неврологических расстройств до задержки психического развития и тяжелых соматических отклонений.
Классификация гипоксии плода
По времени течения и скорости возникновения выделяют острую и хронически развивающуюся гипоксию плода.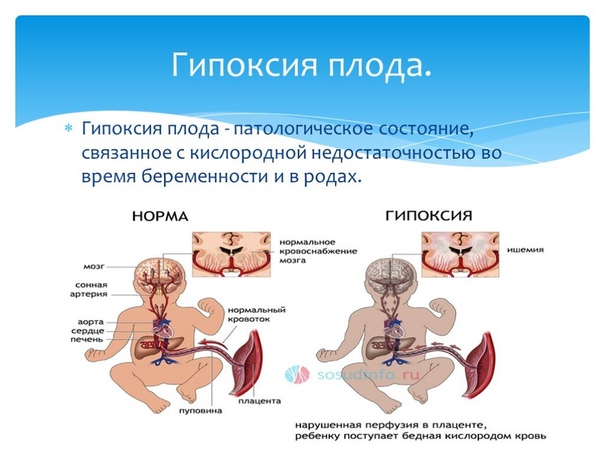
Возникновение острой гипоксии плода обычно связано с аномалиями и осложнениями родового акта – стремительными или затяжными родами, прижатием или выпадением пуповины, длительным сдавлением головки в родовых путях. Иногда острая гипоксия плода может развиться в ходе беременности: например, в случае разрыва матки или преждевременной отслойки плаценты. При острой гипоксии стремительно нарастают нарушения функций жизненно важных органов плода. Острая гипоксия характеризуется учащением сердцебиения плода (более 160 уд. в мин.) или его урежением (менее 120 уд. в мин.), аритмией, глухостью тонов; усилением или ослаблением двигательной активности и т. д. Нередко на фоне острой гипоксии развивается асфиксия плода.
К хронической гипоксии приводит длительный умеренный дефицит кислорода, в условиях которого развивается плод. При хроническом дефиците кислорода возникает внутриутробная гипотрофия; в случае истощения компенсаторных возможностей плода развиваются те же нарушения, что и при остром варианте течения. Гипоксия плода может развиваться в ходе беременности или родов; отдельно рассматривается гипоксия, возникшая у ребенка после рождения вследствие болезни гиалиновых мембран, внутриутробной пневмонии и т. д.
Гипоксия плода может развиваться в ходе беременности или родов; отдельно рассматривается гипоксия, возникшая у ребенка после рождения вследствие болезни гиалиновых мембран, внутриутробной пневмонии и т. д.
С учетом компенсаторно-адаптационных возможностей плода гипоксия может приобретать компенсированные, субкомпенсированные и декомпенсированные формы. Поскольку при неблагоприятных условиях плод испытывает не только гипоксию, но и целый комплекс сложных нарушений обмена, в мировой практике данное состояние определяется как «дистресс-синдром», который подразделяется на дородовый, развившийся в родах и респираторный.
Проявления гипоксии плода
Выраженность изменений, развивающихся у плода под воздействием гипоксии, определяется интенсивностью и длительностью испытываемой кислородной недостаточности. Начальные проявления гипоксии вызывают у плода учащение сердцебиения, затем — его замедление и приглушенность тонов сердца. В околоплодных водах может появиться меконий. При гипоксии легкой степени увеличивается двигательная активность плода, при тяжелой – движения урежаются и замедляются.
При гипоксии легкой степени увеличивается двигательная активность плода, при тяжелой – движения урежаются и замедляются.
При выраженной гипоксии у плода развиваются нарушения кровообращения: отмечается кратковременный тахикардия и подъем АД, сменяющиеся брадикардией и спадом АД. Реологические нарушения проявляются сгущением крови и выходом плазмы из сосудистого русла, что сопровождается внутриклеточным и тканевым отеком. В результате повышенной ломкости и проницаемости сосудистых стенок возникают кровоизлияния. Снижение тонуса сосудов и замедление кровообращение приводит к ишемизации органов. При гипоксии в организме плода развивается ацидоз, изменяется баланс электролитов, нарушается тканевое дыхание. Изменения в жизненно важных органах плода может вызывать его внутриутробную гибель, асфиксию, внутричерепные родовые травмы.
Диагностика гипоксии плода
Подозрение на то, что плод испытывает гипоксию, могут возникнуть при изменении его двигательной активности – беспокойном поведении, усилении и учащении шевелений. Длительная или прогрессирующая гипоксия приводит к ослаблению шевелений плода. Если женщина замечает такие изменения, ей следует немедленно обратиться к гинекологу, осуществляющему ведение беременности. При прослушивании сердцебиения плода акушерским стетоскопом врач оценивает частоту, звучность и ритм сердечных тонов, наличие шумов. Для выявления гипоксии плода современная гинекология использует проведение кардиотокографии, фонокардиографии плода, допплерометрии, УЗИ, амниоскопии и амниоцентеза, лабораторных исследований.
Длительная или прогрессирующая гипоксия приводит к ослаблению шевелений плода. Если женщина замечает такие изменения, ей следует немедленно обратиться к гинекологу, осуществляющему ведение беременности. При прослушивании сердцебиения плода акушерским стетоскопом врач оценивает частоту, звучность и ритм сердечных тонов, наличие шумов. Для выявления гипоксии плода современная гинекология использует проведение кардиотокографии, фонокардиографии плода, допплерометрии, УЗИ, амниоскопии и амниоцентеза, лабораторных исследований.
В ходе кардиотокографии удается отследить ЧСС плода и его двигательную активность. По изменению сердцебиения в зависимости от покоя и активности плода судят о его состоянии. Кардиотокография, наряду с фонокардиографией, широко применяется в родах. При допплерографии маточно-плацентарного кровотокаизучается скорость и характер кровотока в сосудах пуповины и плаценты, нарушение которого приводит к гипоксии плода. Кордоцентез под контролем УЗИ проводится для забора пуповинной крови и исследования кислотно-щелочного равновесия. Эхоскопическим признаком гипоксии плода может служить выявляемая задержка его роста. Кроме того, в процессе акушерского УЗИ оценивается состав, объем и цвет околоплодных вод. Выраженное многоводие или маловодие могут сигнализировать о неблагополучии.
Эхоскопическим признаком гипоксии плода может служить выявляемая задержка его роста. Кроме того, в процессе акушерского УЗИ оценивается состав, объем и цвет околоплодных вод. Выраженное многоводие или маловодие могут сигнализировать о неблагополучии.
Проведение амниоскопии и амниоцентеза через канал шейки матки позволяет визуально оценить прозрачность, цвет, количество околоплодной жидкости, наличие в ней включений (хлопьев, мекония), провести биохимические пробы (измерение рН, исследование содержания гормонов, ферментов, концентрации CO2). Амниоскопия противопоказана при предлежании плаценты, кольпите, цервиците, угрозе прерывания беременности. Непосредственная оценка амниотической жидкости осуществляется после ее излития в I периоде родов. В пользу гипоксии плода свидетельствует примесь в околоплодных водах мекония и их зеленоватый цвет.
Лечение гипоксии плода
В случае выявления гипоксии плода беременная госпитализируется в акушерско-гинекологический стационар. Наличие гипоксии плода требует коррекции имеющейся акушерской и экстрагенитальной патологии матери и нормализации фетоплацентарного кровообращения. Беременной показан строгий покой, оксигенотерапия. Проводится терапия, направленная на снижение тонуса матки (папаверин, дротаверин, эуфиллин, гексопреналин, тербуталин), уменьшение внутрисосудистой свертываемости (дипиридамол, декстран , гемодериват крови телят, пентоксифиллин).
Наличие гипоксии плода требует коррекции имеющейся акушерской и экстрагенитальной патологии матери и нормализации фетоплацентарного кровообращения. Беременной показан строгий покой, оксигенотерапия. Проводится терапия, направленная на снижение тонуса матки (папаверин, дротаверин, эуфиллин, гексопреналин, тербуталин), уменьшение внутрисосудистой свертываемости (дипиридамол, декстран , гемодериват крови телят, пентоксифиллин).
Хроническая гипоксия плода требует введения препаратов, улучшающих клеточную проницаемость для кислорода и метаболизм (эссенциальных фосфолипидов, витаминов Е, С, В6, глутаминовой кислоты, глюкозы), антигипоксантов, нейропротекторов. При улучшении состояния беременной и уменьшении явлений гипоксии плода беременной может быть рекомендована дыхательная гимнастика, аквагимнастика, УФО, индуктотермия. При неэффективности комплексных мер и сохранении признаков гипоксии плода на сроке свыше 28 недель показано родоразрешение в экстренном порядке (экстренное кесарево сечение).
Роды при хронической гипоксии плода ведутся с использованием кардиомниторинга, позволяющего своевременно применять дополнительные меры. При острой гипоксии, развившейся в родах, ребенку требуется реанимационная помощь. Своевременная коррекция гипоксии плода, рациональное ведение беременности и родов позволяют избежать развития грубых нарушений у ребенка. В дальнейшем все дети, развивавшиеся в условиях гипоксии, наблюдаются у невролога; нередко им требуется помощь психолога и логопеда.
Осложнения гипоксии плода
Профилактика гипоксии плода
Предупреждение развития гипоксии плода требует от женщины ответственной подготовки к беременности: лечения экстрагенитальной патологии и заболеваний органов репродуктивной системы, отказ от нездоровых привычек, рациональное питание. Ведение беременности должно осуществляться с учетом факторов риска и своевременным контролем за состоянием плода и женщины. Недопущение развития острой гипоксии плода заключается в правильном выборе способа родоразрешения, профилактике родовых травм.
Лечение кислородом для беременных и готовящихся к беременности пациенток
Лечение кислородом для беременных и готовящихся к беременности пациенток
Рождение полноценного здорового ребенка является основным желанием будущих родителей. Однако в условиях городской жизни возникают различные угрозы для вынашивания здоровой беременности. Плохая экология, чаще всего не совсем здоровое питание, поздний возраст родителей с уже сопутствующими хроническими заболеваниями. В результате у большинства мамочек наблюдается та или иная патология беременности, среди которых: снижение иммунитета матери, гипоксия плода, угроза невынашивания, задержка внутриутробного развития, гестоз, преждевременные роды, малый вес ребенка при родах. Метод ГБО прекрасно подходит в качестве реабилитации после замершей беременности на ранних сроках. Наиболее сложным контингентом пациентов являются беременные с хроническими заболеваниями, не связанными с женским здоровьем, например, с сахарным диабетом.
В данных случаях помимо медикаментозного лечения крайне показано лечение кислородом под повышенным давлением в барокамере (метод гипербарической оксигенации). В результате лечения снижается или полностью уходит кислородное голодание всех тканей и органов, происходит их активное заживление и восстановление.
Как проводится процедура и насколько она комфортна? Процесс лечения проходит в комфортной обстановке, совершенно безболезненный и не доставляет никаких неудобств пациенту. Женщину в хлопчатобумажной одежде помещают в камеру, куда подается кислород под определенным давлением. Давление рассчитывается индивидуально, исходя из патологии, возраста и индивидуальных особенностей.
Во время набора давления, а также при его снижении возможна небольшая заложенность в ушах. Длительность процедуры составляет около часа и чаще всего пациенты сладко спят.
Специально проведенные медицинские исследования показали, что лечение методом ГБО способствует улучшению состояния плода при внутриутробной гипоксии и маловесности плода, нормализации маточно-плацентарного кровотока, улучшению состояния плаценты на ранних сроках фетоплацентарной недостаточности, корректируется уровень гормонов, отвечающих за нормальное течение беременности, улучшается состояние беременных женщин с поздними гестозами, анемией, уменьшается количество осложнений во время родов со стороны матери и плода. Кроме того, после курса лечения улучшалось общее состояние: исчезали одышка и отеки, улучшался сон, нормализовались показатели крови. Отмечено увеличение размеров плода в среднем на 2-3 гестационные недели. ГБО снижает число перинатальных осложнений, преждевременных родов и перинатальной заболеваемости. У детей, рожденных от матерей, которые получали лечение ГБО, отмечалось более крепкое здоровье и реже наблюдались «проблемы» с неврологией.
Кроме того, после курса лечения улучшалось общее состояние: исчезали одышка и отеки, улучшался сон, нормализовались показатели крови. Отмечено увеличение размеров плода в среднем на 2-3 гестационные недели. ГБО снижает число перинатальных осложнений, преждевременных родов и перинатальной заболеваемости. У детей, рожденных от матерей, которые получали лечение ГБО, отмечалось более крепкое здоровье и реже наблюдались «проблемы» с неврологией.
Метод ГБО прекрасно стабилизирует состояние беременных с диагнозом сахарный диабет. Известно, что сахарный диабет оказывает крайне неблагоприятное действие на течение беременности, формирующийся плод и новорожденного. Беременность, в свою очередь, отягощает данное заболевание и вызывает его прогрессирование. При диабете довольно часто наступает внутриутробная гибель плода, преждевременное прерывание беременности и тяжелый токсикоз. Исследования показали, что после 5-6 сеансов в барокамере видна положительная динамика, стабилизируется уровень гипергликемии, нормализуются показатели крови, улучшается микроциркуляция.
Помимо помощи беременным женщинам, гипербарическая оксигенация помогает и женщинам с воспалительными заболеваниями яичников и маточных труб, а также хроническим эндометриозом. Применение ГБО в комплексе с терапией снижает риск развития спаечного процесса и трубного фактора бесплодия. Немаловажно и то, что действие ГБО не заканчивается после проведенного курса лечения. В организме образуется депо кислорода и на протяжении 4-6 месяцев ощущается прилив сил и бодрости. Даже здоровым жителям столицы полезно 1-2 раза в год пройти курс профилактического лечения в барокамере из-за высокой загазованности города.
Особенно приятно, что каждый столичный житель может пройти процедуру гипербарической оксигенации в нашей больнице по полису ОМС.
Гипоксия плода — признаки, причины, симптомы, лечение и профилактика
Диагностика
Если мама заметила смену активности ребенка в утробе, следует немедленно записаться на прием к гинекологу для обследования.
Для постановки диагноза проводят аускультацию (выслушивание сердцебиения плода), УЗИ (покажет задержку в развитии малыша.
Проводится также допплерометрия (проверка активности кровеносной системы), которая выяснит, есть ли патологии в маточных артериях.
Обязательно назначаются клинические анализы мочи, крови, которые помогут определить, есть ли у женщины анемия или воспалительные процессы в организме. Инструментальными исследованиями занимается врач УЗИ-диагност.
Острую форму болезни можно выяснить при родах, околоплодные воды будут мутными и с неприятным запахом.
Лечение
Лечение внутриутробной гипоксии, которое проводит врач акушер-гинеколог, всегда является комплексным мероприятием.
В первую очередь терапия сконцентрирована на главном заболевании беременной, которое является угрозой для ребенка.
Женщине рекомендуют постельный режим, который восстановит кровообращение и снижают сократительную функцию матки. При этом приписывают но-шпу, брикани. С помощью витаминов и медикаментов поднимают гемоглобин и проводят лечение для уменьшения вязкости крови курантилом, аспирином.
С помощью витаминов и медикаментов поднимают гемоглобин и проводят лечение для уменьшения вязкости крови курантилом, аспирином.
Если симптоматическая терапия не приносит желаемых результатов, применяют кесарево сечение.
Профилактика
Следует вести здоровый образ жизни, бросить все вредные привычки, регулярно наблюдаться в женской консультации, так как профилактика основана на раннем выявлении любых заболеваний и их устранении.
На протяжении беременности рекомендуется как можно больше гулять на свежем воздухе, если нет противопоказаний заниматься лечебной физкультурой, плаванием.
Диета беременной женщины должна быть сбалансирована и витаминизирована. Нельзя забывать о здоровом отдыхе, сне, старайтесь поменьше нервничать и побольше улыбаться.
Литература и источники
 — М.: «Диалектика», 2010.
— М.: «Диалектика», 2010. Видео по теме:
Важность кислорода при беременности. Кислородное голодание плода
Беременность — ответственный и одновременно сложный период в жизни женщины. Теперь она должна еще более тщательно заботиться о своем здоровье: отказаться от вредных привычек, чередовать активность с отдыхом, выбирать только полезные продукты питания, употреблять витамины. Также в этот период организму женщины нужно получать больше кислорода.
Зачем беременной женщине кислород?
На протяжении девяти месяцев в ее организме происходят удивительные перемены. Будущая мама несет ответственность сразу за два организма, поэтому у нее увеличивается количество циркулируемой крови, а значит, требуется большее количество кислорода, чем прежде. Он нормализует процессы обмена в организме, обеспечивает правильное усвоение питательных веществ, помогает плоду получать необходимые вещества и развиваться здоровым и крепким.
Гипоксия плода (кислородное голодание)
Если беременная не получает достаточного количества кислорода, развитие ребенка может происходить с серьезными нарушениями. Как выявить недостаток этого газа? Подсказкой может стать анемия — низкий уровень гемоглобина в крови — у будущей матери. Именно с помощью гемоглобина в оргнизме происходит кислородный обмен, поэтому необходимо восстанавливать его с помощью препаратов, содержащих железо. На более поздних сроках нехватка кислорода может проявиться в виде повышенной или, наоборот, пониженной двигательной активности ребенка. При появлении первых подозрений лучше попросить помощи у специалистов. Они проведут обследование и определят нарушения. Специалисты обратят внимание на следующие показатели:
- Вес и размер плода. В случае серьезных отклонений будут назначены новые исследования и лечение.
- Нарушение сердечного ритма. Замедленное сердцебиение — признак продолжительной патологии, указывающий на то, что плод больше не может поддерживать нормальный кровоток во внутренних органах.

- Снижение активности плода на последних неделях беременности. Явный признак недостатка кислорода, который является поводом для беспокойства, тщательного изучения и постоянного контроля.
Причины гипоксии
Они могут быть связаны как с состоянием здоровья женщины, так и положением плода в утробе:
- Низкий уровень гемоглобина у беременной.
- Заболевания дыхательной системы, препятствующие попаданию кислорода в организм.
- Сердечные заболевания и патологии сосудов.
- Различные хронические заболевания (например, диабет или почечная недостаточность).
- Инфекции мочеполовой системы.
- Многоплодная беременность.
- Курение, употребление алкоголя или наркотиков.
- Недостаток или переизбыток околоплодных вод.
Неправильное положение плода и обвитие пуповиной провоцирует снижение кровообращение, а перенашивание или долгие роды могут вызвать гипоксию. В этом случае врачам следует предотвратить удушье и помочь младенцу появиться на свет.
Последствия
Они зависят от периода возникновения гипоксии и ее продолжительности. Например, в первые недели она грозит задержкой развития: органы и мозг формируются с опозданием, есть большой риск развития внутренних пороков. Из-за гипоксии, возникшей во время, родов малыш может родиться слабым, с угрозой развития серьезных заболеваний в будущем. Есть риск летального исхода. Своевременное вмешательство врачей и качественное лечение помогут восстановить дыхательную функцию плода и предотвратят развитие серьезных заболеваний.
Откуда брать кислород?
Будущая мать должна придерживаться здорового образа жизни: подобрать диету с идеальным содержанием полезных веществ, следить за своим самочувствием, избегать стрессовых ситуаций, быть физически активной.
Каким образом можно получать большее количество кислорода? Есть несколько простых условий:
- Выполнение дыхательных упражнений. Предполагается использование диафрагмы во время вдохов, живот при этом надувается, а плечи опущены.
 Так организм получит больше кислорода. Дыхательные упражнения можно делать лежа на спине.
Так организм получит больше кислорода. Дыхательные упражнения можно делать лежа на спине. - Физические тренировки. Укрепление бицепсов, трицепсов и плеч с помощью гантелей, упражнения для ног, плавание, йога или аквааэробика для беременных, а также пешие прогулки улучшат циркуляцию крови и насытят организм кислородом.
- Консультация со специалистом. Врач подберет наиболее подходящие методы получения кислорода с учетом самочувствия беременной и состояния плода. Если назначенное лечение не решит проблему, возможно, придется обратиться к методу кесарева сечения.
Еще один способ получить жизненно необходимый газ — использовать кислородный концентратор. Этот аппарат выделяет молекулы газа из атмосферы, концентрирует их и подает в виде чистого вещества. Используется для профилактики кислородной недостаточности, а также для приготовления коктейлей. Малогабаритные портативные модели можно устанавливать дома или на рабочем месте.
Каждой женщине желательно пройти обследования еще на этапе планирования ребенка. Это позволит выявить наличие хронических или инфекционных заболеваний и пройти лечение еще до зачатия. В качестве профилактики можно купить кислородный концентратор. Тогда повысится вероятность зачать и родить абсолютного здорового малыша.
Это позволит выявить наличие хронических или инфекционных заболеваний и пройти лечение еще до зачатия. В качестве профилактики можно купить кислородный концентратор. Тогда повысится вероятность зачать и родить абсолютного здорового малыша.
Скидка 12% на комплекты оборудования!!! Ваш купон: AIRMAMA
*Копируйте код купона и введите код в корзине, при оформлении заказа.
**Предложение действительно до 31.12.2019г.
Гипоксия плода – обзор
Асфиксия новорожденных
Хроническая внутриутробная асфиксия влияет на плацентарный кровоток, а инфаркт плаценты отрицательно влияет на рост плода. В случаях хронической внутриутробной асфиксии роды могут плохо переноситься, и может потребоваться неонатальная реанимация. Когда требуется неонатальная реанимация, первичные или вторичные последствия асфиксии, включая ацидоз, судороги, транзиторную сердечную дисфункцию (например, кардиомиопатию или трикуспидальную недостаточность), легочную гипертензию, почечную недостаточность (например,например, острый канальцевый некроз), желудочно-кишечные/печеночные поражения (например, некротизирующий энтероколит [НЭК]) или нарушения свертывания крови .
Послеродовая асфиксия часто является результатом целого ряда внутриутробных событий, но также может быть вызвана событиями, происходящими во время родов. Незрелые механизмы контроля дыхания могут предрасполагать новорожденных, особенно недоношенных, к опасным для жизни реакциям на асфиксию. Например, реакция на гипоксию в течение первых 3—4 нед жизни может быть парадоксальной, поскольку гипоксия вызывает короткий период гиперпноэ, за которым следует брадипноэ (Cross, Oppe, 1952; Brady, Ceruti, 1966).Гипотермия и гиперкапноэ притупляют начальное гиперпноэ (Ceruti, 1966; Rigatto et al., 1975). Вентиляционная реакция на углекислый газ увеличивается как с постнатальным, так и с гестационным возрастом (см. главу 3 «Физиология дыхания у младенцев и детей») (Rigatto et al., 1975).
Хотя гипоксия может иметь долгосрочные последствия для плода и новорожденного, гипероксия также может вызывать серьезные осложнения, особенно у недоношенных детей. Например, гипероксия подвергает недоношенных детей, особенно тех, кто родился до 32 недель’. беременности, к значительному риску ретинопатии недоношенных (РН; см. ниже) и, в некоторых случаях, к слепоте (см. главу 27, Анестезия при офтальмохирургии) (Sylvester, 2008).Нормальное Pao 2 плода составляет от 20 до 30 мм рт.ст. После рождения Pao 2 при 60 мм рт. ст., вероятно, является гипероксическим для младенцев, рожденных в возрасте от 24 до 36 недель’. беременность. Чтобы избежать последствий оксидативного стресса у новорожденных, насыщение кислородом у недоношенных детей обычно поддерживается на уровне от 88% до 93% (Pao 2 от 45 до 60 мм рт. ст.) в отделении интенсивной терапии и аналогичные уровни Sao 2 уместно в операционной. Непрерывное измерение Sao 2 облегчает поддержание желаемого насыщения кислородом.Следует отметить одного недоношенного ребенка, у которого никогда не было повышенного PaO 2 , кроме как в операционной, но у которого развилась РН после операции (Betts et al., 1977).
беременности, к значительному риску ретинопатии недоношенных (РН; см. ниже) и, в некоторых случаях, к слепоте (см. главу 27, Анестезия при офтальмохирургии) (Sylvester, 2008).Нормальное Pao 2 плода составляет от 20 до 30 мм рт.ст. После рождения Pao 2 при 60 мм рт. ст., вероятно, является гипероксическим для младенцев, рожденных в возрасте от 24 до 36 недель’. беременность. Чтобы избежать последствий оксидативного стресса у новорожденных, насыщение кислородом у недоношенных детей обычно поддерживается на уровне от 88% до 93% (Pao 2 от 45 до 60 мм рт. ст.) в отделении интенсивной терапии и аналогичные уровни Sao 2 уместно в операционной. Непрерывное измерение Sao 2 облегчает поддержание желаемого насыщения кислородом.Следует отметить одного недоношенного ребенка, у которого никогда не было повышенного PaO 2 , кроме как в операционной, но у которого развилась РН после операции (Betts et al., 1977).
%PDF-1. &&& IpIgJ & I4 && DRE & oJ2I & BYQDHrl && Y & oLPX & LY && J && ZjI-m8Nf && Ack && Y && G &: 48TFO & NnoM &&&& ImGdG & SCrR: bin_ & F3s2NYh & JG && MeNCG3 &&& Upe & dQrdiD & gNNF4: & Х5 & С. 4
%
47 0 объект
>
эндообъект
49 0 объект
>поток
1999-04-09T15:16:26Z2022-01-13T10:52:42-08:002022-01-13T10:52:42-08:00Acrobat Distiller Command 3.0 для Solaris 2.3 и более поздних версий (SPARC)uuid:31ff5ccf-1dd2- 11b2-0a00-df09276d7200uuid:31ff5cd2-1dd2-11b2-0a00-b80000000000application/pdf
конечный поток
эндообъект
9 0 объект
>
эндообъект
1 0 объект
>/Шрифт>/ProcSet[/PDF/Текст]>>/Тип/Страница>>
эндообъект
10 0 объект
>/Шрифт>/ProcSet[/PDF/Текст]>>/Тип/Страница>>
эндообъект
17 0 объект
>/Шрифт>/ProcSet[/PDF/Текст]>>/Тип/Страница>>
эндообъект
21 0 объект
>/Шрифт>/ProcSet[/PDF/Текст]>>/Тип/Страница>>
эндообъект
64 0 объект
[69 0 Р]
эндообъект
65 0 объект
>поток
Дж.A*F\r(-0%e;?*MVD$!HBL(?W
#dR&70c)YJm75*Co&3#ZWrLUb.og:a0DaK9!9c;#-h%Ce&.Ll;eNe/c5dc/9n4tZ0
! # == Гб SF% В; Y’10b & i3L & IH & lZaF && л && ГУЗ & S && N & ВО && hGud0 & B && QrONZQPP5d && hGLa && RL & hBr- & Х & lejUBeXkXAlnAJO && KH_Bl & G && T & J &&&& JIP & Kir52O && К && Ilič & B & Q0 &&& O & кг & j9sliRBlc & ВТЗ && BG4 & ФРК & OSG & РГА && _ cTEgOd-PM_r2abAZn &&& Ве &&& K6cn &&& XHP && D & bZMWL3 &&&& Cht4lBkM && o9pHSb2a1 && OD3F & U1iQpakQ & G &&&& ЭО & Gré & U & _ & Of9C6IB_CV & h4T && _ Р &&: Tb & О.
4
%
47 0 объект
>
эндообъект
49 0 объект
>поток
1999-04-09T15:16:26Z2022-01-13T10:52:42-08:002022-01-13T10:52:42-08:00Acrobat Distiller Command 3.0 для Solaris 2.3 и более поздних версий (SPARC)uuid:31ff5ccf-1dd2- 11b2-0a00-df09276d7200uuid:31ff5cd2-1dd2-11b2-0a00-b80000000000application/pdf
конечный поток
эндообъект
9 0 объект
>
эндообъект
1 0 объект
>/Шрифт>/ProcSet[/PDF/Текст]>>/Тип/Страница>>
эндообъект
10 0 объект
>/Шрифт>/ProcSet[/PDF/Текст]>>/Тип/Страница>>
эндообъект
17 0 объект
>/Шрифт>/ProcSet[/PDF/Текст]>>/Тип/Страница>>
эндообъект
21 0 объект
>/Шрифт>/ProcSet[/PDF/Текст]>>/Тип/Страница>>
эндообъект
64 0 объект
[69 0 Р]
эндообъект
65 0 объект
>поток
Дж.A*F\r(-0%e;?*MVD$!HBL(?W
#dR&70c)YJm75*Co&3#ZWrLUb.og:a0DaK9!9c;#-h%Ce&.Ll;eNe/c5dc/9n4tZ0
! # == Гб SF% В; Y’10b & i3L & IH & lZaF && л && ГУЗ & S && N & ВО && hGud0 & B && QrONZQPP5d && hGLa && RL & hBr- & Х & lejUBeXkXAlnAJO && KH_Bl & G && T & J &&&& JIP & Kir52O && К && Ilič & B & Q0 &&& O & кг & j9sliRBlc & ВТЗ && BG4 & ФРК & OSG & РГА && _ cTEgOd-PM_r2abAZn &&& Ве &&& K6cn &&& XHP && D & bZMWL3 &&&& Cht4lBkM && o9pHSb2a1 && OD3F & U1iQpakQ & G &&&& ЭО & Gré & U & _ & Of9C6IB_CV & h4T && _ Р &&: Tb & О. И. & Rk.DCT && Привет &&& U-9 & _ & O & M-Zh5Js & KXV & B54P & Y & Y & MHcQ & UOB &&& ко && Мг & Eb &&:. 2b5g &&&&& F &&& F && CDL & H &&&& H ._ & н & AS5 &: 2b5g &&&&&& F &&&&&&&& AStscEZf && E-670A9Di60fUs305tKCBl &&&&&&&& F & d5W2E & MC & м && б && USF && DR8 &&&&&&& oFrlo && HS & D & gU69 & OTV5hUdgSWR2 &&&&& ZMHiksM
И. & Rk.DCT && Привет &&& U-9 & _ & O & M-Zh5Js & KXV & B54P & Y & Y & MHcQ & UOB &&& ко && Мг & Eb &&:. 2b5g &&&&& F &&& F && CDL & H &&&& H ._ & н & AS5 &: 2b5g &&&&&& F &&&&&&&& AStscEZf && E-670A9Di60fUs305tKCBl &&&&&&&& F & d5W2E & MC & м && б && USF && DR8 &&&&&&& oFrlo && HS & D & gU69 & OTV5hUdgSWR2 &&&&& ZMHiksM && ио &&& Ie & из &&& Kb & W && ы & е & F && N & _Yo9 && AN7p & BK4C & WL5WDMcaq && G && ¯u & H & CE2hBb6 & cFAbMZWLa && ИлИ & F & Z328KbSRA & p6Km9G60EJm: gZ2YdE
-> -> & X8 & Sq && Z.X.mOm & TD && S — &&&& г & & V && T8ZHb9SiG & А7 & U &&& dZQm && е && i2o4 & Q & XrTg9 &&& ATMF & dAKX && BlcaXG &&& т &&&&&& DWVTFUdQ & кв && NQ & T & & Ivn &&&&&&& В6: &&& Dss &&& Eku & с & V && h5 & AGde5 && _ &: U: && aD6mn & SkQ9T && S5 &&&& Y && Z & E && К.А. & тм &&& fh9kOS3 && AS5 &&: 2b5g & P9qBHBeGlqg1hSV & um56FbA…& ZRXM &&&& KL & ChjY1 && lWGUM & а3 & YQCg3oR && bJgBoD0G &&&& г && E5d & n2ae &&& я и TCX && д & rTZmOfA3n7gtu & DO & oINRpAinE & HlY7BF1g3Bp & СН & Ve & О1 & F5
& О7 & B && HZZmWl & г && _ & FSR & P & l8E34M6n9 & _2j &&& л & LA & D6Yq &: 8 & ec6RSMVIMtVr
2i>  & RQ & рЕ & W &&& IQs & л &&& l1WfB5 &&& ZSs & Aj & s0Vn4fZ & o1 && Yh5XndR & OAW & J & iijYDH &&&&& qSBT & кДж &&& я и LH7 &&&&&&&&& ч &&&&&&&
& RQ & рЕ & W &&& IQs & л &&& l1WfB5 &&& ZSs & Aj & s0Vn4fZ & o1 && Yh5XndR & OAW & J & iijYDH &&&&& qSBT & кДж &&& я и LH7 &&&&&&&&& ч &&&&&&&
статинов и последствия для плода щадящего мозга при гипоксии
Статины и влияние на сохранение мозга плода при гипоксии
Наше время в утробе матери не простое.Как растущий плод, наши делящиеся клетки требуют соответствующего количества питательных веществ и кислорода. Ограничение этого запаса может привести к быстрому ухудшению состояния плода, что может привести к летальному исходу или вызвать серьезные долгосрочные последствия. Статины помогают или вредят гипоксическому плоду?
Особенности
Эндрю Кейн, Эмилио Эррера, Авнеш Такор и Дино Джуссани
Кембриджский университет, Великобритания
https://doi. орг/10.36866/pn.92.42
орг/10.36866/pn.92.42
К сожалению, несмотря на достижения в клинической акушерской практике, возникновение снижения оксигенации плода или гипоксии представляет собой распространенную серьезную проблему со значительной вероятностью долгосрочной заболеваемости (например, гипоксически-ишемической энцефалопатии и церебрального паралича) или смертности пораженных новорожденных (низкая , 2004). Гипоксия плода при неблагоприятном течении беременности может возникнуть при преэклампсии, плацентарной недостаточности, отслойке плаценты или окклюзии пуповины. Также может возникнуть гипоксия плода, вторичная по отношению к составу материнской среды (например,г. высокогорье, загрязненный воздух, дым и угарный газ), сердечно-легочные заболевания матери или в результате анемии матери.
Индивидуальная стратегия противостояния эпизодам гипоксии различается во внутриутробном и постнатальном периодах жизни. Проще говоря, в постнатальный период нашей физиологической реакцией на острую гипоксию является увеличение скорости альвеолярной вентиляции и сердечного выброса, а также снижение сопротивления периферических сосудов в попытке сохранить доставку кислорода кровью к нашим дышащим тканям. Однако плод не обладает такой способностью повышать легочную оксигенацию и должен выживать при любом снижении доставки кислорода, вызванном плацентой или материнской средой. Используя плод овцы на поздних сроках беременности в качестве предпочтительной животной модели, было показано, что стратегия плода заключается в том, чтобы наилучшим образом использовать доступное снабжение кислородом, перераспределяя сердечный выброс от периферических органов, таких как кишечник и конечности, к периферическим органам. более существенные кровообращения, такие как перфузии головного мозга плода (Cohn et al. 1974). Эта «щадящая мозг» защита от острой гипоксии во время внутриутробного развития достигается за счет скоординированных нервных, эндокринных и метаболических механизмов. Мы знаем, что плод может ощущать гипоксию через хеморецепторы каротидного тела и что эта информация передается в мозг плода через языкоглоточные нервы (Giussani et al. 1993). В свою очередь, происходит активация как симпатического, так и парасимпатического отделов вегетативной нервной системы.
Однако плод не обладает такой способностью повышать легочную оксигенацию и должен выживать при любом снижении доставки кислорода, вызванном плацентой или материнской средой. Используя плод овцы на поздних сроках беременности в качестве предпочтительной животной модели, было показано, что стратегия плода заключается в том, чтобы наилучшим образом использовать доступное снабжение кислородом, перераспределяя сердечный выброс от периферических органов, таких как кишечник и конечности, к периферическим органам. более существенные кровообращения, такие как перфузии головного мозга плода (Cohn et al. 1974). Эта «щадящая мозг» защита от острой гипоксии во время внутриутробного развития достигается за счет скоординированных нервных, эндокринных и метаболических механизмов. Мы знаем, что плод может ощущать гипоксию через хеморецепторы каротидного тела и что эта информация передается в мозг плода через языкоглоточные нервы (Giussani et al. 1993). В свою очередь, происходит активация как симпатического, так и парасимпатического отделов вегетативной нервной системы. Нервный компонент симпатической нервной системы вызывает сужение сосудов периферического кровообращения, что приводит к увеличению периферического сосудистого сопротивления и уменьшению периферического кровотока.Напротив, церебральное сосудистое сопротивление снижается, направляя большую часть кровотока в мозг плода (Rudolph, 1984; Giussani et al. 1993). Если период гипоксии длительный и/или тяжелый, плод высвобождает широкий спектр агентов в кровоток плода, включая катехоламины, кортизол, ангиотензин II, вазопрессин и нейропептид Y, которые поддерживают периферическую вазоконстрикцию и, тем самым, перераспределение кровоток (Giussani et al. 1994).Кроме того, у плода возникает метаболический ответ. Гипоксия приводит к увеличению анаэробного дыхания с меньшим образованием АТФ на единицу глюкозы. Таким образом, повышение уровня катехоламинов в плазме плода вызывает гипергликемический ответ, возникающий в результате снижения поглощения и утилизации глюкозы периферическими тканями и увеличения продукции глюкозы в печени путем стимуляции гликогенолиза и глюконеогенеза (Jones, 1977; Jones et al.
Нервный компонент симпатической нервной системы вызывает сужение сосудов периферического кровообращения, что приводит к увеличению периферического сосудистого сопротивления и уменьшению периферического кровотока.Напротив, церебральное сосудистое сопротивление снижается, направляя большую часть кровотока в мозг плода (Rudolph, 1984; Giussani et al. 1993). Если период гипоксии длительный и/или тяжелый, плод высвобождает широкий спектр агентов в кровоток плода, включая катехоламины, кортизол, ангиотензин II, вазопрессин и нейропептид Y, которые поддерживают периферическую вазоконстрикцию и, тем самым, перераспределение кровоток (Giussani et al. 1994).Кроме того, у плода возникает метаболический ответ. Гипоксия приводит к увеличению анаэробного дыхания с меньшим образованием АТФ на единицу глюкозы. Таким образом, повышение уровня катехоламинов в плазме плода вызывает гипергликемический ответ, возникающий в результате снижения поглощения и утилизации глюкозы периферическими тканями и увеличения продукции глюкозы в печени путем стимуляции гликогенолиза и глюконеогенеза (Jones, 1977; Jones et al. , 1983). Молочнокислая ацидемия плода возникает в результате анаэробного метаболизма глюкозы в гипоксических тканях плода, особенно в задних конечностях, где кровоток и доставка кислорода заметно снижаются (Boyle et al .1990). Интересно, что многие аспекты этой защиты плода от гипоксии хорошо сохраняются у разных видов, от рептилий до птиц и млекопитающих, включая нечеловеческих приматов и человеческий плод (Giussani, 2006).
, 1983). Молочнокислая ацидемия плода возникает в результате анаэробного метаболизма глюкозы в гипоксических тканях плода, особенно в задних конечностях, где кровоток и доставка кислорода заметно снижаются (Boyle et al .1990). Интересно, что многие аспекты этой защиты плода от гипоксии хорошо сохраняются у разных видов, от рептилий до птиц и млекопитающих, включая нечеловеческих приматов и человеческий плод (Giussani, 2006).
Ближайший человеческий плод внутриутробно с предлежанием плаценты. Это пластина XII из книги Уильяма Хантера Anatamio uteri humani tabulis illustrata «Анатомия беременной матки человека, представленная в рисунках». Birmingham, John Baskerville, 1774.
В последнее время работа в нашей лаборатории была сосредоточена на изучении вклада самой сосудистой сети плода в перераспределение кровотока плода во время острой гипоксии.В дополнение к нейроэндокринному контролю в настоящее время признано, что клеточная оксидантная среда является важным модулятором сосудистого сопротивления (Chen & Keaney, 2004; Valko et al. 2007). Установлено, что во взрослой сосудистой системе увеличивается продукция аниона супероксида (·O2–), который будет реагировать с оксидом азота (NO), снижая его биодоступность. Таким образом, увеличение сосудистого соотношения ·O2–:NO будет способствовать вазоконстрикции, а наоборот – расширению сосудов.Активные формы кислорода (АФК) генерируются через прооксидантные системы, включая митохондриальную цепь переноса электронов, несвязанную eNOS, ксантиноксидазу, НАДФН-оксидазу и цитохром Р450. В нормальных физиологических условиях АФК постоянно разрушаются за счет антиоксидантной защиты, включая ферментативную утилизацию супероксиддисмутазой, каталазой и глутатионпероксидазой и/или молекулами, удаляющими свободные радикалы, такими как витамины С и Е, мелатонин и каротины (Valko et al. 2007).Однако при более высоких концентрациях ·O2– может вступать в реакцию с NO вместо того, чтобы разрушаться или связываться с молекулой антиоксиданта, тем самым оказывая влияние на сердечно-сосудистую регуляцию.
2007). Установлено, что во взрослой сосудистой системе увеличивается продукция аниона супероксида (·O2–), который будет реагировать с оксидом азота (NO), снижая его биодоступность. Таким образом, увеличение сосудистого соотношения ·O2–:NO будет способствовать вазоконстрикции, а наоборот – расширению сосудов.Активные формы кислорода (АФК) генерируются через прооксидантные системы, включая митохондриальную цепь переноса электронов, несвязанную eNOS, ксантиноксидазу, НАДФН-оксидазу и цитохром Р450. В нормальных физиологических условиях АФК постоянно разрушаются за счет антиоксидантной защиты, включая ферментативную утилизацию супероксиддисмутазой, каталазой и глутатионпероксидазой и/или молекулами, удаляющими свободные радикалы, такими как витамины С и Е, мелатонин и каротины (Valko et al. 2007).Однако при более высоких концентрациях ·O2– может вступать в реакцию с NO вместо того, чтобы разрушаться или связываться с молекулой антиоксиданта, тем самым оказывая влияние на сердечно-сосудистую регуляцию. В кровообращении плода в течение некоторого времени было признано, что NO способствует поддержанию кровотока во многих сосудистых руслах, включая пупочное, мозговое, миокардиальное, бедренное и каротидное кровообращение, поскольку ингибирование синтеза NO приводит к выраженному увеличению сосудистого русла. сопротивление. Также известно, что при острой гипоксии повышенный уровень NO противостоит хеморефлексным и эндокринным вазоконстрикторным влияниям в бедренном сосудистом русле, тем самым корректируя периферический вазоконстрикторный ответ плода на гипоксию (Morrison et al. 2003). Однако роль свободных радикалов и их взаимодействия с NO в контроле кровообращения плода в норме или при патологии до недавнего времени не была установлена.
В кровообращении плода в течение некоторого времени было признано, что NO способствует поддержанию кровотока во многих сосудистых руслах, включая пупочное, мозговое, миокардиальное, бедренное и каротидное кровообращение, поскольку ингибирование синтеза NO приводит к выраженному увеличению сосудистого русла. сопротивление. Также известно, что при острой гипоксии повышенный уровень NO противостоит хеморефлексным и эндокринным вазоконстрикторным влияниям в бедренном сосудистом русле, тем самым корректируя периферический вазоконстрикторный ответ плода на гипоксию (Morrison et al. 2003). Однако роль свободных радикалов и их взаимодействия с NO в контроле кровообращения плода в норме или при патологии до недавнего времени не была установлена.
Работа в нашей лаборатории показала, что обработка плода овцы антиоксидантами витамином С или мелатонином, которые способны гасить кислород в кровотоке, способствует значительной вазодилатации в пупочном сосудистом русле, что приводит к значительному увеличению пуповинного кровотока ( Thakor и л. 2010а). В другом исследовании, опубликованном в The Journal of Physiology, лечение плода витамином С приводило к расширению бедренной сосудистой сети плода во время исходных состояний и нарушало реакцию бедренного констриктора плода на острую гипоксию (рис. 1; Thakor et al. 2010b). Данные свидетельствуют о том, что антиоксидантная секвестрация O2– внутри сосудистой сети плода и предотвращение реакции с NO повышают биодоступность NO, способствуя расширению сосудов и, таким образом, увеличивая кровоток в исходных условиях и противодействуя периферическим вазоконстрикторным влияниям во время стимулированных состояний, таких как при гипоксии плода.Позже это было подтверждено тем, что лечение плода антиоксидантами в присутствии зажима NO, методика in vivo , которая блокирует синтез NO, не влияя на базальную сердечно-сосудистую функцию (Gardner & Giussani, 2003), восстанавливала величину периферической вазоконстрикции плода (рис. 1).
2010а). В другом исследовании, опубликованном в The Journal of Physiology, лечение плода витамином С приводило к расширению бедренной сосудистой сети плода во время исходных состояний и нарушало реакцию бедренного констриктора плода на острую гипоксию (рис. 1; Thakor et al. 2010b). Данные свидетельствуют о том, что антиоксидантная секвестрация O2– внутри сосудистой сети плода и предотвращение реакции с NO повышают биодоступность NO, способствуя расширению сосудов и, таким образом, увеличивая кровоток в исходных условиях и противодействуя периферическим вазоконстрикторным влияниям во время стимулированных состояний, таких как при гипоксии плода.Позже это было подтверждено тем, что лечение плода антиоксидантами в присутствии зажима NO, методика in vivo , которая блокирует синтез NO, не влияя на базальную сердечно-сосудистую функцию (Gardner & Giussani, 2003), восстанавливала величину периферической вазоконстрикции плода (рис. 1).
Рис. 1. Сопротивление бедренных сосудов в течение 1 ч нормоксии, 0,5 ч гипоксии (пунктирная рамка) и 1 ч восстановления плода поздней беременности овцы при инфузии физиологического раствора (n = 6/7), лечении витамином С или правастатином ( n = 6/7) или лечение витамином С или правастатином во время клэмпа NO (n = 6/7). Значения представляют собой среднее ± SEM, рассчитываемое каждую минуту. Эксперименты с витамином С или с правастатином взяты из разных исследований. Модифицировано Thakor et al. (2010b) и Кейн и др. (2012).
Значения представляют собой среднее ± SEM, рассчитываемое каждую минуту. Эксперименты с витамином С или с правастатином взяты из разных исследований. Модифицировано Thakor et al. (2010b) и Кейн и др. (2012).
Открытие действия оксидантного тонуса в сосудистой сети плода и его манипуляции с антиоксидантами, вызывающими изменения кровотока, имеют важное значение для использования во время беременности лекарств, повышающих биодоступность NO. Одним из таких примеров являются ингибиторы ГМГ-КоА-редуктазы.Статины подавляют лимитирующую стадию синтеза холестерина и поэтому стали одними из наиболее эффективных и широко назначаемых препаратов для первичной и вторичной профилактики ишемической болезни сердца (Steinberg, 2008). В дополнение к их липидоснижающему действию были отмечены дополнительные положительные эффекты на кровообращение, включая снижение жесткости артерий, снижение агрегации тромбоцитов и улучшение функции эндотелия сосудов. Эти преимущества объясняются вызванным статинами повышением биодоступности NO и усилением функции NO с помощью различных механизмов (Adam & Laufs, 2008). Принимая во внимание растущий уровень ожирения и связанных с ним нарушений липидного обмена у молодых людей (Национальный центр статистики болезней, 2011 г.), а также тот факт, что женщины откладывают рождение ребенка до четвертого или пятого десятилетия жизни (Хеффнер, 2004 г.), клинический интерес к возможности для лечения беременных женщин статинами, если это необходимо. Действительно, в одно большое рандомизированное многоцентровое клиническое исследование был начат набор пациентов в Соединенном Королевстве для изучения того, может ли правастатин снижать циркулирующие антиангиогенные факторы, связанные с преэклампсией (исследование «StAmP»; Ahmed, 2011).В другом недавнем исследовании, опубликованном в The Journal of Physiology, сосудосуживающая реакция бедренной кости плода на острую гипоксию оценивалась в контрольных условиях и после лечения клинически значимой дозой правастатина (Kane et al. 2012). Эксперименты показали, что воздействие правастатина на плод угнетало периферические сосудосуживающие реакции плода на острую гипоксию (см.
Принимая во внимание растущий уровень ожирения и связанных с ним нарушений липидного обмена у молодых людей (Национальный центр статистики болезней, 2011 г.), а также тот факт, что женщины откладывают рождение ребенка до четвертого или пятого десятилетия жизни (Хеффнер, 2004 г.), клинический интерес к возможности для лечения беременных женщин статинами, если это необходимо. Действительно, в одно большое рандомизированное многоцентровое клиническое исследование был начат набор пациентов в Соединенном Королевстве для изучения того, может ли правастатин снижать циркулирующие антиангиогенные факторы, связанные с преэклампсией (исследование «StAmP»; Ahmed, 2011).В другом недавнем исследовании, опубликованном в The Journal of Physiology, сосудосуживающая реакция бедренной кости плода на острую гипоксию оценивалась в контрольных условиях и после лечения клинически значимой дозой правастатина (Kane et al. 2012). Эксперименты показали, что воздействие правастатина на плод угнетало периферические сосудосуживающие реакции плода на острую гипоксию (см. рис. 1). Кроме того, эти эффекты можно было предотвратить у эмбрионов овец, получавших правастатин в условиях клампирования NO, демонстрируя, что повышение уровней NO при лечении правастатином способствовало подавлению бедренной вазоконстрикции в результате гипоксии.Данные подтверждают гипотезу о том, что статины повышают биодоступность NO и противодействуют нейроэндокринным влияниям, которые опосредуют периферическую вазоконстрикцию и метаболические реакции на гипоксический стресс у плода.
рис. 1). Кроме того, эти эффекты можно было предотвратить у эмбрионов овец, получавших правастатин в условиях клампирования NO, демонстрируя, что повышение уровней NO при лечении правастатином способствовало подавлению бедренной вазоконстрикции в результате гипоксии.Данные подтверждают гипотезу о том, что статины повышают биодоступность NO и противодействуют нейроэндокринным влияниям, которые опосредуют периферическую вазоконстрикцию и метаболические реакции на гипоксический стресс у плода.
На первый взгляд, результаты кажутся тревожными, учитывая клинический интерес к использованию статинов при осложненной беременности. Статины могут нарушать щадящую реакцию мозга плода на гипоксию при рождении. Однако поддержание или увеличение мозгового кровотока и, следовательно, доставки в мозг кислорода и питательных веществ, что щадит мозг плода во время эпизодов гипоксии или асфиксии, зависит не только от вазоконстрикции в периферических сосудистых руслах, но и от активной вазодилатации в мозговое кровообращение. Действительно, это опосредовано механизмами, включающими увеличение NO (Green et al. 1996), и в нескольких исследованиях сообщалось о сохранении увеличения цереброваскулярной перфузии во время острой гипоксии даже при полном отсутствии периферической вазоконстрикции, например, при денервации каротидного синуса. или α1-адренергическую блокаду (Giussani et al. 1993). Следовательно, в суженных сосудах, таких как бедренные сосуды, повышенная биодоступность NO может уменьшать периферическую вазоконстрикцию.Однако в сосудах, которые расширяются, в частности, за счет NO-зависимых механизмов во время острой гипоксии, таких как церебральное сосудистое русло, повышенная биодоступность NO может фактически увеличить мозговой кровоток. Следовательно, в условиях воздействия на плод статинов или антиоксидантов стратегия защиты сердечно-сосудистой системы плода от гипоксии может измениться, чтобы увеличить сердечный выброс и поддерживать перфузию в большинстве циркуляционных систем.
Действительно, это опосредовано механизмами, включающими увеличение NO (Green et al. 1996), и в нескольких исследованиях сообщалось о сохранении увеличения цереброваскулярной перфузии во время острой гипоксии даже при полном отсутствии периферической вазоконстрикции, например, при денервации каротидного синуса. или α1-адренергическую блокаду (Giussani et al. 1993). Следовательно, в суженных сосудах, таких как бедренные сосуды, повышенная биодоступность NO может уменьшать периферическую вазоконстрикцию.Однако в сосудах, которые расширяются, в частности, за счет NO-зависимых механизмов во время острой гипоксии, таких как церебральное сосудистое русло, повышенная биодоступность NO может фактически увеличить мозговой кровоток. Следовательно, в условиях воздействия на плод статинов или антиоксидантов стратегия защиты сердечно-сосудистой системы плода от гипоксии может измениться, чтобы увеличить сердечный выброс и поддерживать перфузию в большинстве циркуляционных систем. Очевидно, что существует острая необходимость в оценке влияния воздействия антиоксидантов или статинов на изменения мозгового кровотока и доставки кислорода плода, а также на периферическое кровообращение плода во время острой гипоксии плода.На данный момент мы предлагаем рассматривать использование статинов или антиоксидантов во время беременности с особой осторожностью.
Очевидно, что существует острая необходимость в оценке влияния воздействия антиоксидантов или статинов на изменения мозгового кровотока и доставки кислорода плода, а также на периферическое кровообращение плода во время острой гипоксии плода.На данный момент мы предлагаем рассматривать использование статинов или антиоксидантов во время беременности с особой осторожностью.
Адам О и Лауфс У (2008). Антиоксидантные эффекты статинов. Arch Toxicol 82 , 885–892.
Ахмед А. (2011). Новый взгляд на этиологию преэклампсии: выявление ключевых неуловимых факторов сосудистых осложнений. Исследование тромбоза: докладов и тезисов 4-го Международного симпозиума по проблемам женского здоровья при тромбозе и гемостазе 127 , S72–S75.
Бойл Д.В., Херст К., Зербе Г.О., Мешиа Г. и Вилкенинг Р.Б. (1990). Потребление кислорода задними конечностями плода и кровоток во время острой гипоксии. Pediatr Res 28 , 94–100.
Pediatr Res 28 , 94–100.
Чен К. и Кини Дж. Ф. (2004). Опосредованная активными формами кислорода передача сигнала в эндотелии. Эндотелий 11 , 109–121.
Кон Х.Э., Сакс Э.Дж., Хейманн М.А. и Рудольф А.М. (1974). Сердечно-сосудистые реакции на гипоксемию и ацидемию у плодов ягнят. Am J Obstet Gynecol 120 , 817–824.
Гарднер Д.С. и Джуссани Д.А. (2003). Усиление пуповинного кровотока при острой гипоксемии после хронической компрессии пуповины: роль оксида азота. Тираж 108 , 331–335.
Джуссани Д.А. (2006). Пренатальная гипоксия: отношение к истокам развития здоровья и болезней. In Development Origins of Health and Disease , ed. Глюкман П.Д. и Хэнсон М.А., стр. 178–190.Издательство Кембриджского университета, Кембридж.
Джуссани Д.А., Спенсер Дж.А. и Хэнсон М.А. (1994). Рефлекторные реакции сердечно-сосудистой системы плода на острую гипоксемию. Fetal Matern Med Rev 6 17–37.
Fetal Matern Med Rev 6 17–37.
Джуссани Д.А., Спенсер Дж.А., Мур П.Дж., Беннет Л. и Хэнсон М.А. (1993). Афферентные и эфферентные компоненты сердечно-сосудистых рефлекторных ответов на острую гипоксию у доношенных плодов овец. J Physiol 461 , 431–449.
Грин Л.Р., Беннет Л. и Хэнсон М.А. (1996).Роль синтеза оксида азота в сердечно-сосудистых реакциях на острую гипоксию у плода овцы на поздних сроках беременности. J Physiol 497 , 271–277.
Хеффнер Л.Дж. (2004 г.). Преклонный материнский возраст – сколько лет считается слишком старым? N Engl J Med 351 , 1927–1929 гг.
Джонс КТ (1977). Развитие некоторых метаболических реакций на гипоксию у плода овцы. J Physiol 265 , 743–762.
Джонс К.Т., Ричи Дж.В. и Уокер Д. (1983).Влияние гипоксии на обмен глюкозы у эмбрионов овец. J Dev Physiol 5 , 223–235.
Кейн А.Д., Эррера Э.А., Ханселл Дж.А. и Джуссани Д.А. (2012). Лечение статинами снижает защиту плода от острой гипоксии за счет повышения биодоступности оксида азота. J Physiol 590 , 323–334.
Низкий JA (2004 г.). Размышления о возникновении и значении дородовой асфиксии плода. Best Pract Res Clin Obstet Gynaecol 18 , 375–382.
Моррисон С., Гарднер Д.С., Флетчер А.Дж., Блумфилд М.Р. и Джуссани Д.А. (2003). Повышенная активность оксида азота компенсирует периферическую вазоконстрикцию во время острой гипоксемии за счет хеморефлексного и адреномедуллярного действия у плода овцы. J Physiol 547 , 283–291.
Национальный центр статистики здравоохранения (2011 г.). H alth, США, 2010 г.: специальный материал о смерти и умирании . Национальный центр медицинской статистики, Хайяттсвилль, Мэриленд, США.
Рудольф AM (1984). Кровообращение плода и его реакция на стресс. J Dev Physiol 6 , 11–19.
J Dev Physiol 6 , 11–19.
Стейнберг Д. (2008 г.). Статины в профилактической кардиологии. N Engl J Med 359 , 1426–1427.
Такор А.С., Эррера Э.А., Серон-Ферре М. и Джуссани Д.А. (2010a). Мелатонин и витамин С увеличивают пуповинный кровоток через механизмы, зависящие от оксида азота. J Pineal Res 49 , 399–406.
Такор А.С., Рихтер Х.Г., Кейн А.Д., Данстер С., Келли Ф.Дж., Постон Л. и Джуссани Д.А. (2010b).Окислительно-восстановительная модуляция сердечно-сосудистой защиты плода от гипоксемии. J Physiol 588 , 4235–4247.
Валко М., Лейбфриц Д., Монкол Дж., Кронин М., Мазур М. и Телсер Дж. (2007). Свободные радикалы и антиоксиданты в нормальных физиологических функциях и заболеваниях человека. Int J Biochem Cell Biol 39 , 44–84.
Дефицит кислорода у плода | Адвокат по родовым травмам в Де-Мойне
Когда плод не получает достаточного количества кислорода в матке во время роста, это состояние называется внутриутробной гипоксией. Непосредственно перед или во время родов и родоразрешения кислородное голодание плода называется гипоксией плода или интранатальной гипоксией. Все три термина относятся к состоянию, при котором ткани ребенка получают недостаточное количество кислорода, что может привести к тяжелым осложнениям, включая гипоксические повреждения головного мозга. Неонатальная асфиксия используется для описания ребенка сразу после рождения, который не начинает дышать или чье дыхание не обеспечивает достаточное количество кислорода в организме. Если головной мозг лишен значительного количества кислорода в любой период беременности или после рождения, возможны стойкие повреждения головного мозга (внутрижелудочковое кровоизлияние, перивентрикулярная лейкомаляция и др.).) и/или могут возникнуть другие осложнения.
Непосредственно перед или во время родов и родоразрешения кислородное голодание плода называется гипоксией плода или интранатальной гипоксией. Все три термина относятся к состоянию, при котором ткани ребенка получают недостаточное количество кислорода, что может привести к тяжелым осложнениям, включая гипоксические повреждения головного мозга. Неонатальная асфиксия используется для описания ребенка сразу после рождения, который не начинает дышать или чье дыхание не обеспечивает достаточное количество кислорода в организме. Если головной мозг лишен значительного количества кислорода в любой период беременности или после рождения, возможны стойкие повреждения головного мозга (внутрижелудочковое кровоизлияние, перивентрикулярная лейкомаляция и др.).) и/или могут возникнуть другие осложнения.
Симптомы
До рождения можно заподозрить гипоксию плода, если есть признаки дистресса плода. Во время родов у будущей матери будут прикреплены внешние и, возможно, внутренние мониторы к ней и/или ее ребенку, чтобы контролировать ее схватки (силу и частоту), а также частоту сердечных сокращений ее ребенка. Информация с этих мониторов передается на полоску монитора плода, которую может использовать акушер, медсестра-акушерка или акушерская медсестра, чтобы увидеть, как ребенок реагирует на каждую схватку и на роды в целом.Низкая частота сердечных сокращений плода (брадикардия) или необычные замедления частоты сердечных сокращений ребенка (поздние замедления) могут быть признаком дистресса плода. Кроме того, необычная картина вариабельности частоты сердечных сокращений плода может указывать на травму головного мозга или надвигающуюся травму головного мозга или центральной нервной системы ребенка. Если есть признаки дистресса плода и роды достаточно продвинулись, врач или медсестра-акушерка могут взять образец pH с головы ребенка, чтобы увидеть, происходит ли кислородное голодание.
Информация с этих мониторов передается на полоску монитора плода, которую может использовать акушер, медсестра-акушерка или акушерская медсестра, чтобы увидеть, как ребенок реагирует на каждую схватку и на роды в целом.Низкая частота сердечных сокращений плода (брадикардия) или необычные замедления частоты сердечных сокращений ребенка (поздние замедления) могут быть признаком дистресса плода. Кроме того, необычная картина вариабельности частоты сердечных сокращений плода может указывать на травму головного мозга или надвигающуюся травму головного мозга или центральной нервной системы ребенка. Если есть признаки дистресса плода и роды достаточно продвинулись, врач или медсестра-акушерка могут взять образец pH с головы ребенка, чтобы увидеть, происходит ли кислородное голодание.
У ребенка, лишенного кислорода до рождения, может быть затрудненное дыхание после рождения, повышенное содержание кислоты в биологических жидкостях, повреждение или расстройство головного мозга или повреждение органов. Если кислородное голодание имело место на протяжении всего процесса родоразрешения, ребенок может быть синюшным при рождении, у него может отсутствовать дыхание, плач, плохой мышечный тонус или низкая частота сердечных сокращений. Оценка по шкале Апгар у ребенка может быть низкой, а анализ газов артериальной крови может показать низкий рН (т.е.: <7,1) или повышенный избыток оснований. Образец крови из пуповины может быть взят для документирования рН и щелочного избытка ребенка во время рождения.Низкий рН может означать, что ребенок страдает от метаболического ацидоза (низкого содержания кислорода) в результате негативных последствий родов.
Если кислородное голодание имело место на протяжении всего процесса родоразрешения, ребенок может быть синюшным при рождении, у него может отсутствовать дыхание, плач, плохой мышечный тонус или низкая частота сердечных сокращений. Оценка по шкале Апгар у ребенка может быть низкой, а анализ газов артериальной крови может показать низкий рН (т.е.: <7,1) или повышенный избыток оснований. Образец крови из пуповины может быть взят для документирования рН и щелочного избытка ребенка во время рождения.Низкий рН может означать, что ребенок страдает от метаболического ацидоза (низкого содержания кислорода) в результате негативных последствий родов.
После рождения у ребенка (чаще у недоношенных) может развиться респираторный дистресс-синдром (РДС). Сразу после рождения ребенок может быть розовым, с хорошим криком, хорошим мышечным тонусом и нормальным сердечным ритмом. Однако в течение нескольких минут после рождения у ребенка может развиться РДС с признаками кряхтения, одышки или затрудненного дыхания.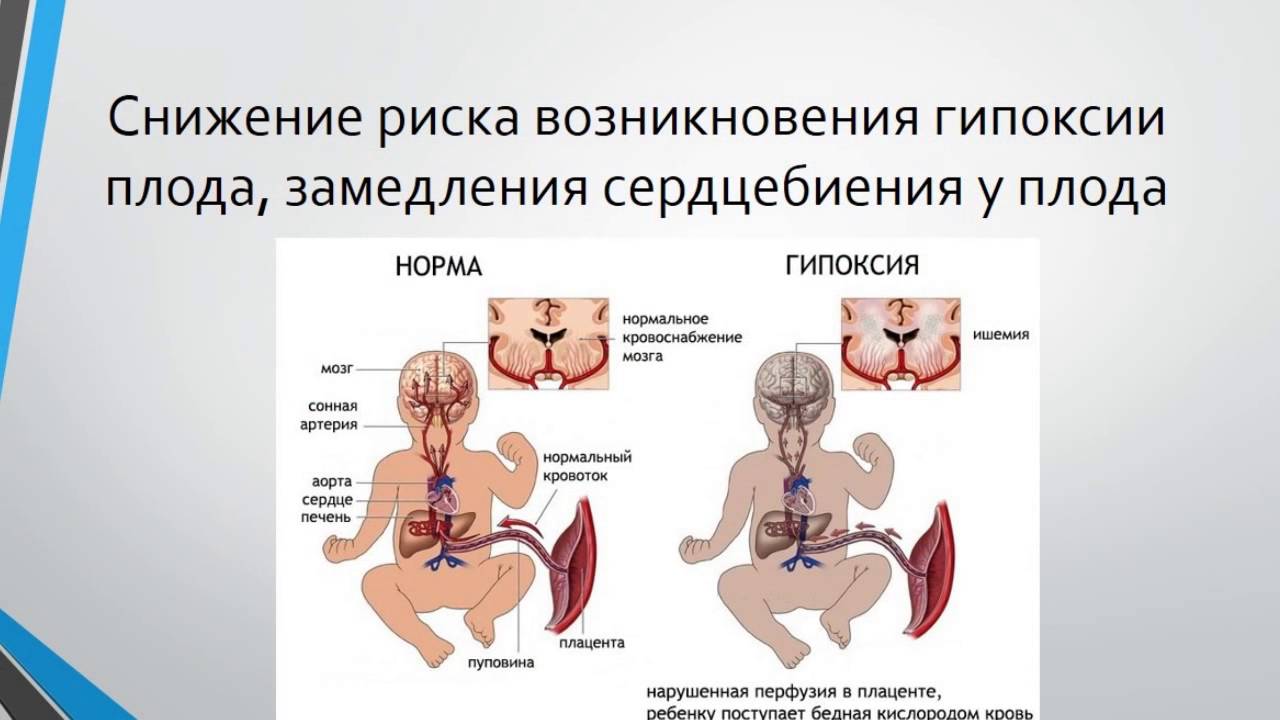 У недоношенных детей это может происходить из-за того, что легкие плода еще не созрели.В этом случае ребенку может потребоваться дополнительная подача кислорода через маску или может потребоваться интубация эндотрахеальной трубкой для механической вентиляции, чтобы помочь ребенку дышать. Восстановление доставки кислорода называется «реанимацией» ребенка. Если реанимация не проводится, у ребенка может развиться респираторный ацидоз, о чем свидетельствует высокий уровень СО2 в крови ребенка. Этот респираторный ацидоз увеличивает риск развития у ребенка кровоизлияния в мозг, также известного как внутрижелудочковое кровоизлияние (ВЖК).IVH может привести к сопутствующим проблемам, таким как церебральный паралич. Если реанимация не обеспечивает ребенка достаточным количеством кислорода, у ребенка также может развиться метаболический ацидоз, о чем свидетельствует низкий уровень pH в крови ребенка. Низкий уровень кислорода может вызвать аноксические или гипоксические повреждения головного мозга ребенка, приводящие к перивентрикулярной лейкомаляции (ПВЛ) и церебральному параличу (ДЦП).
У недоношенных детей это может происходить из-за того, что легкие плода еще не созрели.В этом случае ребенку может потребоваться дополнительная подача кислорода через маску или может потребоваться интубация эндотрахеальной трубкой для механической вентиляции, чтобы помочь ребенку дышать. Восстановление доставки кислорода называется «реанимацией» ребенка. Если реанимация не проводится, у ребенка может развиться респираторный ацидоз, о чем свидетельствует высокий уровень СО2 в крови ребенка. Этот респираторный ацидоз увеличивает риск развития у ребенка кровоизлияния в мозг, также известного как внутрижелудочковое кровоизлияние (ВЖК).IVH может привести к сопутствующим проблемам, таким как церебральный паралич. Если реанимация не обеспечивает ребенка достаточным количеством кислорода, у ребенка также может развиться метаболический ацидоз, о чем свидетельствует низкий уровень pH в крови ребенка. Низкий уровень кислорода может вызвать аноксические или гипоксические повреждения головного мозга ребенка, приводящие к перивентрикулярной лейкомаляции (ПВЛ) и церебральному параличу (ДЦП).
Независимо от того, возникают ли признаки кислородной недостаточности внутриутробно или после рождения, необходимо своевременное вмешательство и реанимационные процедуры, чтобы обеспечить адекватное снабжение ребенка кислородом и предотвратить гипоксию, повреждение головного мозга или смерть.
Некоторые факторы риска гипоксии плода во время гестационного периода включают
- Крупный для гестационного периода плод/дети с высокой массой тела при рождении (макросомные)
- Матка содержит слишком много амниотической жидкости
- Таз матери слишком мал для родов (головно-тазовая диспропорция)
- Выделение мекония
- Многоплодие (двойня, тройня и т. д.)
- Проблемы при беременности – отслойка плаценты, предлежание плаценты, разрыв матки, обильное кровотечение
- Осложнения резус-фактора матери и плода
Младенцы подвергаются большему риску асфиксии во время родов и родоразрешения, когда мать находится под воздействием любых лекарств, особенно анестетиков или седативных средств, поскольку до момента рождения мать делится с плодом любыми веществами, которые находятся в ее крови ручей. Например, наркотические обезболивающие, вводимые женщине во время родов, могут оказывать респираторное воздействие на ребенка при рождении. Таким образом, поставщики медицинских услуг должны знать, что такие лекарства могут вызвать угнетение дыхания у ребенка и недостаточное потребление кислорода, если их не откорректировать.
Например, наркотические обезболивающие, вводимые женщине во время родов, могут оказывать респираторное воздействие на ребенка при рождении. Таким образом, поставщики медицинских услуг должны знать, что такие лекарства могут вызвать угнетение дыхания у ребенка и недостаточное потребление кислорода, если их не откорректировать.
Младенцы, рожденные недоношенными, могут не иметь полностью развитой дыхательной системы, которая могла бы обеспечить их организм достаточным количеством кислорода. Таким образом, если преждевременные роды неизбежны, медицинские работники должны знать о необходимости введения стероидов (например, бетаметазона) для созревания легких плода.Кроме того, медицинскому персоналу необходимо знать о возможной потребности в сурфактанте у недоношенных детей.
Продолжительные или проблематичные роды и роды могут подвергнуть плод риску таких состояний, как выпадение или повреждение пуповины, которые лишают плод адекватного снабжения кислородом. Затяжные роды также могут израсходовать запасы кислорода у ребенка, в результате чего ребенок становится более восприимчивым к гипоксии на заключительном этапе родов.
Роды, в которых используются акушерские инструменты, такие как вакуум-экстрактор или щипцы, сопряжены с более высоким риском травмирования ребенка и могут привести к состояниям, ограничивающим поступление кислорода к мозгу и другим органам.Переношенные плоды более склонны к выделению мекония до рождения и подвержены риску аспирации липкого вещества, которое может блокировать дыхательные пути. У младенцев также может развиться пневмония после контакта с организмом Strep-B, который некоторые женщины несут в родовых путях. Любое другое состояние, при котором ребенок рождается с «тяжелой дыхательной недостаточностью», может привести к гипоксии, если дыхание не восстановится достаточно быстро.
Поскольку естественные роды и родоразрешение помогают плоду изгнать жидкость, которая находилась в легких на протяжении всей беременности, у детей, родившихся с помощью кесарева сечения, могут возникнуть трудности с адаптацией к дыханию вне матки.
Осложнения
Дефицит кислорода может привести к гипоксии, когда ткани тела повреждаются из-за нехватки кислорода. Все органы тела подвержены повреждению из-за недостаточного снабжения кислородом, но когда мозг получает повреждение (гипоксическая ишемическая энцефалопатия, также известная как ГИЭ), могут возникнуть серьезные последствия. Ущерб от дефицита кислорода может привести к параличу, умственной отсталости, повреждению нервов, порокам сердца, нарушениям свертываемости крови, коме и даже смерти. Документально подтверждено, что 23% смертей новорожденных вызваны асфиксией или кислородным голоданием.
Все органы тела подвержены повреждению из-за недостаточного снабжения кислородом, но когда мозг получает повреждение (гипоксическая ишемическая энцефалопатия, также известная как ГИЭ), могут возникнуть серьезные последствия. Ущерб от дефицита кислорода может привести к параличу, умственной отсталости, повреждению нервов, порокам сердца, нарушениям свертываемости крови, коме и даже смерти. Документально подтверждено, что 23% смертей новорожденных вызваны асфиксией или кислородным голоданием.
Профилактика
Многие причины внутриутробного дефицита кислорода практически невозможно обнаружить, а доступные методы лечения некоторых обнаруживаемых причин не доказали свою эффективность. Во время беременности, если есть какие-либо аномалии органов, которые обнаруживаются на УЗИ или сонограмме, могут быть проведены дополнительные тесты для изучения частоты сердечных сокращений плода и общего состояния здоровья ребенка. Женщинам с семейным анамнезом врожденных дефектов, страдающим диабетом или подвергшимся воздействию токсинов (включая лекарства и лекарства), может быть рекомендовано пройти обследование на вероятность наличия у плода определенных хромосомных или генетических дефектов. Болезни матери и болезни во время беременности, которые лечатся соответствующим образом, могут снизить опасность неблагоприятного воздействия на растущий плод. Адекватный дородовой уход играет важную роль в снижении риска осложнений для здоровья как матери, так и ребенка.
Болезни матери и болезни во время беременности, которые лечатся соответствующим образом, могут снизить опасность неблагоприятного воздействия на растущий плод. Адекватный дородовой уход играет важную роль в снижении риска осложнений для здоровья как матери, так и ребенка.
Лечение
До 20% детей, рожденных с тяжелой церебральной гипоксией, не выживают, а 20-25% становятся инвалидами. Для младенцев, рожденных с тяжелой гипоксически-ишемической энцефалопатией (ГИЭ), новые методы лечения, включающие охлаждающую терапию или гипотермию головы или тела, оказались успешными в уменьшении стойкого неврологического повреждения и предотвращении смерти от недостатка кислорода в мозге у ряда пациентов.Диагностика и лечение основных причин кислородного голодания играют важную роль в предотвращении дальнейшего повреждения. После рождения тщательное медицинское обследование и тщательное наблюдение в первые несколько дней жизни могут выявить любые проблемы, требующие немедленного лечения, чтобы предотвратить серьезные осложнения. Правильное информирование родителей о предупредительных признаках гипоксии, таких как цианоз, и точное описание симптомов, а также подробный семейный анамнез и записи дородового ухода могут привести к правильной диагностике причины гипоксии у младенца.
Правильное информирование родителей о предупредительных признаках гипоксии, таких как цианоз, и точное описание симптомов, а также подробный семейный анамнез и записи дородового ухода могут привести к правильной диагностике причины гипоксии у младенца.
Если у вашего ребенка диагностирован церебральный паралич, гипоксически-ишемическая энцефалопатия, перивентрикулярная лейкомаляция или внутрижелудочковое кровоизлияние, вы должны собрать свои медицинские записи, а также медицинские записи вашего ребенка и предоставить их для рассмотрения адвокату, имеющему опыт ведения дел о врачебной халатности, связанных с гипоксические травмы или кислородное голодание.
Выявление гипоксии плода: обзор литературы
использованная литература
1.Желмиш Дж., Орешкович С. Фетальная медицина и опстетриция. Загреб: Медицинская наклада; 2014.
2. Hutter D, Kingdom J, Jaeggi E. Причины и механизмы внутриутробной гипоксии и ее влияние на сердечно-сосудистую систему плода: обзор. Int J Педиатр. 2010;2010:401323. дои: 10.1155/2010/401323.
Int J Педиатр. 2010;2010:401323. дои: 10.1155/2010/401323.
3. Николаидес К., Риццо Г., Хечер К., Ксиаменес Р. Допплер в акушерстве. Лондон: Фонд медицины плода; 2002.
4. Миллер Дж., Туран С., Башат А.А. Ограничение роста плода.Семин Перинатол. 2008;32(4):274-280. doi: 10.1053/j.semperi.2008.04.010.
5. Башат А.А. Кровообращение плода и основные органы — новый поворот в старой сказке. УЗИ Акушерство Гинекол. 2006;27(4):349-354. doi: 10.1002/uog.2762.
6. Парди Г., Маркони А.М., Цетин И. Взаимоотношения между плацентой и плодом у плодов ЗВУР — обзор. Плацента. 2002; 23 Приложение A:S136-141. doi: 10.1053/мест.2002.0802.
7. Башат А.А. Нейроразвитие после ограничения роста плода и его связь с дородовыми параметрами плацентарной дисфункции.УЗИ Акушерство Гинекол. 2011;37(5):501-514. doi: 10.1002/uog.9008.
8. Гиносар Ю. Анестезия и плод. Хобокен: Уайли-Блэквелл; 2013.
9. Розенберг А. ЗВУР новорожденных. Семин Перинатол. 2008;32(3):219-224. doi: 10. 1053/j.semperi.2007.11.003.
1053/j.semperi.2007.11.003.
10. Gerber S, Hohlfeld P, Viquerat F, Tolsa JF, Vial Y. Задержка внутриутробного развития и отсутствие или обратный конечно-диастолический кровоток в артерии пуповины (допплеровский класс II или III): ретроспективное исследование краткосрочных и долгосрочных заболеваемость и смертность плода.Eur J Obstet Gynecol Reprod Biol. 2006;126(1):20-26. doi: 10.1016/j.ejogrb.2005.07.008.
11. Джарвис С., Глинианаиа С.В., Торриоли М.Г., Платт М.Дж., Мичели М., Жук П.С. Детский церебральный паралич и внутриутробный рост при одиночных родах: европейское совместное исследование. Ланцет. 362(9390):1106-1111. doi: 10.1016/S0140-6736(03)14466-2.
12. Hernandez-Andrade E, Figueroa-Diesel H, Jansson T, Rangel-Nava H, Gratacos E. Изменения регионарной перфузии головного мозга плода в связи с ухудшением гемодинамики у плодов с тяжелой задержкой роста.УЗИ Акушерство Гинекол. 2008;32(1):71-76. doi: 10.1002/uog.5377.
13. Jugovic D, Tumbri J, Medic M, Jukic MK, Kurjak A, Arbeille P. Новый допплеровский индекс для прогнозирования перинатального повреждения головного мозга у плодов с задержкой роста и гипоксией. УЗИ Акушерство Гинекол. 2007;30(3):303-311. doi: 10.1002/uog.4094.
Новый допплеровский индекс для прогнозирования перинатального повреждения головного мозга у плодов с задержкой роста и гипоксией. УЗИ Акушерство Гинекол. 2007;30(3):303-311. doi: 10.1002/uog.4094.
14. Мэннинг Ф.А., Платт Л.Д., Сипос Л. Дородовая оценка плода: разработка биофизического профиля плода. Am J Obstet Gynecol. 1980;136(6):787-795.
15. Мэннинг Ф.А.Биофизический профиль плода: критическая оценка. Клин Обстет Гинекол. 2002;45(4):975-985.
16. Vintzileos AM, Gaffney SE, Salinger LM, Campbell WA, Nochimson DJ. Взаимосвязь между биофизическим профилем плода и рН пуповины у пациенток, перенесших кесарево сечение до начала родов. Акушерство Гинекол. 1987;70(2):196-201.
17. Vintzileos AM, Fleming AD, Scorza WE, Wolf EJ, Balducci J, Campbell WA. Взаимосвязь между биофизической активностью плода и показателями газов пуповинной крови.Am J Obstet Gynecol. 1991;165(3):707-713.
18. Джуссани Д.А., Спенсер Дж.А., Мур П.Дж., Беннет Л., Хэнсон М.А. Афферентные и эфферентные компоненты сердечно-сосудистых рефлекторных ответов на острую гипоксию у доношенных плодов овец. Дж. Физиол. 1993; 461:431-449.
Дж. Физиол. 1993; 461:431-449.
19. Дженсен А., Хэнсон М.А. Циркуляторные реакции на острую асфиксию у интактных и хемоденервированных эмбрионов овец в ближайшем будущем. Репродукция Fertil Dev. 1995;7(5):1351-1359.
20. Чемберлен П.Ф., Мэннинг Ф.А., Моррисон И., Харман Ч.Р., Ланге И.Р. Ультразвуковая оценка объема амниотической жидкости.I. Связь маргинального и уменьшенного объемов амниотической жидкости с перинатальным исходом. Am J Obstet Gynecol. 1984;150(3):245-249.
21. Альфиревич З., Нейлсон Дж.П. Ультразвуковая допплерография при беременности с высоким риском: систематический обзор с метаанализом. Am J Obstet Gynecol. 1995;172(5):1379-1387.
22. Джайлз В. Б., Трудингер Б. Дж., Бэрд П. Дж. Кривые скорости кровотока в пупочной артерии плода и сопротивление плаценты: патологическая корреляция. Br J Obstet Gynaecol. 1985;92(1):31-38.
23.Старцевич М. Рани нейролошки исход новорождённого с внутриутробным застоем у расту [диссертация]. Загреб: Sveučilište u Zagrebu, Медицинский факультет; 2012.
24. Valcamonico A, Danti L, Frusca T, Soregaroli M, Zucca S, Abrami F. Отсутствие конечно-диастолической скорости в пупочной артерии: риск неонатальной заболеваемости и повреждения головного мозга. Am J Obstet Gynecol. 1994;170(3):796-801.
25. Arbeille P. Артериальная допплерография плода с ЗВУР и гипоксия. Eur J Obstet Gynecol Reprod Biol. 1997;75(1):51-53.
26.Владимиров Дж.В., Тонг Х.М., Стюарт П.А. Ультразвуковая допплерография мозгового кровотока у плода человека. Br J Obstet Gynaecol. 1986;93(5):471-475.
27. Дикшит С. Свежий взгляд на допплеровские изменения при беременности с плацентарными осложнениями. J Постград Мед. 2011;57(2):138-140. дои: 10.4103/0022-3859.81880.
28. Пиклезимер А.Х., Оепкес Д., Мойзе К.Дж., мл., Куш М.Л., Вайнер С.П., Харман С.Р. Детерминанты пиковой систолической скорости средней мозговой артерии у плода человека.Am J Obstet Gynecol. 2007;197(5):526.e1-4. doi: 10.1016/j.ajog.2007.04.002.
29. Figueroa-Diesel H, Hernandez-Andrade E, Acosta-Rojas R, Cabero L, Gratacos E. Допплеровские изменения магистральных артерий головного мозга плода на разных этапах гемодинамической адаптации при выраженной задержке внутриутробного развития. УЗИ Акушерство Гинекол. 2007;30(3):297-302. doi: 10.1002/uog.4084.
Допплеровские изменения магистральных артерий головного мозга плода на разных этапах гемодинамической адаптации при выраженной задержке внутриутробного развития. УЗИ Акушерство Гинекол. 2007;30(3):297-302. doi: 10.1002/uog.4084.
30. Bekedam DJ, Visser GH, van der Zee AG, Snijders RJ, Poelmann-Weesjes G. Волны аномальной скорости пупочной артерии у плодов с задержкой роста: связь с дородовым поздним замедлением сердечного ритма и исходом.Ранний Хам Дев. 1990;24(1):79-89.
31. Туран О.М., Туран С., Гунгор С., Берг С., Мояно Д., Гембрух У. Прогрессирование допплеровских аномалий при задержке внутриутробного развития. УЗИ Акушерство Гинекол. 2008;32(2):160-167. doi: 10.1002/uog.5386.
32. Salihagić A, Georgescus M, Perrotin F. Ежедневная допплеровская оценка гемодинамического ответа плода на хроническую гипоксию: отчет о пяти случаях. Пренат Неонат Мед. 2000;5:35-41.
33. Гроенберг И.А., Баертс В., Хоп В.К., Владимиров Ю.В.Взаимосвязь между фетальными сердечными и экстракардиальными допплеровскими кривыми скорости потока и неонатальными исходами при задержке внутриутробного развития. Ранний Хам Дев. 1991;26(3):185-192.
Ранний Хам Дев. 1991;26(3):185-192.
34. Rizzo G, Arduini D, Romanini C, Mancuso S. Допплер-эхокардиографическая оценка времени достижения пиковой скорости в аорте и легочной артерии у плодов с малым размером для гестационного возраста. Br J Obstet Gynaecol. 1990;97(7):603-607.
35. Биби А.Р., Данлоп В., Хантер С. Доказательства перераспределения сердечного выброса при асимметричной задержке роста.Br J Obstet Gynaecol. 1989;96(12):1453-1454.
36. Rizzo G, Arduini D. Сердечная функция плода при задержке внутриутробного развития. Am J Obstet Gynecol. 1991; 165 (4 часть 1): 876-882.
37. Эдельстоун Д.И., Рудольф А.М., Хейманн М.А. Последствия гипоксемии и снижения пупочного кровотока в печени и венозном протоке у плодов ягнят. Am J Physiol. 1980; 238(5):H656-663.
38. Ройсс М.Л., Рудольф А.М. Распределение и рециркуляция пупочного и системного венозного кровотока у плодов ягнят при гипоксии.Дж Дев Физиол. 1980;2(1-2):71-84.
39. Ройсс М.Л., Рудольф А.М. , Дэ М.В. Фазовые паттерны кровотока в верхней и нижней полых венах и пупочной вене плода овцы. Am J Obstet Gynecol. 1983;145(1):70-78.
, Дэ М.В. Фазовые паттерны кровотока в верхней и нижней полых венах и пупочной вене плода овцы. Am J Obstet Gynecol. 1983;145(1):70-78.
40. Kiserud T, Crowe C, Hanson M. Агенезия венозного протока предотвращает передачу центральных венозных пульсаций в пупочную вену у плода овцы. УЗИ Акушерство Гинекол. 1998;11(3):190-194.
41. Rizzo G, Arduini D, Romanini C. Кривые скорости кровотока в нижней полой вене у плода, соответствующего гестационному возрасту, и плода малого размера.Am J Obstet Gynecol. 1992;166(4):1271-1280.
42. Хечер К., Хакелоер Б.Дж. Кардиотокограмма в сравнении с допплеровским исследованием кровообращения плода у недоношенного плода с задержкой роста: продольные наблюдения. УЗИ Акушерство Гинекол. 1997;9(3):152-161.
43. Gudmundsson S, Tulzer G, Huhta JC, Marsal K. Венозная допплерография у плода с отсутствием конечно-диастолического кровотока в пупочной артерии. УЗИ Акушерство Гинекол. 1996;7(4):262-267.
44. Риццо Г., Каппони А., Сорегароли М. , Ардуини Д., Романини К.Пульсация пупочной вены и кислотно-щелочное состояние при кордоцентезе у плодов с задержкой роста при отсутствии конечно-диастолической скорости в пупочной артерии. Биол Неонат. 1995;68(3):163-168.
, Ардуини Д., Романини К.Пульсация пупочной вены и кислотно-щелочное состояние при кордоцентезе у плодов с задержкой роста при отсутствии конечно-диастолической скорости в пупочной артерии. Биол Неонат. 1995;68(3):163-168.
45. Capponi A, Rizzo G, De Angelis C, Arduini D, Romanini C. Уровни предсердного натрийуретического пептида в крови плода по отношению к формам волны скорости нижней полой вены. Акушерство Гинекол. 1997;89(2):242-247.
46. Хечер К., Кэмпбелл С., Дойл П., Харрингтон К., Николаидес К. Оценка нарушений плода с помощью допплеровского ультразвукового исследования кровообращения плода.Исследования скорости артериального, внутрисердечного и венозного кровотока. Тираж. 1995;91(1):129-138.
47. Синковская Э., Классен А., Абухамад А. Новый систематический подход к оценке венозной системы плода. Semin Fetal Neonatal Med. 2013;18(5):269-278. doi: 10.1016/j.siny.2013.05.009.
48. Арбей П., Маулик Д., Финьон А., Стэйл Х., Берсон М., Бодар С. Оценка изменений PO2 плода с помощью церебральной и пупочной допплерографии на плодах ягненка во время острой гипоксии. Ультразвук Медицина Биол.1995;21(7):861-870.
Ультразвук Медицина Биол.1995;21(7):861-870.
49. Харрингтон К., Томпсон М.О., Карпентер Р.Г., Нгуен М., Кэмпбелл С. Допплеровское кровообращение плода при беременности, осложненной преэклампсией или рождением маловесного для гестационного возраста ребенка: 2. Продольный анализ. Br J Obstet Gynaecol. 1999;106(5):453-466.
50. Gramellini D, Folli MC, Raboni S, Vadora E, Merialdi A. Церебрально-пупочная допплерография как предиктор неблагоприятного перинатального исхода. Акушерство Гинекол. 1992;79(3):416-420.
51. Салихагич-Кадич А., Медик М., Югович Д., Кос М., Латин В., Кусан Юкич М.Цереброваскулярная реакция плода на хроническую гипоксию – последствия для предотвращения повреждения головного мозга. J Matern Fetal Neonatal Med. 2006;19(7):387-396. дои: 10.1080/14767050600637861.
52. Дегани С. Оценка цереброваскулярного кровообращения и развития головного мозга плода: роль ультразвука и допплера. Семин Перинатол. 2009;33(4):259-269. doi: 10.1053/j.semperi.2009.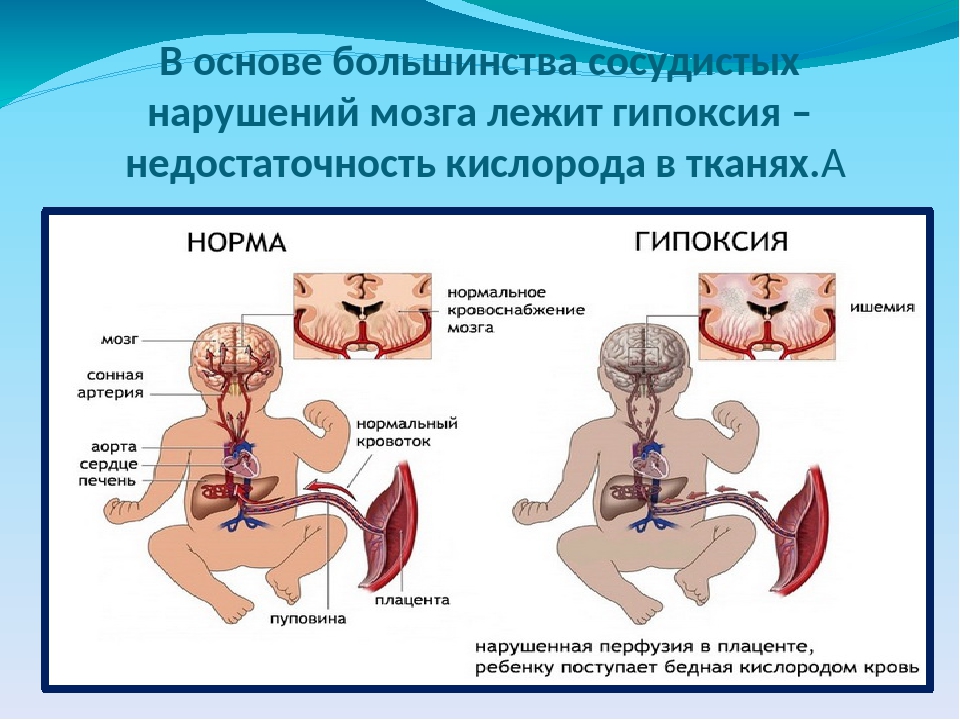 04.004.
04.004.
53. Фигерас Ф., Орос Д., Крус-Мартинес Р., Падилья Н., Эрнандес-Андраде Э., Ботет Ф. Нейроповедение доношенных, маловесных для гестационного возраста новорожденных с нормальной функцией плаценты.Педиатрия. 2009;124(5):e934-941. doi: 10.1542/пед.2008-3346.
54. Старчевич М., Предоевич М., Буторак Д., Тумбри Дж., Коньевода П., Кадич А.С. Ранние функциональные и морфологические нарушения головного мозга при поздней задержке внутриутробного развития. Ранний Хам Дев. 2016;93:33-38. doi: 10.1016/j.earlhumdev.2015.12.001.
55. Мискович Б., Василь О., Станоевич М., Иванкович Д., Кернер М., Тиквица А. Сравнение поведения плода при беременности с высоким риском и нормальной беременности, оцениваемое с помощью четырехмерного ультразвука.J Matern Fetal Neonatal Med. 2010;23(12):1461-1467. дои: 10.3109/14767051003678200.
56. Куржак А., Анцаклис П., Станоевич М., Владареану Р., Владареану С., Нето Р.М. Мультицентровые исследования нейроповедения плода с помощью теста KANET. J Перинат Мед. 2017;45(6):717-727. doi: 10.1515/jpm-2016-0409.
J Перинат Мед. 2017;45(6):717-727. doi: 10.1515/jpm-2016-0409.
57. Predojevic M, Talic A, Stanojevic M, Kurjak A, Salihagic Kadic A. Оценка двигательных и гемодинамических параметров у плодов с задержкой роста — тематическое исследование. J Matern Fetal Neonatal Med.2014;27(3):247-251. дои: 10.3109/14767058.2013.807241.
58. Бейн Э., Миддлтон П., Кроутер К.А. Различные схемы сульфата магния для нейропротекции плода у женщин с риском преждевременных родов. Кокрановская система базы данных, ред. 2012(2):CD009302. doi: 10.1002/14651858.CD009302.pub2.
59. Reynolds A, Slattery S, Byrne S, Neary E, Mullers S, Kent E. Сроки введения антенатального сульфата магния и уровни магния в пуповинной крови у недоношенных детей. J Matern Fetal Neonatal Med.2017;13:1-6. дои: 10.1080/14767058.2017.1398724.
60. Брукфилд К.Ф., Элкоми М., Су Ф., Дровер Д.Р., Карвальо Б. Оптимизация введения сульфата магния матери для нейропротекции плода: применение проспективно построенной фармакокинетической модели в когорте BEAM. Дж. Клин Фармакол. 2017;57(11):1419-1424. doi: 10.1002/jcph.941.
Дж. Клин Фармакол. 2017;57(11):1419-1424. doi: 10.1002/jcph.941.
61. Кроутер К.А., Миддлтон П.Ф., Войси М., Аски Л., Дули Л., Прайд П.Г. Оценка нейропротекторных преимуществ антенатального сульфата магния для детей: метаанализ данных отдельных участников.ПЛОС Мед. 2017;14(10):e1002398. doi: 10.1371/journal.pmed.1002398.
Гипоксия: краткосрочные и долгосрочные последствия для развивающегося плода | SFEBES2008 | Общество эндокринологии BES 2008
В дополнение к традиционным рискам, таким как курение и ожирение, качество нашего внутриутробного развития играет роль в определении того, страдаем ли мы от болезней. В свою очередь, качество внутриутробной среды во многом определяется доступными питательными веществами и кислородом для растущего молодняка.Таким образом, связь между плохими условиями в утробе матери и повышенным риском заболевания во взрослом возрасте вызвала бурный рост ряда исследований, изучающих влияние изменений в питании матери и плода на программирование болезни. В отличие от этих международных исследований вклад гипоксии плода, которая может возникнуть во время преэклампсии или плацентарной недостаточности, в программирование развития относительно игнорируется. Кроме того, механизмы, лежащие в основе раннего программирования заболевания при осложненной беременности, остаются неизвестными, что препятствует выявлению потенциальных терапевтических мишеней для клинического вмешательства.Здесь мы выдвинули гипотезу о том, что окислительный стресс у плода лежит в основе молекулярной основы, с помощью которой пренатальная гипоксия изменяет рост плода и способствует программированию болезни в процессе развития. Наблюдения за беременностью человека на большой высоте и эксперименты на куриных и крысиных эмбрионах показывают, что гипоксия развития, не зависящая от изменений в питании матери, не только изменяет траекторию роста плода, но также вызывает изменения в сердечно-сосудистой, метаболической и эндокринной системах, которые в норме связаны с болезненными состояниями в более позднем возрасте.
В отличие от этих международных исследований вклад гипоксии плода, которая может возникнуть во время преэклампсии или плацентарной недостаточности, в программирование развития относительно игнорируется. Кроме того, механизмы, лежащие в основе раннего программирования заболевания при осложненной беременности, остаются неизвестными, что препятствует выявлению потенциальных терапевтических мишеней для клинического вмешательства.Здесь мы выдвинули гипотезу о том, что окислительный стресс у плода лежит в основе молекулярной основы, с помощью которой пренатальная гипоксия изменяет рост плода и способствует программированию болезни в процессе развития. Наблюдения за беременностью человека на большой высоте и эксперименты на куриных и крысиных эмбрионах показывают, что гипоксия развития, не зависящая от изменений в питании матери, не только изменяет траекторию роста плода, но также вызывает изменения в сердечно-сосудистой, метаболической и эндокринной системах, которые в норме связаны с болезненными состояниями в более позднем возрасте. Лечение антиоксидантами беременностей животных, осложненных снижением доставки кислорода к плоду, предотвращает изменения в росте плода, ремоделирование сердечно-сосудистой, метаболической и эндокринной систем плода, усиление окислительного стресса. В совокупности человеческие и экспериментальные данные подтверждают проверенную гипотезу, и работа предлагает как понимание механизмов, так и возможные терапевтические цели для клинического вмешательства против раннего происхождения заболевания при рискованной беременности.
Лечение антиоксидантами беременностей животных, осложненных снижением доставки кислорода к плоду, предотвращает изменения в росте плода, ремоделирование сердечно-сосудистой, метаболической и эндокринной систем плода, усиление окислительного стресса. В совокупности человеческие и экспериментальные данные подтверждают проверенную гипотезу, и работа предлагает как понимание механизмов, так и возможные терапевтические цели для клинического вмешательства против раннего происхождения заболевания при рискованной беременности.
Гипоксия плода и структурные аномалии головного мозга у пациентов с шизофренией, их братьев, сестер и контрольной группы | Врожденные дефекты | JAMA Психиатрия
Фон Уменьшение коркового серого вещества и увеличение спинномозговой жидкости (ЦСЖ) являются надежными коррелятами шизофрении, но их связь с акушерскими и другими этиологическими факторами риска еще предстоит установить.
Методы Структурированные диагностические интервью, записи акушерских больниц и магнитно-резонансная томография головного мозга были получены у 64 пациентов с шизофренией или шизоаффективными расстройствами (представитель всех таких пробандов в Хельсинки, Финляндия, когорта рождения), а также у 51 их родных братьев и сестер, не страдающих психозом, и у 54 пациентов. демографически схожие контроли без семейных историй психоза.
демографически схожие контроли без семейных историй психоза.
Результаты Гипоксия плода предсказывала уменьшение серого вещества и двустороннее увеличение спинномозговой жидкости по всей коре головного мозга у пациентов (размеры эффекта серого вещества, -0.от 31 до -0,56; Размер эффекта ЦСЖ от 0,25 до 0,47) и братьев и сестер (размер эффекта серого вещества от 0,33 до 0,47; размер эффекта ЦСЖ от 0,17 до 0,33), наиболее сильно в височной доле. Величина эффекта была в 2-3 раза больше среди случаев, родившихся маленькими для своего гестационного возраста. Гипоксия также достоверно коррелировала с увеличением желудочков, но только у пациентов (величина эффекта 0,31). Напротив, гипоксия плода не была связана с белым веществом у пациентов и братьев и сестер, а также с каким-либо типом ткани в какой-либо области в контрольной группе.Ассоциации не зависели от членства в семье, общего объема мозга, возраста, пола, злоупотребления психоактивными веществами и внутриутробной инфекции.
Выводы Гипоксия плода связана с более выраженными структурными аномалиями мозга у пациентов с шизофренией и их братьев и сестер, не страдающих шизофренией, чем у контрольной группы с низким генетическим риском шизофрении. Эта картина результатов указывает на взаимодействие генов и окружающей среды в патогенезе развития нервной системы.
СТРУКТУРНЫЕ НАРУШЕНИЯ МОЗГА являются надежными коррелятами шизофрении, но их причины окончательно не установлены. 1 -3 Нейромоторные и когнитивные нарушения у детей с предшизофренией 4 -6 и смещение корковых ламинарных нейронов у больных шизофренией при вскрытии 7 -10 позволяют предположить, что имеют нервно-психическое происхождение. 11 Генетические влияния при шизофрении существенны, 12 но тип наследования сложный. Он включает по крайней мере несколько генов 13 и некоторые нервно-деструктивные воздействия окружающей среды, такие как акушерские осложнения (ОС). 14 -27 Из многих типов ОК, которые, как было установлено, предсказывают шизофрению, гипоксия плода показала самую сильную связь, объясняя большую долю предрасположенности, чем воздействие инфекций во время беременности, задержка роста плода и другие акушерские факторы. 27 Поскольку ни в одном исследовании с использованием объективных записей о рождении не было обнаружено, что гипоксические ОС чаще встречаются у ближайших родственников больных шизофренией, чем в общей популяции, 17 -24 эти осложнения не являются следствием генетических склонность к шизофрении.Также маловероятно, что эти ранние воздействия сами по себе вызывают шизофрению, поскольку более чем у 90% лиц, перенесших внутриутробную гипоксию, даже в ее тяжелой форме, шизофрения не развивается. 17 ,18,25 ,26 Таким образом, гипоксические ОК должны действовать аддитивно или интерактивно с генетическими факторами, влияя на предрасположенность к заболеванию.
14 -27 Из многих типов ОК, которые, как было установлено, предсказывают шизофрению, гипоксия плода показала самую сильную связь, объясняя большую долю предрасположенности, чем воздействие инфекций во время беременности, задержка роста плода и другие акушерские факторы. 27 Поскольку ни в одном исследовании с использованием объективных записей о рождении не было обнаружено, что гипоксические ОС чаще встречаются у ближайших родственников больных шизофренией, чем в общей популяции, 17 -24 эти осложнения не являются следствием генетических склонность к шизофрении.Также маловероятно, что эти ранние воздействия сами по себе вызывают шизофрению, поскольку более чем у 90% лиц, перенесших внутриутробную гипоксию, даже в ее тяжелой форме, шизофрения не развивается. 17 ,18,25 ,26 Таким образом, гипоксические ОК должны действовать аддитивно или интерактивно с генетическими факторами, влияя на предрасположенность к заболеванию. 27
27
В предыдущем исследовании с помощью компьютерной томографии мы нашли доказательства, подтверждающие модель взаимодействия генов и окружающей среды в отношении вклада гипоксии плода в подкорковые аномалии у пациентов с шизофренией. 28 Отношение желудочков к мозгу увеличивалось в связи с наличием в анамнезе связанных с гипоксией OC среди потомства родителей-шизофреников, но не среди потомков контрольной группы, тогда как отношение борозд к мозгу менялось в зависимости от степени генетической нагрузки при шизофрении, но не от акушерского рассмотренные факторы. Эти данные свидетельствуют о том, что генетический фактор шизофрении может сделать мозг плода особенно восприимчивым к повреждению перивентрикулярной ткани после гипоксии. Однако интерпретируемость этих данных ограничена ограниченной локализационной значимостью анатомических измерений на основе спинномозговой жидкости (ЦСЖ) 2 и сомнительной обобщаемостью данных, полученных у потомства матерей с необычно тяжелыми формами шизофрении. 29 Кроме того, исследование с помощью магнитно-резонансной томографии (МРТ) монозиготных близнецов, дискордантных по шизофрении, выявило большие желудочки и меньшие объемы височной доли у пораженных по сравнению со здоровыми однояйцевыми близнецами, различия, которые должны отражать негенетические влияния 30 ; эти внутрипарные различия в размерах желудочков и гиппокампа связаны с более высокой частотой OCs у пораженных однояйцовых близнецов. 31
29 Кроме того, исследование с помощью магнитно-резонансной томографии (МРТ) монозиготных близнецов, дискордантных по шизофрении, выявило большие желудочки и меньшие объемы височной доли у пораженных по сравнению со здоровыми однояйцевыми близнецами, различия, которые должны отражать негенетические влияния 30 ; эти внутрипарные различия в размерах желудочков и гиппокампа связаны с более высокой частотой OCs у пораженных однояйцовых близнецов. 31
Ранее мы сообщали о различиях в региональной морфологии мозга, оцененных с помощью МРТ, у пациентов с шизофренией, их братьев и сестер, не страдающих шизофренией, и у контрольной группы с низким генетическим риском шизофрении. 32 У пациентов и их братьев и сестер было уменьшено количество серого вещества и увеличена бороздчатая спинномозговая жидкость в лобных и височных областях с обеих сторон, но не в задних областях. У пациентов, но не у братьев и сестер, также наблюдалось увеличение желудочков и уменьшение глобального белого вещества по сравнению с контрольной группой. В рамках этого исследования мы также собрали исходные записи акушерских больниц субъектов. Было обнаружено, что наличие в анамнезе связанных с гипоксией OC, но не внутриутробная инфекция или задержка роста плода, предсказывает повышенный риск ранней шизофрении. 18 В этом анализе мы использовали одни и те же образцы, чтобы определить, была ли гипоксия плода по-разному связана с увеличением желудочков и уменьшением объема височной доли у пациентов и братьев и сестер с повышенным риском шизофрении по сравнению с контрольной группой с низким генетическим риском.
В рамках этого исследования мы также собрали исходные записи акушерских больниц субъектов. Было обнаружено, что наличие в анамнезе связанных с гипоксией OC, но не внутриутробная инфекция или задержка роста плода, предсказывает повышенный риск ранней шизофрении. 18 В этом анализе мы использовали одни и те же образцы, чтобы определить, была ли гипоксия плода по-разному связана с увеличением желудочков и уменьшением объема височной доли у пациентов и братьев и сестер с повышенным риском шизофрении по сравнению с контрольной группой с низким генетическим риском.
Участники были отобраны из общей популяции лиц, родившихся в Хельсинки, Финляндия, в 1955 году, а также всех их полных братьев и сестер (N = 7840 и N = 12 796 соответственно) с использованием ранее описанных методов. 12 ,32 Национальные компьютеризированные базы данных были использованы для скрининга когорты на наличие в анамнезе психических расстройств, требующих лечения, и потенциальные пробанды были случайным образом выбраны из этого общего пула. Право на участие было ограничено пробандами с прижизненным диагнозом шизофрении или шизоаффективного расстройства при прямом опросе. Около 75% опрошенных дали информированное согласие и соответствовали критериям включения. Исследуемые пробанды были эквивалентны остальной части пробандной популяции по году рождения, размеру нуклеарной семьи, полу, возрасту при первой госпитализации, наркологическим расстройствам в анамнезе и трудоспособности, но в исследуемой группе средний показатель составлял 1.на 5 госпитализаций больше, чем в неисследованной группе. 32 Была предпринята попытка завербовать по крайней мере одного нешизофренического брата и сестры каждого исследуемого пробанда, но это удалось только в 62 из 80 случаев. Кроме того, 56 нешизофренических контрольных субъектов (из 28 пар братьев и сестер) были выбраны из той же возрастной когорты после исключения тех, у кого в личном или семейном анамнезе было психиатрическое лечение. Субъекты контрольной группы были похожи на пробандов и их братьев и сестер по демографическим переменным.
Право на участие было ограничено пробандами с прижизненным диагнозом шизофрении или шизоаффективного расстройства при прямом опросе. Около 75% опрошенных дали информированное согласие и соответствовали критериям включения. Исследуемые пробанды были эквивалентны остальной части пробандной популяции по году рождения, размеру нуклеарной семьи, полу, возрасту при первой госпитализации, наркологическим расстройствам в анамнезе и трудоспособности, но в исследуемой группе средний показатель составлял 1.на 5 госпитализаций больше, чем в неисследованной группе. 32 Была предпринята попытка завербовать по крайней мере одного нешизофренического брата и сестры каждого исследуемого пробанда, но это удалось только в 62 из 80 случаев. Кроме того, 56 нешизофренических контрольных субъектов (из 28 пар братьев и сестер) были выбраны из той же возрастной когорты после исключения тех, у кого в личном или семейном анамнезе было психиатрическое лечение. Субъекты контрольной группы были похожи на пробандов и их братьев и сестер по демографическим переменным. Все испытуемые были опрошены с использованием структурированного клинического интервью по DSM-III-R расстройств 34 , проводимого психологами и психиатрическими социальными работниками, прошедшими обширную предварительную подготовку; братья и сестры и контрольная группа также были опрошены по пунктам кластера А из экзамена на расстройство личности. 35 Надежность диагностики была превосходной (κ = 0,94 ± 0,02), 36 и окончательные диагнозы были поставлены на основе консенсуса среди 3 независимых оценщиков.
Все испытуемые были опрошены с использованием структурированного клинического интервью по DSM-III-R расстройств 34 , проводимого психологами и психиатрическими социальными работниками, прошедшими обширную предварительную подготовку; братья и сестры и контрольная группа также были опрошены по пунктам кластера А из экзамена на расстройство личности. 35 Надежность диагностики была превосходной (κ = 0,94 ± 0,02), 36 и окончательные диагнозы были поставлены на основе консенсуса среди 3 независимых оценщиков.
Отсутствующие записи акушерского стационара (n = 21) и/или технические проблемы с МРТ (n = 7) исключили 27 субъектов из анализа. Таблица 1 показывает, что группы пациентов, братьев и сестер и контрольные группы были сбалансированы по злоупотреблению психоактивными веществами и основным демографическим и акушерским переменным.
Исследователь, слепой к диагнозу и результатам визуализации, использовал стандартную форму для кодирования информации из оригинальных записей дородовой консультации и акушерского стационара о здоровье матери, мониторинге плода, пренатальных и перинатальных осложнениях и неонатальных состояниях. Акушерские переменные, использованные в анализе, были небольшими для статуса гестационного возраста (т. е. массы тела при рождении на уровне или ниже 10-го процентиля для данного гестационного возраста), любой материнской инфекции (краснуха, грипп и т. д.) во время беременности и гипоксии плода. Гипоксия плода оценивалась как присутствующая, если субъект был закодирован как синий при рождении или в неонатальном периоде или имел 2 или более осложнений, которые были в значительной степени связаны с асфиксией при рождении или в неонатальном периоде в общей выборке. Осложнения включали пуповину, завязанную узлом или туго обернутую вокруг шеи, инфаркт плаценты, кровотечение в третьем триместре, преэклампсию, анемию во время беременности, анорексию во время беременности, отклонения частоты сердечных сокращений/ритма плода и тазовое предлежание.Недоношенность была удалена из определения гипоксии, использовавшегося ранее 18 , чтобы можно было оценить эффекты гипоксии в зависимости от статуса развития.
Акушерские переменные, использованные в анализе, были небольшими для статуса гестационного возраста (т. е. массы тела при рождении на уровне или ниже 10-го процентиля для данного гестационного возраста), любой материнской инфекции (краснуха, грипп и т. д.) во время беременности и гипоксии плода. Гипоксия плода оценивалась как присутствующая, если субъект был закодирован как синий при рождении или в неонатальном периоде или имел 2 или более осложнений, которые были в значительной степени связаны с асфиксией при рождении или в неонатальном периоде в общей выборке. Осложнения включали пуповину, завязанную узлом или туго обернутую вокруг шеи, инфаркт плаценты, кровотечение в третьем триместре, преэклампсию, анемию во время беременности, анорексию во время беременности, отклонения частоты сердечных сокращений/ритма плода и тазовое предлежание.Недоношенность была удалена из определения гипоксии, использовавшегося ранее 18 , чтобы можно было оценить эффекты гипоксии в зависимости от статуса развития. Поскольку почти все субъекты, рожденные преждевременно (т. е. ≥2 недель), были малы для своего гестационного возраста, и наоборот, эти 2 категории были сведены вместе.
Поскольку почти все субъекты, рожденные преждевременно (т. е. ≥2 недель), были малы для своего гестационного возраста, и наоборот, эти 2 категории были сведены вместе.
Изображения были получены с использованием стандартной последовательности двойного эха с толщиной среза 5 мм и сегментированы на серое вещество, белое вещество и спинномозговую жидкость с использованием адаптивного трехмерного байесовского алгоритма 38 , ранее утвержденного для этой цели. 39 Эти объемы были разделены по полушариям и областям с использованием операционно определенных границ для лобных и височных долей. 40 Кроме того, «задняя» область была определена как вся ткань, за исключением лобной и височной долей. Отслеживание проводилось вслепую в отношении диагноза и истории рождения, и межэтническая достоверность была превосходной (внутриклассовые корреляции> 0,93). Дополнительные сведения о процедурах получения и анализа МРТ приведены в другом месте. 32
32
Данные были проанализированы с использованием общей линейно-смешанной модели с повторными измерениями. Мы скорректировали зависимость (т. е. корреляцию) между несколькими наблюдениями из одной и той же семьи и одного и того же человека, рассматривая семью и человека, вложенного в семью, как случайные переменные и соответствующим образом корректируя члены ошибки модели. Показатели серого вещества, белого вещества, ЦСЖ борозд и ЦСЖ желудочков анализировались отдельно, при этом полушарие и, при необходимости, область (лобная, височная, задняя) рассматривались как внутрисубъектные переменные повторных измерений.Мы проверили гипотезу о том, что гипоксия плода более тесно связана с морфологией мозга при наличии генетической предрасположенности к шизофрении, путем моделирования взаимодействия группы риска и гипоксии плода, как в целом, так и во взаимодействии с полушарием и регионом, в качестве предиктора с фиксированным эффектом. Чтобы определить, варьируются ли эти эффекты в зависимости от недоношенности/малости для гестационного возраста, мы также смоделировали взаимодействие группы риска × гипоксии плода × малого для гестационного возраста, как в целом, так и во взаимодействии с полушарием и регионом.Всякий раз, когда один из этих терминов значительно предсказывал объем мозга, проводился контрастный анализ для сравнения субъектов с гипоксией в анамнезе и без нее в каждой группе риска после коллапса по несущественным измерениям внутри субъекта. Этот подход поддерживал частоту ошибок типа I на уровне гипотезы 0,05 за счет оценки вклада предиктора в зависимую меру только в том случае, если его влияние было значительным на многомерном уровне. Материнская инфекция во время беременности была включена в качестве предиктора для контроля возможного искажения связи между гипоксическими ОС и объемами головного мозга.Было слишком мало субъектов с материнской инфекцией в анамнезе, чтобы провести содержательный тест на ее потенциальное взаимодействие с группой риска.
Чтобы определить, варьируются ли эти эффекты в зависимости от недоношенности/малости для гестационного возраста, мы также смоделировали взаимодействие группы риска × гипоксии плода × малого для гестационного возраста, как в целом, так и во взаимодействии с полушарием и регионом.Всякий раз, когда один из этих терминов значительно предсказывал объем мозга, проводился контрастный анализ для сравнения субъектов с гипоксией в анамнезе и без нее в каждой группе риска после коллапса по несущественным измерениям внутри субъекта. Этот подход поддерживал частоту ошибок типа I на уровне гипотезы 0,05 за счет оценки вклада предиктора в зависимую меру только в том случае, если его влияние было значительным на многомерном уровне. Материнская инфекция во время беременности была включена в качестве предиктора для контроля возможного искажения связи между гипоксическими ОС и объемами головного мозга.Было слишком мало субъектов с материнской инфекцией в анамнезе, чтобы провести содержательный тест на ее потенциальное взаимодействие с группой риска. Кроме того, при анализе учитывался общий объем мозга, возраст на момент обследования, пол и наличие в анамнезе психоактивных расстройств, поскольку эти факторы индивидуальных различий могут объяснять некоторую вариабельность региональных объемов мозга. Чтобы скорректировать межрегиональные различия в размере интересующей области, региональные объемы ткани выражали в виде процентного отношения к общему региональному объему (например, соотношение лобного серого вещества = [лобный объем серого вещества / общий лобный объем] × 100).
Кроме того, при анализе учитывался общий объем мозга, возраст на момент обследования, пол и наличие в анамнезе психоактивных расстройств, поскольку эти факторы индивидуальных различий могут объяснять некоторую вариабельность региональных объемов мозга. Чтобы скорректировать межрегиональные различия в размере интересующей области, региональные объемы ткани выражали в виде процентного отношения к общему региональному объему (например, соотношение лобного серого вещества = [лобный объем серого вещества / общий лобный объем] × 100).
Смешанная модель, анализ повторных измерений регионального и полушарного соотношения серого вещества, белого вещества и ЦСЖ головного мозга показали, что гипоксия плода является значимым предиктором серого вещества (F 1,111 = 14,6, P <0,001) и общий ликвор борозды (F 1,144 = 8,3, P = 0,005). Анализ также показал, что гипоксия плода значительно взаимодействовала с группой риска при прогнозировании общего состояния серого вещества (F 2,95 = 6, P = . 003), с незначительной тенденцией в этом направлении для общего ликвора борозды (F 2,125 = 2,7, P = 0,07) и общего ликвора желудочка (F 2,135 = 2,7, P = 0,07). Как для серого вещества (F 10 785 = 6,8, P <0,001), так и для ЦСЖ борозды (F 10 785 = 7,0, P <001) взаимосвязь группы риска и гипоксии плода значительно варьировала в зависимости от функцию региона, но не как функцию полушария или региона внутри полушария.Как показано в Таблице 2, несмотря на значительное уменьшение серого вещества, связанное с гипоксией плода, во всех областях у пациентов и братьев и сестер, величина этой связи была наибольшей в височной доле для обеих групп. Та же картина наблюдалась в отношении регионального расширения борозд у пациентов, в то время как среди братьев и сестер гипоксия была достоверно связана с расширением борозд только в височной доле. Гипоксия плода также ассоциировалась со значительным увеличением ликвора желудочков, но только у больных.
003), с незначительной тенденцией в этом направлении для общего ликвора борозды (F 2,125 = 2,7, P = 0,07) и общего ликвора желудочка (F 2,135 = 2,7, P = 0,07). Как для серого вещества (F 10 785 = 6,8, P <0,001), так и для ЦСЖ борозды (F 10 785 = 7,0, P <001) взаимосвязь группы риска и гипоксии плода значительно варьировала в зависимости от функцию региона, но не как функцию полушария или региона внутри полушария.Как показано в Таблице 2, несмотря на значительное уменьшение серого вещества, связанное с гипоксией плода, во всех областях у пациентов и братьев и сестер, величина этой связи была наибольшей в височной доле для обеих групп. Та же картина наблюдалась в отношении регионального расширения борозд у пациентов, в то время как среди братьев и сестер гипоксия была достоверно связана с расширением борозд только в височной доле. Гипоксия плода также ассоциировалась со значительным увеличением ликвора желудочков, но только у больных. Напротив, гипоксия плода не была значимо связана с белым веществом ни в одной группе и не была значимо связана с каким-либо типом ткани в любой области для контрольной группы.
Напротив, гипоксия плода не была значимо связана с белым веществом ни в одной группе и не была значимо связана с каким-либо типом ткани в любой области для контрольной группы.
Недоношенность/маленький для гестационного возраста статус
Основной эффект маленького для гестационного возраста состояния наблюдался в отношении серого вещества (F 1,125 = 4.8, P = 0,03) и бороздчатой спинномозговой жидкости (F 1,152 = 3,8, P = 0,05). Соотношение группы риска и гипоксии плода в зависимости от малого для гестационного возраста состояния серого вещества варьировало незначительно (F 5,98 = 1,9, P = 0,10), при значимой тенденции в этом направлении для бороздчатой СХУ. (F 5,128 = 2,5, P = 0,04), изображенные на рисунке 1 и рисунке 2 соответственно. Ассоциация гипоксии плода с редукцией серого вещества и расширением борозды у пациенток и их сибсов была значительно больше (т.е. размеры эффекта были в 2-3 раза больше) среди рожденных недоношенными и/или малыми для своего гестационного возраста.Среди лиц, рожденных в срок и/или с нормальным размером для своего гестационного возраста, гипоксия плода была связана со значительным уменьшением серого вещества только у пациенток. Напротив, малый для гестационного возраста статус не был связан с серым веществом или бороздовой спинномозговой жидкостью в отсутствие гипоксии, и не было значимой связи между гипоксией плода и серым веществом или бороздовой спинномозговой жидкостью в контрольной группе, независимо от статуса развития при рождении.
Ассоциация гипоксии плода с редукцией серого вещества и расширением борозды у пациенток и их сибсов была значительно больше (т.е. размеры эффекта были в 2-3 раза больше) среди рожденных недоношенными и/или малыми для своего гестационного возраста.Среди лиц, рожденных в срок и/или с нормальным размером для своего гестационного возраста, гипоксия плода была связана со значительным уменьшением серого вещества только у пациенток. Напротив, малый для гестационного возраста статус не был связан с серым веществом или бороздовой спинномозговой жидкостью в отсутствие гипоксии, и не было значимой связи между гипоксией плода и серым веществом или бороздовой спинномозговой жидкостью в контрольной группе, независимо от статуса развития при рождении.
Инфекция оказала значительное общее влияние на серое вещество (F 1,108 = 7.8, P = 0,006) и ликворе борозд (F 1,137 = 6,2, P = 0,014), но не на белом веществе или ликворе желудочков. Субъекты с материнской инфекцией в анамнезе во время беременности имели более низкое соотношение серого вещества и ликвора борозды к мозгу, чем те, у кого этого не было (среднее значение ± стандартная ошибка среднего, 54,3 ± 0,7 против 56,3 ± 0,3 для серого вещества; 10,5 ± 1,0 против 8,0 ± 0,4 для бороздковая спинномозговая жидкость).
Субъекты с материнской инфекцией в анамнезе во время беременности имели более низкое соотношение серого вещества и ликвора борозды к мозгу, чем те, у кого этого не было (среднее значение ± стандартная ошибка среднего, 54,3 ± 0,7 против 56,3 ± 0,3 для серого вещества; 10,5 ± 1,0 против 8,0 ± 0,4 для бороздковая спинномозговая жидкость).
Общий объем мозга достоверно предсказывал серое вещество (F 1,149 = 19.1, P <0,001), объемы белого вещества (F 1132 = 29,1, P <0,001) и ЦСЖ желудочков (F 1128 = 4,8, P = 0,03). Возраст при сканировании и злоупотребление психоактивными веществами значительно предсказывали объем серого вещества (F 1138 = 6,7, P = 0,01; F 1100 = 3,6, P = 0,04 соответственно). Пол не предсказывал значительных объемов после учета общего объема мозга.
Основным выводом этого исследования является то, что гипоксия плода в анамнезе связана с повышенными структурными аномалиями головного мозга у пациентов с шизофренией и их братьев и сестер, не страдающих шизофренией, но не у контрольной группы с низким генетическим риском заболевания. В следующих абзацах мы рассмотрим основные конкурирующие объяснения наших выводов, а затем их возможные последствия.
В следующих абзацах мы рассмотрим основные конкурирующие объяснения наших выводов, а затем их возможные последствия.
Во-первых, связь между гипоксией плода и измененной нейроанатомией может быть объяснена другими ОК, которые увеличивают риск шизофрении и разрушают мозг посредством механизмов, отличных от кислородной недостаточности или в дополнение к ней. Тем не менее, мы рассмотрели 2 наиболее известных таких кандидата, внутриутробную инфекцию и задержку роста плода, и обнаружили, что ни один из них не имел значительной корреляции ни с гипоксией плода, ни со взрослой шизофренией.Кроме того, учет этих двух факторов статистически не изменил значение или величину связи между гипоксией плода и морфологией мозга у пациентов или братьев и сестер. Тем не менее, можно ожидать, что некоторые случаи задержки роста плода связаны с такими состояниями, как плацентарная недостаточность, которые вызывают легкую, но хроническую гипоксию плода. 41 В соответствии с этой точкой зрения связь гипоксии плода с морфологией мозга была значительно увеличена среди пациентов и братьев и сестер, рожденных маленькими для их гестационного возраста. Однако, поскольку задержка роста плода не предсказывала значительных изменений в морфологии мозга в отсутствие гипоксии, задержка роста сама по себе не конкурирует с гипоксией как механизмом, лежащим в основе этих ассоциаций.
Однако, поскольку задержка роста плода не предсказывала значительных изменений в морфологии мозга в отсутствие гипоксии, задержка роста сама по себе не конкурирует с гипоксией как механизмом, лежащим в основе этих ассоциаций.
Можно также утверждать, что наши результаты указывают на влияние, отличное от гипоксии, потому что некоторые из ее хорошо охарактеризованных макроскопических последствий для головного мозга, такие как перивентрикулярное повреждение белого вещества, не наблюдались. Тем не менее, нервные последствия гипоксии многочисленны и зависят от тяжести и времени повреждения.На клеточном уровне они различаются по степени тяжести от изменений в росте нейритов до гибели нейронов. 42 Только в последнем случае можно ожидать потери как серого, так и белого вещества. В первом случае незрелые нейроны могут выжить при гипоксическом инсульте, но все же иметь нарушенную выработку синаптических взаимосвязей. 42 Исследования на эмбрионах овец показали, что гипоксия, вторичная по отношению к хронической плацентарной недостаточности, связана с уменьшением толщины коры и увеличением плотности корковых нейронов без какой-либо наблюдаемой потери нейронов или повреждения белого вещества. 43 Это уменьшение объема нейропиля должно проявляться как уменьшение объема серого, но не белого вещества на макроскопическом уровне. Характер морфологических изменений, связанных с гипоксией в этом исследовании, таким образом, совместим с животной моделью хронической гипоксии плода. Также в поддержку этой интерпретации является тот факт, что более 80% субъектов в группе гипоксии плода были положительными на маркеры как внутриутробной, так и родовой асфиксии.
43 Это уменьшение объема нейропиля должно проявляться как уменьшение объема серого, но не белого вещества на макроскопическом уровне. Характер морфологических изменений, связанных с гипоксией в этом исследовании, таким образом, совместим с животной моделью хронической гипоксии плода. Также в поддержку этой интерпретации является тот факт, что более 80% субъектов в группе гипоксии плода были положительными на маркеры как внутриутробной, так и родовой асфиксии.
Другая возможность состоит в том, что эффекты гипоксии могут быть смешаны с общими генетическими или экологическими факторами, которые увеличивают вероятность гипоксических осложнений среди пациентов и их здоровых братьев и сестер.Тем не менее, у братьев и сестер не было более высоких показателей OC, связанных с гипоксией, чем в контрольной группе, 18 , что указывает на отсутствие ковариации между этими OC и статусом генетического риска. Хотя ковариация между гипоксией и общим влиянием окружающей среды не может быть полностью исключена, исследования близнецов и усыновленных детей показали, что общая среда играет незначительную роль в общей этиологии шизофрении. 12 ,44 Более того, трудно представить себе систематическое влияние окружающей среды, которое проявлялось бы в большей восприимчивости к гипоксически-ишемическому повреждению головного мозга и которое было бы общим для братьев и сестер, диссонирующих по шизофрении, но не для демографически совпадающей контрольной группы.Наиболее вероятными из таких кандидатов являются пренатальная вирусная инфекция и задержка роста плода, которые не были более распространены у пациентов и братьев и сестер и не были ответственны за значительные эффекты гипоксии.
12 ,44 Более того, трудно представить себе систематическое влияние окружающей среды, которое проявлялось бы в большей восприимчивости к гипоксически-ишемическому повреждению головного мозга и которое было бы общим для братьев и сестер, диссонирующих по шизофрении, но не для демографически совпадающей контрольной группы.Наиболее вероятными из таких кандидатов являются пренатальная вирусная инфекция и задержка роста плода, которые не были более распространены у пациентов и братьев и сестер и не были ответственны за значительные эффекты гипоксии.
Мы также можем исключить возможность того, что наши результаты являются следствием выбора нерепрезентативной выборки пробандов. В этом исследовании использовался метод случайной популяционной выборки, что привело к отличному соответствию между изучаемыми и неизучаемыми пробандами по основным демографическим и клиническим переменным.Кроме того, поскольку группы братьев и сестер и контрольная группа были хорошо сопоставимы по наличию основных психических расстройств, наши результаты не связаны с избытком психических заболеваний, не связанных с шизофренией, среди братьев и сестер.
Таким образом, похоже, что связанные с гипоксией OC каким-то образом связаны с нейроразвитием патогенеза шизофрении. В контексте расстройства с полигенным наследованием 45 ОК могут действовать либо аддитивно, либо интерактивно с генетическими факторами, увеличивая риск шизофрении на континууме ответственности. 27 Аддитивная модель предсказывает, что гипоксия должна иметь эквивалентную степень влияния на непрерывные маркеры склонности к заболеванию, независимо от степени генетической предыстории расстройства. Модель взаимодействия предсказывает, что гипоксия плода должна иметь дифференциальную связь с постоянными маркерами предрасположенности к заболеванию у лиц с повышенным генетическим риском шизофрении по сравнению с лицами с низким генетическим риском. Таким образом, наш вывод о том, что гипоксия плода связана с повышенными признаками аномалий головного мозга как у пациентов, так и у их братьев и сестер, но не у контрольной группы с низким риском, согласуется с моделью взаимодействия генов. Эта модель также подтверждается нашим более ранним исследованием, в котором было обнаружено, что гипоксические осложнения предсказывают повышенный риск шизофрении и большее увеличение желудочков у потомства родителей-шизофреников, но не у потомства родителей, не страдающих шизофренией. 20 ,28 Расширение борозды коры не менялось в зависимости от акушерского анамнеза среди женщин с генетическим риском шизофрении в датском исследовании, 28 , как в настоящем исследовании, что, скорее всего, отражает большее снижение сигнала в поверхность коры (из-за артефактов частичного объема), связанная с компьютерной томографией, по сравнению с МРТ.
Эта модель также подтверждается нашим более ранним исследованием, в котором было обнаружено, что гипоксические осложнения предсказывают повышенный риск шизофрении и большее увеличение желудочков у потомства родителей-шизофреников, но не у потомства родителей, не страдающих шизофренией. 20 ,28 Расширение борозды коры не менялось в зависимости от акушерского анамнеза среди женщин с генетическим риском шизофрении в датском исследовании, 28 , как в настоящем исследовании, что, скорее всего, отражает большее снижение сигнала в поверхность коры (из-за артефактов частичного объема), связанная с компьютерной томографией, по сравнению с МРТ.
Модель взаимодействия генов и окружающей среды делает 2 дополнительных прогноза, которые можно проверить с помощью этого образца: (1) гипоксия плода должна возникать чаще среди пациентов с шизофренией, чем среди их братьев и сестер, и (2) связь между гипоксией плода и показателями постоянной пассивности должна отличаться у больных по сравнению с их братьями и сестрами. В то время как частота гипоксии плода не различалась в зависимости от группы риска в этом исследовании, в предыдущем отчете по этой выборке было обнаружено, что связанные с гипоксией OC были повышены среди случаев с ранним началом, но не среди случаев с более поздним началом или среди братьев и сестер любого из них. группа. 18 Кроме того, вероятность раннего начала шизофрении увеличилась в 2,9 раза на гипоксический OC в семьях. 18 Поскольку в этом отчете изучалась взаимосвязь OCs и морфологии головного мозга, а не диагностика, а также из-за ограниченного размера доступной выборки, случаи с ранним и поздним началом были объединены в анализе. Тот факт, что у большинства пациентов с гипоксией плода в анамнезе были ранние случаи гипоксии, повышает вероятность того, что воздействие гипоксии смешивается с другими факторами, определяющими возраст начала заболевания.Однако связи между гипоксией плода и морфологией мозга оставались значимыми после повторного анализа данных пациентов с возрастом на момент начала заболевания в качестве дополнительной ковариации (F 1,54 = 7,8, P = 0,007 для серого вещества; F 1 ,54 = 4,8, P = 0,03 для ликвора борозды и F 1,54 = 7,9, P = 0,007 для ликвора желудочка).
В то время как частота гипоксии плода не различалась в зависимости от группы риска в этом исследовании, в предыдущем отчете по этой выборке было обнаружено, что связанные с гипоксией OC были повышены среди случаев с ранним началом, но не среди случаев с более поздним началом или среди братьев и сестер любого из них. группа. 18 Кроме того, вероятность раннего начала шизофрении увеличилась в 2,9 раза на гипоксический OC в семьях. 18 Поскольку в этом отчете изучалась взаимосвязь OCs и морфологии головного мозга, а не диагностика, а также из-за ограниченного размера доступной выборки, случаи с ранним и поздним началом были объединены в анализе. Тот факт, что у большинства пациентов с гипоксией плода в анамнезе были ранние случаи гипоксии, повышает вероятность того, что воздействие гипоксии смешивается с другими факторами, определяющими возраст начала заболевания.Однако связи между гипоксией плода и морфологией мозга оставались значимыми после повторного анализа данных пациентов с возрастом на момент начала заболевания в качестве дополнительной ковариации (F 1,54 = 7,8, P = 0,007 для серого вещества; F 1 ,54 = 4,8, P = 0,03 для ликвора борозды и F 1,54 = 7,9, P = 0,007 для ликвора желудочка).
В соответствии со вторым прогнозом эффект гипоксии был значительно выше у пациентов, чем у братьев и сестер, как для серого вещества (F 6,535 = 6.53, P <0,001) и бороздовой ЦСЖ (F 6,535 = 6,20, P <0,001) и присутствовал только среди пациентов с вентрикулярной ЦСЖ (таблица 2). Таким образом, в то время как здоровые братья и сестры проявляют некоторую чувствительность к стимулирующим шизофрению эффектам гипоксии плода, эта чувствительность отличается от наблюдаемой у пациентов как количественно (для кортикальных показателей), так и качественно (для увеличения желудочков).
Эти данные дополняют растущее количество доказательств того, что по крайней мере некоторые аномалии головного мозга у больных шизофренией связаны с развитием нервной системы. 11 То, что увеличение желудочков и уменьшение объема серого вещества коры коррелировали с неблагоприятным состоянием при рождении, ясно указывает на раннее происхождение этих аномалий, хотя это никоим образом не исключает участия более поздних процессов развития нервной системы 46 или нейродегенеративных 47 процессов. Также представляется вероятным, что гены, предрасполагающие к шизофрении, могут сделать мозг плода особенно уязвимым для гипоксических ОК. Это открытие побуждает к поиску генов, которые повышают уязвимость мозга к гипоксическому/ишемическому повреждению нейронов.
Также представляется вероятным, что гены, предрасполагающие к шизофрении, могут сделать мозг плода особенно уязвимым для гипоксических ОК. Это открытие побуждает к поиску генов, которые повышают уязвимость мозга к гипоксическому/ишемическому повреждению нейронов.
Это исследование имеет несколько ограничений. Мы использовали Т2-взвешенные изображения с большой толщиной среза (5 мм), которые более подвержены артефактам частичного объема, чем Т1-взвешенные изображения с более высоким разрешением. Такие эффекты усиливаются при наличии расширения борозд и поэтому могут влиять на диагностический статус. Однако, поскольку основное воздействие артефакта частичного объема заключается в снижении отношения сигнал-шум, тем самым уменьшая способность обнаруживать истинные ассоциации, наличие такого взаимодействия в этих данных, скорее всего, привело бы к недооценке эффекта. размеров в группах пациентов и братьев и сестер.В этом исследовании также использовались относительно грубые анатомические подразделения, из-за чего неясно, отражают ли ассоциации между гипоксией и потерей серого вещества в задней области уменьшение объема в подкорковых структурах, затылочно-теменной коре или в обоих. Воздействие на заднее серое вещество кажется вероятным, поскольку примерно 80% объема задней области приходится на затылочно-теменную кору. Связь гипоксии с подкорковыми аномалиями также кажется вероятной, учитывая ее корреляцию с увеличением желудочков, которое при шизофрении связано с уменьшением перивентрикулярного серого вещества. 48 ,49
Воздействие на заднее серое вещество кажется вероятным, поскольку примерно 80% объема задней области приходится на затылочно-теменную кору. Связь гипоксии с подкорковыми аномалиями также кажется вероятной, учитывая ее корреляцию с увеличением желудочков, которое при шизофрении связано с уменьшением перивентрикулярного серого вещества. 48 ,49
Поскольку у большинства субъектов с гипоксией плода в анамнезе были положительные маркеры как пренатальной, так и перинатальной гипоксии, мы не смогли изучить, возникает ли гипоксия в разное время в развитии (ожидается, что она приведет к различным паттернам регионарного повреждения головного мозга 50 , 51 ) по-разному относится к структурным аномалиям головного мозга при шизофрении. Кроме того, наше определение воздействия гипоксии ограничивалось осложнениями, которые были зарегистрированы в записях о рождении финской системы здравоохранения в 1950-х годах.В то время как эти записи имеют высокое качество и дают акушерские измерения, которые явно превосходят данные, полученные при ретроспективном опросе матери, более прямые количественные методы анализа оксигенации крови плода 52 ,53 позволили бы более точно проверить наши гипотезы.
Принято к публикации 6 июня 2001 г.
Это исследование было поддержано грантом Mh58207 Национального института психического здоровья, Бетесда, Мэриленд.
Мы благодарим Уллу Мустонен, MSW, и Лиизу Варонен, доктора философии, за их вклад в набор и оценку субъектов; Антти Тансканен, MS, за его вклад в поиск по реестру и создание базы данных; Мэри О’Брайен, доктор философии, за ее вклад в диагностические процедуры и оценку надежности; и Ракель Гур, доктор медицинских наук, Брюс Турецкий, доктор медицинских наук, Мишель Ян, доктор медицинских наук, и другие исследователи из Центра клинических исследований психического здоровья, факультет психиатрии, Пенсильванский университет, Филадельфия (грант Mh53880), за их вклад в методы визуализации и процедуры анализа, используемые в этом исследовании.
Автор, ответственный за переписку, и оттиски: Тайрон Д. Кэннон, доктор философии, кафедра психологии, Калифорнийский университет, Лос-Анджелес, 1285 Franz Hall, Los Angeles, CA (электронная почта: [email protected]).
1.Пушка TD Нарушения структуры и функции головного мозга при шизофрении: последствия для этиологии и патофизиологии. Энн Мед. 1996;28533- 539Google ScholarCrossref 2.Buchanan RWПлотник WT Нейроанатомия шизофрении. Шизофр Булл. 1997;23367- 372Google ScholarCrossref 3.Pfefferbaum АМАРШ L Структурная визуализация мозга при шизофрении. Клин Неврологии. 1995;3105- 111Google Scholar4.Rosso IMBearden CEХоллистер Дж. М. Гасперони TLSanchez LEHadley ТКэннон TD Детская нейромоторная дисфункция у пациентов с шизофренией и их здоровых братьев и сестер: проспективное когортное исследование. Шизофр Булл. 2000;26367- 378Google ScholarCrossref 5.Пушка TDBearden CEХоллистер Дж. М. Россо И.М.Санчес LEHadley T Когнитивное функционирование в детстве у пациентов с шизофренией и их здоровых братьев и сестер: проспективное когортное исследование. Шизофр Булл. 2000;26379- 393Google ScholarCrossref 6.Walker EF Умеренные в развитии проявления невропатологии, лежащей в основе шизофрении. Шизофр Булл. 1994;20453- 480Google ScholarCrossref 7.Akbarian СБанни МЫ JrPotkin SGWigal С.Б.Хагман Джосэндман КЭДжонс EG Измененное распределение клеток никотинамид-адениндинуклеотидфосфат-диафоразы в лобной доле шизофреников свидетельствует о нарушениях развития коры. Главный психиатрия. 1993;50169- 177Google ScholarCrossref 8.Akbarian SVinuela АКим Дж. Дж. Поткин Банни МЫ младшийДжонс EG Искаженное распределение нейронов никотинамид-адениндинуклеотидфосфат-диафоразы в височной доле больных шизофренией предполагает аномальное развитие коры. Главный психиатрия. 1993;50178- 187Google ScholarCrossref 9.Arnold SEHyman BTVan Hoesen GWDамасио AR Некоторые цитоархитектурные аномалии энторинальной коры при шизофрении. Главный психиатрия. 1991;48625- 632Google ScholarCrossref 10.Benes ФММкСпаррен ДжейБерд EDСан-Джованни JPVincent SL Дефицит мелких интернейронов в префронтальной и поясной коре у шизофреников и шизоаффективных пациентов. Главный психиатрия. 1991;48996- 1001Google ScholarCrossref 11.Cannon Т. Д. Влияние развития нервной системы на генез и эпигенез шизофрении: обзор. Appl Prev Psychol. 1998;747- 62Google ScholarCrossref 12.Cannon ТДКаприо ЙЛённквист ДжХуттунен М.О.Коскенвуо M Генетическая эпидемиология шизофрении в финской когорте близнецов: популяционное моделирование. Главный психиатрия. 1998;5567- 74Google ScholarCrossref 14.Jones PBRантакаллио Фартикайнен АЛИСоханни Сипила P Шизофрения как отдаленный исход беременности, родов и перинатальных осложнений: 28-летнее наблюдение за общей когортой населения Северной Финляндии в 1966 году. Am J Психиатрия. 1998;155355- 364Google Scholar15.Eagles Дж. М. Гибсон И.Бремнер MHClunie Фебмайер КПСмит NC Акушерские осложнения у DSM-III шизофреников и их братьев и сестер. Ланцет. 1990;3351139- 1141Google ScholarCrossref 16.Kinney Д.К.Леви Д.Л.Юргелун-Тодд Д.А.Медофф DLaJonchere CMRadford-Paregol M Сезон родов и акушерские осложнения у шизофреников. J Psychiatr Res. 1994;28499- 509Google ScholarCrossref 17.Cannon TDРоссо ИМХоллистер Дж. М. Бирден CESanchez LEHadley T Проспективное когортное исследование генетических и перинатальных влияний в этиологии шизофрении. Шизофр Булл. 2000;26351- 366Google ScholarCrossref 18.Rosso ИМКэннон ТДХуттунен М.О.Хуттунен Тлёнквист Дж. Гасперони TL Акушерские факторы риска шизофрении с ранним началом в финской когорте новорожденных. Am J Психиатрия. 2000;157801- 807Google ScholarCrossref 19.Gunther-Genta ФБовет Фольфельд P Акушерские осложнения и шизофрения: исследование случай-контроль. Br J Психиатрия. 1994;164165-170Google ScholarCrossref 20.Mirdal ГК Медник С.А.Шульзингер FFuchs F Перинатальные осложнения у детей матерей-шизофреников. Acta Psychiatr Scand. 1974;50553- 568Google ScholarCrossref 21.Marcus Дж. Ауэрбак Дж. Уилкинсон Л.Бурак CM Младенцы с риском развития шизофрении: исследование развития младенцев в Иерусалиме. Главный психиатрия. 1981;38703- 713Google ScholarCrossref 22.Fish BМаркус ДжХанс С.Л.Ауэрбах JGPerdue S Младенцы с риском развития шизофрении: последствия генетического нейроинтегративного дефекта. Главный психиатрия. 1992;49221- 235Google ScholarCrossref 23.Hanson Д.Р.Готтесман IIХестон LL Некоторые возможные детские признаки взрослой шизофрении, полученные от детей больных шизофренией. Br J Психиатрия. 1976;129142- 154Google ScholarCrossref 24.Rieder ROBroman Розенталь С.Х. D Потомство шизофреников, II: перинатальные факторы и IQ. Главный психиатрия. 1977;34789- 799Google ScholarCrossref 25.Buka СЛЦуанг МТЛипситт LP Осложнения беременности/родов и психиатрический диагноз: проспективное исследование. Главный психиатрия. 1993;50151- 156Google ScholarCrossref 26.Готово DJJohnstone ECFrith CDGolding ДжейШеперд PMCrow TJ Осложнения беременности и родов в связи с психозом во взрослой жизни: данные выборки британского обследования перинатальной смертности. БМЖ. 1991;3021576- 1580Google ScholarCrossref 27.Cannon ТД О характере и механизмах акушерских влияний при шизофрении: обзор и обобщение эпидемиологических исследований. Международная психиатрия. 1997;9387- 397Google ScholarCrossref 28.Cannon TDMednick Сапарнас JSchulsinger FPraestholm JVestergaard A Аномалии развития головного мозга у потомства матерей-шизофреников, I: вклад генетических и перинатальных факторов. Главный психиатрия. 1993;50551- 564Google ScholarCrossref 29.Парнас Джей Кэннон ТД Джейкобсен BSchulsinger HSchulsinger Медник SA Lifetime DSM-III-R диагностические результаты у потомства матерей-шизофреников: результаты Копенгагенского исследования высокого риска. Главный психиатрия. 1993;50707- 714Google ScholarCrossref 30.Suddath Р.Л.Кристисон GWТорри Санова Е.Ф. М.Ф.Вайнбергер DR Анатомические аномалии в головном мозге монозиготных близнецов, несовместимых с шизофренией. N Engl J Med. 1990;322789- 794Google ScholarCrossref 31.McNeil TFCantor-Graae ЭВайнбергер DR Взаимосвязь акушерских осложнений и различий в размерах структур головного мозга у монозиготных пар близнецов, дискордантных по шизофрении. Am J Психиатрия. 2000;157203- 212Google ScholarCrossref 32.Cannon ТДван Эрп ТГМХуттунен МЛённквист Дж. Салонен OValanne Л.Путанен VPStandertskjöld-Nordenstam CGGur РЭЯН M Региональное распределение серого вещества, белого вещества и спинномозговой жидкости у пациентов с шизофренией, их братьев, сестер и контрольной группы. Главный психиатрия. 1998;551084- 1091Google ScholarCrossref 33.Американская психиатрическая ассоциация, Диагностическое и статистическое руководство по психическим расстройствам , 3-е изд. Вашингтон, округ Колумбия, Американская психиатрическая ассоциация, 1987 г.;
34.Спитцер РЛ Уильямс Дж.Б.Гиббон M Инструкция по структурированному клиническому интервью для DSM-III-R (SCID) . Вашингтон, округ Колумбия, Американская психиатрическая ассоциация, 1987 г.;
35.Лорангер AWSussman В.Л.Олдхэм Дж. М. Руссаков LM Обследование на расстройство личности.Структурированное интервью для диагностики расстройств личности DSM-III-R. Уайт-Плейнс, Медицинский колледж Корнелла, Нью-Йорк, 1985 г.;
37.Рахаула U Количественная численность социальных слоев финского общества. Сосяалинен-Айкааускирья. 1970;63347- 362Google Scholar38.Yan МХКарп JS Адаптивный байесовский подход к трехмерной МР-сегментации мозга. Бизе YBarillot CDi Паола Reds Обработка информации в медицинской визуализации Нью-Йорк, Нью-Йорк Kluwer Academic Publishers, 1995; 201–213Google Scholar39.Гольдсал ADavatzikos CPham ДЛЯн MXБрайан Р.Н.Ресник SM Система обработки изображений для качественного и количественного объемного анализа изображений головного мозга. J Comput Assist Томогр. 1998;22827- 837Google ScholarCrossref 40.Турецкий Б.Т.Коуэлл ПЭГур Р.К.Гроссман РИШтасель ДЛГур RR Объемы лобной и височной долей головного мозга при шизофрении: связь с симптоматикой и клиническим подтипом. Главный психиатрия. 1995;521061- 1070Google ScholarCrossref 41.Richardson BSBocking AD Метаболические и циркуляторные адаптации к хронической гипоксии у плода. Comp Biochem Physiol A Mol Integr Physiol. 1998;119717- 723Google ScholarCrossref 43.Rees Маллард CBreen SStringer Макок Хардинг R Повреждение головного мозга плода после длительной гипоксемии и плацентарной недостаточности: обзор. Comp Biochem Physiol A Mol Integr Physiol. 1998;119653- 660Google ScholarCrossref 44.Kendler К.С.Грюнберг А.М.Кинни DK Независимые диагнозы усыновленных и родственников, как определено в DSM-III , в провинциальных и национальных выборках датского исследования усыновления шизофрении. Главный психиатрия. 1994;51456- 468Google ScholarCrossref 45.Gottesman IIЩиты J Шизофрения: эпигенетическая головоломка . Кембридж, Англия, издательство Кембриджского университета, 1982;
46.Кешаван М.С.Андерсон SPettegrew JW Является ли шизофрения следствием чрезмерного сокращения синапсов в префронтальной коре? Гипотеза Файнберга была пересмотрена. J Psychiatr Res. 1994;28239- 265Google ScholarCrossref 47.Gur РЕКоуэлл Турецкий БОЛЬШОЙГаллахер ФКэннон ТДБилкер ВГур RC Последующее исследование шизофрении с помощью магнитно-резонансной томографии: связь нейроанатомических изменений с клиническими и нейроповеденческими показателями. Главный психиатрия. 1998;55145- 152Google ScholarCrossref 48.Brown RColter Корселлис ДЖАНКроу Т.Дж.Фрит CDJagoe РДжонстон ECMarsh L Посмертные признаки структурных изменений головного мозга при шизофрении: различия в массе головного мозга, площади височных рогов и парагиппокампальной извилине по сравнению с аффективным расстройством. Главный психиатрия. 1986;4336- 42Google ScholarCrossref 49.Lesch А.Богертс B Промежуточный мозг при шизофрении: свидетельство уменьшения толщины перивентрикулярного серого вещества. Eur Arch Psychiatry Neurol Sci. 1984;234212- 219Google ScholarCrossref 50.Баркович ЭйДжейХаллам D Нейровизуализация при перинатальном гипоксически-ишемическом повреждении. Ment Retard Dev Disabil Res Rev. 1997;328–41Google ScholarCrossref 51.Volpe JJ Гипоксически-ишемическая энцефалопатия: невропатология и патогенез. Неврология новорожденных 3rd Philadelphia, Pa WB Saunders1995;279- 312Google Scholar52.Low JA Роль газов крови и измерения кислотно-щелочного баланса в диагностике интранатальной асфиксии плода. Am J Акушер-гинеколог. 1988;1591235-1240Google ScholarCrossref 53.Buescher УГертвиг КВолк КДуденхаузен JW Эритропоэтин в амниотической жидкости как маркер хронической гипоксии плода. Международный гинекологический акушер. 1998;60257- 263Google ScholarCrossref .


 Так организм получит больше кислорода. Дыхательные упражнения можно делать лежа на спине.
Так организм получит больше кислорода. Дыхательные упражнения можно делать лежа на спине.