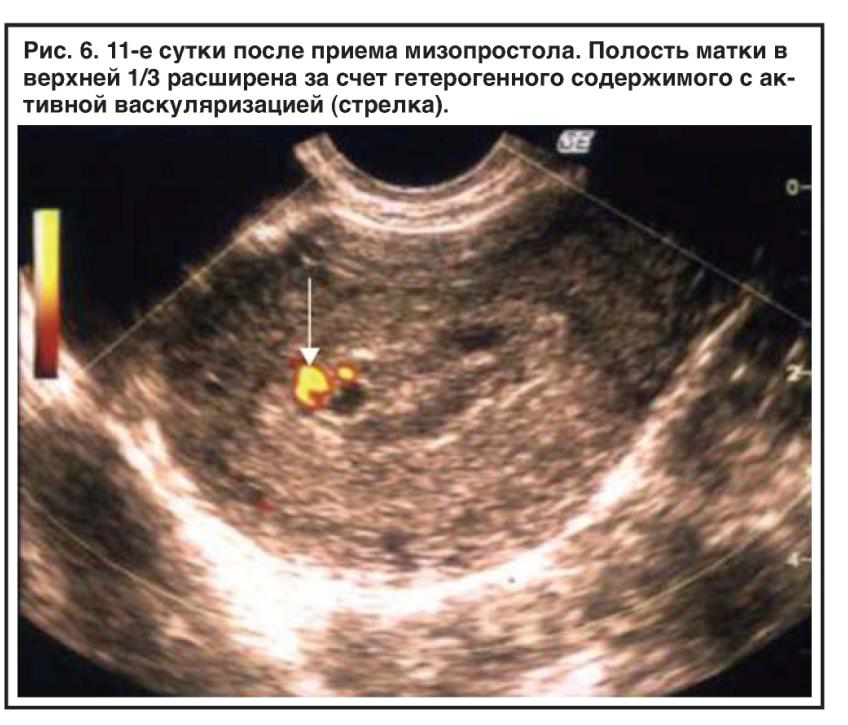
Неразвивающаяся беременность | Гинекология | Направления ЦПС Медика
ОПЕРАТИВНАЯ ГИНЕКОЛОГИЯ
Внутриматочное введение противоспаечного барьера 2300
Установка Ворд-катетера при кистах бартолиневой железы 12500
Марсупиализация кисты бартолиновой железы 7000
Удаление инородного тела (ВМС) под контролем гистероскопа (без стоимости анестезии и цитологического мазка — отпечатка с ВМС) 19000
Раздельное диагностическое выскабливание полости матки и цервикального канала (без стоимости анестезии и гистологии) 10500
Выскабливание полости матки в связи с неразвивающейся беременностью (без стоимости анестезии и гистологии) 16000
Выскабливание полости матки в связи с неразвивающейся беременностью под контролем гистероскопа (без стоимости анестезии и гистологии) 24500
Вакуумная аспирация полости матки в связи с неразвивающейся беременностью (без стоимости анестезии и гистологии) 16000
Гистероскопия
Офисная гистероскопия (без стоимости анестезии и гистологии) 17000
Офисная гистероскопия с биопсией эндометрия (без стоимости анестезии и гистологии) 19000
Гистероскопия с фракционным кюретажем (раздельным диагностическим выскабливанием полости матки и цервикального канала) (без стоимости анестезии и гистологии) 24000
Офисная гистероскопия-прицельная полипэктомия (без стоимости анестезии и гистологии) 29000
Гистерорезектоскопия
Гистерорезектоскопия-иссечение внутриматочных синехий 1-2 степени (без стоимости анестезии и гистологии) 28500
Гистерорезектоскопия-рассечение внутриматочной перегородки до 2 см.
Гистерорезектоскопия с консервативной миомэктомией субмукозного узла до 3 см. (без стоимости анестезии и гистологии) 36500
Гистерорезектоскопия-прицельная полипэктомия (без стоимости анестезии и гистологии) 28000
Гистерорезектоскопия при внутриматочной патологии 2 категории сложности (без стоимости анестезии и гистологии) 35000
Врач акушер-гинеколог
Врач акушер-гинеколог, первичный приём 2100
Врач акушер-гинеколог, повторный приём 1900
Врач акушер-гинеколог (высшая категория/кандидат медицинских наук/доктор медицинских наук), первичный приём 2300
Врач акушер-гинеколог (высшая категория/кандидат медицинских наук/доктор медицинских наук), повторный приём 2100
Врач акушер-гинеколог Танчук Е.В., первичный приём 2600
Врач акушер-гинеколог Танчук Е.В., повторный приём 2400
Врач акушер-гинеколог к.м.н. Басос А.С., первичный приём 3500
Врач акушер-гинеколог к.м.н. Басос А.С., повторный приём 3200
Врач акушер-гинеколог Волкова А.В., первичный приём 2600
Врач акушер-гинеколог Волкова А.В., повторный приём 2400
Врач акушер-гинеколог Захарова О.В., первичный приём 2600
Врач акушер-гинеколог Захарова О.В., повторный приём 2400
Врач акушер-гинеколог Бокач О.М., первичный приём 2600
Врач акушер-гинеколог Бокач О.М., повторный приём 2400
Врач акушер-гинеколог эндокринолог, первичный приём 2300
Врач акушер-гинеколог эндокринолог, повторный приём 2100
Врач акушер-гинеколог подростковый и детский, первичный приём 1750
Врач акушер-гинеколог подростковый и детский, повторный приём 1350
Врач акушер-гинеколог, прием по беременности, первичный прием 2600
Врач акушер-гинеколог, прием по беременности, повторный приём 2400
Врач акушер-гинеколог подростковый и детский (высшая категория/кандидат медицинских наук/доктор медицинских наук), первичный приём 2000
Врач акушер-гинеколог подростковый и детский (высшая категория/кандидат медицинских наук/доктор медицинских наук), повторный приём 1800
Консультация акушера-гинеколога по вопросам планирования семьи, первичный приём 2300
Консультация акушера-гинеколога по вопросам планирования семьи, повторный приём 2000
NGS диагностика причин замершей беременности
Замирание беременности на ранних сроках – довольно распространенная проблема. Согласно данным мировой медицинской статистики, около 30% всех беременностей на Земле замирают. Иногда женщины даже не знают о том, что были беременны: после 1-2 недель задержки менструальный цикл возобновляется и о том, что природа включила закон естественного отбора и отказала эмбриону в дальнейшем развитии, женщина может даже не догадываться.
Согласно данным мировой медицинской статистики, около 30% всех беременностей на Земле замирают. Иногда женщины даже не знают о том, что были беременны: после 1-2 недель задержки менструальный цикл возобновляется и о том, что природа включила закон естественного отбора и отказала эмбриону в дальнейшем развитии, женщина может даже не догадываться.
В подавляющем большинстве случаев причиной замирания беременности на очень ранних сроках является наличие у плода хромосомной патологии, — говорит Юлия Кременская, руководитель Генетического лабораторного центра , кандидат биологических наук. – Матка женщины обладает способностью распознавать такие эмбрионы и отказывать им в имплантации и дальнейшем развитии. Женщина в таком случае не нуждается в лечении, следующая беременность, скорее всего, будет благополучной. *Чтобы убедиться в том, что причиной замирания беременности является именно генетический фактор, а не какая-то другая проблема, используется высокоточный метод NGS (Next Generation Sequencing). Клиника ISIDA – одна из немногих клиник Украины, в которых во всех случаях замирания беременности (если сохраняется биологический материал для исследования) делается генетический анализ.
В чем суть метода NGS
Метод NGS (Next Generation Sequencing) позволяет расшифровать последовательность ДНК всего генома. Точность выявления хромосомных патологий с помощью метода NGS составляет 99,9%. Процесс полностью автоматизирован, что исключает воздействие человеческого фактора.
С помощью этого метода можно исследовать ворсинки хориона замершего в своем развитии плода, если это случилось на сроке до 9 недель и у врача есть биоматериал для исследования (то есть после диагностики замершей беременности проводилось медицинское выскабливание). На сроке беременности более 9 недель исследуются частички плода.
С какой целью проводится генетический анализ
У каждой замершей беременности – своя причина возникновения. И, как мы уже говорили, примерно в 30% случаев этой причиной является наличие у эмбриона хромосомной патологии. Если исследования методом NGS показывают, что это действительно так, то особых причин для тревоги нет, женщина не нуждается в каком-либо лечении. И ее следующая беременность, скорее всего, будет благополучной. К сожалению, отсутствие данных о наличии у эмбриона хромосомных патологий нередко вынуждает врача назначать женщине лечение, в котором нет особой необходимости.
И, как мы уже говорили, примерно в 30% случаев этой причиной является наличие у эмбриона хромосомной патологии. Если исследования методом NGS показывают, что это действительно так, то особых причин для тревоги нет, женщина не нуждается в каком-либо лечении. И ее следующая беременность, скорее всего, будет благополучной. К сожалению, отсутствие данных о наличии у эмбриона хромосомных патологий нередко вынуждает врача назначать женщине лечение, в котором нет особой необходимости.
Если же анализ показывает, что хромосомная патология отсутствует, значит, причиной замирания беременности был какой-то другой фактор (маточный, иммунологический и т.д.). В этом случае необходимо провести диагностику репродуктивного здоровья женщины и начать лечение, которое поможет избежать замирания беременности в будущем.
«В случае, если замирания беременности повторяются, риск повторного замирания беременности очень велик, — подчеркивает Юлия Кременская. – И с каждым разом он возрастает. После трех замерших беременностей риск повторения этого составляет более 70%. К тому же, основная причина замирания беременности отягощается травмированием матки во время каждого выскабливания. Поэтому генетический анализ NGS после замирания беременности во всем мире считается весьма желанным исследованием, позволяющим уберечь женщину от различных осложнений.
Метод генетического анализа NGS используется в клинике ISIDA после прерывания беременности строго по медицинским показаниями и входит в пакет «Искусственное прерывание замершей или прогрессирующей маточной беременности при аномалиях ее развития до 12 недель»
Мечтаете о ребенке? Доверьте свою мечту специалистам клиники ISIDA! Позвоните по номерам 0800 60 80 80, +38 (044) 455 88 11 и запишитесь на прием. Также можете задать нам свой вопрос онлайн с помощью специальной формы.
Замершая беременность на раннем сроке, лечение, тест | Центр ЭКО профессора Феськова ®
Замершая беременность на раннем сроке
Замершая беременность – это остановка развития и гибель плода, когда на каком-то из этапов беременности эмбрион просто перестаёт развиваться.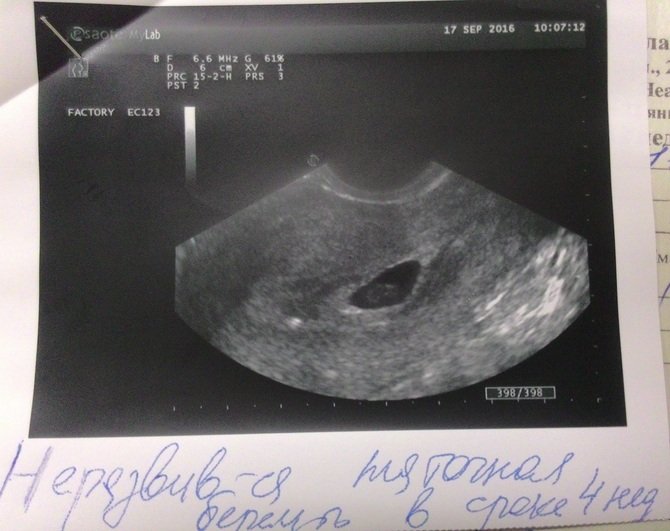 Самым опасным периодом беременности для этого является первый триместр — так называемая замершая беременность на раннем сроке. Замершая беременность на поздних сроках встречается гораздо реже.
Самым опасным периодом беременности для этого является первый триместр — так называемая замершая беременность на раннем сроке. Замершая беременность на поздних сроках встречается гораздо реже.
Иногда случается, что матка не сразу отторгает умерший плод — и женщина ещё некоторое время не подозревает о том, что плод перестал развиваться.
Основные причины замершей беременности это различные генетические, хромосомные, гормональные нарушения, а также нарушения свёртываемости крови матери (тромбофилия), инфекционные заболевания на ранних сроках беременности, вредные привычки, вирус герпеса и пр.
Как определить замершую беременность?
Выявление замершей беременности в домашних условиях невозможно. Лишь в лечебном учреждении, при помощи тщательного медицинского обследования возможно установить диагноз замершая беременность. При осмотре врач может увидеть несоответствие размеров матки срокам беременности и отсутствие признаков жизнедеятельности плода. УЗИ и ХГЧ при замершей беременности могут точно определить наличие патологии протекания беременности.
Замершая беременность: лечение, тест
Диагноз «замершая беременность» на раннем сроке ставится после наблюдения за результатами теста на β-хгч и результатами УЗИ в течение нескольких дней. При хорошей визуализации эмбриона и отсутствии сердечной деятельности, определение диагноза «замершая беременность» не является затруднительным. После постановки диагноза замершая беременность прерывается по медицинским показаниям. Если этого вовремя не сделать — при разрушении плода начнется воспаление и интоксикация организма женщины продуктами распада.
Что делать при замирании беременности?
В первую очередь необходимо обратиться за квалифицированной медицинской помощью. В случае подтверждения замирания беременности рекомендовано её прерывание с кариотипированием хориона. Кариотипирование хориона позволяет выявить некоторые генетические причины замирания, а именно изменение количества хромосом, структурные хромосомные транслокации.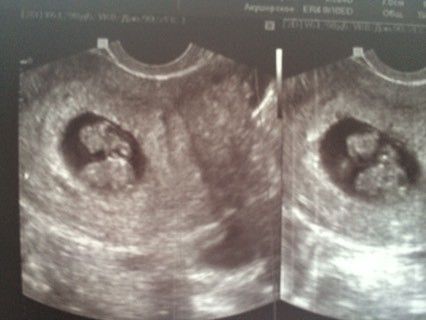
После прерывания беременности рекомендовано обследование:
- на инфекции
- гормональные анализы (через 2-3 менструальных цикла)
- обследования на тромбофилии, антифосфолипидный синдром, исследования фолатного цикла, определение уровня гомоцистеина обоих супругов
- исследование иммунного статуса
- УЗИ, гистероскопия для выявления аномалий развития матки, лейомиомы, эндометриоза матки.
кариотипирование лимфоцитов крови обоих супругов - спермограмма, НВА тест, ДНК фрагментация, исследование хромосомных нарушений спермы методом FISH
- осмотр терапевта для выявления экстрагенитальной патологии
Повторно планирование беременность можно начинать через 6 мес. В течение этого времени важно скорректировать выявленные в процессе обследования изменения, поэтому необходимо дальнейшее наблюдение у врача гинеколога.
Выкидыш, невынашивание беременности >>
Замирание беременности на ранних сроках симптомы. Замершая беременность — не крест на материнстве. Симптомы на ранних сроках
К сожалению, сегодня существует грустная статистика, связанная со случаями замирания беременности. Исследования показывают, что риск развития этой патологии после 45 лет увеличивается до 18%, тогда как в возрасте 25-30 лет эта цифра составляет всего 10%.
Однако риск все равно существует, но, как говорится, осведомлен – значит вооружен.
Возможность определения замирания плода самостоятельно зависит от срока, на котором это происходит. На раннем сроке понять в домашних условиях, что беременность замерла, весьма сложно, так как плод еще маленький и мама не ощущает его движения. Но, если внимательно прислушиваться к своему организму каждый день, то этот неприятный факт можно сразу распознать.
Первое, что должно настораживать – сукровичные выделения из влагалища , появление схваткообразных болей внизу живота и в пояснице, резкое повышение температуры.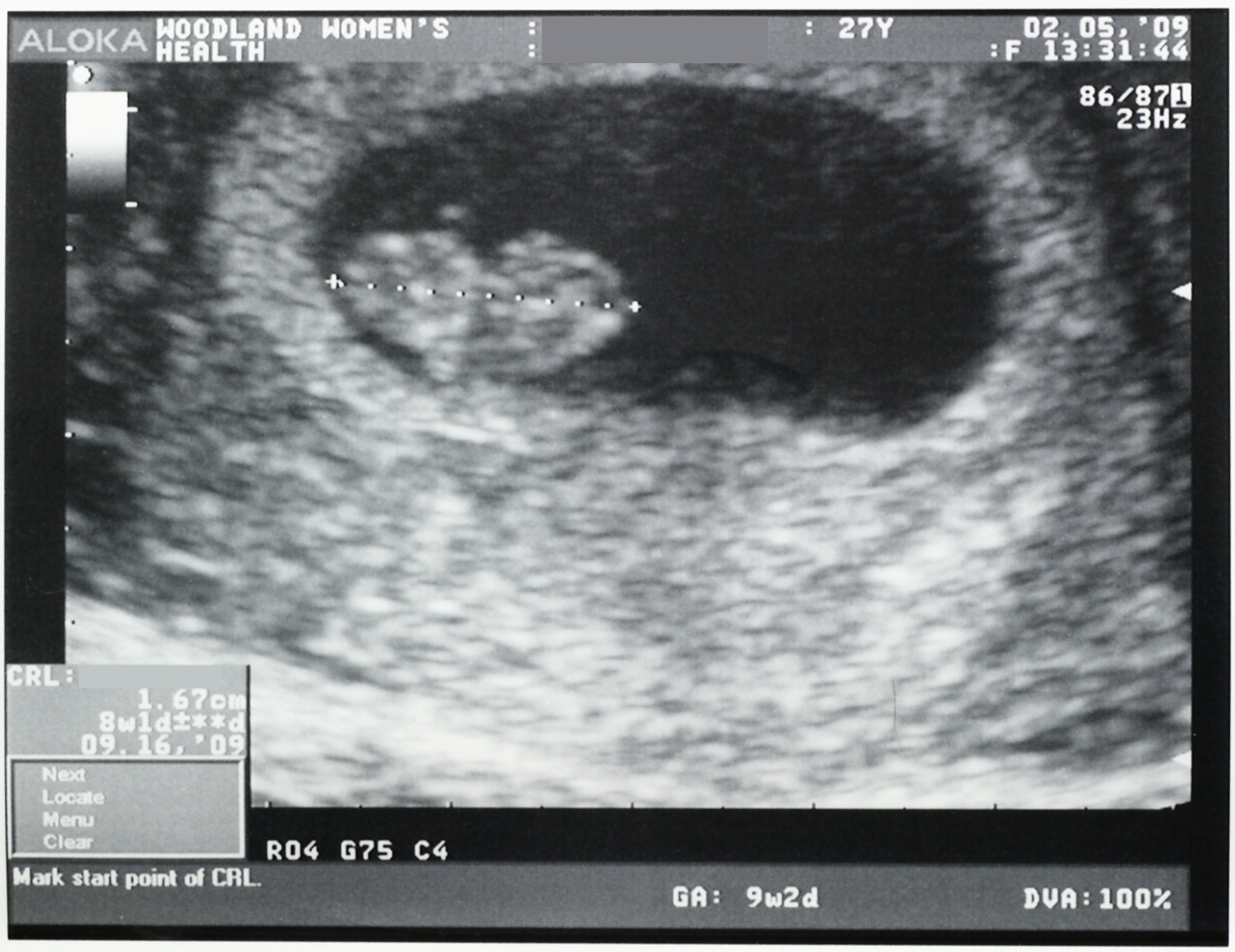 Если у вас был ранний токсикоз, но вдруг резко прекратился (ранее 12 недели), это тоже может свидетельствовать о замирании беременности.
Если у вас был ранний токсикоз, но вдруг резко прекратился (ранее 12 недели), это тоже может свидетельствовать о замирании беременности.
Если вы правильно планировали беременность, то обратили внимание на изменение базальной температуры до зачатия и после его наступления. В норме температура в первом триместре должна быть повышенной (37,3-37,1).
К концу первого месяца беременности она начинает понемногу снижаться. Но, если это понижение замечено вами ранее и на 1 градус сразу, то это явный признак замершей беременности. Снижение температуры связанно со снижением уровня прогестерона в крови. Этот гормон становится ненужным, если плод не развивается, так как прогестерон отвечает за сохранность беременности.
Замирание беременности на более поздних сроках в первую очередь определяетсяотсутствием шевелений плода . Не игнорируйте «Методику 10», согласно которой вы должны насчитать не менее 10 шевелений ребенка с 9:00 до 21:00 часа.
Замирание беременности во втором или третьем триместре можно распознать также по появлению резких болезненных схваток и боли в пояснице. Дело в том, что организм пытается избавиться от плода, который уже не развивается. Наблюдается резкое изменение общего самочувствия в отрицательную сторону (тошнота, слабость, повышенная температура). Внезапное прекращение токсикоза, если он был, и отсутствие болезненных ощущений в груди.
Также стоит уделить внимание выделениям из влагалища. Если они приобретают коричневатый или красный оттенок, то это причина бить тревогу.
Повышение температуры при замирании беременности, может говорить о том, что произошла интоксикация организма. Это чревато серьезными последствиями для здоровья женщины, вплоть до летального исхода.
Многие считают, что делать тест на беременность нужно только до выяснения этого счастливого факта. Но специалисты советуют проходить его на протяжении всего первого триместра. Дело в том, что при замершей беременности тест покажет отрицательный результат.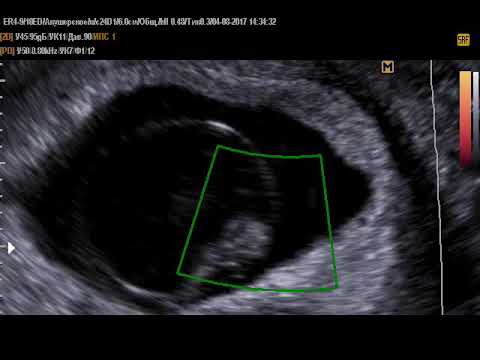 Связано это с тем, что падает уровень гормона ХГЧ в крови женщины.
Связано это с тем, что падает уровень гормона ХГЧ в крови женщины.
Также эффективным может оказаться сдача анализа на ХГЧ несколько раз после определения зачатия. Как было сказано, при замирании беременности его уровень будет падать, или вообще при очередном анализе будет равен нулю.
Как диагностируется замершая беременность?
При осмотре врач гинеколог может заподозрить замирание, если размеры матки не соответствуют срокам. Но диагноз «замершая беременность» не будет вам поставлен без УЗИ. Данный этап диагностики может быть опущен только при позднем обращении к врачу, когда произошла интоксикация организма, и начались воспалительные процессы в матке.
Лечение замершей беременности
На ранних сроках замирания плода применяют медикаментозный аборт. Если плод замер на последних сроках беременности, то проводят стимуляцию родовой деятельности, чтобы вызвать рождение ребенка. Если стимулировать роды еще рано, а размеры плода не позволяют применить медикаментозный аборт, то применяют выскабливание.
При замершей беременности важно пройти послеоперационное лечение. Врач назначает лекарственные препараты, которые помогут организму восстановится и убрать воспалительные процессы, если они появились.
Обязательно после замершей беременности назначают полное обследование. Это необходимо для выяснения причин замирания и исключения их в дальнейшем. Также после замирания беременности проводится гистология, то есть изучение мазка и среза матки.
Почему беременность замирает? Можно ли это предотвратить?
Замирание беременности может произойти по многим причинам, например:
- развитие патологий плода, несовместимых с жизнью;
- частые аборты в прошлом, повлекшие накапливание в организме антител. Последние просто не дают ребенку шанса на выживание, атакуя его в утробе;
- инфекционные заболевания матери;
- заболевания почек, сердечно-сосудистой системы мамы;
- травмы;
- стрессовые ситуации;
- чрезмерные физические нагрузки;
- вредные привычки;
В период вынашивания малыша каждая женщина переживает о том, что развитие плода может прекратиться.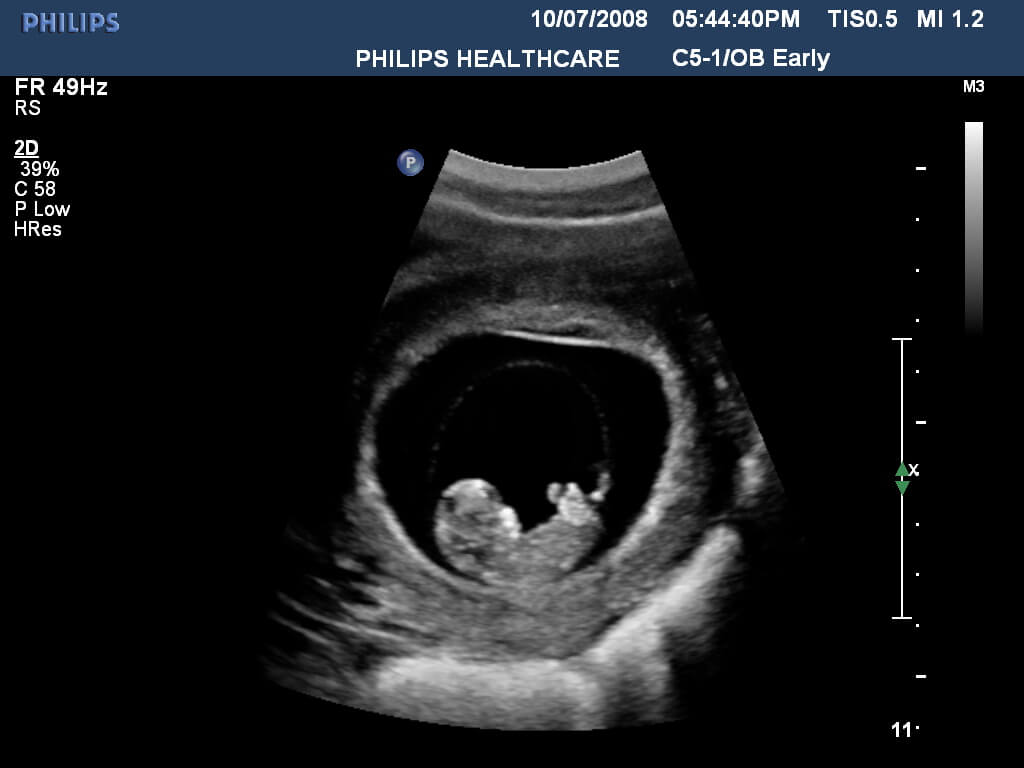 К сожалению, так иногда и происходит. Примерно в одном из трех случаев после оплодотворения диагностируется замершая беременность. Признаки в первом триместре могут быть разными. Именно о них и расскажет вам данная статья. Вы узнаете, какие имеет в первом триместре причины, а также выясните о способах диагностики и лечения.
К сожалению, так иногда и происходит. Примерно в одном из трех случаев после оплодотворения диагностируется замершая беременность. Признаки в первом триместре могут быть разными. Именно о них и расскажет вам данная статья. Вы узнаете, какие имеет в первом триместре причины, а также выясните о способах диагностики и лечения.
Что это такое?
Какие имеет в первом триместре? Симптомы патологии будут описаны далее. Для начала стоит сказать, что это такое.
Замирание беременности — это прекращение ее прогрессирования. Плод на каком-то этапе просто перестает развиваться, но не претерпевает обратное изменение. В результате может начаться его разложение и гниение масс. Это очень опасно.
Причины патологии
Почему происходит замершая беременность в первом триместре или позже? Патология может возникнуть из-за некоторых заболеваний. Особенно опасно заражение вирусами. К таковым болезням можно отнести краснуху, грипп, ОРЗ, токсоплазмоз и другие. Нередко плод претерпевает изменения несовместимые с дальнейшим развитием из-за таких болезней, как хламидиоз, трихомониаз, микоплазмоз и так далее. Эти патологии передаются половым путем. Именно поэтому можно назвать частую смену половых партнеров.
Разнообразные могут привести к тому, что произойдет замершая беременность в первом триместре. Признаки ее могут проявиться сразу или быть скрытыми достаточно долго. Нередко прекращение развития эмбриона происходит по причине ранее проведенных абортов, диагностических вмешательств и других манипуляций на области детородного органа. Также сюда можно отнести врожденные или приобретенные патологии других органов и систем. Не последнюю роль в этой проблеме играет гормональный фон.
Еще одной причиной замершей беременности можно назвать генетические отклонения. Зачастую такой плод погибает еще на самых ранних этапах. При этом женщина даже не успевает узнать о своем новом положении. В некоторых случаях патология развивается из-за внешнего влияния. Например, если будущая мама употребляет алкоголь, наркотики или ведет неподобающий образ жизни.
Замершая беременность: признаки в первом триместре
Самым достоверным симптомом того, что плод больше не развивается, является отсутствие у него сердцебиения. Стоит отметить, что на ранних сроках проверить это можно исключительно при помощи ультразвуковой диагностики. На больших сроках такую манипуляцию можно произвести при помощи специального датчика или аппарата кардиотокографии.
Во время исследования специалист всегда проводит сопоставление предполагаемого срока и размера эмбриона. Большое внимание уделяется и плодному яйцу. Также осмотр производится и на области желтого тела. Замершая беременность в первом триместре признаки по УЗИ имеет следующие:
- несоответствие размеров и сроков беременности;
- в некоторых случаях эмбрион вовсе отсутствует;
- не определяется сокращение сердечной мышцы;
- устанавливаются дополнительные дефекты (отсутствие желтого тела, наличие отслойки и так далее).
Стоит отметить, что без проведения ультразвуковой диагностики об этих признаках говорить невозможно. Именно этот способ обследования считается самым достоверным в постановке описанного диагноза. Рассмотрим, какие замершая беременность признаки в первом триместре имеет еще.
Болезненные ощущения в животе
До 70 процентов замерших беременностей сопровождаются болями в нижней части живота. Они развиваются вследствие того, что организм старается самостоятельно отторгнуть патологическое Таким способом работает система самосохранения человека. Боль возникает в результате того, что прекращается выработка определенных гормонов. Матка становится более чувствительной и начинает сокращаться, цервикальный канал слегка меняет свое положение и расширяется. Женщина может испытывать неприятные тянущие ощущения в нижней части живота или же почувствовать сильные схваткообразные боли. Каждая ситуация индивидуальна и не зависит от срока беременности.
Стоит сказать, что подобные ощущения часто возникают при угрозе прерывания. Если в организме женщины недостаточно вырабатываются те или иные гормоны, а также под влиянием других факторов может начаться сокращение детородного органа. Этот процесс может быть обратим на ранних этапах. Нужно лишь принять соответствующие препараты и соблюдать назначение медиков. Именно поэтому так важно обратиться за помощью к врачу при возникновении боли в нижней части живота на самых ранних сроках и позже.
Если в организме женщины недостаточно вырабатываются те или иные гормоны, а также под влиянием других факторов может начаться сокращение детородного органа. Этот процесс может быть обратим на ранних этапах. Нужно лишь принять соответствующие препараты и соблюдать назначение медиков. Именно поэтому так важно обратиться за помощью к врачу при возникновении боли в нижней части живота на самых ранних сроках и позже.
Выделения из половых путей различного характера
Какие еще имеет замершая беременность признаки в первом триместре? Симптомом развития патологии можно назвать выделения из влагалища. В период беременности, особенно на ранних сроках, их количество увеличивается. Это считается нормой. Однако цвет такой жидкости должен быть прозрачный или молочный. Примеси крови, гноя и других веществ признаются патологией. Они должны стать причиной для немедленного обращения к врачу.
Кровянистые выделения могут говорить о том, что уже начался процесс отторжения плодного яйца. В результате этого повреждаются мелкие капилляры. Когда кровотечение приобретает силу, речь может идти о прогрессирующем самопроизвольном выкидыше. При наличии гнойных выделений может возникнуть подозрение на то, что замирание плода произошло довольно давно, и уже начался процесс его разложения. Стоит отметить, что, как и в прошлом пункте, эти признаки могут указывать лишь на угрозу прерывания беременности. Чем раньше вы обратитесь за помощью к гинекологу, тем больше шанс сохранить ребенка.
Ощущения в области молочных желез
Какие еще имеет замершая беременность признаки? Симптомы патологии могут проявляться в виде исчезновения болезненности и чувствительности молочных желез.
Под действием гормона беременности (прогестерона) начинается процесс подготовки к грудному вскармливанию уже сразу после оплодотворения. Молочные железы будут претерпевать изменения на протяжении всего срока беременности. Сначала грудь становится больше, она приобретает особую чувствительность. Некоторые женщины испытывают даже болезненные ощущения. Все эти признаки сохраняются примерно до 12 — 16 недель. Именно тогда начинает работать плацента. Резкое исчезновение чувствительности груди может говорить о том, что произошла остановка в развитии плода.
Некоторые женщины испытывают даже болезненные ощущения. Все эти признаки сохраняются примерно до 12 — 16 недель. Именно тогда начинает работать плацента. Резкое исчезновение чувствительности груди может говорить о том, что произошла остановка в развитии плода.
Токсикоз и его отсутствие
Какие имеет замершая беременность признаки в первом триместре? Фото эмбриона представлено вашему вниманию в статье.
Большинство будущих мам сталкиваются с токсикозом. Он появляется уже через несколько недель после оплодотворения и может быть более или менее сильным. Достоверные причины этого состояния до сих пор не могут быть изложены.
Резкое прекращение сильного токсикоза может указывать на то, что беременность замерла. Этот признак является косвенным, но, как и все вышеописанные, требует дополнительной диагностики и подтверждения. Стоит сказать, что некоторые будущие мамочки вовсе не испытывают подобных ощущений. Они благополучно переносят первые сроки беременности. Это вовсе не говорит о том, что есть риск замершей беременности.
Базальная температура тела
Какие имеет еще замершая беременность признаки в первом триместре? Причины патологии вам уже стали известны. Еще одним симптомом проблемы является снижение высокого уровня базальной температуры. Если вы наблюдали за работой своего организма таким способом, то можете заметить, что сразу после овуляции происходит повышение уровня показаний градусника. После оплодотворения и имплантации он может стать еще выше. Так, среднее значение базальной температуры у будущих мам 37 — 37,2 градуса. Если внезапно произошло падение линии графика до 36 — 36,5 градусов, то речь может идти о замершей беременности.
Стоит отметить, что сей признак могут проверить только те женщины, которые ранее вели соответствующие наблюдение. Первоначальное измерение в большинстве случаев оказывается недостоверным, ведь вам будет не с чем сравнивать.
Лихорадка
Еще одним признаком замершей беременности является повышение температуры тела. Происходит оно из-за того, что плод, находящийся в матке, начинает постепенно разлагаться. Стоит отметить, что это признак появляется при длительном течении процесса. Это может быть очень опасно для женщины.
Происходит оно из-за того, что плод, находящийся в матке, начинает постепенно разлагаться. Стоит отметить, что это признак появляется при длительном течении процесса. Это может быть очень опасно для женщины.
Если у вас поднялась высокая температура, а также имеются дополнительные вышеописанные признаки, то стоит немедленно бежать в больницу, а лучше вызвать скорую помощь. Малейшее промедление при сепсисе может привести к смерти женщины.
Как узнать о замершей беременности до УЗИ?
Если у вас есть подозрения на то подтвердить их может только ультразвуковое исследование. Любые косвенные признаки не могут стать поводом для постановки диагноза, помните об этом.
Существуют исследования, которые могут вам помочь узнать о проблеме еще до проведения диагностики. Это анализ крови. Во время исследования производится определение количества хорионического гонадотропина в вашей крови. Результаты сверяются с общепринятыми нормами. Исходя из этого можно судить, соответствует ли ваш реальный срок предполагаемому. Для более точной диагностики рекомендуется проводить исследование несколько раз с перерывом в три или пять дней.
Замершая беременность в первом триместре: лечение
Если вы узнали о наличии этой патологии, то ее необходимо устранить как можно скорее. В большинстве случаев производится гинекологическое выскабливание. На маленьких сроках есть возможность использовать иные методы очищения матки, например, медикаментозный аборт или В некоторых ситуациях при начавшемся аборте (кровотечении) врачи выбирают выжидательную тактику. Если в течение нескольких дней не произойдет полное очищение матки, то пациентке предлагают чистку. Какие имеет замершая беременность в первом триместре последствия?
В большинстве случаев патология никак не влияет на дальнейшую жизнь и фертильность пациентки. Лишь в особо тяжелых случаях может идти речь о приобретенном бесплодии. Обычно же представительница слабого пола способна к новой беременности уже через 3 — 6 месяцев после инцидента.![]() Зачастую женщине после проведенной манипуляции назначаются медикаментозные препараты для коррекции состояния. Это могут быть антибиотики, иммуномодуляторы, средства для восстановления микрофлоры и так далее.
Зачастую женщине после проведенной манипуляции назначаются медикаментозные препараты для коррекции состояния. Это могут быть антибиотики, иммуномодуляторы, средства для восстановления микрофлоры и так далее.
Вместо заключения статьи, или Короткое подведение итогов
Вы узнали, какие имеет замершая беременностьв первом триместре причины. Это очень неприятное явление. Особенно тяжело это переживают те женщины, которые долгое время хотят родить малыша, но у них ничего не получается. Если ситуация с замершей беременностью повторяется более двух раз, то представительнице слабого пола, как и ее партнеру, показана консультация гематолога и генетика. В таких ситуациях стоит начать полное обследование и найти причину того, почему зачатие происходит, но эмбрион на каком-то этапе просто перестает развиваться. Крепкого вам здоровья и успехов!
Распознать замершую беременность в ранние сроки непросто. Для этой цели применяется целый ряд исследований, как в кабинете врача, так и при . Есть целый ряд субъективных признаков, по которым подозревается подобный диагноз, объективные критерии его выставления. Для позднего срока ситуация отличается, женщина зачастую сама может понять, что с плодом случилась трагедия. Какие же проявления могут становиться поводами для беспокойства с немедленным посещением акушера-гинеколога и проведением УЗИ?
Признаки замершей беременности на ранних сроках гестации
Рост и развитие плода с первых дней и до момента родов подчиняется определенным законам и имеет свои внешние признаки, а также ультразвуковые характеристики. Развитие замершей беременности имеет достаточно четкие симптомы, которые специалисты при могут определить достаточно быстро и точно. А вот внешние проявления, заметные для самой женщины, далеко не всегда ясные и отчетливые.
Одним из явных и специфичных проявлений будет исчезновение всех проявлений беременности – проходит , набухание груди, отечность и , снижается уровень базальной температуры
. Но не у всех женщин такие проявления выражены сильно, поэтому на небольшие изменения в самочувствии мамочка может и не обратить внимания. Тревожными будут такие сигналы, как изменение характера , появление «мазни», в области лобка и прямой кишки. При обращении к врачу с подобными жалобами нередко назначается внеплановое УЗИ, по результатам которого диагноз будет уже точным. Признаками замершей беременности в ранние сроки будет:
Но не у всех женщин такие проявления выражены сильно, поэтому на небольшие изменения в самочувствии мамочка может и не обратить внимания. Тревожными будут такие сигналы, как изменение характера , появление «мазни», в области лобка и прямой кишки. При обращении к врачу с подобными жалобами нередко назначается внеплановое УЗИ, по результатам которого диагноз будет уже точным. Признаками замершей беременности в ранние сроки будет:
- несоответствие размеров плода сроку гестации,
- отсутствие движений зародыша,
- не регистрируется сердцебиение,
- выявлена анэмбриония (плода нет в плодных оболочках, они пустые).
Кроме того, признаками замершей беременности станет снижение уровня ХГЧ и в анализе крови. И таким образом тест на выявление беременности из аптеки в некоторых случаях может показать отрицательный результат (но не всегда).
Симптомы замершей беременности во второй половине гестации
В период, когда женщина уже отчетливо ощущает внутри себя будущую жизнь, признаки гибели плода и замирания беременности более очевидны субъективно . Прежде всего, возникают различные , лобка, промежности, дискомфорт и уменьшение размеров живота. Пропадают проявления беременности, недомогание и сонливость, рост груди и ощущение ее нагрубания, повышение чувствительности.
Самыми отчетливыми признаками, по которым можно заподозрить проблему, будет отсутствие шевелений плода на протяжении 12-24 часов и более, особенно если до этого периода малыш активно давал о себе знать . Живот может оставаться такого же размера, как и ранее, но высота стояния дна матки не увеличивается, потому, как плод не растет и не прибывает в весе. В некоторых случаях возникает , из-за которого рост живота становится стремительным, равно как и прибавка в весе.
Любые резкие изменения в состоянии и внутренних ощущениях – это повод для посещения врача. Если на приеме доктор не обнаруживает шевелений плода, не выявляет сердцебиения малыша стетоскопом, в экстренном порядке назначается УЗИ, на котором и выясняется диагноз по отсутствию сердцебиения, признакам гибели и разложения тельца крохи.
Замирание беременности: что при этом происходит?
От подобное состояние отличается достаточно сильно, хотя причины, лежащие в основе обоих состояний, могут быть едиными. Замерший в своем развитии плод не покидает тела матери, оставаясь в полости матки от нескольких дней, до нескольких недель и даже месяцев . Иногда без вмешательства врачей отторжения погибшего зародыша или плода не происходит, что опасно для здоровья и жизни матери. Плод, который погибает внутри маточной полости, в дальнейшем развитии может подвергаться трем патологическим процессам:
- Мацерация тканей,
- Петрификация тельца,
- Мумификация зародыша.
Каждый из этих процессов имеет свои проявления и оказывает влияние на организм женщины. До 90% замерших беременностей после гибели плода приводят к его мацерации. Это некроз (отмирание) плодных тканей и оболочек, области плаценты за счет набухания, без присоединения гниения. Внутри полости матки условия стерильные, и первые дни мацерация происходит асептически, без инфицирования.
Плод, при мацерировании его тканей, мягкий и дряблый, выглядит «распаренным», кожа морщинистая и отслаивается, при наличии инфекции может иметься зеленоватый оттенок тканей. Это важно для определения причин замирания, а также дальнейшего лечения женщины.
Мумификация – это своего рода засушивание погибшего плода, иногда подобное бывает при замирании в развитии одного из плодов, когда второй продолжает расти и формироваться. Нередко это может быть при асфиксии в силу тугого шейки крохи пуповиной. Плод при таком состоянии сморщенный и уменьшен в размерах, кожа похожа на смятые листы бумаги, происходит рассасывание амниотической жидкости.
Редко бывает петрификация плода , это отложение в его тканях кальциевых солей. Такого кроху в акушерстве именуют «литопедион», каменевший зародыш, и такой плод может длительно, порой годами находиться в теле матери без каких-либо симптомов.
Способы диагностики: действия врача, УЗИ
Прежде всего, важен осмотр женщины, определение размеров матки на гинекологическом кресле, а также тщательный расспрос обо всех жалобах
. Врача будет беспокоить изменение матки в размерах, если она не соответствует сроку, уменьшена в размерах или сильно увеличена. Чаще всего регистрируется отставание от срока на 2-3 недели, а также отсутствие динамики ее прироста в сравнении с прошлыми осмотрами.
Врача будет беспокоить изменение матки в размерах, если она не соответствует сроку, уменьшена в размерах или сильно увеличена. Чаще всего регистрируется отставание от срока на 2-3 недели, а также отсутствие динамики ее прироста в сравнении с прошлыми осмотрами.
Вторым настораживающим фактором будет снижение уровня ХГЧ в анализе крови , его отсутствие или сниженные по сравнению с прошлым исследованием значения. В комплексе с жалобами женщины на исчезновение субъективных ощущений беременности, резким прекращением токсикоза и отсутствием изменений груди, подозрения становятся очень сильными. Но точный диагноз может выставить только врач УЗИ . Критериями замершей беременности будет анэмбриония (нет плода внутри плодного яйца) и отсутствие сердцебиений .
Обратите внимание
Особенно сложна диагностика подобного состояния в очень ранние сроки, нередко из-за ограниченных возможностей прибора картина будет сомнительной. В этом случае рекомендуют повторить УЗИ на более мощном аппарате или спустя 10-14 дней. На фоне этого врач может назначить отслеживание динамики ХГЧ по данным анализа крови. Это нужно потому, что известны случаи, когда по данным УЗИ в раннем сроке ставили замершую беременность, а анализы и повторное УЗИ в другой клинике обнаруживало развивающийся плод. Но стоит обратить внимание, это актуально только для ранних сроков – 3-5 недель.
Неотложные мероприятия, скорая помощь при замирании беременности
Важно немедленно начать лечебные мероприятия после установления факта замершей беременности, когда всеми возможными методами подтверждена гибель плода внутриутробно.
Проводится прерывание беременности с выскабливанием полости матки в связи с медицинскими показаниями. Если вовремя не провести подобного вмешательства и не удалить из матки все остатки плода и его оболочек, начнется разложение тканей с переходом воспаления на матку и придатки, отравлением тела женщины продуктами разложения и токсинами. В некоторых случаях прервавшаяся беременность через несколько дней формирует самопроизвольный выкидыш.
Врачи поступают при наличии подобного диагноза в ранние сроки следующим образом:
Полученный при выскабливании матки материал отправляют на гистологическое и цитологическое исследования с целью выяснения причин замирания беременности, обследуют обоих супругов, проводят необходимую терапию.
На некоторое время женщине для полного восстановления назначается , и в дальнейшем беременность уже тщательно с проведением всех необходимых профилактических мероприятий. Важно осознавать, что замершая беременность это не бесплодие, не приговор и вполне возможно в дальнейшем рождение здоровых детей.
Последствия замершей беременности
Те молодые женщины, которым довелось пережить подобный диагноз, относят это время жизни к одним из тяжелых испытаний как в физическом, так и в эмоциональном плане. В дальнейшем в отношении беременности у них возникает масса переживаний, страхов и фобий, что осложняет работу с ними медиков. Женщины зачастую переживают о том, смогут ли они в дальнейшем иметь детей, наступит ли беременность и не повторится ли подобная ситуация. Врачи и психологи утверждают, что нередко последствия замершей беременности постепенно устраняются, и такая патология при своевременном выявлении и лечении не имеет последствий и осложнений. Важно соблюдать все рекомендации врачей, полноценно обследоваться и лечиться, чтобы максимально устранить все факторы риска повторения ситуации в последующем. Большинство женщин при наличии в анамнезе замершей беременности, в последующем рожают здоровых детей.
Самое сложное – выявить те причины, которые повлияли, и устранить их. Если это внешние факторы, это будет просто, а если наличие генетических патологий, антифосфолипидного синдрома или тяжелых соматических патологий, в некоторых случаях врачи как альтернативу предлагают женщинам с рецидивирующими замирающими беременностями процедуру и применение вспомогательных репродуктивных технологий.
Планирование беременности после замершей беременности
Рекомендуем прочитать:Чисто физически, женщина способна вновь забеременеть сразу же после прерывания замершей беременности, в следующем цикле, при овуляции. Но риск повторения трагедии или выкидыша, срыва беременности пороков в развитии младенца очень велик
. Кроме того, слишком нестабилен как психо-эмоциональный фон, так и гормональный, общее состояние организма. Поэтому после замирания беременности нужно планомерное и тщательное , чтобы следующий малыш был выношен и рожден без каких-либо проблем и патологий. Важно свериться с результатами гистологического исследования материала из полости матки, чтобы устранить на этапе планирования все негативно влияющие факторы.
Но риск повторения трагедии или выкидыша, срыва беременности пороков в развитии младенца очень велик
. Кроме того, слишком нестабилен как психо-эмоциональный фон, так и гормональный, общее состояние организма. Поэтому после замирания беременности нужно планомерное и тщательное , чтобы следующий малыш был выношен и рожден без каких-либо проблем и патологий. Важно свериться с результатами гистологического исследования материала из полости матки, чтобы устранить на этапе планирования все негативно влияющие факторы.
Минимальный срок, допустимый для восстановления репродуктивного здоровья после замершей беременности – три месяца, но по рекомендациям ВОЗ стоит выждать не менее 6-12 месяцев с момента выскабливания, чтобы снова беременеть . Это время нужно на то, чтобы уровень гормонов пришел в норму, и устранились последствия стресса физического и психологического. Это нужно для того, чтобы замирание беременности и не повторилось. Два-три и более или замерших беременности подряд грозят , в этом случае беременность может планироваться методом ЭКО или при применении вспомогательной репродуктивной медицины.
Замершая или наразвившаяся беременность – это внутриутробная гибель плода, которая не проявляется явными признаками прерывания беременности. Патологическое состояние встречается до 28 недели вынашивания плода. Наиболее часто замирание беременности происходит на ранних сроках в первом триместре до 16 недели развития ребенка. Особенно опасен период до , когда идет закладка органов и систем эмбриона, а плацента еще не сформирована. После диагностики замершей беременности, эмбрион удаляют из матки женщины. В некоторых случаях происходит самопроизвольный аборт.
Симптомы замершей беременности на ранних сроках
Опасность неразвившейся беременности на ранних сроках развития состоит в том, что патология может протекать без клинических проявлений. Задержка мертвого эмбриона в матке приводит к постепенному разложению его тканей. Токсические продукты разложения всасываются в кровь женщины, вызывают отравление организма и развитие тяжелых осложнений.
Явные клинические признаки могут возникнуть через 6-7 недель после гибели плода, которые свидетельствуют о нарушении в работе организма женщины. Замершая беременность на поздних сроках во 2 триместре выявляется быстрее – прекращается шевеление плода, что должно насторожить женщину. Врачи предупреждают, что плановое посещение гинеколога может устранить не только развитие интоксикации и других нежелательных последствий у беременной, но и в ряде случает предотвратить гибель плода.
Клинические признаки неразвивающейся беременности, если и проявляются, то довольно слабо. Женщина может не придать этому значения. Необходимо знать симптомы внутриутробной гибели плода на ранних сроках, чтобы своевременно отреагировать и посетить врача женской консультации, где беременная состоит на диспансерном учете.
Симптомы замершей беременности:
При возникновении осложнений, связанных с отравлением организма токсическими продуктами разложения тканей плода, возникают явные клинические признаки.
- Лихорадка до 40 градусов.
- Озноб, повышенная потливость.
- Головные боли.
- Интенсивный болевой синдром в нижних отделах живота.
- Постоянная тошнота, многократная .
- Маточное, носовое, внутреннее кровотечение.
Длительная интоксикация может привести к развитию сепсиса (бактериемия, общее заражение организма) и ДВС-синдрому (нарушению свертывающей способности крови, массивным кровотечениям).
Признаки замершей беременности на ранних сроках
Диагностировать неразвивающуюся беременность может врач-гинеколог по специфическим признакам, которые характерны для внутриутробной гибели плода. Специалист также назначает дополнительные методы обследования, которые подтверждают неутешительный приговор. Только после обращения в женскую консультацию можно будет с уверенностью сказать, что эмбрион погиб, а беременность остановила развитие. До посещения специалиста не следует делать преждевременные выводы.
Заподозрить замершую беременность можно в домашних условиях по изменению .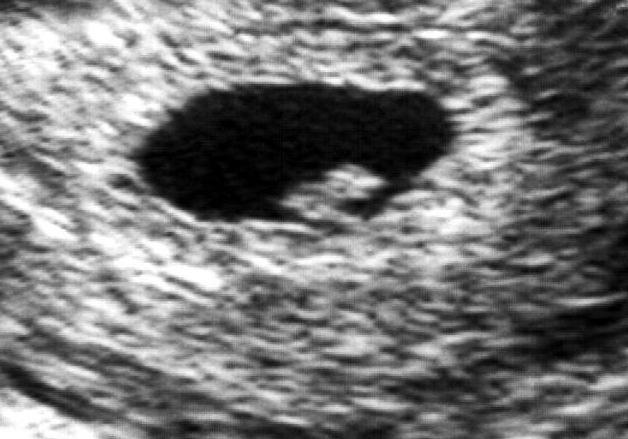 Для этого необходимо измерить градусником температуру в прямой кишке утром после сна, не вставая с постели. За сохранение беременности отвечает женский половой гормон , который вызывает повышение на 0,3-0,5 градусов.
Для этого необходимо измерить градусником температуру в прямой кишке утром после сна, не вставая с постели. За сохранение беременности отвечает женский половой гормон , который вызывает повышение на 0,3-0,5 градусов.
Нормальное течение внутриутробного соответствует температуре в прямой кишке на уровне 37,2-37,5 градусов. Снижение этого показателя свидетельствует о нарушении течения беременности и возможной гибели плода. Необходимо помнить, что низкий показатель – не является абсолютным признаком замершей беременности. При выявлении базального симптома необходимо обратиться за консультацией к гинекологу.
На приеме врач собирает жалобы женщины, проводит осмотр, в том числе на гинекологическом кресле, назначает лабораторные и инструментальные методы обследования. На ранних сроках вынашивания плода наиболее информативна УЗИ диагностика эмбриона и лабораторный анализ на выявление концентрации (хорионический гонадотропин человека) в периферической крови.
Причины замершей беременности
В большинстве случаев удается выявить причину неразвивающейся беременности и при дальнейшем планировании зачатия пройти курс профилактического лечения. Иногда врачи не могут определить причину внутриутробной гибели плода. Это не вызывает опасений в том случае, когда такая патология встречается единожды. Повторное невынашивание беременности свидетельствует о тяжелой патологии в организме женщины, которая требует тщательного обследования и адекватной терапии. По статистике внутриутробная гибель плода встречается редко и не имеет привычный характер – на 200 нормально протекающих беременностей приходится один случай гибели эмбриона в утробе матери.
Причины замершей беременности.
Привычное невынашивание плода часто вызывает совокупность нескольких неблагоприятных факторов. Выявление причины патологии – важное звено в планировании беременности и рождении здорового ребенка.
Какая диагностика замершей беременности будет самой точной?
Неразвивающуюся беременность на ранних сроках выявляют при помощи лабораторных и инструментальных методов диагностики. Перед назначением обследования проводят гинекологический осмотр беременной.
Перед назначением обследования проводят гинекологический осмотр беременной.
- Осмотр на гинекологическом кресле – позволяет определить состояние шейки матки, соответствие размера матки сроку беременности. При выявлении несоответствия или патологические изменения назначают ультразвуковую диагностику.
- УЗИ обследование матки и плода – самый точный метод выявления внутриутробной гибели плода на ранних сроках развития. Признаки замершей беременности: неровные контуры и деформация плодного яйца, локализация эмбриона в нижних отделах полости матки. В случае сомнительного результата, проводят повторное УЗИ исследование через 5-7 дней. Остановка роста плодного яйца или слабая визуализация эмбриона свидетельствую в пользу неразвивающейся беременности.
- Анализ крови на содержание – эффективный метод диагностики внутриутробной гибели плода на самых ранних сроках беременности (до 8-10 недель), когда УЗИ обследование не информативно. В первые недели беременности уровень гормона увеличивается вдвое каждые 24-48 часов. Отсутствие нарастания в крови или снижения до содержания 5 мМЕ/мл (характерен для небеременных женщин и мужчин) говорит в пользу внутриутробноей гибели плода. В некоторых случаях оболочки плодного яйца формируются и синтезируют , а эмбрион не развивается – показатели гормона дадут ложноотрицательный результат и диагностика становится неэффективной.
Назначением метода диагностики замершей беременности и интерпретацией результатов обследования занимается врач-гинеколог. Специалист правильно оценит риск появления патологии беременности и определит тактику лечения.
Что делать, если обнаружена замершая беременность?
После подтверждения замершей беременности мертвый эмбрион удаляют из полости матки. В ряде случае организм самостоятельно отторгает плод в процессе самопроизвольного аборта. При несостоявшемся выкидыше беременной назначают медицинские процедуры и оперативные вмешательства, которые направлены на удаление эмбриона и его оболочек.
Методы прерывания неразвивающейся беременности.
- Медикаментозный – внутривенное введение лекарственных препаратов, которые повышают тонус матки и вызывают схватки. Эмбрион покидает полость матки естественным путем через шейку матки и влагалище.
- Кюретаж – чистка полости матки специальным хирургическим инструментарием. Проводится под наркозом. Шейку матки расширяют, затем в полость органа вводят инструменты. Эмбрион и внутренняя оболочка матки выскабливается. Методика опасна развитием осложнений: кровотечением, воспалением, бесплодием. Этот способ не может считаться щадящим на ранних сроках беременности и назначается, если другие методики противопоказаны.
- Вакуум-аспирация – щадящее оперативное вмешательство посредством вакуум-отсоса. Используется для проведения аборта на ранних сроках беременности. В шейку матки без применения расширителей вводят наконечник вакуумного аппарата и под давлением засасывают содержимое органа, удаляя эмбрион и слизистую оболочку.
После прерывания замершей беременности женщина должна находиться под наблюдением гинеколога. Проводят амбулаторное или стационарное лечение в зависимости от вида разрешения от бремени, общего состояния женщины, риска развития осложнений. В терапию включают антибиотики широкого спектра действия, кровоостанавливающие средства, витамины. Рекомендуют воздержаться от планирования зачатия в течение полугода.
Для выявления причины внутриутробной гибели плода для гистологического исследования берут слизистую оболочку матки (эндометрий) и ткани эмбриона. При выявлении хромосомных аномалий назначают генетическую консультацию родителей для установления совместимости. Обязательно исследование крови женщины на состояние гормонального фона, анализ мазка на флору и наличие половых инфекций. Выявление причины замершей беременности позволяет предотвратить внутриутробную гибель плода при дальнейшем планировании материнства.
Замершая беременность – это трагическое событие в жизни женщины, но не приговор. При выявлении причины патологии можно предупредить гибель эмбриона, сохранить жизнедеятельность плода в течение всего периода развития, родить здорового ребенка.
При выявлении причины патологии можно предупредить гибель эмбриона, сохранить жизнедеятельность плода в течение всего периода развития, родить здорового ребенка.
Частый страх, который преследует будущих мам на ранних сроках беременности заключается в том, что они боятся в один из походов на УЗИ обнаружить гибель эмбриона. Иногда это беспокойство становится настолько навязчивым, что будущая мама готова буквально жить рядом с аппаратом УЗИ и постоянно быть уверенной в благополучном развитии ребенка.
Но у замершей беременности есть определенные симптомы, которые можно заметить, если внимательно следить за общим состоянием своего организма.
Условно можно разделить эти признаки на 2 группы: к первой отнесем те, которые беременная может наблюдать у себя самостоятельно, а ко второй – наблюдаемые при помощи специальных исследований и не видных невооруженным глазом.
Симптомы замершей беременности в I триместре
Определить, что плодное яйцо погибло можно с помощью наблюдения за характером выделений из половых путей, общим самочувствием, токсикозом, а также за поведением графика базальной температуры. Это будут лишь косвенные симптомы замершей беременности на ранних сроках, но их наличие послужит сигналом к тому, чтобы обратиться к врачу и провести более тщательные исследования.
Выделения
Несмотря на то, что эмбрион погибает, какое-то время плодное яйцо находится в матке. Если выкидыш не произошел в первые часы, то организм будет избавляться от плода постепенно.
- В первые 1-2 дня после начала регресса в развитии плода выделения имеют обычный белесый цвет и обычную консистенцию.
- В течение последующих нескольких дней эмбрион начинает разлагаться. Это процессы затрагивают плодное яйцо, которое начинает постепенно отслаиваться от стенки матки, куда оно имплантировалось ранее. В выделениях могут появиться красноватые прожилки.
- Через 2 недели с момента гибели эмбриона отслойка плодного яйца бывает более очевидной.
 Выделения становятся кровянистыми, приобретают красно-коричневый цвет.
Выделения становятся кровянистыми, приобретают красно-коричневый цвет.
Как правило, при появлении крови женщина обращается к гинекологу, который диагностирует погибшую беременность. Но этот симптом не обязательно говорит о том, что эмбрион прекратил свое развитие. Возможно, он жив, а отслойка началась совершенно по иным причинам.
Токсикоз
Если тошнота началась с первых недель беременности, то по изменению ее частоты и интенсивности можно судить о том, что с эмбрионом не все в порядке. начинает появляться после имплантации оплодотворенной яйцеклетки в матку, поэтому увеличение концентрации гормона ХГЧ в крови заставляет тошноту и рвоту усиливаться.
- В первые сутки после того, как эмбрион погиб, тошнота может проявляться так же, как и в то время, пока беременность развивалась.
- В последующие сутки уровень ХГЧ начинает снижаться, поэтому, если у будущей матери присутствовала рвота, то она может превратиться в легкое ощущение тошноты.
- Спустя 4-5 суток токсикоз пропадает.
- Другим вариантом изменения проявлений интоксикации может стать внезапное прекращение рвоты и тошноты.
Нужно помнить, что уменьшение количества рвотных позывов может быть признаком естественного прекращения токсикоза в связи с привыканием организма матери к наличию беременности.
Общее самочувствие
Разлагающееся плодное яйцо, которое не вышло из матки, со временем будет способствовать ухудшению общего состояния здоровья. Однако этот симптом появляется тогда, когда погибшая беременность находится в теле матери длительный срок.
- Слабость, головокружение и тянущие ощущения внизу живота появляются спустя примерно 3 недели после того, как эмбрион гибнет.
- Резкие боли в матке и незначительное повышение до 37,7 появляется через 4 недели после гибели эмбриона.
- Высокая температура и схваткообразные боли в матке, сопровождающиеся общей слабостью и потерей сознания наблюдаются спустя 5 недель после гибели эмбриона.

Долгое нахождение разлагающегося плодного яйца в теле женщины чревато сильным воспалением, которое может перерасти в сепсис. Поэтому нужно проявить особое внимание к другим признакам замершей беременности на ранних сроках беременности, чтобы вовремя провести выскабливание полости матки.
Изменения в графике БТ
Многие женщины продолжают вести ежедневное наблюдение за базальной температурой даже после наступления беременности. Это станет еще одной возможностью вовремя заметить первые признаки гибели плода, причем, температура среагирует быстрее всех остальных симптомов.
- Уже через двое суток линия БТ на графике начнет движение вниз. В норме градусник должен показывать температуру не ниже 37 градусов. Однако примерно через 48 часов после прекращения жизнедеятельности эмбриона она опустится до значений 36,9 – 36,8.
- Через 4 дня температура опустится до 36,7 градусов и продержится на таком значении еще несколько суток.
- Далее процесс разложения плодного яйца вступит в более активную фазу, и на возникновение воспалительного процесса в органах малого таза БТ отреагирует резким подъемом.
Однако в некоторых случаях прекращение развития эмбриона не отражается на показателях базальной температуры. Тогда беременной следует опираться на ряд вышеперечисленных симптомов.
Признаки замершей беременности на ранних сроках (I триместр)
Признаки гибели плода определяет врач, опираясь на результаты проведенных исследований. Как правило, женщина обращается за помощью при наличии болей и мажущих скудных (или обильных) кровянистых выделений, либо погибшая беременность обнаруживается случайно, во время похода на УЗИ. Помимо аппаратного исследования беременная должна будет сдать анализ крови, чтобы установить концентрацию ХГЧ.
Показатели УЗИ
- Сердцебиение эмбриона не определяется. В норме на ультразвуковом исследовании оно заметно, начиная с 5 недели беременности.
- Плодное яйцо не имеет диаметра таких размеров, которые предполагает срок беременности.

- Величина эмбриона, находящегося в плодном яйце, не соответствует сроку беременности.
- Если срок до 4 недель, то признаком гибели плодного яйца является деформация.
- Эмбрион не визуализируется на сроке 6 – 7 недель.
Показатели ХГЧ
- Концентрация ХГЧ ниже срока беременности, поставленного на УЗИ или во время гинекологического осмотра.
- На протяжении нескольких суток наблюдается стойкое снижение гормона ХГЧ в крови.
- Уровень ХГЧ повышается, но очень слабо и намного отстает от нормы, определяемой сроком беременности.
Чтобы точно установить наличие замершей беременности в первом триместре признаки, обнаруженные на УЗИ и по результатам ХГЧ рассматриваются в совокупности друг с другом.
Симптомы замершей беременности во II и III триместрах
С увеличением срока беременности ребенок все отчетливее дает о себе знать, поэтому в случае его гибели во втором триместре признаки замершей беременности будут одинаково заметными как на 16 неделях, так и на 18 неделях. То же самое можно сказать и о третьем триместре.
Поскольку симптомы гибели плода в обоих триместрах имеют много общего, можно объединить их в единый перечень:
- Внезапное прекращение шевелений на несколько суток.
- Появление тянущих болей в пояснице.
- Появление кровянистых выделений.
- Выделение из половых путей околоплодных вод, имеющих неприятный запах.
В отличие от первого триместра, на большом сроке беременности организм женщины самостоятельно избавляется от неразвивающейся беременности довольно быстро – в течение нескольких дней.
Факторы, провоцирующие гибель эмбриона
Замершая беременность не бывает беспричинной. Она может произойти из-за генетического сбоя, гормональных нарушений, инфекционных заболеваний или из-за аутоиммунных проблем. Медики выделяют два фактора, которые обусловливают остановку развития эмбриона:
- Факторы, которые способствуют развитию потенциально неполноценного эмбриона (генетическая мутация).

- Факторы, создающие такие условия, которые являются неблагоприятными для развития эмбриона (гормональные нарушения, инфекции, аутоиммунные проблемы)
Подавляющее большинство беременностей, замирающих на сроке до 8 недель погибают из-за фактора генетических мутаций. Они могут быть спонтанны, а могут носить наследственный характер.
Какая диагностика замершей беременности будет самой точной?
Действия женщины должны зависеть от того, каким способом была установлена неразвивающаяся беременность. Бывает так, что врачи допускают ошибки при диагностике, поэтому прежде чем идти на выскабливание нужно хорошо перепроверить выводы медиков.
Диагностика при гинекологическом осмотре
Размеры матки могут не совпадать со сроком беременности, который врач высчитал, опираясь на дату начала самой последней менструации. Если при этом из половых путей идут кровянистые мажущие выделения, то специалист может заключить, что эмбрион регрессировал в развитии и плодное яйцо начало разлагаться.
Часто бывает так, что срок, определяемый гинекологом, расходится с реальным сроком беременности на 2, а иногда и на 3 недели. Кровянистые выделения могут идти совершенно по другим причинам, например, плодное яйцо начало отслаиваться с живым эмбрионом.
Поэтому если замершую беременность диагностируют только с помощью гинекологического осмотра, то выводы врача лучше перепроверить, посетив кабинет УЗИ.
Диагностика с помощью УЗИ
Признаки замершей беременности, например, на 8 или 10 неделе отчетливо определяются при первом проведении процедуры ультразвукового исследования. Но если срок еще мал, и не превышает 5 недель, то даже аппаратная диагностика способна сделать ошибку: не визуализировать эмбрион или не заметить его сердцебиение.
Поэтому на маленьком сроке при определении погибшей беременности УЗИ всецело доверять нельзя. В таком случае следует прийти через неделю и предпринять новую попытку выявить наличие жизнедеятельности эмбриона.
Диагностика с помощью ХГЧ
Результаты анализа крови могут не совпасть с предполагаемым сроком беременности. Но если забор крови на ХГЧ был единичным, то при определении гибели плода он не является информативным.
Только повторная сдача анализа, сделанная через несколько суток после первой, способна дать ответ на вопрос о жизнеспособности плодного яйца. Еще больше точности будет, если результаты ХГЧ соотнести с результатами УЗИ.
Что делать, если обнаружена замершая беременность?
Если ребенок был желанным, то его гибель на любом сроке беременности будет для матери трагедией. Но с момента возникновения у врачей подозрений на гибель плода нужно придерживаться определенной схемы действий:
- Необходимо убедиться в том, что беременность действительно является погибшей. Для этого нужно проследить за результатами анализа ХГЧ в динамике.
- Если эмбрион погиб недавно, то можно применить выжидательную тактику – возможно, организм сам отторгнет плодное яйцо. Но делать это нужно только посоветовавшись с врачом, который тщательно оценит все риски.
- Если эмбрион погиб давно — врач назначит выскабливание матки, которое проводится в условиях стационара под общим наркозом.
Избавляться от замершей беременности нужно только под наблюдением медицинских специалистов. Ни в коем случае нельзя заниматься самолечением и пытаться в домашних условиях вызвать сокращения матки с помощью травяных сборов.
Во-первых, можно упустить время и разлагающее в полости матки плодное яйцо нанесет серьезный вред организму женщины.
А во-вторых, неумелые действия создают риск частичного выхода эмбриона из матки. Остатки плодных оболочек могут по-прежнему находиться в теле женщины, способствуя началу воспалительного процесса.
Кроме того, самолечение замершей беременности может спровоцировать сильное кровотечение, для остановки которого придется ложиться в стационар.
Замершая беременность признаки, лечение, причины на ранних сроках и последствия
10.2019″>22.10.2019Время чтения: 9 мин.
Автор статьи
Климов Юрий Викторович
подробно
Проблема многих бесплодных пар заключается в беременности, замершей на том или ином сроке развития, и оборачивающейся самопроизвольным выкидышем или хирургическим вмешательством (выскабливанием). Она случается примерно в половине случаев невынашивания беременности. При замирании беременности происходит гибели эмбриона, вызванная нарушением условий его нормального развития. Это часто случается в первом триместре, но может произойти и на более поздних сроках. Наиболее критичный период для замершей беременности – восьмая неделя. В это время у эмбриона полным ходом идет развитие жизненно важных органов. Акушерская практика выделяет еще два кризисных срока – 9-11 и 16-18 недели.
Внутриутробная гибель плода часто не сразу дает о себе знать. Какое-то время женщина может не подозревать об этом. Нормальная реакция организма – отторжение плода. Иногда на это уходит две и более недель. Опасность для здоровья женщины представляет разложение плода, как источник распространения воспалительной реакции и инфекции. Если самоотторжение не случается вовремя, то замерший плод извлекают с помощью хирургических методов.
Признаки остановки развития эмбриона
С момента зачатия плод начинает свой рост, увеличиваясь в размере вместе с маткой. Каждому периоду беременности соответствует нормальный размер матки. Если при очередном посещении гинеколога выясняется, что размер матки не соответствует норме для текущего срока, то врач назначает уточняющее ультразвуковое исследование и выполняет прослушивание сердцебиение эмбриона. Кроме визуальной оценки изображения матки с эмбрионом в ходе УЗИ, врач обращает внимание на косвенные признаки, которыми сопровождается неразвивающаяся беременность. К таким признакам относится:
К таким признакам относится:
- повышение температуры и ощущение озноба;
- не проходящая слабость в теле;
- коричневатые или кровянистые выделения из влагалища;
- тяжесть и боли в области матки;
- резкое прекращение характерного для беременных токсикоза;
- отсутствие подвижности плода (на поздних сроках вынашивания).
Все указанные признаки могут возникать и по причинам, не связанным с гибелью эмбриона. Поэтому ни один из них не может служить верным симптомом замирания плода, но становится поводом для внепланового посещения гинекологического кабинета. Однако задержка развития плода может произойти совершенно незаметно для самочувствия. В таком случае его обнаруживают на плановом осмотре врача.
Во втором триместре и тем более на поздних сроках гибель эмбриона возникает гораздо реже, но все же встречается в акушерской практике. Начиная с четырнадцатой недели шевеление плода уже ощущается женщиной, и с каждым днем развивающийся плод ведет себя все более активно. На этом этапе долгое отсутствие признаков шевеления эмбриона считается основным признаком неправильного хода беременности. Если эмбрион замирает во втором триместре, то именно отсутствие шевеления внутри становится для нее тревожным сигналом. Также при замирании плода во втором триместре характерны дополнительные признаки:
- изменение влагалищного секрета. Нормальный цвет выделения меняется на коричневатый, возможно с кровяными прожилками;
- боль внизу живота, иррадиирующая в поясницу;
- исчезновение тяжести груди и уменьшении объема бюста;
- прекращение сердцебиения у плода, которое во втором триместре прослушивается фонендоскопом;
- слабость;
- высокая температура как реакция организма на разложение.
Если эти симптомы присутствуют на фоне продолжительной паузы в шевелении плода, то необходимо срочно обратиться к доктору, поскольку замирание беременности и выкидыш на среднем и позднем сроке несет серьезную угрозу здоровью и даже жизни матери.
Почему случается замирание?
К нарушению нормального вынашивания приводит целый ряд факторов, которые можно сгруппировать по происхождению:
- генетические;
- иммунные;
- эндокринные;
- инфекционно-воспалительные.
Генетический фактор возглавляет список причин неслучайно. Медицинская наука доказала связь замершей беременности с хромосомной патологией эмбриона. И это наиболее распространенная причина самопроизвольного прерывания беременности. Остальные факторы относятся к вторичным, обеспечивающим неблагоприятный фон для развития плода. Немалое значение имеет гормональный статус женщины, ожидающей ребенка. Проблемы с вынашиванием очень часто отмечаются при стертых формах гормонального дисбаланса.
Общеизвестно, что женщина, готовая к зачатию ребенка, должна беречься от любых стрессов, соблюдать щадящий режим, исключить запрещенные медикаменты, алкоголь, сигареты. Все эти вещи соответственно вредят плоду и могут привести не только к патологиям, но и к его гибели.
Гормональные нарушения, хронические заболевания внутренних органов, не вылеченные инфекции нередко становятся решающим фактором возникновения патологий развития плода, выкидышей, гибели эмбриона. Для беременных опасность представляет даже ГРИПП, поскольку иммунитет плода недостаточно мощный, чтобы противостоять агрессивным вирусам. Еще большую опасность представляют цитомегаловирус и краснуха. Инфекционные заболевания опасны для беременных еще и риском возникновения антифосфолипидного синдрома, который становится ответом организма на некоторых возбудителей и является причиной выкидыша.
Нанести непоправимый вред плоду могут и сильные эмоциональные переживания, которые приводят к перенапряжению нервной системы и выбросу в кровяное русло больших порций стрессовых гормонов.
К иммунологическим факторам, приводящим к осложнениям беременности, относится резус-конфликт матери и ребенка. Иммунные клетки резус-отрицательной матери атакуют плод с положительным резус-фактором, принимая его за чужеродное тело. В результате плод отторгается и погибает. Хотя эту проблему медицина научилась преодолевать, она остается причиной возможного замирания беременности.
И необходимо сказать о генетической тромбофилии – предрасположенности к тромбообразованию. Свертывающая способность крови повышается когда организм готовится к имплантации эмбриона, и способствует выкидышу на ранних сроках. Причем при обычных условиях эта генетическая предрасположенность может себя никак не проявлять до конца жизни. Иногда в анамнезе у близких родственников и у самой женщины были эпизоды тромбозов, ранних инсультов, инфарктов, тромбоэмболий, варикозной болезни. Эти данные выясняются при опросе у врача.
Диагностика
Поскольку гибель плода может произойти бессимптомно, о проблеме женщина может узнать только при очередном контрольном УЗИ. Несоответствие размеров плода сроку беременности – то, на что врачи обращают внимание в первую очередь. В первом триместре зародыш еще слишком мал, поэтому диагностика на ранних сроках не всегда бывает точной. Врач обязательно поинтересуется у будущей матери насчет ее самочувствия, наличия токсикоза, состояния молочных желез, поднималась ли температура. Сбор анамнеза в совокупности с данными УЗИ помогают с большой вероятностью определить состояние эмбриона. Дополнительным маркером нормального протекания беременности служит характерное нарастание ХГЧ (хорионического гонадотропина человека), прогестерона и эстрадиола.
Начиная со второго триместра определить состояние плода, кроме УЗИ, помогает прослушивание его сердцебиения.
Лечение
Если у женщины с данным диагнозом не происходит выкидыш, то мертвый плод необходимо извлечь хирургическим путем методом вакуум-аспирации или/и выскабливания. Естественное отторжение переносится легче, поскольку в этом случае не травмируется полость и шейка матки. Но при задержке погибшего плода хирургическое извлечение неизбежно, ведь в противном случае инфекция, распространяемая некротическими тканями эмбриона, приведет к заражению внутренних органов интоксикации всего организма и сепсису.
Естественное отторжение переносится легче, поскольку в этом случае не травмируется полость и шейка матки. Но при задержке погибшего плода хирургическое извлечение неизбежно, ведь в противном случае инфекция, распространяемая некротическими тканями эмбриона, приведет к заражению внутренних органов интоксикации всего организма и сепсису.
При самопроизвольном выкидыше детородная функция женщины восстанавливается через три месяца. Хирургическое воздействие на эндометрий потребует более долгого восстановления: следующее зачатие можно планировать не ранее, чем через три месяца-полгода. В любом случае возможность следующего зачатия можно обсуждать после налаживания менструального цикла. На это обычно уходит от двух недель до двух месяцев.
Алгоритм действия врачей при абсолютном подтверждении гибели плода зависит от срока вынашивания. Если инцидент произошел на сроке до 8 недель, то пациентке по показаниям возможно назначить препараты-антагонисты прогестерона. Эти вещества провоцируют выкидыш. Хирургическое выскабливание применяется по показаниям на сроках более 7-8 недель. Очень распространенное явление при замершей беременности – наличие инфекции при посеве материала из мазка влагалища. После выхода или извлечения безжизненного плода пациентка назначают курс антибиотиков широкого спектра. Для нормального восстановления и сохранения детородной функции врачи определяют причину патологии: проводится гистология тканей эмбриона, генетическое исследование эмбриона и при необходимости исследуется кариотип обоих родителей с последующей консультацией генетика.
Программа обследования направлена на обнаружение скрытых инфекций, проводится анализ гормонального профиля, особое внимание отводится щитовидной железе. Для исключения влияния мужского генетического фактора назначается спермограмма. Все эти действия необходимы для минимизации рецидивов неразвивающейся беременности при следующем зачатии. Невозможность выносить ребенка, если она не вызвана стрессом или острым инфекционным заболеванием, говорит о проблеме в организме. Поэтому обследоваться и лечиться нужно, даже если женщина больше не планирует ребенка.
Поэтому обследоваться и лечиться нужно, даже если женщина больше не планирует ребенка.
Реабилитация после замершей беременности
После прерванной беременности в результате гибели плода женщина страдает не только физически, но и психически. Поэтому восстановление ведется сразу в двух плоскостях. После курса лечения, который может состоять из противовоспалительной, гормональной терапии, физиотерапии назначают длительный (до 4 мес.) курс витаминов и минералов как подготовку для нового зачатия. Физическая реабилитация в основном сводится к восстановлению эндометрия.
Для предохранения используют презерватив или другие способы контрацепции. Но если беременность прервана хирургическим способом, то во избежание недопустимой на этом этапе беременности пациенткам назначают прием комбинированных контрацептивов на протяжении шести месяцев.
Потеря ребенка на стадии вынашивания для женщины оборачивается психологической травмой. В период реабилитации ей необходима консультация профильного психолога, а также максимальная поддержка родных и близких. Одно из нежелательных последствий замершей беременности – приобретенный страх неудачи перед новым зачатием, а также излишнее эмоциональное напряжение в ходе вынашивания, которое крайне нежелательно. Консультации психолога в совокупности с психотерапией помогают восстановить эмоциональное равновесие и приобрести уверенность в своих силах.
Замершая беременность после ЭКО
Вспомогательные репродуктивные технологии, в частности программа ЭКО, позволяет преодолеть многие виды бесплодия, но на ход беременности почти не влияет. Единственный фактор, который исключается при экстракорпоральном оплодотворении, – морфологические отклонения сперматозоидов, что в значительной мере снижает мужской хромосомный фактор. Ввиду того, что к искусственному оплодотворению обращаются женщины, имеющие проблемы с репродуктивной функцией, вероятность замирания беременности у них выше.
Поскольку основным фактором не вынашивания считаются хромосомные аномалии эмбриона, то вероятность в частности неразвития беременности растет с возрастом женщины. У рожениц после 40 лет статистика генетических отклонений у эмбриона свыше 80%.
В случае неудачи при первой имплантации по программе ЭКО пациенткам не назначают обследований, поскольку вероятность прерывания беременности по причине неправильного формирования эмбриона высока. Повторный выкидыш или гибель плода уже вызывают необходимость искать причину в организме женщины.
Как уменьшить вероятность замирания?
К сожалению, гарантировать абсолютную жизнестойкость плода особенно на ранних сроках невозможно. Но можно исключить факторы, повышающие вероятность самопроизвольных абортов и замирания. Для этого необходимо:
- готовиться к зачатию за полгода, укрепляя иммунитет, очищая организм;
- бросить курить, принимать алкоголь, сильнодействующие препараты;
- не использовать лекарства от молочницы, содержащие интроконазол), анальгетики, косметические средства, содержащие ретиноиды;
- принимать фолиевую кислоту, препараты йод и другие витамины.
К профилактике замершей беременности и других осложнений при вынашивании относится целевое обследование на предмет наличия в организме герпеса, ВПЧ, микоплазмы и других скрытых инфекций, опасных для эмбриона. Планирование рождения ребенка, подготовка и профилактика на порядок повышают шансы выносить и родить здорового ребенка.
Наряду с факторами риска, будущие мамы должны знать, что для плода, если беременность протекает без отклонений, не представляют опасность авиаперелеты после 12 недель, умеренная физическая нагрузка, занятия сексом с супругом.
Планирование семьи после замершей беременности
Все женщины и их партнеры переживают потерю даже не рожденного ребенка как большую трагедию.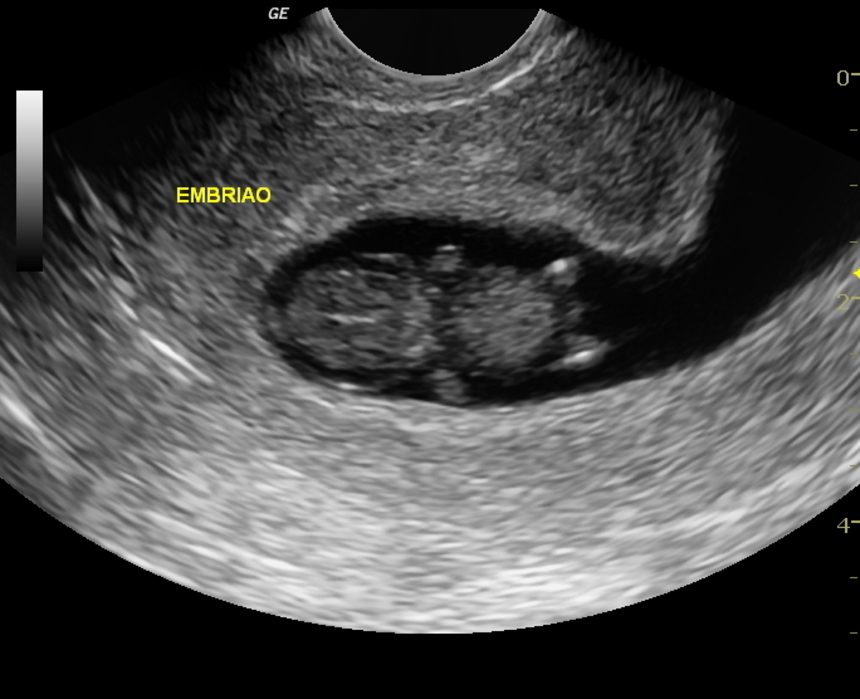 О ней не получится быстро забыть, но лучше всего взять себя в руки и подумать о будущей беременности. Сосредоточение на следующей задаче помогает пережить утрату.
О ней не получится быстро забыть, но лучше всего взять себя в руки и подумать о будущей беременности. Сосредоточение на следующей задаче помогает пережить утрату.
Очень важно при планировании следующей беременности после замершей, подготовить организм. Необходимо дождаться восстановление менструального цикла, а также полной регенерации поврежденного при хирургическом выскабливании (если таковое имело место) эндометрия. Менструации при отсутствии осложнений восстанавливаются до шести недель. Но если супружеская пара занимается сексом, то зачатие не исключается и в этот период. Наступление беременности ранее трех месяцев нежелательно, поэтому женщина должна предохраняться до того момента, когда ее организм будет готов к зачатию.
Подходящее время для новой беременности после замершей зависит от состояния здоровья женщины, а также от способа выхода погибшего плода. Если это был выкидыш, то зачать ребенка можно после трех месяцев. Хирургическое извлечение требует полугодовой реабилитации, а потом, не затягивая долго, нужно стараться забеременеть.
Читайте также:
Как правильно подготовиться к беременности женщине
Беременность после 35 лет
Питание во время беременности
Автор статьи
Климов Юрий Викторович
подробно
Причины замершей беременности на ранних сроках
Замершая беременность – это самопроизвольная остановка внутриутробного развития эмбриона, которая происходит в период течения первых трех месяцев беременности. Развитие этой патологии протекает, как правило, без видимых на то причин и опасений.
Беременность наступает со всеми полагающимися признаками: отсутствие очередного менструального кровотечения, увеличение маточных размеров и ареола сосков молочных желез, токсикоз, набухание груди, и так далее.
Опасность замершей беременности
При малейших признаках развития такой патологии, как остановка эмбрионального роста, женщина должна сразу же обращаться к своему лечащему и наблюдающему за беременностью врачу.
При долгосрочном нахождении замершего плода в полости матки слишком высок уровень риска развития интоксикации материнского организма с последующим летальным исходом. Ведь плодное яйцо, находясь более полутора месяцев в матке вызывает синдром ДВС (диссеминированное внутрисосудистое свертывание), и возникшее кровотечение угрожает жизни женщины.
опасность замершей беременности
Поэтому, как только появляются признаки, отличные от тех, которые сопровождают здоровое развитие и течение беременности, женщине необходима госпитализация и лекарственная стимуляция сокращений матки, итогом которой станет естественный выкидыш.
Чем быстрее провести эту медикаментозную процедуру, тем легче организм будущей матери перенесет эту патологию.
Симптоматика замершей беременности
симптомы замершей беременности
В первом триместре беременности остановка эмбрионального роста может проявляться следующим образом:
- Первый признак развития патологии – кровянистые выделения из влагалища или начало кровотечения;
- У женщины при этом поднимается температура тела (причем до высоких показателей), она ощущает слабость во всем организме, озноб, лихорадочное состояние;
- В нижней части живота появляется боль;
- Начавшийся токсикоз резко и без видимых на то причин останавливается, прекращаются все его проявления;
- Молочные железы становятся мягкими, их набухание прекращается;
- На ультразвуковом исследовании не слышно плодного сердцебиения, а показатели размеров матки не соответствуют сроку беременности.
Причины замершей беременности на раннем сроке
Причинами такой патологии, как замершая беременность в первом триместре, могут послужить и внешние негативные факторы, и внутренние. Ведь ранние сроки беременности отличаются особой уязвимостью и незащищенностью эмбриона, сниженным иммунитетом у будущей матери. Поэтому повлиять на нее могут самые разные факторы.
Ведь ранние сроки беременности отличаются особой уязвимостью и незащищенностью эмбриона, сниженным иммунитетом у будущей матери. Поэтому повлиять на нее могут самые разные факторы.
1. К первой причине остановки эмбрионального развития можно отнести патологическое состояние гормонального фона женщины. Если у будущей мамы наблюдается гормональный функциональный сбой, уровень риска развития данной патологии резко возрастает. Более того, именно по этой причине и происходит большая часть от общего количества замираний плода.
2. Первое, что ведет к гибели плода – это дефицит в материнском организме та называемого гормона «беременности» — прогестерона, без которого невозможно развитие плода.
3. Замирание плода может быть вызвано и избытком андрогенов, то есть мужских гормонов в материнском организме. Эти гормоны подавляют развитие беременности.
4. Второй причиной замирания плода в начале беременности являются генетические патологии. По сути это наследование плодом поврежденного гена от матери или отца. Неблагополучная генетика, как правило, характеризуется неоднократной патологией данного типа, то есть, остановка плодного развития у таких супругов может наблюдаться не только в первой беременности, но и во второй, и третьей.
5. Еще одна немаловажная причина для остановки эмбрионального развития на раннем сроке беременности – инфекционные заболевания. К такому итогу, как правило, приводят инфекции типа вируса герпеса или прочие инфекции, передача которых происходит половыми путями. К таким инфекциям относятся хламидиозы, гонококки, микоплазмы, и другие. Эти возбудители воздействуют негативно на процесс деления клетки, нарушая его, и тем самым вызывая гибель плода.
6. И последняя причина замершей беременности – неправильный образ жизни будущей матери – вредные привычки, бесконтрольный прием лекарств, нерациональное питание, употребление алкогольных напитков, не соблюдения режима работы и отдыха, и так далее.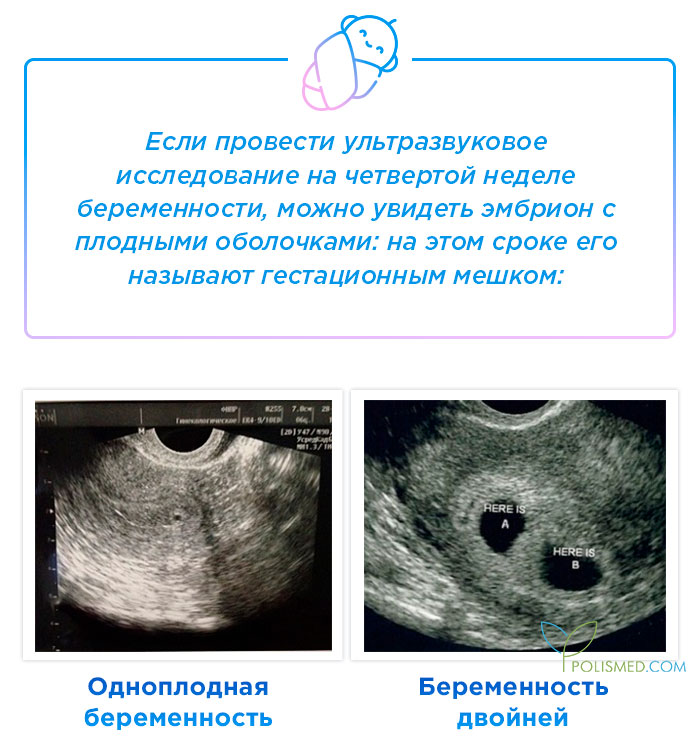 Все эти факторы вместе, или каждый в отдельности наносит непоправимый вред будущему ребенку, и в итоге может привести к гибели эмбриона.
Все эти факторы вместе, или каждый в отдельности наносит непоправимый вред будущему ребенку, и в итоге может привести к гибели эмбриона.
По материалам женской энциклопедии: https://mamapedia.com.ua/beremennost/oslozhnenia-beremennosti/zamershaya-beremennost.html
Признаки замершей беременности на ранних сроках – как реагировать на опасные симптомы?
Будущей маме важно внимательно изучить признаки замершей беременности на ранних сроках, чтобы вовремя обратиться за медпомощью. С такой патологией сталкиваются женщины разного возраста. Чем старше беременная, тем больше риски анэмбрионии. По статистике, в среднем в 15% случаев происходит гибель зародыша.
Почему замирает плод на ранних сроках беременности?
Данная патология не возникает беспричинно. Она провоцируется определенными факторами. Есть предположения, что замершая беременность на раннем сроке, причины которой стоит определить для предотвращения подобного в будущем, может возникать в таких случаях:
- Генетические мутации – самый распространенный фактор. Проявляется эта патология до 8 недели гестации. Чаще она несовместима с дальнейшей жизнью.
- Гормональные нарушения. К ним относятся нехватка прогестерона и повышение уровня андрогенов – мужских гормонов.
- Инфекции. В период вынашивания мальца организм будущей мамы сильно подвержен воздействию вирусов. Плодный пузырь и плацента защищают эмбрион. Однако при обострении инфекций эта «броня» не помогает. К тому же при высокой температуре, сопровождающей инфекционные заболевания, ухудшается доставка кислорода плоду.
- Проблемы со свертываемостью крови. Плодное яйцо не способно закрепиться на внутренней стороне матки. К тому же данная патология провоцирует закупорку сосудов, в результате эмбриону не доставляется нужное количество ценных веществ, и он перестает развиваться.
- Несбалансированное питание и нездоровый образ жизни. Сюда можно отнести бедный на витамины рацион, чрезмерные стрессы, постоянное пребывание у компьютера или телевизора, нерегулярные прогулки и так далее.

Как определить замершую беременность на ранних сроках?
Гибель эмбриона на начальном этапе может протекать бессимптомно. Однако есть все же ряд признаков, которые красноречиво свидетельствуют женщине о возникшей проблеме. Ей важно знать, как проявляется замершая беременность на ранних сроках. Это поможет предупредить серьезные последствия для здоровья матери. Пренебрегать такими симптомами неразумно и даже опасно.
Первые признаки замершей беременности на ранних сроках
Существует ряд симптомов, проявление которых должно заставить женщину насторожиться. В том, как распознать замершую беременность на раннем сроке, сам организм подскажет. Особое внимание будущей маме нужно уделить таким симптомам:
- Внезапное исчезновение токсикоза. Если ранний гестоз резко и беспричинно ходит, время бить тревогу.
- Размягчение грудей. После зачатия женщины замечают, что молочные железы увеличились и стали болезненными. За весь период вынашивания крохи груди могут расслабляться и наливаться. В таком чередовании нет ничего противоестественного, ведь оно связано с гормональными «скачками» в организме. Однако если в 1-ом триместре беременности молочные железы расслабляются, это может быть признаком замирания плода. Есть и другие «провокаторы» размягчения грудей. По это причине паниковать при проявлении данного признака не стоит.
Выделения при замершей беременности на ранних сроках
Если организм сразу не избавился от погибшего плодного яйца, его отторжение будет происходить постепенно. Замершая беременность на раннем сроке, симптомы будет демонстрировать в виде выделений из влагалища. Консистенция секрета и его оттенок напрямую зависит от того, сколько после смерти плода времени прошло. Признаки замершей беременности на ранних сроках таковы:
- Первые 2 дня после гибели эмбриона консистенция секрета обычная. У них беловатый цвет.
- Начиная с 3-го и по 6-ой день, плодное яйцо постепенно начинает отслаиваться от стенок матки.
 В результате в выделениях появляются кровавые прожилки.
В результате в выделениях появляются кровавые прожилки. - Через 12-14 дней после гибели эмбриона секрет приобретает коричнево-красноватый оттенок.
Чаще беременные обращаются к гинекологу, когда замечают красные выделения – признаки замирания плода. Данный процесс необратим, и исправить что-то уже невозможно. Однако кровавые выделения не всегда служат свидетельством того, что прекратилось развитие эмбриона. Они могут сигнализировать и о другой патологии, протекающей в организме женщины.
Ощущения при замершей беременности на ранних сроках
На первоначальном этапе женщина чувствует себя, как и прежде. Однако по мере разложения признаки замирания плода на ранних сроках беременности усиливаются. Наряду с исчезновением токсикоза и размягчением молочных желез появляются сильные головные боли. К тому же беременную одолевают слабость и отсутствие сил. Спустя месяц после гибели эмбриона проявляются внизу живота сильные боли схваткообразного характера.
БТ при замершей беременности на ранних сроках
Некоторые женщины даже после оплодотворения продолжают контролировать базальную температуру. При нормальном протекании гестации градусник должен показывать 37°С. Однако температура при замершей беременности на ранних сроках уменьшается. Этот симптом раньше других сигнализирует о гибели плода. Проявляется он следующим образом:
- спустя 46-48 часов температура опускается до 36,8°С и держится на этом уровне пару дней;
- через 4 суток БТ составляет 36,7°С;
- когда плодное яйцо начинает интенсивно разлагаться, в женском организме возникает воспалительный процесс с резким «скачком» температуры.
Замершая беременность – диагностика
Обращаются к врачу женщины с жалобами на тянущие боли либо кровянистые выделения. Доктор проводит тщательный осмотр, позволяющий ему выявить замирание плода на ранних сроках. В ходе него врач сопоставляет размер матки у беременной с тем, каким должен быть он на данном сроке гестации. К тому же доктор назначает дополнительные исследования: УЗИ и сдачу анализов на ХГЧ. По полученным результатам он либо подтвердит гибель плода, либо опровергнет.
К тому же доктор назначает дополнительные исследования: УЗИ и сдачу анализов на ХГЧ. По полученным результатам он либо подтвердит гибель плода, либо опровергнет.
ХГЧ при замершей беременности на ранних сроках
Данный гормон вырабатываться начинает интенсивно после крепления плодного яйца к полости матки. Для определения его показателя сдается кровь утром натощак либо днем (за 4-5 часов до этого нельзя ничего есть). При нормально протекающем развитии эмбриона уровень гормона в крови ежедневно увеличивается. Однако ХГЧ при замершей беременности снижается. Если плод погиб, это следующим образом отражается на показателях гормона:
- концентрация ХГЧ в крови у женщины намного ниже, чем положено на этом сроке гестации;
- при контрольной сдаче анализа отмечается уменьшение показателя гормона.
В некоторых случаях ХГЧ даже может увеличиваться, но его показатель все равно остается ниже нормы. Гинекологи считают, что «поведение» данного гормона еще не является подтверждением анэмбрионии. Признаки замершей беременности на ранних сроках должны учитываться в комплексе. По этой причине нарушение роста ХГЧ – это лишь один из симптомов. Для получения достоверной картины доктор назначит и другие диагностические процедуры.
УЗИ замершей беременности на ранних сроках
Эта процедура дает надежные результаты при определении анэмбрионии. Если предполагается замершая беременность, УЗИ покажет такие результаты:
- Не соответствуют размеры плодного яйца норме (значительно меньше).
- Не «просматривается» сердцебиение плода (уже после 5-ой недели гестации оно отчетливо должно определяться).
- Размеры эмбриона меньше, чем они должны быть на этом сроке беременности.
- После 4-ой недели гестации признаком анэмбрионии служит деформация плодного яйца.
Замершая беременность – что делать?
Если предположения врача о гибели эмбриона подтверждаются, он разрабатывает дальнейший план действий. Удаление плодного яйца из организма женщины может проводиться следующим образом:
- назначение медикаментов, провоцирующих выкидыш;
- выскабливание;
- вакуумная аспирация;
- выжидательная позиция – после гибели плода уменьшается количество прогестерона, из-за чего может произойти самопроизвольный выкидыш.

Чаще замершая внематочная беременность на раннем сроке «прерывается» выскабливанием. Такая мини-операция выполняется под наркозом. Выскабливание позволяет удалить полностью плодное яйцо. Однако данная процедура имеет противопоказания. Выскабливание запрещено:
- при инфекциях половых органов;
- в случае обострения хронических заболеваний;
- при бактериальных инфекциях, атаковавших организм женщины.
Восстановление после замершей беременности на ранних сроках
Реабилитационный период после выскабливания может продолжаться несколько недель. Женщине важно неукоснительно выполнять рекомендации доктора:
- Необходимо принимать антибактериальные препараты.
- После выскабливания нужно соблюдать постельный режим. Физические нагрузки могут спровоцировать кровотечение.
- Поскольку в первые 2 недели после мини-операции могут быть интенсивные выделения, пользоваться нужно прокладками. Применение тампонов в этот период запрещено!
- Нужно воздерживаться от секса минимум 2 недели.
- Если «прервана» замершая беременность на раннем сроке, сохраняются внизу живота сильные боли. Их не нужно героически терпеть, можно выпить обезболивающее средство.
- Необходимо позаботься о надежной контрацепции. Последующую беременность планировать минимум через 6 месяцев, а то и позже. К тому моменту организм женщины должен восстановиться.
Замершая беременность на раннем сроке – последствия
Если гибель эмбриона вовремя выявлена, удается избежать осложнений для здоровья женщины. Иначе даже возможен сепсис. Риск того, что беременность после замершей беременности будет сопряжена такими же проблемами, все же сохраняется:
- Если анэмбриония у женщины возникла впервые, вероятность ее повторения составляет до 25%.
- После 2-ой патологической беременности риск того, что проблема повторится, составляет около 35%. По этой причине будущая мама должна внимательно отслеживать признаки замершей беременности на ранних сроках.
- Если анэмбриония случает 3-ий раз, шанс гибели эмбриона увеличивается до 40%.
Как избежать замершей беременности на ранних сроках?
Предупредить анэмбрионию можно. Прежде следует разобраться, почему замирает беременность на раннем сроке. Также будущим родителям перед зачатием необходимо пройти полное обследование. Женщине нужно сдать мазок на вагинальную флору, сделать анализ на наличие TORCH-инфекций. Угроза замирания плода будет сведена к минимуму, если заблаговременно отказаться от губительных привычек. Выносить здорового мальца поможет фолиевая кислота. Признаки замершей беременности на поздних или ранних сроках неразрывно связаны и с питанием женщины (оно должно быть здоровым).
Каков процесс и кому это выгодно?
Замораживание эмбрионов — это процедура, позволяющая людям хранить эмбрионы для последующего использования. Человек может также заморозить яйца, которые не оплодотворены. Эмбрион формируется после оплодотворения и после того, как клетки начинают делиться.
Первая успешная беременность в результате замораживания здорового эмбриона произошла в 1980-х годах. С тех пор многие люди замораживали эмбрионы и использовали их позже.
Человек может решить сохранить эмбрион, если он надеется забеременеть в будущем, передать его другим людям, для медицинских исследований или в учебных целях.
Процесс начинается с использования гормонов и других лекарств для стимуляции производства потенциально плодородных яиц. Затем врач извлекает яйцеклетки из яичников для оплодотворения в лаборатории или для замораживания.
Успешное оплодотворение может привести как минимум к одному здоровому эмбриону. Затем врач может перенести эмбрион в матку или матку. Если лечение будет успешным, эмбрион разовьется.
В результате оплодотворения часто получается более одного эмбриона, и врач может заморозить и сохранить оставшиеся эмбрионы.
Согласно статье, опубликованной в журнале Human Reproduction , медицинское сообщество использует термин «эмбрион» с момента деления клеток после оплодотворения до восьмой недели беременности.
Перед замораживанием людям необходимо создать подходящие эмбрионы. Для этого в лаборатории врачи должны собрать и оплодотворить несколько яиц.
Сначала человек примет гормоны, чтобы убедиться, что овуляция происходит по графику. Затем они будут принимать лекарства от бесплодия, чтобы увеличить количество яиц, которые они производят.
В больнице врач извлечет яйца с помощью ультразвукового аппарата для проверки точности.
Человек может захотеть заморозить яйца. Или они могут захотеть использовать их сразу, чтобы забеременеть. В этом случае врач может порекомендовать экстракорпоральное оплодотворение (ЭКО) или интрацитоплазматическую инъекцию спермы (ИКСИ).
Во время ЭКО врач подвергает яйцеклетки воздействию сперматозоидов и оставляет их в лаборатории для оплодотворения. После этого правильное название оплодотворенной яйцеклетки — эмбрион.
Эмбриолог будет следить за развитием эмбрионов в течение следующих 6 дней, после чего он может выбрать подходящий эмбрион для имплантации.
Во время ICSI врач извлекает яйцеклетки и вводит один сперматозоид прямо в яйцеклетку.
Они могут это сделать, если есть проблема со спермой или если предыдущие попытки ЭКО не привели к оплодотворению. Врач может использовать один эмбрион и заморозить другие.
Основная цель замораживания эмбрионов — сохранить их для дальнейшего использования.
Самая большая проблема — это вода внутри клеток. Когда эта вода замерзает, кристаллы могут образовывать и разрушать клетку.
Криоконсервация
Чтобы этого не произошло, врач использует процесс, называемый криоконсервацией. Он включает замену воды в ячейке веществом, называемым криопротектором.
Затем врач оставляет эмбрионы для инкубации с повышенным уровнем криопротектора перед их замораживанием.
После удаления большей части воды врач охлаждает эмбрион до консервационного состояния.Затем они используют один из двух методов замораживания:
Медленное замораживание : Это включает помещение эмбрионов в запечатанные пробирки с последующим медленным понижением их температуры. Он предотвращает старение клеток эмбриона и снижает риск повреждения. Однако медленное замораживание занимает много времени и требует дорогостоящего оборудования.
Витрификация : В этом процессе врач замораживает криозащищенные эмбрионы так быстро, что молекулы воды не успевают образовать кристаллы льда.Это помогает защитить эмбрионы и увеличивает их выживаемость во время оттаивания.
После завершения процесса замораживания врач хранит эмбрионы в жидком азоте.
Процесс размораживания эмбриона после криоконсервации имеет относительно высокий уровень успеха, и исследования показывают, что женщины, использующие размороженные эмбрионы, имеют хорошие шансы родить здоровых детей.
Согласно сравнительному исследованию и обзору, опубликованным в 2016 году, у детей, рожденных после криоконсервации, не наблюдалось увеличения аномалий развития.Однако медицинскому сообществу по-прежнему требуются более длительные последующие исследования.
Некоторые исследования показывают, что по сравнению с медленным замораживанием витрификация увеличивает шансы эмбриона на выживание как на стадии замораживания, так и во время оттаивания.
Любые осложнения или побочные эффекты замораживания эмбрионов обычно возникают, когда врач извлекает яйца.
Общие побочные эффекты экстракции обычно легкие и временные.
К ним относятся:
- спазмы или вздутие живота
- чувство сытости
- кровотечение
- изменения выделений из влагалища
- инфекция
- чрезмерная стимуляция яичников
Теоретически правильно замороженный эмбрион может оставаться жизнеспособным в течение любой время.
Эмбрионы остаются в запечатанных контейнерах при температуре -321ºF. При такой температуре практически не могут происходить биологические процессы, например старение.
Есть примеры успешных беременностей в результате яйцеклеток, которые люди хранят до 10 лет. Долгосрочных исследований замораживания эмбрионов не существует, поскольку врачи проводят эту процедуру только с 1983 года.
Некоторые страны регулируют продолжительность хранения эмбрионов. Замораживание и хранение дорого обходятся, и в каждой клинике есть свои правила относительно того, что произойдет, если человек больше не сможет использовать свои эмбрионы или хранить их в замороженном состоянии.
В исследовании, опубликованном в журнале International Journal of Reproductive Biomedicine , рассматривались результаты более 1000 случаев переноса эмбрионов с участием свежих или замороженных эмбрионов.
Исследователи не обнаружили статистической разницы между типами эмбрионов с точки зрения частоты наступления беременности или состояния здоровья плода. Авторы указали, что люди могут использовать замороженные, но не свежие эмбрионы для дополнительных переносов в будущем.
Другие исследования показывают, что перенос замороженных эмбрионов может быть более эффективным.
Результаты исследования, опубликованного в 2014 году, показывают, что перенос замороженных эмбрионов может привести к более высокому уровню беременности и лучшим исходам как для женщины, так и для ребенка.
Замораживание эмбрионов может быть лучшим вариантом для определенных групп, например:
- людей с генетическими нарушениями, влияющими на репродуктивную функцию
- человек, которые скоро пройдут курс химиотерапии
- человека, принимающего лекарства, влияющие на фертильность
- однополые пары и другие ЛГБТК + люди, которые хотят иметь детей
Некоторые больницы предлагают услуги специально для сообщества ЛГБТК +.
Людям, приближающимся к преклонному репродуктивному возрасту и еще не готовым иметь детей, также может быть полезно замораживание эмбрионов для последующего использования.
Циклы «заморозить все»
В цикле «заморозить все» врач извлекает эмбрион, замораживает его и хранит.
Люди могут получить пользу от этого процесса, если у них более высокий риск синдрома стимуляции яичников. Это редкое и потенциально опасное состояние, которое может возникнуть, когда человек получает стимулирующие гормоны для увеличения яйценоскости.
Чтобы снизить риск этого состояния, врач может порекомендовать заморозить эмбрион и перенести его, когда яичники больше не стимулируются.
Врач также может использовать цикл замораживания всего для проверки эмбриона на генетическое заболевание. Это включает в себя удаление нескольких нитей ДНК и тестирование хромосом.
Эмбрионы со стандартным набором хромосом более склонны к успешному переносу. Предварительный скрининг может гарантировать, что у будущего потомства будет меньше шансов на развитие генетических заболеваний.
Поделиться на PinterestМногие люди смогли иметь здоровую беременность и роды благодаря замораживанию эмбрионов.Замораживание эмбрионов относительно безопасно и часто приводит к успешной беременности и родам.
Возможные риски включают несколько более высокую вероятность генетических отклонений у ребенка. Важно отметить, что, поскольку это новая процедура, долгосрочные последствия для здоровья еще не ясны.
Кроме того, женщины, забеременевшие в более позднем возрасте, имеют более высокий риск осложнений.
Кроме того, лечение бесплодия может привести к синдрому гиперстимуляции яичников. Менее чем в 2 процентах случаев симптомы тяжелые, но они вряд ли будут опасными для жизни.
Наконец, лечение может быть дорогостоящим. Однако он предлагает более широкий спектр возможностей для людей, которые хотят или нуждаются в отсрочке беременности или которые по другим причинам могут не иметь возможности зачать ребенка.
Мы выбрали связанные элементы, исходя из качества продуктов, и перечислили плюсы и минусы каждого, чтобы помочь вам определить, какой из них лучше всего подойдет вам.Мы сотрудничаем с некоторыми компаниями, которые продают эти продукты, что означает, что Healthline UK и наши партнеры могут получать часть доходов, если вы совершите покупку, используя ссылку (ссылки) выше.
Каков процесс и кому это выгодно?
Замораживание эмбрионов — это процедура, позволяющая людям хранить эмбрионы для последующего использования. Человек может также заморозить яйца, которые не оплодотворены. Эмбрион формируется после оплодотворения и после того, как клетки начинают делиться.
Первая успешная беременность в результате замораживания здорового эмбриона произошла в 1980-х годах.С тех пор многие люди замораживали эмбрионы и использовали их позже.
Человек может решить сохранить эмбрион, если он надеется забеременеть в будущем, передать его другим людям, для медицинских исследований или в учебных целях.
Процесс начинается с использования гормонов и других лекарств для стимуляции производства потенциально плодородных яиц. Затем врач извлекает яйцеклетки из яичников для оплодотворения в лаборатории или для замораживания.
Успешное оплодотворение может привести как минимум к одному здоровому эмбриону.Затем врач может перенести эмбрион в матку или матку. Если лечение будет успешным, эмбрион разовьется.
В результате оплодотворения часто получается более одного эмбриона, и врач может заморозить и сохранить оставшиеся эмбрионы.
Согласно статье, опубликованной в журнале Human Reproduction , медицинское сообщество использует термин «эмбрион» с момента деления клеток после оплодотворения до восьмой недели беременности.
Перед замораживанием людям необходимо создать подходящие эмбрионы.Для этого в лаборатории врачи должны собрать и оплодотворить несколько яиц.
Сначала человек примет гормоны, чтобы убедиться, что овуляция происходит по графику. Затем они будут принимать лекарства от бесплодия, чтобы увеличить количество яиц, которые они производят.
В больнице врач извлечет яйца с помощью ультразвукового аппарата для проверки точности.
Человек может захотеть заморозить яйца. Или они могут захотеть использовать их сразу, чтобы забеременеть. В этом случае врач может порекомендовать экстракорпоральное оплодотворение (ЭКО) или интрацитоплазматическую инъекцию спермы (ИКСИ).
Во время ЭКО врач подвергает яйцеклетки воздействию сперматозоидов и оставляет их в лаборатории для оплодотворения. После этого правильное название оплодотворенной яйцеклетки — эмбрион.
Эмбриолог будет следить за развитием эмбрионов в течение следующих 6 дней, после чего он может выбрать подходящий эмбрион для имплантации.
Во время ICSI врач извлекает яйцеклетки и вводит один сперматозоид прямо в яйцеклетку.
Они могут это сделать, если есть проблема со спермой или если предыдущие попытки ЭКО не привели к оплодотворению.Врач может использовать один эмбрион и заморозить другие.
Основная цель замораживания эмбрионов — сохранить их для дальнейшего использования.
Самая большая проблема — это вода внутри клеток. Когда эта вода замерзает, кристаллы могут образовывать и разрушать клетку.
Криоконсервация
Чтобы этого не произошло, врач использует процесс, называемый криоконсервацией. Он включает замену воды в ячейке веществом, называемым криопротектором.
Затем врач оставляет эмбрионы для инкубации с повышенным уровнем криопротектора перед их замораживанием.
После удаления большей части воды врач охлаждает эмбрион до консервационного состояния. Затем они используют один из двух методов замораживания:
Медленное замораживание : Это включает помещение эмбрионов в запечатанные пробирки с последующим медленным понижением их температуры. Он предотвращает старение клеток эмбриона и снижает риск повреждения. Однако медленное замораживание занимает много времени и требует дорогостоящего оборудования.
Витрификация : В этом процессе врач замораживает криозащищенные эмбрионы так быстро, что молекулы воды не успевают образовать кристаллы льда.Это помогает защитить эмбрионы и увеличивает их выживаемость во время оттаивания.
После завершения процесса замораживания врач хранит эмбрионы в жидком азоте.
Процесс размораживания эмбриона после криоконсервации имеет относительно высокий уровень успеха, и исследования показывают, что женщины, использующие размороженные эмбрионы, имеют хорошие шансы родить здоровых детей.
Согласно сравнительному исследованию и обзору, опубликованным в 2016 году, у детей, рожденных после криоконсервации, не наблюдалось увеличения аномалий развития.Однако медицинскому сообществу по-прежнему требуются более длительные последующие исследования.
Некоторые исследования показывают, что по сравнению с медленным замораживанием витрификация увеличивает шансы эмбриона на выживание как на стадии замораживания, так и во время оттаивания.
Любые осложнения или побочные эффекты замораживания эмбрионов обычно возникают, когда врач извлекает яйца.
Общие побочные эффекты экстракции обычно легкие и временные.
К ним относятся:
- спазмы или вздутие живота
- чувство сытости
- кровотечение
- изменения выделений из влагалища
- инфекция
- чрезмерная стимуляция яичников
Теоретически правильно замороженный эмбрион может оставаться жизнеспособным в течение любой время.
Эмбрионы остаются в запечатанных контейнерах при температуре -321ºF. При такой температуре практически не могут происходить биологические процессы, например старение.
Есть примеры успешных беременностей в результате яйцеклеток, которые люди хранят до 10 лет. Долгосрочных исследований замораживания эмбрионов не существует, поскольку врачи проводят эту процедуру только с 1983 года.
Некоторые страны регулируют продолжительность хранения эмбрионов. Замораживание и хранение дорого обходятся, и в каждой клинике есть свои правила относительно того, что произойдет, если человек больше не сможет использовать свои эмбрионы или хранить их в замороженном состоянии.
В исследовании, опубликованном в журнале International Journal of Reproductive Biomedicine , рассматривались результаты более 1000 случаев переноса эмбрионов с участием свежих или замороженных эмбрионов.
Исследователи не обнаружили статистической разницы между типами эмбрионов с точки зрения частоты наступления беременности или состояния здоровья плода. Авторы указали, что люди могут использовать замороженные, но не свежие эмбрионы для дополнительных переносов в будущем.
Другие исследования показывают, что перенос замороженных эмбрионов может быть более эффективным.
Результаты исследования, опубликованного в 2014 году, показывают, что перенос замороженных эмбрионов может привести к более высокому уровню беременности и лучшим исходам как для женщины, так и для ребенка.
Замораживание эмбрионов может быть лучшим вариантом для определенных групп, например:
- людей с генетическими нарушениями, влияющими на репродуктивную функцию
- человек, которые скоро пройдут курс химиотерапии
- человека, принимающего лекарства, влияющие на фертильность
- однополые пары и другие ЛГБТК + люди, которые хотят иметь детей
Некоторые больницы предлагают услуги специально для сообщества ЛГБТК +.
Людям, приближающимся к преклонному репродуктивному возрасту и еще не готовым иметь детей, также может быть полезно замораживание эмбрионов для последующего использования.
Циклы «заморозить все»
В цикле «заморозить все» врач извлекает эмбрион, замораживает его и хранит.
Люди могут получить пользу от этого процесса, если у них более высокий риск синдрома стимуляции яичников. Это редкое и потенциально опасное состояние, которое может возникнуть, когда человек получает стимулирующие гормоны для увеличения яйценоскости.
Чтобы снизить риск этого состояния, врач может порекомендовать заморозить эмбрион и перенести его, когда яичники больше не стимулируются.
Врач также может использовать цикл замораживания всего для проверки эмбриона на генетическое заболевание. Это включает в себя удаление нескольких нитей ДНК и тестирование хромосом.
Эмбрионы со стандартным набором хромосом более склонны к успешному переносу. Предварительный скрининг может гарантировать, что у будущего потомства будет меньше шансов на развитие генетических заболеваний.
Поделиться на PinterestМногие люди смогли иметь здоровую беременность и роды благодаря замораживанию эмбрионов.Замораживание эмбрионов относительно безопасно и часто приводит к успешной беременности и родам.
Возможные риски включают несколько более высокую вероятность генетических отклонений у ребенка. Важно отметить, что, поскольку это новая процедура, долгосрочные последствия для здоровья еще не ясны.
Кроме того, женщины, забеременевшие в более позднем возрасте, имеют более высокий риск осложнений.
Кроме того, лечение бесплодия может привести к синдрому гиперстимуляции яичников. Менее чем в 2 процентах случаев симптомы тяжелые, но они вряд ли будут опасными для жизни.
Наконец, лечение может быть дорогостоящим. Однако он предлагает более широкий спектр возможностей для людей, которые хотят или нуждаются в отсрочке беременности или которые по другим причинам могут не иметь возможности зачать ребенка.
Мы выбрали связанные элементы, исходя из качества продуктов, и перечислили плюсы и минусы каждого, чтобы помочь вам определить, какой из них лучше всего подойдет вам.Мы сотрудничаем с некоторыми компаниями, которые продают эти продукты, что означает, что Healthline UK и наши партнеры могут получать часть доходов, если вы совершите покупку, используя ссылку (ссылки) выше.
Каков процесс и кому это выгодно?
Замораживание эмбрионов — это процедура, позволяющая людям хранить эмбрионы для последующего использования. Человек может также заморозить яйца, которые не оплодотворены. Эмбрион формируется после оплодотворения и после того, как клетки начинают делиться.
Первая успешная беременность в результате замораживания здорового эмбриона произошла в 1980-х годах.С тех пор многие люди замораживали эмбрионы и использовали их позже.
Человек может решить сохранить эмбрион, если он надеется забеременеть в будущем, передать его другим людям, для медицинских исследований или в учебных целях.
Процесс начинается с использования гормонов и других лекарств для стимуляции производства потенциально плодородных яиц. Затем врач извлекает яйцеклетки из яичников для оплодотворения в лаборатории или для замораживания.
Успешное оплодотворение может привести как минимум к одному здоровому эмбриону.Затем врач может перенести эмбрион в матку или матку. Если лечение будет успешным, эмбрион разовьется.
В результате оплодотворения часто получается более одного эмбриона, и врач может заморозить и сохранить оставшиеся эмбрионы.
Согласно статье, опубликованной в журнале Human Reproduction , медицинское сообщество использует термин «эмбрион» с момента деления клеток после оплодотворения до восьмой недели беременности.
Перед замораживанием людям необходимо создать подходящие эмбрионы.Для этого в лаборатории врачи должны собрать и оплодотворить несколько яиц.
Сначала человек примет гормоны, чтобы убедиться, что овуляция происходит по графику. Затем они будут принимать лекарства от бесплодия, чтобы увеличить количество яиц, которые они производят.
В больнице врач извлечет яйца с помощью ультразвукового аппарата для проверки точности.
Человек может захотеть заморозить яйца. Или они могут захотеть использовать их сразу, чтобы забеременеть. В этом случае врач может порекомендовать экстракорпоральное оплодотворение (ЭКО) или интрацитоплазматическую инъекцию спермы (ИКСИ).
Во время ЭКО врач подвергает яйцеклетки воздействию сперматозоидов и оставляет их в лаборатории для оплодотворения. После этого правильное название оплодотворенной яйцеклетки — эмбрион.
Эмбриолог будет следить за развитием эмбрионов в течение следующих 6 дней, после чего он может выбрать подходящий эмбрион для имплантации.
Во время ICSI врач извлекает яйцеклетки и вводит один сперматозоид прямо в яйцеклетку.
Они могут это сделать, если есть проблема со спермой или если предыдущие попытки ЭКО не привели к оплодотворению.Врач может использовать один эмбрион и заморозить другие.
Основная цель замораживания эмбрионов — сохранить их для дальнейшего использования.
Самая большая проблема — это вода внутри клеток. Когда эта вода замерзает, кристаллы могут образовывать и разрушать клетку.
Криоконсервация
Чтобы этого не произошло, врач использует процесс, называемый криоконсервацией. Он включает замену воды в ячейке веществом, называемым криопротектором.
Затем врач оставляет эмбрионы для инкубации с повышенным уровнем криопротектора перед их замораживанием.
После удаления большей части воды врач охлаждает эмбрион до консервационного состояния. Затем они используют один из двух методов замораживания:
Медленное замораживание : Это включает помещение эмбрионов в запечатанные пробирки с последующим медленным понижением их температуры. Он предотвращает старение клеток эмбриона и снижает риск повреждения. Однако медленное замораживание занимает много времени и требует дорогостоящего оборудования.
Витрификация : В этом процессе врач замораживает криозащищенные эмбрионы так быстро, что молекулы воды не успевают образовать кристаллы льда.Это помогает защитить эмбрионы и увеличивает их выживаемость во время оттаивания.
После завершения процесса замораживания врач хранит эмбрионы в жидком азоте.
Процесс размораживания эмбриона после криоконсервации имеет относительно высокий уровень успеха, и исследования показывают, что женщины, использующие размороженные эмбрионы, имеют хорошие шансы родить здоровых детей.
Согласно сравнительному исследованию и обзору, опубликованным в 2016 году, у детей, рожденных после криоконсервации, не наблюдалось увеличения аномалий развития.Однако медицинскому сообществу по-прежнему требуются более длительные последующие исследования.
Некоторые исследования показывают, что по сравнению с медленным замораживанием витрификация увеличивает шансы эмбриона на выживание как на стадии замораживания, так и во время оттаивания.
Любые осложнения или побочные эффекты замораживания эмбрионов обычно возникают, когда врач извлекает яйца.
Общие побочные эффекты экстракции обычно легкие и временные.
К ним относятся:
- спазмы или вздутие живота
- чувство сытости
- кровотечение
- изменения выделений из влагалища
- инфекция
- чрезмерная стимуляция яичников
Теоретически правильно замороженный эмбрион может оставаться жизнеспособным в течение любой время.
Эмбрионы остаются в запечатанных контейнерах при температуре -321ºF. При такой температуре практически не могут происходить биологические процессы, например старение.
Есть примеры успешных беременностей в результате яйцеклеток, которые люди хранят до 10 лет. Долгосрочных исследований замораживания эмбрионов не существует, поскольку врачи проводят эту процедуру только с 1983 года.
Некоторые страны регулируют продолжительность хранения эмбрионов. Замораживание и хранение дорого обходятся, и в каждой клинике есть свои правила относительно того, что произойдет, если человек больше не сможет использовать свои эмбрионы или хранить их в замороженном состоянии.
В исследовании, опубликованном в журнале International Journal of Reproductive Biomedicine , рассматривались результаты более 1000 случаев переноса эмбрионов с участием свежих или замороженных эмбрионов.
Исследователи не обнаружили статистической разницы между типами эмбрионов с точки зрения частоты наступления беременности или состояния здоровья плода. Авторы указали, что люди могут использовать замороженные, но не свежие эмбрионы для дополнительных переносов в будущем.
Другие исследования показывают, что перенос замороженных эмбрионов может быть более эффективным.
Результаты исследования, опубликованного в 2014 году, показывают, что перенос замороженных эмбрионов может привести к более высокому уровню беременности и лучшим исходам как для женщины, так и для ребенка.
Замораживание эмбрионов может быть лучшим вариантом для определенных групп, например:
- людей с генетическими нарушениями, влияющими на репродуктивную функцию
- человек, которые скоро пройдут курс химиотерапии
- человека, принимающего лекарства, влияющие на фертильность
- однополые пары и другие ЛГБТК + люди, которые хотят иметь детей
Некоторые больницы предлагают услуги специально для сообщества ЛГБТК +.
Людям, приближающимся к преклонному репродуктивному возрасту и еще не готовым иметь детей, также может быть полезно замораживание эмбрионов для последующего использования.
Циклы «заморозить все»
В цикле «заморозить все» врач извлекает эмбрион, замораживает его и хранит.
Люди могут получить пользу от этого процесса, если у них более высокий риск синдрома стимуляции яичников. Это редкое и потенциально опасное состояние, которое может возникнуть, когда человек получает стимулирующие гормоны для увеличения яйценоскости.
Чтобы снизить риск этого состояния, врач может порекомендовать заморозить эмбрион и перенести его, когда яичники больше не стимулируются.
Врач также может использовать цикл замораживания всего для проверки эмбриона на генетическое заболевание. Это включает в себя удаление нескольких нитей ДНК и тестирование хромосом.
Эмбрионы со стандартным набором хромосом более склонны к успешному переносу. Предварительный скрининг может гарантировать, что у будущего потомства будет меньше шансов на развитие генетических заболеваний.
Поделиться на PinterestМногие люди смогли иметь здоровую беременность и роды благодаря замораживанию эмбрионов.Замораживание эмбрионов относительно безопасно и часто приводит к успешной беременности и родам.
Возможные риски включают несколько более высокую вероятность генетических отклонений у ребенка. Важно отметить, что, поскольку это новая процедура, долгосрочные последствия для здоровья еще не ясны.
Кроме того, женщины, забеременевшие в более позднем возрасте, имеют более высокий риск осложнений.
Кроме того, лечение бесплодия может привести к синдрому гиперстимуляции яичников. Менее чем в 2 процентах случаев симптомы тяжелые, но они вряд ли будут опасными для жизни.
Наконец, лечение может быть дорогостоящим. Однако он предлагает более широкий спектр возможностей для людей, которые хотят или нуждаются в отсрочке беременности или которые по другим причинам могут не иметь возможности зачать ребенка.
Мы выбрали связанные элементы, исходя из качества продуктов, и перечислили плюсы и минусы каждого, чтобы помочь вам определить, какой из них лучше всего подойдет вам.Мы сотрудничаем с некоторыми компаниями, которые продают эти продукты, что означает, что Healthline UK и наши партнеры могут получать часть доходов, если вы совершите покупку, используя ссылку (ссылки) выше.
Криоконсервация эмбрионов
Обзор
Что такое экстракорпоральное оплодотворение (ЭКО)?
Многие женщины и их партнеры подолгу пытаются забеременеть, но не могут.Некоторые могут обратиться к процессу экстракорпорального оплодотворения (ЭКО), чтобы помочь им родить ребенка.
При ЭКО яйцеклетки женщины и сперматозоиды мужчины помещаются в чашку в специальной жидкости в лаборатории. Новая клетка, которая образуется при объединении яйцеклетки и сперматозоида, называется эмбрионом. Затем врач переносит эмбрион в матку (матку) женщины. Эмбрион имплантируется (прикрепляется) к стенке матки, где он развивается и превращается в ребенка.
В рамках процесса ЭКО женщине вводят специальные препараты, которые заставляют ее яичники выделять больше яйцеклеток, чем обычно.Мужчина также дает большое количество сперматозоидов. При большом количестве яйцеклеток и сперматозоидов часто получается несколько эмбрионов. Врач перенесет от одного до четырех эмбрионов, в зависимости от возраста женщины, в ее матку, чтобы снизить вероятность того, что у нее будет более одного ребенка. Это означает, что могут остаться эмбрионы.
Что такое криоконсервация эмбриона?
Криоконсервация эмбрионов — это процесс замораживания и хранения дополнительных эмбрионов. Затем эмбрионы размораживают и используют позже.Криоконсервация эмбрионов — важная часть большинства программ ЭКО. По данным Национальной академии донорства эмбрионов, в 2011 году в США хранилось около 500 000 эмбрионов.
Почему проводится криоконсервация эмбрионов?
Есть много причин, по которым мужчина и женщина могут решить заморозить и сохранить свои эмбрионы:
- Они могут посчитать это лучшим вариантом, чем уничтожение лишних эмбрионов.
- Это может дать еще один шанс забеременеть, если процесс ЭКО не удастся с первого раза.Паре снова не придется проходить ЭКО.
- Если у мужчины и женщины есть ребенок, они могут позже использовать эмбрионы, чтобы родить второго ребенка.
- Женщина может спасти эмбрионы до того, как начнет лечение, например, от рака, которое может снизить или исключить ее шансы забеременеть.
- Эмбрионы можно было спасти и передать кому-нибудь еще в рамках донорской программы.
- Эмбрионы можно было сохранить и пожертвовать для исследований.
Детали процедуры
Как проводится криоконсервация эмбриона?
Ячейка состоит в основном из воды.Основная проблема при замораживании эмбрионов — образование льда внутри и между клетками. Кристаллы льда могут повредить клеточную стенку и могут повредить мелкие структуры внутри клетки.
Эмбрион необходимо защитить во время замораживания. Для этого используются специальные жидкости, называемые криозащитными агентами (CPA). CPA подобны «антифризу» для клеток.
Врачи используют два разных метода замораживания и сохранения эмбрионов: медленное программируемое замораживание и витрификация.
В методе медленного замораживания эмбрионы замораживаются медленно, поэтапно.CPA добавляются к эмбрионам с увеличением силы в течение 10-20 минут. Затем эмбрионы медленно охлаждают в течение двух часов в аппарате, который понижает температуру каждую минуту. После замораживания эмбрионы хранятся в жидком азоте при -321 ° по Фаренгейту (-196,1 ° по Цельсию).
Витрификация — это метод быстрого замораживания, в котором используются более сильные CPA. С помощью этого метода врач сначала смешивает CPA с эмбрионами. Очень сильные CPA также могут повредить ячейку.Чтобы этого не произошло, зародыши быстро помещают в жидкий азот. Этот процесс превращает их в почти твердое состояние, подобное стеклу. В этом состоянии лед не может образовываться.
При необходимости зародыши медленно размораживают. Их пропитывают специальными жидкостями для удаления CPA. Это также восстанавливает нормальный водный баланс клетки.
Когда проводится криоконсервация эмбриона?
Эмбрионы часто замораживают на срок от одного до шести дней после их создания.
Как долго можно хранить эмбрионы?
После замораживания эмбрионы хранятся в герметичных морозильных камерах с жидким азотом.Эмбрионы можно замораживать в жидком азоте на долгие годы. Неизвестно, как долго эмбрионы можно безопасно замораживать и при этом оставаться полезными. В некоторых странах установлены временные ограничения на срок хранения эмбрионов.
Риски / преимущества
Насколько безопасно криоконсервация эмбриона?
Исследования показали, что замораживание и оттаивание эмбрионов не вредит ребенку.У детей, рожденных от замороженных эмбрионов, не больше врожденных дефектов или проблем со здоровьем, чем у детей, рожденных от незамороженных эмбрионов.
Восстановление и Outlook
Работает ли криоконсервация эмбриона?
Многие здоровые дети родились из замороженных и размороженных эмбрионов.Некоторые дети рождаются из замороженных более 10 лет эмбрионов. Программы ЭКО с хорошими методами криоконсервации имеют одинаковую частоту наступления беременности со свежими и замороженными эмбрионами.
Часто задаваемые вопросы о переносе замороженных эмбрионов
В последние годы значительно увеличился успех метода переноса замороженных эмбрионов (FET), что делает его все более популярным вариантом, который следует рассмотреть перед переходом на другой цикл свежего экстракорпорального оплодотворения (IVF).С помощью переноса замороженных эмбрионов вы можете увеличить вероятность наступления беременности при каждом извлечении яйцеклетки, что в конечном итоге сэкономит ваше время и деньги, если вам понадобится несколько циклов для достижения беременности.
Доктор Аниш Шах, который принимает пациентов из офисов SGF в Ричмонде — Стоуни Пойнт и Ричмонд — Хенрико Докторс — Форест, отвечает на часто задаваемые вопросы о переносе замороженных эмбрионов.
Медицинский вклад Автор: Д-р Аниш ШахЧто такое перенос замороженных эмбрионов (FET)?
Перенос замороженных эмбрионов (FET) — это цикл, в котором замороженные эмбрионы из предыдущего цикла свежего ЭКО или цикла донорских яйцеклеток размораживаются, а затем переносятся обратно в матку женщины.
В 2015 году почти половина всех свежих циклов ЭКО, которые должны были быть перенесены в Shady Grove Fertility, привели к появлению высококачественных эмбрионов пятого или шестого дня на стадии бластоцисты, доступных для замораживания. Вероятность замораживания эмбрионов во многом зависит от возраста. Например, более 60 процентов циклов, в которых женщинам было 35 лет или моложе, имели эмбрионы, которые можно было заморозить, в то время как менее 20 процентов женщин старше 40 лет имели эмбрионы на стадии бластоцисты, которые можно было заморозить.
Когда я могу выполнить цикл полевого транзистора?Замороженные эмбрионы сохраняют жизнеспособность в течение 10 или более лет после первоначального замораживания.Вы можете выбрать выполнение цикла FET после неудачного цикла свежего ЭКО, в качестве первоначального переноса после замораживания всех ваших эмбрионов или вы возвращаетесь после успешного цикла свежего ЭКО, готового к расширению вашей семьи.
Каковы показатели успешности переноса замороженных эмбрионов?
Показатели успешности цикла FET, по крайней мере, сравнимы со свежими циклами ЭКО — и часто могут приводить к более высокому показателю успеха из-за возможности оптимизировать слизистую оболочку матки перед имплантацией, среди других причин.И свежий, и замороженный цикл имеют один и тот же первичный индикатор успеха: возраст матери на момент замораживания эмбриона. Многие пациенты ждут несколько лет между первоначальным замораживанием своих эмбрионов и попыткой последующего цикла FET. Любой пациент, независимо от количества времени между замораживанием и размораживанием эмбрионов, может ожидать почти такой же потенциал успеха, как и у свежего цикла ЭКО, из которого были получены замороженные эмбрионы.
Женщины в возрасте 35 лет и младше имеют более 60% шансов забеременеть за один перевод.Этот показатель снижается по мере увеличения возраста матери на момент замораживания.
Сколько стоит криоконсервация и хранение эмбрионов?Для пациентов, включенных в нашу Программу 100% возмещения общего риска и Многоцикловую программу скидок на ЭКО, плата за криоконсервацию и хранение эмбрионов включена в ваш контракт. Программа 100% возмещения общего риска покрывает плату за хранение эмбрионов в течение всего срока действия контракта. В программе скидок за несколько циклов первый год хранения эмбрионов включен в стоимость программы.
Для пациентов, оплачивающих глобальные сборы ЭКО за лечение, первоначальная плата за криоконсервацию и хранение эмбрионов в течение первого года должна быть уплачена во время оказания услуги в размере 1800 долларов США.
РАСПИСАНИЕ НАЗНАЧЕНИЯ
Сколько стоит перенос замороженных эмбрионов?
Пациенты, возвращающиеся к использованию замороженного эмбриона, могут иметь один или несколько вариантов:
- Программа 100% возмещения общих рисков при переносе замороженных эмбрионов
- В рамках программы 100% возмещения общего риска при переносе замороженных эмбрионов (FET) пациенты платят фиксированную плату за неограниченные циклы FET за столько замороженных эмбрионов, сколько пациент может иметь в наличии на момент участия в программе.Как и в нашей традиционной программе 100% возмещения общего риска, вы либо забираете домой ребенка, либо получаете полный возврат средств. Плата за лекарства может быть применима и обычно составляет от 400 до 800 долларов. (с некоторыми исключениями)
- Плата за обслуживание (глобальная пошлина)
- Shady Grove Fertility предлагает циклы FET за общую плату в размере 4600 долларов США, которая включает стоимость мониторинга, плату за эмбриологию, оттаивание эмбрионов, перенос и ваш первый тест на беременность. Дополнительное медицинское обслуживание во время беременности (анализ крови, УЗИ и посещение офиса) во время пребывания в Shady Grove Fertility обычно покрывается страховкой.Плата за лекарства может быть применимой и обычно составляет от 400 до 800 долларов. Сочетание сниженной стоимости и равных показателей успеха делает перенос замороженных эмбрионов интересным вариантом.
Помимо более низкой стоимости, преимущества цикла FET включают:
- Без лекарств
- Вместо стимулирующих препаратов пациенты используют эстроген и прогестерон для утолщения слизистой оболочки матки при подготовке к переносу эмбриона для имплантации.Поскольку фаза стимуляции проводилась в предыдущем цикле, извлечение яйцеклеток также не требует анестезии.
- Меньше напряжения
- Циклы FET часто менее стрессовые, чем циклы свежих продуктов, потому что такие факторы, как реакция на стимуляцию, развитие яиц и рост эмбрионов, учитывались во время цикла свежих продуктов. Shady Grove Fertility замораживает только высококачественные эмбрионы на стадии бластоцисты, что дает пациентам значительные шансы на успех при проведении цикла FET.Циклы также более предсказуемы с меньшим количеством отмен. Пациенты могут заранее выбрать день перевода за несколько месяцев, который затем будет использоваться для определения даты начала их цикла.
Если вы готовы продолжить перенос замороженных эмбрионов, обратитесь в местный офис Shady Grove Fertility и назначьте встречу со своим врачом и медсестрой, чтобы обсудить потенциальный цикл FET.В течение этого времени мы вместе с вами проверим ваши записи, чтобы убедиться в актуальности необходимых медицинских анализов и обследований.
На исходном уровне цикла вам будет предложено начать 14–22-дневную серию таблеток эстрогена для наращивания слизистой оболочки матки. При «проверке слизистой оболочки», после демонстрации утолщения слизистой оболочки эндометрия, вам будут даны инструкции начать прием прогестерона в дополнение к продолжению приема эстрогена, как правило, за 6 дней до переноса. Утром в день переноса наша команда эмбриологов разморозит эмбрион (ы) для переноса, через короткое время прибудет пациент, и произойдет перенос, очень похожий на то, что вы испытываете при свежем цикле.
Эстроген и прогестерон продолжают через анализ крови на беременность и завершают его на 10-й неделе беременности. Лекарство помогает продолжать утолщать слизистую оболочку матки до тех пор, пока плацента не возьмет верх.
Еще вопросы о переносе замороженных эмбрионов?Поскольку показатели успешности переноса замороженных эмбрионов продолжают расти, все больше и больше пациентов будут выбирать этот вариант лечения. Прочтите две истории успеха наших пациентов с полевыми транзисторами.
Примечание редактора: этот пост был обновлен для обеспечения точности и полноты по состоянию на сентябрь 2020 года.
РАСПИСАНИЕ НАЗНАЧЕНИЯ
Чтобы запланировать виртуальную консультацию с врачом SGF, позвоните в наш Центр новых пациентов по телефону 1-888-761-1967 или отправьте эту краткую форму.
Замораживание эмбрионов | Центр репродуктивной медицины для женщин и младенцев
Краткое описание замораживания эмбрионов
- Криоконсервация эмбрионов включает замораживание и хранение эмбрионов для использования в будущих процедурах экстракорпорального оплодотворения (ЭКО).
- Пациенты могут выбрать криоконсервацию эмбрионов по многим причинам, например, желая иметь резервный план для исходной процедуры ЭКО, если они изначально не забеременели, попытаться забеременеть в будущем, если они будут успешными, или сэкономить деньги на будущих циклах ЭКО. .
- Криоконсервация эмбрионов также распространена для сохранения фертильности, если мужчина или женщина собираются пройти курс лечения, который может повлиять на их способность к зачатию.
- Исследования показывают, что риск врожденных дефектов у детей, рожденных от замороженных эмбрионов, не увеличивается по сравнению с нормальными родами.
Что такое замораживание эмбрионов?
Врачи могут замораживать и хранить неиспользованные эмбрионы (оплодотворенные яйцеклетки), созданные во время ЭКО, что может включать внутрицитоплазматическую инъекцию сперматозоидов (ИКСИ), используя процесс, называемый криоконсервацией или замораживанием эмбрионов. Замораживание эмбрионов — это первый шаг криоконсервации эмбрионов.
Замороженные эмбрионы затем хранятся и при необходимости размораживаются для будущего использования в ЭКО. Это позволяет пациентам, которые в настоящее время проходят ЭКО, сэкономить время и деньги на будущих циклах, поскольку женщине не нужно будет проходить дополнительное извлечение яйцеклеток и принимать столько лекарств.
Обычно люди предпочитают замораживать свои эмбрионы, потому что они хотят сохранить возможность стать родителем в более позднее время. Такие факторы, как лечение рака, пожилой возраст или риск травм (например, из-за состояния здоровья или военной службы), являются причинами, по которым люди часто рассматривают возможность криоконсервации.
Как замораживаются и хранятся эмбрионы?
Эндокринологи-репродуктологи используют два метода замораживания эмбрионов: витрификацию (мгновенное замораживание) и медленное программируемое замораживание.Хотя процессы сильно различаются, каждый работает, охлаждая эмбриональные клетки различными криопротекторами («антифризами»).
Клетки, включая клетки, образующие эмбрионы, в основном состоят из воды. Проблема с замораживанием эмбрионов заключается в том, что при их оттаивании образуется лед и повреждает клетки. Криопротекторы используются для защиты биологических тканей от повреждения за счет предотвращения кристаллизации воды в процессе замораживания.
В методе медленной заморозки эмбриологи лаборатории помещают эмбрионы в специальную машину, которая постепенно охлаждает их.Затем они добавляют криопротекторы, и после замораживания эмбрионы хранятся в жидком азоте при температуре -321 градус по Фаренгейту. Весь процесс занимает около двух часов.
Витрификация — это более новый и более успешный метод, при котором эмбрионы помещаются в раствор, содержащий гораздо более высокую концентрацию криопротекторов. Затем зародыши погружаются в жидкий азот, мгновенно замораживая их, превращая их в стеклообразное вещество. При использовании этой формы замораживания эмбрион хранится до того, как кристаллы льда смогут сформироваться, что увеличивает шансы эмбриона на выживание и жизнеспособность после размораживания.Лаборатория Центра репродуктивной медицины для женщин и младенцев использует витрификацию исключительно для криоконсервации всех новых эмбрионов.
Независимо от используемого метода, замороженные эмбрионы эффективно приостанавливаются во времени. Вся биологическая активность эмбриона прекращается, включая рост или гибель клеток.
При необходимости эмбрионы медленно оттаивают и замачивают в жидкости для удаления криопротекторов и восстановления воды в клетках.
Замороженные эмбрионы можно хранить неограниченное время.Однако наибольший срок, в течение которого эмбрион оставался замороженным и успешно использовался, приводя к здоровой беременности, составлял 19 лет.
Каковы риски замораживания эмбрионов?
Исследования показывают, что замораживание и оттаивание эмбрионов не вредит последующим детям, рожденным с помощью ЭКО. Продолжительность хранения эмбриона не влияет на показатели успешности ЭКО.
С улучшением технологий разница в частоте наступления беременности между замороженными и свежими эмбрионами незначительна. Кроме того, процесс стимуляции с переносом замороженных эмбрионов более щадящий, а уровень гормонов у женщины приближается к норме, что также может улучшить показатели беременности.
Любые кристаллы льда, образующиеся в процессе медленного замораживания, могут повредить эмбрион во время оттаивания. Это одна из причин, по которой витрификация является предпочтительным методом криоконсервации. Исследования показывают, что риск врожденных дефектов у детей, рожденных от замороженных эмбрионов, не увеличивается по сравнению с нормальными родами.
Замораживание бластоцист и эмбрионов при ЭКО, витрификации и криоконсервации
Криоконсервация — это замораживание тканей или клеток с целью их сохранения в будущем.
- Криоконсервация используется в программах по лечению бесплодия для замораживания и хранения сперматозоидов, яйцеклеток или для замораживания «оставшихся» эмбрионов после цикла экстракорпорального оплодотворения
- В настоящее время в лабораториях ЭКО используются 2 метода замораживания
- Медленное замораживание
- Витрификация ( сверхбыстрое замораживание)
- Наша программа ЭКО использует витрификацию для замораживания оставшихся эмбрионов с 2008 года — мы видим отличные показатели успеха с циклами переноса замороженных эмбрионов
У какого процента пациентов будут избыточные эмбрионы для замораживания?
Ответ на стимуляцию яичников и качество яйцеклеток зависят от возраста.Таким образом, процент пар с замораживанием эмбрионов зависит от возраста женщины.
- На графике ниже показан процент извлечения яйцеклеток ЭКО в нашей программе, при котором оставшиеся эмбрионы были заморожены в 2010-2011 гг.
- Обратите внимание на значительное снижение с увеличением возраста женщины
Процент извлечения яйцеклеток ЭКО с эмбрионами, замороженными самкой возраст
Сколько в среднем эмбрионов замораживают в рамках цикла ЭКО?
- Это также зависит от возраста.
- Более молодые женщины лучше реагируют на процесс стимуляции яичников ЭКО и производят больше яйцеклеток, что приводит к более высокой вероятности наличия избыточных эмбрионов, доступных для замораживания.
- На графике ниже показано среднее количество оставшихся замороженных эмбрионов. в 2010-2011 гг. по возрасту женщины
Среднее количество эмбрионов, замороженных с помощью ЭКО, по возрасту женщины
Что такое витрификация для ЭКО?
- Для эмбриологов витрификация — это сверхбыстрое замораживание эмбриона ЭКО вместо традиционного процесса медленного замораживания
- В научном словаре витрификация — это процесс превращения чего-либо в стеклообразное твердое вещество, в котором отсутствуют какие-либо кристаллы
Например, добавив криопротектор, воду можно охладить до тех пор, пока она не затвердеет, как стекло, без образования кристаллов льда.Это важно в мире эмбриологии, потому что образование кристаллов льда может быть очень разрушительным для замороженных эмбрионов (или других замороженных клеток).
Витрификация при ЭКО может позволить заморозить запасные эмбрионы с лучшей выживаемостью после оттаивания, а также более высокими показателями беременностей и живорождений в результате циклов переноса замороженных эмбрионов.
Мы начали витрификацию бластоцист в нашей лаборатории ЭКО в начале 2008 года и наблюдали отличную выживаемость эмбрионов после оттаивания и значительно более высокие показатели наступления беременности после процедур замороженного переноса.
Краткий урок истории
В 1972 году доимплантационные эмбрионы млекопитающих впервые были успешно криоконсервированы. Метод был очень трудоемким. Использовалось медленное охлаждение (1 градус / мин или меньше) примерно до -80 градусов по Цельсию. Затем зародыши помещали в жидкий азот.
Эмбрионы также нужно было медленно разморозить, а криопротектор добавлялся и удалялся многими постепенными этапами. Это было много работы.
Первая зарегистрированная беременность у людей от замороженных эмбрионов произошла в 1983 году.
Большинство исследований проводилось на эмбрионах мышей. Развитие замороженных размороженных эмбрионов мыши in vitro и in vivo статистически не снижается по сравнению с их незамороженными аналогами.
- Теперь то же самое может быть верно и для человеческих эмбрионов
- Исследования в этой области продолжаются, и протоколы замораживания и оттаивания человеческих эмбрионов значительно улучшились за последние 25 лет
- В некоторых клиниках (включая нашу) используется новая техника витрификации. Показатели успешности переноса эмбрионов бластоцисты после замораживания и оттаивания эквивалентны показателям успешности переноса свежих бластоцист
Методы замораживания яиц, спермы и эмбрионов
В растворе, в котором замораживаются эмбрионы, используются криопротекторы.
 Выделения становятся кровянистыми, приобретают красно-коричневый цвет.
Выделения становятся кровянистыми, приобретают красно-коричневый цвет.



 В результате в выделениях появляются кровавые прожилки.
В результате в выделениях появляются кровавые прожилки.