Понос при беременности: возможные причины, что делать
Для многих женщин беременность – это праздник! Ощущать, как внутри шевелится малыш и находиться в предвкушении, что вот-вот он родится – ничего лучше женщина не может испытать. Однако интересное положение связано не только с радостью, случаются разные неприятности в виде некоторых осложнений. Одно из них – это понос при беременности, которого практически не избежать.
Понос происходит в сопровождении частого опорожнение кишечника, а стул при этом жидкий. Это говорит о большой потере жидкости в организме. Помимо того, что диарея доставляет жуткий дискомфорт будущей маме, иногда она представляет серьезную опасность в отношении плода. В связи с чем, если данное осложнение мучает женщину часто, не следует медлить с визитом к врачу.
Клиническая картина
Диарея может застать беременную женщину на любом сроке вынашивания ребенка. Только стоит сразу все прояснить: понос сам по себе не является самостоятельным заболеванием. В то же время многие люди относятся к этому как к чему-то обычному, считая его нормальным явлением. Причем наравне с тошнотой, головокружением, сменой пищевых предпочтений, резкой сменой настроения.
В то же время многие люди относятся к этому как к чему-то обычному, считая его нормальным явлением. Причем наравне с тошнотой, головокружением, сменой пищевых предпочтений, резкой сменой настроения.
В действительности понос при беременности на ранних сроках или поздних является лишь симптомом какого-нибудь заболевания. И как правило, могут появиться и другие признаки, которые зачастую приводят к ухудшению самочувствия женщины. Среди них можно выделить:
- тошноту;
- озноб;
- боли в желудке либо ощущение дискомфорта;
- метеоризм сильной степени;
- повышенную температуру тела;
- головную боль, включая головокружение;
- постоянное чувство слабости на фоне быстрой утомляемости.
Как было подмечено выше, зачастую при диарее организм может обезвоживаться, что проявляется в виде плохого самочувствия. Существуют определенные моменты, о которых каждой женщине необходимо знать. В частности, речь идет о следующем:
- Сгустки слизи и крови в каловых массах.

- На фоне поноса во время беременности женщину одолевает тошнота и рвота, повышается температура тела.
- Стул имеет темный, практически черный оттенок, а вместе с этим женщину беспокоит сильное головокружение. Зачастую такие симптомы свидетельствуют о язве желудка и других заболеваниях желудочно-кишечного тракта (ЖКТ).
Насколько бы специфичными ни были симптомы диареи, это в любом случае следует расценивать как характерный сигнал того, что здоровье женщины под вопросом. В связи с этим необходимо посетить лечащего врача для консультации.
Возможная угроза
В чем же таится опасность при учащенном жидком стуле у беременных женщин? А опасность существует, причем как в отношении ребенка, так и для будущей матери. В особенности это касается тех случаев, когда понос при беременности обусловлен влиянием патогенных вирусов либо бактерий. Этим микроорганизмам не составляет труда проникнуть за плацентарный барьер и достичь плода.
Начальный этап беременности является самым ответственным, поскольку именно в это время эмбрион формируется и ему как никогда необходимы питательные микроэлементы. А из-за диареи женский организм не способен усвоить необходимое количество витаминов. Вдобавок к обезвоживанию впоследствии прибавляется еще и интоксикация.
А из-за диареи женский организм не способен усвоить необходимое количество витаминов. Вдобавок к обезвоживанию впоследствии прибавляется еще и интоксикация.
Но еще опаснее то, что из-за расстройства ЖКТ матка может самопроизвольно сокращаться. Это, в свою очередь, может привести к нежелательным последствиям: либо угрозе выкидыша, либо различного рода аномалиям плода. Во избежание серьезных неприятностей от поноса при беременности каждой женщине следует знать, как проявляет себя дегидратация организма:
- Чувство жажды, причем постоянное.
- Сушение неба во рту.
- У мочи темноватый оттенок.
- Высокая температура.
- Головокружение с мушками в глазах.
В этом случае необходимо безотлагательно посетить врача с целью диагностики. В то же время понос может появиться и на фоне токсикоза. И тогда можно предположить, что он скоро пройдет самостоятельно. Только для этого необходимо неукоснительно придерживаться всех рекомендаций лечащего врача.
Причины появления диареи на раннем сроке беременности
Причины поноса у беременных женщин могут быть разные, в числе которых и такие:
- Высокая концентрация гормонов.
- Расслабленное состояние гладких мышц.
- Резкое изменение рациона.
С того самого момента, когда оплодотворенная яйцеклетка закрепилась на стенке матки, женский организм обогащается огромным количеством разнообразных гормонов, которые необходимы для развития плода. В течение I триместра происходит активная выработка прогестерона и эстрогена. И это тоже может стать причиной появления поноса при беременности на ранних сроках.
Все дело в том, что каждая женщина отличается индивидуальными особенностями, и в каждом конкретном случае организм по-разному отзывается на такие изменения. Зачастую это проявляется тошнотой, рвотой (преимущественно в утренние часы), головокружением.
Иногда такая кардинальная перестройка отражается и на работе органов ЖКТ, а в частности кишечника и поджелудочной железы. Проявляется это диареей разной степени тяжести.
Проявляется это диареей разной степени тяжести.
Чтобы матка не оказывала свое давление на плод в течение I триместра, гладкая мускулатура расслабляется. Но в то же время такие мышцы есть и у кишечника. В результате такого расслабления случаются частые позывы в туалет.
Некоторые женщины начинают менять свои вкусовые предпочтения, причем довольно резко. Будущая мать начинает употреблять те полезные продукты, которые до беременности даже не пробовала. Однако все это, кроме как поносом при беременности на ранних сроках, ничем больше не заканчивается.
Избежать поноса можно, прекратив употреблять в еду ряд продуктов либо снизив их количество. Как отмечают специалисты, изредка диарея способствует очищению ЖКТ от шлака. Тем самым ребенок получает только необходимые ему витамины.
Второй триместр
Зачастую начавшийся в начале беременности токсикоз самостоятельно проходит с наступлением 12-й недели. Но в некоторых случаях интоксикация в сопровождении расстройства кишечника может продлиться на II триместр./GettyImages-476375927-56a772383df78cf772960769.jpg) Токсикоз на данном этапе беременности не является патологическим состоянием организма. В связи с чем, при нормальных анализах мочи и крови, необходимости в курсе лечения нет.
Токсикоз на данном этапе беременности не является патологическим состоянием организма. В связи с чем, при нормальных анализах мочи и крови, необходимости в курсе лечения нет.
Но причинами поноса при беременности во втором триместре, помимо затяжного токсикоза, могут быть и следующие случаи:
- Прием витаминных комплексов – они могут раздражать слизистые оболочки ЖКТ, вызывая диарею, тошноту и сыпь.
- Давление ребенка – на этом сроке малыш уже не мелок и может с определенной силой давить на желудок, поджелудочную железу, включая двенадцатиперстную и толстую кишку. Тем самым плод, притесняя работу некоторых органов, нарушает пищеварительный процесс.
- Стрессовые ситуации – нередко они провоцируют у беременных разные расстройства, в том числе и по части ЖКТ. Масла в огонь подливает и изменение гормонального фона, из-за которого появляется депрессия и эмоциональные всплески.
Обычно II триместр протекает размеренно и спокойно, в связи с чем частые позывы к испражнению не должны игнорироваться.
Понос при беременности во втором триместре вызывает чрезмерную активацию кишечника, что чревато угрозой выкидыша.
Третий триместр
Что касается III триместра, то здесь поводы появления жидкого стула следующие:
- Обострение токсикоза – на этом сроке это становится серьезной проблемой. Все проявления необходимо устранять, иначе интоксикация может затронуть и плод. Тогда кислородного голодания не избежать.
- Ребенок растет – его габариты уже примерно такие же, как при рождении. В связи с этим он еще сильнее давит на органы пищеварения.
- Физические нагрузки – в основном это касается тех женщин, которые, будучи беременными, делают различные упражнения. На этом сроке им стоит перейти на выполнение специальной зарядки с целью снижения нагрузки. В противном случае это тоже провоцирует расстройство желудка.
Если понос при беременности в третьем триместре застал на 41–й или даже на 42–й неделе, женщину необходимо направить в родильный дом. Зачастую это свидетельствует о начале родовой деятельности.
Зачастую это свидетельствует о начале родовой деятельности.
Лечение диареи
Диарея – это не тот случай, когда можно обойтись своими силами, назначая себе те или иные лекарства. Самолечением заниматься крайне не рекомендуется, это касается всех женщин, находящихся в положении, без исключения! Это безответственный и опасный поступок со стороны будущей матери.
Подбором необходимых препаратов должен заниматься только лечащий врач, который при этом учитывает срок беременности и прочие факторы. Главным образом это обусловлено тем, что большое количество лекарств, которые помогают от многих заболеваний (включая и осложнения вроде поноса при беременности во втором периоде беременности), будущим мамам принимать нельзя.
Исключением является понос слабой степени при отсутствии неприятных симптомов. Женщине следует перейти на легкую диету и пить как можно больше жидкости. Это позволит организму отдохнуть и восстановить силы.
Лечебная диета
Если понос длится не более 7 дней, то он не представляет собой угрозу для матери или ребенка. В это время женский организм подстраивается под происходящие изменения в связи с новым положением. Восстановить работу ЖКТ можно при помощи специальной диеты, которая исключает все молочные продукты, соленое, кислое, жареное, острое.
В это время женский организм подстраивается под происходящие изменения в связи с новым положением. Восстановить работу ЖКТ можно при помощи специальной диеты, которая исключает все молочные продукты, соленое, кислое, жареное, острое.
В первый день диареи следует пить больше жидкости. Это может быть питьевая вода, рисовый отвар, некрепкий черный чай, какой-либо морс, травяные отвары. Это позволит избежать обезвоживания и поможет вывести из организма токсины. Также во время поноса при беременности в третьем семестре можно полакомиться сухариками из белого хлеба.
На второй день можно сварить себе овсяную либо рисовую кашу, только на воде и без соли и сахара. Для перекуса подойдут диетические галеты. Большинству молочных продуктов пока еще рано появляться в меню, но в то же время натуральный йогурт не противопоказан. С его помощью можно привести в порядок микрофлору кишечника и желудка.
На третий день можно разбавить рацион супами и протертыми овощами. Котлеты, приготовленные на пару, тоже придутся кстати. Во избежание раздражения слизистой пищеварительных органов, следует употреблять пищу комнатной температуры.
Во избежание раздражения слизистой пищеварительных органов, следует употреблять пищу комнатной температуры.
В период диеты полезно пить чаи из ромашки, мяты, мелиссы – женщина будет оставаться бодрой и в хорошем расположении духа. А что касается характера приема пищи – то не менее 6 раз за день. Причем небольшими порциями.
По истечении 8-9 дней такой диеты можно уже не опасаться поноса при беременности на втором триместре и плавно переходить на прежний рацион: привычные порции и трехразовое питание.
Медикаментозный курс
Лечение с применением медикаментов обычно назначается в случае, когда проблема с ЖКТ вызвана каким-либо заболеванием. Для беременных разрешены следующие препараты:
- Сорбенты – «Энтеросгель», «Энтеродез», «Полисорб», активированный уголь. За счет их адсорбирующего действия необходимо соблюдать определенный интервал между их приемами.
- Спазмолитики – «Папаверин», «Но-шпа». Эти препараты помогают снять спазмы органов брюшины.
- При помощи «Лоперамида» и «Имодиума» можно быстро остановить жидкий стул и нормализовать общее состояние женщины.
 Только применять их следует лишь в период III триместра.
Только применять их следует лишь в период III триместра. - Пробиотики – «Бифидумбактерин», «Хилак Форте», «Бактистатин», «Линекс» хорошо себя зарекомендовали в устранении поноса при беременности, способствуя нормализации микрофлоры кишечника.
- Ферменты – «Мезим» и «Панкреатин» улучшают пищеварение.
Только если случай тяжелый, врач может назначить курс лечения антибиотиками, поскольку их прием связан с определенными рисками.
Особенности диареи в более поздние сроки беременности
Расстройство кишечника, как уже было подмечено, может застать врасплох и на 30-й неделе. Но не во всех случаях это свидетельствует о наличии патогенных микроорганизмов. Именно в это время у некоторых женщин начинается поздний токсикоз, одним из характерных признаков которого является понос при беременности. Также ощущается слабость, приступы тошноты, кружится голова. Кроме того, данный период является переменным, и обо всех происходящих изменениях следует уведомлять своего врача.
Естественные позывы заставляют матку сокращаться, что может закончиться преждевременными родами. А рожденные на таком сроке дети очень слабы. Кроме того, по причине обезвоживания женского организма есть риск возникновения тромбоза.
Накануне родов
Если же диарея наблюдается в промежутке от 35-й до 40-й недели, то это можно посчитать предвестником родов. Только с 35-й по 37-ю неделю понос крайне нежелателен, поскольку зачастую ребенок рождается слабым и недоношенным. Как женщине можно уберечь себя?
Прежде всего об этом стоит задуматься заранее, еще на стадии планирования. И чтобы понос при беременности в третьем триместре не беспокоил, следует пристальное внимание уделять своему рациону и качеству потребляемой пищи. Причем питаться следует исключительно в домашних условиях, избегая любых общественных мест, где риск подхватить какую-либо инфекцию существенно выше.
В некоторых случаях сам ребенок в утробе матери может спровоцировать диарею. На поздних сроках он уже заметно подрос и своим весом оказывает давление на внутренние органы матери. В результате это приводит к ухудшению моторики ЖКТ.
В результате это приводит к ухудшению моторики ЖКТ.
С проблемой обезвоживания женщина может столкнуться во время всего III триместра. В это время малыш уже в полной мере сформирован и остались в основном мелочи. Ему необходимо больше витаминов и прочих полезных минералов, чем раньше. А при дегидратации женский организм не может обеспечить ему нужные поставки, и тогда ребенок начинает испытывать чувство голода.
А вот явным сигналом к родам может служить понос при беременности в третьем триместре (38-40-я неделя) в сопровождении схваткообразных болевых ощущений. В этом случае диарея уже не представляет никакой угрозы для матери и ее ребенка. Зачастую она связана с очищением организма, который готовится к рождению малыша или малышки.
В то же время если осложнение обусловлено сильным токсикозом, то женщине назначается медикаментозный курс лечения с применением легких препаратов. Это позволит избежать проникновения токсинов к плоду через плаценту.
В заключение
Любая женщина, которая находится в «особенном положении», должна осознавать, что теперь на нее возлагается большая ответственность. В ее утробе развивается новая жизнь, которая бесценна! Поэтому во время беременности необходимо тщательнее следить за своим здоровьем. И прежде всего внимательно отнестись к тому, что ест будущая мама. Ребенку нужен «строительный материал», а это возможно при употреблении только полезных продуктов, преимущественно натурального происхождения.
В ее утробе развивается новая жизнь, которая бесценна! Поэтому во время беременности необходимо тщательнее следить за своим здоровьем. И прежде всего внимательно отнестись к тому, что ест будущая мама. Ребенку нужен «строительный материал», а это возможно при употреблении только полезных продуктов, преимущественно натурального происхождения.
Это поможет избежать многих осложнений, и теперь вопроса, может ли быть понос при беременности, не должно возникнуть. Важно уяснить, что любой дискомфорт нужно устранять своевременно. В противном случае могут быть осложнения.
Диарея при беременности — причины и лечение
Диарея – явление неприятное в любом состоянии. А что уж говорить о беременной? И что делать, если оно «явилось» некстати? Впрочем, кстати такие состояния никогда не бывают.
Что такое диарея?
Диарея, или, как ее привыкли называть, понос, — проявляется учащенным опорожнением кишечника. Она возникает, когда каловые массы быстро проходят по толстому кишечнику. Причин данного явления может быть множество, и об этом мы обязательно поговорим.
Причин данного явления может быть множество, и об этом мы обязательно поговорим.
Характер стула при диарее, как правило, изменяется. Он может стать кашицеобразным, пенистым, водянистым. Кроме того, в нем могут наблюдаться примеси крови или слизь. Возможны изменения запаха.
Как правило, диарея не «приходит» сама по себе. Она сопровождается болезненными ощущениями как для кишечника, так и для всего организма в целом. Боли, вздутие, метеоризм – верные спутники поноса, доставляющие массу неудобств. Если говорить об общих ощущениях для организма, то, в первую очередь, стоит отметить слабость, повышение температуры, озноб, тошноту, неприятный привкус во рту.
Что может стать причиной появления диареи у беременной женщины?
Причин, вызывающих данное состояние – довольно много. К примеру, это заболевания толстого кишечника или всего желудочно-кишечного тракта, также возможно поражение отдельных органов (желудка, поджелудочной железы). Иногда диарею вызывают заболевания общего характера. Но перечисленные состояния – далеко не полный список возможных причин. Например, во время беременности диарея может возникнуть в результате сложных инфекционных заболеваний или же различных местных локальных отравлений. Именно сейчас организм женщины отличается повышенной чувствительностью к пищевым токсинам, несмотря на то, какую природу они имеют: бактериальную или химическую. Более того, функциональные нарушения работы нервной системы, наличие глистов и недостаточность выработки ферментов также могут стать причиной подобного состояния. Иногда во время беременности возникновению диареи способствует токсикоз. В некоторых случаях диарея беременных женщин не несет ничего опасного. Напротив, она является «помощницей» организма, ведь таким способом он очищается перед родами. Легкая диарея перед предстоящей нагрузкой — спланированная природой «акция», поэтому волноваться не стоит. Но если ее причиной стали пищевые или другие отравления, – необходима помощь специалиста, поскольку данное состояние опасно как для мамы, так и для малыша.
Но перечисленные состояния – далеко не полный список возможных причин. Например, во время беременности диарея может возникнуть в результате сложных инфекционных заболеваний или же различных местных локальных отравлений. Именно сейчас организм женщины отличается повышенной чувствительностью к пищевым токсинам, несмотря на то, какую природу они имеют: бактериальную или химическую. Более того, функциональные нарушения работы нервной системы, наличие глистов и недостаточность выработки ферментов также могут стать причиной подобного состояния. Иногда во время беременности возникновению диареи способствует токсикоз. В некоторых случаях диарея беременных женщин не несет ничего опасного. Напротив, она является «помощницей» организма, ведь таким способом он очищается перед родами. Легкая диарея перед предстоящей нагрузкой — спланированная природой «акция», поэтому волноваться не стоит. Но если ее причиной стали пищевые или другие отравления, – необходима помощь специалиста, поскольку данное состояние опасно как для мамы, так и для малыша.
Как спасаться от диареи во время беременности?
Лечение подбирается врачом, исходя из того, что вызвало диарею. Ведь понос – это только симптом, и лечить нужно не ее, а то, что ее спровоцировало.
Если диарея легкая и не сопровождается сильными болевыми ощущениями, иногда бывает достаточно специальной диеты, исключающей жирное, острое, соленое, молочное, а также всего того, что может усилить понос. Эффективным является прием рисового отвара, крепкого черного чая с пресными сухариками или пресного печенья. В первый день, особенно, если диарея сильная, советуют устроить голодание. На второй день можно позволить себе рисовую или овсяную кашу на воде без соли и без сахара.
Иногда врач пропишет адсорбенты или другие лекарства. Эффективно борется с проявлениями диареи лекарственный препарат Нифуроксазид. В более сложной ситуации может понадобиться курс антибиотикотерапии. Если причина диареи имеет неврогенный характер, нужно принять успокоительные средства. Но не спешите покупать разрекламированный препарат успокаивающего действия. Многие из них содержат вещества, противопоказанные к приему беременными. Наиболее оптимальные во время беременности – отвар пустырника, пассифлоры или мяты.
Многие из них содержат вещества, противопоказанные к приему беременными. Наиболее оптимальные во время беременности – отвар пустырника, пассифлоры или мяты.
При лечении диареи очень важно много пить, поскольку сейчас организм в больших объемах теряет жидкость, а это нехорошо и для женщины, и для ее малыша. Кроме простой воды и несладкого чая будущей маме полезно пить разведенный порошок Регидрона, Трисоли, Лактосоли и так далее. Можно принять препараты Энтеродез или Энтеросгель, являющихся адсорбентам и впитывающих в себя токсины.
Меры по восстановлению организма после диареи
Когда «революция в животе» окончилась, нужно принять необходимые меры, позволяющие измученному организму восстановиться. Во-первых, необходимо соблюдать режим питания, предусматривающий употребление пресной на вкус пищи, без добавления соли, сахара и приправ. Полезными будут продукты, обладающие закрепляющим действием. Только через несколько дней можно вводить в рацион продукты, содержащие клетчатку.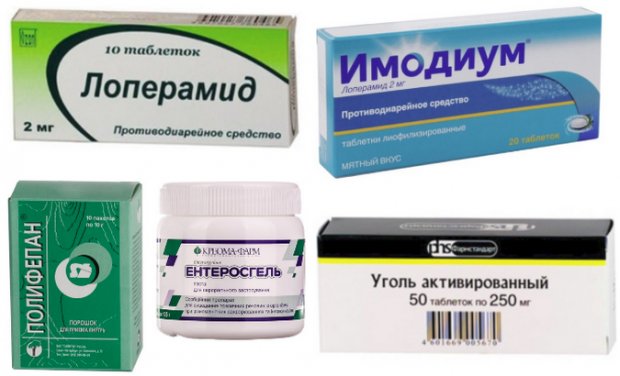 Обратитесь к врачу, и он даст вам более точные рекомендации, исходя из ситуации. В которой оказались именно вы, а также учитывая многие индивидуальные факторы и особенности вашего организма.
Обратитесь к врачу, и он даст вам более точные рекомендации, исходя из ситуации. В которой оказались именно вы, а также учитывая многие индивидуальные факторы и особенности вашего организма.
Специально для beremennost.net – Ольга Павлова
Шесть причин «красной диареи»
Как известно, нормальный здоровый стул оформлен, однороден, мягок и имеет буро-коричневый цвет. Диарея, или понос, – состояние само по себе неприятное, но обычно оно не является симптомом чего-то клинически серьезного. Другое дело, если отмечается диарея «красная» или кровавая, – это признак тревожный, а возможно, и угрожающий.
Диарея возникает в том случае, когда пищевые продукты и жидкости продвигаются по кишечнику слишком быстро. Не успевая оформиться в однородную массу, продукты пищеварения выводятся в жидкой форме.
Диарея с примесью крови – в любом случае серьезный симптом, и оттенок стула может помочь установить причину явления. В данной статье рассматриваются наиболее вероятные причины и диагностическое значение некоторых специфических оттенков каловых масс.
Причины
1. Дизентерия. Воспаление кишечника, вызываемое болезнетворными бактериями или протозойными кишечными паразитами , может быть настолько сильным, что стенки кишечника начинают кровоточить.
2. Красная пища. Пищевые продукты, от природы имеющие красный цвет или содержащие красные пищевые красители, особенно если они к тому же токсичны или способны оказывать раздражающее действие. К наиболее распространенным продуктам такого рода относятся свекла, клюква, красные конфеты или красная глазурь, лакрица, помидоры и томатный соус.
3. Желудочно-кишечное кровотечение. Может возникать при ряде патологических состояний и условий, включая толстокишечные полипы, язвенный колит, рак желудка и т.д. В таких случаях кровопотеря может быть весьма значительной, что и приводит к появлению красной диареи.
4. Геморрой. Аномальное расширение и набухание кровеносных сосудов внутри прямой кишки и ануса может становиться причиной ректального кровотечения и красной диареи.
5. Прием медикаментов. Стул с примесью крови может быть побочным эффектом некоторых лекарств, которые раздражают желудок и в этом случае становятся причиной кровавого поноса. Примером выступают жидкие лекарственные формы антибиотиков.
6. Анальная трещина. В некоторых случаях незаживающая язва в ректально-анальной зоне также начинает кровоточить, что приводит к появлению в стуле небольших объемов ярко-алой крови.
Другие необычные оттенки стула
Аномальная окраска экскрементов может быть обусловлена различными причинами.
1. Черный оттенок. Дегтеобразный черный стул или стул с консистенцией кофейной гущи может свидетельствовать о выраженном гастроинтестинальном кровотечении. Характерный вид и цвет кровавая диарея приобретает в связи с более продолжительным пассажем масс из верхних отделов ЖКТ. Кроме того, аналогичный эффект может вызываться потреблением лакричного сиропа или виноградного сока в больших количествах.
2. Зеленый оттенок. Возникает из-за присутствия желчи в каловых массах, или же при приеме железосодержащих пищевых продуктов/добавок (в этом случае кал приобретает темно-зеленый оттенок).
3. Бесцветный стул. Напоминающий глину слабоокрашенный стул нередко наблюдается при желчнокаменной болезни. Если одновременно отмечается темная моча, это еще одно указание на возможные проблемы с печенью или желчным пузырем. Кроме того, к «выцветанию» стула может приводить прием некоторых антацидных препаратов, содержащих гидроксид алюминия, а также отдельные формы вирусного гепатита.
4. Желтоватый маслянисто-жирный стул с примесью слизи является частым симптомом кишечной инфекции или серьезных нарушений всасывающей функции кишечника (синдром мальабсорбции), например, при целиакии.
Когда обращаться за помощью
Поскольку красная диарея может оказаться одним из ранних симптомов (или первым проявлением) жизнеугрожающего состояния, обратиться к врачу следует как можно скорее.
В особенности это необходимо сделать в тех случаях, когда дополнительно к красной диарее наблюдается следующее:
- — озноб;
- — тенденция к жидкому столу на протяжении более двух недель, или же выраженный понос, который продолжается более двух дней подряд;
- — полуобморочные состояния или обмороки, общая слабость;
- — температура выше 38 градусов;
- — рвота
- — боли или спазмы, которые с течением времени прогрессивно усугубляются.

По материалам сайта Medical News Today
Понос при беременности | Уроки для мам
Понос при беременности– это проблема деликатная, о которой воспитанные люди стараются не распространяться, но когда дело касается беременности, умалчивать и скрывать этого нельзя, так как любое неосторожное действие может навредить здоровью будущего ребенка.
Нормален ли понос при беременности?
Часто понос возникает в первом триместре беременности (Много полезной информации вы найдете в статье Первый триместр беременности>>>). Причина в гормональной перестройке организма, которая затрагивает все органы и системы органов женщины. Во время беременности вы можете начать по-новому реагировать даже на привычные продукты питания и столкнуться с поносом.
Диарея обычно начинается сразу после того, как вы что-то съедаете. Порой доходит до страха выйти из родного дома и съесть что-то вне его пределов. И даже дома постоянные побеги в туалет не вызывают особой радости.
Самые частые причины диареи во время беременности:
- Несоблюдение диеты;
- Употребление в пищу не совсем свежих или некачественных продуктов;
- Прием медикаментозных препаратов, побочным эффектом которых является жидкий стул при беременности;
- Раздраженный кишечник;
- Заражение кишечной инфекцией или вирусом;
- Обострение желудочного или другого хронического заболевания.
Внимание! Что бы не было причиной диареи с таким состоянием нужно бороться. Понос не является нормой даже во время беременности.
Чем опасен понос во время беременности?
- Постоянные поносы грозят даже здоровому человеку обезвоживанием организма. Во время диареи на ранних сроках беременности из организма матери выводятся не только вредные вещества, но и жизненно необходимые минеральные соли. Слишком большая их потеря ведет к тому, что все внутренние органы начинают работать неправильно, а это вредит здоровью плода;
- Поносы сопровождаются интоксикацией всего организма, поэтому токсины, которые скапливаются в организме, тоже могут навредить здоровью ребенка.

- Во время поноса кишечник находится в состоянии постоянной повышенной активности. Матка расположена рядом с кишечником, поэтому есть риск, что тонус перейдет и на матку. Повышенный тонус матки может привести к отторжению плода. Подробнее об этом: Тонус матки при беременности>>>;
- Диарея во втором триместре беременности, а также в третьем ее триместре опасна тем, что ваш организм и так перегружен, плод уже довольно тяжелый и давит на внутренние органы, в том числе, на желудок и кишечник. Это и вызывает многочисленные запоры и поносы;
- Понос в третьем триместре, который сопровождается острыми болями в области живота, может говорить о том, что пришла пора ехать в родильный дом. Обычно, врачи очень спокойно реагируют на понос во время родов, поэтому бояться нечего.
Внимание! Определить, что понос вызван инфекцией можно по таким признакам, как высокая температура тела, тошнота, рвота, общая слабость.
Как оказать себе первую помощь во время поноса при беременности?
Если вы заметите за собой более 2 из нижеперечисленных симптомов – срочно переходите к лечению жидкого стула:
- Вам постоянно хочется пить, сушит во рту;
- Ощущение сухости на коже и слизистых оболочках всего организма.
 Кожа может высыхать настолько, что начинает шелушиться;
Кожа может высыхать настолько, что начинает шелушиться; - Чувство общей слабости, постоянной усталости, желание лечь поспать, шум в ушах;
- Вокруг глаз залегают тени и темные круги, хотя вам кажется, что вы вполне высыпаетесь;
- Часто хочется в туалет по-большому, а вот по-маленькому ходите довольно редко. Но даже если такие походы случаются, то мочи выделяется мало и она темного цвета.
Понос – явление крайне неприятное, а порой даже страшное. Если это случается с вами в первый раз, не будет ничего удивительного в том, если вы начинаете паниковать.
Но делать этого не стоит, есть приемы и средства, которые могут помочь хотя бы на время остановить диарею и спокойно доехать до приемной врача:- Поскорее возьмите себя в руки и успокойтесь, потому как нахождение в состоянии нервного напряжения может только лишь усилить диарею;
- Увеличьте объем выпиваемой жидкости, чтобы не было обезвоживания организма. Идеально подойдут ромашковый чай и отвар зверобоя;
- При сильной диарее можно принять порошок Смекта или несколько таблеток активированного угля.
 Эти препараты не приносят никакого вреда, но помогают выводить токсины из организма.
Эти препараты не приносят никакого вреда, но помогают выводить токсины из организма.
Другие лекарства употреблять не рекомендуется. Если возникает необходимость принять какой-либо другой препарат, то нужно самым внимательным образом изучить инструкцию по его применению, и если в ней сказано, что его нельзя употреблять беременным женщинам, то от его приема придется отказаться.
Как лечить понос во время беременности?
- Питаться только свежими продуктами, с неистекшим сроком годности, без характерного запаха, в качестве которых не может быть сомнения;
- Продукты нужно употреблять только в твердом виде или в виде кашицы. Не стоит увлекаться жидкими продуктами типа супов и бульонов, так как они повышают активность кишечника и могут спровоцировать новый приступ диареи;
- Употребляйте в пищу рисовую кашу, сваренную на воде без добавления молока. Если нет аппетита, то можно выпить некоторое количество рисового отвара;
- Считается, что ягоды черники – это хороший способ победить диарею, и это касается не только беременных женщин.
 Черника прекрасно хранится в замороженном виде, поэтому нужно постоянно держать ее дома и каждый день кушать буквально по нескольку ягод для профилактики;
Черника прекрасно хранится в замороженном виде, поэтому нужно постоянно держать ее дома и каждый день кушать буквально по нескольку ягод для профилактики; - Чем сильнее понос, тем больше количество жидкости нужно употреблять для того, чтобы избежать обезвоживания. Лучше всего пить минеральную воду без газа, компоты и отвары из сухофруктов, травяные чаи.
Пить различного рода таблетки без назначения врача очень опасно, самолечением можно нанести вред как себе, так и ребенку. Обращение к врачу обязательно.
Диета при поносе во время беременности
Соблюдать такую диету постоянно, на протяжении всей беременности, не нужно, так как ребенок нуждается в питательных веществах. Возвращаться к ней надо время от времени и соблюдать не более одного дня.
- Нужно исключить из рациона любые молочные продукты, кроме натурального йогурта, а также жареное, соленое, копченое и маринованное;
- На завтрак желательно кушать легкие каши, приготовленные на воде.
 Хорошо подойдет овсяная. После нее желательно попить крепкого черного чая с сухарями или хлебцами;
Хорошо подойдет овсяная. После нее желательно попить крепкого черного чая с сухарями или хлебцами; - Не нужно употреблять сухофрукты;
- Крайне полезно пить травяные чаи и настои;
- Употребляйте тушеные, отварные, приготовленные на пару любые овощи, только следите, чтобы в них не было грубых частиц;
- Легкие супчики и паровые котлетки должны надолго стать вашими хорошими друзьями.
Внимание! На протяжении всей беременности нужно стараться соблюдать каждый день пункты диеты под номерами 2 и 5.
Вопросы питания во время беременности подробно рассматриваются в курсе Секреты правильного питания для будущей мамы>>>
Понос как признак беременности
Нельзя на сто процентов утверждать, что понос – это признак беременности, даже если ваш стул отличается завидной регулярностью и хорошим состоянием. Понос можно считать косвенным признаком беременности, который может выступать как реакция на снижение иммунитета (иммунитет снижается у всех беременных женщин). Если вас интересует вопрос, как проявляется беременность на ранних сроках, читайте статью Первые признаки беременности>>>
Если вас интересует вопрос, как проявляется беременность на ранних сроках, читайте статью Первые признаки беременности>>>
При токсикозе на ранних сроках беременности к жидкому стулу прибавляется еще и тошнота, рвота (По этой теме читайте актуальную статью Тошнота во время беременности>>>). Однако, при токсикозе эти признаки и состояния наступают внезапно, нерегулярно, при этом никак не отражаясь на состоянии здоровья будущей матери. Как правило, это и наталкивает женщин на мысль о возможной беременности.
Но в тех случаях, когда к жидкому стулу, тошноте и рвоте прибавляется озноб, повышенная температура тела, общее плохое состояние, то речь заходит о расстройстве пищеварительной системы. Нет смысла ждать, что это – явление временное, и что все обязательно пройдет само, нужно немедленно обращаться к врачу, так как ситуация может зайти слишком далеко.
Внимание! Для того, чтобы четко знать, беременны вы или нет, пользуйтесь тестом на беременность.
Диарея во время беременности не является нормой, а скорее дает вам сигнал, что нужно пересмотреть свое отношение к питанию и большее внимание уделять общему укреплению организма.
Читать также:
Автор: Людмила Шарова
Возможные осложнении и побочные эффекты медикаментов при прерывании беременности и способы их устранения / КонсультантПлюс
Возможные осложнении и побочные эффекты медикаментов
при прерывании беременности и способы их устранения
Большинство пациенток (85%) не предъявляет каких-либо жалоб [43]. Побочные реакции (тошнота, рвота, диарея, слабость, головокружение, лихорадка) могут отмечаться у 2 — 10% женщин. Частота инфекционных осложнений (эндометрит) после медикаментозного аборта составляет менее 1% [8].
Наиболее типичными являются два побочных эффекта — боль (связана со спастическим сокращением матки) и вагинальное кровотечение.
Озноб, температура. Мизопростол иногда вызывает повышение температуры, высокая температура обычно держится не более 2 часов. Воспаление матки/органов малого таза при медикаментозном аборте наблюдается редко, но если температура держится в течение нескольких дней или появляется через несколько дней после приема простагландина, то это может указывать на наличие инфекции. Необходимо проинструктировать пациентку относительно того, что ей следует позвонить в клинику, если высокая температура держится более 4 часов или появляется позже, чем через сутки после приема мизопростола.
Воспаление матки/органов малого таза при медикаментозном аборте наблюдается редко, но если температура держится в течение нескольких дней или появляется через несколько дней после приема простагландина, то это может указывать на наличие инфекции. Необходимо проинструктировать пациентку относительно того, что ей следует позвонить в клинику, если высокая температура держится более 4 часов или появляется позже, чем через сутки после приема мизопростола.
Тошнота, рвота. Тошнота наблюдается приблизительно у четверти женщин, а рвота — менее чем у 15% пациенток. Эти симптомы, как правило, связаны приемом препаратов, вызывающих маточные сокращения. Эти симптомы могут появиться или усугубиться после приема мифепристона и, как правило, проходят через несколько часов после приема мизопростола.
При возникновении рвоты ранее, чем через 1 час после приема мифепристона, прием препарата следует повторить в той же дозе.
Головокружения, обмороки. Эти симптомы наблюдаются менее, чем у четверти женщин. Они, как правило, проходят без лечения, самопроизвольно и лучше всего лечатся симптоматически.
Они, как правило, проходят без лечения, самопроизвольно и лучше всего лечатся симптоматически.
Диарея. Быстро проходящая диарея отмечается после приема мизопростола менее чем у четверти женщин.
Аллергические реакции. В редких случаях после приема мифепристона отмечается аллергическая реакция в виде кожной сыпи, в связи с чем необходимо применение антигистаминных средств в стандартных разовых или курсовых дозировках.
Кровотечение. Избыточная кровопотеря (более 500 мл) может возникнуть вследствие травмирования матки или шейки, неполного завершения процедуры или недостаточного сокращения матки после удаления плода [33]. Частота этого осложнения составляет по данным мировой литературы не более 0,9%, из них необходимость в переливании крови возникает в 0,09 — 0,7% случаев. Процент случаев, потребовавших повторного хирургического вмешательства после неполного аборта — 0,05 — 0,4%, частота кровотечений, связанных с разрывом шейки матки составляет 0,1 — 0,2%. Риск кровотечения растет с увеличением срока беременности. Риск синдрома диссеминированного внутрисосудистого свертывания также выше при хирургическом аборте во II триместре по сравнению I триместром [5].
Риск синдрома диссеминированного внутрисосудистого свертывания также выше при хирургическом аборте во II триместре по сравнению I триместром [5].
Подходы к снижению кровопотери включают применение препаратов, стимулирующих сокращение матки. Окситоцин (0,5 — 1,0 мл) может вводиться внутримышечно или внутривенно.
Перфорация матки потенциально серьезное осложнение после хирургических абортов во II триместре (0,2 — 0,4%) зачастую сопровождается повреждением кишечника, кровотечением. Для устранения этого осложнения, как правило, требуется лапаротомия (в крайних случаях — гистерэктомия). Кроме того, для его профилактики важно достаточное расширение шейки матки и внимательное наблюдение за правильным положением инструментов, вне зависимости от того, используется ультразвук или нет. Недооценка срока беременности также связана с возможностью перфорации, поэтому необходимо точное определение срока гестации.
Инфекции органов малого таза. Частота инфекционных осложнений составляет 0,8 — 2%. Профилактический прием антибиотиков при выполнении хирургического аборта способствует значительному снижению относительного риска инфекции (0,58; 95% ДИ 0,47 — 0,71) и в настоящее время это является стандартной практикой (критерии доказательности IA) [45]. Использование технологии «неприкасания» (бесконтактная методика), при которой обеспечивается полное отсутствие контакта инструментов с нестерильными поверхностями перед введением в матку, осмотр удаленных тканей с целью уточнения полного удаления и рутинное назначение антибиотиков — меры, используемые для профилактики инфекционных осложнений.
Профилактический прием антибиотиков при выполнении хирургического аборта способствует значительному снижению относительного риска инфекции (0,58; 95% ДИ 0,47 — 0,71) и в настоящее время это является стандартной практикой (критерии доказательности IA) [45]. Использование технологии «неприкасания» (бесконтактная методика), при которой обеспечивается полное отсутствие контакта инструментов с нестерильными поверхностями перед введением в матку, осмотр удаленных тканей с целью уточнения полного удаления и рутинное назначение антибиотиков — меры, используемые для профилактики инфекционных осложнений.
Осложнения анестезиологического пособия. Уровень серьезных осложнений оценивается как 0,72 на 100 абортов при общей анестезии и 0,31 на 100 абортов при местной анестезии.
Открыть полный текст документа
Причины и лечение поноса у кошек
Владельцам котов нередко приходится сталкиваться с различными проблемами со здоровьем питомцев. Львиная доля заболеваний приходится на кишечно-желудочный тракт, особенно часто представители семейства кошачьих страдают от такого пищеварительного расстройства, как понос или диарея. В большинстве случаев, нарушение стула не представляет угрозы для жизни питомца и не требуют лекарственной терапии. Однако в некоторых случаях частый жидкий стул может сигнализировать о развитии серьезного заболевания. В особенности, если в каловых массах присутствует кровь, состояние животного резко ухудшается, расстройство желудка сопровождается рвотой, повышается температура и т.д. В таком случае важно знать, что нужно делать, и как правильно лечить диарею у котов.
Львиная доля заболеваний приходится на кишечно-желудочный тракт, особенно часто представители семейства кошачьих страдают от такого пищеварительного расстройства, как понос или диарея. В большинстве случаев, нарушение стула не представляет угрозы для жизни питомца и не требуют лекарственной терапии. Однако в некоторых случаях частый жидкий стул может сигнализировать о развитии серьезного заболевания. В особенности, если в каловых массах присутствует кровь, состояние животного резко ухудшается, расстройство желудка сопровождается рвотой, повышается температура и т.д. В таком случае важно знать, что нужно делать, и как правильно лечить диарею у котов.
Что такое диарея у кошек
Понос (диарея) не является самостоятельным заболеванием, состояние выступает сигналом о наличии определенных проблем со здоровьем кота. Речь идет о нарушении функции пищеварительного тракта, которое сопровождается обильной потерей жидкости, болезненными ощущениями в области живота, тошнотой, рвотой, слабостью и потерей аппетита. У кошек частый жидкий стул вызывается усиленной перистальтикой кишечника, спровоцированной раздражением его слизистой патогенными бактериями или токсинами.
У кошек частый жидкий стул вызывается усиленной перистальтикой кишечника, спровоцированной раздражением его слизистой патогенными бактериями или токсинами.
Наряду с учащенной дефекацией животное ведет себя беспокойно, испытывает дискомфорт, часто не может найти себе места. Несмотря на то, что в подавляющем большинстве случаев расстройство работы пищеварительной системы не представляет угрозы для жизни кота, важно понимать, что продолжительная диарея может привести к обезвоживанию организма и может стать причиной гибели питомца. Крайне важно верно распознать симптоматику расстройства и вовремя помочь животному самостоятельно в домашних условиях или в стационаре.
Симптомы диареи
Симптоматика поноса ярко выражена, состояние предполагает частые позывы к опорожнению кишечника, при этом объем разовой дефекации меньше обычного, консистенция жидкая. Кроме того среди наиболее часто встречающихся симптомов стоит отметить:
- акты дефекации – более 3 раз за сутки;
- водянистый несформированный стул;
- недержание каловых масс, экстренные позывы к дефекации;
- цвет каловых масс светлый с оттенками желтого, зеленого, красный, если наблюдается понос с кровью, и даже черный, если у животного имеется повреждение внутренних органов.

Кроме того, к имеющейся картине нередко присоединяется рвота, болезненные спазмы, вялость, апатия и нарушение аппетита и прочие симптомы. Крайне важно вовремя распознать симптоматику и выявить первопричины болезненного состояния, чтобы понять, что делать и какая помощь требуется коту.
Причины
Наиболее частой причиной, вызывающей проблемы с пищеварительным трактом, является изменение привычного рациона питания кота. Если частая дефекация возникла во время введения изменений в питание, можно с уверенностью сказать, что причина недуга кроется именно в этом. В таком случае, вылечить расстройство желудка можно без специальной терапии. Все, что нужно сделать – вернуться к привычному корму. Однако причины пищеварительных расстройств у котов не ограничиваются только погрешностями в питании, спровоцировать болезненное состояние может ряд бытовых факторов:
- несбалансированное питание – присутствие в рационе питомца сырой рыбы, молочных продуктов, жирной пищи, которая может вызвать проблемы с пищеварением;
- слишком большие порции или частое кормление;
- переход с натурального питания на спецкорм или наоборот;
- некачественная вода, изменение ее привычного состава может сказаться на работе ЖКТ;
- пищевое отравление питомец может страдать от потребления испорченной пищи с истекшим сроком годности;
- индивидуальная непереносимость какого-либо продукта, аллергия;
- дисфункцию пищеварительного тракта могут спровоцировать лекарства, производители ветеринарных лекарственных препаратов нередко указывают диарею в перечне побочных эффектов;
- послеоперационный период;
- послеродовая реабилитация и период вынашивания потомства также нередко сопровождаются нарушениями со стороны ЖКТ.

Частые позывы к дефекации могут выть вызваны нестабильным эмоциональным состоянием кошки. Пережитая стрессовая ситуация, неблагоприятные домашние условия, волнение, страх, появление других домашних животных в доме, длительная разлука с хозяином, приезд гостей, переезд могут стать причиной поноса. Данные факторы не должны служить причиной для беспокойства, обычно, специальное лечение не требуется, питомец восстанавливается самостоятельно сразу после исчезновения травмирующего психику фактора.
В то же время причина диареи с кровью у питомца (или без кровяных выделений) может крыться в присутствии угрожающих жизни заболеваниях:
- сальмонеллез, инфицирование кишечной палочной и прочие бактериальные инфекции;
- понос и рвота у кошки с белой пеной могут быть вызваны заболеваниями вирусного характера, среди которых, так называемая, кошачья лейкемия, ротавирус, панлейкопения и т.д.;
- причины зеленого поноса у питомца могут являться следствием различных заболеваний печени, включая панкреатит;
- понос кровью у кота вызывают патологии пищеварительной системы различной этиологии, среди которых частичная или полная непроходимость кишечника;
- интоксикация организма, развившаяся вследствие комплексной лекарственной терапии или вызванная тяжелым отравлением;
- нарушения метаболизма, включая сахарный диабет;
- паразитарные поражения организма – аскариды, глистные инвазии, черви;
- онкология;
- патологии мочевыделительной системы;
- грибковые поражения (микозы).

Отдельно стоит отметить причины рвоты с белой пеной с учащенными актами дефекации, их природа чаще всего физиологическая, таким образом, питомец самостоятельно избавляется от не переваренной пищи и токсинов. При отсутствии сопутствующих симптомов, утяжеляющих состояние здоровья животного, специальное лечение не является необходимым.
Виды диареи у кошек
В зависимости от причин возникновения пищевого расстройства, каловые массы приобретают различный окрас, консистенцию и запах. На основании анализа данных параметров можно сделать вывод о наличии того или иного заболевания и определить курс лечения в домашних условиях.
Классификация диареи по консистенции и наличию посторонних примесей в кале:
- жидкий понос, присутствие рвоты с большой вероятностью указывает на пищевое отравление;
- присутствие слизи в испражнениях сигнализируют о поражении толстого кишечника;
- кровь в кале говорит об инфекционной природе поноса, наличии паразитов или же указывает на поражение внутренних органов.

В зависимости от цвета каловых масс выделяют следующие разновидности поноса:
- желтый цвет кала – неполноценное переваривание съеденной пищи;
- черный окрас – указывает на наличие внутреннего кровотечения (следует обратиться за неотложной ветеринарной помощью или вызвать ветеринара на дом), также может быть следствием приема препаратов, содержащих железо или указывать на излишне мясной рацион;
- зеленый цвет – с высокой долей вероятности указывает на потребление испорченных продуктов, которые провоцируют процессы гниения в кишечнике, лечить зеленый понос можно самостоятельно;
- белый цвет – говорит о наличии проблем в желчевыводящем тракте;
- оранжевый окрас – питомец испытывает тяжелую интоксикацию и нуждается в неотложной помощи.
Лечение
В подавляющем большинстве случаев проблемы со стороны пищеварительного тракта у кошек лечатся в домашних условиях и не требуют госпитализации. Если понос длится не более двух дней, животное ведет привычный образ жизни, не мучается от боли, нормально кушает – показано лечение поноса у кошки в домашних условиях. Ветеринары рекомендуют голодную диету на протяжении 12-24 часов, но не более, и обеспечение свободного доступа к воде. Если понос вызван стрессом, стоит немедленно устранить его причину и обеспечить кошке покой. В случае, когда нарушение пищеварительного процесса вызвано погрешностями в питании, вылечить рвоту с белой пеной и непродолжительным поносом можно с помощью коррекции рациона и исключения возможных аллергенов.
Если понос длится не более двух дней, животное ведет привычный образ жизни, не мучается от боли, нормально кушает – показано лечение поноса у кошки в домашних условиях. Ветеринары рекомендуют голодную диету на протяжении 12-24 часов, но не более, и обеспечение свободного доступа к воде. Если понос вызван стрессом, стоит немедленно устранить его причину и обеспечить кошке покой. В случае, когда нарушение пищеварительного процесса вызвано погрешностями в питании, вылечить рвоту с белой пеной и непродолжительным поносом можно с помощью коррекции рациона и исключения возможных аллергенов.
Категорически запрещается нагружать пищеварительный тракт питомца сразу после выздоровления. В первые дни рекомендовано диетическое питание – отварное мясо кролика, курица, специальные корма для кошек с проблемами пищеварения (сухие и влажные). Кроме того первые сутки можно давать рисовый отвар для стабилизации стула и некрепкий отвар ромашки.
Кроме того первые сутки можно давать рисовый отвар для стабилизации стула и некрепкий отвар ромашки.
В нашем интернет-магазине можно приобрести эффективные ветеринарные препараты для нормализации работы желудочно-кишечного тракта:
Стоит отметить, что вылечить диарею обычными продиводиарейными препаратами для человека невозможно, решение купить лекарственное средство кошке самостоятельно может привести к ухудшению состояния. В тяжелых случаях ветеринар прописывает специальные кошачьи таблетки, щадящие лекарства для котят и даже назначает внутривенное введение препаратов, чтобы обеспечить максимальное действие лекарства от расстройства желудка. К слову, дать лекарство коту в таблетированной форме можно вместе с любимой едой.
При наличии определенной симптоматики, помощь в домашних условиях может оказаться неэффективной. Животное стоит незамедлительно показать ветеринару, если замечена:
- высокая температура;
- питомец испытывает сильную слабость, не встает;
- состояние утяжеляется судорогами, рвотой;
- отказывается от воды;
- наблюдается диарея с кровью и слизью;
- частота поноса в сутки превышает 5 раз;
- кал оранжевого, белого или черного цвета.

Если вылечить зеленую диарею у кошек можно дома, то при наличии вышеперечисленных симптомов, не стоит откладывать визит к врачу, возможно, ваше животное нуждается в неотложной помощи. Ветеринар проведет необходимую диагностику, включая лабораторные исследования кала, крови, мочи, на основании чего будет назначена эффективная лекарственная терапия – антибиотики, сорбенты, противовоспалительные средства и т.д.
Профилактика
В качестве профилактики заболеваний пищеварительной системы у котов необходимо грамотно составлять рацион питомца. Следует исключить некачественные корма и продукты с истекшим сроком годности, мясо и рыбу подвергать достаточной термической обработке.
Здесь представлены лекарства и кормовые добавки, которые нужно иметь в домашней ветеринарной аптечке:
Кроме того стоит систематически давать лекарство от гельминтов, проводить вакцинацию, следить за чистотой емкостей для воды и еды и ограничивать контакты с беспризорными собаками и кошками. Правильный уход за питомцем и сбалансированное питание – гарантия хорошего самочувствия кота и его длительной беззаботной жизни.
Правильный уход за питомцем и сбалансированное питание – гарантия хорошего самочувствия кота и его длительной беззаботной жизни.
Понос у кошки: симптомы и причины диареи у кота
Диарея (понос) у кошки – неприятное событие как для владельца, так и для самого питомца. Эта проблема может показаться безобидной, однако зачастую она указывает на более сложное заболевание. Для того чтобы избежать серьезных последствий, необходимо знать, что делать, если у кошки начались проблемы со стулом.Что такое диарея?
Диарея, или понос – это расстройство пищеварения, выражающееся в изменении консистенции стула и частоты актов дефекации. Несмотря на то, что многим эта проблема кажется несерьезной, такое состояние требует пристального внимания и лечения, поскольку с каждым актом дефекации организм животного теряет большое количество жидкости. Вследствие этого у кошки может наступить обезвоживание – опасное для жизни состояние организма.
Часто диарея у кошек и котов сопровождается тошнотой, болью в области живота и рвотой. Помимо этого, животное может испытывать дискомфорт, беспокойство, стресс.
Помимо этого, животное может испытывать дискомфорт, беспокойство, стресс.
Понос – это не самостоятельное заболевание, это лишь симптом других патологий в организме животного.
Почему появляется диарея?
Все множество причин, почему у кошек появляется диарея, можно условно разделить на бытовые и патологические. К первым относятся алиментарные (связанные с питанием) и другие факторы развития диареи, ко вторым – различные заболевания и патологии.
Итак, почему же появляется диарея у питомца?
Алиментарные причины:
- Неправильное кормление – отхождение от привычной диеты, включение в рацион продуктов, вызывающих нарушение пищеварения (молоко, молочные продукты, в том числе с высокой жирностью – сливки, сметана – и другие)
- Смена привычного рациона – перевод с одного корма на другой, перевод с натурального питания на корм и наоборот и т. д.
- Избыточное кормление
- Пищевое отравление – поедание испорченных продуктов, содержащих патогенные бактерии, питье загрязненной воды и т.
 д.;
д.; - Пищевая аллергия
Патологические причины:
- Паразитарная инвазия (гельминтоз)
- Инфекционные заболевания ЖКТ: бактериальные (например, сальмонеллез, колибактериоз и другие) и вирусные (вирусная лейкемия, панлейкопения, вирусный перитонит, ротавирусная инфекция)
- Патологии пищеварительной системы, заболевания почек, печени, желчных путей
- Интоксикация организма вследствие отравления
- Нарушения обмена веществ, в том числе сахарный диабет
- Онкологические заболевания
Другие причины:
- Стресс – реакция на смену обстановки, поездку, появление нового члена семьи или животного
- Прием некоторых лекарственных средств – часто диарею вызывают антибиотики, нарушающие микрофлору пищеварительного тракта
- Солнечный или тепловой удар
- Трихобезоары (волосяные комочки в желудке)
- Беременность и послеродовой период
- Инородные предметы в пищеварительном тракте
В зависимости от причины появления диареи, каловые массы приобретают характерную окраску. Поэтому возможную причину поноса можно определить по цвету фекалий.
Поэтому возможную причину поноса можно определить по цвету фекалий.
| Зеленый | Гнилостные и бродильные процессы в кишечнике |
| Желтый | Нарушение моторики кишечника, недостаточность переваривания, бродильная диспепсия, проблемы с желчевыводящими протоками тонкого отдела кишечника (воспаления, паразитарная инвазия) |
| Оранжевый | Нарушение функционирования печени (повышенный синтез билирубина, усиленная перистальтика), тяжелая форма дисбактериоза |
| Серовато-бурый | Полная или частичная обструкция протоков поджелудочной железы или желчных протоков, энтеропатия и т.д. |
| Черный | Продолжительное желудочно-кишечное кровотечение (например, при прободной язве желудка или двенадцатиперстной кишки, злокачественных новообразованиях; возможно при травмировании слизистой оболочки кишечника. Может быть при добавлении в рацион железосодержащих препаратов |
| Белый | Заболевание печени и/или поджелудочной железы (отсутствие билирубина в фекалиях) |
| С кровью | Инвазионные и инфекционные заболевания, сопровождающиеся кровотечением и кишечнике, инородные тела, новообразования кишечника, травмирование слизистой оболочки при поедании костей, отравление крысиным ядом |
Симптомы диареи
Прежде чем начинать что-то делать для облегчения состояния кошки, необходимо разобраться с симптомами, указывающими на проблемы с пищеварением.
В норме стул у кошек и котов должен быть сформированным, иметь характерный запах и цвет. Актов дефекации должно быть не более двух в сутки. При расстройстве пищеварения меняется цвет, запах и консистенция каловых масс, а также частота испражнений.
Характерные признаки поноса:
- Учащение актов дефекации
- Изменение консистенции стула. Каловые массы могут быть плохо сформированные, жидкие, водянистые, пенистые. В зависимости от причины, почему появился понос, консистенция может быть разной
- Изменение цвета фекалий. Так же, как и консистенция, цвет меняется в зависимости от причины, вызвавшей диарею
- Изменение запаха.
Помимо основных симптомов диареи, могут проявляться также вторичные признаки, которые дают понять, что состояние животного ухудшается. К ним относятся вялость, понижение аппетита, потеря веса, изменение температуры тела.
Вследствие диареи организм кошки теряет большое количество жидкости – наступает обезвоживание. Дегидратация происходит быстрее, если понос сопровождается рвотой.
Дегидратация происходит быстрее, если понос сопровождается рвотой.
Как правило, рвота возникает при воздействии на организм патогенных факторов извне, например, при отравлениях токсическими веществами, лекарственными средствами или вследствие теплового удара. Но иногда появление рвоты может свидетельствовать о воспалительных и инфекционных заболеваниях пищеварительного тракта, печени, желчного пузыря, почек, поджелудочной железы. Помимо этого, появление рвоты может указывать на хронический запор, при котором животное безуспешно тужится, и на закупорку просвета кишечника инородным телом (в том числе гельминтами).
Наиболее тревожный признак, сигнализирующий о серьезных проблемах со здоровьем кошки – понос и рвота с пеной. Часто этот симптом сопровождает такие опасные заболевания, как панлейкопения, инфекционный перитонит, вирусный энтерит и другие.
В зависимости от продолжительности, течение диареи разделяют на острое (длится несколько дней), хроническое (длится больше недели, сопровождается обезвоживанием) и прерывистое (периодически возвращается в течение одного месяца).
Как облегчить симптомы?
При поиске ответа, что делать, чтобы облегчить симптомы диареи у кошки, необходимо в первую очередь оценить состояние питомца. Нельзя самостоятельно лечить животное и оказывать ему помощь, если у него наблюдается ухудшение состояния или помимо диареи присутствуют другие симптомы, указывающие, возможно, на серьезную патологию.
В том случае, если состояние кошки не вызывает опасений, необходимо понять, какая причина повлекла за собой последствия в виде нарушения пищеварения. Если владелец знает, что причина поноса – один из алиментарных факторов, следует исключить из рациона кота продукты, оказывающие пагубное воздействие на желудочно-кишечный тракт питомца.
Если понос вызван резкой сменой рациона или отступлением от привычного питания, следует обеспечить кошке голодную диету на сутки, а воду оставить в свободном доступе. Как правило, «разгрузка» пищеварительной системы помогает организму справиться с негативным воздействием самостоятельно. После выдержки голодной диеты лучшим вариантом кормления будут специальные консервы для животных с заболеваниями ЖКТ. Необходимо сделать так, чтобы кошка получала корм часто, маленькими порциями.
После выдержки голодной диеты лучшим вариантом кормления будут специальные консервы для животных с заболеваниями ЖКТ. Необходимо сделать так, чтобы кошка получала корм часто, маленькими порциями.
Следует ли беременным мамам беспокоиться о гастроэнтерите? | Ваша беременность имеет значение
Ух, страшный желудочный грипп. «Это время для этой неприятной болезни, которая технически вовсе не грипп. На самом деле это гастроэнтерит, и он часто вызывается двумя вирусами: ротавирусом и норовирусом.
К сожалению, гастроэнтерит во время беременности довольно распространен. Исследование, проведенное в Швеции, показывает, что до одной трети женщин страдают этим заболеванием во время беременности.Симптомы гастроэнтерита могут быть серьезными, вызывая обезвоживание и даже преждевременные роды в тяжелых случаях, которые не проходят лечение. Симптомы могут включать:
- Диарея
- Усталость
- Лихорадка
- Головные боли
- Тошнота и рвота
Когда пора обратиться к врачу по поводу гастроэнтерита?
Если вы не можете ничего подавить, даже прозрачные жидкости, пора обратиться к врачу. Мы хотим убедиться, что у вас нет обезвоживания, и проведем лабораторные анализы, чтобы исключить неотложную медицинскую помощь с похожими пищеварительными симптомами, такими как аппендицит.Хотя лихорадка обычно не является признаком преждевременных схваток, спазмы в животе и даже диарея могут быть признаком преждевременных родов.
Мы хотим убедиться, что у вас нет обезвоживания, и проведем лабораторные анализы, чтобы исключить неотложную медицинскую помощь с похожими пищеварительными симптомами, такими как аппендицит.Хотя лихорадка обычно не является признаком преждевременных схваток, спазмы в животе и даже диарея могут быть признаком преждевременных родов. Запишитесь на прием сегодня.
Большинство случаев гастроэнтерита проходят в течение недели, и их можно лечить дома. Тем не менее, мы рекомендуем вам сообщить медсестре или акушеру / гинекологу, что вы находитесь в плохой погоде. Ваш врач может обсудить с вами, будут ли вам полезны лекарства от диареи или против тошноты.
Шведское исследование показало, что даже несмотря на то, что гастроэнтерит может вызывать у беременной женщины ужасное самочувствие, подавляющее большинство изученных беременностей имели хорошие результаты.Однако в тяжелых случаях могут возникнуть осложнения при беременности. Когда у беременной женщины наблюдается сильное обезвоживание или у нее наблюдается высокая и продолжительная лихорадка, у нее могут начаться преждевременные роды.
Если у вас легкие симптомы или ваш врач подтверждает, что лечить симптомы дома безопасно, запаситесь несколькими продуктами:
- Ацетаминофен , чтобы снизить температуру. Ограничьте общую дозу до 3000 мг за 24 часа, но в первый день принимайте ее по расписанию (например, две таблетки по 325 мг каждые шесть часов).
- Электролитные напитки , такие как педиалит или спортивные напитки. Чрезмерная диарея или рвота вызывают потерю организмом электролитов, которые представляют собой соли, которые помогают вашим мышцам нормально функционировать.
- Мягкие продукты , такие как бананы, картофельное пюре и рис. Вам не нужно ограничивать себя этими продуктами, но многие женщины находят, что мягкую пищу легче съесть, чем богатую, когда они выздоравливают.
- Чистящие средства , такие как дезинфицирующие салфетки или спреи.Когда вы снова почувствуете себя самим собой, продезинфицируйте поверхности в доме.
 Сосредоточьтесь на местах с интенсивным движением, таких как ванная и кухня. Не забудьте протереть дверные ручки, дверные ручки холодильника, унитаза и смесителей в ванной.
Сосредоточьтесь на местах с интенсивным движением, таких как ванная и кухня. Не забудьте протереть дверные ручки, дверные ручки холодильника, унитаза и смесителей в ванной.
Как беременным женщинам избежать гастроэнтерита?
Как и в случае с большинством вирусов, лучший способ избежать гастроэнтерита — это понять, как он передается. Болезнь распространяется так же, как и другие вирусы:- Прикосновение к зараженным поверхностям, а затем прикосновение ко рту или лицу
- Совместное использование чашек или посуды с инфицированным человеком
- Прием пищи, зараженной вирусом
- Заражение вирусом от air
 Кроме того, когда вы находитесь вне дома, старайтесь не прикасаться к глазам или рту — это два наиболее распространенных портала инфекции в организме.
Кроме того, когда вы находитесь вне дома, старайтесь не прикасаться к глазам или рту — это два наиболее распространенных портала инфекции в организме. Если вы заболели гастроэнтеритом, проявите терпение. Заручитесь помощью вашего партнера, друзей или членов семьи, чтобы они помогли ухаживать за вашими детьми и домашними животными в течение нескольких дней.Работа по дому и социальные обязанности могут подождать — лучшее, что вы можете сделать для себя и своей беременности, — это предупредить врача, отдохнуть и избежать обезвоживания.
COVID-19 и беременность: что нужно знать
В. Есть ли у беременных женщин больше шансов заразиться COVID-19?
A: Совсем недавно Центры по контролю и профилактике заболеваний опубликовали информацию, которая указывает на то, что беременные женщины подвергаются повышенному риску тяжелого заболевания, если они инфицированы COVID-19.Важно сохранять социальное дистанцирование, правильно мыть руки и оставаться здоровым во время беременности.
В. Как коронавирус повлияет на меня, пока я беременна?
A: Если вы беременны и испытываете лихорадку и / или ломоту в теле, одышку или новый кашель, вам следует позвонить своему акушеру. В зависимости от тяжести вашего заболевания вам может быть рекомендовано или не рекомендовано оставаться дома и помещаться на карантин, пока вы лечите симптомы с помощью безрецептурных лекарств.Если у вас тяжелое заболевание, вам может потребоваться госпитализация для снятия симптомов.
В. Влияет ли коронавирус на моего будущего ребенка?
A: Хотя у нас ограниченная информация об этом вирусе, в настоящее время нет никаких доказательств того, что COVID-19 может передаваться от матери к ребенку через плаценту. Кроме того, не было никаких доказательств того, что вирус вызывает аномалии плода. В Китае дети, рожденные от матерей с положительным результатом на COVID-19, не имели вируса.
В. Какие безрецептурные лекарства я могу принимать при симптомах, связанных с коронавирусом, во время беременности?
A: При легких симптомах можно безопасно принимать во время беременности несколько безрецептурных лекарств. При симптомах лихорадки, озноба или болей в теле можно безопасно принимать ацетаминофен. Один грамм парацетамола (две таблетки по 500 мг) каждые шесть часов может помочь снизить температуру. Если у вас кашель, во время беременности безопасны сиропы от кашля. При заложенности носа или насморке противоаллергические препараты, такие как флутиказона пропионат, цетиризин, гвайфенезин и фексофенадин, или другие противоаллергические препараты могут помочь облегчить симптомы, а также безопасны для использования во время беременности.
При симптомах лихорадки, озноба или болей в теле можно безопасно принимать ацетаминофен. Один грамм парацетамола (две таблетки по 500 мг) каждые шесть часов может помочь снизить температуру. Если у вас кашель, во время беременности безопасны сиропы от кашля. При заложенности носа или насморке противоаллергические препараты, такие как флутиказона пропионат, цетиризин, гвайфенезин и фексофенадин, или другие противоаллергические препараты могут помочь облегчить симптомы, а также безопасны для использования во время беременности.
В. Могу ли я кормить грудью, если я инфицирован COVID-19?
A: Да, вы можете кормить грудью, если ваш тест на COVID-19 положительный. Однако передача вируса от матери к ребенку будет происходить из-за физической близости во время кормления грудью. Грудное молоко остается лучшим источником питания и защиты от болезней. Матерям с положительным результатом теста на COVID-19 рекомендуется соблюдать соответствующие правила гигиены и мыть руки при сцеживании грудного молока в течение 14 дней после родов.
В. Какова текущая политика посещения медицинских учреждений HonorHealth? Отличается ли он для родов и послеродового периода?
В. Будет ли я сдан тест на коронавирус (COVID-19), когда у меня начнутся роды?
A: Из соображений осторожности мы тестируем всех беременных. Если вам предстоит кесарево сечение или индукция, вы будете обследованы за два-три дня до госпитализации. Все остальные пациенты будут обследованы при поступлении.
В.Если я беременна, должна ли я идти на работу?
A: Да, вы все еще можете работать, если вы беременны. Нет никаких конкретных рекомендаций от Центров по контролю за заболеваниями или Американского колледжа акушеров и гинекологов в отношении беременных женщин, работающих во время этой пандемии. Рекомендуется строго соблюдать гигиену рук и избегать скопления людей численностью более 10 человек.
В. Я беременна и работаю в сфере здравоохранения. Могу ли я работать с пациентами, которые, возможно, инфицированы COVID-19?
A: Да, вы можете работать с пациентами, которые, возможно, инфицированы COVID-19, но, как и все медицинские работники, беременные медицинские работники должны соблюдать все действующие правила инфекционного контроля в своем медицинском учреждении. Если вам удастся избежать работы с пациентами с положительным диагнозом или подозрением на коронавирус COVID-19, это будет идеально, но в некоторых случаях это невозможно.
Если вам удастся избежать работы с пациентами с положительным диагнозом или подозрением на коронавирус COVID-19, это будет идеально, но в некоторых случаях это невозможно.
В. Что мне делать, если я думаю, что у меня COVID-19?
A: Если вы беременны и считаете, что у вас есть симптомы вируса COVID-19 или вы контактировали с известным человеком с COVID-19, вам следует позвонить своему акушеру / гинекологу и сообщить о своих симптомах. Кроме того, HonorHealth имеет горячую линию для акушерской сортировки беременных: 480-587-6200.Консультант определит, нужно ли вам проходить тестирование на COVID-19. Они дадут вам инструкции относительно того, куда вам следует пойти для тестирования, если это необходимо.
В. Безопаснее ли рожать дома во время этой пандемии?
A: Мы считаем, что роды в больнице — самое безопасное место для вас и вашего ребенка. В HonorHealth принимаются всесторонние меры предосторожности для предотвращения распространения инфекции. Наш персонал обучен тому, как наилучшим образом предотвратить заражение и безопасно поддерживать вас и вашего ребенка во время родов.В условиях больницы мы готовы быстро отреагировать на любые осложнения, которые могут возникнуть у вас или вашего ребенка во время родов. Не рекомендуется рожать ребенка дома.
Наш персонал обучен тому, как наилучшим образом предотвратить заражение и безопасно поддерживать вас и вашего ребенка во время родов.В условиях больницы мы готовы быстро отреагировать на любые осложнения, которые могут возникнуть у вас или вашего ребенка во время родов. Не рекомендуется рожать ребенка дома.
Примечание: Последнее обновление этой статьи состоялось 13 июля 2020 г. Мы продолжим обновлять ее по мере появления новой информации.
Инфекция листерий (листериоз) — Симптомы и причины
Обзор
Инфекция листерий — это бактериальное заболевание пищевого происхождения, которое может быть очень серьезным для беременных женщин, людей старше 65 лет и людей с ослабленной иммунной системой.Чаще всего это вызвано употреблением в пищу неправильно обработанных мясных деликатесов и непастеризованных молочных продуктов.
Здоровые люди редко заболевают листериозом, но это заболевание может быть фатальным для нерожденных младенцев, новорожденных и людей с ослабленной иммунной системой. Своевременное лечение антибиотиками может помочь обуздать последствия инфекции листерией.
Своевременное лечение антибиотиками может помочь обуздать последствия инфекции листерией.
Бактерии листерии могут выдерживать охлаждение и даже замораживание. Таким образом, люди, которые подвержены более высокому риску серьезных инфекций, должны избегать употребления продуктов питания, которые, скорее всего, содержат бактерии листерии.
Продукты и услуги
Показать больше продуктов от Mayo ClinicСимптомы
Если вы заболели листерией, у вас может быть:
- Лихорадка
- Озноб
- Мышечные боли
- Тошнота
- Диарея
Симптомы могут проявиться через несколько дней после того, как вы съели зараженную пищу, но могут пройти 30 дней или более, прежде чем начнутся первые признаки и симптомы инфекции.
Если инфекция, вызванная листерией, распространяется на вашу нервную систему, признаки и симптомы могут включать:
- Головная боль
- Жесткая шея
- Замешательство или изменение бдительности
- Утрата баланса
- Судороги
Симптомы во время беременности и у новорожденных
Во время беременности инфекция листерией может вызывать у матери лишь легкие признаки и симптомы. Однако последствия для ребенка могут быть разрушительными — ребенок может умереть в утробе матери или получить опасную для жизни инфекцию в течение нескольких дней после рождения.
Однако последствия для ребенка могут быть разрушительными — ребенок может умереть в утробе матери или получить опасную для жизни инфекцию в течение нескольких дней после рождения.
Признаки и симптомы инфекции, вызванной листерией у новорожденного, могут быть незаметными, но могут включать:
- Небольшой интерес к кормлению
- Раздражительность
- Лихорадка
- Рвота
- Затрудненное дыхание
Когда обращаться к врачу
Если вы ели пищу, которую отозвали из-за вспышки листерий, обратите внимание на признаки или симптомы болезни. Если у вас жар, мышечные боли, тошнота или диарея, обратитесь к врачу.То же самое касается болезни после употребления в пищу потенциально зараженного продукта, такого как продукты, приготовленные из непастеризованного молока, плохо нагретые хот-доги или мясные деликатесы.
Если у вас высокая температура, сильная головная боль, ригидность шеи, спутанность сознания или чувствительность к свету, обратитесь за неотложной помощью. Эти признаки и симптомы могут указывать на бактериальный менингит, опасное для жизни осложнение инфекции, вызванной листерией.
Эти признаки и симптомы могут указывать на бактериальный менингит, опасное для жизни осложнение инфекции, вызванной листерией.
Причины
Бактерии Listeria можно найти в почве, воде и фекалиях животных.Люди могут заразиться, съев следующие продукты:
- Сырые овощи, загрязненные почвой или загрязненным навозом, используемым в качестве удобрения
- Загрязненное мясо
- Непастеризованное молоко или продукты, приготовленные из непастеризованного молока
- Некоторые обработанные пищевые продукты, такие как мягкие сыры, хот-доги и мясные деликатесы, загрязненные после обработки
Нерожденные дети могут заразиться листерией от матери.
Факторы риска
Беременные женщины и люди со слабой иммунной системой подвергаются наибольшему риску заражения листериозом.
Беременные женщины и их дети
Беременные женщины гораздо более восприимчивы к инфекциям листериозом, чем другие здоровые взрослые. Хотя инфекция листерией может вызвать только легкое заболевание у беременных женщин, последствия для их детей могут включать:
Хотя инфекция листерией может вызвать только легкое заболевание у беременных женщин, последствия для их детей могут включать:
- Выкидыш
- Мертворождение
- Преждевременные роды
- Потенциально смертельная инфекция после рождения
Люди со слабой иммунной системой
В эту категорию входят люди, которые:
- Возраст старше 65 лет
- Есть СПИД
- Получают химиотерапию
- Страдают диабетом или заболеванием почек
- Принимать высокие дозы преднизона или некоторых лекарств от ревматоидного артрита
- Принять лекарства, блокирующие отторжение пересаженного органа
Осложнения
Большинство инфекций листериями настолько легкие, что могут остаться незамеченными.Однако в некоторых случаях заражение листерией может привести к опасным для жизни осложнениям, в том числе:
- Генерализованная инфекция крови
- Воспаление оболочек и жидкости, окружающей мозг (менингит)
Профилактика
Чтобы предотвратить заражение листерией, следуйте простым правилам безопасности пищевых продуктов:
- Держите вещи в чистоте.
 Тщательно вымойте руки теплой мыльной водой до и после обработки или приготовления пищи.После приготовления вымойте посуду, разделочные доски и другие поверхности для приготовления пищи горячей мыльной водой.
Тщательно вымойте руки теплой мыльной водой до и после обработки или приготовления пищи.После приготовления вымойте посуду, разделочные доски и другие поверхности для приготовления пищи горячей мыльной водой. - Очистите сырые овощи. Очистите сырые овощи щеткой для чистки или щеткой для овощей под большим количеством проточной воды.
- Тщательно готовьте пищу. Используйте пищевой термометр, чтобы убедиться, что блюда из мяса, птицы и яиц приготовлены до безопасной температуры.
Меры предосторожности для людей из группы особого риска
Если вы беременны или у вас слабая иммунная система, будьте особенно осторожны с листериями.Соблюдайте дополнительные меры предосторожности с этими типами продуктов:
- Мягкие сыры и сыры по-мексикански. Не ешьте мягкие сыры, такие как фета, бри, камамбер или сыр с плесенью, или сыры в мексиканском стиле, такие как queso blanco и queso fresco, если только на упаковке не ясно, что продукт был приготовлен с использованием пастеризованного молока.

- Хот-доги и мясные деликатесы. Избегайте их, пока они не разогреются до горячего пара. Держите жидкость из упаковок с хот-догами вдали от других продуктов, посуды и поверхностей для приготовления пищи.Мойте руки после работы с этими продуктами.
- Паста мясная. Не ешьте охлажденные мясные спреды. Консервы или длительного хранения — то есть их можно безопасно хранить при комнатной температуре — приемлемы мясные спреды. После открытия хранить в холодильнике.
- Копченые морепродукты. Эти продукты могут быть помечены как nova style, lox, kippered или jerky. Их можно есть в приготовленных блюдах. Допускаются консервированные морепродукты или копченые морепродукты длительного хранения.
- Сырые или слегка приготовленные ростки. Тщательно приготовьте проростки любого вида.
18 января 2020 г.
Как лечить гастроэнтерит во время беременности? — Журнал O&G
Для более широкой читательской аудитории журнала O&G , сбалансированные ответы на эти фигурные, но часто встречающиеся вопросы в акушерстве и гинекологии.
34-летняя первородящая учительница обратилась в родильное отделение на 29 неделе беременности с 36-часовой историей диареи, рвоты и спастических болей в животе.Температура 37,5С, пульс 110, АД 95/60. Кардиотокограф показывает базовый уровень 165 ударов в минуту, с нормальной вариабельностью и реактивностью и без замедлений. Признаков схваток нет. У ее мужа похожие симптомы. Как следует управлять ее уходом?
Инфекционный гастроэнтерит — частое заболевание во время беременности, которое в большинстве случаев имеет доброкачественный исход. Однако он вызывает неприятные симптомы и беспокойство матери по поводу благополучия плода.
Анамнез должен включать такие симптомы, как кровь или слизь в стуле, частота и объем диареи и / или рвоты, лихорадка, боль и олигурия. Следует убедиться в способности переносить пероральный прием и контакт с другими инфицированными людьми, а также контакт с зараженной пищей или водой. Женщин также следует расспрашивать относительно признаков преждевременных родов и благополучия плода, включая движения плода, активность матки и потерю влагалища.
Следует убедиться в способности переносить пероральный прием и контакт с другими инфицированными людьми, а также контакт с зараженной пищей или водой. Женщин также следует расспрашивать относительно признаков преждевременных родов и благополучия плода, включая движения плода, активность матки и потерю влагалища.
Клиническая оценка включает оценку степени обезвоживания, наличия абдоминальных признаков, указывающих на острый живот, и признаков преждевременных родов. Следует провести анализ мочи на признаки обезвоживания, протеинурии или инфекции мочевыводящих путей.
Образцы стула рекомендуется собирать у беременных с гастроэнтеритом, особенно если симптомы присутствуют более 72 часов. 1 Мочевина и электролиты могут быть выполнены для оценки функции почек и обезвоживания, в то время как тесты функции печени и полный анализ крови могут быть назначены, если диагноз простого инфекционного гастроэнтерита неясен. При подозрении на листериоз необходимы посевы крови.
При сроке беременности 29 недель гастроэнтерит во время беременности принимает участие как у матери, так и у плода.Гастроэнтерит может вызвать раздражение матки и в некоторых случаях угрозу родов, хотя преждевременные роды случаются редко. Легкие схватки часто проходят после лечения материнских симптомов. Кардиотокограф оценит как активность матки, так и частоту сердечных сокращений плода. Можно было бы ожидать, что легкая тахикардия плода, наблюдаемая в этом случае, исчезнет после регидратации матери.
В большинстве случаев лечение гастроэнтерита во время беременности в первую очередь включает регидратацию. У многих женщин это может быть достигнуто в амбулаторных условиях, либо с помощью пероральной регидратации, либо с помощью кратковременного приема внутривенных жидкостей.Госпитализация может потребоваться женщинам, которые не могут переносить пероральную регидратацию, в противном случае у них системное недомогание или имеются признаки дистресс-синдрома плода или преждевременных родов. У сильно обезвоженных женщин физиологический раствор или раствор Хартмана предпочтительнее пятипроцентного раствора декстрозы или гипертонического раствора, чтобы избежать серьезных неврологических осложнений, таких как энцефалопатия Вернике или демиелинизация центрального моста. Лоперамид, часто используемый для облегчения диареи у небеременных пациенток, относится к категории B3 и не рекомендуется для беременных женщин.Если требуется госпитализация, следует использовать соответствующие меры инфекционного контроля для предотвращения заражения персонала и других пациентов.
У сильно обезвоженных женщин физиологический раствор или раствор Хартмана предпочтительнее пятипроцентного раствора декстрозы или гипертонического раствора, чтобы избежать серьезных неврологических осложнений, таких как энцефалопатия Вернике или демиелинизация центрального моста. Лоперамид, часто используемый для облегчения диареи у небеременных пациенток, относится к категории B3 и не рекомендуется для беременных женщин.Если требуется госпитализация, следует использовать соответствующие меры инфекционного контроля для предотвращения заражения персонала и других пациентов.
При необходимости при лечении антибиотиками следует руководствоваться результатами микробиологии или другими данными о вероятных возбудителях. Азитромицин можно использовать для эмпирического лечения диареи путешественников. 2 Лямблиоз можно наблюдать у беременных женщин, особенно у тех, кто употреблял воду, загрязненную фекалиями животных или человека. Рекомендации по лечению лямблиоза при беременности неоднозначны. Если лечение необходимо, то после первого триместра можно рассмотреть возможность применения метронидазола. 1
Если лечение необходимо, то после первого триместра можно рассмотреть возможность применения метронидазола. 1
В то время как большинство инфекционных гастроэнтеритов во время беременности не оказывает длительного неблагоприятного воздействия на мать или плод, инфекция, вызванная Listeria monocytogenes, является более серьезной. Листериоз может проявляться тошнотой и рвотой во время беременности, что часто связано с лихорадкой и гриппоподобными симптомами. Материнский листериоз имеет высокий уровень потери плода, при этом смертность плода составляет 40–50 процентов при заражении во втором и третьем триместрах. 3 Диагноз ставится на основании посевов крови матери, спинномозговой жидкости или околоплодных вод. Лечение серьезной инфекции заключается в внутривенном введении амоксициллина / ампициллина и гентамицина или перорального амоксициллина / ампициллина в менее серьезных случаях. Листериоз новорожденных может проявляться лихорадкой, респираторной недостаточностью, неврологическими симптомами или кожной сыпью.:max_bytes(150000):strip_icc()/200301565-001-56a5045c3df78cf77285feaf.jpg) У некоторых младенцев может развиться детский гранулематоз с диссеминированными гранулемами в легких, коже, печени и других местах. Смертность инфицированных новорожденных может достигать 50 процентов, поэтому незамедлительная диагностика и лечение имеют жизненно важное значение.
У некоторых младенцев может развиться детский гранулематоз с диссеминированными гранулемами в легких, коже, печени и других местах. Смертность инфицированных новорожденных может достигать 50 процентов, поэтому незамедлительная диагностика и лечение имеют жизненно важное значение.
Список литературы
- Фэган EA. 2002. Заболевания желудочно-кишечного тракта. In de Swiet M. Медицинские расстройства в акушерской практике, 4-е издание. Блэквелл. pp346-385.
- Йейтс Дж. 2005. Диарея путешественника. Американский семейный врач, 11: 2095-2100.
- Восс Л. 2002. Листериоз. В Palasanthiran P, Starr M и Jones C. Управление перинатальными инфекциями. Австралазийское общество инфекционных болезней. С. 24-26.
Коронавирус (COVID-19): часто задаваемые вопросы о беременности (для родителей)
Мы много узнали о коронавирусе (COVID-19).Вот несколько ответов на вопросы о коронавирусе и беременности.
У беременных больше шансов заразиться коронавирусом (COVID-19)?
Эксперты не знают, чаще ли беременные женщины заражаются коронавирусом, чем другие люди. Но из-за изменений, которые претерпевают женщины во время беременности, они с большей вероятностью могут заразиться некоторыми инфекциями.
Но из-за изменений, которые претерпевают женщины во время беременности, они с большей вероятностью могут заразиться некоторыми инфекциями.
Беременные женщины, инфицированные коронавирусом, чаще страдают тяжелым заболеванием, чем небеременные женщины.Поэтому важно защитить себя, соблюдая все рекомендуемые меры предосторожности при беременности.
Как беременным женщинам защититься от коронавируса (COVID-19)?
Чтобы защитить себя от коронавируса и других инфекций, если вы беременны:
- Сделайте вакцину от COVID-19, включая бустерную дозу.
- Тщательно и часто мойте руки или используйте дезинфицирующее средство для рук с содержанием спирта не менее 60%.
- Носите маску в соответствии с рекомендациями экспертов в области здравоохранения (например, когда находитесь в общественных местах или рядом с другими людьми).Ваш лечащий врач может вам посоветовать.
- Старайтесь не касаться глаз, носа и рта.
- Держитесь подальше от больных.

- Держитесь на расстоянии не менее 6 футов (2 метров) от людей, с которыми вы не живете.
- Очищайте и дезинфицируйте вещи, к которым люди часто прикасаются, например телефоны, дверные ручки и прилавки.
Может ли коронавирус (COVID-19) вызвать проблемы с беременностью женщины или ее ребенка?
Похоже, беременные с коронавирусом чаще рожают раньше срока.Врачи внимательно изучают беременность, чтобы выяснить, могут ли другие проблемы быть связаны с COVID-19.
Если я заразился коронавирусом (COVID-19) во время беременности, могу ли я передать его своему ребенку?
Еще недостаточно исследований, чтобы знать, может ли коронавирус передаваться младенцам во время беременности или родов. Вирус не был обнаружен в околоплодных водах или грудном молоке, но у некоторых детей, рожденных от матерей с коронавирусом, был положительный результат теста на вирус. Врачи рекомендуют проверять на коронавирус здоровых детей, рожденных от матерей, при наличии анализов. Это поможет с планами по уходу за ребенком в больнице и когда он будет дома.
Это поможет с планами по уходу за ребенком в больнице и когда он будет дома.
Новорожденные могут заразиться вирусом от инфицированного родителя. Но врачи не рекомендуют отделять инфицированную мать от новорожденного, если только она не слишком больна, чтобы заботиться о ребенке. Если мать чувствует себя достаточно хорошо, она может ухаживать за ребенком и кормить его, надев маску и часто мыть руки. Когда мать не заботится о ребенке, по возможности лучше держаться на расстоянии 1,8 метра от ребенка, пока не закончится рекомендованный период изоляции.
Что мне делать, если я забеременела и заболела?
Симптомы COVID-19 могут быть похожи на симптомы других вирусов, таких как простуда и грипп. Так что, скорее всего, если вы не пройдете тестирование, вы не узнаете, есть ли у вас COVID-19. Немедленно позвоните своему врачу, если у вас есть какие-либо симптомы, например:
- кашель
- лихорадка
- проблемы с дыханием
- симптомы простуды, такие как боль в горле, заложенность носа или насморк
- озноб
- мышечная боль
- головная боль
- потеря вкуса или запаха
- тошнота или рвота
- диарея
- усталость
Большинство заболевших можно лечить дома с помощью жидкости и отдыха. Но если вам нужно обратиться к поставщику медицинских услуг, позвоните в офис или больницу, прежде чем идти. В экстренных случаях звоните 911.
Но если вам нужно обратиться к поставщику медицинских услуг, позвоните в офис или больницу, прежде чем идти. В экстренных случаях звоните 911.
Безопасно ли сейчас рожать моего ребенка в больнице?
Да. Больницы и родильные дома принимают все меры предосторожности, чтобы убедиться, что матери и младенцы защищены от микробов. Большинство медицинских учреждений держат пациентов с COVID-19 или симптомами вируса вдали от других и в изоляторах.
Некоторые больницы ограничивают количество людей в родильном зале.Когда ваш ребенок родится, посетителей в больницу не пускают. Если это так, их можно проверить на наличие симптомов коронавируса, прежде чем войти в здание.
Можно ли позволять посетителям встречать моего новорожденного дома?
Поскольку иммунная система новорожденных еще развивается, им труднее бороться с болезнями. Поэтому важно держаться подальше от других людей, когда ваш ребенок приходит домой из больницы.
Чтобы защитить вашего ребенка:
- Держите ребенка дома и как можно дольше.
 Не приглашайте друзей и родственников на встречу с ребенком и не берите его в дома других людей.
Не приглашайте друзей и родственников на встречу с ребенком и не берите его в дома других людей. - Если вам нужно вывести ребенка на улицу — например, к врачу — держите себя и своего ребенка на расстоянии не менее 6 футов от других людей. Вы должны носить маску, но не кладите ничего на лицо вашего ребенка .
- Если кто-то в вашем доме заболел, примите все рекомендуемые меры предосторожности. Держите ребенка подальше от больных.
- Дома все воспитатели должны мыть руки до и после прикосновения к ребенку.Держите все поверхности в чистоте.
Где я могу получить обновленную информацию о коронавирусе (COVID-19)?
Обновленную информацию можно найти на веб-сайтах Центров по контролю за заболеваниями (CDC) и Всемирной организации здравоохранения (ВОЗ).
Беременная путешественница | HealthLink BC
Безопасно ли путешествовать во время беременности?
Беременные женщины могут подвергаться повышенному риску инфицирования или развития серьезных осложнений от некоторых инфекций. Некоторые из этих инфекций также могут повлиять на вашего развивающегося ребенка.Если вы беременны и хотите путешествовать, вам следует поговорить со своим врачом, чтобы обсудить ваши планы поездок и медицинские потребности.
Некоторые из этих инфекций также могут повлиять на вашего развивающегося ребенка.Если вы беременны и хотите путешествовать, вам следует поговорить со своим врачом, чтобы обсудить ваши планы поездок и медицинские потребности.
Если у вас есть определенные заболевания, связанные с беременностью или заболевание, вам могут посоветовать не путешествовать. Также могут быть определенные регионы, в которые беременным женщинам может быть рекомендовано не ехать. Например, вы или ваши близкие люди можете отложить поездку в районы, где распространены болезни или вирусы, такие как малярия или вирус Зика.
Самое безопасное время для путешествия — срок от 18 до 24 недель беременности.Большинство осложнений при беременности возникает в первом и третьем триместрах.
Как я могу подготовиться перед поездкой?
Перед поездкой вы можете:
- Поговорите со своим врачом не менее чем за 6 недель до поездки, чтобы обсудить свои планы поездок, развлекательные мероприятия, медицинские потребности и то, что вам следует взять с собой в дорожную аптечку.

- Обратитесь в местную туристическую клинику, чтобы определить риски, связанные с поездкой в пункт назначения, и убедиться, что у вас есть необходимые прививки.
- Узнайте, какое медицинское обслуживание будет оказано в пункте назначения
- Убедитесь, что у вас есть соответствующая туристическая страховка на случай, если вам понадобится медицинская помощь или вы родите ребенка раньше срока.Многие полисы не покрывают автоматически состояния, связанные с беременностью, или стационарное лечение недоношенных детей.
- Упакуйте удобную свободную одежду, включая рубашки с длинными рукавами, брюки, обувь для ходьбы с закрытым носком, солнцезащитные очки, шляпу, солнцезащитный крем и средство от насекомых.
- Если для приема лекарств требуются иглы и шприцы, возьмите их количество на всю поездку и имейте при себе записку от врача, разрешающую хранение этих материалов.
- Если вы принимаете пероральные препараты или инсулин, соберите с собой достаточно припасов на всю поездку и храните их в ручной клади.
 Носите с собой все рецепты
Носите с собой все рецепты - Носите браслет с медицинским предупреждением, если у вас аллергия, хроническое заболевание или другие проблемы со здоровьем.
- На случай чрезвычайной ситуации составьте план эвакуации в местное медицинское учреждение с безопасным запасом крови.
Какие прививки мне нужно сделать перед поездкой?
Если ваш статус иммунизации неполный или неизвестен, убедитесь, что у вас есть защита от столбняка, дифтерии, коклюша и полиомиелита. Также вам могут понадобиться следующие вакцины:
- Гепатит А
- Гепатит В
- Грипп
- Бешенство
- Японский энцефалит
- Менингококковый
Обратитесь к своему врачу или в местную туристическую клинику для получения информации о риске заражения во время путешествия по сравнению с риском иммунизации во время беременности.
Во время беременности нельзя делать следующие вакцины:
- Корь, эпидемический паротит, краснуха (MMR)
- Оральный брюшной тиф
- Ветряная оспа
- Желтая лихорадка
Могу ли я путешествовать самолетом?
Воздушное путешествие обычно безопасно для большинства беременных женщин до 36 недель беременности. Однако у беременных женщин повышается риск образования тромба в ноге, также называемого тромбозом глубоких вен (ТГВ). Чтобы избежать ТГВ, по возможности выберите место у прохода.Обязательно ходите по проходу, чтобы размять ноги. Вы также можете размять ноги сидя, чтобы улучшить кровообращение. Наденьте удобную обувь и свободную одежду. Для получения дополнительной информации о том, что вы можете сделать, чтобы снизить риск ТГВ, поговорите со своим врачом.
Однако у беременных женщин повышается риск образования тромба в ноге, также называемого тромбозом глубоких вен (ТГВ). Чтобы избежать ТГВ, по возможности выберите место у прохода.Обязательно ходите по проходу, чтобы размять ноги. Вы также можете размять ноги сидя, чтобы улучшить кровообращение. Наденьте удобную обувь и свободную одежду. Для получения дополнительной информации о том, что вы можете сделать, чтобы снизить риск ТГВ, поговорите со своим врачом.
Путешествие на поздних сроках беременности обычно ограничено и может потребовать письменной справки от врача. Перед бронированием рейса ознакомьтесь с требованиями вашей авиакомпании к путешествию для беременных женщин.
Если вы подозреваете, что у вас может быть укачивание, поговорите со своим врачом о лекарствах, которые могут помочь.
Как я могу защитить себя от малярии?
Малярия передается людям от укуса самки комара, инфицированной малярийными паразитами. Вы подвергаетесь наибольшему риску серьезных заболеваний и осложнений от малярии, если вы беременны, являетесь маленьким ребенком или имеете ослабленную иммунную систему. Малярия увеличивает риск выкидыша, мертворождения и смерти матери и ребенка.
Малярия увеличивает риск выкидыша, мертворождения и смерти матери и ребенка.
Беременным женщинам нельзя принимать некоторые противомалярийные лекарства, и им следует избегать поездок в районы, где требуются противомалярийные лекарства.Если вам необходимо путешествовать, посетите своего врача или туристическую клинику, чтобы узнать, есть ли безопасные лекарства от малярии. Вы также должны быть более осторожными, чтобы избежать укусов комаров. Для получения дополнительной информации о малярии и о том, как защитить себя от укусов комаров, см. Файл HealthLinkBC № 41f «Профилактика малярии».
Как я могу защитить себя от вируса Зика?
Вирус Зика передается через комаров. Он также может передаваться половым путем, через кровь и тканевые продукты.Инфекция вируса Зика у беременной женщины может вызвать серьезные дефекты мозга, такие как микроцефалия (аномально маленькая голова), аномалии мозга, потеря зрения и слуха и многое другое. У взрослых увеличилось количество сообщений о серьезном расстройстве нервной системы, которое называется синдромом Гийена-Барре (СГБ) после инфицирования вирусом Зика.
Для получения дополнительной информации о вирусе Зика, в том числе о том, как защитить себя и свою семью, см. Нашу статью о здоровье вируса Зика: www.healthlinkbc.ca/health-feature/zika-virus.
Как я могу предотвратить или вылечить диарею путешественников?
Диарея путешественников может быть более серьезной во время беременности. Это также может представлять опасность для вашего ребенка, особенно если диарея вызвана более серьезной инфекцией, такой как токсоплазмоз, листериоз или гепатит E.
Избегайте использования субсалицилата висмута (Pepto Bismol®) для лечения диареи. Поговорите со своим врачом о том, какие лекарства вы можете принимать.
Чтобы предотвратить диарею путешественников, вы должны соблюдать правила личной гигиены и с осторожностью относиться к тому, что вы едите и пьете.Советы о том, как оставаться здоровым во время путешествий, см. В файле HealthLinkBC № 41e «Диарея путешественника».
Когда мне нужно обращаться за медицинской помощью во время путешествия или по возвращении домой?
Вам следует немедленно обратиться за медицинской помощью, если вы испытываете одно из следующего:
- Вагинальное кровотечение (выходящее из сгустков или тканей)
- Боль или спазмы в животе
- схваток
- Ваша вода разрывается
- Чрезмерный (сильный) отек ноги, боль или спазмы
- Продолжительная рвота, диарея или обезвоживание
- лихорадка
- Сильная головная боль, проблемы со зрением или розовый глаз
- Сыпь на коже
- Боль в суставах и мышцах
Для получения дополнительной информации
Дополнительные сведения о состоянии здоровья в поездках см. В следующих файлах HealthLinkBC:
В следующих файлах HealthLinkBC:
беременных путешественниц — сводка путешественников
Сводка путешественника
Ключевые моменты
- Избегайте поездок в развивающиеся страны, если беременность связана с высоким риском (например,g., преждевременные роды в анамнезе, преэклампсия, многоплодная беременность или ранее существовавшие заболевания), не было доказано, что это внутриутробно, или если противопоказаны вакцины или лекарства.
- Имейте в виду, что безопаснее всего путешествовать во втором триместре. Авиакомпании и круизные компании ограничивают поездки после 36 недель и 24 недель соответственно.
- Внимательно следуйте советам по мобильности и гидратации из статьи Travelers ‘Thrombosis, потому что беременные женщины подвергаются повышенному риску образования тромбов во время авиаперелетов из-за неподвижности.
- Приобретите туристическую страховку, покрывающую беременность. Наличие специального заблаговременного плана получения неотложной акушерской помощи в пункте (ах) назначения является обязательным.

- Строго соблюдайте меры предосторожности в отношении насекомых и другие профилактические меры, поскольку инфекция, вызванная вирусом Зика (ZIKV), малярия и некоторые другие распространенные инфекции имеют более тяжелые исходы во время беременности. ДЭТА и пикаридин безопасны для использования во время беременности. Мефлохин (хлорохин для очень немногих стран) — единственное противомалярийное средство, рекомендованное при беременности; отмените поездку, если нельзя принимать мефлохин.
- Строго соблюдайте меры предосторожности в отношении продуктов питания и напитков. Сильная диарея путешественников (TD) может вызвать обезвоживание, ведущее к преждевременным родам; Инфекция вируса гепатита Е (HEV) может вызвать тяжелую инфекцию с высокой смертностью. При ГД азитромицин и лоперамид считаются безопасными для использования во время беременности; Избегайте использования субсалицилата висмута и других антибиотиков.
- Избегайте занятий с высокой степенью риска, таких как подводное плавание с аквалангом, альпинизм, катание на водных или снежных лыжах.
 Избегайте путешествий на большие высоты во время беременности с высоким риском.
Избегайте путешествий на большие высоты во время беременности с высоким риском.
Введение
Особый риск существует для беременных женщин, путешествующих за границу. Некоторые инфекции более тяжелы во время беременности (например, малярия и HEV). Доступные вакцины и лекарства для профилактики или лечения инфекций (например, противомалярийные и противодиарейные препараты) и некоторых инфекций (например, инфекция ZIKV) также могут быть вредными для развивающегося плода. Кроме того, беременные женщины подвержены повышенному риску образования тромбов, которые могут серьезно повлиять на мать и плод.
Предварительное планирование
Перед отъездом беременная путешественница должна иметь четкий план действий в случае осложнений во время путешествия или в пункте назначения, в том числе о том, как действовать в чрезвычайных ситуациях в любое время дня и ночи, с кем связаться и как ее будут транспортировать. к предпочтительному врачу или в больницу. У нее должны быть названия конкретных предпочитаемых больниц и врачей, говорящих на ее языке.
У нее должны быть названия конкретных предпочитаемых больниц и врачей, говорящих на ее языке.
Самое безопасное время для поездки — второй триместр (14–28 недели), поскольку в этот период чрезвычайные ситуации, связанные с беременностью, возникают реже.
Даже при здоровом путешественнике и нормальной беременности нет гарантии, что плод не причинит вреда во время путешествия, независимо от того, связано оно с путешествием или нет. Беременной путешественнице следует подумать о том, чтобы отложить поездку во время беременности, если она чувствует, что может винить в своем решении нежелательное событие, которое могло произойти.
Страхование
Многие планы страхования не покрывают беременных женщин, которые путешествуют за границу или у которых предельный срок беременности для путешествий, после которого они не будут покрывать роды за пределами области.Кроме того, у некоторых авиакомпаний могут быть особые требования или ограничения, особенно на поздних сроках беременности (см. Авиаперелеты ниже).
Авиаперелеты ниже).
Что взять с собой
Беременным путешественникам следует взять с собой медицинскую аптечку с предметами для решения проблем беременности, включая витамины для беременных, лекарства от тошноты, парацетамол, крем от геморроя, лекарства от дрожжевого вагинита и компрессионные чулки. По показаниям следует включать противомалярийные препараты и лекарства для самолечения при TD, а также тонометр для измерения артериального давления и тест-полоски для определения мочи для использования в третьем триместре (см. Также Упаковка личных лекарств и принадлежностей) .
Факторы риска
Лица, путешествующие за границу, уже подвергаются большему риску заболеваний и травм, чем люди, не путешествующие по стране, но болезни или травмы во время беременности также представляют опасность для будущего ребенка. Беременные женщины подвергаются повышенному риску образования тромбов во время авиаперелетов из-за неподвижности и осложнений беременности, связанных с болезнями пищевого происхождения или насекомыми.
Противопоказания к путешествию
Следует избегать путешествий беременным женщинам со сложными медицинскими потребностями или в тех случаях, когда нельзя сделать важные прививки или противомалярийные препараты.Многие факторы, которые приводят к тому, что беременность классифицируется как более высокий риск (например, выкидыш в анамнезе, предшествующий токсикоз, многоплодная беременность), делают поездки потенциально нецелесообразными. Обсудите риски путешествия с акушером, если такие условия присутствуют.
Потребность в медицинской помощи
Симптомы, требующие немедленной медицинской помощи, включают кровотечение или отхождение сгустков или тканей, схватки, боль или спазмы в животе, разрыв плодных оболочек, головные боли и проблемы со зрением.
Беременным женщинам, которые испытывают боль в ногах, отек ног, боль в груди или одышку во время или сразу после полета или в течение 4 недель полета по воздуху, следует немедленно обратиться за медицинской помощью для проверки на наличие тромбов.
Профилактика
Прививки
Не все вакцины безопасны для введения во время беременности, и риск для плода от любой вакцины является теоретическим. Как правило, инактивированные вакцины или токсоиды можно вводить во время беременности, тогда как живых вакцин следует избегать.Если показаны вакцины, предпочтительнее введение в течение последних 2 триместров беременности. Если вакцина против инфекции высокого риска не может быть введена, может потребоваться отсрочка поездки или рассмотрение альтернативного пункта назначения.
При планировании поездки до зачатия можно рассмотреть вопрос о вакцинации, которая может быть рекомендована или необходима для возможной поездки, но может быть противопоказана во время беременности. Женщины могут получить живые вакцины или некоторые инактивированные вакцины до зачатия, если это указано в запланированном маршруте.Следует избегать попыток зачать ребенка в течение как минимум 1 месяца после вакцинации живыми вакцинами. После вакцинации инактивированными вакцинами минимального времени ожидания перед зачатием не требуется.
После вакцинации инактивированными вакцинами минимального времени ожидания перед зачатием не требуется.
Вакцина против желтой лихорадки — это живая вакцина, и ее следует использовать во время беременности, только если поездка в район с риском желтой лихорадки неизбежна и существует высокий риск заражения этой болезнью. По возможности беременной женщине следует избегать поездок в районы с риском передачи желтой лихорадки или отложить поездку до 9 месяцев после родов, когда и мать, и ребенок могут быть вакцинированы.Если беременная женщина получает вакцину против желтой лихорадки, как указано, может быть рассмотрен анализ крови, чтобы определить, была ли вакцина эффективной. Если единственная причина для вакцинации — международные поездки (а не реальный риск заражения желтой лихорадкой), вместо этого следует предоставить медицинское письмо об отказе от прав.
Трансмиссивные болезни
Многие болезни, передаваемые насекомыми, могут иметь серьезные последствия для матери, а также для плода или новорожденного ребенка; малярия и инфекция ZIKV вызывают серьезную обеспокоенность у беременных женщин.
Малярия
Беременным женщинам не следует путешествовать в малярийные районы, за исключением случаев, когда поездка является абсолютно необходимой и неизбежной , поскольку малярия может вызвать более серьезные проблемы у беременных женщин, чем у небеременных. Малярия увеличивает риск материнской смерти и преждевременных родов, низкой массы тела при рождении, выкидыша и мертворождения.
Беременным женщинам, которые путешествуют, следует строго соблюдать все профилактические меры (см. Меры предосторожности в отношении насекомых и Малярия ).
Противомалярийные препараты
И мефлохин, и хлорохин (полезны только в некоторых случаях) безопасны во время беременности. Другие противомалярийные препараты, такие как атоваквон-прогуанил (Маларон или дженерик), тафенохин и доксициклин, не следует использовать во время беременности.
Путешественникам, которые планируют забеременеть после приема доксициклина, следует подождать 1 неделю после последней дозы доксициклина (необходимо 4 недели после поездки) или 1 неделю после последней комбинированной дозы атовоквона и прогуанила (требуется 1 неделя после поездки).
Инфекция, вызванная вирусом Зика
ИнфекцияZIKV вызывает серьезную озабоченность во время беременности из-за ее связи с врожденной микроцефалией (редкое состояние, при котором голова ребенка значительно меньше нормы) и другими пороками развития центральной нервной системы. Риск неблагоприятных эффектов для плода наиболее высок в первом триместре, но сохраняется во втором триместре и кажется ниже в третьем триместре. Женщинам и мужчинам, пытающимся зачать ребенка, следует подумать о том, чтобы отложить поездку в районы, пораженные ZIKV; однако тем, кто путешествует, мужчинам следует подождать 3 месяца, а женщинам — 2 месяца после возвращения из этих мест, прежде чем пытаться зачать ребенка.Беременным женщинам следует обсудить любые опасения по поводу инфекции ZIKV со своим врачом, который может предоставить конкретную информацию о рисках для каждой отдельной страны назначения.
Меры предосторожности в отношении насекомых
Беременные женщины могут привлекать больше насекомых, чем небеременные; меры предосторожности в отношении насекомых особенно важны в районах, где известно, что комары передают болезни.
Одежда должна закрывать как можно больше кожи, оставляя открытыми только конечности, голову и шею.ДЭТА и пикаридин могут использоваться беременными и кормящими женщинами, но не должны наноситься непосредственно на область сосков, чтобы предотвратить проглатывание кормящими детьми.
В одном краткосрочном исследовании было показано, чтоДЭТА безопасен во втором и третьем триместрах беременности при использовании в концентрациях 20% или ниже; однако использование ДЭТА в первом триместре недостаточно изучено. Хотя не существует доказательств того, что использование ДЭТА или пикаридина беременными или кормящими женщинами представляет опасность для здоровья нерожденных младенцев или детей, находящихся на грудном вскармливании, долгосрочные последующие исследования отсутствуют.
Из-за опасности заражения малярией или ZIKV во время беременности беременным путешественникам следует использовать ДЭТА (20–35%) или пикаридин (20%). Продолжительность действия снижается с увеличением концентрации продукта, что требует более частого применения; наносите продукты с 20% ДЭТА или пикаридином каждые 4-6 часов.
Инсектицид перметрин обеспечивает дополнительную защиту от комаров. Согласно исследованиям на животных, одежда и надкроватные сетки, обработанные перметрином, кажутся достаточно безопасными для беременных.См. Также Меры предосторожности в отношении насекомых .
Пищевые и водные болезни
Болезни, передаваемые через пищу и воду, являются частой причиной прерывания поездки и могут привести к диарее различной интенсивности. Тяжелая ТД у беременной может привести к преждевременным родам и шоку. Беременная путешественница, у которой наблюдается TD, должна пить любую доступную подходящую жидкость и при необходимости использовать раствор для пероральной регидратации; соблюдайте те же правила, что и для небеременных путешественников (см. Travelers ‘Diarrhea ).Антибиотик азитромицин является препаратом выбора для лечения TD во время беременности (500 мг перорально в течение 3 дней). Хинолоны (например, левофлоксацин, ципрофлоксацин, офлоксацин) не считаются безопасными при беременности.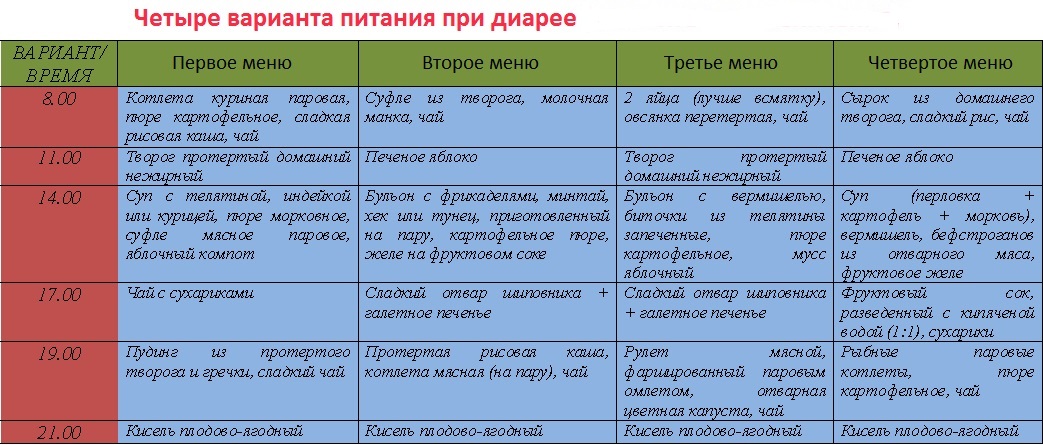
Лоперамид (имодиум) считается безопасным при беременности, но его следует использовать с осторожностью. Субсалицилат висмута (пепто-бисмол) не следует применять во время беременности.
Гепатит А и вирусные инфекции гепатита Е проявляются желтухой, лихорадкой и утомляемостью, хотя большинство инфекций протекает в легкой форме.Однако беременные женщины могут иметь более тяжелую инфекцию и неблагоприятный исход (включая преждевременные роды или мертворождение).
Меры предосторожности в отношении продуктов питания и напитков
Меры предосторожности в отношении продуктов питания и напитков особенно важны для беременных путешественников и включают соблюдение гигиены рук (частое и тщательное мытье рук), отказ от уличной еды, употребление только горячих продуктов, которые полностью приготовлены и подаются горячими, и употребление только бутилированной или очищенной воды или других напитков. (см. Меры предосторожности в отношении пищевых продуктов и напитков ).
Воздушное путешествие
В целом беременные могут спокойно летать до конца 36-й недели беременности. Авиакомпании обычно запрещают авиаперелеты на последнем месяце беременности; женщинам, планирующим летать в это время, следует связаться с авиакомпаниями, чтобы узнать, существуют ли какие-либо ограничения. Женщины, планирующие летать в течение последних 3 месяцев беременности, должны получить письмо от своего акушера (для предъявления к стойке регистрации) с указанием даты родов.Космическое излучение во время авиаперелетов обычно не представляет угрозы для беременных женщин, если они не входят в состав летных экипажей с частым облучением.
Изменения давления воздуха в салоне могут вызвать снижение давления кислорода, что может повлиять на людей с ослабленной сердечно-сосудистой системой. Беременным женщинам, у которых может быть пониженная доступность кислорода, может потребоваться дополнительный кислород.
Захваченный газ имеет тенденцию расширяться на больших высотах, вызывая вздутие живота и газ. Чтобы предотвратить газообразование, сократите потребление газированных напитков и продуктов, выделяющих газ, особенно во время длительных перелетов.
Чтобы предотвратить газообразование, сократите потребление газированных напитков и продуктов, выделяющих газ, особенно во время длительных перелетов.
Длительные перелеты также связаны с определенной степенью неподвижности и венозного застоя (скопление крови в венах ног). Беременные женщины предрасположены к образованию тромбов, даже если остаются дома. Чтобы предотвратить образование тромбов во время перелетов, беременным путешественникам следует:
- Выберите место у прохода.
- Тренируйте ноги ходьбой, растяжкой и выполняя изометрические упражнения.
- Избегайте обезвоживания, выпивая много воды или сока.
- Носите компрессионные чулки.
Беременным путешественникам во время полета следует пристегиваться ремнями безопасности низко и поперек таза.
См. Тромбоз путешественников .
Другие виды транспорта
Многие круизные компании не принимают на борт женщин, беременность которых на момент круиза составляет 24 недели и более. Беременным путешественникам следует соблюдать осторожность при ходьбе по палубе, чтобы не упасть из-за дисбаланса, связанного с беременностью и движением судна.Укачивание можно предотвратить или вылечить с помощью меклизина или дименгидрината.
Беременным путешественникам следует соблюдать осторожность при ходьбе по палубе, чтобы не упасть из-за дисбаланса, связанного с беременностью и движением судна.Укачивание можно предотвратить или вылечить с помощью меклизина или дименгидрината.
Беременным женщинам, путешествующим на автомобиле, не следует сидеть в течение длительного времени, им следует часто останавливаться, чтобы гулять и размяться. Они также должны использовать трехточечные ремни безопасности при езде в автомобиле с ремнем безопасности, пристегнутым низко и поперек таза; это может быть невозможно в развивающихся странах, где ремни безопасности часто отсутствуют.
Прочие меры предосторожности
Определенных видов деятельности (таких как горные лыжи, подводное плавание с аквалангом, водные лыжи, контактные виды спорта) следует избегать во время беременности, поскольку изменение баланса, происходящее во время беременности, может увеличить риск падений или других травм.Перепады давления при нырянии могут подвергнуть плод риску декомпрессионной болезни.
Женщинам с осложненной беременностью следует избегать поездок на возвышенности. Кратковременное пребывание на высоте до 2500 м (8200 футов) у женщин с неосложненной беременностью, по-видимому, представляет минимальный риск, но беременным женщинам не следует оставаться во сне на высоте более 3660 м (12000 футов), отчасти из-за отдаленности местности, расположенной выше. возвышения, препятствующие доступу к медицинской помощи. Рекомендуется как минимум 1 УЗИ для подтверждения здоровой внутриутробной беременности.Во избежание высотной болезни следует избегать приема ацетазоламида во время беременности.
Rh-отрицательные женщины, планирующие беременность или роды за границей, должны выяснить, есть ли в их пункте назначения возможность справиться с ситуацией, если у ребенка резус-положительный.
Грудное вскармливание и путешествия
Кормящие женщины могут получить все вакцины, за исключением вакцины против желтой лихорадки и оспы. Кормящая мать должна придерживаться регулярного графика во время путешествий (насколько это возможно), избегать нарушений сна и приема пищи и пить много жидкости (избегая кофеина и алкоголя).

 Только применять их следует лишь в период III триместра.
Только применять их следует лишь в период III триместра.

 Кожа может высыхать настолько, что начинает шелушиться;
Кожа может высыхать настолько, что начинает шелушиться; Эти препараты не приносят никакого вреда, но помогают выводить токсины из организма.
Эти препараты не приносят никакого вреда, но помогают выводить токсины из организма. Черника прекрасно хранится в замороженном виде, поэтому нужно постоянно держать ее дома и каждый день кушать буквально по нескольку ягод для профилактики;
Черника прекрасно хранится в замороженном виде, поэтому нужно постоянно держать ее дома и каждый день кушать буквально по нескольку ягод для профилактики; Хорошо подойдет овсяная. После нее желательно попить крепкого черного чая с сухарями или хлебцами;
Хорошо подойдет овсяная. После нее желательно попить крепкого черного чая с сухарями или хлебцами;




 д.;
д.; Сосредоточьтесь на местах с интенсивным движением, таких как ванная и кухня. Не забудьте протереть дверные ручки, дверные ручки холодильника, унитаза и смесителей в ванной.
Сосредоточьтесь на местах с интенсивным движением, таких как ванная и кухня. Не забудьте протереть дверные ручки, дверные ручки холодильника, унитаза и смесителей в ванной.  Тщательно вымойте руки теплой мыльной водой до и после обработки или приготовления пищи.После приготовления вымойте посуду, разделочные доски и другие поверхности для приготовления пищи горячей мыльной водой.
Тщательно вымойте руки теплой мыльной водой до и после обработки или приготовления пищи.После приготовления вымойте посуду, разделочные доски и другие поверхности для приготовления пищи горячей мыльной водой.

 Не приглашайте друзей и родственников на встречу с ребенком и не берите его в дома других людей.
Не приглашайте друзей и родственников на встречу с ребенком и не берите его в дома других людей.
 Носите с собой все рецепты
Носите с собой все рецепты
 Избегайте путешествий на большие высоты во время беременности с высоким риском.
Избегайте путешествий на большие высоты во время беременности с высоким риском.