Как быстро вызвать месячные при задержке в домашних условиях?
Задержка менструации при отсутствии беременности – проблема, которая хотя бы раз в жизни касалась каждой женщины. Одно дело, если месячные опаздывают на пару дней, и совсем другое – когда их нет более недели.
Стоит ли переживать или просто ждать? На этот вопрос сможет ответить только квалифицированный специалист после необходимых обследований. Вызвать менструацию можно по-разному, при помощи домашних средств, гормональных препаратов или же тепловых процедур.
Спровоцировать месячные не так уж трудно, но назначения должен делать лишь врач, иначе слишком велик риск вызвать маточное кровотечение.
Что такое менструальный цикл: немного физиологии
Менструальный цикл (МЦ) – это физиологические изменения в организме женщин репродуктивного возраста, направленные на возможность забеременеть. Менструальная функция довольно сложный процесс, она регулируется при помощи совместной деятельности целого комплекса гуморальных и нервных структур.
Всего существуют такие фазы цикла:
- Фолликулярная. Начинается она в первый день менструации и длится примерно половину всего цикла, то есть при 28-дневном МЦ – 14 дней. За этот период в яичниках под влиянием фолликулостимулирующего гормона (ФСГ) созревают несколько фолликулов, однако в конце остается один (реже 2) доминантный, остальные же подвергается атрезии. В большом фолликуле созревает яйцеклетка.
- Овуляторная. Созревший фолликул, содержащий в себе готовую к оплодотворению яйцеклетку, принято называть граафовым пузырьком. Под воздействием лютеинизирующего гормона (ЛГ), пузырек разрывается, выпуская яйцеклетку. Овуляторная фаза длится примерно 3-4 дня, и это наилучший период для зачатия.
- Лютеиновая (секреторная, фаза желтого тела). После разрыва фолликула, его стенки спадаются и накапливают липиды с лютеиновым пигментом, формируя временную железу внутренней секреции – желтое тело. «Живет» эта железа обычно около 12-14 дней, и главная её цель – выработка прогестерона, эстрадиола и андрогенов.
 Благодаря гормональному воздействию внутренний слой матки (эндометрий) изменяется, орган подготавливается к имплантации оплодотворенной яйцеклетки. Если зачатия не произошло, желтое тело разрушается, а эндометрий отторгается.
Благодаря гормональному воздействию внутренний слой матки (эндометрий) изменяется, орган подготавливается к имплантации оплодотворенной яйцеклетки. Если зачатия не произошло, желтое тело разрушается, а эндометрий отторгается.
Уже не помню, когда была в последний раз
25.94%
Раз в полгода
14.45%
Каждые 2-3 месяца или чаще
10.12%
Раз в 3 года и реже
7.71%
Раз в 2 года
5.77%
Проголосовало: 11032
Организм каждой представительницы прекрасного пола совершенно разный, а значит – и МЦ тоже может немного отличаться. Так, менархе – первая менструация, может прийти как в 9-10 лет, так и в 14-15, и оба этих варианта будут считаться нормой. После менархе в течение 1,5-2 лет цикл ещё только будет устанавливаться, и сбои в виде задержек (но не более 2 месяцев) – вполне ожидаемое явление.
Менструальный цикл в норме длится от 21 до 35 дней, а период кровотечения – от 3 до 7. Задержки до 5-7 дней не являются патологией. Но если месячные запаздывают более, чем на 7-10 дней, это повод скорее записаться к гинекологу.
Мне 45 лет, и уже несколько месяцев менструация приходит с задержкой. То на 5 дней, то на 12-15. Скажите, это нормально в моем возрасте?
Да, в этом возрасте нерегулярный цикл – это нормально, скорее всего вы вступили в период пременопаузы. Однако, все же запишитесь к врачу и сделайте УЗИ.
Причины задержки месячных
Кроме беременности, существует множество причин тому, почему критические дни не наступили вовремя:
- Чрезмерные нагрузки на организм. Пожалуй, это самая безобидная причина, почему произошел сбой менструального цикла. Сюда относят сильный стресс, тяжелые физические нагрузки, смену климата или неправильное питание. Все перечисленное организм воспринимает как угрозу благополучному вынашиванию малыша, а потому всячески старается воспрепятствовать возможной беременности. В большинстве случаев, менструальный цикл восстанавливается сам, когда тело привыкнет к новым условиям (климат), либо нормализуется образ жизни женщины (правильное питание, умеренные физические нагрузки, эмоциональная стабильность).

- Простудные заболевания (грипп, ОРВИ). Вирусы, которых из-за болезни становится слишком много, отравляют организм женщины продуктами своей жизнедеятельности (токсинами), тем самым препятствуя своевременной выработке гормонов и сбивая цикл.
- Приём антибиотиков, анаболиков, мочегонных, антидепрессантов, противотуберкулезных, гормонов и др. Если препараты нарушают цикл, восстановить его можно, прекратив приём медикамента, либо заменив его на другой подходящий, не вызывающий таких эффектов.
- Приём препарата для экстренной контрацепции. Если у женщины был открытый половой акт, и она не хочет забеременеть, у неё есть 72 часа, чтобы сходить в аптеку и купить Постинор. Препарат поможет избежать беременности в 84% случаях. Однако, после его приёма довольно часто сбивается цикл.
- Отмена гормональных препаратов. Когда женщина длительное время принимает КОКи (комбинированные оральные контрацептивы), её яичники в это время «отдыхают». Если перестать пить таблетки, функция половых желез восстановится, но на адаптацию уйдет некоторое время (до 3 месяцев), в течение которого задержки – нормальное явление.
- Воспалительные процессы в репродуктивных органах. Зачастую это аднексит (воспаление придатков матки) или оофорит (воспаление яичников). Распространённый симптом– тянущая боль внизу живота.
- Синдром поликистозных яичников (СПКЯ). Обычно синдром развивается из-за избытка в женском организме мужских половых гормонов, образующихся в надпочечниках. СПКЯ грозное заболевание и часто приводит к бесплодию. Лечением патологии обязательно должен заниматься специалист.
- Синдром истощения яичников. Синдром характеризуется прекращением функции яичников у женщин младше 40 лет.
- Опухолевидные образования в репродуктивных органах: миомы, кисты. При миомах задержки бывают крайне редко, ведь более свойственный этой болезни симптом – обильные выделения, иногда даже межменструальные. А вот при наличии кист в яичниках задержки – частое явление.
- Различные заболевания: болезни надпочечников, щитовидной железы,ожирение, гипертония, сахарный диабет, патологии желчевыводящих путей и печени, заболевания крови и др.

- Нарушения со стороны подкорковых центров головного мозга. Как известно, гипофиз и гипоталамус играют важнейшую роль в регуляции менструального цикла. Нарушения их функционирования по каким-либо причинам вызывают его сбой.
Учитывая многообразие причин, которые способны отсрочить приход критических дней, выявить «свою» практически невозможно. Восстановить менструальный цикл без последствий для организма сможет только опытный врач. Заниматься самолечением ни в коем случае нельзя.
У меня задержка 2 недели. Тест на беременность отрицательный. Записалась к врачу, но боюсь идти, вдруг мне пропишут гормоны. Как обычно гинекологи вызывают месячные?
Все зависит от того, что именно послужило причиной такой задержки. Врач может назначить как приём витаминов, так и гормональные препараты на короткое или длительное время.
Какие таблетки вызывают месячные при задержке
Какая бы причина не послужила задержке месячных, обязательно найдется правильное решение по её устранению. Около 80% гинекологических заболеваний удается излечить препаратами.
У меня постоянные задержки месячных. То на 5 дней, то на 20. Скажите, какие могут быть этому причины, кроме беременности?
Причин может быть очень много. От проблем в репродуктивных органах до нарушения работы гипофиза или гипоталамуса. Не стоит гадать, записывайтесь на приём к гинекологу. Врач назначит необходимые обследования и выявит причину сбоя.
Ускорить приход месячных способны медикаменты, содержащие прогестеронсодержащие средства либо его производные, такие как:
- Дюфастон. Довольно часто причиной задержки служит недостаток гормона прогестерона, и тогда специалисты могут назначить пить Дюфастон. Препарат отлично переносится, а для вызова месячных его необходимо пить небольшой дозировкой трижды в день. Как правило, кровянистые выделения появляются уже на 3-4 день приёма таблеток. В зависимости от проблемы, специалист может продлить терапию Дюфастоном до 6 месяцев.

- Утрожестан. Препарат подавляет синтез эстрогена и способствует выработке прогестерона. Таблетки Утрожестана можно принимать перорально, а капсулы – ставить во влагалище. Способ введения и дозировку должен подбирать врач индивидуально. Как правило, менструация приходит на 3-7 день терапии.
- Постинор. Как уже говорилось ранее, Постинор – это препарат для экстренной контрацепции. Однако с его помощью можно вызвать отторжение эндометрия. Делать это, однако, не вполне безопасно, и ни один врач не назначит медикамент с этой целью. Постинор содержит слоновью дозу производного прогестерона – левоноргестрела. За один момент организм получает столько же гормона, сколько выработал бы самостоятельно за 2 месяца.
- Пульсатилла. Медикамент представляет собой гранулы, содержащие в себе траву прострел (в народе сон-трава). Пульсатилла повышает тонус сосудов и улучшает кровообращение. Чтобы вызвать месячные таким образом, однократно принимают сразу несколько гранул. Кровянистые выделения должны пойти в течение суток.
- Нон-овлон. Содержит эстроген с гестагеном и тормозит выработку ЛГ и ФСГ. Препарат обычно применяют в качестве контрацептивного средства по стандартной схеме. Для вызова менструации несколько дней подряд принимают дозу, в 3-4 раза превышающую обычную.
- Норколут. Основной компонент этого препарата – норэтистерон. Он очень схож с природными гестагенами, недостаток которых часто приводит к гормональным сбоям. Пить Норколут рекомендуется не более пяти дней, зачастую месячные приходят на 2-3 день приёма.
- Мифегин. Препарат содержит в себе мифепрестон (синтетическое стероидное антипрогестагенное средство), который способен вызвать маточные сокращения. Принимается однократно. Его ещё используют для прерывания от нежелательной беременности. Для вызова месячных используется крайне редко.
Если срочно вызывать менструацию не требуется, и у пациентки нет серьёзных патологий, гинекологи часто назначают самые простые препараты, способные восполнить недостаток микроэлементов.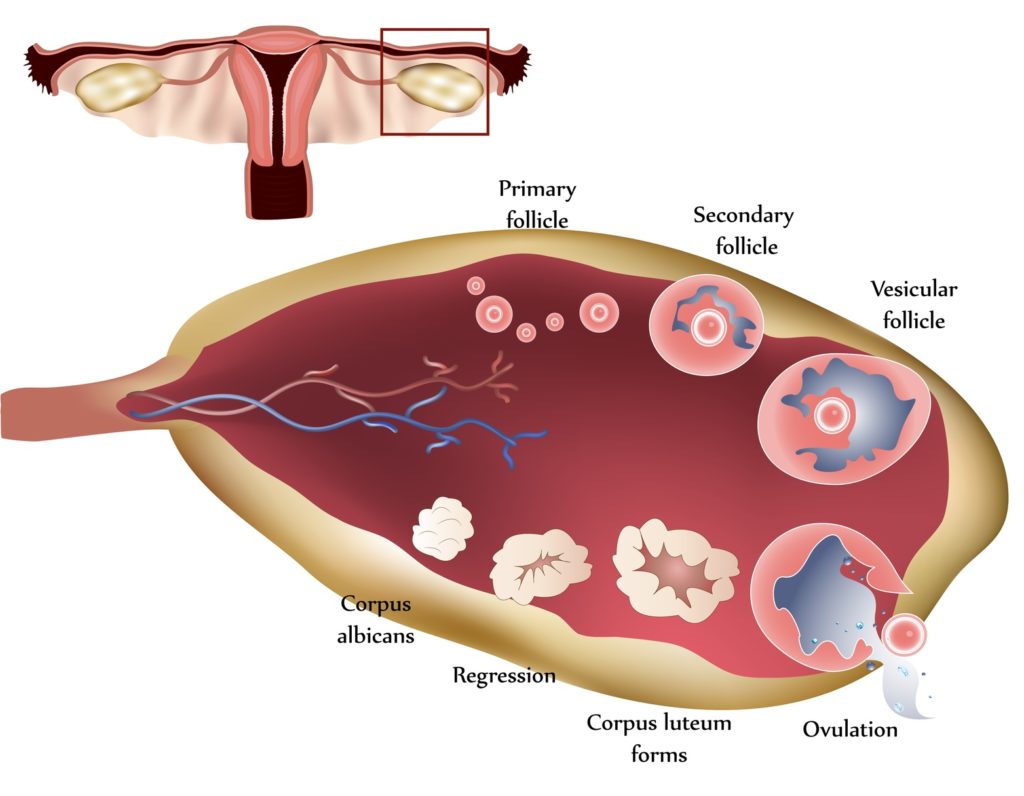 К примеру, витамин Е и фолиевая кислота помогают восстановить менструальный цикл за 1 – 1,5 месяца приёма.
К примеру, витамин Е и фолиевая кислота помогают восстановить менструальный цикл за 1 – 1,5 месяца приёма.
Ни в коем случае не следует заниматься самолечением и назначать лекарства себе же, основываясь на отзывы гинекологов в интернете или чужие советы. Чтобы правильно подобрать препарат и его дозировку, необходимо прийти на очную консультацию к специалисту и обследоваться.
Моей дочери 14, первые месячные пошли год назад. Все вроде было нормально, а сейчас задержка уже 15 дней. Она девственница. Как вызвать менструацию?
Вызывать месячные подростку нельзя ни в коем случае. Даже «безобидные» травы могут нанести непоправимый вред юной девушке, у которой ещё не сформировался менструальный цикл.
Как вызвать месячные при задержке в домашних условиях
Домашние средства, травы или тепловые процедуры, бесспорно, способны помочь и приблизить менструацию. Однако, обращаться к бабушкиным методам бездумно отнюдь не стоит. Даже самые простые способы, вроде горячей ванны, способны при некоторых заболеваниях только усугубить ситуацию.
Если вы не хотите в качестве терапии использовать уколы или таблетки, назначенные врачом, хотя бы выясните точную причину сбоя цикла и посоветуйтесь с ним, можно ли обойтись более щадящими средствами. Однако, некоторые патологии, такие как некоторые виды кист, поликистозные яичники и т. п., дома вылечить невозможно.
С циклом у меня всегда все было нормально. А тут задержка уже 7 дней. Я волнуюсь. Подруга посоветовала выпить аспирин, чтобы они пришли быстрее. Скажите, это поможет?
Да, аспирин, растворенный в воде, вкупе с половинкой чайной ложки мёда и сахара, способен поторопить менструацию. Однако, лучше все же обследоваться и узнать причину задержки, а не заниматься самолечением.
В домашних условиях приблизить месячные помогают такие растения:
- Боровая матка. 1 ст. ложку мелко порубленного сухого растения заливают кипятком (около 200 мл.), и дают настояться примерно 2-3 часа.
 Хорошо, если все это время настой будет находиться в закрытой емкости. Затем жидкость процеживают и пьют по 1 ст. ложке не более 2-3 раз в сутки. Принимать отвар можно до 20 дней подряд.
Хорошо, если все это время настой будет находиться в закрытой емкости. Затем жидкость процеживают и пьют по 1 ст. ложке не более 2-3 раз в сутки. Принимать отвар можно до 20 дней подряд. - Василёк синий. Можно купить готовый сбор в аптеке, а можно самому собрать лепестки растения и высушить их. 2 столовые ложки сухоцвета заливают кипятком и настаивают 2-3 часа. Затем настой процеживают и пьют по 20-30 мл. несколько раз в день.
- Лавровый лист. Несколько листьев заливают кипятком и дают отвару настояться несколько часов. Готовое средство (200-250 мл), удалив листья, выпивают. Пить настой (свежий) можно лишь 1 раз в сутки, и не более 2-3 дней. Такое средство провоцирует маточные сокращения, а потому увлекаться лавровым листом не стоит, если не хотите вызвать кровотечение.
- Крапива. 50 грамм листьев крапивы заливают 200 мл. горячей воды и настаивают около получаса. Жидкость употребляют небольшими порциями в течение дня.
- Укроп с петрушкой. Растения заливают горячей водой и настаивают около 2 часов. Принимать средство можно по пол стакана 1-2 раза в день (не дольше 3-4 дней). Эффект усиливает лимон, если добавлять в жидкость по несколько капель его сока.
- Пижма обыкновенная. Специалисты рекомендуют готовить настой пижмы в термосе, чтобы жидкость быстро не остыла. В емкость заливают литр кипятка и 2 ст. ложки сухой травы. Через час настой переливают в кастрюльку и дают остыть. Принимать средство рекомендуется 3 раза в сутки по 50-70 мл.
- Девясил. 1 чайную ложку перетертых корней растения заливают 200 мл. крутого кипятка. Затем, средство ставят на маленький огонь и кипятят примерно 15-20 минут. Потом кастрюлю следует накрыть крышкой и оставить на 3-4 часа. Готовый настой обязательно нужно процедить. Пить нужно очень малыми дозами, не более 3 чайных ложек за день.
Существуют ещё множество трав, способных повлиять на менструальный цикл и приблизить месячные. В списке представлены лишь самые действенные растения.
Моей дочери 14, первые месячные пошли год назад. Все вроде было нормально, а сейчас задержка уже 15 дней. Она девственница. Как вызвать менструацию?
Все вроде было нормально, а сейчас задержка уже 15 дней. Она девственница. Как вызвать менструацию?
Вызывать месячные подростку нельзя ни в коем случае. Даже «безобидные» травы могут нанести непоправимый вред юной девушке, у которой ещё не сформировался менструальный цикл.
Кроме того, существуют и другие способы вызвать месячные дома:
- Горячая ванна. Если несколько дней принимать водные процедуры, это улучшит кровообращение и приблизит менструацию. Так же, можно 2 раза в день класть грелку на живот. Однако, способ способен вызвать и маточное кровотечение. Кроме того, тепловые процедуры противопоказаны при воспалительных процессах органов малого таза.
- Аспирин. В теплой воде (200-250 мл) растворяют 2 таблетки, добавляют по пол-ложки сахара и мёда. Принимать такой «коктейль» с аспирином можно несколько дней подряд, но не более чем неделю.
- Употребление некоторых продуктов. Так, стебель и листья сельдерея способны вызвать отслойку эндометрия, а папайя, морковь и тыква содержат в себе каротин, стимулирующий выработку женских половых гормонов.
- Йод с молоком. Хотя эти 2 средства и кажутся на первый взгляд несочетаемыми, однако, их смесь помогает быстро вызвать менструацию. В 1 стакан молока (лучше домашнего) добавляют несколько капель йода и выпивают. Пить раствор можно через день в течение недели.
- Физические нагрузки. Упражнения для вызова месячных использовать можно, но предварительно взяв уроки у врача ЛФК. Обычным фитнесом или занятиями в зале можно спровоцировать маточное кровотечение. Так, нормализировать цикл хорошо помогает индийская гимнастика.
Перед тем, как использовать любой из вышеперечисленных методов, убедитесь, что тест на беременность отрицательный. А лучше, сделайте УЗИ и сдайте кровь на ХГЧ.
У меня задержка месячных уже на 12 дней. Тест отрицательный. Читала отзывы врачей. Пишут, что Дюфастон помогает вызвать менструацию. Как его правильно принимать?
Дюфастон принимают малыми дозами 3 раза в день несколько дней (но не более 10).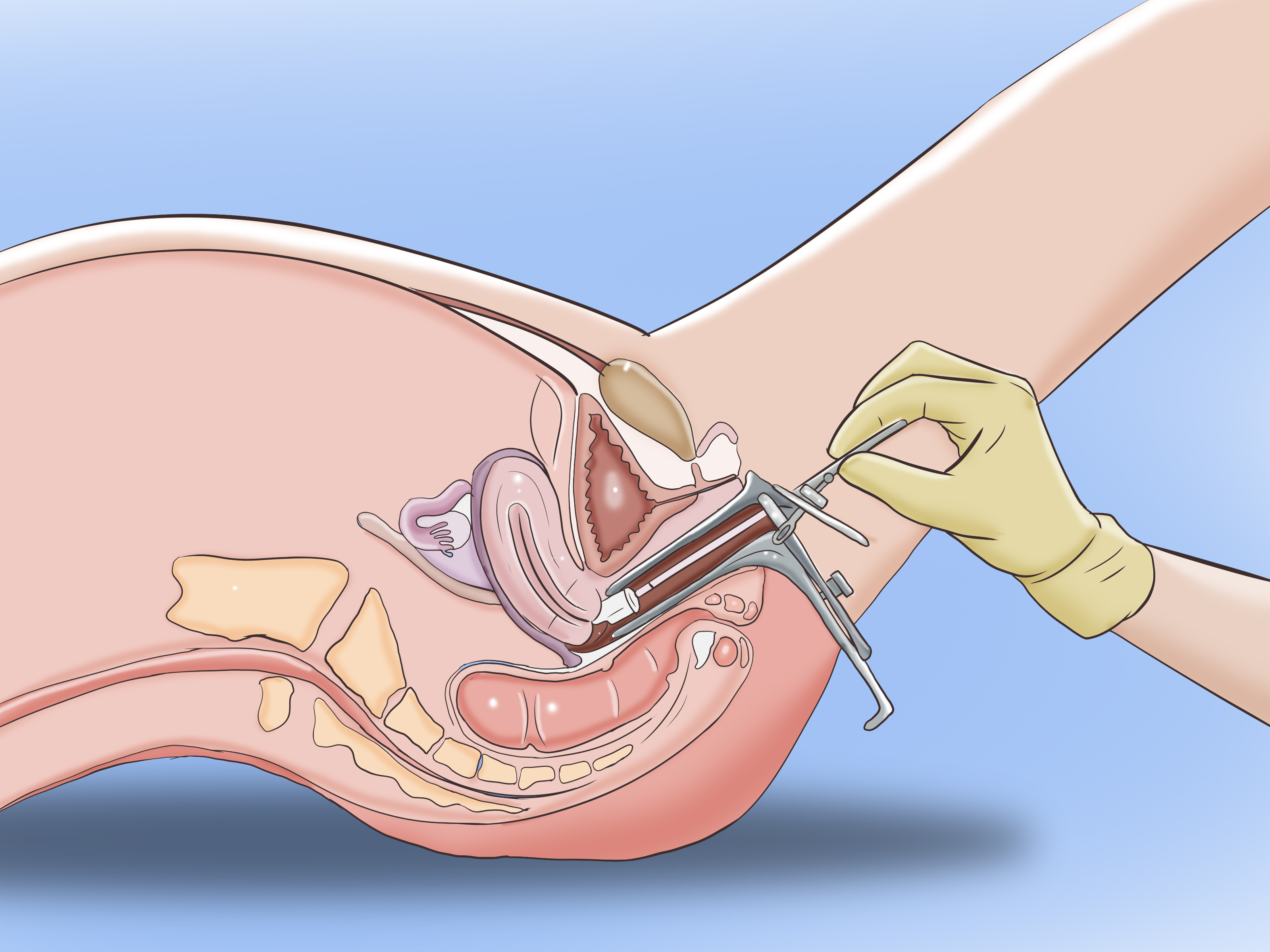 Однако, я бы не стала бездумно пить таблетки. Вы не знаете, почему у вас задержка. До выяснения причины, в чем вам сможет помочь только врач на очной консультации, заниматься самолечением не стоит.
Однако, я бы не стала бездумно пить таблетки. Вы не знаете, почему у вас задержка. До выяснения причины, в чем вам сможет помочь только врач на очной консультации, заниматься самолечением не стоит.
Задержка месячных после 40 лет
После 40 лет у женщин, как правильно, потихоньку начинается угасание репродуктивной функции из-за необратимых изменений, происходящих в её организме. В этом возрасте все чаще проскакивают циклы без наступления овуляции, а яичники вырабатывают меньшее количество яйцеклеток. Так же, многократно снижаются шансы зачать малыша.
Однако, в 40 лет менструации все ещё должны приходить вовремя, ведь до наступления пременопаузы ещё должно быть время. А вот их нерегулярность и задержки могут быть не только результатом естественного снижения женских половых гормонов, но и свидетельствовать о патологических процессах.
Причины задержек после 40 лет могут быть точно такими же, как в 20 или 30 лет, только теперь сюда прибавляется еще и синдром раннего истощения яичников, то есть преждевременный климакс. Очень важную роль тут играет наследственность. Если у матери женщины климакс наступил в 40-45, велика вероятность, что и у дочери все пойдет по схожему сценарию.
Чтобы выяснить точную причину задержки, необходима обязательная консультация квалифицированного специалиста. Если женщина хочет и не может забеременеть, и при этом функция её половых желез угасает, ещё есть шанс, если обратиться к помощи ВРТ (вспомогательные репродуктивные технологии).
Подскажите, как правильно пить йод с молоком, чтобы приблизить месячные? И поможет ли это средство за 1 день? Скоро отпуск, боюсь, как бы кровь не пошла, когда я буду на море.Самый безопасный способ – это растворить в стакане молока 3-4 капли йода и выпить. За 1 день вряд ли это средство поможет. Пить его можно через день одну неделю. Я бы посоветовала вам сходить к врачу. Возможно, гинеколог после обследования посоветует что-то более эффективное и быстродействующее.
Вы можете задать свой вопрос нашему автору:причины, симптомы, лечение – статьи о здоровье
Оглавление
Аномальные маточные кровотечения (АМК) представляют собой патологические изменения менструальной функции. Функциональные изменения могут возникать на различных уровнях: в гипофизе и гипоталамусе, надпочечниках, яичниках, щитовидной железе и коре головного мозга.
Функциональные изменения могут возникать на различных уровнях: в гипофизе и гипоталамусе, надпочечниках, яичниках, щитовидной железе и коре головного мозга.
Выделяют следующие виды нарушений:
- Полименорея. Для этой патологии характерны короткие перерывы между циклами, которые приводят к частому возникновению менструальных кровотечений. Они опасны тем, что провоцируют анемию, которая развивается в кратчайшие сроки
- Метроррагия. Такие кровотечения возникают в промежутках между менструациями. Метроррагия также опасна развитием анемии
- Меноррагия. Для этой патологии характерна выраженная потеря крови во время менструаций, нередко превышающих по своей длительности физиологическую норму
- Менометроррагия. Такие маточные кровотечения являются продолжительными и нерегулярными
Выявлены и такие формы АМК:
- Ювенильного периода. Они фиксируются у пациенток в возрасте от 12 до 17 лет
- Репродуктивного периода. Их отмечают у женщин от 18 до 45 лет
- Пременопаузального периода. Фиксируются у пациенток в возрасте от 46 до 55 лет
Особого внимания заслуживают кровотечения во время беременности и родов. Возникающая в первые месяцы вынашивания плода патология зачастую является признаком его внематочного расположения или угрозы самопроизвольного аборта. При таких состояниях женщины жалуются на боли в нижней части живота. Если АМК началось у беременной, следует незамедлительно воспользоваться медицинской помощью. Если начать лечение вовремя, можно спасти плод и сохранить репродуктивную функцию женщины.
Важно! Особенно опасными являются кровотечения, которые развиваются в 3 триместре. Патологическое состояние может возникнуть на фоне разрыва маточных стенок, предлежания плаценты или ее отслойки. Женщине в таком случае необходимо вызвать скорую медицинскую помощь.
В некоторых случаях АМК возникают и в родах. К их причинам относят отслойку плаценты и ее предлежание, нарушение свертываемости крови, застревание последа и низкую сократительную функцию матки.
Причины возникновения
Врачами выделяются сегодня следующие причины маточных кровотечений:
- Патологии яичников. К ним относят недостаточность лютеиновой фазы, синдромы поликистозных и резистентных яичников, кисты, гормонопродуцирующие опухоли и др.
- Заболевания матки. Аномальные кровотечения могут возникать на фоне миомы, эндометриоза, аденомиоза, полипов эндометрия и гиперплазии
- Патологии гипофиза. К ним относят гипофизарный гипогонадизм и акромегалию
- Заболевания щитовидной железы. Спровоцировать кровотечения могут гипо- и гипертиреозы
- Патологии надпочечников. К часто встречающимся относят синдром Кушинга и врожденную гиперплазию коры
- Заболевания свертывающей системы крови: гемофилия и др.
- Хронические патологии других органов: пиелонефрит, цирроз печени и др.
Также к причинам возникновения таких кровотечений относят прием ряда лекарственных препаратов и дефицит или избыток массы тела.
Важно! Лечение кровотечений у женщин должно начинаться уже после первого их проявления. В противном случае могут развиться серьезные осложнения. Важно своевременно обратиться к гинекологу. Только опытный специалист не просто выявит причину патологии, но и устранит ее проявления, проведет терапию основного заболевания. При необходимости к лечению кровотечений из матки врач привлечет своих коллег: терапевта, эндокринолога, уролога и др.
Симптомы
От стандартной менструации патологическое состояние отличается тем, что во время него существенно увеличивается объем выделяющейся крови. Обычно он повышается в 2 и более раз. При этом женщина вынуждена изменять свой образ жизни и часто менять используемые гигиенические средства.
При этом женщина вынуждена изменять свой образ жизни и часто менять используемые гигиенические средства.
Увеличивается и длительность кровотечения. Обычно менструация длится 3-7 дней. АМК могут продолжаться намного дольше. Для патологического состояния характерна и нерегулярность выделений, а также их появление после полового акта, в возрасте, когда менструации уже прекратились (в том числе достаточно давно).
Выделяют и особенности АМК в зависимости от их вида.
Для кровотечений ювенильного периода характерны выделения из половых путей, которые сопровождаются болевым синдромом и имеют длительность до 1,5 месяца. Такая патология становится причиной развития анемии, провоцирующей сухость кожи, периодические головокружения, бледность и общую ослабленность.
Для АМК репродуктивного периода характерны нарушения цикла. Кровотечения возникают на фоне задержки менструации до 6-8 недель или в процессе нее, могут длиться до 4-8 недель и также приводят к анемии, ослабляющей организм пациентки.
Для АМК пременопаузального периода характерны общая слабость, головная боль, раздражительность и снижение работоспособности. Также женщины жалуются на приливы жара, ночную потливость, покраснение лица, нагрубание молочных желез, непереносимость резких запахов и громких звуков, тревожность, апатию.
Методы терапии
Лечение кровотечений во многом зависит от их причин и вида.
Ювенильные АМК требуют проведения медикаментозной терапии, которая сводится к назначению лекарственных кровоостанавливающих средств, а также утеротоников. При необходимости рекомендуются определенные гормональные препараты. Длительность курса лечения определяется исключительно врачом в зависимости от возраста пациентки, особенностей ее развития и образа жизни. Если развивается анемия, она также корректируется. В качестве общеукрепляющего средства назначаются витаминные комплексы. Если лекарственные препараты не дают выраженного эффекта, гинеколог может порекомендовать диагностическое выскабливание полости матки. Предотвратить развитие кровотечений в некоторых случаях позволяет нормализация веса. Поэтому некоторым пациенткам дополнительно назначается специальная диета. Она дает возможности для устранения избыточной массы тела или ее набора.
Если лекарственные препараты не дают выраженного эффекта, гинеколог может порекомендовать диагностическое выскабливание полости матки. Предотвратить развитие кровотечений в некоторых случаях позволяет нормализация веса. Поэтому некоторым пациенткам дополнительно назначается специальная диета. Она дает возможности для устранения избыточной массы тела или ее набора.
АМК, возникающие в репродуктивном возрасте, лечатся путем назначения кровоостанавливающих препаратов и средств, сокращающих матку. Также могут назначаться гормоны. Такая терапия подбирается с учетом наличия нарушений функции яичников, состояния эндометрия и данных об уровне эстрогенов в крови. Для коррекции анемии рекомендуют препараты железа. Также может проводиться и диагностическое выскабливание полости матки, обеспечивающее остановку кровотечения и позволяющее получить необходимые данные о текущем строении эндометрия.
АМК в пременопаузальном периоде лечатся путем раздельного выскабливания полости матки. Могут применяться и другие современные методики. Также назначаются препараты для остановки кровотечения и гормональные средства. Так как зачастую патология сочетается с климактерическим синдромом, пациентке рекомендуют седативные и другие составы для нормализации функционирования центральной нервной системы.
Важно! Любые препараты назначаются исключительно врачом и принимаются только под его контролем. Во время лечения кровотечения у взрослых женщин и молодых девушек обязательными являются регулярные консультации с гинекологом. Только опытный специалист заранее определит:
- Общее состояние пациентки
- Наличие у нее сопутствующих заболеваний
- Индивидуальные особенности
Квалифицированный врач расскажет о возможных побочных эффектах и постарается подобрать препараты, которые создают минимальные риски возникновения таких эффектов.
Благодаря этому будут обеспечены:
- Нормализация цикла (если женщина находится в репродуктивном возрасте)
- Профилактика рецидивов
- Улучшение общего самочувствия пациентки
- Реализация нарушенной репродуктивной функции и восстановление фертильности при бесплодии (если это необходимо)
- Устранение рисков развития осложнений
Преимущества лечения в МЕДСИ
- Опытные гинекологи.
 Наши врачи обладают необходимыми навыками и знаниями для терапии пациенток вне зависимости от их возраста и иных индивидуальных особенностей. Гинекологи применяют как стандартные, так и современные методики лечения, что позволяет успешно комбинировать их для достижения выраженного эффекта в кратчайшие сроки
Наши врачи обладают необходимыми навыками и знаниями для терапии пациенток вне зависимости от их возраста и иных индивидуальных особенностей. Гинекологи применяют как стандартные, так и современные методики лечения, что позволяет успешно комбинировать их для достижения выраженного эффекта в кратчайшие сроки - Новейшие методы диагностики. Перед началом лечения маточных кровотечений проводится комплексное обследование пациентки, включающее лабораторные и инструментальные исследования
- Уникальные методы терапии. Даже в сложных случаях они позволяют избежать необходимости проведения оперативного вмешательства. При этом достигается выраженный оздоровительный эффект. При необходимости к лечению кровотечений подключаются не только гинекологи, но и другие узкие специалисты. Это позволяет добиться быстрого результата
- Комфортное обслуживание в клинике. Мы обеспечили отсутствие очередей и возможности для записи на прием в удобное время. Каждая консультация комфортна для пациентки и проводится с особым вниманием к ней врача
Если вы планируете пройти лечение кровотечений в МЕДСИ в Санкт-Петербурге, позвоните нам по номеру +7 (812) 336-33-33. Специалист ответит на возникшие вопросы и запишет на прием к гинекологу на удобное время.
причины, диагностика и лечение в Москве (Алтуфьево, Отрадное)
Задержкой месячных называют опоздание циклического кровотечения у женщин. Гинекологи сходятся во мнении, что запоздание месячных на срок до 3 дней является нормой. Идеальный менструальный цикл — 28 дней, но он редко встречается у женщин. Женская репродуктивная система — сложный механизм, поэтому небольшие задержки допустимы.
Задержка менструации более 3 дней может сообщать о нарушении цикла, заболевании женских половых органов либо беременности и требует диагностики. Врачи не советуют пытаться скорректировать цикл самостоятельно и вызвать менструальное кровотечение народными средствами.
Почему бывает задержка месячных
Небольшая задержка месячных может быть вызвана изменениями ритма жизни, питания, климата. Гинекологи выделяют следующие причины задержки, не связанные с заболеваниями женщин:
- недостаточное питание;
- недостаточный сон;
- тяжёлая физическая работа;
- стресс;
- резкое изменение веса;
- резкое изменение половой жизни;
- резкое изменение климата, например, при поездке в отдалённую страну;
- приём сильных медикаментов;
- приём гормонов;
- интоксикация от пищевого или химического отравления, курения или алкоголя.
Многие из этих моментов присутствуют в жизни современной женщины, поэтому небольшая задержка менструации не должна вызывать беспокойство. При этом возможными причинами задержки могут быть различные заболевания. Следует насторожиться, если задержка менструации сопровождается другими симптомами. Основными заболеваниями, вызывающими задержку месячных, являются:
- гормональные нарушения, чаще всего — нарушение функции щитовидной железы;
- эндометриоз;
- новообразования в матке и придатках;
- синдром поликистозных яичников;
- инфекционные заболевания мочеполовой системы;
- опухоль гипофиза;
- простудные заболевания.
В подростковом периоде идёт формирование организма, поэтому цикл с задержками менструации — нормальное явление. На формирование постоянного цикла может потребоваться 1-2 года.
Начало половой жизни может сдвинуть цикл на несколько дней, это происходит из-за стресса и гормональных причин. Однако если задержка длится больше, нужна консультация врача.
Во время кормления грудью после родов месячные могут отсутствовать длительное время, а потом приходить с задержкой. Цикл нормализуется после прекращения лактации.
В климактерический период задержка месячных может указывать на гормональные изменения в организме: происходит угасание репродуктивной функции. Это естественный процесс, если нет других симптомов заболеваний.
И, конечно, беременность — естественная причина задержки месячных. Менструация возвращается через несколько месяцев после родов.
Отсутствие менструации может также наблюдаться после аборта или других операций, также месячные могут отсутствовать после приёма гормональных контрацептивов.
Как выяснить причину задержки месячных
Найти причину задержки месячных поможет наблюдение за организмом женщины, лабораторные анализы и обследование.
При задержке до 3 дней не обязательно обращаться к врачу. Нужно вспомнить особенности своей жизни за прошедший месяц и подумать, что могло вызвать нарушение цикла. У женщин это часто связано с усиленным занятием спортом или диетами.
При задержке менструального кровотечения более 3-х дней следует обратиться к гинекологу. Он проведёт опрос, осмотр в гинекологическом кресле, назначит дополнительные диагностические процедуры и анализы для выявления заболеваний.
Диагностика при беременности
Первым делом врач подтверждает наличие или отсутствие беременности. Во время осмотра гинеколог оценивает состояние шейки матки, прощупывает нижнюю часть живота, где располагается матка. Далее проводится ультразвуковое исследование. Оно необходимо, так как может показать не только нормальную маточную, но и внематочную, а также регрессивную (замершую) беременность. Дополнительно назначается анализ на ХГЧ. Это специфический гормон, который может указать на наличие беременности с первых дней задержки и точно определить её срок. Определение уровня ХГЧ также помогает выявить регрессивную беременность — замирание развития плода.
Женщина может определить беременность на ранних сроках по следующим симптомам:
- тошнота и рвота, особенно утром;
- частое мочеиспускание;
- повышение чувствительности сосков, выделения из сосков;
- увеличение объёма груди;
- сонливость;
- быстрая утомляемость;
- эмоциональная нестабильность;
- более обильные влагалищные выделения;
- увеличение базальной температуры.

Домашний тест на беременность в ряде случаев даёт ложноотрицательный или ложноположительный результат, поэтому не стоит полагаться на экспресс тест. Лучше сделать анализ крови на ХГЧ в лаборатории, если месячные задерживаются.
Диагностика при нарушении функции щитовидной железы
При подозрении на эндокринные нарушения гинеколог направляет женщину к другому врачу — эндокринологу. Основанием для этого могут стать следующие симптомы:
- сильное изменение веса;
- эмоциональная нестабильность;
- учащённый пульс;
- повышенное потоотделение;
- утомляемость и сонливость;
- нарушение сна.
Эндокринолог назначает исследование крови на гормоны, УЗИ, анализ мочи.
Диагностика при половых инфекциях
Если гинеколог подозревает половые инфекции, он берёт на анализ кровь и влагалищные выделения. Дополнительно делается УЗИ малого таза — это помогает выявить воспаление, спайки, новообразования. Причиной могут стать различные микроорганизмы — бактерии, вирусы и грибки.
Симптомы половых инфекций:
При некоторых половых инфекциях следует обратиться к венерологу.
Диагностика при эндометриозе
При подозрении на эндометриоз врач может назначить анализ крови на уровень гормонов и онкомаркеры, УЗИ, кольпоскопию, гистероскопию, лапароскопию.
Симптомы эндометриоза:
- тяжесть внизу живота;
- обильные затяжные месячные в срок или после задержки;
- боли в пояснице, ногах, паху;
- снижение фертильности.
Диагностика при новообразованиях
Новообразования диагностируют и лечат гинекологи совместно с онкологами. Наиболее часто диагностируются кисты матки, кисты яичников, полипы шейки матки, опухоли яичников, опухоли матки. Особую угрозу представляют злокачественные опухоли.
Назначают УЗИ, лапароскопию, анализ крови на гормоны и онкомаркеры, пункцию, биопсию, кольпоскопию, гистероскопию.
Признаками новообразования являются:
- боли в животе, в нижней части;
- нарушение цикла;
- боль при половом контакте;
- наличие объемного образования или уплотнения при пальпации (в случае крупных опухолей).
Как лечат задержку месячных
Лечение при задержке месячных назначают в зависимости от её причины. При отсутствии заболевания назначают витаминизированное питание, отдых, натуральные успокоительные средства. При обнаружении заболевания лечат не задержку, а причину заболевания, и цикл нормализуется сам собой после излечения.
Внематочную или регрессивную беременность лечат удалением плода во время операции. Оставленная без лечения внематочная беременность — угроза для жизни женщины, маточная регрессивная беременность без удаления может вызвать сильную интоксикацию и воспаление матки.
Новообразования лечат в зависимости от их прогрессирования и локализации. Если они доброкачественные, не растут быстро и не мешают функционированию организма, их оставляют под наблюдением, дополнительно могут назначить гормоны. Быстрорастущие и злокачественные новообразования подлежат немедленному лечению, удалению.
Эндометриоз лечат гормональной терапией, при избыточном разрастании эндометрия его удаляют. У женщин после угасания репродуктивной функции, когда исчезают менструации, эндометриоз может самостоятельно излечиться. Это происходит обычно после 55 лет.
Половые инфекции, вызывающие нарушения цикла менструации, лечат антибиотиками, противовирусными или противогрибковыми препаратами. Дополнительно прописывают иммунотерапию и противовоспалительные физиопроцедуры. Обычно лечение идёт на дому, однако лечение осложнённых инфекций происходит в стационаре.
Эндокринные нарушения лечат гормонами, коррекцией питания, возможно удаление долей железы при её сильном увеличении. Гормональный фон постепенно восстанавливается естественным образом.
Если задержка менструации вызвана медикаментами, врач оценивает целесообразность их применения.
Болезненные менструации — причины, при каких заболеваниях возникают, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Болезненные менструации — причины появления, при каких заболеваниях возникают, диагностика и способы лечения.С болезненными менструациями (дисменореей) сталкивается почти половина девушек и женщин. У многих из них боль и состояние дискомфорта приводят к утрате трудоспособности в течение 1-3 дней. Такое состояние клиницисты не относят к самостоятельному заболеванию, но связывают его с нарушением менструального цикла, которое проявляется схваткообразными или тянущими болями внизу живота и в поясничной области в период менструального кровотечения. Боли могут усугубляться другими неприятными симптомами: головной болью, тошнотой, обмороками. Причина возникновения болей заключается в спастических маточных сокращениях, во время которых происходит отторжение эндометрия.
В основе дисменореи могут лежать нейрогенные, метаболические и психологические нарушения, что необходимо принимать во внимание при диагностике.
Разновидности
Дисменорея может быть первичной (не связанной с патологией органов малого таза) или вторичной (на фоне патологий органов малого таза, из-за урогенитальных заболеваний и воспалительных процессов). В зависимости от стадии заболевания различают компенсированную (интенсивность боли постоянна на протяжении долгого времени) и декомпенсированную (симптомы с каждым годом становятся все более выраженными) формы.
При каких заболеваниях возникает дисменорея
Для девушек-подростков характерна первичная дисменорея, причину которой идентифицировать трудно.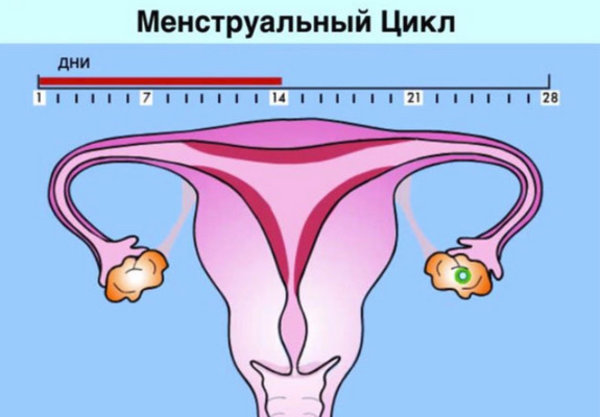 В основе первичной дисменореи лежит накопление простагландинов – физиологически активных вещества – в эндометрии матки, которые вызывают ее спастические сокращения.
В основе первичной дисменореи лежит накопление простагландинов – физиологически активных вещества – в эндометрии матки, которые вызывают ее спастические сокращения.
Избыточная продукция простагландинов является результатом изменения гормонального фона в период полового созревания.
Возникновение менструальных болей может провоцировать гормон вазопрессин. Повышение его уровня в крови приводит к застою крови в тканях малого таза.
Вторичная дисменорея вызывается различными гинекологическими и инфекционными заболеваниями.
Иногда к дисменорее приводят воспалительные процессы и спайки в органах малого таза.Диагностика и обследование
При диагностике дисменореи учитывают возраст женщины, сопутствующие или перенесенные заболевания, данные общего осмотра, ультразвукового исследования. Если возраст пациентки не превышает 25-30 лет и при обследовании не выявлено других заболеваний, диагноз первичной дисменореи наиболее вероятен. Для подтверждения диагноза врач назначает ряд анализов и проб. Необходима оценка гормонального фона, в первую очередь определение уровней эстрадиола
и прогестерона.
Если болезненные ощущения во время менструации появились у женщины 30 лет и старше, это может указывать на развитие эндометриоза или рост миоматозного узла.
Эндометриоз – это разрастание клеток эндометрия (внутреннего слоя полости матки) на ее поверхности и/или в тканях близлежащих органов.
Заболевание может возникнуть как у рожавших женщин, перенесших аборты или диагностические выскабливания, так и у нерожавших женщин, страдающих бесплодием.
Если причиной дисменореи служат воспалительные заболевания, то боли характеризуются иным временным появлением. Они усиливаются перед началом менструации, а после первого дня их интенсивность снижается. Кроме того, тянущие и ноющие боли возникают и в области малого таза. В этом случае исследование мазка и выявление возбудителя в отделяемом цервикального канала и влагалища подтверждает диагноз.
Для уточнения диагноза также назначают УЗИ органов малого таза,
гистероскопию.При диагностике причин дисменореи не следует исключать и такой патологический процесс, как генитальный туберкулез, распространенность которого в последние годы значительно выросла. Иногда первым признаком заболевания служит бесплодие. Сопутствующими симптомами могут быть отсутствие аппетита, беспричинное похудение, ночная потливость, постоянная температура тела в пределах 37,1-38,0° C.
Дисменорея может быть вызвана не только нарушением гормонального фона и заболеваниями органов малого таза. Внутриматочные спирали (ВМС)
иногда устанавливают без учета противопоказаний и проведения дополнительных обследований.
Если спираль подобрана неправильно, это может привести к нарушению менструального цикла и дисменорее.
К каким врачам следует обращаться
За исключением дисменореи, вызванной туберкулезом половых органов, лечением женщин с жалобами на болезненные менструации занимается гинеколог. При выявлении нейрогенного и психосоматического компонента дисменореи к лечению может подключаться психотерапевт.
Что следует делать
Многие женщины думают, что болезненные менструации являются нормой, и длительное время ограничиваются приемом болеутоляющих средств. Без установления правильного диагноза эти меры часто приводят к постепенному усилению болевого синдрома. Даже если с помощью противовоспалительных средств удается купировать боль, необходимо выяснить ее причину, что особенно важно при вторичной дисменорее.
Лечение
При первичной дисменорее лечение направлено на восстановление гормонального фона и купирование болевого синдрома.
Первая задача решается применением гормональных препаратов, выбор которых определяется степенью тяжести дисменореи.Врач может индивидуально подобрать комбинированные оральные контрацептивы (КОК). Результаты исследований показывают, что уже через год применения КОК менструальный цикл нормализуется, а эффект сохраняется даже после прекращения приема этих препаратов.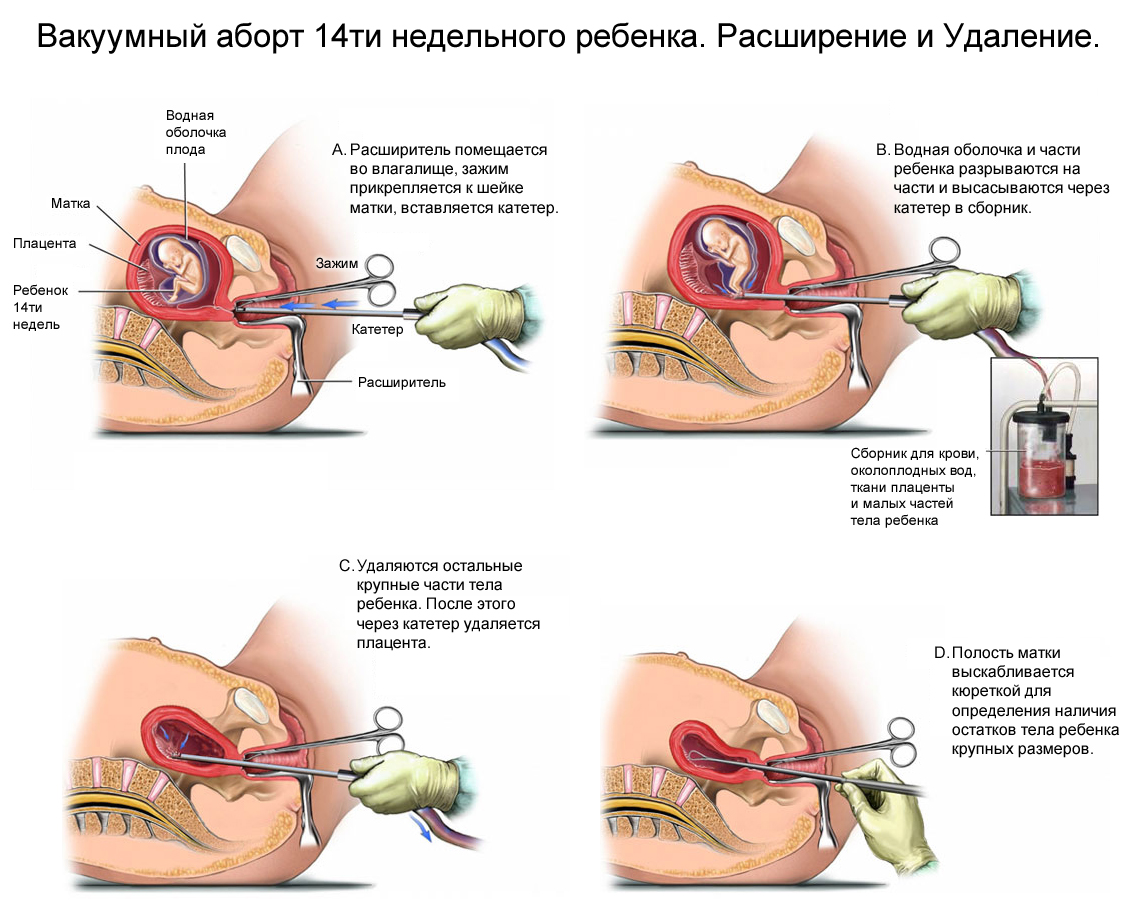
Дополнительным способом лечения служат физиотерапевтические процедуры: магнитотерапия, транскутанная электрическая нервная стимуляция, ультразвуковые волны, ультрафиолетовые лучи, лазерное излучение, иглорефлексотерапия, гинекологический массаж и т. д. Локальное импульсное воздействие на органы малого таза приводит к ускорению восстановительно-компенсаторных процессов в организме. Положительные результаты дают немедикаментозные способы лечения: лечебная физкультура (ЛФК), правильное питание с обязательным включением продуктов, содержащих витамины В1, В6 и Е.
В ряде исследований отмечается важность введения в терапевтический курс препаратов магния, поскольку он участвует в регуляции мышечных сокращений. Если в результате анализа выявляется недостаток магния в крови,
врач может порекомендовать для нормализации менструального цикла прием комбинированных препаратов магния и витамина B6.Беременность и роды в большинстве случаев приводят к ослаблению или исчезновению первичной дисменореи.
Лечение вторичной дисменореи зависит от причины болевого синдрома.Эндометриоз, как наиболее частая причина вторичной дисменореи, требует комплексного и долговременного лечения. Удаление эндометрия не избавляет от рецидива заболевания через несколько лет. Исходя из результатов клинических испытаний, врачи рекомендуют длительную медикаментозную терапию после хирургического вмешательства. Как правило, при легких формах эндометриоза назначают комбинированные оральные контрацептивы, прогестагенные препараты. Была доказана клиническая эффективность диеногеста при эндометриоидных поражениях. Данный препарат хорошо купирует боль, связанную с эндометриозом, и боль в области органов малого таза.
При цервикальном стенозе (сужении канала шейки матки) лечение заключается в расширении шейки матки. Устойчивый результат дают беременность и вагинальные роды.
Лечение при спаечном процессе, который может быть обусловлен такими заболеваниями, как цервицит (воспаление шейки матки) и воспалительные заболевания органов малого таза, включает комплекс мер от симптоматической терапии (нестероидные противовоспалительные средства) до хирургического иссечения спаек. В некоторых случаях эффективны антипростагландиновые препараты.
В некоторых случаях эффективны антипростагландиновые препараты.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Как заботиться об интимном здоровье? Гинеколог — о средствах контрацепции, прививках от вируса папилломы человека и менструальных чашах
Многопрофильный медицинский центр Euromed Clinic работает в Петербурге с 1999 года. В нем принимают специалисты более 20 направлений: от дерматологии и эндокринологии до травматологии и хирургии.
В Euromed можно пройти комплексное обследование, в клинике также работает дневной стационар. За каждым пациентом центра закрепляется персональный лечащий врач.
Кроме того, на базе Euromed в Петербурге созданы клиника женского здоровья In Vitro, сеть детских клиник и платная скорая помощь.
Как питание и физическая активность влияют на интимное здоровье женщины, что нужно знать о менструальных чашах и ежедневных прокладках, когда стоит делать прививку от вируса папилломы человека и какой интимной косметикой пользоваться не стоит?
«Бумага» поговорила с акушером-гинекологом Euromed Clinic Екатериной Багашул, которая рассказала, с какими заблуждениями пациенток сталкивается чаще всего и что нужно знать о современных средствах интимной гигиены и ежедневном уходе.
В интервью представлено мнение конкретного специалиста: следует проконсультироваться со своим лечащим врачом, прежде чем делать выводы о собственном состоянии.
Фото: Егор Цветков / «Бумага»— Как часто современной девушке нужно бывать у гинеколога?
— Если жалоб нет, достаточно посещать гинеколога раз в год для профилактики. В тех случаях, когда появляется боль, острая или постоянная, тянущая, необычные выделения, особенно коричневые сукровичные, неприятный запах, — это повод срочно обратиться к врачу.
Еще один повод пойти к гинекологу — обильные болезненные месячные. Большинство девушек считает, что это нормально, особенно если так было у мамы и бабушки.
Месячные считаются обильными, если прокладка полностью намокает за два часа: это повод обратиться к врачу. У меня есть пациентки, которые на время месячных теряют трудоспособность — отпрашиваются с работы из-за сильных болей. Другие стараются не отходить от туалета, чтобы вовремя сменить прокладку. Если менструация мешает нормальной жизни, не дает заниматься спортом, — стоит показаться специалисту.
— С какими жалобами сейчас чаще всего приходят к гинекологу?
— Чаще всего пациентки приходят с нарушенной флорой влагалища. К этому приводит неправильное питание, самостоятельное назначение антибиотиков или очаг хронической инфекции. Бывает, что мы лечим дисбактериоз влагалища, а спустя какое-то время пациентка приходит снова с теми же проблемами. Значит, нужно искать причину глубже, в другом.
Так, порой причина вагинального дисбактериоза кроется в кишечнике. Если мы обнаруживаем, что условно-патогенной флоры (вредной) больше, чем лактобактерий (нормальной флоры), причина может крыться в заболеваниях горла, носа или кишечника. Таких пациенток, хоть они и удивляются, я отправляю к гастроэнтерологу и к ЛОРу.
— А с какими заблуждениями о женском здоровье вы встречаетесь?
— Многие девушки любят использовать ежедневные прокладки, считают их привычным средством гигиены. Ссылаются на рекламу, которая рекомендует применять их постоянно. На самом деле ежедневные прокладки — одна из главных причин нарушения флоры и возникновения воспалительных заболеваний. Здоровой женщине прокладка не нужна. Ее придумали, чтобы защищать белье, а не здоровье женщины.
Ссылаются на рекламу, которая рекомендует применять их постоянно. На самом деле ежедневные прокладки — одна из главных причин нарушения флоры и возникновения воспалительных заболеваний. Здоровой женщине прокладка не нужна. Ее придумали, чтобы защищать белье, а не здоровье женщины.
Ежедневки незаменимы в последние дни менструации, когда не хочется класть большую прокладку, или в период лечения вагинальными свечами. Если же девушка привыкла к ним и без ежедневок чувствует себя неуверенно, рекомендую менять их хотя бы каждые два-три часа.
Не стоит забывать, что прокладки изготовлены на основе клеенки. Из-за этого создается парниковый эффект — отличное условие для размножения бактерий и грибковых заболеваний. А если девушка предпочитает узкое синтетическое белье, контакт с гениталиями получается слишком тесный. Начинают размножаться вредные микроорганизмы, которые влияют на слизистую вульвы. В результате мы получаем нарушенную флору и, например, как следствие, воспаление вульвы, влагалища и шейки матки.
Женщины постарше имеют обыкновение спринцеваться, особенно перед консультацией врача. На самом деле это вредно: вымывается собственная флора влагалища, на место которой может заселиться патогенная. Я спрашивала у пациенток, зачем они это делают. Оказалось, что в советское время гинекологи ругались на женщин с выделениями, требовали спринцеваться перед приемом. С тех пор и живет этот стереотип в их головах.
Еще одно большое заблуждение — думать, что комбинированные оральные контрацептивы помогают регулировать нарушение цикла и лечить акне. Когда-то давно КОК действительно назначали в качестве лекарства. Но сейчас врачи сходятся во мнении, что КОК не лечат, а лишь маскируют проблему на период приема таблеток. После отмены она вернется, и может стать даже хуже. Поэтому использовать их лучше [по назначению] — с целью контрацепции.
— Есть ли какие-то новшества в сфере контрацепции — в России и в мире?
— Препараты на российском рынке остаются прежними.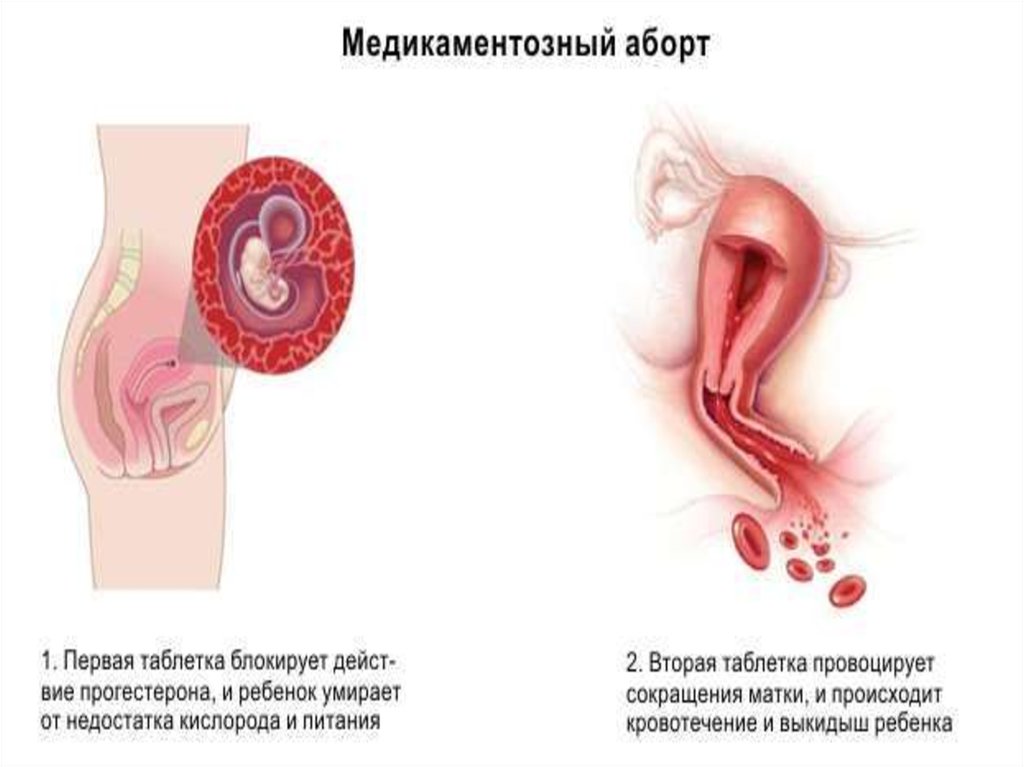 Меняются только названия, состав такой же. Я заметила тенденцию к пролонгированному приему КОК: девушки покупают упаковку сразу на несколько месяцев и принимают без перерыва на месячные. Пролонгированный прием КОК также может быть назначен врачом по индивидуальным показаниям — например, в случае анемии — или по желанию пациентки, в частности, чтобы отодвинуть менструацию.
Меняются только названия, состав такой же. Я заметила тенденцию к пролонгированному приему КОК: девушки покупают упаковку сразу на несколько месяцев и принимают без перерыва на месячные. Пролонгированный прием КОК также может быть назначен врачом по индивидуальным показаниям — например, в случае анемии — или по желанию пациентки, в частности, чтобы отодвинуть менструацию.
Интересно, что в России контрацепция отличается от западной. У меня были иностранные пациентки, которым сразу после начала половой жизни установили спираль. В России не принято что-либо вводить в полость матки без крайней нужды девушкам, которые не рожали. У нас считается, что спираль — далеко не идеальный вариант контрацепции, который подойдет абсолютно здоровым и рожавшим пациенткам.
Еще в Европе популярен контрацептивный препарат, который вводят в предплечье на время (этот препарат содержит гормон прогестоген и оказывает контрацептивный эффект в течение трех лет — прим. «Бумаги»). Это удобно и нет опасности, что девушка забудет выпить таблетку. У нас такой препарат тоже есть, но менее популярен среди молодежи, так как он инвазивный.
— А как сейчас обстоят дела с инфекциями, передающимися половым путем? Ваши пациентки регулярно сдают анализы?
— Молодежь в этом плане более продвинутая: они обследуются перед началом близких отношений с партнером. А вот женщины постарше стесняются попросить партнера сдать анализы, полагаются на его честность, не думая о последствиях. А зря, приятный внешний вид еще не признак отсутствия ИППП и даже ВИЧ.
В целом, по моим наблюдениям, всё больше пациенток внимательно относятся к своему образу жизни и уходу за собой. Они довольно самостоятельны. Бывает, что пациенты не получают необходимой помощи от врачей и начинают искать ответы на свои вопросы в интернете, пользуются чужим опытом — соседки или подружки.
— А вы не рекомендуете пациенткам «гуглить» информацию о симптомах и заболеваниях?
— Перед оперативным вмешательством я рекомендую пациенткам ничего не читать о процедуре, чтобы не накручивать себя. Не советую «гуглить» информацию о лекарстве, которое уже назначил доктор. Отзывы о препаратах в интернете тоже не слишком информативны, ведь у всех разные реакции. Кроме того, отзывы — что о лекарствах, что о врачах — пишут недовольные пациенты. Поэтому в них всегда будет много негатива.
— Сейчас девушки, придерживающиеся экологичного образа жизни, используют менструальные чаши и многоразовые прокладки. Как вы относитесь к таким средствам гигиены?
— Если женщина абсолютно здорова и у нее нет воспалительных заболеваний влагалища или шейки матки, менструальной чашей пользоваться можно. Но есть нюансы. Лучше всегда иметь с собой две простерилизованные чаши, чтобы менять их в течение дня. Просто промыть чашу проточной водой недостаточно! Ее обязательно нужно прокипятить. И лучше, чтобы чашу по размеру подобрал врач.
Я не рекомендовала бы использовать чаши тем, у кого есть хоть какие-то проблемы с интимным здоровьем. Большинству пациенток я запрещаю это гигиеническое средство. Кровь — идеальная среда для размножения бактерий. Ношение чаш может ухудшить состояние флоры, которая зачастую и так неустойчива, и вызвать воспаление в нижних отделах органов малого таза.
Во время обострения я рекомендую пациенткам отказаться и от чаш, и от тампонов, пользоваться только прокладками. Если хочется — многоразовыми тканевыми (такие прокладки делают из фланели, хлопка или льна, их можно стирать после использования и применять снова; срок годности — до 5 лет — прим. «Бумаги»): они безопаснее привычных клеенчатых и незаменимы для женщин с чувствительной кожей, склонной к раздражениям.
— Насколько влияет образ жизни женщины — питание, подвижность — на ее половое здоровье?
— Ко мне регулярно обращаются пациентки с нарушениями менструального цикла. Чаще всего у них есть избыточный вес и даже ожирение. Для лечения в этом случае я часто подключаю эндокринолога. Чтобы выздороветь, пациенткам придется изменить свой образ жизни, начать больше двигаться, перестать есть сладкое и избыточное количество углеводов. Я знаю про моду на бодипозитив, но с точки зрения врача ничего хорошего в лишнем весе нет.
Чаще всего у них есть избыточный вес и даже ожирение. Для лечения в этом случае я часто подключаю эндокринолога. Чтобы выздороветь, пациенткам придется изменить свой образ жизни, начать больше двигаться, перестать есть сладкое и избыточное количество углеводов. Я знаю про моду на бодипозитив, но с точки зрения врача ничего хорошего в лишнем весе нет.
Обязательно нужно корректировать питание. К примеру, хронический кандидоз (грибковое поражение слизистого эпителия — прим. «Бумаги») очень сложно вылечить, если пациентка продолжает есть много сладкого и мучного. Часто я прошу девушку вспомнить свой рацион за день, и мы вместе думаем, что в нем нужно исправить.
Планирующим беременность стоит потреблять как жиры, так и белки и углеводы в здоровых соотношениях. Кстати, в беременность тоже желательно вступать без лишнего веса.
— Сейчас очень много средств для ухода за половыми органами, есть косметика для интимных зон — крема, сыворотки, скрабы. Встречается даже декоративная косметика — например, хайлайтер. Чего достаточно для ухода за собой, а что — перебор?
— Начнем с простого — геля для интимной гигиены. У здоровой женщины без лишних выделений и запахов в нем нет необходимости. Достаточно подмываться обычной водой спереди назад без [геля] — и тем более без обычного геля для душа. И носить белье из натуральных материалов — хлопка, шелка. Кстати, мокрый купальник нужно сразу же снимать, он сам по себе может вызвать нарушения. На ночь также нужно избавляться от белья.
Я советую пользоваться интимным гелем на определенных этапах лечения или в период месячных. Если же есть неприятный запах, гель от него не избавит — нужно идти к врачу.
Скраб я рекомендую применять в качестве подготовки перед и после интимной эпиляции, если есть вросшие волосы. Различные хайлайтеры и другие косметические средства вряд ли навредят, если с ними не перебарщивать.
Вообще, уход за интимными зонами сегодня в тренде. Женщины стали активно применять омолаживающие процедуры, увеличивать объем половых губ, например. Есть услуга осветления интимных мест. Всё это вполне допустимо, если хочется таким образом порадовать себя и партнера.
Есть услуга осветления интимных мест. Всё это вполне допустимо, если хочется таким образом порадовать себя и партнера.
— А интимная депиляция может навредить?
— Сама по себе депиляция не вредит. Но вросшие волосы, которые часто образуются после шугаринга и воска, становятся причиной воспалений. Да и выглядят не эстетично.
Я бы рекомендовала девушкам, которые испытывают в этом потребность, всё же обратиться в клинику к профессионалам и сделать лазерную эпиляцию. Этот способ не такой болезненный и удаляет волосы навсегда.
— Сегодня активно развивается движение против любых прививок. При этом есть прививка от вируса папилломы человека — эффективна ли она и стоит ли ее делать?
— Прививка от ВПЧ действительно есть, и она работает. Но вакцина теряет свою эффективность, когда у женщины уже есть какое-то заболевание. Поэтому рекомендуется прививать девочек, которые еще не начали половую жизнь. Иначе смысла в этом нет.
Прививка эффективна в течение 10 лет. Как раз в тот период, когда девушка будет вести активную половую жизнь, возможно, менять партнеров. Есть мнение, что прививать нужно и тех женщин, которые уже прошли лечение от вируса папилломы человека.
Противопоказания для прививки стандартные — острые воспалительные заболевания, обострения хронических заболеваний. Для людей, склонных к аллергии или имеющих какие-то системные заболевания, рекомендована предварительная консультация аллерголога-иммунолога.
— Каков в Петербурге средний возраст, в котором женщины впервые рожают? Повышается ли он?
— По моим наблюдениям, в Петербурге средний возраст, в котором женщины планируют первого ребенка, варьируется от 27 до 35. Это логично: чем больше город, тем дальше девушки откладывают свои планы по рождению ребенка. На первом месте учеба и карьера, уже потом семья. У меня недавно была пациентка, которая планировала беременность в 49 лет. В основном женщин не останавливает возраст, если они встретили свою любовь и мечтают о детях.
В основном женщин не останавливает возраст, если они встретили свою любовь и мечтают о детях.
Лично мое мнение отличается от популярного в Петербурге. Я считаю, что рожать нужно вовремя — хотя бы до 35. С годами мы копим различные соматические заболевания, и чем старше женщина, тем тяжелее ей будет вынашивать. Но если ко мне придет пациентка старше 35, которая собирается забеременеть, я ни в коем случае не буду ее отговаривать. Просто объясню все возможные риски.
— Есть стереотип, что беременность необходима для женского здоровья. Насколько это соответствует действительности?
— Это стереотип из советских времен. Ни я, ни мои коллеги его не разделяем. Сама по себе беременность ничего не излечивает. Но врачи могут посоветовать забеременеть, если есть какая-то болезнь, которая будет прогрессировать с годами, и пациентке будет всё сложнее забеременеть и выносить.
Единственное что приходит на ум [из заболеваний, с которыми может помочь справиться беременность], — это хроническая тазовая боль при эндометриозе, например. В остальных случаях ни о каком лечебном эффекте говорить не приходится. Напротив, нужно понимать, что беременность отнимает здоровье.
При этом у женщин, которые никогда не беременели, выше риск онкологических заболеваний половых органов и молочных желез. Считается, что чем больше детей, тем надежнее мама защищена от рака. Я бы советовала таким женщинам регулярно наблюдаться у гинеколога и следить за своим здоровьем особенно тщательно.
Подписывайтесь на «Бумагу» там, где вам удобно:
Если вы нашли опечатку, пожалуйста, сообщите нам. Выделите текст с ошибкой и нажмите Ctrl + Enter.
Рак шейки матки — скрининг и профилактика
Рак шейки матки – злокачественная опухоль женских половых органов. Это одно из редких новообразований, которое можно предупредить. В большинстве случаев болезнь возникает на фоне длительно существующих предраковых процессов, которые достаточно легко выявить при скрининговых обследованиях населения. Врачи массово обследуют пациенток на наличие измененных клеток. Благодаря такому подходу в большинстве случаев удается распознать болезнь на ранних стадиях, когда ее можно полностью вылечить.
Это одно из редких новообразований, которое можно предупредить. В большинстве случаев болезнь возникает на фоне длительно существующих предраковых процессов, которые достаточно легко выявить при скрининговых обследованиях населения. Врачи массово обследуют пациенток на наличие измененных клеток. Благодаря такому подходу в большинстве случаев удается распознать болезнь на ранних стадиях, когда ее можно полностью вылечить.
В последнее время прослеживается рост заболеваемости раком шейки матки среди молодых женщин в возрасте до 40 лет.
Симптомы рака шейки матки
На начальных этапах болезнь никак себя не проявляет и женщина не ощущает ничего необычного. Но потом опухоль прорастает в более глубокие слои матки. Это вызывает появление таких симптомов:
1. Менструации становятся более длительные, обильные или болезненные
2. Появляются обильные межменструальные кровотечения или мажущиеся кровянистые выделения в середине цикла
3. Кровянистые выделения из влагалища после спринцевания, физических нагрузок и посещения гинеколога
4. Обильные слизистые выделения, иногда с примесью крови
5. Боль во время полового акта
6. Ноющая боль внизу живота
7. У женщин в период климакса могут начаться выделения крови из влагалища
Хотя эти симптомы могут появиться и при других гинекологических болезнях, они должны насторожить женщину. Это повод обратиться к врачу.
Повышают риск появления злокачественной опухоли: ранняя беременность, большое количество сексуальных партнеров, венерические заболевания, воспалительные процессы половых органов, курение и длительный прием гормональных контрацептивов.
Гинекологическое обследование
Рак шейки матки – одно из немногих онкологических заболеваний, которое можно предотвратить. Защититься поможет регулярное посещение гинеколога. Первым делом врач собирает анамнез. Это значит, что гинеколог расспрашивает о признаках болезни, которые беспокоят женщину. Узнает, были ли среди ее родственников случаи рака половых органов.
После этого врач проводит диагностические процедуры:
1. Влагалищное исследование с помощью гинекологических зеркал. При этом он оценивает состояние шейки матки, сводов и стенок влагалища. Примерно у 95% больных женщин можно обнаружить признаки рака при обычном осмотре.
2. Двуручное гинекологическое исследование. Одна рука врача прощупывает матку через влагалище, а другая через переднюю стенку живота. При раке матка увеличенная, болезненная и более плотная. Если возникли метастазы, то она плохо сдвигается в стороны.
3. Мазок на онкоцитологию (анализ Папаниколау, Пап-тест). Это мазок железистогэпителия (поверхностных клеток). Для этого из канала шейки матки берут мазок специальной щеточкой. Потом ею проводят по предметному стеклу и получают отпечаток. В лаборатории под микроскопом исследуют строение клеток. При обнаружении отклонения в строении их ядер или цитоплазмы возникает подозрение на то, что у женщины может появиться опухоль. Положительный результат теста не доказывает наличие рака, а служит поводом провести более тщательное обследование. Если выявлены атипичные клетки, то врач советует сделать анализ для выявления ДНК вируса папилломы человека.
4. Кольпоскопия проводится в том случае, если есть атипичные клетки или признаки папилломавируса человека. Колькоскоп позволяет сильно увеличивать изображение слизистой влагалища и шейки матки. Для того чтобы изменения стали более заметны, слизистую обрабатывают раствором уксусной кислоты и раствором Люголя. Во время осмотра врач может заметить даже самые незначительные изменения и малейшие опухоли. Насторожить могут язвы, участки, которые возвышаются над остальной слизистой, бородавки.
5. Биопсия – это взятие образца ткани для гистологического исследования.
6. Прощупывание лимфатических узлов. Врач проверяет на ощупь лимфоузлы, определяет их размер и плотность. Это делают для выявления метастазов.
7. Дополнительные исследования. Врач может назначить УЗИ органов малого таза, рентген, компьютерную и магнитно-резонансную томографию. Если опухоль подтверждена, то для уточнения ее размеров и поиска метастазов могут быть использованы такие методы, как цистоскопия, экскреторная урография, радиоизотопная ренография, ректороманоскопия.
Если опухоль подтверждена, то для уточнения ее размеров и поиска метастазов могут быть использованы такие методы, как цистоскопия, экскреторная урография, радиоизотопная ренография, ректороманоскопия.
Профилактика рака шейки матки
1. Лечение предраковых состояний. В первую очередь – это дисплазия шейки матки, а также эрозия, папилломы и бородавки на этом участке. Такие дефекты способны стать основой для опухоли, так как их клетки могут перерождаться в раковые.
2. Профилактика заражения вирусом папилломы человека и генитального герпеса. Эти инфекции передаются половым путем. Защитить от них помогают презервативы – эффективное средство и от других венерических болезней, которые повышают риск развития рака.
3. Отказ от беспорядочной половой жизни. Исследования показали, что если в жизни женщины было больше 10 половых партнеров, то риск заболеть раком шейки матки увеличивается в 3 раза.
5. Необходимо рассказывать девушкам о вреде раннего начала половой жизни и ранней первой беременности (до 16 лет). В этом возрасте слизистая оболочка половых органов еще не до конца сформировалась, а ее клетки активно растут и делятся. Если их травмировать, то есть высокая вероятность того, что они начнут мутировать.
6. Если возникла необходимость в гинекологических манипуляциях: аборт, выскабливание, постановка спирали, то обращайтесь к квалифицированному гинекологу. Некачественное выполнение этих процедур приводит к появлению рубцов. А они могут послужить основой для опухоли.
7. При выборе гормональных противозачаточных таблеток нужно обратиться к гинекологу. Самостоятельный прием этих средств может вызвать гормональные нарушения, которые приводят к появлению гормонозависимых опухолей. Сбой выработки гормонов может произойти и по другой причине. Поэтому если вы заметили, что менструации стали нерегулярными, то сообщите об этом своему врачу. Он назначит необходимые анализы, и потом выпишет лечение.
8. Отказ от курения помогает уменьшить количество канцерогенов, которые влияют на женский организм. Эти соединения вызывают мутацию клеток и появление опухолей.
Эти соединения вызывают мутацию клеток и появление опухолей.
9. Регулярное посещение гинеколога помогает не допустить развития рака или выявить его на ранних стадиях. Поэтому не реже, чем раз в год, приходите на профилактический осмотр к врачу, даже если вас ничто не беспокоит.
Безопасно ли останавливать месячные: отвечают гинекологи
Все чаще девушки из-за сильных болей и дискомфорта в критические дни пьют гормональные препараты, которые на время останавливают менструацию. В США такой тренд окрестили menstrual suppression, что в переводе означает «подавление менструации». Мы узнали у врачей-гинекологов, насколько безопасен для организма этот метод и влияет ли такой радикальный подход на репродуктивную функцию.
По данным Ассоциации специалистов по репродуктивному здоровью, у большинства женщин за всю жизнь бывает в среднем 450 менструальных периодов. При этом, по статистике ВОЗ, более чем 75 процентов женщин испытывают симптомы ПМС (наблюдаются резкая смена настроения, боли в животе и суставах, нарушение сна, головные боли). А целых 40 процентов предпочли бы никогда в жизни не иметь менструации при условии, что это безвредно для организма.
Все больше девушек следуют медицинскому подходу — menstrual suppression, что в переводе означает «подавление менструации». Суть заключается в снижении количества менструаций под контролем врача с двенадцати до трех-четырех раз в год.
Так, препарат Seasonale стали применять в США с 2003 года (он сокращает менструацию до четырех раз в год), Lybrel был введен в 2006 году (на срок до года), а Implanon одобрили в 2007-м (на срок до трех лет).
Нет никаких медицинских причин, по которым нам каждый месяц нужна менструация. Вы можете легко избавиться от нее на длительное время, — заявляет доктор медицинских наук Лорен Стрейхер.
А вот доктор Джерилин Прайор из Центра исследований овуляции и менструального цикла и автор книги «Больше никакой менструации?» и доктор Сьюзан Рако не согласны с этим утверждением.
Ежемесячный цикл овуляции и менструации улучшает здоровье костей, предотвращает некоторые из наиболее распространенных причин преждевременной смерти — сердечно-сосудистые заболевания, рак молочной железы, рак шейки матки, сердечные приступы, а также остеопороз и инсульт, — говорят они.
Зачем «выключать» менструацию?
Для начала давайте определим, в каких случаях может потребоваться «выключить» менструацию в лечебных целях.
Когда женщина обращается к врачу с жалобами на обильные и (или) болезненные менструации, на первом этапе проводится обследование пациентки. В него входят консультация и осмотр гинеколога, УЗИ органов малого таза, мазок на онкоцитологию с шейки матки, определение уровня некоторых гормонов (по показаниям), анализы крови для выявления дефицита железа/анемии, — объясняет врач акушер-гинеколог Института репродуктивной медицины Remedi Нина Антипова.
Причиной обильных или болезненных менструаций чаще всего оказываются ретрофлексия матки («загиб» матки), миома матки (доброкачественная опухоль, возникающая в мышечном слое матки), эндометриоз (доброкачественное образование, возникающее в результате разрастания ткан), гиперпластические процессы эндометрия (внутренняя слизистая оболочка матки), спаечный процесс в малом тазу после перенесенных операций.
Особняком стоит диагноз «альгодисменорея» — состояние, при котором женщина страдает от болей во время месячных, но рутинное гинекологическое обследование не находит явных отклонений (например, миома матки небольших размеров, малые формы эндометриоза), — говорит эксперт.
В зависимости от диагноза выбирается способ лечения проблемы. Начинают с так называемых «консервативных», или «терапевтических» методов лечения, то есть не хирургических, не радикальных.
В лечении часто используют различные гормональные препараты. Выбор препарата для лечения будет зависеть от целого ряда факторов:
• возраста женщины;
• причины (диагноза), по которым надо «выключить» менструацию;
• плана женщины на рождение детей;
• сопутствующих заболеваний. Например, ожирение, артериальная гипертензия, заболевания печени, курение могут сильно повлиять на выбор тактики лечения.
Например, ожирение, артериальная гипертензия, заболевания печени, курение могут сильно повлиять на выбор тактики лечения.
Подавление менструации (гормональные и хирургические методы)
Суть заключается в снижении количества менструаций под контролем врача с двенадцати до трех-четырех раз в год. Гормонами можно подавлять наступление менструации или переносить ее на другие дни (менструальная супрессия).
С другой стороны, можно подавлять овуляцию и манипулировать всем циклом. Фактически гормональные контрацептивы создают искусственный цикл, который может длиться столько дней, сколько принимаются гормоны. Как только вы перестанете пить гормоны, кровотечение появится — «кровотечение отмены» (искусственной менструации).
Гормональные препараты, которые используют для «выключения» менструации.
• Комбинированные гормональные контрацептивы (в форме таблеток, пластыря или влагалищного кольца)
Этот метод работает, когда гормоны поступают в организм женщины ежедневно в течение трех-четырех месяцев, а перерыв «на месячные» женщина делает не каждый месяц, а раз в три-четыре месяца. Комбинированные гормональные противозачаточные таблетки используют эстроген и прогестерон для предотвращения беременности. Эстроген подавляет овуляцию, а прогестерон сгущает шеечную слизь (сперма уже не может через нее пробраться) и разжижает слизистую оболочку матки.
• Внутриматочная система (спираль), содержащая гормон левоноргестрел
Спираль представляет собой небольшое Т-образное устройство, которое вводится в матку. Внутриматочная система также может содержать прогестерон, который сгущает цервикальную слизь и уменьшает слизистую оболочку матки. У некоторых людей слизистая оболочка матки становится такой тонкой, что месячные исчезают. Поскольку гормональные спирали ставятся от трех до пяти лет (это зависит от ее типа), это означает, что менструация может пропасть на несколько лет.
• Подкожный имплант с левоноргестрелом
Этот метод контрацепции очень похож на предыдущий. Он тоже работает за счет прогестерона. Однако есть несколько важных отличий. Имплант представляет собой стержень размером со спичку, который имплантируется в плечо. Как и в случае с гормональными спиралями, прогестерон способствует утолщению цервикальной слизи и уменьшению слизистой оболочки матки. Бонус — менструация может стать короче или вовсе пропасть.
Он тоже работает за счет прогестерона. Однако есть несколько важных отличий. Имплант представляет собой стержень размером со спичку, который имплантируется в плечо. Как и в случае с гормональными спиралями, прогестерон способствует утолщению цервикальной слизи и уменьшению слизистой оболочки матки. Бонус — менструация может стать короче или вовсе пропасть.
• Инъекционная пролонгированная форма синтетического аналога прогестерона (медроксипрогестерона ацетат)
Активное вещество поступает путем инъекций (обычно в руку или ягодицы), их делают каждые три месяца.
• Антигонадотропные препараты (диферелин, бусерелин, даназол). Лечение этими препаратами проводится, как правило, курсами по несколько месяцев в сочетании с хирургическим лечением миомы матки и эндометриоза. Недостаток — имеют более выраженные побочные реакции.
С помощью гормональных препаратов можно «выключить» менструацию временно, то есть после прекращения приема того или иного гормонального препарата менструальная функция будет восстановлена полностью (за исключением отдельных клинических ситуаций).
А вот хирургическое «выключение» менструаций необратимо. По сути, есть два хирургических способа:
• удаление матки;
• абляция («выжигание») эндометрия — альтернатива удалению матки.
Можно ли «выключить» менструацию только для удобства?
Это можно сделать с помощью комбинированных гормональных контрацептивов (таблетки, пластырь, влагалищное кольцо) и внутриматочной спирали с левоноргестрелом. Как вариант, могут быть рассмотрены подкожный имплантат с левоноргестерелом или инъекционная форма синтетического аналога прогестерона.
Сейчас такой режим приема комбинированных гормональных контрацептивов, когда женщина делает «перерыв на месячные» раз в 3—4 месяца, называют пролонгированным. У этого метода есть ряд преимуществ: более быстрое привыкание к гормональному препарату, менее выраженные побочные реакции, лечебный эффект (меньше кровопотеря, меньше риски развития анемии и дефицита железа).
Как это сказывается на здоровье? Кому этот способ точно не подходит?
Тут мнения разделились. Они считают, что подавление менструации снижает риск развития рака груди и яичников, другие утверждают, что препараты повышают риск развития рака шейки матки, груди и печени.
По данным ученых, нет никаких доказательств того, что остановка менструации при помощи гормональных контрацептивов вредна для здоровья.
Тем не менее есть некоторые возможные побочные эффекты от приема определенных видов гормональных препаратов в течение многих лет.
Пролонгированный режим приема гормональных контрацептивов подходит всем женщинам, у которых в целом нет противопоказаний к этому виду контрацепции. Тем не менее прежде чем вносить какие-либо изменения в менструальный цикл, нужно обязательно проконсультироваться со своим врачом, чтобы избежать осложнений или незапланированной беременности, — говорят эксперты.
Можно ли оставить месячные, если они уже начались?
Способа остановить месячные, которые уже начались, еще не изобрели. Но если сразу после начала кровотечения начать принимать комбинированный оральный контрацептив, менструация будет короче и легче.
Прием безрецептурных анальгетиков в дозах, указанных в инструкции по применению, уменьшит отек стенок матки, что в свою очередь уменьшит кровотечение и сопутствующую боль.
Есть и несколько естественных способов. Это регулярные упражнения, которые помогают расслабить мышцы матки и уменьшить менструальное кровотечение. Многие женщины утверждают, что замедлить менструальное кровотечение помогают травяные чаи с корнем валерианы и ромашкой, а также с малиной и листьями крапивы. Но перед тем как попробовать фитотерапию, опять-таки стоит проконсультироваться с врачом.
Влияет ли остановка месячных на репродуктивную функцию?
Отрицательно нет. Положительно да. Женщины, использующие гормональные препараты, в целом более внимательно следят за своим здоровьем, чаще посещают гинеколога и, как правило, планируют рождение детей с учетом рекомендаций специалиста, — говорит Нина Антипова.
Недавнее исследование показало, что 20 процентов женщин предпочитают «откладывать» свои месячные путем приема противозачаточных таблеток без перерыва. Несмотря на то что в большинстве статей на эту тему отмечается, что способ безопасный, врачи советуют дважды подумать, прежде чем стать последовательницей этого тренда.
Когда звонить гинекологу — Центр женского здоровья
С появлением новостей о том, что страховые компании теперь будут обязаны покрывать профилактические медицинские услуги для женщин, включая контроль рождаемости, скрининг на ВПЧ и консультирование по поводу ВИЧ, стало проще, чем когда-либо, запланировать регулярное лечение. осмотр у гинеколога.
Профилактика — ваша лучшая защита от будущих проблем со здоровьем, но вы не всегда можете предсказать, когда и какие проблемы могут возникнуть. Так как же узнать, оправдывают ли ваши симптомы визит к врачу? Эти потенциально серьезные признаки являются одними из тех, которые требуют посещения, согласно U.S. Департамент здравоохранения и социальных служб (HHS).
- Боль в тазу и дискомфорт в животе. Важно сообщить гинекологу, какой у вас болевой синдром. Возникает внезапно или постоянно? Это поможет врачу поставить правильный диагноз. По данным Американского колледжа акушеров и гинекологов (ACOG), резкая тазовая боль может быть предупреждающим признаком того, что у вас есть инфекция, разрыв кисты яичника или опасная внематочная беременность (беременность, растущая вне матки).Более постоянная боль или ощущение распирания в животе указывают на миому матки, которые не являются злокачественными опухолями.
Другой потенциальный источник регулярной боли в области таза — эндометриоз, распространенное состояние, при котором слизистая оболочка матки вырастает за пределы органа. «Эндометриоз начинается с боли во время менструального цикла и может прогрессировать, превращаясь в постоянную боль по мере роста клеток эндометрия за пределами матки», — говорит Стивен Вайс, доктор медицины, магистр здравоохранения, доцент кафедры гинекологии и акушерства в больнице Университета Эмори в Атланте.
 .Ткань эндометрия кровоточит во время менструации и может вызвать ужасную боль в области таза. «Лекарства от эндометриоза нет, но все, что делает менструальный цикл короче, легче или вовсе отсутствует, может облегчить симптомы», — говорит Вайс. Один из вариантов — противозачаточные таблетки, особенно марки Seasonale, которые ограничивают менструальный цикл до четырех раз в год. Другой выбор — препарат Лупрон (лейпролид), который снижает уровень эстрогена и может замедлить рост эндометриоза. Ваше лечение будет зависеть от того, насколько сильна боль и планируете ли вы забеременеть.Это заболевание не только вызывает боль в области таза, но и может стать причиной проблем с рождением ребенка. «Нет никаких доказательств того, что ранний эндометриоз является причиной бесплодия, но эндометриоз на высокой стадии может привести к проблемам с фертильностью», — говорит Вайс.
.Ткань эндометрия кровоточит во время менструации и может вызвать ужасную боль в области таза. «Лекарства от эндометриоза нет, но все, что делает менструальный цикл короче, легче или вовсе отсутствует, может облегчить симптомы», — говорит Вайс. Один из вариантов — противозачаточные таблетки, особенно марки Seasonale, которые ограничивают менструальный цикл до четырех раз в год. Другой выбор — препарат Лупрон (лейпролид), который снижает уровень эстрогена и может замедлить рост эндометриоза. Ваше лечение будет зависеть от того, насколько сильна боль и планируете ли вы забеременеть.Это заболевание не только вызывает боль в области таза, но и может стать причиной проблем с рождением ребенка. «Нет никаких доказательств того, что ранний эндометриоз является причиной бесплодия, но эндометриоз на высокой стадии может привести к проблемам с фертильностью», — говорит Вайс. - Кровотечение между менструациями / кровотечение в постменопаузе. Периодические кровянистые выделения между периодами не должны вызывать тревогу. Но если кровотечение длится несколько дней или является сильным и болезненным, пора обратиться к гинекологу. По данным Национального института здоровья (NIH), это может быть признаком травмы влагалища, выкидыша или даже рака шейки матки или матки.«Если у вас месяц за месяцем наблюдается кровотечение в середине цикла, непременно обратитесь к врачу», — говорит Вайс. Также важно проконсультироваться с врачом, если у вас прекратились месячные из-за менопаузы, но кровотечение снова началось. Это может быть признаком рака матки.
- Проблемные периоды / пропущенные периоды. Важно знать, что для вас нормально. «Если у вас были обильные месячные в течение 15 лет, вам не нужно сейчас сообщать об этом врачу», — говорит Вайс. Но если вы замачиваете через гигиеническую прокладку или тампон каждый час в течение двух-трех часов или кровотечение длилось дольше недели, об этом должен знать ваш гинеколог.Виноваты миома матки, инфекция или проблемы с щитовидной железой.
 «Если вы чувствуете слабость или головокружение во время менструации, вам следует позвонить своему врачу, без вопросов», — говорит Вайс. Согласно NIH, нерегулярные или нечастые периоды могут быть симптомом основного состояния, такого как синдром поликистозных яичников, проблема гормонального дисбаланса. Пропущенная менструация может быть признаком того, что вы беременны или есть другое заболевание, требующее внимания.
«Если вы чувствуете слабость или головокружение во время менструации, вам следует позвонить своему врачу, без вопросов», — говорит Вайс. Согласно NIH, нерегулярные или нечастые периоды могут быть симптомом основного состояния, такого как синдром поликистозных яичников, проблема гормонального дисбаланса. Пропущенная менструация может быть признаком того, что вы беременны или есть другое заболевание, требующее внимания. - Необычные выделения или болезненность в области гениталий. Выделения из влагалища — это способ организма поддерживать чистоту и здоровье влагалища. Толщина выделений меняется в разное время месяца, в зависимости от того, где вы находитесь в менструальном цикле. Но если вы заметили желтые, зеленые или серые выделения с неприятным запахом, пора обратиться к гинекологу, согласно ACOG. Изменения в выделениях, а также зуд и жжение вокруг влагалища могут указывать на какой-то тип вагинита. Двумя основными виновниками являются дрожжевые и бактериальные инфекции, которые можно лечить с помощью лекарств.По словам Вайса, очень болезненные язвы на гениталиях могут быть признаком герпеса.
- Болезненный секс. Одно из величайших удовольствий жизни не должно быть болезненным. Боль во время секса может ощущаться как глубокая тазовая боль или болезненность в области гениталий. По данным NIH, частыми причинами являются сухость влагалища, инфекции или миома матки. Ваш гинеколог, скорее всего, проведет осмотр органов малого таза и тесты, чтобы выяснить, в чем проблема.
- Проблемы с мочеиспусканием или дефекацией. Недержание мочи или затрудненное опорожнение кишечника могут быть симптомами проблем с тазовым дном.Это когда ткани, поддерживающие органы малого таза, повреждаются или ослабевают, часто в результате родов. Если мышцы слабы, ваш гинеколог может посоветовать специальные упражнения для таза, называемые упражнениями Кегеля, для укрепления этой области. Но если есть слеза, ваш гинеколог порекомендует другие варианты лечения.

Когда обращаться к гинекологу: ресурсы
Эксперты говорят, что сексуально активным женщинам и / или женщинам старше 21 года (в зависимости от того, что наступит раньше) следует ежегодно посещать своего гинеколога для плановых осмотров и обследований.Чем раньше будет обнаружена проблема, тем быстрее ее можно будет вылечить.
Всегда обращайте внимание на то, что вам говорит ваше тело. Если у вас есть какие-либо из этих предупреждающих признаков, ваш гинеколог может оценить проблему и назначить лечение, которое поможет вам как можно скорее вернуться к лучшему самочувствию.
48 часов в жизни дежурного гинеколога
Выходные по вызову: 48 часов в любой момент быть «включенным», нервничать, истощаться. В эти выходные в больнице собрался полный зал пациентов, а точнее, список пациентов на трех страницах.Когда я переходил от пациента к пациенту, от комнаты к комнате, каждая рассказывала свою уникальную историю, наполненную инь и янь жизни. Я также понимаю, что это может быть уязвимое время для них, время, когда они чувствуют себя ослабленными и уставшими от своих медицинских проблем или просто усталости от родов, что сказывается на них физически и эмоционально. Чтобы помочь навести порядок в беспорядке с множеством пациентов, находящихся передо мной в больнице, я мысленно объединяю их в группы. Это позволяет мне организовать мою голову для того, что может понадобиться каждому пациенту, и подготовить мое сердце к их сердцу.
Больничных обходов
В послеродовом отделении я вижу новых мам, измученных мам, растрепанных мам, мам, счастливых быть вдали от других детей, чтобы мирно сосредоточиться на своем новом, мам с неконтролируемым высоким кровяным давлением. И я вижу самую больную маму в отделении интенсивной терапии из-за расслоения коронарной артерии, которая восстанавливается после кесарева сечения, когда она родила ребенка на месяц раньше, чем это было связано со спасением ее собственной жизни. Тири, желая увидеть своего ребенка, который был в детской, желая выйти из отделения интенсивной терапии и освободиться от мониторов и линий, выходящих из ее шеи и рук.Ей повезло, что она жива — вероятно, она не осознает, насколько близка к смерти.
Тири, желая увидеть своего ребенка, который был в детской, желая выйти из отделения интенсивной терапии и освободиться от мониторов и линий, выходящих из ее шеи и рук.Ей повезло, что она жива — вероятно, она не осознает, насколько близка к смерти.
В отделении GYN находятся два пациента. Обоим накануне сделали роботизированную гистерэктомию. Старший вскакивает с кровати, готовый отправиться домой. Другая, младшая, с четырьмя детьми дома, плачет, потому что не подозревала, что ей будет больно. После заверений, что я не отправлю ее домой, я корректирую ее обезболивающие. На следующий день она совершенно новый человек.
Наконец, я перехожу в дородовое отделение с беременными из группы высокого риска.Мамы, у которых риск беременности настолько велик, что им требуется пристальное наблюдение в больнице. Один, у которого кровеносные сосуды от плаценты беспорядочно обвивают шейку матки, а не остаются с плацентой — если кровеносные сосуды кровоточат, ребенок может умереть. Другой — с плацентой над шейкой матки, а не у стенки матки — если у этой мамы начнется кровотечение, и мама, и ребенок могут умереть. Две другие мамы с высоким кровяным давлением и диабетом, которые достаточно серьезны, чтобы быть госпитализированными и, возможно, рано родить, если симптомы ухудшатся.И, наконец, мой 22-недельный ребенок с расширенной шейкой матки и ребенком, который не может пережить роды так рано. Она находится на постельном режиме с серкляжем, швом на шейке матки, чтобы попытаться предотвратить раннее раскрытие и, надеюсь, продлить беременность еще на три месяца, чтобы она могла вернуться домой с живым ребенком. Она потеряла своего предыдущего ребенка на 19 неделе по той же причине.
Воскресенье, ночь. Сейчас час ночи, у меня пищалка. Какие осложнения меня ждут от мам из группы повышенного риска?
К сожалению, это 22-недельная мама, у нее нет воды, и у нее судороги.Она тоже потеряет этого ребенка, как и ее последнюю беременность. Я приезжаю этой холодной ночью, чтобы снять шов на ее шейке матки. Теперь, когда у нее отошла вода, держать ее в ней небезопасно. Там ее муж. Он хочет, чтобы для этого ребенка было сделано все. «Может быть, есть шанс, что этот ребенок выживет». Приходится ему объяснять, что шансов нет, и неонатолог на роды не приедет. После того, как серкляж будет удален, мы просто ждем. Пациентка испытывает дискомфорт из-за спазмов, и мы даем ей внутривенную помпу с обезболивающим — она нажимает кнопку, чтобы получить обезболивающие, когда они ей нужны.Прошло четыре часа, и теперь она полностью раскрыта. Она не хочет толкаться, единственное, что она толкает, — это болевой насос. Она не хочет признавать, что собирается родить; она хочет не обращать внимания. Я выхожу из комнаты на 15 минут, и муж выходит, чтобы сказать нам, что ребенок рождается. Ребенок рождается в своем мешочке, что предположительно является благоприятным типом родов. У него медленное сердцебиение. Относим малыша в грелку, рвем воду, зажимаем и перерезаем шнур, укутываем в одеяло.Папа хочет его обнять; мама даже смотреть не хочет. В тепле отцовских рук младенец умирает.
Теперь, когда у нее отошла вода, держать ее в ней небезопасно. Там ее муж. Он хочет, чтобы для этого ребенка было сделано все. «Может быть, есть шанс, что этот ребенок выживет». Приходится ему объяснять, что шансов нет, и неонатолог на роды не приедет. После того, как серкляж будет удален, мы просто ждем. Пациентка испытывает дискомфорт из-за спазмов, и мы даем ей внутривенную помпу с обезболивающим — она нажимает кнопку, чтобы получить обезболивающие, когда они ей нужны.Прошло четыре часа, и теперь она полностью раскрыта. Она не хочет толкаться, единственное, что она толкает, — это болевой насос. Она не хочет признавать, что собирается родить; она хочет не обращать внимания. Я выхожу из комнаты на 15 минут, и муж выходит, чтобы сказать нам, что ребенок рождается. Ребенок рождается в своем мешочке, что предположительно является благоприятным типом родов. У него медленное сердцебиение. Относим малыша в грелку, рвем воду, зажимаем и перерезаем шнур, укутываем в одеяло.Папа хочет его обнять; мама даже смотреть не хочет. В тепле отцовских рук младенец умирает.
Сейчас 7 часов утра понедельника, моя смена закончилась, мне нужно идти в офис.
Офис
Еще одна группа пациентов, еще одна группа уникальных историй. Беременные женщины с опасениями по поводу кровотечений и спазмов в выходные работали, регулярные ежегодные осмотры, опухоль в груди, слезящиеся пациентки из-за недавней смерти ее мужа, молодой студент колледжа с инфекцией.А потом телефонные звонки, обзор лабораторной работы. Последняя диаграмма, биопсия груди, выявляющая рак. Я просто не могу позвонить — я так истощена, так устала, я знаю, что если я позвоню ей, меня не будет рядом с ней, как я бы хотел. Звонок будет ждать до завтра, и я отложил график.
Дом
В доме тихо; никого еще нет дома. Я выключаю телефон и, свернувшись калачиком, ложусь спать. Я просыпаюсь через полтора часа от звука моей дочери, входящей в дом.Я смотрю в свой телефон и вижу пропущенный звонок от врача моего отца . .. у отца случился инсульт. В моем тумане после звонка я не знаю, как с этим справиться. Моя дочь обнаруживает, что я смотрю на телефон.
.. у отца случился инсульт. В моем тумане после звонка я не знаю, как с этим справиться. Моя дочь обнаруживает, что я смотрю на телефон.
Интенсивность нахождения на связи, присутствие стольких людей и стольких ситуаций, когда каждый пытается найти свой путь посреди жизненных проблем, иногда желает, как в случае с новорожденным, иногда не так, как в случае потери ребенка или осложненная беременность. Для меня, помимо очевидных физических проблем быть доступным днем и ночью, есть проблема управлять своими эмоциями.Мне нужно найти баланс между поиском сострадания, но избеганием ощущения себя поглощенным бездной безнадежности или отчаяния, когда я становлюсь свидетелем жизненных трагедий.
Еще более сложной задачей может стать возвращение к личной жизни, когда мой звонок закончится, и найти место для своей семьи, а также для себя. Мне нужно уделять время как физическому, так и психологическому отдыху, чтобы участвовать и получать удовольствие от жизни; Иногда это непростая задача для матери, жены и дочери. Но перезарядка имеет решающее значение, чтобы очистить мою голову, открыть свое сердце, чтобы я снова мог полностью присутствовать, когда начнется мой следующий звонок.
Андреа Айзенберг, акушер-гинеколог, ведет блог на сайте Secret Life of an OB / GYN.
Изображение предоставлено: Shutterstock.com
Чего ожидать от гинекологического осмотра
Посещения гинеколога — важная часть медицинского обслуживания для всех женщин. В MetroHealth наши высококвалифицированные гинекологи и практикующие медсестры привержены обеспечению жизненно важной помощи, независимо от того, где находится женщина, от профилактической помощи до планирования семьи.
Мы видим женщин раннего подросткового возраста, пожилых женщин и всех, кто находится между ними. Наша заботливая команда проводит осмотр здоровых женщин, мазок Папаниколау и контроль рождаемости. Мы тестируемся на ЗППП и ВИЧ. Мы лечим нарушения менструального цикла, а также предлагаем общую медицинскую помощь, просвещение по вопросам питания и лечение заболеваний.
Наша заботливая команда проводит осмотр здоровых женщин, мазок Папаниколау и контроль рождаемости. Мы тестируемся на ЗППП и ВИЧ. Мы лечим нарушения менструального цикла, а также предлагаем общую медицинскую помощь, просвещение по вопросам питания и лечение заболеваний.
Позвоните по телефону 216-778-4444, чтобы записаться на прием к гинекологу MetroHealth.
Держим вас здоровым год за годом
Осмотр здоровой женщины, который иногда называют ежегодным, разработан, чтобы помочь вашему врачу сосредоточиться на профилактике и выявлении распространенных гинекологических заболеваний.
Например, медицинский осмотр дает врачу возможность помочь вам предотвратить рак шейки матки. Ваш врач может провести мазок Папаниколау, при котором образцы ткани собираются и отправляются в лабораторию. В лаборатории эти образцы исследуются на предмет раковых изменений.
Это важный тест, но ваш обычный экзамен включает в себя нечто большее, чем мазок Папаниколау. Ваш гинеколог также может обсудить с вами другие вопросы, например:
- Питание
- Упражнение
- Контроль веса
- Рак груди
- Психическое здоровье
- Безопасный секс
- Срок и подготовка к беременности
- Прививки
Важно, чтобы вы чувствовали себя комфортно, делясь информацией со своим врачом, чтобы он или она могли предоставить вам наилучшее возможное лечение.В MetroHealth наши врачи находят время, чтобы их выслушать. Вы можете свободно делиться и задавать вопросы о чем угодно. Мы здесь для вас.
С юных лет
По мнению Американского колледжа акушеров и гинекологов, большинству девочек следует начинать проходить ежегодные экзамены в возрасте от 13 до 15 лет. Эти ранние встречи помогают девочкам наладить отношения с врачом, к которому они могут обращаться на протяжении всей жизни.
Первое посещение обычно не требует внутреннего осмотра. Поскольку в этом возрасте риск рака шейки матки настолько низок, мазки Папаниколау не являются частью обследования, пока женщинам не исполнится 21 год (и даже в этом случае мазки Папаниколау не всегда нужны каждый год). Как правило, врач выполняет обследование груди. экзамен и внешний экзамен во время первого визита.
Поскольку в этом возрасте риск рака шейки матки настолько низок, мазки Папаниколау не являются частью обследования, пока женщинам не исполнится 21 год (и даже в этом случае мазки Папаниколау не всегда нужны каждый год). Как правило, врач выполняет обследование груди. экзамен и внешний экзамен во время первого визита.
Первый визит действительно связан с обучением. У молодых женщин есть возможность узнать о том, как меняется их тело. Они могут узнать о проблемах со здоровьем, которые могут повлиять на них с возрастом. И они могут узнать больше о том, как оставаться здоровыми, когда они растут.
В MetroHealth эти встречи предоставляют достаточно времени, поэтому молодые женщины могут задать вопросы и узнать больше. Наши врачи никогда не торопятся и не торопятся.
Врачи также могут использовать первый визит для вакцинации от вируса папилломы человека или ВПЧ. Вакцина предотвращает наиболее распространенные типы ВПЧ, вызывающие рак шейки матки и остроконечные кондиломы. Это делается в виде серии из трех снимков за 6-месячный период. См. Информацию о вакцине против ВПЧ.
Это жизненно важная вакцина, поскольку наши исследования показывают, что молодые женщины, получившие серию вакцин против ВПЧ, гораздо реже заболевают раком шейки матки и остроконечными кондиломами по сравнению с женщинами, которые не получают вакцину.
Компания MetroHealth заботится о безопасности женщин. И мы упрощаем получение вакцины. Например, мы можем позвонить с напоминаниями, чтобы не пропустить ни одного приема.
Многие родители думают, что их детям не нужна эта вакцина, потому что они еще не ведут половую жизнь. Однако важно знать, что вакцинация должна быть сделана до того, как девочка начнет половую жизнь. Это означает, что ранние выстрелы могут быть более эффективными, чем более поздние.
Продолжайте гинекологическое лечение
К тому времени, когда женщины достигнут совершеннолетия, их гинекологические потребности могут измениться. Например, если вам 30 лет или больше и у вас нормальные результаты Пап, вы можете поговорить со своим врачом о том, чтобы проводить тесты Папаниколау реже и сочетать их с тестом на ВПЧ. Наши врачи могут помочь вам составить график обследований, который подходит именно вам.
Например, если вам 30 лет или больше и у вас нормальные результаты Пап, вы можете поговорить со своим врачом о том, чтобы проводить тесты Папаниколау реже и сочетать их с тестом на ВПЧ. Наши врачи могут помочь вам составить график обследований, который подходит именно вам.
Если вам не нужен мазок Папаниколау, вам все равно понадобится ежегодный экзамен. Во время обычного осмотра здоровой женщины ваш врач может позаботиться о всевозможных проблемах, включая скрининг на инфекции, передаваемые половым путем, даже если у вас нет никаких симптомов.Этот скрининг важен, потому что без лечения инфекции могут нанести вред вашему репродуктивному здоровью.
Гинекологи также могут обследовать и лечить такие состояния, как миома или эндометриоз.
Вы также можете посетить гинеколога MetroHealth, если имеете дело с:
- Аномальные периоды
- Боль в тазу
- Частое мочеиспускание
- Контрольные вопросы
- Планирование беременности
- Другая проблема со здоровьем
А как насчет менопаузы?
К настоящему времени менструация и беременность уже не в центре внимания.Но для многих женщин менопауза вызывает новые проблемы — от приливов до дискомфорта во время секса и истончения костей. Гинеколог поможет решить все это во время осмотра.
Кроме того, поскольку риск рака шейки матки обычно снижается, а Пап-тест становится менее важным, вероятность рака груди, матки или эндометрия возрастает. Таким образом, в этот период вашей жизни ваши гинекологические осмотры будут больше сосредоточены на этих и других проблемах и состояниях.
В то же время вы продолжите получать все остальные отличные профилактические услуги, а также помощь при любых гинекологических или других состояниях, таких как недержание мочи.
Позвоните по телефону 216-778-4444, чтобы записаться на прием к гинекологу MetroHealth.
Ежегодный экзамен для здоровых женщин | Акушер / гинеколог Здоровье | Университетские больницы | Кливленд, Огайо
Команда гинекологов университетских больниц является лидером в диагностике, ведении и лечении как обычных, так и сложных состояний здоровья женщин. Ежегодные осмотры женщин — один из лучших инструментов для выявления потенциальных заболеваний и состояний здоровья. Во время посещения здоровой женщины вы должны чувствовать себя комфортно, разговаривая со своим гинекологом или медсестрой-акушеркой на различные темы, в том числе:
Ежегодные осмотры женщин — один из лучших инструментов для выявления потенциальных заболеваний и состояний здоровья. Во время посещения здоровой женщины вы должны чувствовать себя комфортно, разговаривая со своим гинекологом или медсестрой-акушеркой на различные темы, в том числе:
Раннее выявление СПИДа способствует успешному лечению
Раннее обнаружение проблем позволяет врачам лечить заболевание на ранней стадии — когда лечение наиболее эффективно.
Ежегодные осмотры гинеколога помогают поддерживать ваше здоровье и устраняют тревожные проблемы или симптомы, которые могут повлиять на качество вашей жизни. Некоторые из обследований состояния здоровья, которые могут быть проведены или рекомендованы во время комплексного обследования здоровой женщины, включают:
- Артериальное давление: Скрининг артериального давления включает в себя наматывание на одну руку надувной манжеты для измерения пульсации крови в артериях по сравнению с сердцем в состоянии покоя. Повышенное кровяное давление может быть признаком сердечного приступа или инсульта.Ваш врач посоветует вам, как лечить высокое кровяное давление с помощью диеты, физических упражнений и лекарств, если это необходимо.
- Уровень сахара в крови: диабет можно обнаружить, исследуя каплю крови, полученную при уколе пальца. Женщинам с проблемами веса или с другими факторами риска могут потребоваться обследования ежегодно или чаще.
- Масса тела и ИМТ: Ваш врач может измерить ваш вес и рост для расчета индекса массы тела (ИМТ), который является мерой жира в организме.Затем ваш врач рассмотрит любые проблемы, связанные с недостаточным или избыточным весом, и посоветует вам здоровое питание и упражнения. В университетских больницах мы сотрудничаем со специалистами по бариатрии для пациентов, чей индекс массы тела указывает на то, что они могут быть предрасположены к диабету 2 типа.
- Сканирование плотности костной ткани: Женщинам в возрасте 65 лет и старше рекомендуется проходить сканирование плотности костной ткани каждые один-три года.
 Это рентгеновский снимок, который позволяет врачам определить 10-летний риск перелома из-за остеопороза или истончения костей.Рекомендуемая частота сканирования зависит от ваших личных факторов риска, таких как курение, употребление алкоголя, переломы в анамнезе и другие факторы. Врачи могут назначить сканирование и для более молодых женщин с факторами риска остеопороза.
Это рентгеновский снимок, который позволяет врачам определить 10-летний риск перелома из-за остеопороза или истончения костей.Рекомендуемая частота сканирования зависит от ваших личных факторов риска, таких как курение, употребление алкоголя, переломы в анамнезе и другие факторы. Врачи могут назначить сканирование и для более молодых женщин с факторами риска остеопороза. - Осмотр груди: Ваш гинеколог или медсестра-акушерка осмотрят вашу грудь и посоветуют вам проводить ежемесячный самостоятельный осмотр груди. Важно знать свою грудь и то, как она себя чувствует, чтобы вы могли позвонить своему врачу, если что-то покажется ненормальным.Ежегодная маммография рекомендуется женщинам с факторами риска рака груди и всем женщинам в возрасте 40 лет и старше. Ежегодные обследования позволяют выявить рак груди на ранней стадии, когда лечение наиболее эффективно.
- Холестерин: Этот анализ крови проверяет высокий уровень холестерина липопротеинов низкой плотности (ЛПНП), который повышает риск сердечного приступа, инсульта или атеросклероза. Не всем требуется ежегодная проверка холестерина. Женщинам, страдающим ожирением, диабетом или высоким кровяным давлением, следует чаще наблюдать.
- Скрининг депрессии: Во время ежегодного осмотра здоровой женщины важно поговорить со своим врачом о своем психическом здоровье. Сюда входят любые чувства депрессии, беспокойства, панического расстройства или суицидальные мысли.
- Мазок Папаниколау: Мазок Папаниколау рекомендуется женщинам начиная с 21 года. Клетки собираются из шейки матки, а затем анализируются на рак шейки матки. После первого мазка Папаниколау женщинам с нормальными результатами рекомендуется проводить обследование каждые три года.
- Тазовый осмотр: Ваш врач или медсестра-акушерка проверят наличие аномальных образований, которые могут вызвать рак шейки матки, во время тазового осмотра.
 Они также проверяют наличие аномальных выделений от инфекций, передающихся половым путем (ИППП). По данным Американского колледжа акушеров и гинекологов, все женщины должны проходить осмотр органов малого таза ежегодно, начиная с возраста 13-15 лет.
Они также проверяют наличие аномальных выделений от инфекций, передающихся половым путем (ИППП). По данным Американского колледжа акушеров и гинекологов, все женщины должны проходить осмотр органов малого таза ежегодно, начиная с возраста 13-15 лет.
Вы должны пройти ежегодный гинекологический осмотр?
Если с момента вашего последнего приема к врачу прошло больше года, запишитесь на прием к врачу университетской больницы или медсестре-акушерке в удобном месте рядом с вами.
10 признаков того, что вам нужно позвонить своему гинекологу, Stat
Если у вас когда-нибудь возникнет вопрос к гинекологу — каким бы случайным он ни казался, — задайте его. Мы все должны думать о нашем акушер-гинекологе как о старшей и мудрой сестре (или брате), к которой мы можем обратиться за советом, который кажется слишком неловким, чтобы спрашивать своих родителей. Они все это слышали и видели, поэтому будьте уверены, в их глазах нет ничего случайного, странного или неловкого. Фактически, ваш врач будет рад, что вы сообщили о своих опасениях — это знак того, что вы на вершине своего здоровья, и позволяет вам своевременно выявлять любые потенциальные проблемы со здоровьем.
«Незначительный симптом может указывать на более серьезную проблему», — Шерри А. Росс, доктор медицины, акушер-гинеколог из Санта-Моники, Калифорния, и автор книги she-ology: The Definitive Guide to Women’s Intimate Health. Период. , сообщает СЕБЕ. «Если незначительный симптом приводит к более раннему лечению, предотвращение медицинской катастрофы может спасти жизнь», — говорит Росс. Ваш акушер / гинеколог может помочь вам разобраться во множестве неопасных для жизни тем. Суть в том, что вы никогда не должны стесняться звонить или назначать визит для решения каких-либо проблем.
Вот несколько (но, конечно, не все) веских причин, чтобы как можно скорее поставить гинекологу кольцо.
1. У вас кровотечение, а время месяца еще не наступило.
Кровянистые выделения между менструациями — нормальное явление для многих женщин. Это частый побочный эффект таблеток. Но если у вас сильное кровотечение или оно продолжается в течение нескольких дней, рекомендуется проконсультироваться с гинекологом. Кровянистые выделения могут быть признаком тазовой инфекции, кист, миомы, полипов или, в более редких случаях, гинекологического рака. Это также обычное явление во время беременности и обычно не имеет большого значения, но ваш врач захочет узнать об этом, чтобы убедиться, что это не самый худший сценарий: признак выкидыша или внематочной беременности.
Это частый побочный эффект таблеток. Но если у вас сильное кровотечение или оно продолжается в течение нескольких дней, рекомендуется проконсультироваться с гинекологом. Кровянистые выделения могут быть признаком тазовой инфекции, кист, миомы, полипов или, в более редких случаях, гинекологического рака. Это также обычное явление во время беременности и обычно не имеет большого значения, но ваш врач захочет узнать об этом, чтобы убедиться, что это не самый худший сценарий: признак выкидыша или внематочной беременности.
2. У вас невыносимо болезненные месячные.
Судороги у всех разные, и для многих женщин это нормально. Но судороги не должны оставлять вас в недееспособности. Если они это сделают, это может быть признаком более серьезной проблемы. Если у вас всю жизнь были сильные судороги, скорее всего, это менее клинически значимо. Если они начинаются в более позднем возрасте или боль усиливается или изменяется со временем, это вызывает большее беспокойство — это может означать, что у вас развилось заболевание (например, доброкачественная опухоль, называемая миомой), которая вызывает у вас дискомфорт.Даже если нет серьезной проблемы, вы будете рады, что пошли к своему врачу — нет причин, по которым вам нужно страдать из-за изнуряющей боли раз в месяц.
3. Секс причиняет боль, но не в хорошем смысле.
Боль во время полового акта на самом деле довольно распространена, и большую часть времени ее можно устранить, изменив позу или смазав. Если это не так, это может быть признаком того, что внутри что-то происходит. Глубокая боль может означать эндометриоз, а внезапная резкая боль — разрыв кисты яичника. Миома или цервицит, воспаление шейки матки, вызванное ИППП или другой инфекцией (например, дрожжами), также могут вызывать болезненные ощущения при сексе.Если боль больше похожа на жжение или колющие боли вокруг входа во влагалище, это может сигнализировать о состоянии, называемом вульводиния; боль при введении (или невозможность ввести что-либо во влагалище) может быть состоянием, называемым вагинизмом, которое вызывает непроизвольные мышечные спазмы.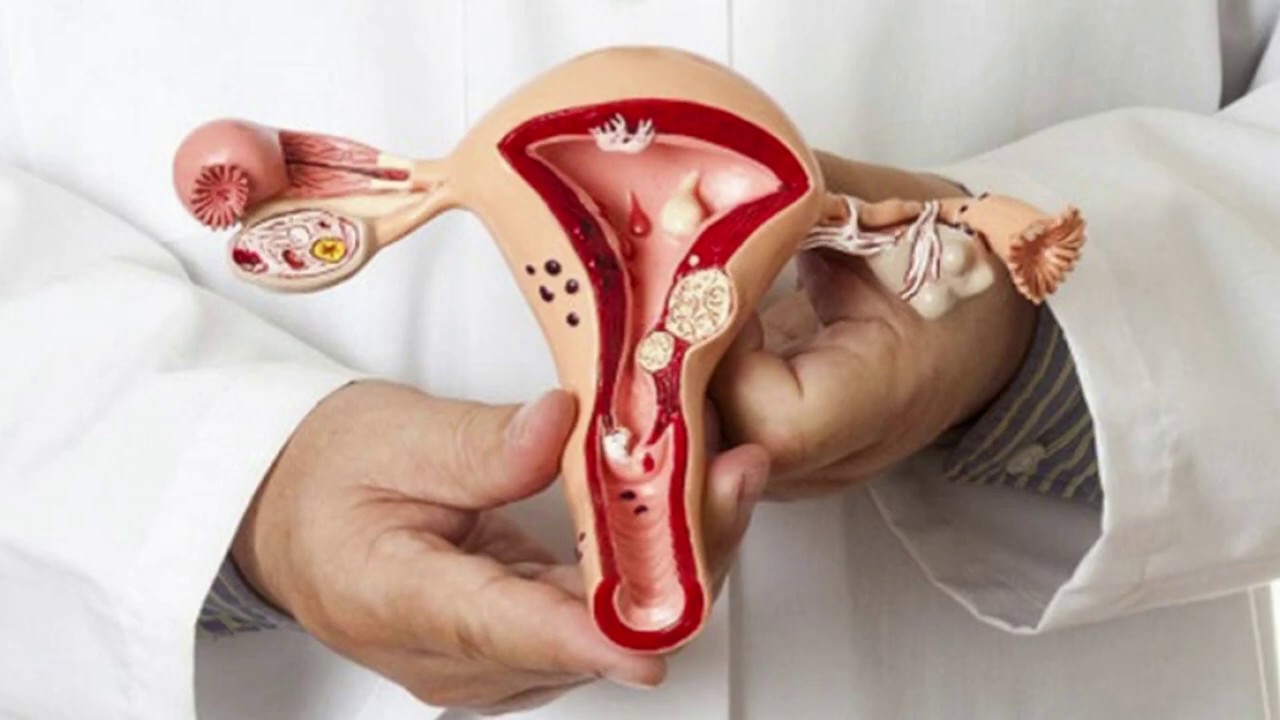 Воспалительное заболевание органов малого таза также может вызывать болезненный секс, но во многих случаях протекает бессимптомно.
Воспалительное заболевание органов малого таза также может вызывать болезненный секс, но во многих случаях протекает бессимптомно.
4. Ваше влагалище действительно сухое.
Сухость влагалища во время секса — иначе говоря, невозможность промокнуть — может означать, что у вас не было должного количества прелюдии, отмечает Росс.Более прелюдия и смазка могут помочь. В противном случае или если сухость является повседневной проблемой, ваш акушер / гинеколог может помочь вам выяснить, что ее вызывает. Некоторые гормональные изменения (например, происходящие во время менопаузы) могут вызывать сухость, как и некоторые хронические заболевания и дерматологические проблемы.
5. Вы замечаете неприятный запах внизу.
Обычные сливы в основном без запаха. Если вы заметили небольшое изменение запаха из влагалища или выделений, это совершенно нормально. Что ненормально, так это внезапный неприятный или рыбный запах, особенно если он сопровождается изменением цвета выделений, раздражением или зудом.Это хороший индикатор инфекции, такой как бактериальный вагиноз, трихомониаз (распространенная ИППП) или дрожжевая инфекция.
6. Ваши месячные просто перестали появляться.
«Остановка или предотвращение овуляции может произойти из-за гормонального дисбаланса, физического или эмоционального стресса, болезни или беременности», — отмечает Росс. Хотя это также может быть просто побочным эффектом таблеток или других лекарств, отсутствие менструации также может быть признаком нарушения овуляции, такого как СПКЯ, или, в редких случаях, преждевременной недостаточности яичников (что приводит к ранней менопаузе).
7. Вы испытываете отек, зуд и / или боль во влагалище после секса.
Если боль длится всего около 36 часов, возможно, у вас аллергия на латекс. «У некоторых женщин аллергия на латекс, которая может вызывать отек влагалища, зуд и боль во время и до 36 часов после секса», — говорит Росс. Большинство презервативов изготовлено из латекса, поэтому, если вы испытываете эти нежелательные посткоитальные симптомы, у вас может быть реакция. «Если у вас аллергия на латекс, вы можете использовать полиуретановый презерватив в качестве альтернативы и избежать этой аллергической болезненной реакции.Если эти симптомы длятся дольше одного-двух дней или не проходят после смены презерватива, посещение врача поможет вам выяснить, виновата ли основная проблема, например, вагинальная инфекция.
«Если у вас аллергия на латекс, вы можете использовать полиуретановый презерватив в качестве альтернативы и избежать этой аллергической болезненной реакции.Если эти симптомы длятся дольше одного-двух дней или не проходят после смены презерватива, посещение врача поможет вам выяснить, виновата ли основная проблема, например, вагинальная инфекция.
8. У вас проблемы с возбуждением или оргазмом.
Конечно, это не опасная для жизни проблема, но она может помешать вам сблизиться с партнером и получить удовольствие. Росс говорит, что вы должны сообщать о любых сексуальных проблемах своему гинекологу. «Мы думаем, что мы все должны это понять», — говорит она.Но это нормально — просить о помощи в преодолении проблем близости или о том, как научиться чувствовать себя более комфортно со своим телом. «Мы все должны узнать о сексе и оргазмах. Это процесс на всю жизнь, и по мере того, как вы справляетесь со своим сексуальным аппетитом, он становится все лучше и лучше, — говорит Росс. И будьте уверены, вы не единственный. «До 20 процентов женщин не испытывают оргазма», — говорит Росс. Клиника Майо отмечает, что большинство женщин не могут достичь оргазма только за счет вагинального проникновения. Ваш акушер / гинеколог может помочь диагностировать и лечить любые основные заболевания, которые могут мешать вам достичь большого О.
9. Прямо перед месячными вы превращаетесь в чудовищно злого близнеца самого себя.
Предменструальное дисморфическое расстройство — это форма тяжелого предменструального синдрома, характеризующаяся резкими перепадами настроения (гнев, раздражительность, снижение интереса к занятиям) и физическими симптомами, такими как ужасные судороги, болезненность груди, вздутие живота и летаргия. Есть варианты лечения, такие как добавки, диуретики (для лечения вздутия живота) и световая терапия (для симптомов, связанных с настроением), и ваш акушер / гинеколог может помочь вам найти лучший метод для вас.
10. Вы не используете свой текущий метод контрацепции.
Если ваши противозачаточные средства имеют неприятные побочные эффекты или вы всегда забываете их принимать, ваш акушер / гинеколог может обсудить все ваши варианты. При таком большом количестве различных методов контрацепции нет причин быть недовольными тем методом, который вы используете. Если вы действительно не чувствуете свою текущую таблетку, ВМС или что-то еще, что вы используете, пора поговорить со своим доктором о том, чтобы попробовать что-то новое.
Информация о карьере: акушерство и гинекология
Специальность: Акушерство и гинекология
Выполнил: Пэтти Робертсон, MD
Дата завершения / обновления: апрель 2013 г.
- Что студенты могут делать на 1-м и 2-м курсах, чтобы изучить и / или подготовиться к этой карьере?
В течение первого года запишитесь на один или несколько из следующих факультативов: U-Teach, Surgical Assist, Reproductive Health, Introduction to OB-Gyn Clinical Skills, Афро-американские различия в здоровье (включая много обгин), Health Мастер-классы в тюрьме Сан-Франциско, акушерство и гинекология, глобальные проблемы здравоохранения.Также запишитесь на факультатив в клинике для бездомных, а затем приходите в женскую клинику по воскресеньям, чтобы поработать с нашими обслуживающими и местными жителями, дважды в год посещать корпоративные ужины акушеров-гинекологов (см. Электронные приглашения от Джули Линдоу), где вы познакомитесь с акушерами-гинекологами. практикующие в сообществе, посещают семинар о возможностях исследования акушера-гинеколога на лето после первого года обучения в медицинской школе, посещают акушерского консультанта по карьере, даже если вы не уверены на 100% в отношении акушера-гинеколога.Студентам второго курса следует подумать о том, чтобы стать координатором по выбору для одного из курсов, перечисленных выше.
- Какие общие различия существуют в продолжительности / содержании программ резидентуры для этой карьеры?
Срок действия всех акушеров-гинекологов составляет 4 года. Первый год — это 6 месяцев акушерства и 6 месяцев медицины (гериатрия, скорая помощь, палата и т. Д.), А затем последние три года — это все акушеры-гинекологи. Срок по выбору варьируется от 0 до 3 месяцев в зависимости от места жительства. Второй год — это все акушеры-гинекологи, третий год обычно имеет выборное время, если оно есть, а четвертый год все резиденты служат в качестве главных резидентов и возглавляют группы акушеров-гинекологов.Существуют программы ординатуры как в академических центрах, так и в общественных больницах.
Первый год — это 6 месяцев акушерства и 6 месяцев медицины (гериатрия, скорая помощь, палата и т. Д.), А затем последние три года — это все акушеры-гинекологи. Срок по выбору варьируется от 0 до 3 месяцев в зависимости от места жительства. Второй год — это все акушеры-гинекологи, третий год обычно имеет выборное время, если оно есть, а четвертый год все резиденты служат в качестве главных резидентов и возглавляют группы акушеров-гинекологов.Существуют программы ординатуры как в академических центрах, так и в общественных больницах. - Какие общие вариации существуют в этой карьере после обучения?
Существуют формальные трехлетние стипендии в области медицины матери и плода, гинекологии, репродуктивной эндокринологии. Иногда в какой-то стипендии онкология гинекологии длится четыре года. Существуют ординатуры переменной продолжительности в области урогинекологии, планирования семьи, малоинвазивной хирургии, глобального здравоохранения и репродуктивных инфекционных заболеваний.Есть также возможности участвовать в других стипендиях, таких как профилактическое здравоохранение, гематология, эпидемиология, паллиативная помощь и т. Д.Большинство выпускников ординатуры приступают к практике после обучения в Kaiser, общественной или частной практике. Однако некоторые выпускники работают в больницах, например, лейбористы, акушеры-гинекологи, которые решают посвятить следующую часть своей карьеры женщинам, рождающим детей. Некоторые выпускники ординатуры занимаются международным здравоохранением на дневной или неполной ставке. Некоторые поступают в академическую медицину в качестве специалистов широкого профиля или по стипендии.Возможности безграничны.
- Какой типичный рабочий день у кого-то в этой области?
Типичного рабочего дня нет: все зависит от того, где вы тренируетесь. Например, в клинике Kaiser у вас может быть 6 сеансов в неделю, день в операционной, 1-2 ночи по вызову в месяц за дополнительные $$ и ½ дня в неделю для обучения. Если вы занимаетесь частной практикой, вы можете начать с округления пациентов в больнице, пойти в офис, чтобы увидеть пациентов, звонить один раз в неделю или один или два раза в месяц, работать один день в неделю.Как академик, у вас обычно есть сочетание клинических сессий, административных встреч (руководитель клерка или резидентуры), исследований, обучения. Вы можете работать неполный или полный рабочий день.
Если вы занимаетесь частной практикой, вы можете начать с округления пациентов в больнице, пойти в офис, чтобы увидеть пациентов, звонить один раз в неделю или один или два раза в месяц, работать один день в неделю.Как академик, у вас обычно есть сочетание клинических сессий, административных встреч (руководитель клерка или резидентуры), исследований, обучения. Вы можете работать неполный или полный рабочий день. - Какова культура этой карьеры?
Быстро, разнообразно, весело помогать семьям вдохнуть новую жизнь в их жизнь, трудно, когда не происходит ожидаемого результата, и долгосрочно: обычно вы заботитесь о своих пациентах в течение многих лет и получаете чтобы хорошо их знать. Кроме того, вам нужно сделать операцию. - Насколько совместима эта карьера с воспитанием семьи? Чем это отличается для мужчин и женщин?
В зависимости от того, что вы выберете для своей рабочей среды, это может быть совместимо с воспитанием детей и установлением крепких отношений с супругом. Текущие условия работы сильно отличаются от прежних дней, когда количество рабочих часов в неделю составляло 100–120. Обычно рабочая неделя для человека, работающего полный рабочий день, составляет 40–60 часов плюс одна-две ночи разговоров в месяц.Многие акушеры-гинекологи работают 4 дня в неделю, а иногда и неполный рабочий день. Возможностей предостаточно как для мужчин, так и для женщин. Иногда для мужчин на заполнение группы пациентов в начале карьеры уходит немного больше времени, но исследования показывают, что сострадание и забота важнее для женщин, выбирающих акушера-гинеколога, чем пол. - Какие качества или черты характера наиболее важны для человека в этой сфере?
Сильные навыки межличностного общения, позволяющие работать в команде и эффективно и легко общаться с пациентами; удовольствие от пребывания в операционной или труда и доставки; способность быстро адаптироваться к различным условиям, будь то в вашем офисе, а затем в отделении L и D для доставки одного из ваших долгосрочных пациентов; энергичны и полны энтузиазма.
- Насколько конкурентоспособны программы резидентуры в этой сфере?
Программы ординатуры вузов конкурентоспособны. Программы проживания по месту жительства менее конкурентоспособны. Обратитесь за консультацией по вопросам карьеры на раннем этапе работы на местах, если у вас низкие баллы по Шагу 1 или вы не прошли Шаг 1 с первой попытки. - Насколько конкурентоспособен рынок труда после проживания?
здесь нехватка акушеров-гинекологов по всей стране, поэтому есть много возможностей для работы. - Какие программы были популярны среди абитуриентов UCSF или как поступить при рассмотрении программ?
Поговорите с консультантом по карьере акушера-гинеколога индивидуально об этой программе для вас. - Какие ресурсы (например, веб-сайты, книги, профессиональные группы) вы бы порекомендовали студентам, желающим узнать больше об этой области?
Станьте младшим научным сотрудником Американского конгресса акушеров и гинекологов. На их ежегодном собрании есть замечательная группа по подбору места жительства, а также конкурс сочинений, в случае победы вы получите бесплатную поездку на встречу! Также посетите сайт доцента акушерства и гинекологии (APGO). - Насколько важны следующие факторы для допуска к конкурсной программе?
Очень важно | Немного важно | Не важно | Комментарии | |
|---|---|---|---|---|
Внешкольная / | х | |||
Исследования / публикации | х | |||
С отличием на третьем курсе | х | |||
АОА | х | Не обязательно, но, конечно, полезно | ||
Промежуточная практика | х | |||
Стажировка | х | Может быть полезно, спросите доктора. |
Что делать, если мой акушер / гинеколог не дежурит, чтобы родить моего ребенка? | Ваша беременность имеет значение
Каждый из моих коллег рожает от 10 до 20 детей в месяц, и почти каждый из них рожает нескольких новорожденных, чьи мамы обращались к другому акушеру / гинекологу для дородового ухода.
Мы рады лично приветствовать детей наших пациентов в мире, и особенно для беременных из группы высокого риска, мы делаем все возможное, чтобы быть рядом с ними.Но это не всегда возможно, в зависимости от того, когда вы начинаете роды.
Врачи, акушерки и медсестры работают по сменам, и, как и у вас, у большинства из нас есть собственные семьи, о которых нужно заботиться вне нашей карьеры. Но важно отметить, что в академическом медицинском центре, таком как UT Southwestern, специалисты будут работать круглосуточно. Вам и вашему ребенку поможет команда врачей в UTSW, которые регулярно встречаются, чтобы обсудить пациентов друг друга, особенно когда будущие матери приближаются к срокам родов.
Работая в тесном сотрудничестве с нашей командой медсестер, наши акушеры-гинекологи всегда в курсе потребностей и проблем наших пациентов. Если у вас начались схватки в то время, когда ваш постоянный поставщик услуг недоступен или недоступен, у лечащего акушера / гинеколога будет информация, необходимая для ухода за вами и вашим ребенком.
Мы понимаем, что перспектива отсутствия вашего постоянного врача при родах может быть стрессовой, поэтому мы составили список советов, которые помогут подготовиться на случай, если такой сценарий случится с вами.
4 темы доставки для обсуждения со своим акушером-гинекологом
Не бойтесь задавать вопросы и поддерживайте открытую линию связи с вашим акушером-гинекологом.Убедитесь, что вы понимаете, что возможно и что реально. Начните с этих четырех тем.
1. График ротации
При выборе акушера / гинеколога спросите о ротации или системе дежурства, а также об их общей философии и в какой больнице (ах) они предоставляют.
 Благодаря гормональному воздействию внутренний слой матки (эндометрий) изменяется, орган подготавливается к имплантации оплодотворенной яйцеклетки. Если зачатия не произошло, желтое тело разрушается, а эндометрий отторгается.
Благодаря гормональному воздействию внутренний слой матки (эндометрий) изменяется, орган подготавливается к имплантации оплодотворенной яйцеклетки. Если зачатия не произошло, желтое тело разрушается, а эндометрий отторгается.


 Хорошо, если все это время настой будет находиться в закрытой емкости. Затем жидкость процеживают и пьют по 1 ст. ложке не более 2-3 раз в сутки. Принимать отвар можно до 20 дней подряд.
Хорошо, если все это время настой будет находиться в закрытой емкости. Затем жидкость процеживают и пьют по 1 ст. ложке не более 2-3 раз в сутки. Принимать отвар можно до 20 дней подряд. Наши врачи обладают необходимыми навыками и знаниями для терапии пациенток вне зависимости от их возраста и иных индивидуальных особенностей. Гинекологи применяют как стандартные, так и современные методики лечения, что позволяет успешно комбинировать их для достижения выраженного эффекта в кратчайшие сроки
Наши врачи обладают необходимыми навыками и знаниями для терапии пациенток вне зависимости от их возраста и иных индивидуальных особенностей. Гинекологи применяют как стандартные, так и современные методики лечения, что позволяет успешно комбинировать их для достижения выраженного эффекта в кратчайшие сроки
 .Ткань эндометрия кровоточит во время менструации и может вызвать ужасную боль в области таза. «Лекарства от эндометриоза нет, но все, что делает менструальный цикл короче, легче или вовсе отсутствует, может облегчить симптомы», — говорит Вайс. Один из вариантов — противозачаточные таблетки, особенно марки Seasonale, которые ограничивают менструальный цикл до четырех раз в год. Другой выбор — препарат Лупрон (лейпролид), который снижает уровень эстрогена и может замедлить рост эндометриоза. Ваше лечение будет зависеть от того, насколько сильна боль и планируете ли вы забеременеть.Это заболевание не только вызывает боль в области таза, но и может стать причиной проблем с рождением ребенка. «Нет никаких доказательств того, что ранний эндометриоз является причиной бесплодия, но эндометриоз на высокой стадии может привести к проблемам с фертильностью», — говорит Вайс.
.Ткань эндометрия кровоточит во время менструации и может вызвать ужасную боль в области таза. «Лекарства от эндометриоза нет, но все, что делает менструальный цикл короче, легче или вовсе отсутствует, может облегчить симптомы», — говорит Вайс. Один из вариантов — противозачаточные таблетки, особенно марки Seasonale, которые ограничивают менструальный цикл до четырех раз в год. Другой выбор — препарат Лупрон (лейпролид), который снижает уровень эстрогена и может замедлить рост эндометриоза. Ваше лечение будет зависеть от того, насколько сильна боль и планируете ли вы забеременеть.Это заболевание не только вызывает боль в области таза, но и может стать причиной проблем с рождением ребенка. «Нет никаких доказательств того, что ранний эндометриоз является причиной бесплодия, но эндометриоз на высокой стадии может привести к проблемам с фертильностью», — говорит Вайс. «Если вы чувствуете слабость или головокружение во время менструации, вам следует позвонить своему врачу, без вопросов», — говорит Вайс. Согласно NIH, нерегулярные или нечастые периоды могут быть симптомом основного состояния, такого как синдром поликистозных яичников, проблема гормонального дисбаланса. Пропущенная менструация может быть признаком того, что вы беременны или есть другое заболевание, требующее внимания.
«Если вы чувствуете слабость или головокружение во время менструации, вам следует позвонить своему врачу, без вопросов», — говорит Вайс. Согласно NIH, нерегулярные или нечастые периоды могут быть симптомом основного состояния, такого как синдром поликистозных яичников, проблема гормонального дисбаланса. Пропущенная менструация может быть признаком того, что вы беременны или есть другое заболевание, требующее внимания.
 Это рентгеновский снимок, который позволяет врачам определить 10-летний риск перелома из-за остеопороза или истончения костей.Рекомендуемая частота сканирования зависит от ваших личных факторов риска, таких как курение, употребление алкоголя, переломы в анамнезе и другие факторы. Врачи могут назначить сканирование и для более молодых женщин с факторами риска остеопороза.
Это рентгеновский снимок, который позволяет врачам определить 10-летний риск перелома из-за остеопороза или истончения костей.Рекомендуемая частота сканирования зависит от ваших личных факторов риска, таких как курение, употребление алкоголя, переломы в анамнезе и другие факторы. Врачи могут назначить сканирование и для более молодых женщин с факторами риска остеопороза.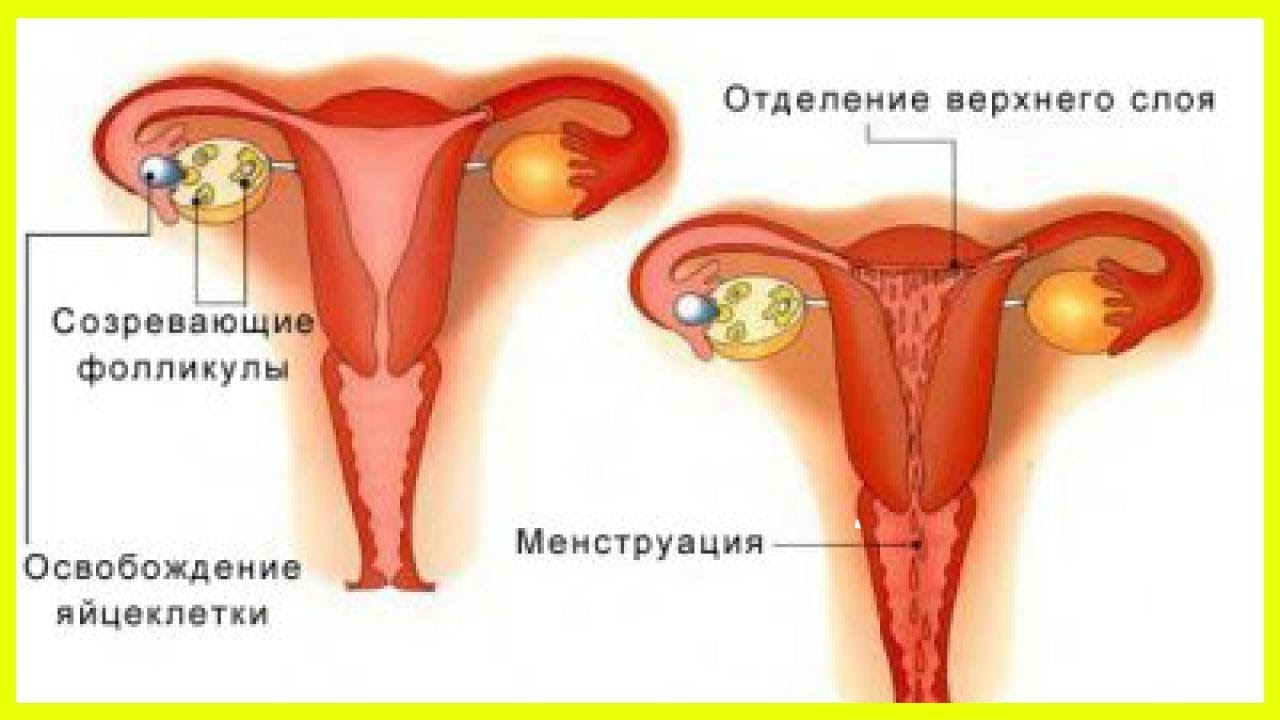 Они также проверяют наличие аномальных выделений от инфекций, передающихся половым путем (ИППП). По данным Американского колледжа акушеров и гинекологов, все женщины должны проходить осмотр органов малого таза ежегодно, начиная с возраста 13-15 лет.
Они также проверяют наличие аномальных выделений от инфекций, передающихся половым путем (ИППП). По данным Американского колледжа акушеров и гинекологов, все женщины должны проходить осмотр органов малого таза ежегодно, начиная с возраста 13-15 лет. Первый год — это 6 месяцев акушерства и 6 месяцев медицины (гериатрия, скорая помощь, палата и т. Д.), А затем последние три года — это все акушеры-гинекологи. Срок по выбору варьируется от 0 до 3 месяцев в зависимости от места жительства. Второй год — это все акушеры-гинекологи, третий год обычно имеет выборное время, если оно есть, а четвертый год все резиденты служат в качестве главных резидентов и возглавляют группы акушеров-гинекологов.Существуют программы ординатуры как в академических центрах, так и в общественных больницах.
Первый год — это 6 месяцев акушерства и 6 месяцев медицины (гериатрия, скорая помощь, палата и т. Д.), А затем последние три года — это все акушеры-гинекологи. Срок по выбору варьируется от 0 до 3 месяцев в зависимости от места жительства. Второй год — это все акушеры-гинекологи, третий год обычно имеет выборное время, если оно есть, а четвертый год все резиденты служат в качестве главных резидентов и возглавляют группы акушеров-гинекологов.Существуют программы ординатуры как в академических центрах, так и в общественных больницах. Если вы занимаетесь частной практикой, вы можете начать с округления пациентов в больнице, пойти в офис, чтобы увидеть пациентов, звонить один раз в неделю или один или два раза в месяц, работать один день в неделю.Как академик, у вас обычно есть сочетание клинических сессий, административных встреч (руководитель клерка или резидентуры), исследований, обучения. Вы можете работать неполный или полный рабочий день.
Если вы занимаетесь частной практикой, вы можете начать с округления пациентов в больнице, пойти в офис, чтобы увидеть пациентов, звонить один раз в неделю или один или два раза в месяц, работать один день в неделю.Как академик, у вас обычно есть сочетание клинических сессий, административных встреч (руководитель клерка или резидентуры), исследований, обучения. Вы можете работать неполный или полный рабочий день.
 Робертсон
Робертсон