Выделения из влагалища: какие бывают?
Выделения из женского влагалища — это естественный физиологический процесс, он начинается с полового созревания и заканчивается при наступлении менопаузы. Основную часть микрофлоры влагалища составляют молочнокислые бактерии. Они поддерживают кислую среду во влагалище, что является губительным для патологических микробов.
В разные периоды жизни женщины влагалищные выделения различны, на них могут влиять:
- фазы менструального цикла;
- беременность и послеродовой период;
- лактация;
- наличие внутриматочной спирали;
- возраст;
- сексуальное поведение;
- стресс;
- состояние личной интимной гигиены;
- использование различных химических средств;
- тесное синтетическое белье;
- медицинские препараты, которыми проводилось лечение;
- противозачаточные средства и т.

В зависимости от основных перечисленных причин меняется количество, прозрачность и густота выделений. Обычные выделения прозрачные и водянистые. Цвет бывает белесоватым или чуть желтоватым. Нормальные выделения не вызывают зуд, жжение и прочие неприятные ощущения во влагалище и наружных половых органах. Обычные показатели кислотно-щелочного баланса у женщин репродуктивного возраста (и у беременных тоже) находятся в пределах 3.7-4.5 рН.
Как проявляется патология?
Большинство заболеваний женской половой сферы сопровождаются выделениями из влагалища, жжением, зудом и другими неприятными ощущениями.
Считая патологические выделения несерьезными признаками гинекологических заболеваний, многие женщины не идут к врачу-гинекологу и решают, что болезнь пройдёт сама. Случаи самостоятельного выздоровления, конечно, встречаются, но бывает это очень редко (если заболевание неспецифическое и организм имеет сильный иммунитет).
Кольпит (вагинит)
Довольно распространенное заболевание, встречается в 60% случаев, когда женщина обратила внимание на патологические выделения. Воспаление слизистой оболочки влагалища может возникать вследствие различных инфекций (специфические кольпиты, которые чаще встречаются у женщин репродуктивного возраста) или ряда других причин (неспецифические кольпиты, возникающие от попадания во влагалище условно-патогенной микрофлоры из желудочно-кишечного тракта).
Заболевание может встречаться даже у маленьких девочек из-за неправильной гигиены, беременных, у женщин после климакса (в связи с естественными процессами старения организма). Виды кольпита различаются в зависимости от причины, каждый имеет определенные клинические проявления и отличия.
Независимо от вида заболевания, ОБЯЗАТЕЛЬНО требуется лечение!
Различают:
- Трихомонадный кольпит. Вызывается простейшими — трихомонадами.
 Передаются при незащищенном половом акте, через предметы личной гигиены (никогда не используйте чужое белье, полотенца и т.д., бывшие в употреблении).
Передаются при незащищенном половом акте, через предметы личной гигиены (никогда не используйте чужое белье, полотенца и т.д., бывшие в употреблении). - Кандидозный кольпит. Возникает при размножении грибков, которые проявляют патологическую активность, заражение бывает при незащищенном половом акте; если ослаблен иммунитет. Проявляется зудом и жжением в области наружных половых органов, отечностью половых губ. Дискомфорт усиливается после мочеиспускания, количество выделений заметно увеличивается.
- Атрофический кольпит. Может появиться при снижении гормона эстрогена. Женщина чувствует зуд, жжение, сухость, желтоватые выделения из влагалища, сексуальное расстройство.
- Аэробный (неспецифический) вагинит. Это заболевание сопровождается размножением аэробных микроорганизмов, которым для жизнедеятельности нужен кислород. Начинается, когда количество полезной микрофлоры снижается. Встречается в основном у девочек и женщин в постменопаузе. Это связано с гормональной особенностью этих возрастных групп — низкая концентрация эстрогена.
 Основные возбудители — кишечная палочка, энтерококки и стафилококки. Заражение возможно при нарушении личной гигиены, ношении тесного синтетического белья, стрингов, анального секса. Женщина чувствует зуд, жжение, желтоватые выделения из влагалища. При заболевании возрастает риск воспаления придатков матки, могут возникнуть осложнения при беременности.
Основные возбудители — кишечная палочка, энтерококки и стафилококки. Заражение возможно при нарушении личной гигиены, ношении тесного синтетического белья, стрингов, анального секса. Женщина чувствует зуд, жжение, желтоватые выделения из влагалища. При заболевании возрастает риск воспаления придатков матки, могут возникнуть осложнения при беременности. - Бактериальный вагиноз. Может проявить себя обильными белыми или серыми выделениями со специфический рыбным запахом, зудом, жжением, болезненностью при половом контакте, жжением при мочеиспускании. Симптомы возникают у женщин, которые сменили полового партнера, принимают лекарственные препараты, произошло снижение иммунитета. Доказанный факт — возбудителем бактериального вагиноза является ассоциация разных микроорганизмов. У 40% пациенток, которые первоначально обращаются с данным диагнозом, при осмотре обнаруживают эктопию шейки матки, эктропион или цервицит.
Бурые выделения
Бывает, что за несколько дней до начала менструации у женщины из влагалища появляются коричневые выделения. Они говорят о наличии в них крови.
Они говорят о наличии в них крови.
Кровянистые выделения возможны при механическом повреждении слизистой оболочки, могут сопровождаться симптомами:
- боли в области половых органов;
- дискомфорт во время секса;
- отечность;
- гиперемия наружных половых органов.
Причиной появления коричневых выделений до начала менструации может являться гиперплазия полипов эндометрия; после полового контакта — рак шейки матки и фоновые процессы.
Диагностика
Установить точный диагноз клинических признаков может только врач при осмотре и необходимых лабораторно-инструментальных обследованиях:
- мазок на микрофлору влагалища;
- тесты на ЗППП, ИФА, ПИФ;
- УЗИ органов малого таза;
- общеклинические анализы крови и мочи.
Если воспалительные выделения повторяются:
- необходимо пройти посевы, чтобы определить чувствительность микроорганизмов к назначенным ранее препаратам;
- УЗИ органов малого таза;
- общеклинические анализы крови и мочи.

Лечение
Основная медикаментозная терапия будет зависеть от причины возникновения и всегда сопровождается дополнительными рекомендациями лечащего врача.
Профилактика
Общие рекомендации:
- соблюдать правила интимной гигиены;
- своевременно и правильно лечить воспалительные и инфекционные заболевания мочеполовой системы;
- 1 раз в полгода приходить на профилактический осмотр к гинекологу.
Хочется отметить, что не рекомендуется самостоятельно спринцеваться, так как влагалище не нуждается в специальной чистке. Такое агрессивное вмешательство нарушает баланс микрофлоры во влагалище и повышает риск развития инфекционных заболеваний.
Вовремя обращайтесь к врачу и будьте здоровы!
Черновская Роза Урановна
Всё о женских выделениях.
 Клиника Здоровье Столицы
Клиника Здоровье СтолицыВ норме выделения не относятся к патологиям, это один из элементов естественной работы репродуктивных органов. Слизь, продуцируемая секреторными железами, нужна для образования здоровой микрофлоры внутри влагалища. Нормальные выделения не имеют характерного запаха, бывают кремообразными, белого цвета или прозрачные. Перед началом овуляции их объем может быть больше. Все это относится к естественным явлениям организма.
Любые изменения с запахом, цветом, консистенцией или объемом выделений должны насторожить женщину. Иногда это повод обратиться к специалисту. Такие изменения свидетельствуют о развитии патологического процесса.
Рассмотрим основные виды влагалищных выделений:
- по объему различают обильные, скудные и умеренные;
- по консистенции различают водянистые, творожистые, пенные и слизистые;
- по цвету могут быть прозрачные, белые, зеленоватые, желтые, коричневые или кровянистые;
- по запаху кисловатые, сладковатые, без запаха и с сильно выраженным неприятным запахом.

Если выделения скудные, это может свидетельствовать о пересыхании слизистой влагалища. При этом женщина может ощущать дискомфорт во время полового акта. Чаще всего такое состояние наступает в предклимактерический период, во время начала климакса. Это связано с возрастными изменениями, снижением уровня эстрогена, с эндокринными патологиями или приемом гормональных средств.
Обильные выделения часто визуально видны на нижнем белье. Наиболее актуальна такая проблема в средине менструального цикла или во время беременности непосредственно перед родами. Без запаха и изменений цвета это является вариантом нормы. При наличии других изменений лучше проконсультироваться у доктора.
Густые выделения творожистой консистенции чаще всего свидетельствуют о развитии грибковой инфекции и требуют лечения. Часто сопровождаются сладким запахом.
Если выделения пенистые, особенно имеющие неприятный запах – это указывает на бактериальное заражение микрофлоры влагалища.
Густые белесые выделения иногда свидетельствуют о наличии молочницы, необходимы дополнительные исследования.
Кровянистые выделения в период между менструациями являются тревожными показателями, требуется немедленная консультация гинеколога.
Выделения желтого или зеленого цвета указывают на развитие воспалительного процесса.
При обнаружении каких-либо изменений женщине лучше всего обратиться к специалисту. Для диагностики слизистой влагалища назначаются исследования:
- мазок на флору;
- ПЦР-диагностика;
- бактериологические посевы;
- анализ крови.
После установления точной причины врач-гинеколог назначает необходимое лечение в зависимости от ситуации.
Последние Новости
Выделения из влагалища: норма или патология
Что касается женщин, то у них выделения из влагалища – нормальное явление. Они увлажняют стенки влагалища и защищают половые органы от инфекции. Что касается 10-12 летних девочек, то выделений из влагалища у них быть не должно, т.к. их гормональный фон слишком низкий, а железы еще не функционируют.
Что касается 10-12 летних девочек, то выделений из влагалища у них быть не должно, т.к. их гормональный фон слишком низкий, а железы еще не функционируют.
Перед началом менструаций у девочек (примерно за год) начинается выделение белей из влагалища, что говорит о гормональной перестройке их организма. Выделения должны быть кремообразными и однородными, без неприятного запаха (или чуть кисловатым запахом).
Понятно, что выделения у женщин не должны быть болезненными, вызывать зуд, отек кожи или другие неприятные ощущения. Это может свидетельствовать только о патологии:
Трихомониаз. Обильные белые, зеленоватые или гноевидные, желтовато-коричневые выделения с неприятным запахом, сопровождающиеся зудом и/или жжением, болезненным мочеиспусканием.
Молочница (кандидоз). Зуд и выделения густые обильные, похожие на комки желтоватого творога. Изматывающий интенсивный зуд половых органов и раздражение (покраснение, отек) наружных половых органов.
Бактериальный вагиноз. Количество выделений значительно увеличивается, цвет выделений – серовато-белый или желтоватый, появляется неприятный рыбный запах. Симптомы усиливаются после полового акта.
Хламидиоз. Характерны желтые выделения, часто сопровождающихся болями в низу живота, болезненным мочеиспусканием.
Гоореян. Умеренные пенистые желтовато-белые выделения, сопровождающиеся болями внизу живота, болями при мочеиспускании и, нередко, межменструальными кровотечениями.
Кольпит. Выделения разнообразны: жидкие, водянистые, иногда густые, гнойные, часто зловонные, нередко с примесью крови.
Острое воспаление сопровождается зудом, чувством жжения или жара в области половых органов.
Онкологические заболевания внутренних половых органов часто сопровождаются жидкими как вода, обильными выделениями.
Выделения в менструальном цикле
Каждому периоду менструального цикла соответствует определенное количество и структура выделений:
Для первой фазы характерны скудные прозрачные выделения из влагалища (до 2 мл в сутки). Иногда это могут быть белые выделения из влагалища, имеющие водянистую или слизистую структуру.
Иногда это могут быть белые выделения из влагалища, имеющие водянистую или слизистую структуру.
Во время овуляции (середина менструального цикла) выделения могут стать обильнее, до 4 мл в сутки. Они приобретают слизистую структуру, становятся тягучими, а цвет выделений из влагалища иногда становится бежевого оттенка.
Количество выделений уменьшается во второй половине цикла. Они становятся киселеподобными или кремообразными (не всегда). Их количество может снова увеличиться за пару дней до начала менструации.
Что способствует изменению характера и количества выделений
Структура выделений из влагалища способна меняться, когда девушка начинает жить половой жизнью, а также после смены полового партнера. Это происходит за счет того, что во влагалище женщины попадает новая незнакомая микрофлора, и организм к ней адаптируется. Естественно, возникновение неприятных ощущений – свидетельство патологий, поэтому лучше обратиться за консультацией к врачу.
Уменьшение обильности выделений из влагалища может начаться вследствие приема гормональных препаратов (контрацептивов). Их количество меняется и во время беременности, т.к. гормональный фон женщины меняется. При этом выделения становятся жидковатыми и обильными.
После полового акта возможны специфические выделения: после незащищенного — прозрачные густые выделения с желтоватым или белым оттенком, после защищенного – белые кремообразные выделения.
Берегите своё здоровье и при наличие тревожных сигналов обязательно запишитесь к врачу-гинекологу.
Стоимость услуг можно посмотреть здесь
Более подробно с услугой по данной проблеме можно ознакомить тут
Вагинальные выделения. Когда стоит заподозрить патологию
Что собой представляют выделения из влагалища?
Вагинальные выделения являются следствием протекания определенных процессов в женском организме. Слизь способствует выполнению важнейших функций репродуктивной системы. Наличие определенных нарушений диагностируются на ранних стадиях развития по состоянию выделений.
Наличие определенных нарушений диагностируются на ранних стадиях развития по состоянию выделений.
Бели из вагины считаются физиологической нормой, которую обуславливают некоторые особенности репродуктивной системы женщины. Шеечный канал матки, рецепторы влагалищных стенок выделяют слизь, которая может выполнять разные функции. Одной из них является защитная функция. При появлении видоизмененных по цвету и составу белей можно заподозрить развитие гинекологической патологии.
При возникновении подозрений на возникновение заболевания, нужно обратиться в медицинский центр»Диамед-Експресс», где можно пройти диагностику женских заболеваний у квалифицированных специалистов.
Нормальный влагалищный секрет вырабатывается, начиная с пубертатного периода у всех женщин репродуктивного возраста. У девственниц выделения из вагины являются нормальным физиологическим состоянием, никак не связанным с началом половой жизни. Нормальные выделения состоят из:
- слизи, вырабатываемой клетками цервикального канала;
- минимального количества клеток маточной слизи, излишков лимфы и плазмы;
- влагалищной микрофлоры, в том числе и условно-патогенных микробов;
- минимального количества лейкоцитов.

Кроме защиты, бели санируют влагалище, поддерживают нужный уровень микрофлоры, увлажняют стенки вагины при половом акте.
У здоровой женщины бели из вагины прозрачные, не содержат посторонних включений. Нормой считается появление белых выделений, если они имеют однородную консистенцию и нормальный запах. Они могут появляться перед началом месячных, на ранних гестационных сроках.
При видоизменении внешнего вида выделений стоит заподозрить развитие изменений патологического характера либо инфекций влагалища. У белей меняется консистенция, цвет, запах. Они становятся мутными и густыми, с наличием посторонних включений и неприятным запахом.
Патологические бели и их признаки
При патологических белях:
- в области паха появляются неприятные ощущения, жжение, зуд;
- выделения могут иметь желтый, зеленый цвет, иногда с примесью пены;
- секрет может содержать белые либо оранжевые творожистые включения, раздражающие наружные половые органы;
- объем вагинального секрета увеличивается, появляется специфический селедочный запах;
- появляются обильные желтые выделения, сочетающиеся с болями в процессе мочеиспускания;
- влагалищный секрет может быть густым, содержать примеси гноя, крови, иметь неприятный запах.

К патологии относят наличие кровянистых выделений из цервикального канала, появляющихся в промежутках между месячными. Вагинальный секрет с неприятным запахом и измененным цветом, может говорить о кандидозе, трихомониазе, гарднереллезе и пр.
На характер изменения белей влияет возбудитель патологии. При:
- хламидиозе секрет из вагины прозрачный и пенится;
- бактериальном вагинозе, выделения приобретают серый цвет и сильный рыбный запах;
- молочнице слизь густая, наподобие творога, вызывающая зуд и отечность половых органов;
- трихомониазе выделения липкие и желтые, вызывающие зуд, отечность, гиперемию половых органов;
- цервиците, вагините, воспалении яичников выделения имеют зеленый цвет.
Так же повлиять на изменение вида и состава выделений могут: средства интимной гигиены низкого качества, регулярная санация влагалища, приводящая к нарушению родной микрофлоры, малоподвижный образ жизни, прием оральной контрацепции продолжительное время и пр.
На что могут указывать изменившие цвет бели?
Наличие желтых белей с увеличением их объема, зудом, жжением половых органов и слизистой, болезненности при мочеиспускании могут указывать на развитие инфекций типа трихомониаза, вагинита и служат поводом для обращения к врачу.
Серые бели появляются при скоплении в полости матки серозной жидкости.
Зеленые мутные выделения появляются при бактериальной инфекции, которая затрагивает матку с придатками. Зелеными белями зачастую сопровождается гонорея.
Кровянистые выделения из шейки бурого цвета относят к самым опасным, так как они могут быть предвестниками сильных кровотечений, при наличии новообразований, свидетельствовать о начале климакса и пр.
Установить истинную причину изменения вагинального секрета можно после сдачи анализов и проведения инструментальной диагностики, которые можно пройти в медицинском центре «Диамед-экспресс». После обследования и выявления причины патологии, здесь можно пройти результативное лечение, которое проводится квалифицированными специалистами. Записаться в центр можно по телефонам: (044) 428 30 05, (044) 221 54 87, (063) 693 15 45, (067) 232 60 58.
Записаться в центр можно по телефонам: (044) 428 30 05, (044) 221 54 87, (063) 693 15 45, (067) 232 60 58.
5 интимных советов от сестер Кардашьян
Неделю назад Ким Кардашьян опубликовала фотографию, где она сидит в купальнике в так называемой позе орла и пьет ананасовый сок из жестяной банки. Фото Ким сопроводила подписью: «Google преимущества ананасового сока». Объясняем, что это значит.
У ананасового сока, действительно, масса преимуществ (и столько же сомнительных свойств). Однако последний раз, когда Кардашьяны ссылались на ананасовый сок и его пользу – речь шла о вагине и ее аромате. В одном из эпизодов реалити-шоу сестры Кардашьян обсуждали это в прямом эфире. Суть была такова: ананасовый сок улучшает запах вагины. Семейство Кардашьян известно тем, что любит давать советы медицинского характера, основанные на собственных анекдотичных доказательствах, а не на научных фактах. Но действительно ли безопасно следовать подобным советам? Издание Cosmopolitаn опубликовало комментарии акушера-гинеколога, доктора медицинских наук Лорен Штрайхер, автора книги «Sex Rx: гормоны, здоровье и ваш лучший секс», которая развенчивает мифы Кардашьян о здоровье вагины.
Но действительно ли безопасно следовать подобным советам? Издание Cosmopolitаn опубликовало комментарии акушера-гинеколога, доктора медицинских наук Лорен Штрайхер, автора книги «Sex Rx: гормоны, здоровье и ваш лучший секс», которая развенчивает мифы Кардашьян о здоровье вагины.
«Пейте ананасовый сок, чтобы вкусно пахнуть внизу».
Напомним, что этот совет впервые прозвучал в контексте телевизионного шоу, один из эпизодов которого был посвящен обсуждению аромата влагалища. Кортни Кардашьян рассказала своим сестрам, что нужно пить побольше ананасового сока, чтобы вагина имела приятный запах. «Люди действительно верят в заблуждения, что ананас придает вагине сладкий аромат и вкус, – говорит доктор Штрайхер. – На самом деле этому нет доказательств, так как этот вопрос никто научно не исследовал. Но одну вещь эксперты знают наверняка: неприятный запах влагалища – это не нормально и может сигнализировать о забытом внутри тампоне, бактериальной инфекции, изменении уровня ph, дрожжевой инфекции, ослаблении мышц тазового дна, которые не в состоянии удерживать мочу. Никакой ананасовый сок не может решить ни одну из этих проблем». То есть, по словам специалиста, нет никаких научных доказательств того, что ананасовый сок может помочь изменить аромат вагины, как и любая друга пища.
Никакой ананасовый сок не может решить ни одну из этих проблем». То есть, по словам специалиста, нет никаких научных доказательств того, что ананасовый сок может помочь изменить аромат вагины, как и любая друга пища.
Вердикт врача: Нет. Просто нет.
«Увлажняйте влагалище витамином Е».
Хлое Кардашьян предлагает применять витамин Е местно, то есть – вводить его во влагалище с целью увлажнения. Доктор Штрайхер соглашается с тем, что витамин Е можно безопасно использовать в качестве смазки во время секса, но это не лучший вариант, потому как: «Витамин Е не увлажняет так же хорошо, как большинство специализированных коммерческих смазок. К тому же, витамин Е не избавит вас от причины вагинальной сухости. Нельзя считать его волшебным зельем, которое решит проблему в долгосрочной перспективе. Молодым женщинам, страдающим сухостью и раздражением влагалища, нужно выяснить причину проблемы. Иногда она кроется в неправильном подборе оральных контрацептивов. В любом случае, нужно обратиться за консультацией к доктору». Можем поспорить, что она имеет в виду вовсе не «доктора Кардашьян» для обсуждения правильного подбора противозачаточных.
Иногда она кроется в неправильном подборе оральных контрацептивов. В любом случае, нужно обратиться за консультацией к доктору». Можем поспорить, что она имеет в виду вовсе не «доктора Кардашьян» для обсуждения правильного подбора противозачаточных.
Вердикт врача: лучше потратить деньги на хорошую коммерческую смазку и получить более выраженный и длительный увлажняющий эффект.
«Наносите витамин Е на половые губы, чтобы успокоить раздражение».
Это третье «золотое правило» из арсенала Хлои. Хотя термин, который она использует («раздражение») и достаточно размыт, доктор Штрайхер говорит, что применение витамина Е, все же, может временно убрать общий дискомфорт. Но добавляет, что с этим может справиться и любой другой прохладный увлажнитель. Итого: витамин Е не поможет устранить причину раздражения, если ее вызывает, например, средство по уходу за интимной зоной, порошок для стирки белья, бактериальный вагиноз или дрожжевая инфекция.
Вердикт врача: Витамин Е не повредит, но и не вылечит вагинальное раздражение.
«Используйте вагинальные шарики, чтобы укрепить влагалище».
Итак, Хлое рекомендует мраморные вагинальные шарики, которые сама однажды опробовала на реалити-шоу. Вот что по их поводу думает доктор Штрайхер: «Шары из мрамора, используемые для укрепления мышц тазового дна, теоретически могут быть эффективными, но они работают только в том случае, если вы правильно их сжимаете». По словам доктора, большинству женщин не под силу сделать это правильно. Несмотря на то, что вагинальные шарики использовали на протяжении веков, нет никаких научных доказательств их эффективности. Именно поэтому, доктор Штрайхер рекомендует физическую терапию тазового дна под наблюдением специалиста или проверенный инструмент, который поможет вам пройти ее самостоятельно, например: Pericoach, Elvie или Apex. Но эта методика подходит только тем, кто действительно нуждается в помощи, например, из-за недержания мочи или дискомфорта во время секса.
Но эта методика подходит только тем, кто действительно нуждается в помощи, например, из-за недержания мочи или дискомфорта во время секса.
Вердикт врача: вагинальные шарики хороши как игрушка, но не гарантируют эффект, о котором говорит Хлое Кардашьян.
«Пройдите лазерное восстановление влагалища после родов».
Хлое пишет, что ее сестры воспользовались этой методикой после родов, чтобы восстановить размеры влагалища. Действительно, существует специальный медицинский лазер под названием Mona Lisa, который разработан именно для восстановления увлажненности и эластичности влагалища. Но этот метод доктор Штрайгер, опять же, рекомендует не всем. «Он предназначен для женщин, у которых действительно возникли проблемы. Например, сухость после менопаузы, химиотерапии или хирургической операции. Луч лазера работает только на уровне влагалищной подкладки, он не достигает мышц тазового дна. А именно они обеспечивают герметичность влагалища». Сделает ли лазер влагалище уже, если у женщины нет подобных проблем, спросите вы?». Абсолютно нет – отвечает доктор Штрайхер, которая выполняет по три процедуры в день на лазере Mona Lisа».
А именно они обеспечивают герметичность влагалища». Сделает ли лазер влагалище уже, если у женщины нет подобных проблем, спросите вы?». Абсолютно нет – отвечает доктор Штрайхер, которая выполняет по три процедуры в день на лазере Mona Lisа».
Вердикт доктора: «Единственное, что он сделает – это облегчит ваш кошелек примерно на 3 тыс долларов», – говорит доктор Штрайхер.
Какими должны быть выделения у женщин?
У девочек до начала пубертатного периода
Выделений из влагалища быть не должно. Этот факт обусловлен особенностями гормонального профиля и строением половых органов в этом возрастном периоде. Появление выделений из влагалища у девочки до 10-12 лет, особенно выделений, имеющих окраску и запах, свидетельствует о неблагополучии либо в половой системе, либо в рядом расположенных пищеварительном или мочевыводящем трактах.
Примерно за год до начала первой менструации у девочек появляются выделения из влагалища, обусловленные гормональной перестройкой организма. Эти выделения жидкие иногда слизистые, имеют беловатую окраску или слабо выраженный желтый оттенок, без запаха или со слабым кисловатым запахом. Эти выделения являются физиологически нормальными и необходимыми для увлажнения стенки влагалища и защиты половых органов от инфекционных агентов.
Эти выделения жидкие иногда слизистые, имеют беловатую окраску или слабо выраженный желтый оттенок, без запаха или со слабым кисловатым запахом. Эти выделения являются физиологически нормальными и необходимыми для увлажнения стенки влагалища и защиты половых органов от инфекционных агентов.
У женщин в репродуктивном периоде
С момента окончания месячных до середины цикла (при 28ми дневном менструальном цикле это 12-14 день, напомню, 1й день месячный- это 1 день менструального цикла) – выделения носят необильный (1-2 мл в сутки – диаметр пятна на ежедневной прокладке 2-3 см), водянистый или слизистый характер, имеют однородную консистенцию (или могут быть примеси в виде маленьких (до 2 мм) комочков), они бесцветны или имеют беловатый, или желтоватый оттенки, без запаха или со слабым кисловатым запахом.
В середине цикла наступает овуляция, и количество выделений увеличивается до 4 мл в сутки (размеры пятна на ежедневной прокладке увеличиваются до 5 см), они становятся слизистыми, тягучими, иногда оттенок выделений становится бежевым. Длится это 1-2 дня.
Длится это 1-2 дня.
Во второй половине менструального цикла, (от 12-14 дня и до начала месячных) — количество выделений (по сравнению с овуляторным периодом) уменьшается, выделения могут приобрести кремообразный или киселеподобный характер. За несколько дней до наступления менструации характерно повторное увеличение количества выделений.
С началом половой жизни
Начало половой жизни и смена полового партнера приводят к тому, что в половые пути женщины попадает новая, чужая, микрофлора. В результате в течение определенного промежутка времени (сугубо индивидуального для каждой женщины) происходит адаптация половой системы и всего организма женщины к «новым жильцам». В этот период характерно увеличение количества выделений, изменение цвета и консистенции. Главное, что при этом отсутствуют всякие неприятные ощущения (дискомфорт, зуд, жжение).
Сам половой акт также способствует появлению специфических влагалищный выделений. В течение нескольких часов после незащищенного полового акта (без использования презерватива) выделения из влагалища имеют вид прозрачных сгустков, с белым или желтоватым оттенком. Через 6-8 часов после полового акта характер выделений меняется: они становятся жидкими, белыми, обильными. Если половой акт был защищен презервативом или использовался метод прерванного полового сношения, то после него характерно выделение кремообразного, белого скудного секрета, состоящего из «сработавшейся» влагалищной смазки.
Через 6-8 часов после полового акта характер выделений меняется: они становятся жидкими, белыми, обильными. Если половой акт был защищен презервативом или использовался метод прерванного полового сношения, то после него характерно выделение кремообразного, белого скудного секрета, состоящего из «сработавшейся» влагалищной смазки.
Во время беременности
Количество влагалищных выделений у беременных, как правило, увеличивается. Выделения становятся обильными, жидковатыми.
Беременная женщина должна быть очень внимательной к своему состоянию, в том числе отслеживать характер влагалищных выделений. Так, например, появление очень жидких выделений во второй половине беременности обязательно должно насторожить женщину и стать поводом для обращения к врачу, так как подобная картина может наблюдаться при отхождении околоплодных вод.
У женщин в послеродовом периоде
Нормальные выделения после родов называются лохии. В первую неделю после родов лохии сравнимы с обычными месячными, только они более обильны и могут содержать сгустки. Затем их количество с каждым днем уменьшается. Постепенно они приобретают желтовато-белый цвет из-за большого количества слизи (становятся похожи на яичный белок), могут содержать небольшую примесь крови. Приблизительно к 4-й неделе наблюдаются скудные, «мажущие» выделения, а к концу 6-8-й недели после родов выделения из влагалища приобретают такой же характер, как и до беременности.
Затем их количество с каждым днем уменьшается. Постепенно они приобретают желтовато-белый цвет из-за большого количества слизи (становятся похожи на яичный белок), могут содержать небольшую примесь крови. Приблизительно к 4-й неделе наблюдаются скудные, «мажущие» выделения, а к концу 6-8-й недели после родов выделения из влагалища приобретают такой же характер, как и до беременности.
У женщин, принимающих гормональные контрацептивы
Торможение овуляции, на котором основано действие практически всех гормональных контрацептивов, приводит к уменьшению количества выделений (в период приема таблеток). После отмены контрацептива характер выделений из влагалища восстанавливается. Аналогичное влияние на характер выделений оказывает грудное вскармливание. По окончании послеродового периода количество влагалищных выделений очень незначительно (при условии кормления ребенка «по требованию» и отсутствия месячных).
У женщин в перименопаузе
Количество выделений в перименопаузе (периоде, включающем промежуток времени перед окончанием менструальной функции, последнюю менструацию и всю последующую жизнь женщины) прогрессивно уменьшается.
Признаки патологии
Самостоятельно поставить диагноз, руководствуясь характером влагалищных выделений, невозможно. Более того, без соответствующих анализов и клинического обследования не сможет этого сделать и гинеколог. Но существует несколько простых признаков, которые станут сигналом о возможном заболевании:
- Появление дискомфорта, зуда, жжения во влагалище.
- Пенистые выделения желтого, белого или зеленоватого цвета.
- Обильное выделение белых или желтоватых творожистых комков, вызывающих раздражение половых органов.
- Обильные выделения, имеющие неприятный рыбный запах.
- Желтые выделения, сопровождающиеся затрудненным мочеиспусканием, болью в нижней части живота.
- Густые гнойные выделения с примесями крови, обладающие резким неприятным запахом.
- Кровянистые выделения, которые появились между менструациями.
- Коричневые или кровянистые выделения при беременности.

В таком случае необходимо проконсультироваться с врачом-акушером-гинекологом, который сможет назначить нужные исследования, поставит точный диагноз и пропишет подходящее лечение.
Врач – акушер – гинеколог Гвоздецкая Катерина Викторовна
повод ли это обращаться в гинекологический центр?
Влагалищные выделения.. Они могут многое рассказать о здоровье женщины. Гинекология в Москве свидетельствует: более трети обращений к гинекологу связаны именно с влагалищными выделениями. Это, конечно же, похвально, женщины следят за своим здоровьем и обращаются в платные гинекологические клиники или в муниципальные поликлиники, как только обнаружат потенциальную угрозу. Но бывают и «случаи наоборот». Это когда абсолютно здоровые девушки поднимают настоящую панику в ответ на изменение выделений в период той же овуляции. Мы решили разобраться, когда женщине стоит действительно волноваться, а когда — успокоиться и продолжать наслаждаться жизнью.В норме выделения состоят из полезных бактерий, из слизистого секрета желез, которые расположены в шейке матки, и отмерших эпителиальных клеток со стенок шейки и влагалища.
 Однако же, любой гинеколог вам подтвердит: влагалище и нижнюю половину канала шейки матки могут населять такие микроорганизмы, как микоплазмы, уреаплазмы, стрептококки, стафилококки, гарднарелла, и сам факт их обитания там вовсе не свидетельствует о развитии какого-либо заболевания.
Однако же, любой гинеколог вам подтвердит: влагалище и нижнюю половину канала шейки матки могут населять такие микроорганизмы, как микоплазмы, уреаплазмы, стрептококки, стафилококки, гарднарелла, и сам факт их обитания там вовсе не свидетельствует о развитии какого-либо заболевания.Давайте разберемся, какие выделения считаются нормой и вполне безопасны для нашего женского здоровья.
У вас все в порядке, если:
- количество влагалищных выделений составляет от 1 до 4 мл в день
- по цвету выделения бывают от светло-прозрачных до беловатых и желтоватых
- влагалищные выделения густые по консистенции (допустима различная степень густоты)
- запах — или кисловатый или отсутствует
- влагалищные выделения гомогенные (однородные) по своей структуре, хотя в некоторых случаях структура с наличием небольших комочков (2-4 мм) считается допустимой нормой
- зуд влагалища и наружных половых органов отсутствует
Вам стоит обратиться гинекологический центр, если:
- влагалищные выделения имеют неприятный запах (особенно запах тухлой рыбы; запах лука в некоторых случаях может тоже говорить о дисбактериозе или бактериальном вагинозе)
- влагалищные выделения приобрели творожистую структуру, имеется белый налет на половых органах
- выделения стали зеленовато-желтыми или коричневыми (это может указывать не только на наличие инфекции, в том числе венерической, но и быть более грозным симптомом неблагополучия в организме)
- выделения сопровождаются зудом и жжением половых органов.

Количество и консистенция выделений меняются в зависимости от тех или иных факторов. Рассмотрим основные из них.
Овуляция. В этот период отмечается увеличение влагалищных выделений, они становятся вязкими и приобретают прозрачно-молочный оттенок, становятся похожими на сырой белок куриного яйца.
Беременность. В этот период в организме женщины наблюдается колебание гормонального фона, в результате которого значительно увеличивается количество влагалищных выделений. В зависимости от триместра их цвет и консистенция могут меняться.
Период лактации. Данное время так же ознаменовано игрой гормонов, количество выделений становится значительно меньше.
Использование гормональной контрацепции может так же влиять на количество и качество влагалищных выделений. Как правило, их становится меньше.
Внимание! Статья дана в ознакомительных целях!
В том случае, ели у вас имеются выделения, и их характер до сих пор остался вам непонятен или они вас настораживают, платные гинекологические клиники помогут досконально разобраться в данном вопросе. Как правило, бывает достаточно осмотра у гинеколога и взятия гинекологического мазка на флору, чтобы дать заключение: успокоить вас и отправить домой или же направить на расширенную диагностику.
Как правило, бывает достаточно осмотра у гинеколога и взятия гинекологического мазка на флору, чтобы дать заключение: успокоить вас и отправить домой или же направить на расширенную диагностику.
Цервикальная жидкость против жидкости для возбуждения против вагинальных выделений
Эта статья также доступна на: português, español
Обновлено 10 апреля 2019 г.
Выделения из влагалища, жидкость из шейки матки и жидкость для возбуждения: все ли они одинаковы вещь? Не совсем. Здесь мы объясняем, как они различаются, как идентифицировать каждую из них и что вам следует делать, если ваша вагинальная жидкость начинает выглядеть, пахнуть или чувствовать себя ненормально.
Что нужно знать
Выделения — это общий термин для жидкости, которая выходит из влагалища
Цервикальная жидкость является аспектом выделения — она меняется на протяжении всего цикла, чтобы предотвратить или облегчить выделение сперматозоидов.
 движение мимо шейки матки
движение мимо шейки маткиЖидкость для возбуждения создается во влагалище как часть цикла сексуальной реакции человека
Иногда вы можете заметить, что ваше влагалище кажется действительно влажным из ниоткуда, настолько, что вы идете в ванная комната, чтобы убедиться, что влага, которую вы чувствуете, не связана с менструацией или мочой.А если вы возбуждены, вы также можете заметить прилив влагалища. Что происходит, когда это происходит, и в чем разница между этими жидкостями?
Цервикальная жидкость = часть выделений
Если вы не принимаете гормональные противозачаточные средства, качество и количество вашей
смена цервикальной жидкости на протяжении менструального цикла. Эти изменения происходят из
шейка матки — проход между нижним и верхним репродуктивными путями — и возникает в ответ на гормональные колебания эстрогена и прогестерона, которые подготавливают ваше тело к овуляции, менструации и / или беременности.
«Выделения из влагалища» — это медицинский термин, используемый для описания жидкости, которая выходит из влагалища. Выделения — это общий термин, они состоят из клеток шейки матки и влагалища, бактерий, слизи и воды. У людей в период менопаузы выделений обычно меньше из-за более низкого уровня эстрогена.
Согласно UpToDate, нормально получать от половины до одной чайной ложки (от 2 до 5 мл) в день белых или прозрачных, в основном без запаха, слизистых выделений.
4,8
более 2 млн + рейтинги
4.8
более 2 млн. + Оценок
Вы можете чувствовать себя более влажным и иметь повышенное половое влечение около овуляции из-за
повышение эстрогена. Плодородная цервикальная жидкость в период овуляции обеспечивает дополнительную смазку. Консистенция (скользкая, липкая или пастообразная и эластичная), а также ощущение (влажная или сухая) цервикальной жидкости будут варьироваться на протяжении всего цикла и могут указывать на фазы цикла. Узнать больше о
характеристики и изменения разряда здесь.
Узнать больше о
характеристики и изменения разряда здесь.
Что такое жидкость для возбуждения?
«Блин, ты такой мокрый!» «Прежде всего, это разрядка.»
« Намокание »во время сексуальной активности — это нормальная физиологическая реакция на подготовку к сексу. Однако сексуальное возбуждение — это как психологическая реакция , так и психологическая реакция одновременно.
Физическое сексуальное возбуждение у женщины начинается с фазы возбуждения. Увеличение генитального кровотока приводит к набуханию сосудов (набухание кровеносных сосудов). Это увеличение кровотока и давления заставляет жидкость ( транссудат ) выталкиваться на поверхность стенок влагалища (1,2). Когда вы полностью физически сексуально возбуждены, вы можете чувствовать вагинальные ощущения, отек и достаточную влажность — это нормально. Жидкость для возбуждения — это вагинальная смазка, созданная для безболезненного проникновения и движения (2).
Примечание: «Половой прилив» — это результат вазоконденсата кожи.
Некоторые вещи, которые могут облегчить или затруднить производство жидкости для возбуждения:
Колебания уровня эстрогена в течение менструального цикла
Прелюдия (или ее отсутствие)
Ваше психическое состояние
Определенные лекарства, например гормональные противозачаточные
Ваш организм вырабатывает меньше эстрогена в начале и в конце менструального цикла. цикл, чтобы влагалище в это время выглядело более сухим.Это может расстраивать, если ваше тело не отражает в вашем сознании чувство возбуждения, а партнеры могут иногда ошибочно принимать цервикальную жидкость как показатель того, что они «мокрые» (достаточно возбужденные).
Общение является ключевым моментом во время полового акта с партнером. Если вы чувствуете возбуждение, но у вас возникают проблемы с выделением жидкости для возбуждения (естественная смазка), подождите немного и / или выразите то, что вам нужно, чтобы заставить ваши поясницы работать.
Кроме того, иногда вам просто нужно немного лубриканта для вагинального секса, что совершенно нормально и полезно.Одно исследование показало, что использование смазки связано с более высоким уровнем сексуального удовольствия. Консенсус женщин, участвовавших в исследовании, пришел к выводу, что смазка улучшает ощущение секса, а повышенная влажность облегчает оргазм (3).
Если вы не испытываете сексуального влечения и не производите жидкость для возбуждения, возможно, вам не нравится то, что вы делаете со своим партнером, или у вас низкое либидо. Менопауза, кормление грудью, лекарства / наркотики и эмоциональное здоровье также могут влиять на цикл сексуальной реакции организма.
Являются ли выделения из влагалища частью «брызгания»?
Женский эякулят до сих пор остается неясной темой, но исследования утверждают, что небольшое количество молочной жидкости, которая может выделяться при оргазме, может происходить из секреторных желез, расположенных рядом с женской уретрой, известных как железы Скина (иногда называемые женской простатой) ( 4). «Брызги» считаются одним из видов «женской эякуляции» (обычно раздутые и преувеличено порно), который предположительно являются форма разбавленной мочи исключена из мочевого пузыря во время оргазма (4,5).
«Брызги» считаются одним из видов «женской эякуляции» (обычно раздутые и преувеличено порно), который предположительно являются форма разбавленной мочи исключена из мочевого пузыря во время оргазма (4,5).
У некоторых людей с недержанием мочи может наблюдаться подтекание мочи во время вагинального проникновения или оргазма (4). Это отличается от сквиртинга, и этим людям может быть полезно посещение врача для обсуждения лекарств или физиотерапии тазового дна.
Не нужно стыдиться сквиртинга. Это всего лишь часть широкого спектра сексуальных реакций и переживаний, которые делают вещи уникальными и захватывающими.
Как определить патологические выделения
Атипичные выделения могут указывать на проблему, например бактериальный вагиноз, дрожжевую инфекцию или ИППП, например трихомониаз.Вот некоторые индикаторы аномальных выделений:
Цвет : сероватый, зеленоватый, желтоватый, коричневатый
Объем : значительное количество, часто с другими симптомами, такими как зуд
Консистенция : становится жидкостью на порядок тоньше или толще и текстурированнее
Запах : Неприятный, рыбный, металлический
За исключением атипичных выделений, можно заметить различные типы влагалища. жидкость на протяжении всего цикла, а также во время и после сексуальной активности.
жидкость на протяжении всего цикла, а также во время и после сексуальной активности.
Цервикальная жидкость и выделения различаются по количеству, консистенции, цвету и запаху в зависимости от фазы менструального цикла и / или наличия инфекции, некоторых лекарств, генетических факторов и питания.
Жидкость для возбуждения отличается от жидкости шейки матки и возникает в результате фазы возбуждения в цикле сексуальной реакции. Проверка цервикальной жидкости после полового акта может ввести в заблуждение, поскольку ее можно спутать со спермой или жидкостью при возбуждении.
Узнайте об изменениях в выделениях в течение цикла и отслеживайте свою сексуальную активность с помощью Clue .
Статья была впервые опубликована 24 октября 2017 года.
Почему у меня пересохло влагалище? Причины, диагностика и лечение сухости влагалища
Эта статья также доступна на: português, español
Что нужно знать о сухости влагалища:
Сухость влагалища может иметь физические или психологические причины
Смазка влагалища часто тесно связана связаны с уровнем гормона эстрогена, который меняется на разных этапах жизни
Лекарства (включая гормональные противозачаточные) могут вызывать сухость влагалища
Вы можете вести счастливую и здоровую половую жизнь, даже если вы мало производите естественная вагинальная смазка
Сухость влагалища является обычным явлением, но излечима и может возникнуть в любом возрасте. Симптомы могут включать жжение, дискомфорт или зуд во влагалище, аномальные выделения из влагалища или боль во время секса или мастурбации.
Симптомы могут включать жжение, дискомфорт или зуд во влагалище, аномальные выделения из влагалища или боль во время секса или мастурбации.
Сухость влагалища может иметь ряд причин, как психологических, так и физиологических. Если вы более сухие, чем хотелось бы, во время полового акта, или испытываете более общий дискомфорт из-за сухости влагалища, вот некоторые из возможных причин и решений:
Почему мое влагалище сухое? Распространенные причины сухости влагалища
Сухость влагалища и уровни эстрогена
Гормон эстроген помогает сохранять влагалище влажным и поддерживать толщину слизистой оболочки влагалища. Атрофический вагинит ( вульвовагинальная атрофия ) — распространенное заболевание, которое может возникать, когда яичники вырабатывают пониженное количество эстрогена, что включает выраженный симптом сухости влагалища (1).
Ваше тело вырабатывает меньше эстрогена:
Во время менопаузы он классифицируется как мочеполовой синдром менопаузы
После рождения ребенка, особенно при грудном вскармливании
Лекарства, влияющие на репродуктивную функцию гормональная регуляция, например, при лечении рака груди или некоторых агонистов гонадотропин-рилизинг-гормона.

Удаление яичников, химиотерапия или лучевая терапия таза (1-5)
Вагинальная смазка и секс
Если вы замечаете сухость во время вагинального секса, это может быть по ряду причин . Может быть, то, что делает ваш партнер, вас просто не заводит. Если вы чувствуете себя возбужденным, но все еще сухо, вашему телу просто нужно время, чтобы догнать мозг. Если вы замечаете сухость влагалища вместе с отсутствием полового влечения, возможно, вы испытываете пониженное либидо, которое может быть вызвано рядом факторов, включая лекарства и состояние здоровья.Или вы просто можете не увлекаться своим партнером или действиями, которые вы выполняете вместе.
На ваше сексуальное желание влияют некоторые из тех же гормонов, которые колеблются в зависимости от вашего цикла, например, эстроген и прогестерон.
Вы можете обнаружить, что ваше желание имеет тенденцию увеличиваться в дни, предшествующие овуляции, и уменьшаться после завершения овуляции (6,7). Половое влечение может быть ниже, когда больше прогестерона вырабатывается во время лютеиновой фазы (дни после овуляции и до менструации) (7).То, как репродуктивные гормоны влияют на желания и предпочтения, не для всех одинаково; некоторые люди сообщают о повышенном половом влечении как части предменструального опыта, в то время как другие отмечают снижение либидо (8). Отслеживание желания на протяжении всего цикла может помочь вам узнать, что для вас истинно.
Половое влечение может быть ниже, когда больше прогестерона вырабатывается во время лютеиновой фазы (дни после овуляции и до менструации) (7).То, как репродуктивные гормоны влияют на желания и предпочтения, не для всех одинаково; некоторые люди сообщают о повышенном половом влечении как части предменструального опыта, в то время как другие отмечают снижение либидо (8). Отслеживание желания на протяжении всего цикла может помочь вам узнать, что для вас истинно.
4,8
более 2 млн оценок
4,8
более 2 млн оценок
Лечение сухости влагалища
Если вы испытываете сухость после приема лекарств или одной из форм гормонального контроля рождаемости: поговорите со своим врачом о попытках другой, который лучше подходит для вашего тела.
Если вы подозреваете, что ваша сухость может быть вызвана низким уровнем эстрогена, есть несколько вариантов лечения: вагинальные увлажнители или лубриканты, местный вагинальный крем или таблетка с эстрогеном, системная терапия эстрогеном (и прогестероном) или иногда селективные модуляторы рецепторов эстрогена ( СЭРМы) (3). Обратитесь к своему врачу, чтобы узнать, какой вариант лучше всего подходит для вас.
Обратитесь к своему врачу, чтобы узнать, какой вариант лучше всего подходит для вас.
Если то, что делает ваш сексуальный партнер, вам не подходит: вы можете попробовать обсудить свои сексуальные симпатии и антипатии — вы даже можете обнаружить, что простой разговор об этом увеличивает ваше возбуждение.Если вам не хватает влечения к партнеру, вам решать, что вы будете делать оттуда, хотите ли вы переоценить свои отношения или исследовать любые проблемы со здоровьем, которые могут мешать вашему либидо.
Если вы чувствуете себя возбужденным, но не мокрый: Проведение большего количества времени на прелюдию может быть одним из способов увеличить вашу естественную смазку. Другой вариант — использовать личную смазку (лубрикант) во время сексуальной активности или мастурбации.
Используйте личную смазку для «просто лучшего секса»
В исследовании 2013 года использование смазки было связано с более высокими оценками сексуального удовольствия и удовлетворения как при индивидуальной мастурбации, так и при совместных сексуальных действиях.
Более 9 из 10 женщин в исследовании согласились или полностью согласились с тем, что лубрикант делает секс «более комфортным», «более приятным» и просто «лучше» (9).
Смазки на основе воды или силикона можно использовать с латексными презервативами и диафрагмами. Продукты на масляной основе, такие как вазелин, детское масло, минеральное масло или растительные масла, вредны для внутреннего использования и могут повредить латексные презервативы и / или диафрагмы и сделать их менее эффективными для предотвращения беременности или ИППП.
Исследование, опубликованное в журнале «Акушерство и гинекология», показало, что у женщин, которые использовали вазелин в качестве лубриканта в прошлом месяце, вероятность развития бактериального вагиноза более чем в два раза выше, чем у тех, кто его не употреблял (10). Лосьоны для рук и тела также не рекомендуются, так как они могут вызывать раздражение тканей влагалища.
Если вы предпочитаете использовать что-то натуральное, избегайте пищевых продуктов, таких как оливковое или кокосовое масло, так как это может привести к дрожжевой инфекции или бактериальному вагинозу. Вместо этого попробуйте органическую смазку или смазку на водной основе без добавок.
Вместо этого попробуйте органическую смазку или смазку на водной основе без добавок.
Другие возможные причины сухости влагалища
Помимо сексуального возбуждения и уровней эстрогена, существуют дополнительные факторы, которые могут влиять на вагинальную смазку:
Сухость влагалища может быть побочным эффектом некоторых лекарств и противозачаточных средств . Поговорите со своим врачом, чтобы узнать, может ли причиной сухости влагалища быть лекарства или противозачаточные средства (11).
У курильщиков сигарет был повышен риск более раннего перехода в менопаузу по сравнению с некурящими.Это означает, что симптомы атрофического вагинита могут появиться в более молодом возрасте в этой популяции (2).
Синдром Шегрена может быть еще одной причиной возможной вагинальной (и других симптомов сухости). Это аутоиммунное заболевание, при котором железы организма не могут производить достаточно влаги (12)
Если вы проверили все остальное и все еще не нашли виновника, у вас может быть аллергия на химические вещества в мыле. , моющие средства, смазки или средства гигиены — они также могут вызвать сухость или раздражение влагалища.Попробуйте перейти на натуральные продукты и умыться с мылом без запаха или просто водой и посмотрите, улучшатся ли ваши симптомы.
, моющие средства, смазки или средства гигиены — они также могут вызвать сухость или раздражение влагалища.Попробуйте перейти на натуральные продукты и умыться с мылом без запаха или просто водой и посмотрите, улучшатся ли ваши симптомы.
Ваше влагалище самоочищается, поэтому нет необходимости использовать какие-либо внутренние моющие средства (спринцевания) или вагинальные дезодоранты — они могут быть вредными. Исследования связывают практику спринцевания с повышенным риском бактериальных и дрожжевых инфекций, воспалительных заболеваний органов малого таза, рака шейки матки, увеличения передачи ИППП, инфекций верхних отделов половых путей, эндометрита (воспаления слизистой оболочки матки) и других неблагоприятных последствий для здоровья ( 13,14).
Используйте Clue для отслеживания вагинальной жидкости на протяжении всего цикла.
Статья была первоначально опубликована 13 октября 2017 года.
Что означают ваши выделения из влагалища
Эта статья также доступна на: português, español
Что такое выделения из влагалища? Проще говоря, это термин, который охватывает любую непериодическую жидкость, которая выходит из влагалища, например вагинальную смазку, жидкость для возбуждения, дневную сперму и жидкость шейки матки. Цервикальная жидкость (также известная как цервикальная слизь ) является одним из основных компонентов выделений из влагалища.Вырабатываемая клетками шейки матки, цервикальная жидкость меняется на протяжении всего цикла: от сухой до влажной, от кремовой до яичной, от эластичной до липкой.
Цервикальная жидкость (также известная как цервикальная слизь ) является одним из основных компонентов выделений из влагалища.Вырабатываемая клетками шейки матки, цервикальная жидкость меняется на протяжении всего цикла: от сухой до влажной, от кремовой до яичной, от эластичной до липкой.
Отслеживание жидкости в шейке матки с помощью Clue даст вам лучшее представление о том, какие гормональные изменения и события происходят в вашем организме в любой момент. Понимание ваших собственных моделей может помочь вам узнать, когда ваш эстроген повышается, когда произошла овуляция и когда вы можете пропустить лубрикант. Информация о выделениях из влагалища и цикле цервикальной жидкости также может помочь вам распознать, когда что-то не так — от инфекции до гормональной проблемы.
4,8
более 2 млн оценок
4,8
оценок более 2 млн
Зачем нам цервикальная жидкость Чтобы беременность наступила, вам нужны яйцеклетка, сперма и фертильная цервикальная жидкость. Цервикальная жидкость позволяет сперматозоидам проникать в матку и достигать яйцеклетки при овуляции.
Цервикальная жидкость позволяет сперматозоидам проникать в матку и достигать яйцеклетки при овуляции.
Шейка матки — это проход между нижними и верхними половыми путями. Внутри и вокруг него есть железы, вырабатывающие жидкость. Консистенция, непрозрачность и объем этой жидкости меняются вместе с вашими репродуктивными гормонами.В разное время цикла происходит изменение цервикальной жидкости, что затрудняет или облегчает прохождение сперматозоидов мимо шейки матки в матку (1) . Цервикальная жидкость также защищает сперматозоиды от кислой среды влагалища и содержит антитела, которые помогают защитить от вредных бактерий и вирусов (2, 3).
Как найти и почувствовать цервикальную жидкостьЕсли вы хотите узнать свою цервикальную жидкость, попробуйте поискать и почувствовать изменения консистенции (пастообразная, скользкая), количества и цвета жидкости, а также ощущение во влагалище (влажное или сухое).
Вы можете пальцами нащупать жидкость у входа во влагалище или непосредственно у шейки матки. Ищите цвет и консистенцию. Почувствуйте толщину, влажность, скользкость (например, мыла) и растяжение жидкости.
Ищите цвет и консистенцию. Почувствуйте толщину, влажность, скользкость (например, мыла) и растяжение жидкости.
Другой способ — поискать жидкость на туалетной бумаге. Цервикальная жидкость должна быть видна на бумаге и отличаться от другой влагалищной жидкости. Некоторые люди считают, что это менее запутанно, чем собирать жидкость пальцами, потому что прикосновение непосредственно к вульве / влагалищу может затруднить определение цервикальной жидкости от общей смазки.
Если вы хотите погрузиться в это, вы также можете попробовать окунуть покрытые жидкостью пальцы в стакан с водой. Цервикальная жидкость либо останется на пальцах, либо будет стекать на дно стакана маленьким комком. Влагалищная влага, напротив, растворяется в воде.
Чтобы найти метод, который лучше всего подходит для вас, потребуется несколько проб и ошибок. Имейте в виду, что эякулят или жидкость возбуждения можно спутать с цервикальной жидкостью даже на следующий день после секса.
Изменения в выделениях из влагалища: график выделения цервикальной жидкости в течение всего цикла 1. Начало цикла: менструация
Начало цикла: менструация
В первый день цикла, первый день менструации, уровни обоих эстроген и прогестерон низкие. Поскольку уровень эстрогена определяет выработку цервикальной жидкости, шейка матки в это время не производит много жидкости (4). Вы все равно не заметите, потому что у вас месячные.
2.Сразу после менструации: отсутствует, сухой
В первые дни после менструации эстроген повышается (эстроген вырабатывается фолликулом, растущим в яичнике, когда он готовится выпустить яйцеклетку во время овуляции). Однако большинство из них не замечает цервикальной жидкости в течение нескольких дней, пока уровень эстрогена не повысится.
3. Подготовка к овуляции: липкая, белая, кремовая, в виде лосьона
По мере повышения уровня эстрогена шейка матки производит больше жидкости. Сначала он может быть густым и липким или липким, а затем стать более влажным и кремообразным, как лосьон.Он может выглядеть беловатым и мутным или даже желтоватым (особенно, если он высох на вашем нижнем белье) (4). В 28-дневном менструальном цикле вы можете впервые заметить эту жидкость примерно на 9 или 10 день (1,4).
В 28-дневном менструальном цикле вы можете впервые заметить эту жидкость примерно на 9 или 10 день (1,4).
4. Около овуляции: ягодичный, влажный, скользкий, чистый, эластичный
По мере приближения овуляции вырабатывается гораздо больше цервикальной жидкости. Ваше влагалище, вероятно, станет более влажным, а жидкость станет более скользкой по мере увеличения содержания воды. За пару дней жидкость становится более эластичной и прозрачной.Когда эстроген достигает пика за 1-2 дня до овуляции, цервикальная жидкость часто напоминает сырой яичный белок, который можно растянуть на несколько дюймов между большим и указательным пальцами (4,5). Количество выделений из влагалища в это время у всех разное, но оно может быть в 10–20 раз больше, чем в другие моменты цикла (6). «Пиковая» цервикальная жидкость на 95% состоит из воды и 5% твердых веществ (электролитов, органических соединений и растворимых белков) (7). Согласно Google, люди склонны называть этот тип цервикальной жидкости «выделениями при овуляции».
* Обратите внимание, что наличие фертильной цервикальной жидкости не может точно подтвердить овуляцию. Тесты на овуляцию и отслеживание базальной температуры тела более надежны для подтверждения овуляции.
5. Лютеиновая фаза: липкая, сухая
Как только овуляция закончилась, выделения из влагалища снова меняются. Еще до того, как вы заметите визуальные изменения, цервикальная жидкость станет более волокнистой, и сперматозоид будет труднее проходить через нее (1). Через день-два после овуляции (начало лютеиновой фазы) количество жидкости быстро уменьшается.Прогестерон, доминирующий гормон в этой фазе, подавляет секрецию жидкости эпителиальными клетками шейки матки (1). Жидкость снова может стать липкой или липкой или просто высохнуть и отсутствовать (1,4).
Это возвращает нас к менструации, и цикл начинается снова.
Каждый организм уникален — эти изменения могут проявляться для вас по-разному, или вы можете воспринимать или интерпретировать их по-разному.
Так почему же ваша цервикальная жидкость так сильно изменяется? Каждое изменение выполняет свою функцию.Цервикальная жидкость создает период фертильности, который длится до шести дней, что намного дольше, чем 12-24 часа, когда яйцеклетка может быть оплодотворена после овуляции. Сперма, попадающая во влагалище до овуляции, может быть приостановлена в этой жидкости, что позволяет ей дольше выжить в кислой влагалищной среде (1). Сперма может начать течь через кремообразные выделения примерно с 9 дня 28-дневного цикла (1). Когда овуляция действительно происходит, эластичная жидкость яичного белка становится самым легким типом жидкости для сперматозоидов (6).Но плавание никогда не бывает слишком простым — эта жидкость также фильтрует «лучшие» сперматозоиды. Те, кто медленнее плавает, остаются позади, как и сперматозоиды с другими подвижными или структурными аномалиями (2,8).
После овуляции, когда окно потенциальной беременности закрылось, цервикальная жидкость становится барьером, препятствующим попаданию сперматозоидов в верхние половые пути. Прогестерон, вырабатываемый вашим яичником в лютеиновой фазе, действует аналогично прогестину в противозачаточных средствах, содержащих только прогестерон. В результате цервикальная жидкость становится разреженной и плотной с твердыми частицами и с небольшим количеством воды, что затрудняет прохождение сперматозоидов через шейку матки (9).
Прогестерон, вырабатываемый вашим яичником в лютеиновой фазе, действует аналогично прогестину в противозачаточных средствах, содержащих только прогестерон. В результате цервикальная жидкость становится разреженной и плотной с твердыми частицами и с небольшим количеством воды, что затрудняет прохождение сперматозоидов через шейку матки (9).
Изменения в структуре цервикальной жидкости могут сигнализировать о гормональной проблеме. Обычно это сопровождается изменениями продолжительности вашего цикла и менструации. Выделения также могут стать ненормальными, если у вас есть инфекция. Признаки аномальных выделений включают изменения:
Консистенция : необычно тонкая или толстая и более текстурированная / крупная
Цвет : серый, зеленый, желтый или коричневый
Объем : значительный и неожиданный объем
Запах : рыбный, металлический или просто другой
Если вы подозреваете, что у вас ненормальные выделения, узнайте, что делать и почему они возникают, в этой статье.
Недержание мочи у женщин — причины и лечение недержания мочи
Что нужно знать
- Недержание мочи среди женщин очень распространено — четверть женщин старше 20 лет лет и половина женщин старше 40 лет страдают от мочевыводящих путей. недержание мочи
- Показатели недержания мочи увеличиваются с возрастом, ожирением, беременностью и родами (особенно вагинальные роды)
- Недержание мочи не делает его нормальным только потому, что недержание мочи является обычным явлением.
Что такое недержание мочи?
Недержание мочи (НМ) заболевание, при котором человек непроизвольно выделяет мочу.Это может быть всего несколько капель или полное опорожнение мочевого пузыря. Мочевой недержание мочи поражает многих людей, особенно взрослых и пожилых женщин. Недержание мочи часто считается табу, и из-за смущения, страха, или думая, что это нормально, недержание мочи часто не обсуждается.
Помимо неудобства носить ежедневные прокладки или часто
при смене нижнего белья недержание мочи может негативно повлиять на
здоровье и качество жизни.
Люди часто испытывают беспокойство и депрессию, связанные с мочеиспусканием. недержание мочи, которое может повлиять на производительность труда и социальный опыт (1).Этот может также повлиять на интимные отношения — до четверти женщин в возрасте от 40 до 80 лет, страдающих недержанием мочи, также могут страдать от полового акта недержание мочи (непроизвольное вытекание мочи во время секса) (2). Это может повлиять на опыт сексуальной активности женщины и может заставить женщин ограничить сексуальная активность (2).
Недержание мочи также связано с другими заболеваниями и последствиями. Постоянная влажная среда вокруг области таза может привести к раздражения и учащение высыпаний и инфекций мочевыводящих путей (ИМП) (3).
Среди пожилых людей недержание мочи ассоциировалось с повышенная частота госпитализаций, переломов (особенно с недержание мочи), а также снижение способности выполнять повседневную деятельность (3,4).
Насколько распространено недержание мочи?
По оценкам, четверть женщин старше 20 лет страдают мочеиспусканием. недержание мочи. Эта тенденция усиливается с возрастом: до половины женщин старше 40 лет.
недержание мочи (3,5,6).Это может быть недержание мочи каждый раз
вам нужно помочиться, чтобы непроизвольно мочиться только один раз в месяц, и вы можете
варьируются по объему от нескольких капель до полного опорожнения мочевого пузыря.
Несмотря на то, что недержание мочи очень распространено, только четверть этих женщин будут искать
помощь от их поставщика медицинских услуг (3). Для справки о том, что считается
«Нормально», в среднем женщина мочится восемь или менее раз в день (3).
недержание мочи. Эта тенденция усиливается с возрастом: до половины женщин старше 40 лет.
недержание мочи (3,5,6).Это может быть недержание мочи каждый раз
вам нужно помочиться, чтобы непроизвольно мочиться только один раз в месяц, и вы можете
варьируются по объему от нескольких капель до полного опорожнения мочевого пузыря.
Несмотря на то, что недержание мочи очень распространено, только четверть этих женщин будут искать
помощь от их поставщика медицинских услуг (3). Для справки о том, что считается
«Нормально», в среднем женщина мочится восемь или менее раз в день (3).
Что вызывает недержание мочи?
Давайте разберем наиболее распространенные типы недержания мочи:
1) Стрессовое недержание мочи (SUI)
Стрессовое недержание мочи — это непроизвольная потеря мочи, когда
внутрибрюшное давление повышено.Это может произойти под любым телесным
усилие или напряжение — чихание, кашель, смех или выполнение напряженных
упражнение (7). Стрессовое недержание мочи — самый распространенный тип недержания мочи,
на долю женщин приходится до половины случаев недержания мочи, причем преобладающая часть
тип, влияющий на более молодых женщин с недержанием мочи (6).
Женщины, которые испытывают СНМ, часто имеют либо более слабые сфинктеры уретры, либо более слабое тазовое дно или их комбинация (3). Уретра трубка который соединяет ваш мочевой пузырь с внешней средой, через которую выходит моча.В сфинктеры — это круговые мышцы, которые при сжатии предотвращают попадание мочи выход из мочевого пузыря. Когда эти мышцы расслабляются, моча может покинуть мочевой пузырь. В мочевой пузырь и уретра расположены в брюшной полости, в нижнем таз. При повышении внутрибрюшного давления уретра может быть слабой. достаточно, чтобы сохранить закрытие при повышении давления, и моча может непроизвольно пройти (3).
Причины повреждения уретры и слабости сфинктера уретры включают: операции на органах малого таза, роды и диабетическая нейропатия (3).Во время беременности, когда растущий ребенок занимает дополнительное пространство в тазу, давление увеличивается накладывается на мочевой пузырь и сфинктеры уретры.
Слабый таз
этаж
также способствует стрессовому недержанию мочи, не обеспечивая уретру достаточного количества
опоры и препятствуют ее полной герметизации (3).
Также было высказано предположение, что женщины в постменопаузе с низким уровнем эстрогена ( гипоэстрогенный ) может привести к истончению влагалищной ткани вокруг уретра (9).Это может затруднить достижение и поддержание уретрального закрытие под давлением. Стадия постменопаузы полна изменений, и это трудно определить четкую взаимосвязь между низким уровнем эстрогена и недержание мочи (8). Были получены противоречивые результаты при использовании терапии эстрогенами для лечить недержание мочи у женщин в менопаузе, и все еще необходимы дополнительные исследования (8,9,10). В общем, вагинальные кремы с эстрогеном имеют некоторую пользу, в то время как пероральные препараты эстрогена, по-видимому, ухудшают недержание мочи (10).
2) Неотложное недержание мочи (UUI)
Неотложное недержание мочи переживается как сильное чувство неотложной необходимости
опорожните мочевой пузырь до или во время утечки (3,7). Когда человек, страдающий
UUI замечает срочность, им часто нужно опорожнять мочевой пузырь
быстро, или он может случайно опустеть.
Моча покидает тело не только под действием силы тяжести. Есть большой раунд Мышца, которая окружает мочевой пузырь, называется мышца детрузора. Когда детрузор мышцы сокращаются, это приводит к уменьшению размера мочевого пузыря.С UUI мышца детрузора, скорее всего, сверхактивна и может сокращаться произвольно, особенно ночью (3). В этих ситуациях сокращение мышц детрузора сильнее. что уретральный сфинктер уплотняется, и он вытесняет мочу наружу.
3) Недержание мочи смешанного типа
Недержание мочи смешанного типа представляет собой комбинацию ощущения срочности опорожнения ваш мочевой пузырь и недержание мочи, вызванные увеличением внутрибрюшных давление (3,7).
5) Другие формы недержания мочи
Есть много других причин, по которым человек может испытывать недержание, в том числе
инфекции мочевыводящих путей, неврологические заболевания (например, рассеянный склероз или болезнь Паркинсона), позвоночник
повреждение спинного мозга / нерва, когнитивные нарушения, рак или физические ограничения, которые
не позволяйте им вовремя попасть в ванную комнату (3).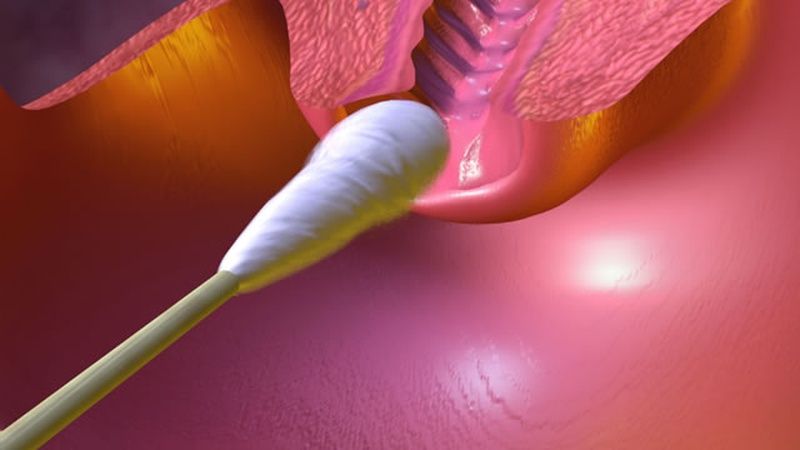
Акушерские свищи
Свищ — это аномальный проход между двумя полыми органами. Распространенная причина недержание мочи в странах Африки к югу от Сахары и другие недостаточно обслуживаемые сообществ — акушерских свищей, которые могут образовываться во время родов, особенно в роды без присмотра квалифицированного специалиста по родовспоможению, такого как акушерка или врач. По оценкам, 2 миллиона человек страдают свищами в местах, где гинекологическая помощь недоступна (11).
Акушерские свищи часто возникают из-за заблокированных родов, когда ребенок не может
проходят по родовым путям.Это может быть из-за того, что ребенок крупнее,
или таз матери слишком мал, особенно если мать молода. В
эти ситуации, когда ребенок спускается по родовым путям,
сокращения матки, ребенок может застрять. Если тело ребенка
насильно прижатым к тазовым органам матери в течение длительного времени, это может
перекрыть кровоснабжение влагалища, мочевого пузыря, уретры или прямой кишки. Без
источник насыщенной кислородом крови в этой области, ткань умирает, оставляя отверстие между
пораженные органы.Это может привести к пожизненному недержанию мочи и кала.
Без
источник насыщенной кислородом крови в этой области, ткань умирает, оставляя отверстие между
пораженные органы.Это может привести к пожизненному недержанию мочи и кала.
Люди с акушерскими свищами подвержены повышенному риску инфекций и часто стигматизированы и пристыжены их сообществом и считаются нечистыми, зловонными и не может иметь детей. Есть организации, работающие над устранением свищи и их влияние на женские жизни (12).
В развитых странах акушерские свищи встречаются крайне редко, потому что они можно предотвратить и лечить. Затрудненные или трудные роды под наблюдением квалифицированных медицинских специалистов, и любые препятствия устраняются медицинские методы, лекарства и кесарево сечение (11,12).
Кто подвержен риску недержания мочи?
Беременные и недавно родившие (особенно вагинально)
Повышенное давление на мочевой пузырь значительно усугубляет недержание мочи
часто встречается во время беременности. Недержание во время беременности может повлиять на 1 из 2
люди на каком-то этапе беременности (13).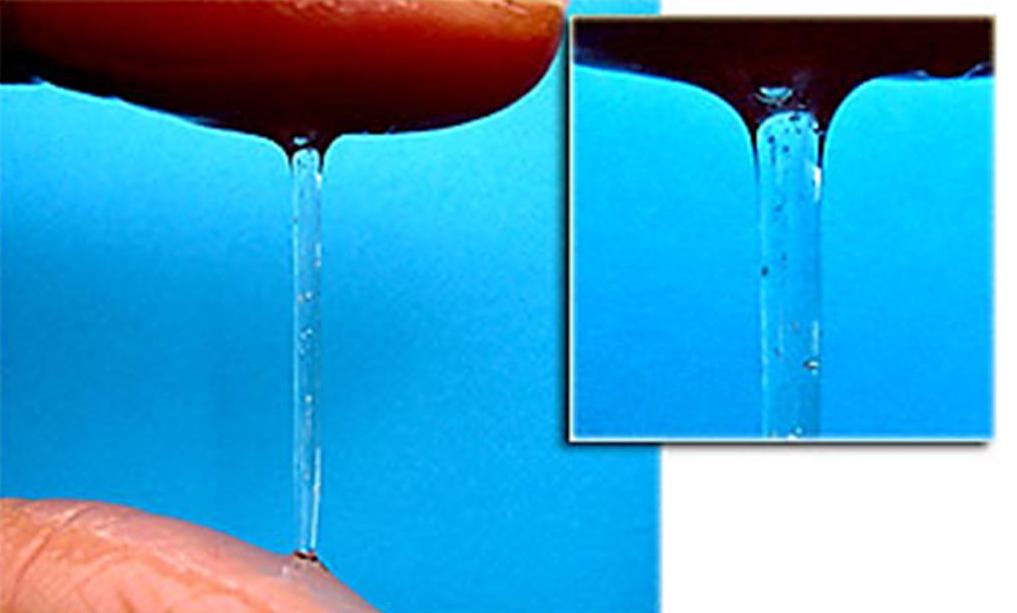 Людей тоже больше
может возникнуть недержание мочи после родов. Часто это происходит из-за
стресс и травма тазового дна от естественных родов.Особенно в
исследования показывают, что в первые три месяца после родов треть женщин, которые
роды вагинально испытывают недержание мочи. Менее 1 из 6 женщин, у которых
при кесаревом сечении наблюдается недержание мочи (14,15).
Людей тоже больше
может возникнуть недержание мочи после родов. Часто это происходит из-за
стресс и травма тазового дна от естественных родов.Особенно в
исследования показывают, что в первые три месяца после родов треть женщин, которые
роды вагинально испытывают недержание мочи. Менее 1 из 6 женщин, у которых
при кесаревом сечении наблюдается недержание мочи (14,15).
Гормональные изменения во время беременности также могут влиять на удержание мочи. Relaxin — это
гормон, вырабатываемый во время беременности, который помогает регулировать объем крови
происходящие изменения. Пик концентрации релаксина приходится на 10–14 недель беременности,
и способствует кровотоку и увеличению роста тканей в области мочеполовой системы.Через 14 недель уровень релаксина начинает снижаться, в результате чего ткань уретры также
уменьшаются вместе с уменьшением давления закрытия уретры. Женщины с нижним
Было также обнаружено, что уровни релаксина чаще вызывают SUI на поздних сроках беременности.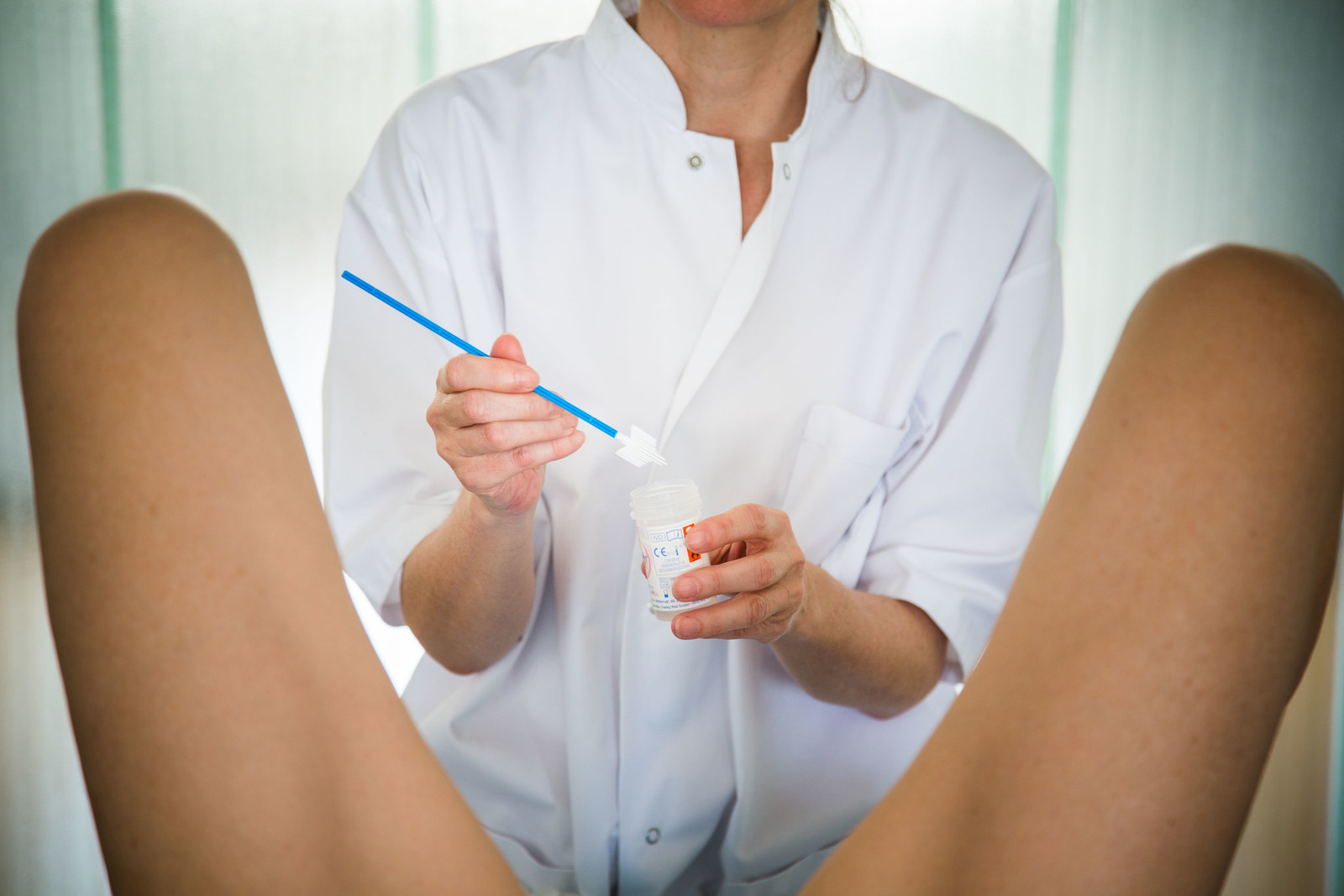 (16,17). До сих пор исследования релаксина были небольшими и предварительными,
указывая на то, что необходимы дополнительные исследования.
(16,17). До сих пор исследования релаксина были небольшими и предварительными,
указывая на то, что необходимы дополнительные исследования.
Ожирение
Люди, страдающие ожирением, чаще страдают заболеваниями тазового дна в том числе недержание мочи, вызванное дополнительным физическим стрессом (весом), который тазовое дно должно поддерживать (14,18–20).
С возрастом
Частота недержания мочи увеличивается с возрастом, даже у женщин, которые никогда не была беременна (3,15,19). Низкое эстрогеновое состояние менопаузы может привести к уменьшается в тканях и кровоснабжении, которые поддерживают уретру, поэтому он может не закрываться так же эффективно, как до менопаузы (3).
Новое исследование предполагает, что
женщины в постменопаузе могут иметь более слабые непроизвольных сокращений тазового дна —
как то, что происходит во время чихания, смеха или кашля — по сравнению с
женщины в пременопаузе.Но до сих пор неясно, связано ли это с эстрогеном. уровни, возраст или какой-либо другой фактор, и необходимы дополнительные исследования.
уровни, возраст или какой-либо другой фактор, и необходимы дополнительные исследования.
Важно помнить, что, хотя недержание мочи очень часто пожилой возраст, это не нормальная часть старения, и это следует обсудить с ваш поставщик медицинских услуг.
Семейный анамнез
Семейный анамнез также может иметь значение, с повышенным риском, если ваша мать или у сестры недержание мочи (22).
Другие причины
Есть некоторые свидетельства того, что курение сигарет также может вызывать влияет на здоровье мочевыводящих путей, в частности, влияя на срочность и частоту мочеиспускания что людям необходимо опорожнить мочевой пузырь (20,23).
Как обычно лечат недержание мочи?
Для немедленного предотвращения утечек одноразовые абсорбирующие изделия или многоразовые
герметичное белье — хорошее временное решение,
но не буду лечить причину. Если вы страдаете недержанием мочи, будьте внимательны
сколько впитывающих продуктов вы используете в день и сколько вы их замачиваете
( всего несколько капель или полностью пропитан? ). Также обратите внимание на то, когда
происходят утечки ( во время чихания или в основном случайные? ), и обратите внимание, есть ли они
в срочном порядке.Эту информацию важно сообщить своему врачу.
провайдер.
Также обратите внимание на то, когда
происходят утечки ( во время чихания или в основном случайные? ), и обратите внимание, есть ли они
в срочном порядке.Эту информацию важно сообщить своему врачу.
провайдер.
Для лечения стрессового недержания мочи первым шагом является улучшение мышечного тонуса ваше тазовое дно, выполняя упражнения для тазового дна или упражнения Кегеля (3). Кегеля упражнения являются быстрыми, легкими, бесплатными, незаметными и (обычно) не требуют оборудования. Когда по сравнению с людьми со стрессовым недержанием, не получающими лечения, те, кто Упражнения Кегеля в 17 раз чаще сообщали об улучшении или излечении их недержание мочи (24).
Также могут помочь изменения в образе жизни, такие как уменьшение потребления алкоголя или кофеина. Поведенческая терапия, такая как тренировка мочевого пузыря, когда мочеиспускание запланировано и тайм-аут — также один из способов лечения недержания мочи.
Лечебные пессарии (медицинское устройство, вводимое во влагалище — в данном случае
для обеспечения структурной поддержки) может также использоваться для снятия стресса
недержание мочи (3). Также возможно хирургическое лечение.
Также возможно хирургическое лечение.
Для некоторых людей, особенно пожилых людей, людей с деменцией или людям с ограниченной подвижностью катетеризация используется для предотвращения непроизвольная потеря мочи и поддержание более здоровой и сухой области таза.
Что я могу сделать, чтобы предотвратить недержание мочи?
- Поддержание здоровья таза этаж и основная сила. Вы можете сделать это, выполняя упражнения Кегеля, кора и упражнения на равновесие или упражнения с использованием мышц тазового дна, чтобы остановить струя мочи в середине потока.
- Уменьшите потребление алкоголя и кофеина, так как это повысит потребность в мочеиспускании (3)
- Не прекращайте пить воду или жидкости, но старайтесь употреблять небольшое количество жидкости в течение дня. Не пейте слишком много перед сном.
- Лечить все инфекции мочевыводящих путей (ИМП), так как они могут еще больше вызвать недержание мочи за счет увеличения сигналов о необходимости позывов
- Поддерживать здоровый вес
Давайте поговорим о здоровье мочеиспускания более открыто. До половины женщин
бороться с недержанием мочи — удалив стигму, мы можем продолжать продвигать
образование, профилактика и лечение.
До половины женщин
бороться с недержанием мочи — удалив стигму, мы можем продолжать продвигать
образование, профилактика и лечение.
Загрузите Clue сегодня. Вы можете отслеживать недержание с помощью специальных меток.
Как работают противозачаточные средства? Типы противозачаточных средств, побочные эффекты и эффективность
Эта статья также доступна на: português, español
Большинство американских и европейских женщин будут использовать хотя бы одну форму гормональных контрацептивов или противозачаточных средств в какой-то момент своей жизни ( 1,2).Скорее всего, они пробовали принимать оральные контрацептивы (1, 2), и примерно 2 из 10 американских и европейских женщин в настоящее время употребляют ОК (1–3).
Гормональные контрацептивы очень эффективны для предотвращения нежелательной беременности (4). От 0 до 9 из 100 человек, полагающихся на них, забеременеют в течение года, в зависимости от того, какую форму гормональных контрацептивов они используют (4). Это число меньше у людей, в совершенстве использующих гормональные контрацептивы. Для сравнения, 18 из 100 человек, использующих мужские презервативы, забеременеют в течение года (4).Имплантируемый стержень или просто имплант — это наиболее эффективный гормональный противозачаточный препарат (4), который обычно вставляется в руку вашим лечащим врачом. Менее 1 из 100 человек, использующих этот метод, забеременеет в течение года (4).
Это число меньше у людей, в совершенстве использующих гормональные контрацептивы. Для сравнения, 18 из 100 человек, использующих мужские презервативы, забеременеют в течение года (4).Имплантируемый стержень или просто имплант — это наиболее эффективный гормональный противозачаточный препарат (4), который обычно вставляется в руку вашим лечащим врачом. Менее 1 из 100 человек, использующих этот метод, забеременеет в течение года (4).
Хотя гормональные контрацептивы очень надежны для предотвращения беременности, примерно от половины до трех четвертей американских женщин, которые использовали гормональные контрацептивы, сообщали о побочных эффектах, которые заставили их прекратить их использовать (1).Примерно от 2 до 4 из 10 пользователей гормональных контрацептивов из Западной Европы сообщили о прекращении приема из-за побочных эффектов или беспокойства о последствиях для здоровья (2).
Если вы решили использовать гормональные или негормональные противозачаточные средства, важно учитывать, насколько эффективным, легким, полезным или вредным может быть для вас каждый метод. Не все гормональные противозачаточные средства работают одинаково, поэтому один может быть для вас лучшим выбором, чем другой. Негормональные методы контроля рождаемости — еще одна возможность предотвратить нежелательную беременность.Как гормональные, так и негормональные формы контрацепции имеют свои преимущества и риски.
Не все гормональные противозачаточные средства работают одинаково, поэтому один может быть для вас лучшим выбором, чем другой. Негормональные методы контроля рождаемости — еще одна возможность предотвратить нежелательную беременность.Как гормональные, так и негормональные формы контрацепции имеют свои преимущества и риски.
Использование приложения для отслеживания менструации, например [Clue], для отслеживания симптомов и побочных эффектов, может помочь вам при обсуждении возможных вариантов со своим врачом.
Биология гормональной контрацепции
Методы контрацепции можно разделить на негормональные и гормональные. Негормональные формы контрацепции, такие как презервативы или медная внутриматочная спираль (ВМС), не изменяют естественный уровень или функции гормонов в организме (4).
Однако гормональные контрацептивы изменяют нормальный уровень эстрогена, прогестерона, а также других гормонов (4).
* Этот график основан на одном общем типе комбинированных гормональных противозачаточных таблеток на протяжении всего цикла. На самом деле уровень гормонов будет повышаться и понижаться по мере ежедневного приема таблеток, а разные таблетки содержат разный гормональный состав
На самом деле уровень гормонов будет повышаться и понижаться по мере ежедневного приема таблеток, а разные таблетки содержат разный гормональный состав
Гормональные контрацептивы обычно содержат альтернативные формы эстрогена и / или синтетическую форму прогестерона, называемую прогестином ( 3,4).
У людей, пользующихся наиболее распространенными формами гормональной контрацепции, не происходит овуляция. Эти методы останавливают обычное производство репродуктивных гормонов и предотвращают выделение яйцеклеток из яичников. Они делают это, останавливая или изменяя обычную гормональную цикличность. Исключение составляют «мини-таблетки» и левоноргестрел ВМС. Эти методы работают по-другому, но все же предотвращают овуляцию у некоторых людей (5).
Гормональные контрацептивы, которые содержат как эстроген, так и прогестин :
- Комбинированные оральные контрацептивы (КОК)
- Гормональное вагинальное кольцо
- Противозачаточные пластыри (4)
Гормональные контрацептивы, которые содержат только прогестин :
Экстренная контрацепция (т. е. «Утро после приема таблетки», иногда называемое фирменным названием «План Б») также влияет на нормальный уровень эстрогена и прогестерона, либо увеличивая количество этих гормонов, либо препятствуя белкам, которые взаимодействуют с этими гормонами (4,6,7) . Экстренная контрацепция в первую очередь блокирует овуляцию — она не прекращает беременность после ее наступления (8). Его не рекомендуется использовать в качестве основного метода контроля рождаемости (4), но рекомендуется в обстоятельствах, когда контрацепция неэффективна, контрацептивы использовались неправильно или не использовались контрацептивы для предотвращения беременности.Использование экстренной контрацепции по мере необходимости безопасно и эффективно предотвращает беременность, если принимать ее в течение 3-5 дней, хотя ее следует принять как можно скорее (9).
е. «Утро после приема таблетки», иногда называемое фирменным названием «План Б») также влияет на нормальный уровень эстрогена и прогестерона, либо увеличивая количество этих гормонов, либо препятствуя белкам, которые взаимодействуют с этими гормонами (4,6,7) . Экстренная контрацепция в первую очередь блокирует овуляцию — она не прекращает беременность после ее наступления (8). Его не рекомендуется использовать в качестве основного метода контроля рождаемости (4), но рекомендуется в обстоятельствах, когда контрацепция неэффективна, контрацептивы использовались неправильно или не использовались контрацептивы для предотвращения беременности.Использование экстренной контрацепции по мере необходимости безопасно и эффективно предотвращает беременность, если принимать ее в течение 3-5 дней, хотя ее следует принять как можно скорее (9).
Побочные эффекты противозачаточных средств: Физические
Пользователи гормональных контрацептивов сообщают как о положительных, так и отрицательных побочных эффектах.
Период кровотечения отличается при использовании большинства видов гормональной контрацепции, включая КОК. Период меняется от типичного выпадения слизистой оболочки матки до периодического кровотечения, называемого кровотечением отмены.Кровотечение отмены происходит на неделе, когда таблетки не содержат гормонов, или во время удаления пластыря или вагинального кольца. Поскольку кровотечение отмены обычно бывает легче, чем нормальное менструальное кровотечение, гормональные контрацептивы могут уменьшить менструальный цикл (10). Людям, у которых наблюдается сильное кровотечение, длительное кровотечение, анемия, связанная с менструацией, или дефицит железа, могут помочь гормональные контрацептивы (10). Они также могут уменьшить болезненные менструации, включая боль, вызванную эндометриозом (10).
«Регулирование менструального цикла» — одна из основных причин, по которой людям назначают гормональные контрацептивы по причинам, не связанным с контролем над рождаемостью (11). Врачи прописывают противозачаточные средства, чтобы сделать кровотечение более регулярным, вызвать кровотечение или вызвать преднамеренную аменорею (т. Е. Полное отсутствие кровотечения) (11). Иногда этот подход используется для людей с хроническими репродуктивными проблемами, такими как синдром поликистозных яичников (СПКЯ) (12). Но гормональная контрацепция на самом деле не регулирует периоды менструации, она обеспечивает запланированное кровотечение отмены.Если не устранить основную причину нерегулярных менструальных циклов, они, скорее всего, вернутся после отказа от гормональной терапии. Это может привести к задержкам в диагностике и лечении.
Е. Полное отсутствие кровотечения) (11). Иногда этот подход используется для людей с хроническими репродуктивными проблемами, такими как синдром поликистозных яичников (СПКЯ) (12). Но гормональная контрацепция на самом деле не регулирует периоды менструации, она обеспечивает запланированное кровотечение отмены.Если не устранить основную причину нерегулярных менструальных циклов, они, скорее всего, вернутся после отказа от гормональной терапии. Это может привести к задержкам в диагностике и лечении.
Гормональные контрацептивы могут повлиять на вашу кожу. КОК рекомендуются для лечения акне (10,13), в первую очередь из-за действия эстрогена, снижающего угревую сыпь. И наоборот, развитие акне, меланодермии или негативных изменений внешнего вида кожи также являются частыми побочными эффектами гормональной контрацепции (14,15).Эти негативные эффекты, по-видимому, наиболее сильно связаны с КОК, поэтому переход на КОК или другие формы комбинированных гормональных контрацептивов может помочь решить эти проблемы.
Тошнота, головные боли и болезненность груди также часто являются побочными эффектами (14,16), хотя есть данные, свидетельствующие о том, что эти побочные эффекты наиболее сильны у новых пользователей и со временем уменьшаются (14,17). Гормональные контрацептивы также могут уменьшить болезненность груди при длительном применении (14).
Увеличение веса и изменение либидо (полового влечения) беспокоят многих людей, принимающих гормональные контрацептивы (14,16).Однако, за исключением прививки от контрацепции, которая, как было обнаружено, увеличивает вес у пользователей (14), большинство исследований показывают, что средний пользователь гормональных контрацептивов практически не претерпевает никаких изменений (14). Некоторые люди могут заметить, что их либидо в целом выше или ниже, хотя многие люди не сообщают об изменениях (18). Гормональные колебания в «нормальном» цикле также имеют тенденцию создавать периоды повышенного и пониженного либидо (повышенное половое влечение обычно приводит к овуляции и во время нее) — гормональное подавление, которое происходит с большинством гормональных контрацептивов, означает эти пики и спады исчезнет или изменится (19).
Если вы испытываете неприятные побочные эффекты от гормональных контрацептивов, поговорите со своим врачом. Они могут порекомендовать перейти на противозачаточные средства с другим химическим составом.
Побочные эффекты противозачаточных средств: Настроение
Нормальный менструальный цикл влияет на мозг. Специальные белки в клетках реагируют на определенные химические вещества прогестерона и эстрогена, также известные как рецепторы и обнаруженные во многих областях мозга. К ним относятся миндалевидное тело, которое регулирует агрессию и страх, и гиппокамп, который выполняет важные функции для обработки и хранения памяти (20).
Прогестерон и прогестин косвенно снижают количество серотонина, важного нейромедиатора, регулирующего настроение, в головном мозге (21). Считается, что прогестин из гормональной контрацепции может вызывать изменение настроения у пользователей (21). Однако, несмотря на теоретическую возможность, нелегко доказать, вызывают ли гормональные контрацептивы изменения настроения.
Взаимосвязь между гормональными контрацептивами и депрессией (21,22) была основной областью исследований. В одном недавнем исследовании с участием более одного миллиона датских женщин в возрасте от 15 до 34 лет исследователи обнаружили, что женщинам, использующим гормональные контрацептивы, чаще выписывают антидепрессанты или диагностируют депрессию, чем женщинам, не использующим гормональные контрацептивы (21).Например, женщинам, использующим противозачаточный пластырь, вероятность прописать антидепрессант в два раза выше, чем женщинам, не использующим гормональные противозачаточные средства, тогда как женщинам, принимающим КПК, вероятность прописать антидепрессант в 1,34 раза выше (21). Риск для женщин, принимающих КОК, был ниже, чем у ЧК, но все же значительно выше, чем у тех, кто не принимает гормональные контрацептивы (21).
Несмотря на эти убедительные доказательства, взаимосвязь между депрессией и гормональной контрацепцией не ясна и, вероятно, различна для разных людей. И даже в случае повышенного риска общий риск может быть очень небольшим.
И даже в случае повышенного риска общий риск может быть очень небольшим.
У людей с предменструальным синдромом (ПМС), предменструальным дисфорическим расстройством (ПМДР) или большим депрессивным расстройством (БДР) гормональные контрацептивы, особенно ОК, могут вызвать положительные изменения в их настроении (10,22).
Контроль рождаемости и рак
У людей, употребляющих ОК, не наблюдается изменений в риске (и может быть снижен риск) миомы, колоректального рака, рака яичников и рака эндометрия (10).Напротив, использование ОК было связано с развитием рака груди (10,23). Люди, которые использовали ОК в течение многих лет, могут иметь повышенный риск рака груди, тогда как краткосрочное использование, похоже, не влияет на риск рака груди (10,23). Исследования по этой теме неоднозначны. Различные составы ОК могут по-разному влиять на риск рака груди, и определенные группы людей, например люди с семейным анамнезом рака груди, могут подвергаться повышенному риску по сравнению с лицами без такого анамнеза (10,23,24) .
Противозачаточные побочные эффекты: сердечно-сосудистые
Использование гормональных контрацептивов может вызвать серьезные побочные эффекты со стороны сердечно-сосудистой системы (3,14,25–30), хотя такие осложнения редки.
Использование гормональных контрацептивов также связано с изменениями нормальной метаболической функции. Использование КОК связано с изменениями нормального уровня аминокислот, жирных кислот (липидов), витамина D, маркеров воспаления и инсулина в организме (3), а также с изменением нормального уровня эстрогена и прогестерона в организме.Некоторые из этих изменений, например маркеры воспаления, связаны с развитием сердечно-сосудистых заболеваний (ССЗ) или инсульта (3). Эти изменения, кажется, исчезают после прекращения использования ОК (3).
И наоборот, ПОК не имеют отношения к метаболическим процессам (3), что предполагает, что эти изменения связаны с эстрогеном или что прогестину нужен эстроген для создания изменений в организме.
Люди, принимающие гормональные контрацептивы, подвергаются повышенному риску образования тромбов, называемых с медицинской точки зрения тромбозами, особенно в венах (25–28).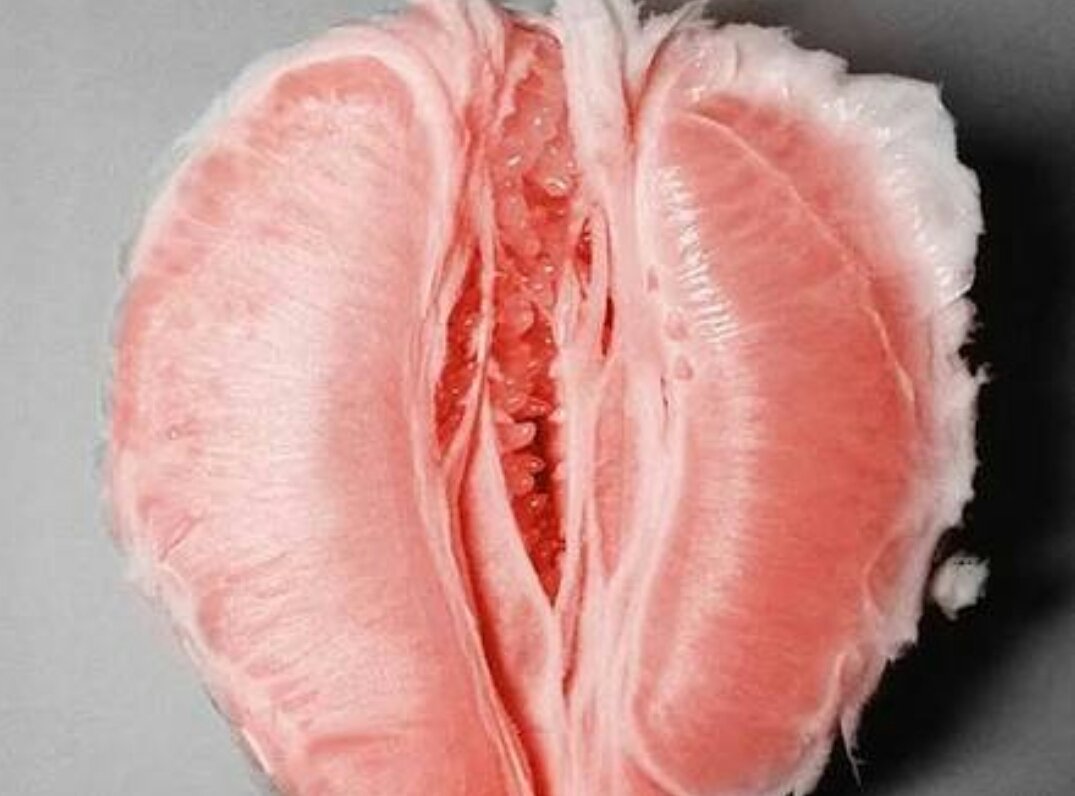 Этот риск может зависеть от типа эстрогена и количества прогестина (25). Инсульты и сердечные приступы связаны с повышенным риском образования тромбов, поскольку ишемические и тромботические инсульты чаще возникают у пользователей ОК, чем у лиц, не принимающих ОК (29,30).
Этот риск может зависеть от типа эстрогена и количества прогестина (25). Инсульты и сердечные приступы связаны с повышенным риском образования тромбов, поскольку ишемические и тромботические инсульты чаще возникают у пользователей ОК, чем у лиц, не принимающих ОК (29,30).
Несмотря на повышенный риск, вероятность развития серьезных медицинских проблем в результате нормального использования гормональных контрацептивов мала. Вы можете подвергаться повышенному риску, но все же иметь низкий риск.
Например, максимальный риск образования тромбов у пользователей ОК оценивается примерно в 9–11 сгустков за 10 000 лет, в зависимости от химического состава ОК (27).Хотя этот риск в 2–10 раз выше, чем у лиц, не принимающих ОК, риск развития тромбов у послеродовых женщин в течение трех месяцев после родов в четыре раза выше, чем у женщин, принимающих ОК (27).
Существуют факторы риска, которые могут увеличить вероятность развития серьезных побочных эффектов от гормональной контрацепции.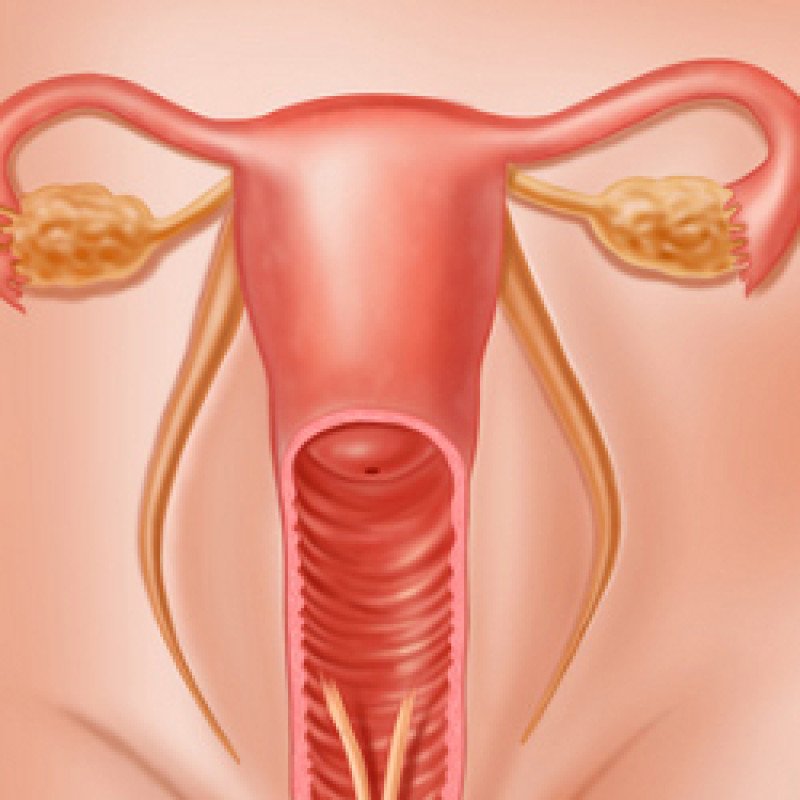 Люди, страдающие ожирением, курящие, старше 35 лет или страдающие дефицитом витаминов, подвергаются повышенному риску (26,27). Кроме того, некоторые люди, у которых есть СПКЯ наряду с другими факторами метаболического риска, также могут быть подвержены повышенному риску (12,31).Если вы не уверены, подвержены ли вы более высокому риску развития сердечно-сосудистых заболеваний или образования тромбов при использовании гормональных контрацептивов, поговорите со своим врачом.
Люди, страдающие ожирением, курящие, старше 35 лет или страдающие дефицитом витаминов, подвергаются повышенному риску (26,27). Кроме того, некоторые люди, у которых есть СПКЯ наряду с другими факторами метаболического риска, также могут быть подвержены повышенному риску (12,31).Если вы не уверены, подвержены ли вы более высокому риску развития сердечно-сосудистых заболеваний или образования тромбов при использовании гормональных контрацептивов, поговорите со своим врачом.
Заключение
Для многих людей гормональные противозачаточные средства безопасны и очень эффективны для предотвращения беременности с минимальными побочными эффектами или их отсутствием. Многие люди также могут испытывать положительные побочные эффекты от гормональных контрацептивов, и иногда эти положительные побочные эффекты являются основной причиной, по которой они принимают противозачаточные средства.
Другие люди могут посчитать, что гормональные противозачаточные средства им не подходят. Если вы чувствуете, что гормональные контрацептивы могут представлять опасность для вашего здоровья или вызывают отрицательные побочные эффекты или депрессию, поговорите со своим врачом. Поскольку не все гормональные противозачаточные средства содержат одинаковое количество эстрогена или прогестина, вполне возможно, что вам будет удобнее использовать один вид или бренд, чем другой.
Если вы чувствуете, что гормональные контрацептивы могут представлять опасность для вашего здоровья или вызывают отрицательные побочные эффекты или депрессию, поговорите со своим врачом. Поскольку не все гормональные противозачаточные средства содержат одинаковое количество эстрогена или прогестина, вполне возможно, что вам будет удобнее использовать один вид или бренд, чем другой.
Аналогичным образом, хотя считается, что нет никакой разницы между активными ингредиентами в генерических и фирменных гормональных контрацептивах, возможно, вы по-разному отреагируете на генерик или торговую марку из-за неактивных ингредиентов, и поэтому медицинские работники по-прежнему рекомендуют назначать на основе по предпочтениям пользователя (32).
Вы — лучший защитник своего здоровья, поэтому важно честно и четко указывать на свои потребности, будь то предупреждение беременности или решение других проблем. Ваши потребности могут быть лучше всего удовлетворены с помощью гормональной контрацепции, но также может быть, что риски не перевешивают преимущества для вас.
Использование Clue может помочь вам отследить симптомы, которые гормональные контрацептивы могут лечить или вызывать. Лучший способ быть защитником самого себя — это знать свое тело.
Clue также может помочь вам в использовании гормональной контрацепции.Вы можете использовать Clue, чтобы напомнить вам принять таблетку, проверить нитку ВМС, заменить пластырь или сделать гормональную инъекцию, чтобы лучше защитить себя от нежелательной беременности.
Вы не уверены, как гормональные контрацептивы влияют на вас? Загрузите Clue, чтобы начать отслеживать свои эмоциональные и физические симптомы уже сегодня.
Типы, причины и нормальные явления
Влагалище — это слизистая оболочка, а это означает, что кожа и ткани здорового влагалища всегда влажные.На количество жидкости, выделяемой во влагалище, могут влиять многие факторы.
Как правило, внутренняя часть влагалища кажется слегка влажной. Гормональные колебания, статус фертильности и возбуждение могут изменить количество, консистенцию и цвет вагинальных жидкостей человека. Во время возбуждения влагалище может казаться очень влажным, а менопауза может вызвать сухость влагалища.
Во время возбуждения влагалище может казаться очень влажным, а менопауза может вызвать сухость влагалища.
Вагинальные жидкости необходимы для поддержания здоровья влагалища и обеспечения комфортной сексуальной активности. Однако некоторые люди обеспокоены своими вагинальными жидкостями.Знание, что такое жидкости, их функции и что является нормальным, может помочь облегчить беспокойство человека.
Большинство форм влагалищного увлажнения возникает в одном из двух мест:
Бартолиновые железы — это две маленькие, размером с горошину, железы, расположенные прямо во влагалище. Они помогают смазывать влагалище, чтобы предотвратить чрезмерную сухость. Они также выделяют влагу, когда женщина чувствует себя возбужденной и во время половой активности.
Шейка матки выделяет слизь на протяжении всего менструального цикла человека. По мере приближения овуляции шейка матки производит больше жидкости.Эта фертильная цервикальная слизь может помочь сперматозоидам попасть в яйцеклетку, увеличивая шансы на беременность.
К наиболее частым причинам влажности влагалища относятся:
Ежедневные выделения из влагалища
Нормальное, здоровое влагалище слегка влажное. В среднем здоровые женщины производят 1–4 миллилитра (мл) вагинальной жидкости в день. По словам доктора Джен Гюнтер, акушера-гинеколога, очень большая толстая полоска вагинальной жидкости содержит около 1 мл.
Количество выделений, выделяемых здоровым человеком, может меняться изо дня в день, и как бартолиновые железы, так и шейка матки производят различные жидкости, которые могут изменяться со временем.По мере приближения овуляции человек может заметить усиление влажности влагалища, поскольку шейка матки увеличивает выработку жидкости в это время.
Возбуждение
Когда женщина чувствует сексуальное возбуждение, бартолиновые железы производят больше жидкости. Эта жидкость помогает смазывать влагалище во время сексуальной активности, снижая риск болезненного трения и травм. Некоторые люди замечают, что их влагалище становится смазанным во время секса, даже если они не чувствуют возбуждения.
Смазка обычно сохраняется даже после того, как человек прекращает заниматься сексом или больше не чувствует возбуждения.Кажется, что влагалище влажно в течение часа или двух после секса или возбуждения — это нормально.
С возрастом женщины могут замечать увеличение сухости влагалища. После менопаузы организм вырабатывает меньше эстрогена, что затрудняет поддержание смазки влагалища. Стенки влагалища также становятся тоньше, из-за чего сухость влагалища может быть болезненной.
Гормональные изменения
Более высокий уровень эстрогена может увеличить влажность влагалища, заставляя бартолиновые железы производить больше жидкости. Люди, получающие гормональное лечение, например, те, кто принимает заместительную гормональную терапию, могут заметить увеличение влажности влагалища.
Некоторые люди используют вагинальный эстроген для увеличения влажности влагалища. Исследование 2018 года показало, что эта практика не более эффективна, чем использование традиционных смазок. Таким образом, для людей, которые предпочитают избегать лечения эстрогенами, вагинальные лубриканты также могут работать.
Таким образом, для людей, которые предпочитают избегать лечения эстрогенами, вагинальные лубриканты также могут работать.
Инфекции
Когда изменяется вагинальная жидкость или у человека выделяется значительно больше вагинальной жидкости, чем обычно, это может быть признаком инфекции.
Грибковая инфекция вызывает густые белые творожистые выделения.Влагалище может чесаться, гореть или чувствовать себя очень болезненным и сухим, а секс может быть очень болезненным.
Грибковая инфекция — это грибковая инфекция. В большинстве случаев лекарство от грибковой дрожжевой инфекции, отпускаемое без рецепта, может помочь в ее лечении. Антибиотики не помогут и могут даже усугубить инфекцию.
Бактериальный вагиноз — это бактериальный дисбаланс влагалища. У некоторых людей симптомы отсутствуют, но другие замечают зуд или жжение. Во влагалище может выделяться жидкость белого, серого или желтого цвета с рыбным запахом.Запах иногда усиливается после секса.
Трихомониаз — это инфекция, передающаяся половым путем (ИППП), которая может вызывать желтоватые или зеленоватые выделения. Иногда выделения выглядят пузырьковыми и могут иметь неприятный запах, особенно после менструального цикла. Влагалище иногда чешется или горит.
Иногда выделения выглядят пузырьковыми и могут иметь неприятный запах, особенно после менструального цикла. Влагалище иногда чешется или горит.
Иногда закупорка бартолиновых желез приводит к образованию болезненных кист. У человека, у которого наблюдается болезненная опухоль внутри влагалища, может быть киста бартолиновой железы. Многие проходят сами по себе, но если киста разрастается или не заживает, врач может ее осушить.
Типы, причины и нормальные явления
Влагалище — это слизистая оболочка, а это означает, что кожа и ткани здорового влагалища всегда влажные. На количество жидкости, выделяемой во влагалище, могут влиять многие факторы.
Как правило, внутренняя часть влагалища кажется слегка влажной. Гормональные колебания, статус фертильности и возбуждение могут изменить количество, консистенцию и цвет вагинальных жидкостей человека. Во время возбуждения влагалище может казаться очень влажным, а менопауза может вызвать сухость влагалища.
Вагинальные жидкости необходимы для поддержания здоровья влагалища и обеспечения комфортной сексуальной активности. Однако некоторые люди обеспокоены своими вагинальными жидкостями. Знание, что такое жидкости, их функции и что является нормальным, может помочь облегчить беспокойство человека.
Однако некоторые люди обеспокоены своими вагинальными жидкостями. Знание, что такое жидкости, их функции и что является нормальным, может помочь облегчить беспокойство человека.
Большинство форм влагалищного увлажнения возникает в одном из двух мест:
Бартолиновые железы — это две маленькие, размером с горошину, железы, расположенные прямо во влагалище. Они помогают смазывать влагалище, чтобы предотвратить чрезмерную сухость.Они также выделяют влагу, когда женщина чувствует себя возбужденной и во время половой активности.
Шейка матки выделяет слизь на протяжении всего менструального цикла человека. По мере приближения овуляции шейка матки производит больше жидкости. Эта фертильная цервикальная слизь может помочь сперматозоидам попасть в яйцеклетку, увеличивая шансы на беременность.
К наиболее частым причинам влажности влагалища относятся:
Ежедневные выделения из влагалища
Нормальное, здоровое влагалище слегка влажное. В среднем здоровые женщины производят 1–4 миллилитра (мл) вагинальной жидкости в день. По словам доктора Джен Гюнтер, акушера-гинеколога, очень большая толстая полоска вагинальной жидкости содержит около 1 мл.
По словам доктора Джен Гюнтер, акушера-гинеколога, очень большая толстая полоска вагинальной жидкости содержит около 1 мл.
Количество выделений, выделяемых здоровым человеком, может меняться изо дня в день, и как бартолиновые железы, так и шейка матки производят различные жидкости, которые могут изменяться со временем. По мере приближения овуляции человек может заметить усиление влажности влагалища, поскольку шейка матки увеличивает выработку жидкости в это время.
Возбуждение
Когда женщина чувствует сексуальное возбуждение, бартолиновые железы производят больше жидкости.Эта жидкость помогает смазывать влагалище во время сексуальной активности, снижая риск болезненного трения и травм. Некоторые люди замечают, что их влагалище становится смазанным во время секса, даже если они не чувствуют возбуждения.
Смазка обычно сохраняется даже после того, как человек прекращает заниматься сексом или больше не чувствует возбуждения. Кажется, что влагалище влажно в течение часа или двух после секса или возбуждения — это нормально.
С возрастом женщины могут замечать увеличение сухости влагалища. После менопаузы организм вырабатывает меньше эстрогена, что затрудняет поддержание смазки влагалища.Стенки влагалища также становятся тоньше, из-за чего сухость влагалища может быть болезненной.
Гормональные изменения
Более высокий уровень эстрогена может увеличить влажность влагалища, заставляя бартолиновые железы производить больше жидкости. Люди, получающие гормональное лечение, например, те, кто принимает заместительную гормональную терапию, могут заметить увеличение влажности влагалища.
Некоторые люди используют вагинальный эстроген для увеличения влажности влагалища. Исследование 2018 года показало, что эта практика не более эффективна, чем использование традиционных смазок.Таким образом, для людей, которые предпочитают избегать лечения эстрогенами, вагинальные лубриканты также могут работать.
Инфекции
Когда изменяется вагинальная жидкость или у человека выделяется значительно больше вагинальной жидкости, чем обычно, это может быть признаком инфекции.
Грибковая инфекция вызывает густые белые творожистые выделения. Влагалище может чесаться, гореть или чувствовать себя очень болезненным и сухим, а секс может быть очень болезненным.
Грибковая инфекция — это грибковая инфекция. В большинстве случаев лекарство от грибковой дрожжевой инфекции, отпускаемое без рецепта, может помочь в ее лечении.Антибиотики не помогут и могут даже усугубить инфекцию.
Бактериальный вагиноз — это бактериальный дисбаланс влагалища. У некоторых людей симптомы отсутствуют, но другие замечают зуд или жжение. Во влагалище может выделяться жидкость белого, серого или желтого цвета с рыбным запахом. Запах иногда усиливается после секса.
Трихомониаз — это инфекция, передающаяся половым путем (ИППП), которая может вызывать желтоватые или зеленоватые выделения. Иногда выделения выглядят пузырьковыми и могут иметь неприятный запах, особенно после менструального цикла.Влагалище иногда чешется или горит.
Иногда закупорка бартолиновых желез приводит к образованию болезненных кист.

 Передаются при незащищенном половом акте, через предметы личной гигиены (никогда не используйте чужое белье, полотенца и т.д., бывшие в употреблении).
Передаются при незащищенном половом акте, через предметы личной гигиены (никогда не используйте чужое белье, полотенца и т.д., бывшие в употреблении). Основные возбудители — кишечная палочка, энтерококки и стафилококки. Заражение возможно при нарушении личной гигиены, ношении тесного синтетического белья, стрингов, анального секса. Женщина чувствует зуд, жжение, желтоватые выделения из влагалища. При заболевании возрастает риск воспаления придатков матки, могут возникнуть осложнения при беременности.
Основные возбудители — кишечная палочка, энтерококки и стафилококки. Заражение возможно при нарушении личной гигиены, ношении тесного синтетического белья, стрингов, анального секса. Женщина чувствует зуд, жжение, желтоватые выделения из влагалища. При заболевании возрастает риск воспаления придатков матки, могут возникнуть осложнения при беременности.





 движение мимо шейки матки
движение мимо шейки матки
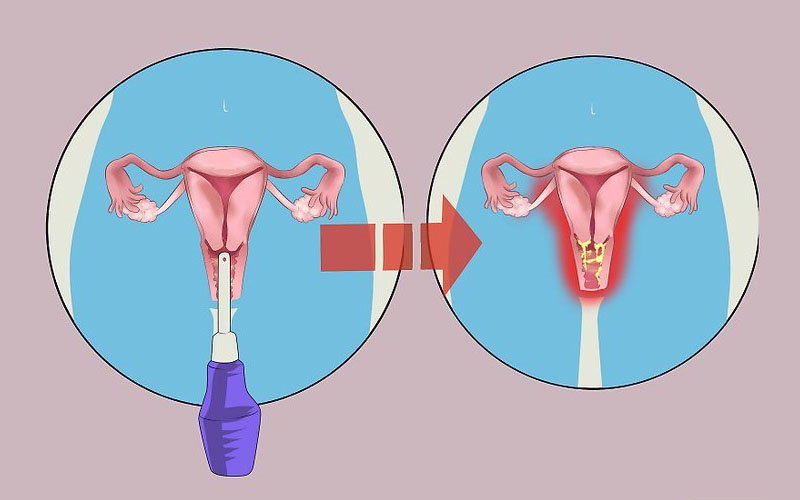 Более 9 из 10 женщин в исследовании согласились или полностью согласились с тем, что лубрикант делает секс «более комфортным», «более приятным» и просто «лучше» (9).
Более 9 из 10 женщин в исследовании согласились или полностью согласились с тем, что лубрикант делает секс «более комфортным», «более приятным» и просто «лучше» (9).