Причины появления насморка у грудных детей
Насморк у двухмесячного ребенка может вызывать беспокойство у родителей. Важно понимать, что это довольно распространенное явление, которое может быть вызвано различными факторами. Рассмотрим основные причины появления соплей у грудничков:
- Вирусные инфекции (ОРВИ, грипп)
- Бактериальные инфекции
- Аллергические реакции
- Адаптация к окружающей среде
- Прорезывание зубов
- Раздражение слизистой носа из-за сухого воздуха
Почему насморк у грудничков требует особого внимания? Дело в том, что маленькие дети дышат преимущественно носом. Заложенность носовых ходов может затруднить дыхание, кормление и сон ребенка, что негативно сказывается на его общем состоянии и развитии.
Симптомы насморка у двухмесячных детей
Как распознать насморк у грудного ребенка? Обратите внимание на следующие признаки:
- Выделения из носа (прозрачные, белые или желтоватые)
- Заложенность носа и затрудненное дыхание
- Чихание и кашель
- Беспокойство и плач
- Проблемы с кормлением
- Нарушение сна
Какие симптомы требуют немедленного обращения к врачу? Если у ребенка наблюдается высокая температура (выше 38°C), отказ от еды, сильная вялость или затрудненное дыхание, следует незамедлительно показать его педиатру.
Методы лечения насморка у грудничков
Лечение насморка у двухмесячного ребенка требует особого подхода. Нельзя применять те же методы, что и для взрослых или детей постарше. Рассмотрим основные способы борьбы с насморком у грудничков:
1. Увлажнение воздуха
Как правильно увлажнять воздух в комнате малыша? Используйте специальные увлажнители воздуха или развесьте влажные полотенца. Оптимальная влажность воздуха должна составлять 50-70%. Это поможет предотвратить пересыхание слизистой носа и облегчит дыхание ребенка.
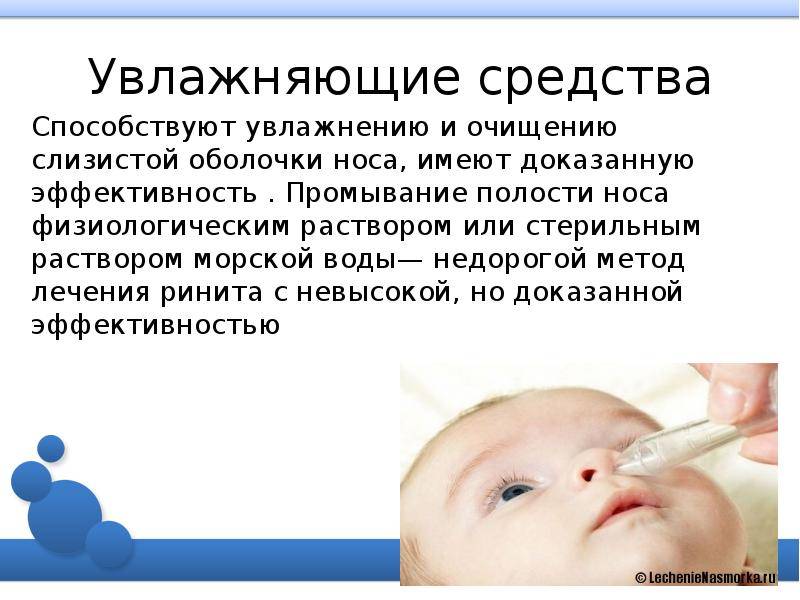
2. Промывание носа
Каким раствором лучше всего промывать нос грудничку? Используйте физиологический раствор или специальные солевые растворы для детей. Процедуру следует проводить осторожно, закапывая по 1-2 капли в каждую ноздрю перед кормлением и сном.
3. Отсасывание слизи
Как правильно удалять слизь из носа ребенка? Используйте специальный назальный аспиратор или резиновую грушу. Процедуру нужно проводить осторожно, чтобы не травмировать нежную слизистую носа малыша.
4. Положение при сне
Какое положение во сне поможет облегчить дыхание ребенка с насморком? Слегка приподнимите головной конец кроватки малыша. Это поможет уменьшить застой слизи в носовых ходах и облегчит дыхание.
Народные средства лечения насморка у грудничков
Многие родители интересуются, можно ли использовать народные методы для лечения насморка у двухмесячного ребенка. Важно помнить, что любые народные средства следует применять только после консультации с педиатром. Рассмотрим некоторые безопасные способы:
- Паровые ингаляции с использованием отваров ромашки или шалфея
- Массаж носа и крыльев носа
- Применение эфирных масел (например, эвкалипта или мяты) для ароматизации воздуха в комнате
Какие народные средства категорически запрещены для грудничков? Нельзя использовать прогревания, горчичники, закапывание грудного молока или растительных масел в нос ребенка. Эти методы могут быть опасны для здоровья малыша.

Профилактика насморка у грудных детей
Как предотвратить появление насморка у двухмесячного ребенка? Следуйте этим простым рекомендациям:
- Регулярно проветривайте помещение
- Поддерживайте оптимальную влажность воздуха (50-70%)
- Ограничьте контакты ребенка с потенциальными источниками инфекции
- Соблюдайте правила гигиены (мойте руки перед контактом с ребенком)
- Кормите ребенка грудью, если это возможно (грудное молоко содержит антитела, защищающие от инфекций)
- Избегайте переохлаждения и перегрева малыша
Какие меры профилактики наиболее эффективны? Ключевую роль играет поддержание здорового микроклимата в доме и соблюдение правил гигиены. Это поможет значительно снизить риск развития насморка у грудничка.
Когда необходимо обратиться к врачу при насморке у грудничка
Хотя насморк у двухмесячного ребенка часто проходит самостоятельно, существуют ситуации, требующие немедленного обращения к педиатру. На какие симптомы следует обратить особое внимание?
- Высокая температура (выше 38°C), не снижающаяся после приема жаропонижающих средств
- Отказ от еды или значительное снижение аппетита
- Сильная вялость или, наоборот, чрезмерное беспокойство
- Затрудненное дыхание, одышка
- Синюшность носогубного треугольника
- Гнойные выделения из носа
- Насморк, длящийся более 10-14 дней без улучшения
Почему важно своевременное обращение к врачу? Ранняя диагностика и правильное лечение помогут предотвратить развитие осложнений и ускорят выздоровление малыша.
Особенности ухода за ребенком с насморком
Уход за двухмесячным ребенком с насморком требует особого внимания и терпения. Как правильно организовать уход за малышом в этот период?
1. Кормление
Как кормить ребенка с заложенным носом? Перед кормлением очищайте носовые ходы ребенка от слизи. Если малыш на грудном вскармливании, кормите его чаще, но меньшими порциями. При искусственном вскармливании можно слегка разбавить смесь, чтобы облегчить ее проглатывание.
2. Питьевой режим
Сколько жидкости нужно давать ребенку при насморке? Увеличьте количество потребляемой жидкости. Это поможет разжижить слизь и ускорить выздоровление. Предлагайте ребенку грудное молоко или воду чаще, чем обычно.
3. Гигиена носа
Как часто нужно очищать нос ребенка? Проводите гигиену носа перед каждым кормлением и сном. Используйте физиологический раствор или специальные детские капли для увлажнения слизистой носа.
4. Создание комфортных условий
Какие условия необходимо создать в комнате ребенка? Поддерживайте оптимальную температуру (20-22°C) и влажность воздуха. Регулярно проветривайте помещение, но избегайте сквозняков.

Почему важно соблюдать эти рекомендации? Правильный уход поможет облегчить состояние ребенка, ускорит процесс выздоровления и предотвратит возможные осложнения.
Медикаментозное лечение насморка у грудничков
Применение лекарственных препаратов для лечения насморка у двухмесячного ребенка требует особой осторожности. Какие медикаменты можно использовать для грудничков?
- Солевые растворы для промывания носа
- Назальные аспираторы для удаления слизи
- Специальные детские капли для увлажнения слизистой носа
- В некоторых случаях — противовирусные препараты (по назначению врача)
Можно ли использовать сосудосуживающие капли для грудничков? Применение сосудосуживающих капель для детей до года крайне нежелательно и возможно только по строгому назначению врача в исключительных случаях.
Какие препараты категорически запрещены для самостоятельного применения? Нельзя использовать антибиотики, противоаллергические средства и большинство противовирусных препаратов без назначения педиатра.
Почему важно соблюдать осторожность при выборе лекарств? Организм грудного ребенка очень чувствителен, и неправильно подобранные препараты могут нанести серьезный вред здоровью малыша.