причины, поводы для обращения к врачу
Беременная женщина на протяжении всех 9 месяцев гестации испытывает самые различные ощущения. Первые шевеления и пинки, движения маленьких пяточек — это одни из самых приятных и трогательных моментов. Обратной стороной медали становятся токсикоз, изжога, болевые ощущения в паху, связках, костях.
Почему у женщины болит таз при беременности? Когда возникают боли в паху при беременности? Как избавиться от этого явления?
Причины появления боли в костях таза и связках при беременности
Женщина обычно начинает озвучивать свои жалобы на болезненные ощущения в области таза при беременности впервые на поздних сроках. Постоянно увеличивающаяся нагрузка на органы малого таза, и, соответственно, опорно-двигательный аппарат сказывается на состоянии беременной перед родами. Возникновение болезненных ощущений между ног в области паха может быть связано не только с физиологическими причинами. Боль — это также проявление патологических изменений в организме — воспалительных процессов или инфекционных заболеваний.
На ранних сроках
В самом начале беременности вес плода настолько мал, что женщина не чувствует абсолютно никакого дискомфорта. Если боль в паху появилась на раннем сроке, это свидетельствует об образовании кисты желтого тела на одном из яичников. Это состояние не представляет угрозы для эмбриона.
Пациентке нужно беречь себя — умерить физическую активность, регулярно наблюдать за ростом кисты у специалиста. В большинстве случаев киста желтого тела проходит самостоятельно спустя несколько недель/ месяцев. Боль и иной дискомфорт в костях испытывают также пациентки с хроническими заболеваниями опорно-двигательного аппарата, например, страдающие остеохондрозом.
Еще одна возможная причина возникновения неприятных ощущений между ног — недостаток кальция. Такую проблему легко определить, т.к. в этом случае у пациенток болят кости при беременности преимущественно ночью. Боли при этом носят ноющий, затяжной, мучительный характер.
На поздних сроках
Боль и иной дискомфорт в костях и связках после 30 недель связаны в основном с возросшей нагрузкой и подготовкой организма к родам, вследствие чего происходят постепенное расхождение костей и растяжение связок.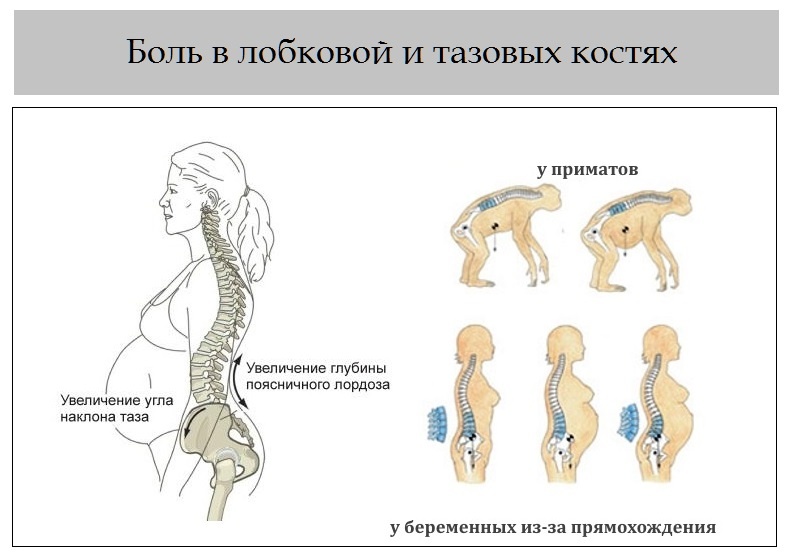 Женщина в положении не должна игнорировать болевые ощущения.
Женщина в положении не должна игнорировать болевые ощущения.
К числу патологических причин, которые требуют незамедлительной медицинской помощи, можно отнести:
- Воспаление лимфатических узлов. Перед началом терапевтического курса врачу необходимо выявить причину воспаления и устранить ее.
- Паховая грыжа. Боль поражает весь живот, острые приступы женщина ощущает в вертикальном положении тела. Основным симптомом является круглый или овальный выпуклый участок в паховой области.
- Хронические заболевания опорно-двигательного аппарата – остеохондроз, артрит, радикулит. Все эти поражения сопровождаются несильной ноющей болью в шее, пояснице или суставах.
- Инфекционные болезни в органах мало таза. Воспалительные процессы в яичниках, прямой кишке отражаются на состоянии связок и костей таза.
- Заболевания почек и мочевого пузыря — мочекаменная болезнь, пиелонефрит, почечная колика. Эти причины являются самыми распространенными при беременности.
- Варикозное расширение вен в паховой области.
 В этом случае боль между ног может иметь ноющий, пульсирующий характер, а состояние беременной — сопровождаться чувством тяжести.
В этом случае боль между ног может иметь ноющий, пульсирующий характер, а состояние беременной — сопровождаться чувством тяжести. - Генитальный герпес. Это вирусное заболевание препятствует естественному родоразрешению из-за риска инфицирования плода, болезнь может вызвать боль в паху.
- Аппендицит. Кроме сильной и острой боли в тазовых костях женщину беспокоят рвота, тошнота, головокружения, повышение температуры тела.
Симфизит, его степени и сопутствующая симптоматика
Симфизит, или симфизиопатия – осложнение, при котором лобковые кости расходятся и размягчаются раньше положенного времени. До беременности лобковая кость выглядит твердой, она состоит из двух частей, плотно сомкнутых между собой, которые прикрывают мочеиспускательный канал и мочевой пузырь. Для благополучного прохождения малыша по родовым путям лобковые кости постепенно смягчаются и медленно расходятся на 5 мм, оставаясь подвижными. Если малыш крупный, расхождение может достигнуть 10 мм.:max_bytes(150000):strip_icc()/hip-joint-pain-87396127-599d9be5396e5a00119fd700.jpg) По окончанию родов кости постепенно возвращаются на свои места, приобретая былую плотность.
По окончанию родов кости постепенно возвращаются на свои места, приобретая былую плотность.
Если расхождение лобковых костей превышает 6 мм, гинеколог ставит диагноз «симфизиопатия» (рекомендуем прочитать: почему болит лобковая кость во время беременности?). В зависимости от показателя расхождения врачи диагностируют следующие степени заболевания:
- 1 степень – 6-8 мм;
- 2 степень – 8-10 мм;
- 3 степень — 10 мм.
Симфизиопатию сложно спутать с другими заболеваниями — болезнь протекает бессимптомно в очень редких случаях. Начало заболевания обычно сопровождается следующими симптомами:
- Болью. Вначале у пациентки возникает периодическая боль между ног (иногда ее локализация точно не определяется). Некоторые врачи путают это проявление с признаком остеохондроза или радикулита. Острая боль ощущается при ходьбе по лестнице или продолжительном вертикальном положении тела. Кости болят регулярно вне зависимости от положения тела, если расхождение костей существенное.

- Щелчками и скрежетом в области лобка. Эти симптомы обычно возникают при поворотах, наклонах и движениях тазом.
- Припухлостью. На последних неделях гинекологи часто замечают припухлость лобка на осмотре. Кроме того, пациентка при этом ощущает сильный дискомфорт при пальпации влагалища.
Способы облегчить боль
Боли в тазовых костях и паху при беременности вызывают сильный дискомфорт у женщин, из-за чего они становятся очень раздражительными. В таком случае беременной следует обратиться к врачу за получением рекомендаций. Если у пациентки болит и тянет таз, гинекологи, как правило, дают следующие советы:
- Снижение физической нагрузки. Если у пациентки болят и ломят кости при ходьбе, специалисты обычно советуют ей исключить или ограничить физические нагрузки — ношение тяжелых сумок, прогулки на длинные дистанции, продолжительные занятия в спортзале и пр.
- Смена положения тела раз в час. Женщины в положении любят смотреть кино или читать литературу.
 Все это время они обычно пребывают в одном положении — сидят или лежат. Для того чтобы избавиться от навязчивых болей между ног, беременной следует как можно чаще менять положение.
Все это время они обычно пребывают в одном положении — сидят или лежат. Для того чтобы избавиться от навязчивых болей между ног, беременной следует как можно чаще менять положение. - Прием кальция и витамина D. Болезненные ощущения в костях и связках свидетельствуют о дефиците этих микроэлементов, поэтому нормализация состояния становится возможной только после их употребления.
- Лечебная гимнастика. Беременная женщина может заниматься ею как в профессиональном фитнес-центре, так и дома. Основное правило для будущей матери — не переусердствовать и прислушиваться к сигналам своего организма. Гимнастика включает следующие упражнения — поднятие таза с сомкнутыми коленями в положении лежа на спине, разведение и сведение колен к ягодицам в исходном положении, а также известную всем «кошечку».
- Терапия в условиях стационара. Сильные боли, ощущающиеся даже после принятия перечисленных выше мер, требуют лечения в больнице. Терапевтический курс включает физиопроцедуры, лечебное бинтование, обезболивающие и противовоспалительные лекарственные препараты.

Профилактика болей в костях таза у беременных
Дискомфорт в паху слева или справа, боли в связках — распространенные жалобы пациенток на поздних сроках беременности. Эти проявления не только являются дополнительным поводом для волнений, но и в отдельных случаях требуют терапии в условиях стационара. Единственный верный способ избежать возникновения неприятных симптомов — предотвратить их. Профилактика болей в костях и связках таза включает следующие мероприятия:
Единственный верный способ избежать возникновения неприятных симптомов — предотвратить их. Профилактика болей в костях и связках таза включает следующие мероприятия:
- Прием витаминов. На последних неделях активно растущий малыш нуждается в большем количестве полезных веществ. В этот период многие беременные с удовольствием едят мел, что свидетельствует о недостатке кальция в организме. Его дефицит приводит к развитию симфизита. Для того чтобы избежать этого, женщине в положении нельзя пренебрегать рекомендациями врача касательно приема витаминов на протяжении всего срока беременности.
- Сбалансированное питание. Женщине необходимо разнообразить свой рацион продуктами, обогащенными полезными микроэлементами — нежирным творогом и сыром, морепродуктами, диетическими видами мяса, зеленью.
- Контроль за весом. Избыточный вес беременной создает дополнительную нагрузку на кости. При каждом плановом посещении врача медсестра измеряет вес пациентки. Существует определенные граничные значения для каждой недели.
 При их постоянном превышении родовой вес беременной может на 20-30 кг превышать дородовую массу тела. Женщина не должна пренебрегать советами гинеколога касательно набранных килограммов.
При их постоянном превышении родовой вес беременной может на 20-30 кг превышать дородовую массу тела. Женщина не должна пренебрегать советами гинеколога касательно набранных килограммов. - Мягкая поверхность для сна. Женщине во время беременности следует отдавать предпочтение мягким матрасам. Кроме того, во время любого занятия в положении лежа беременная должна подкладывать под ноги валик или подушку.
- Использование дородового бандажа. Дородовой бандаж является необходимостью. Его основная функция — удерживание живота в правильном положении, благодаря чему исключаются растяжение мышц и связок. В аптеках также продаются бандажи, которые используются для поддержания таза и профилактики расхождения лонного сочленения.
- Плавание. Плавание способствует расслаблению всех мышц тела. В летнее время года женщина может поплавать в реке или море, а зимой — отправиться в бассейн.
Поделитесь с друьями!
Как протекает беременность двойней | пологовий будинок «Лелека»
Прежде чем описывать протекание многоплодной беременности, надо отметить, что течение беременности имеет индивидуальные особенности у каждой женщины. Универсальных рекомендаций, которые подошли бы абсолютно всем беременным и с одним плодом, и с несколькими, не существует. Поэтому в данной статье мы постарались описать общие моменты, которые встречаются чаще всего, и на которые следует обратить внимание будущей матери.
Универсальных рекомендаций, которые подошли бы абсолютно всем беременным и с одним плодом, и с несколькими, не существует. Поэтому в данной статье мы постарались описать общие моменты, которые встречаются чаще всего, и на которые следует обратить внимание будущей матери.
Как определить беременность двойней
Благодаря современным методам диагностики, многоплодная беременность определяется еще на ранних сроках. Во-первых, врач может диагностировать двойню при обычном осмотре – обратив внимание на быстрое увеличение размера матки или услышав двойное сердцебиение. Опытный специалист может диагностировать двойню уже после 4 недель беременности. Во-вторых, двойня диагностируется при УЗИ-осмотре. Обычно это происходит после 12 недель. До этого будущая мать может только предполагать, что носит двойню – например, опираясь на семейную историю и частые случаи рождения близнецов в семье. Анализы крови достоверным способом определить двойню пока не являются.
Как протекает беременность двойней
Все этапы развития плода при многоплодной беременности наступают в те же сроки, что и при одном плоде. Поэтому будущая мать может ориентироваться на обычный календарь для беременных. Есть два главных риска, которые женщина должна учитывать: это нагрузка на организм матери и повышенная вероятность осложнений.
Поэтому будущая мать может ориентироваться на обычный календарь для беременных. Есть два главных риска, которые женщина должна учитывать: это нагрузка на организм матери и повышенная вероятность осложнений.
Большая нагрузка на организм матери
В организме женщины развиваются сразу два плода. Они требуют больше кислорода, больше питательных веществ, их жизнедеятельность приводит к повышенной нагрузке на выделительную систему. Любая инфекция или патология сразу формирует риск сразу для троих: для матери и для второго плода.
Поэтому при многоплодной беременности женщине особенно важно много гулять на свежем воздухе, правильно и регулярно питаться, следить за гигиеной тела, и консультироваться с врачом при первых тревожных признаках.
Повышенная вероятность осложнений
Увы, но не все женщины могут нормально выносить двоих детей. Примерно у пятой части происходит инволюция второго плодного яйца: еще в первом триместре оно замирает и уменьшается в размерах, при этом второй плод продолжает развиваться.
Если оба плода развиваются равномерно, на этом сложности не заканчиваются. Из-за недостатка железа в организме матери может развиться анемия, или малокровие. Поэтому при многоплодной беременности нередко назначают препараты железа.
Преждевременное старение плаценты и преждевременные роды – из-за того, что плаценте приходится обеспечивать кислородом и питательными веществами сразу два плода, она быстро изнашивается и стареет. Из-за этого, а также из-за ряда сходных причин, могут начаться преждевременные роды. Чтобы снизить риск преждевременных родах, беременной могут назначить препараты, расслабляющие мышцы.
Обязательно ли кесарево при беременности двойней
Нет. Показания к кесареву формируются после обследования и учитывают множество факторов:
Показания к кесареву формируются после обследования и учитывают множество факторов:
- первые ли роды у женщины;
- какова форма таза;
- каково положение плодов, нет ли предлежания;
- каково состояние здоровья матери;
- как протекала беременность;
Если на все эти вопросы получены удовлетворительные ответы, могут быть рекомендованы роды естественным путем. Однако роженица находится под пристальным наблюдением, и в случае появления новых рисков может быть отправлена на экстренное кесарево сечение.
Почему на ранних и поздних сроках беременности болят кости таза и связки, в каких случаях стоит обратиться к врачу? Как меняются кости во время беременности
Вы с трепетом наблюдаете за своими чувствами в ожидании появления на свет своего маленького птенчика, все идет прекрасно, ничто не предвещает неприятностей. И вдруг «небосвод омрачается» тревожными, мучительными, болезненными ощущениями. Внизу, под «домиком»
, где сейчас живет малыш, что-то случилось. Тревога нарастает: когда и что пошло не так?
Внизу, под «домиком»
, где сейчас живет малыш, что-то случилось. Тревога нарастает: когда и что пошло не так?
С наступлением беременности в женском организме происходит масса изменений. Тело будущей мамы стремительно перестраивается для безопасного симбиоза с развивающимся плодом.
Одним из неприятных побочных эффектов этого процесса является ощущение, что все больше болят кости таза при беременности. Область таза, в которой располагается растущая матка, претерпевает самые очевидные перемены.
Матка крепится к его костям с помощью связок, состоящих из соединительных тканей, которые в обычном состоянии мало растяжимы. Во время беременности это их свойство неприемлемо, и природой был выработан механизм, позволяющий связкам растягиваться.
Эту задачу у беременных выполняет гормон релаксин. Но при этом он действует на все связки в теле, в том числе на связки, соединяющие тазовые кости. Именно это объясняет, почему начинают болеть кости таза при беременности на довольно ранних сроках.
А по мере роста плода нагрузка все больше возрастает и все больше болит таз и кости ног, вынужденные переносить все «прелести» увеличивающегося веса матери и плода.
К сожалению, такое положение вещей будет сохраняться до самых родов, а иногда и дольше.
когда начинают болеть кости таза и ног?
Будущие мамы очень пугаются, когда не понимают истинные причины болей, не исчезающих даже при сидении и лежании. Многие думают, что им не хватает кальция, и стремятся усиленно восполнить его запасы. Отчасти это справедливо, потому что нехватка кальция приводит к симфизиту – разрыву связок, соединяющих тазовые кости спереди в области лобка.
После приема препаратов кальция мучения действительно уменьшаются. Но не стоит забывать о том, что избыток кальция может повредить малышу, когда в процессе родов у него окажутся слишком твердые кости. Ведь кальций, который съедает мама, лучше усваивается плодом, чем ею самой. Потому назначать и дозировать кальций должен ваш гинеколог.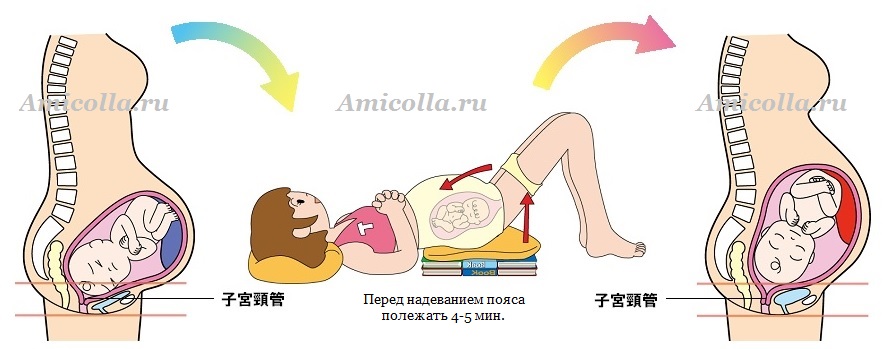 А для профилактики симфизита также нужно носить поддерживающий корсет.
А для профилактики симфизита также нужно носить поддерживающий корсет.
Совершенно обоснованно женщин настораживает, не являются ли тянущие ощущения сигналом к преждевременной родовой деятельности. Действительно, эти ощущения похожи, поэтому похода к гинекологу не избежать. Единственное, что должно успокоить до встречи с доктором, так это расслабленная матка, если беспокоящие вас боли возникли из-за растяжения связок.
причины болей в тазу
С приближением родов ноющие ощущения у женщин только усиливаются. Все больше начинают болеть кости таза сзади при сидении.
Это объясняется тем, что перед родами отклоняется кнаружи копчик, обычно наклоненный в полость тела. Это нужно, чтобы ребенку было легче проходить через родовые пути, не травмируя при этом маму.
Также большую подвижность с приближением родов приобретают пояснично-крестцовые сочленения.
Это нужно, чтобы кости таза составили единую плоскость со ставшим сильно изогнутым за время беременности позвоночником, для прохождения малыша по родовым путям.
А поскольку при усилившейся подвижности пояснично-крестцовый отдел еще и несет вес плода, это также становится причиной сильного дискомфорта, особенно, если у мамы имеются заболевания позвоночника или мышцы спины недостаточно крепкие.
Вызывают боль в тазовой области и натягивающиеся под весом ребенка спайки, варикозные вены, давление головки малыша на мышцы промежности.
Перечисленные причины, к сожалению, естественны, и насовсем до родов неприятные ощущения не исчезнут. Есть возможность лишь немного их успокоить.
Как уменьшить боли кости таза при беременности?
Сразу оговоримся, что без согласования с доктором нельзя принимать никаких обезболивающих средств – ни внутренне, ни наружно.
Вот несколько безопасных способов предупреждения и уменьшения страданий при болезненности тазовых костей:
- в положении сидя ноги не должны лежать одна на другой, а колени всегда находятся ниже таза;
- сидите и лежите на жесткой поверхности, особенно когда боли усиливаются, но лучше постарайтесь приобрести ортопедический матрас;
- откажитесь на время от обуви на высоких каблуках;
- следите за своим весом и не набирайте лишние килограммы;
- меньше ходите на дальние расстояния и по ступенькам;
- используйте бандаж для поддержки живота;
- всегда старайтесь расположить свое тело симметрично и устойчиво;
- подкладывайте подушки под колени и таз во время отдыха, уменьшая давление ребенка на таз;
- занимайтесь упражнениями для спины дома и в бассейне;
- попробуйте специальные курсы йоги для будущих мам.

В домашних условиях хорошо снимают боль в спине несложные упражнения:
- «Кошка» . Для его выполнения нужно стать на четвереньки и попеременно выгибайте спину вверх и расслабляйте ее.
- Можно, лежа на спине, несколько раз подтянуть ступни к ягодицам и вернуть в исходное положение. Колени при этом разводите в стороны.
- Продолжая лежать на спине с подтянутыми к ягодицам пятками несколько раз приподнимите и опустите поясницу и бедра.
Почему болят кости таза и после родов?
Иногда молодые мамы жалуются на то, что после рождения ребенка они продолжают испытывать болезненный дискомфорт. Это совсем не исключено, поскольку в процессе родов могли появиться многочисленные микротравмы, из-за которых замедляется восстановление связок и схождение костей после родов.
Кроме того, обычно кормящим мамам из-за грудного вскармливания не хватает кальция, что тоже усугубляет недомогание. Полностью пройти боли должны максимум через полгода после рождения ребенка.
Часто будущие мамочки жалуются врачам на появление у них болевого синдрома в области тазовых костей. Данное проявление у многих женщин достаточно тяжелое. Эта статья поможет разобраться в том, в каких ситуациях и почему при беременности болят кости таза.
Причины появления болевого синдрома
Болезненность в области таза является довольно распространенным симптомом. Он возникает даже у тех женщин, которые до беременности еще не имели проблем с суставами.
Такое проявление может быть вполне физиологическим. Особенно ярко оно проявляется у миниатюрных женщин, имеющих узкие кости таза. Такой симптом в этом случае беспокоит будущую мамочку на протяжении всего периода беременности. Вынашивание малыша — это особый период жизни для каждой женщины. В это время женский организм начинает существенно менять свою работу.
Изменение многих процессов обусловлено изменяющимся гормональным фоном.
Во время беременности у женщин начинают выделяться специфические гормоны, которые оказывают биологически активное действие на все системы внутренних органов.
Область малого таза — наиболее уязвимая часть женского организма. Именно в этой зоне и будет развиваться малыш. Внутренние женские половые органы от природы приспособлены для рождения и вынашивания малышей. Однако, течение беременности не всегда бывает здоровым и физиологическим.
Матка фиксируется в малом тазу достаточно прочно. Это необходимо для того, чтобы процесс вынашивания малыша был безболезненным. Однако, у многих женщин врачи выявляют различные патологии связочного аппарата этого важного репродуктивного органа.
Растущая в размерах матка увеличивается за время вынашивания малыша в несколько раз. Такие изменения и приводят к тому, что давление на опорно-двигательный аппарат таза существенно возрастает. Такое состояние способствует развитию у будущей мамочки различных патологий в суставах, связках и мышцах данной анатомической области.
Изменения в суставах, возникающие с начала беременности, приводят к тому, что походка беременной женщины меняется. Поясничный отдел позвоночника начинает прогибаться несколько назад. Возрастающая нагрузка на тазобедренные суставы приводит к тому, что у женщины появляется «утиная» походка. Чем более крупный плод, тем ярче выражен данный признак.
Одним из основных элементов таза является крестцово-подвздошное сочление. Именно его способность немного расширяться под воздействием гормонов и приводит к успешному процессу изгнанию плода во время родов.
Если у будущей мамы присутствуют какие-либо патологии в этой зоне, то родиться самостоятельно без помощи врачей малышу будет достаточно трудно. В этом случае, как правило, и проводится кесарево сечение.
На ранних сроках
У некоторых женщин болезненность в области таза появляется уже в самые первые недели беременности. Если будущая мамочка вынашивает двойню или тройню, то выраженность данного симптома будет несколько больше. Также это проявление намного сильнее проявляется у женщины, которая «носит» в своем животике довольно крупного малыша.
Также это проявление намного сильнее проявляется у женщины, которая «носит» в своем животике довольно крупного малыша.
У многих будущих мам таз болит только при ходьбе. В этом случае наиболее страдает связочный аппарат. Спровоцировать появление данного неблагоприятного симптома могут также и сильные физические нагрузки.
Неправильно подобранные тренировки лишь способствует тому, что боль в области таза увеличивается.
У многих женщин болевой синдром в области таза возникает после поднятия тяжестей. Сильный кашель, возникающий при самых различных патологиях, может также привести к появлению болезненности в этой зоне.
Часто возникающие неблагоприятные симптомы на ранних сроках беременности сильно беспокоят будущую маму. С течением времени она начинает приспосабливаться к ним, и ближе к родам они уже гораздо меньше проявляются.
На поздних сроках
Во втором триместре беременности будущие мамочки часто испытывают сильную болезненность в области копчика.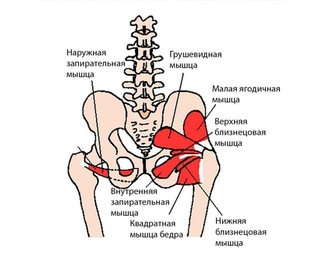 Растущий в материнской утробе малыш приводит к тому, что эта косточка у женщины начинает сильно смещаться назад.
Растущий в материнской утробе малыш приводит к тому, что эта косточка у женщины начинает сильно смещаться назад.
Если до наступления беременности у будущей мамы были какие-либо переломы или травмы данного отдела позвоночника, то болевой синдром в этом случае у нее будет намного больше.
Довольно часто женщины отмечают, что пик такой болезненности приходится на 38-39 недель беременности. Это можно объяснить уже довольно большим размером плода и подготовкой женского организма к родам.
Последние несколько позвонков поясничного отдела позвоночника также могут приводить к тому, что будущая мама чувствует болезненность в области таза. Этому способствует особенность иннервации этой анатомической зоны.
Обычно боль в этой области начинает проявляться у будущих мам к 30-32 неделям беременности, когда малыш уже достаточно большой. Если женщина беременна двойней, то появится этот симптом у нее намного раньше.
К развитию болезненности в области малого таза могут привести не только патологии опорно-двигательного аппарата. Даже заболевания репродуктивных органов могут стать причиной появления болевого синдрома в области таза.
Спайки, возникшие в малом тазу, также могут стать причиной появления болезненности. К развитию такого состояния приводят различные патологии женских половых органов, которые лечились с помощью гинекологических хирургических методов. Операции, проведенные на органах малого таза, значительно усиливают появление спаек в малом тазу.
Выявить такое состояние может только врач. Для ликвидации спаек из малого таза требуется хирургическое лечение. Выбор тактики в этом случае проводит акушер-гинеколог, который наблюдает будущую мамочку.
Довольно часто лечение спаечного процесса в малом тазу проводится уже после родов.
Симптомы
Длительность болевого синдрома бывает разной. В большинстве случаев он длится не более нескольких часов. У некоторых женщин болевой синдром «простреливающий», и проходит он за 20-30 минут. Женщина может жаловаться на тянущую боль. В этом случае болезненность может распространяться на область паха или на ноги. При смене положения тела этот симптом только усиливается.
В большинстве случаев он длится не более нескольких часов. У некоторых женщин болевой синдром «простреливающий», и проходит он за 20-30 минут. Женщина может жаловаться на тянущую боль. В этом случае болезненность может распространяться на область паха или на ноги. При смене положения тела этот симптом только усиливается.
Растущий малыш способствует тому, что увеличивающаяся в размерах матка оказывает сильное воздействие на внутренние половые органы, расположенные в малом тазу. Как правило, это проявляется учащением мочеиспускания или стойкими запорами. Эти симптомы наиболее распространены на поздних стадиях беременности.
Изменение углов тазобедренных сочленений особенно ярко проявляется тем, что женщина начинает ходить прямо, усиленно выпрямляя спину. Это хорошо видно уже к родам.
Важно отметить, что правильную позу, которая не приносит женщине никакой болезненности, будущая мама выбирает инстинктивно. На поздних стадиях беременности женщине становится тяжелее вставать или садиться. Повороты в стороны или наклоны вниз также могут способствовать появлению болезненности в области таза.
Повороты в стороны или наклоны вниз также могут способствовать появлению болезненности в области таза.
Что делать?
Для того чтобы уменьшить болезненность в области конечных участков пояснично-копчикового отдела позвоночника, женщине следует сидеть или лежать только на твердых поверхностях. Слишком мягкий матрац или длительные посиделки в любимом кресле могут привести к усилению болевого синдрома.
Довольно часто бывает так, что естественные роды при наличии патологий опорно-двигательного аппарата запрещаются врачами. Различные патологии связок тазобедренного сустава и воспалительные заболевания мышечного аппарата могут привести к тому, что женщине будет проведено кесарево сечение.
Многие будущие мамы боятся проведения хирургического родовспоможения. Бояться кесарева сечения не стоит, особенно при наличии различных патологий опорно-двигательного аппарата. В этом случае врачи сделают разрез, облегчая рождение малыша на свет.
Если у женщины есть признаки симфизита, врачи порекомендуют кесарево сечение. Естественные роды в этом случае могут способствовать даже разрыву связок. В такой ситуации врачи наложат швы. После родов женщина может провести около 6 месяцев, соблюдая строгий постельный режим. Это время необходимо для заживления и восстановления связочного аппарата таза.
Для того чтобы выявить это патологическое состояние, врачи обязательно определяют степень расхождения симфиза. Если этот клинический признак не превышает 2 см, то волноваться не следует. В такой ситуации, как правило, врачи разрешают будущей маме рожать самой, без кесарева сечения.
Во время естественных родов малыш начинает активно двигаться по половым путям матери. Это приводит к дополнительному расхождению тазовых костей. Данный процесс развивается постепенно, по мере движения малыша по половым путям. Такая физиологическая реакция обусловлена природой для того, чтобы у женщины и ее малыша не возникло никаких повреждений во время родов.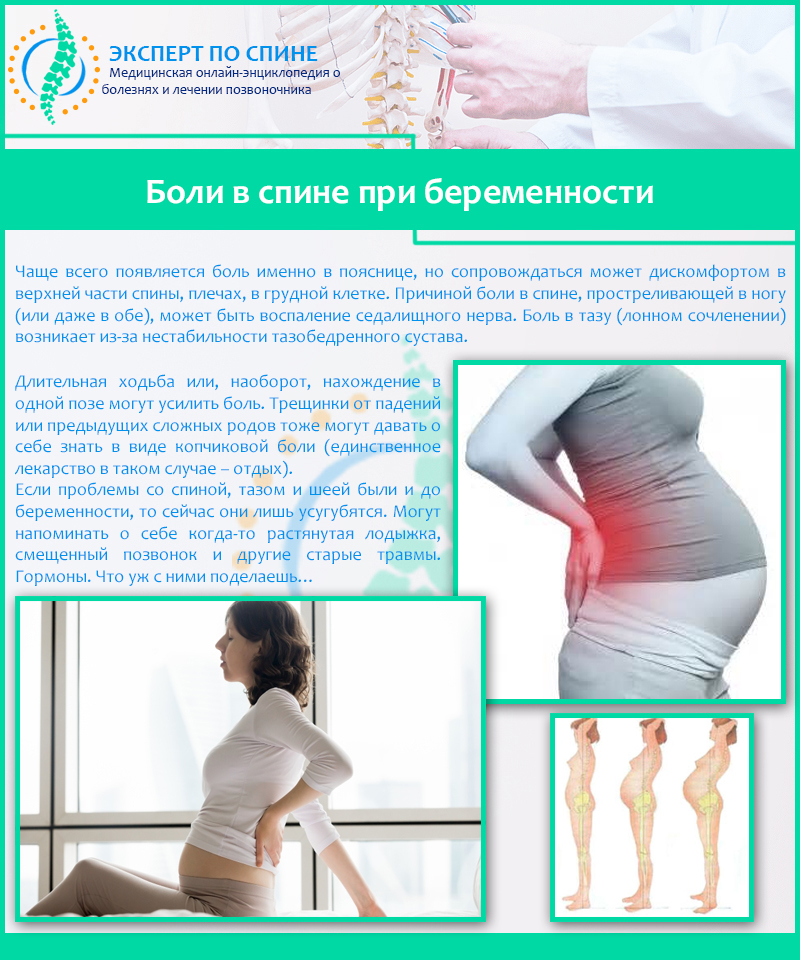
Для того чтобы снизить возможность появления болевого синдрома в области таза, врачи рекомендуют будущим мамам уменьшить интенсивность физических нагрузок. Поднимать тяжести и подниматься на несколько лестничных проемов беременным, имеющим болезненность в области таза, не следует.
Многим женщинам помогает уменьшить болевой синдром использование специального валика. Такую подушку можно подкладывать под ноги или под коленки. Такое положение врачи также называют позой «лягушки».
Неблагоприятные симптомы появляются довольно часто у женщин, у которых мышечный каркас спины выражен недостаточно хорошо. Укрепить мышцы можно с помощью проведения специального комплекса упражнений. Также для укрепления мышц спины и таза подойдут упражнения йоги для беременных.
Весьма неблагоприятным признаком является то, что у женщины сохраняется болезненность в области таза уже после рождения малыша.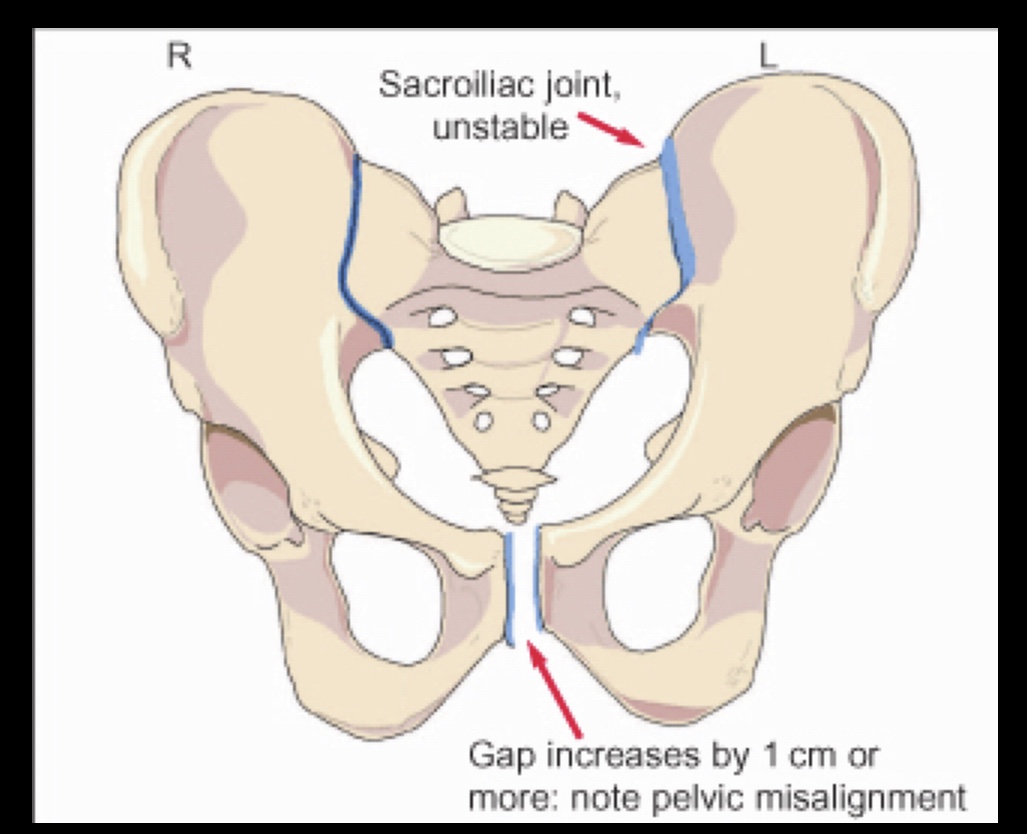 В этом случае требуется обязательное обращение за консультацией к врачу. В такой ситуации может потребоваться проведение рентгенографии тазовых костей.
В этом случае требуется обязательное обращение за консультацией к врачу. В такой ситуации может потребоваться проведение рентгенографии тазовых костей.
В сложных диагностических случаях врачи рекомендуют пройти КТ или МРТ. Эти высокоточные методы диагностики устанавливают различные патологии на самых ранних стадиях их формирования. Занимается проблемами суставов врач-ревматолог. При необходимости этот специалист может направить женщину на дополнительную диагностику.
Важно помнить, что длительный прием обезболивающих препаратов может быть очень опасным .
Такие средства могут привести к развитию воспаления стенок желудка, а также способствовать появлению эрозивных процессов в желудочно-кишечном тракте.
Принимать обезболивающие препараты следует только по рекомендации врача. Если женщина самостоятельно принимает такие средства ежедневно и по несколько раз в сутки, это является уже существенным поводом для обращения к врачу.
Если во время беременности или после родов у женщины были диагностированы какие-либо патологии опорно-двигательного аппарата, врачи могут назначить ей хондропротекторы . Эти средства необходимы для того, чтобы уменьшить болевой синдром в области таза, а также предупредить дальнейшее разрушение хрящей и связочного аппарата.
О том, почему при беременности болит тазобедренный сустав, смотрите в следующем видео.
Ожидание малыша — самый желанный и волнующий период в жизни каждой женщины. Во время вынашивания ребенка будущие мамы начинают более ответственнее относиться к своему здоровью, прислушиваться к организму, к тем сигналам, которые он посылает. Необычные болезненные ощущения, дискомфорт, изменения в теле вызывают массу вопросов и заставляют беременных тревожиться. Особую настороженность и обеспокоенность у будущих мам вызывают боли в костях при беременности: костях таза, ног, лобковой кости. Почему возникают боли в костях и как справиться с болезненными ощущениями?
Очень часто можно услышать жалобы беременных на боли в костях таза, лобка и нижних конечностей.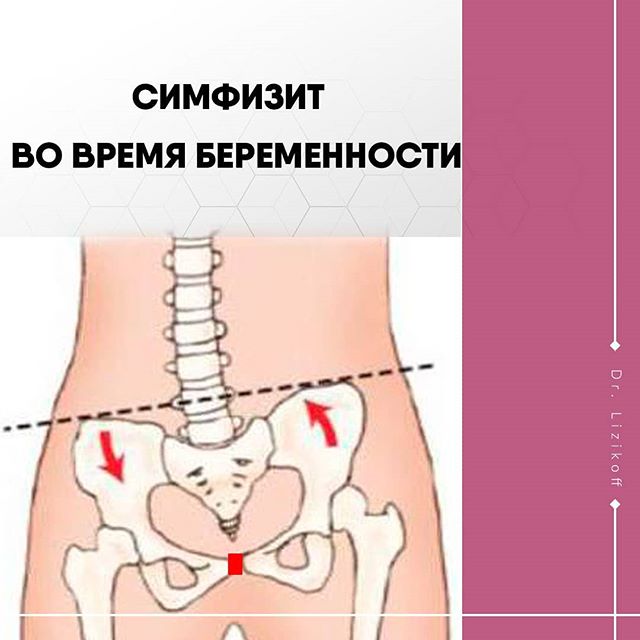 В большинстве случаев болезненные ощущения и дискомфорт наблюдаются уже на позднем сроке вынашивания малыша, являясь предвестниками приближающихся родов. Боль в костях и тазу вызвана физиологическими изменениями, связанными с растяжением мышц из-за значительного увеличения размеров матки и плода. Животик быстро растет, а вместе с его ростом увеличивается нагрузка на скелет: таз, позвоночник, нижние конечности. В этот период рекомендуется тщательно контролировать свой вес, каждый месяц следить за прибавками в весе, чтобы исключить дополнительную нагрузку на опорно-двигательный аппарат.
В большинстве случаев болезненные ощущения и дискомфорт наблюдаются уже на позднем сроке вынашивания малыша, являясь предвестниками приближающихся родов. Боль в костях и тазу вызвана физиологическими изменениями, связанными с растяжением мышц из-за значительного увеличения размеров матки и плода. Животик быстро растет, а вместе с его ростом увеличивается нагрузка на скелет: таз, позвоночник, нижние конечности. В этот период рекомендуется тщательно контролировать свой вес, каждый месяц следить за прибавками в весе, чтобы исключить дополнительную нагрузку на опорно-двигательный аппарат.
Кроме того, очень часто ломит кости при беременности из-за нарушения фосфорно-кальциевого обмена, при котором в организме будущей мамочки происходит размягчение костного скелета. Также на боли и ломоту в костях влияет нехватка витамина D. В этом случае будущей маме назначается комплексов витаминов и препаратов, содержащих кальций. Стоит отметить, что препараты должны выписываться гинекологом, а в сроке после 34-х недель кальций беременным не назначается.
В конце беременности женщине может приносить страдание и дискомфорт боль в лобке из-за расхождения лобкового симфиза – процесса, при котором стремительно расходятся кости таза при беременности, подготавливая выход плоду по родовым путям. Будущая мама ощущает боль по середине лобка, при этом может наблюдаться изменение в походке, которая напоминает «утиную » походку, повышается утомляемость, ощущается слабость в ногах и мышцах. В этот период важно пройти УЗИ-обследование и консультацию гинеколога.
Почему болят кости таза при беременности
Боль в тазовой области принято считать нормальным физиологическим симптомом, связанным с вынашиванием ребенка. Изменение гормонального фона во время беременности приводит к размягчению связок и мышц, окружающие тазовые кости. При этом беременные ощущают боль не только в области таза, но и в лоне, пояснице, которая отдает в копчик или промежность. Боль может быть как умеренной, так и очень интенсивной. Однако не стоит забывать, что боль в костях таза может указывать и на серьезные заболевания, например симфиз или камни в почках, поэтому при появлении боли не пренебрегайте консультацией гинеколога. Каковы же причины тазовых болей у беременных?
Каковы же причины тазовых болей у беременных?
С ростом плода увеличивается нагрузка мышцы спины и таз, поэтому, чтобы немного снизить нагрузку, необходимо уделять внимание осанке, регулярно носить дородовый бандаж и выполнять специальные упражнения для будущих мам, способствующие укреплению и тренировке мышц и связок. Будут полезны занятия в бассейне. Не рекомендуется поднимать тяжести, и стараться снизить физическую нагрузку.
Если до беременности вас беспокоили заболевания спины или позвоночника, то во время вынашивания ребенка болезнь может напомнить о себе болью в тазу. Женщины, страдающие остеохондрозом, искривлением позвоночника, могут испытывать сильные боли костях беременности.
Одной из самых серьезных причин возникновения невыносимой боли в тазу у будущих мам – симфизит. Это осложнение, при котором происходит расхождение связок и избыточное размягчение лонного сочленения, кости лонной дуги расходятся и становятся подвижными.

Будущая мама испытывает боль в тазу и лонной кости. Особенно боль усиливается и приносит невыносимую боль при ходьбе вверх по лестнице, при резких движениях, происходят изменения в походке, при прогрессирующем протекании заболевания женщине тяжело поднять ноги из положения лежа, ей физически не удается это сделать. При наблюдении этого симптома, следует срочно обратиться к врачу, пройти УЗИ и выяснить, на сколько сильно разошлось пространство между костями, чтобы определить степень тяжести заболевания. Симфизит доставляет массу неудобств и мучений женщине, но основной опасностью для беременной страдающей симфизитом является возможный разрыв симфиза при естественном родоразрешении. Последствием разрыва является длительный реабилитационный период, невозможность жить полноценной жизнью, так как придется провести как минимум две недели в постельном режиме, проходить курс лечебной гимнастики. У молодой мамочки не будет возможности ухаживать и заботиться о своем крохе. Поэтому так важно находиться под наблюдением специалиста во время беременности, который сможет вовремя поставить диагноз и принять решение о кесаревом сечении.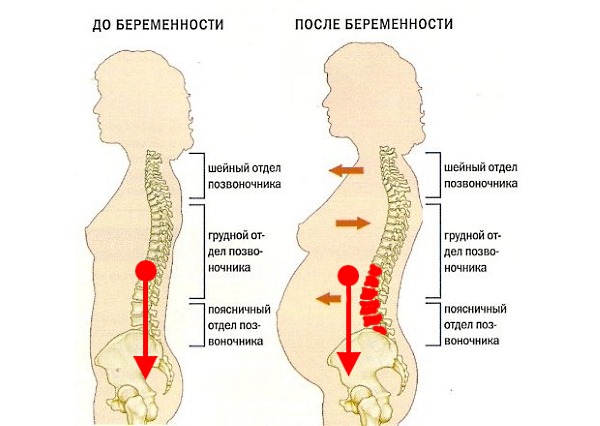
Болят тазовые кости при беременности в первом триместре
Иногда у беременных болят кости таза в начале вынашивания ребенка. Такие боли непостоянны и не интенсивны, не вызывают дискомфорт. В под действием гормонов в организме происходят физиологические изменения, приводящие к тянущим болям в области таза и над лоном. Также виной дискомфорта является нехватка магния и кальция в организме. К дефициту жизненно важных микроэлементов может привести ранний токсикоз, который сопровождается тошнотой и сильными рвотами. Женщину может беспокоить тяжесть в ногах, ночью случаются судороги, болят кости таза при беременности, ощущается боль в промежности. Восполнив организм недостающими ему микроэлементами, болезненные ощущения и боль значительно уменьшаются, и наступает облегчение.
Почему болит лобковая кость при беременности
Боль в лобковой кости наблюдается, как правило, незадолго перед родами. Организм усиленно готовится к предстоящему событию, матка с плодом постепенно опускается в малый таз. С этим природным процессом связано появление сильных болей в промежности и лобковой кости, так как нагрузка на них увеличивается во много раз. Если беременная испытывает боль в лобке и промежности на сроке до 37 недель, это может свидетельствовать о вероятности преждевременных родов. Чтобы облегчить боль рекомендуется носить дородовый бандаж, который поддержит поясницу. Носите его начиная с 20 недели беременности. На пользу занятия лечебной гимнастикой, плаванием или йогой. Это отличный способ уменьшить болевые ощущения на область таза и лобка.
С этим природным процессом связано появление сильных болей в промежности и лобковой кости, так как нагрузка на них увеличивается во много раз. Если беременная испытывает боль в лобке и промежности на сроке до 37 недель, это может свидетельствовать о вероятности преждевременных родов. Чтобы облегчить боль рекомендуется носить дородовый бандаж, который поддержит поясницу. Носите его начиная с 20 недели беременности. На пользу занятия лечебной гимнастикой, плаванием или йогой. Это отличный способ уменьшить болевые ощущения на область таза и лобка.
Боли в костях ног при беременности
Помимо болей в тазовых костях, лобке, связанных с гормональными и физиологическими изменениями происходящими в организме, будущие мамочки часто сталкиваются с болью в костях нижних конечностей, особенно на последних месяцах. Особенно должны насторожить следующие симптомы, связанные с болью и дискомфортом в ногах:
- ощущение сильных болей, носящих постоянный характер в одной или обеих ногах.
 Если боль усиливается и не проходит более 3-х дней;
Если боль усиливается и не проходит более 3-х дней; - нога меняет свой внешний вид – синеет, опухает, деформируется;
- появляются язвы;
- кроме боли в ногах ухудшается и общее самочувствие.
При появлении одного их этих симптомов, необходимо срочно обратиться за помощью. В остальных случаях боль, дискомфорт, тяжесть в костях нижних конечностей – явление, которое наблюдается практически у каждой будущей мамы и считается нормальным физиологическим процессом.
Основные причины, по которой болят кости в ногах при беременности
- Нагрузка на ноги за счет увеличения размеров матки и плода.
- Гормон релаксин, вырабатываемый организмом беременной женщины, способствует размягчению связок и костей. Болеть могут кости ног, стопы, колени и тазовые кости.
- Нехватка кальция витамина D. Правильное питание и прием необходимых препаратов позволяют улучшить самочувствие и снять болезненные ощущения в ногах.
- Заболевания позвоночника, которые наблюдались до беременности (сколиоз, остеохондроз), а также заболевания костей (артрит, коксартроз, дерматомиозит).

- Переломы, травмы, полученные до беременности, сейчас напоминают о себе. Такая боль носит ноющий характер, особенно при изменении погодных условий.
- Причиной возникновения боли и дискомфорта в ногах может стать асимметричное положение тазовых костей. Рекомендуется беременной находить то положение тела, при котором болезненные ощущения не будет такими интенсивными.
- Боль в ногах может быть последствием плоскостопия, которое может начать развиваться и во время беременности. Боль может быть периодичной, а может и быть постоянной.
Почему болят кости между ног при беременности
На 37 неделе многие беременные страдают от сильных болей в костях между ног, эта боль может появиться по следующим причинам:
Профилактика болей в костях у беременных
Чтобы облегчить сильные боли в костях, беременные должны соблюдать несколько профилактических рекомендаций, которые помогут снизить болезненные ощущения, происходящие в организме:
Упражнения при беременности, которые помогут снять боль в костях
Выполняя приведенные ниже упражнения, вы сможете снять боль в костях, укрепить спинные, ягодичные мышцы, связки и заранее подготовить свое тело к родам.
Будущим мамам необходимо быть внимательнее к своему здоровью. При малейших изменениях, сильных болях, особенно если они длятся долгое время и не проходят, в области таза, промежности или лобка, следует немедленно рассказать своему гинекологу для установления причины их возникновения, чтобы не допустить опасные ситуации для здоровья.
У женщин происходят различные изменения в организме, связанные с физиологическим течением беременности. Это время, которое хочется провести в хорошем расположении духа, ощущая радость от ожидания появления на свет ребенка.
Но не всегда это удается, поскольку мешают сопутствующие неприятные проявления, которые нередко затмевают все счастливые моменты. Такая ситуация, безусловно, вызывает повышенную обеспокоенность женщины вопросами своего здоровья и состояния плода.
Беременность и костная система
Довольно часто врачам приходится слышать жалобы на то, что болят кости при беременности. В основном такой симптом наблюдается со стороны тазовой области и нижних конечностей, что вполне объяснимо у женщин на поздних сроках.
В большинстве случаев это целиком связано с нормальным течением беременности, но бывают и исключения. При появлении сомнений о физиологичности таких изменений нужно детально рассмотреть каждый случай, чтобы выяснить причину подобного явления.
Боли в костях могут возникать не только в преддверии родов. Нужно внимательно отнестись к такому симптому, поскольку за ним могут скрываться различные заболевания.
Причины
Когда во время беременности болят кости, нужно рассмотреть все факторы, способные привести к появлению таких жалоб. И если физиологические причины не могут полностью объяснить возникновение этого симптома, следует уделить внимание патологическим состояниям. Наиболее часто болевой синдром становится признаком таких состояний:
- Физиологические изменения.
- Дефицит кальция и витамина D.
- Симфизиопатия.
- Остеоартроз.
- Остеохондроз.
- Инфекционные болезни.
- Травмы.
- Аномалии строения таза.

Таким образом, болевые ощущения могут свидетельствовать не только о нормальном течении беременности, но и становиться серьезной проблемой, которая требует своевременного решения. Нельзя всецело полагаться на скоротечность подобного явления.
Хотя в большинстве случаев боли и проходят спустя некоторое время после родов, но все же их нужно рассматривать как сигнал о необходимости вмешательства специалиста.
Стоит постараться минимизировать воздействие указанных факторов на организм беременной. Тогда и боли станут беспокоить значительно меньше.
Симптомы
Когда говорят о болях в области таза или бедра, то зачастую уделяют внимание только одному из проявленных симптомов. Но всегда нужно учитывать и другие признаки, которые могут беспокоить женщину в связи с изменением ее состояния. Чаще всего подобное явление заставляет испытывать:
- Трудности при попытке занять удобное положение.
- Ограничение движений.
- Нарушение походки.

- Усиление боли при нагрузке.
Все это провоцирует ухудшение общего психологического состояния женщины, мешает ей выполнять повседневную работу и как следствие, снижает качество жизни в период вынашивания ребенка.
Если более детально рассматривать причины возникновения болей, то можно заметить и другие симптомы, которые нельзя оставлять без должного внимания.
Физиологические изменения
Во время беременности, особенно на поздних сроках, наблюдается интенсивный рост плода, женщина набирает вес, что, естественно, увеличивает нагрузку на костно-суставной аппарат. К
роме того, происходит усиленное образование гормона релаксина, который размягчает связки, сухожилия, лонное сочленение, снижает тонус мышечных волокон.
Все это необходимо в контексте подготовки организма женщины к предстоящим родам. А если наблюдается многоплодная беременность, крупный плод или многоводие, то нагрузка на организм становится еще больше.
Женщин часто сопровождают боли не только в области таза или бедра, но и в спине. В связи с перераспределением нагрузки и смещением центра тяжести, происходит напряжение мышц поясницы. Беременная не может долго сидеть в третьем триместре – у нее болит попа и спина.
В связи с перераспределением нагрузки и смещением центра тяжести, происходит напряжение мышц поясницы. Беременная не может долго сидеть в третьем триместре – у нее болит попа и спина.
Когда болят кости таза при беременности, нужно в первую очередь обратить внимание на физиологичность подобных изменений. Если нормальные проявления не оправдывают выраженности симптомов, необходимо искать другие причины.
Дефицит кальция и витамина D
Нередко во время беременности женщина испытывает недостаток в витаминах и минералах. Особенно остро эта проблема стоит в отношении кальциевого обмена.
Поскольку этот элемент крайне важен в построении костной системы развивающегося плода, то его нехватка в продуктах питания или определенные нарушения всасывания могут вызвать отток кальция из организма женщины.
В совокупности с теми изменениями, которые происходят и в норме, дефицит кальция и витамина D пагубно сказывается не только на состоянии костей, но и зубов, придатков кожи беременной. Часто усиливается кариозный процесс, волосы становятся ломкими, снижается их природный блеск, могут изменяться ногти.
Часто усиливается кариозный процесс, волосы становятся ломкими, снижается их природный блеск, могут изменяться ногти.
Симфизиопатия
Для подготовки к родам происходит незначительное расхождение лобковых костей в зоне их соединения. Это необходимо для вставления головки плода и его благополучного рождения. Но если подобное расхождение выходит за рамки нормы, превышая 1 см, то говорят о симфизиопатии. Это может сопровождаться такими симптомами:
- Боль локализуется в области лобка, распространяясь в пах, бедро, копчик.
- Усиление неприятных ощущений при поворотах, особенно во время сна – с одного бока на другой.
- Специфическая походка – «утиная».
Характерным является постепенное усиление болей по мере приближения срока родов. Выявить симфизиопатию можно клинически: возникают боли при надавливании на лобок, женщина не может поднять прямые ноги из положения лежа на спине.
Если болит таз при беременности, это может быть признаком симфизиопатии.
В зависимости от ее выраженности общее состояние женщины страдает вплоть до необходимости после родов оформлять инвалидность.
Остеоартроз
Одной из частых причин болей становится остеоартроз тазобедренного сустава. Это заболевание распространено и среди лиц молодого возраста, развиваясь в результате перенесенных в прошлом травм или при избыточном весе.
При этом боли в области бедра носят преимущественно постоянный характер, усиливаясь при нагрузке. Кроме того, характерны следующие особенности:
- Стартовый характер боли – в начале движения.
- Ощущение хруста и трения в суставе.
- Ограничение подвижности различной степени.
- Затруднения при ходьбе.
Если присоединяется воспаление суставной капсулы, то боли становятся более острыми, возможно даже ущемление синовиальной оболочки между суставными поверхностями, что ведет к функциональному блоку.
Остеохондроз
Патология поясничного отдела позвоночника нередко сопровождается распространением боли в тазовые кости.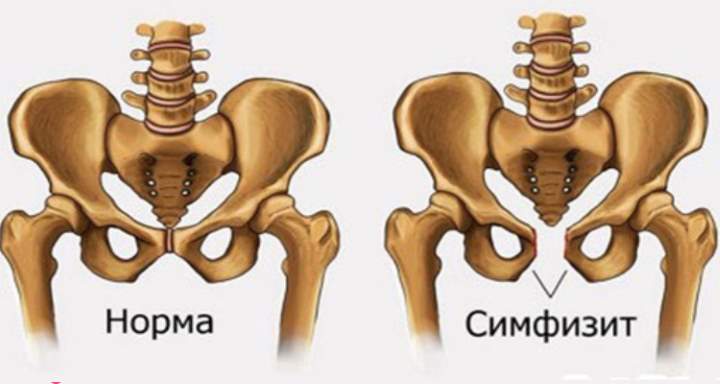 При этом появляются и другие симптомы, связанные с корешковыми, сосудистыми и мышечными изменениями:
При этом появляются и другие симптомы, связанные с корешковыми, сосудистыми и мышечными изменениями:
- Болевые «прострелы» в пояснице.
- Иррадиация боли по ходу седалищного нерва – в ногу.
- Снижение тонуса мышц.
- Ослабление сухожильных рефлексов.
- Напряжение мышц спины.
Повышение нагрузки на поясницу при беременности может спровоцировать ущемление нервных корешков.
Лечение
После выяснения того, почему болят кости при беременности, необходимо начинать адекватное лечение. Это будет зависеть от выявленной патологии и состояния женщины.
Если изменения в области таза связаны с физиологическими изменениями, то можно ограничиться общими правилами, которые будут иметь и профилактическую направленность.
Чтобы минимизировать воздействие беременности на костно-суставную систему женщины, необходимо придерживаться несложных правил в отношении образа жизни. Это позволит укрепить связки, нормализовать минеральный обмен, подготовить мышцы к будущим родам. Рекомендуется придерживаться таких правил:
Рекомендуется придерживаться таких правил:
- Правильно и полноценно питаться, с обязательным употреблением продуктов, содержащих кальций: молочные продукты, твердые сыры.
- Следить за своим весом, избегать переедания.
- Ношение удобной одежды и обуви.
- Регулярные прогулки на природе.
- При необходимости носить дородовый бандаж.
- Обеспечить удобное положение: поверхность для сидения должна быть мягкая, на кровати под ноги положить валик, а под таз – подушку.
- Выполнять гимнастику для беременных, плавать в бассейне.
Чтобы боли в тазовых костях прошли менее заметно, необходимо тщательно готовиться к возможности их возникновения.
Физические упражнения
Избавиться от болевых ощущений в тазу и пояснице на различных сроках беременности помогут специальные физические упражнения. Они отличаются легкостью, отсутствием противопоказаний и непосредственным воздействием на нужные группы мышц. Для беременных можно рекомендовать такие упражнения:
- Стоя на коленях и опираясь на ладони, расслабить мышцы поясницы.
 Затем согнуть спину, наклонив голову вниз.
Затем согнуть спину, наклонив голову вниз. - Из положения лежа на спине придвигать стопы к ягодицам, разведя колени в стороны.
- Лежа на спине с согнутыми в коленях ногами, приподнимать и опускать таз.
Когда у женщины диагностировали симфизиопатию, возникает необходимость в ношении специального фиксирующего ортеза, который уменьшит степень расхождения лонных костей. В устранении мышечных и костных болей также помогает легкий массаж и мануальная терапия.
Медикаментозная терапия
Выявленные заболевания требуют оптимального лечения, которое в основном проводится с использованием лекарственных препаратов. Но необходимо всегда учитывать особенности влияния медикаментов на плод.
Поэтому любые препараты могут назначаться только врачом и принимаются под его строгим наблюдением. Если у беременной ломит спину, болят кости таза и бедра, можно рекомендовать такие группы препаратов:
- Противовоспалительные.
- Спазмолитики.
- Витамины (В, D).

- Препараты кальция.
Целесообразно использовать лекарства в виде форм для местного применения – мази, геля, бальзама. Они не имеют системных побочных эффектов и оказывают непосредственное воздействие на патологический очаг.
Все лекарства должны соответствовать показателям безопасности для беременной и плода. Они назначаются по общепринятыми стандартам и клиническими рекомендациями.
Чтобы устранить или максимально уменьшить боли в костях при беременности, необходимо сначала определить, что их спровоцировало. Только после этого можно посоветовать эффективные меры и назначить адекватное лечение.
У большого количества женщин, которые вынашивают ребёнка болят при беременности. Особенно это проявляется в последнем триместре. Они исчезают после процесса родов, однако в период беременности есть шансы лишь немного избавиться от дискомфорта. Иногда болезненные ощущения мучают еще в течение шести месяцев с момента рождения ребенка.
Причины
В процессе беременности организму женщины необходимо приспособиться к большим нагрузкам. За девять месяцев матка увеличивается в несколько раз. Почему болят кости таза? Главная причина — это растяжение связок матки. Связки образовываются при помощи соединительной ткани, из нее также образовываются сухожилия и связки нашего тела. Соединительная ткань имеет отличие, небольшая степень растяжения, фиксирования органов, укрепления суставов.
Боли в тазовых костях при беременности
Матка растет и в результате этого наблюдается растяжение соединительной ткани. В кровеносных сосудах беременной появляется большое количество гормона релаксин, с помощью него эффективность функции растяжения тканей увеличивается. Но также он оказывает влияние на другие связки организма, поэтому боли в нижних конечностях во время беременности нормальное явление.
Боли при растяжении связок не дают покоя в период всей беременности, появляются с левой или правой стороны и исчезают при перемене позы, в которой женщина находилась до этого.
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Роль кальция
Когда женщина уже на 8-9 месяце, то она привыкает к этим неприятным ощущениям и не обращает на них внимания. Изначально расширение тазовых костей способно изменить лишь походку, в результате корпус приходится откидывать назад, но неприятные ощущения пока не беспокоят, становится тяжело носить обувь с высоким каблуком.
Тазовые кости никаким образом не меняются, однако количество кальция может уменьшиться. Это тоже может стать причиной боли. Если потреблять кальций в большом количестве, то будущий ребенок будет обладать очень плотными костями черепа.
На развитие симфизопатии значительную роль оказывает нехватка кальция в организме. Беременным медицинский специалист выписывает лекарственные средства, в которых присутствует кальций, чтобы уменьшить болезненные ощущения. Такие средства нужно употреблять в меру, ведь огромное количество кальция в организме влечет за собой плохие последствия.
Такие средства нужно употреблять в меру, ведь огромное количество кальция в организме влечет за собой плохие последствия.
Симфиз и заболевания, связанные с ним
Кости таза могут расходиться вследствие того, что изменяются структуры мягких тканей, это симфиз и плотный хрящ, который соединяет тазовые кости спереди, в районе лобка. Расхождения костных тканей не редкость при данном заболевании.
У девушек, которые не вынашивают ребёнка, расстояние в области узкой части таза всего восемь с половиной сантиметров, а самая узкая часть черепа ребенка девять с половиной сантиметров. Это и является причиной возникновения болезненных ощущений в этих областях.
Болезненные ощущения в районе таза могут быть настолько сильными, что находиться в стоячем или сидячем положении, из-за расхождения костей, затруднительно.
Особенности
Данная проблема в процессе вынашивания ребёнка затрагивает и копчиковый отдел позвоночного столба. Эта небольшая кость обладает плохой динамикой с крестцом и большим отклонением внутрь.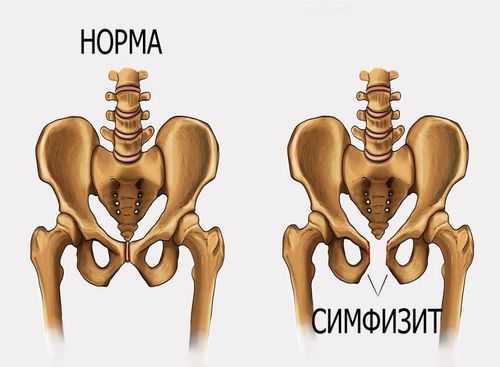 На протяжении родов она препятствует появлению ребенка, и копчик в результате ломается. Стоит отметить, что у беременных копчик отклоняется назад, таким образом он не мешает малышу в процессе родов.
На протяжении родов она препятствует появлению ребенка, и копчик в результате ломается. Стоит отметить, что у беременных копчик отклоняется назад, таким образом он не мешает малышу в процессе родов.
Растущий живот опирается на тазовые кости, которые должны выдерживаться и массу ребёнка. Возникают частые мочеиспускания и неприятности с желудочно-кишечным трактом.
У человека меняется центр тяжести, это становится причиной перемены условий работы двигательного аппарата. Если роды происходят без медицинского специалиста, то женщина интуитивно принимает оптимальную для этого процесса позу. В роддомах есть польстеры — это специальные подушки, которые необходимы для того, чтобы выпрямить родовой канал.
Слишком большая активность сочленения еще до родов становится причиной боли, особенно в тех случаях, когда мышцы спины очень слабые или ранее у пациента имелись заболевания позвоночника.
Если раньше были воспаления половых органов, то в малом тазу могут присутствовать спайки — соединительные перемычки между органов. Они могут доставить проблемы с зачатием плода, доставить неприятные ощущения, с которыми очень трудно справиться и устранение их возможно лишь с помощью хирургического вмешательства, так как растущая матка начнет натягивать их. Но гормоны беременности смогут сделать их эластичнее, это позволит будущей маме родить.
Они могут доставить проблемы с зачатием плода, доставить неприятные ощущения, с которыми очень трудно справиться и устранение их возможно лишь с помощью хирургического вмешательства, так как растущая матка начнет натягивать их. Но гормоны беременности смогут сделать их эластичнее, это позволит будущей маме родить.
У некоторого числа женщин плод может вызвать варикоз, который послужит проблемой лишь при проведении кесарева сечения. Это повышает риск кровотечения. Заболевание проходит после рождения младенца. Варикоз вызывает ощущение тяжести в тазу у беременных и отек половых губ.
Роды
Довольно часто болят тазовые кости после родов. После рождения малыша могут появиться микротравмы. Стоит внимательно следить за уровнем кальция в организме матери, поскольку ещё некоторое время будет ощущаться его нехватка.
При во время ходьбы нужно обращаться к врачу ортопеду. Медицинский специалист назначит специальный прибор, которые снизит болезненные ощущения в послеродовой период. Мамы, которые принимают обезболивающие средства, вредят организму малыша.
Мамы, которые принимают обезболивающие средства, вредят организму малыша.
Профилактика
Профилактику необходимо начинать еще до момента зачатия ребенка. Укреплять опорно-двигательный аппарат, укреплять мышцы спины, правильно питаться, чтобы организм получил в нужном количестве кальций и витамины, необходимые для хорошего развития плода.
При беременности следует внимательно следить за состоянием своего организма и быстро реагировать на проявление любых симптомов. Чтобы снизить болезненные ощущения, можно использовать бандаж или заняться гимнастикой.
Не злоупотребляйте кальцием и не принимайте препараты, не проконсультировавшись перед этим с гинекологом.
Медицинские специалисты настоятельно рекомендуют отказаться от обуви с высоким каблуком. Не стоит подвергать кости излишним нагрузкам. Лишняя масса тела также может негативно сказаться на течении беременности. Старайтесь как можно меньше напрягать мышцы ног, используйте лифт вместо лестницы. Позы без симметрии могут негативно сказаться, беременной женщине рекомендуется совершать как можно меньше движений.
Не стоит поднимать свои колени выше таза, в случае возникновения болезненных ощущений используйте жесткую поверхность для сна. Также при болях в тазе, поворачивайте изначально плечо, а затем тазовый отдел. Если вы по каким-либо причинам подозреваете, что у вас расхождение костей, лучше проконсультироваться со специалистом.
Болезненные ощущения можно уменьшить, положив что-то мягкое под таз. Старайтесь соблюдать все рекомендации медицинского специалиста. Не стоит принимать какие-либо лекарственные средства, поскольку они негативно скажутся на здоровье малыша в будущем. Следует максимально часто консультироваться со своим врачом гинекологом. Под его присмотром любые отклонения от нормы будут замечены максимально быстро, тем самым здоровье малыша не окажется под угрозой.
Варикоз матки при беременности: симптомы, лечение
Варикоз матки — это заболевание, которое наблюдается у женщин преимущественно детородного возраста. Для него характерно расширение вен шейки матки и их полнокровие. Варикоз матки может протекать наряду с такими заболеваниями, как варикоз вен яичников, больших половых губ, влагалища и ног. Чаще всего варикоз шейки матки возникает во время беременности. Это происходит по причине того, что изменяется гормональный фон, снижается тонус матки и вен малого таза, что приводит застою крови и расширению вен. Во время беременности начинает активно выделяться гормон прогестерон, который приводит к накоплению жидкости в тканях и повышению объема циркулирующей крови. Что создает дополнительную нагрузку на стенки сосудов и вен.
Варикоз матки может протекать наряду с такими заболеваниями, как варикоз вен яичников, больших половых губ, влагалища и ног. Чаще всего варикоз шейки матки возникает во время беременности. Это происходит по причине того, что изменяется гормональный фон, снижается тонус матки и вен малого таза, что приводит застою крови и расширению вен. Во время беременности начинает активно выделяться гормон прогестерон, который приводит к накоплению жидкости в тканях и повышению объема циркулирующей крови. Что создает дополнительную нагрузку на стенки сосудов и вен.
Заболевание может возникнуть из-за большого веса матки, которая оказывает значительное давление на крупные венозные сосуды, что приводит к плохому кровообращению и расширению вен. Варикоз шейки матки может давать серьезные осложнения: тромбофлебит вен шейки матки, воспаление половых органов, разрыв вен и кровотечения, бесплодие. Заболевание во время беременности может привести к осложнениям развития плода и представляет угрозу для будущего ребенка, так как нарушается нормальное питание плаценты.
Причины варикоза матки
Чаще всего заболевание развивается во время беременности либо после нее. Варикоз матки может развиваться на фоне нескольких причин и факторов:
- Изменение гормонального фона — при беременности прогестерон вырабатывается в повышенном количестве, поэтому снижается тонус матки, расслабляются вены малого таза и наполняются кровью, из-за чего стенки вен растягиваются.
- Беременность и ожирение — увеличивается давление матки на крупные венозные сосуды, нижнюю полую и подвздошную вены. По этой причине кровь не может нормально циркулировать и застаивается в венах, вызывая их расширение.
- Хронические заболевания половых органов – воспаление и другие патологические процессы нарушают упругость вен и нормальное кровообращение в органах.
- Недостаточность клапанов вен яичников – это приводит к высокому давлению в венах малого таза.
- Прием оральных контрацептивов – негативно влияет на состояние венозных сосудов и свертывание крови, так как повышает уровень некоторых гормонов.

- Заболевания желудочно-кишечного тракта, запоры — способствуют повышенному давлению на органы малого таза и кровяному застою в сосудах.
- Нарушение менструального цикла.
- Аборты, осложнения при беременности.
- Тяжелые физические нагрузки, поднятие тяжестей, долгое пребывание в статичной позе.
- Наследственная предрасположенность.
Симптомы варикоза матки
[[blockquote text=»Симптомы варикоза матки похожи на признаки различных заболеваний половых органов.»]] Чаще всего возникают боли внизу живота, ноющего и тупого характера, распространяющиеся в область поясницы и крестцовую область. Боль становится более сильной во время менструации, после полового акта, физических нагрузок, поднятия тяжестей, длительного пребывания в положении сидя или стоя. Если варикоз матки развивается наряду с варикозом влагалища и больших половых губ, то может возникать ощущения тяжести и распирания в промежности. Также к симптомам варикоза матки присоединяется сильный предменструальный синдром.
Выделения во время менструации могут быть обильными и наблюдаться в середине цикла в небольшом количестве. Заболевание может протекать вместе с расширением сосудов ног и пищеварительной системы. Частые запоры могут также вызывать варикозное расширение вен матки. У 67% пациенток было установлено варикозное расширение вен нижних конечностей, у 30% были расширены геморроидальные узлы.
Лечение варикоза матки
[[blockquote text=»Лечение внутривлагалищного варикоза может быть консервативным или хирургическим. «]]Оно предполагает правильное сочетание отдыха и физических нагрузок, исключение поднятия тяжестей. Необходимо поддерживать диету с включением растительного масла, овощей, фруктов, белковых продуктов и витаминов. Следует отказаться от курения и спиртных напитков, так как они ослабляют эластичность сосудистой стенки.
Лечение варикоза матки при беременности проходит с помощью применения только некоторых препаратов, так как многие запрещены к приему. Средства, которые разжижают кровь, показаны при беременности только в тех случаях, если диагностировали тромбофлебит или при высоком риске образования тромбов в сосудах.
Только после обследования у акушер-гинеколога, врач назначит эффективное лечение заболевания.
Оперативное вмешательство проводится в том случае, если нельзя устранить болевой синдром с помощью препаратов. Операция проводится для снижения или устранения заброса крови через гонадные вены. Как лечить варикоз матки с помощью операции:
- эмболизация яичниковых вен под контролем ангиографии;
- удаление гонадных вен под контролем эндоскопа;
- флебэктомия в области промежности.
Это современные и эффективные методы лечения на поздней стадии варикоза.
Профилактика варикоза матки
[[blockquote text=»В меры профилактики варикоза шейки матки входит правильное питание, щадящий режим нагрузок и физическая активность. «]]Каждой женщине необходимо регулярно проходить диагностику у гинеколога, чтобы избежать заболеваний половых органов и вовремя начать лечение.
Сколько стоит дуплексное сканирование вен или УЗИ внутренних органов малого таза вы можете узнать на нашем сайте и записаться на обследование.
Если вы принимаете оральные контрацептивы, нужно регулярно проводить проверку сосудов. Во время беременности женщина должна соблюдать все рекомендации врача, больше двигаться, совершать прогулки на свежем воздухе в течение часа. Стоит отказаться от обуви на высоком каблуке, следить за работой кишечника, чтобы не возникало запоров и избыточного давления на матку.
Особое внимание стоит уделить правильному питанию, которое будет полезно будущему ребенку и предупредит развитие варикоза матки. В рацион нужно включить больше овощей, зелени, фруктов, рыбы, ягод, орехов, которые содержат полезные для сосудов витамины С, Е, Р. Из напитков рекомендуется зеленый чай, различные морсы и свежие соки. Стоит отказаться от кофе и соли, жирной пищи, жареных и острых блюд, так как они удерживают жидкость в организме и способствуют расширению стенок вен.
Каждый день нужно делать гимнастику для ног, лежать с поднятыми вверх ногами, чтобы улучшить кровообращение и снять усталость. Для лучшего сна под ноги можно подкладывать подушечку или валик из одеяла. Для устранения отеков рекомендуется контрастный душ и ванночки с солью, ароматическими маслами.
Для устранения отеков рекомендуется контрастный душ и ванночки с солью, ароматическими маслами.
Наиболее эффективным видом активности считается плавание и аквааэробика для беременных. Она улучшает тонус сосудов нижних конечностей и матки, повышает кровообращение, снимает усталость ног. Если нет возможности посещать бассейн, можно устраивать ванны дома. Температура воды должна быть теплой и комфортной. Горячие ванны и сауны противопоказаны для вен и ребенка. Показаны регулярные прогулки, стоит избегать продолжительного пребывания в сидячем положении, долго стоять.
Во время беременности для профилактики варикоза шейки матки стоит надевать компрессионное белье, которое вам должен подобрать врач. Оно может быть различной плотности и вида: колготы, чулки и гольфы. Компрессионные чулки благодаря своим массажным свойствам способствуют улучшению кровообращения и предупреждают застой крови в венах, защищая женщину от варикозного расширения. Ношение компрессионного трикотажа на поздних сроках беременности необходимо согласовать с врачом, так как могут быть противопоказания.
Узнать цены на препараты для профилактики или лечения варикоза, а также их характеристики и другую подробную информацию возможно в сервисе аптек от DOC.ua.
Беременность и идиопатический сколиоз | Центр Дикуля
В большинстве случаев, отмечались лишь проблемы с возможностью забеременеть у женщин со сколиозом. Не было получено никаких доказательств того , что сколиоз влияет на фертильность или приводит к увеличению числа выкидышей, мертворождений или врожденных пороков. Сколиоз практически не дает никаких неблагоприятных последствий для беременности или способности выносить плод.
Другим главным опасением является риск прогрессирования сколиоза. Некоторые исследования показали, что у пациенток со сколиозом отмечалось увеличение искривления на 2, 6, и даже 18 градусов в течение первых беременностей, но степень искривления не увеличивалась при последующих беременностях. Как правило, сколиоз не увеличивается во время беременности. Гормоны, которые выделяются во время беременности, снижают активность иммунной системы, и сколиоз часто стабилизируется во время беременности. До тех пор, пока искривление не прогрессирует, вес, который набирается в ходе беременности, не увеличивает искривление.
До тех пор, пока искривление не прогрессирует, вес, который набирается в ходе беременности, не увеличивает искривление.
Помимо легкой степени ограничения емкости легких, женщины с идиопатическим сколиозом редко испытывают проблемы с дыханием во время беременности. Одышка при физической нагрузке, в той или иной степени, довольно часто встречается у женщин в первые месяцы беременности. Одышка отчасти обусловлена повышением уровня прогестерона, который стимулирует дыхание, увеличивает частоту дыхания и глубину каждого вдоха. Объем крови также увеличивается. Эти нормальные физиологические изменения обычно хорошо переносятся и, вероятно, таким образом, природа выявляет скрытые проблемы дыхательной системы и функции сердца, когда жизненная емкость легких значительно снижена или есть снижение сократительной способности мышцы сердца. Сколиоз грудного отдела позвоночника может повлиять на дыхание. При наличии проблем с функцией мочевого пузыря и кишечника до беременности, эти проблемы могут прогрессировать во время беременности у женщин со сколиозом.
Боли в спине у беременных со сколиозом
Почти все женщины, в той или иной форме, испытывают умеренные боли в спине во время беременности, поэтому может быть трудно, отличить, связана ли боль со сколиозом или беременностью. В частности, 50% всех беременных женщин испытывают боли в пояснице.
Физическое здоровье и уже существующие до беременности проблемы со спиной могут оказывать влияние на болевые проявления во время беременности. Именно поэтому, лучше всего, до беременности привести тело в хорошую физическую форму и провести адресное лечение имеющихся проблем спины. Сильная боль в спине нередко исключает возможность проведения упражнений во время беременности.
Боль в спине может начаться до 12-й недели беременности и может продолжаться до 6 месяцев после родов. Во время 9-го месяца беременности боли в спине наблюдаются у 50% женщин. Различные исследования определили факторы риска, способствующие развитию болей в пояснице во время беременности.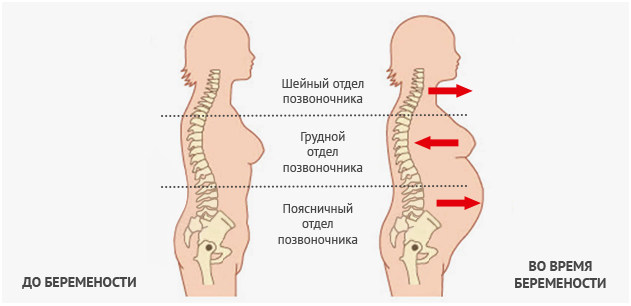 Наибольшими факторами риска появления болей в спине во время беременности являются наличие проблем со спиной до беременности или наличие предыдущих беременностей. Во время беременности женщины могут испытывать различные типы болей в пояснице .
Наибольшими факторами риска появления болей в спине во время беременности являются наличие проблем со спиной до беременности или наличие предыдущих беременностей. Во время беременности женщины могут испытывать различные типы болей в пояснице .
Боль в пояснице может быть локальной или же с иррадиацией в ноги.
Эта боль возникает за счет постуральных изменений, которые происходят во время беременности и необходимы для сохранения баланса тела в вертикальном положении, пока плод растет. Растущий вес беременной распределяется в основном в брюшной области. Мышцы живота становятся менее эффективными для сохранения правильной осанки, потому что растущая матка растягивает мышцы и уменьшает их тонус. Исследования показали, что вначале поясничный лордоз остается тем же, или увеличивается незначительно. Центр тяжести в целом сдвигается кзади и книзу, по мере того, как позвоночник движется кзади от центра тяжести. Небольшой процент болей в пояснице во время беременности может быть связан с пояснично-крестцовым радикулитом, но это бывает редко.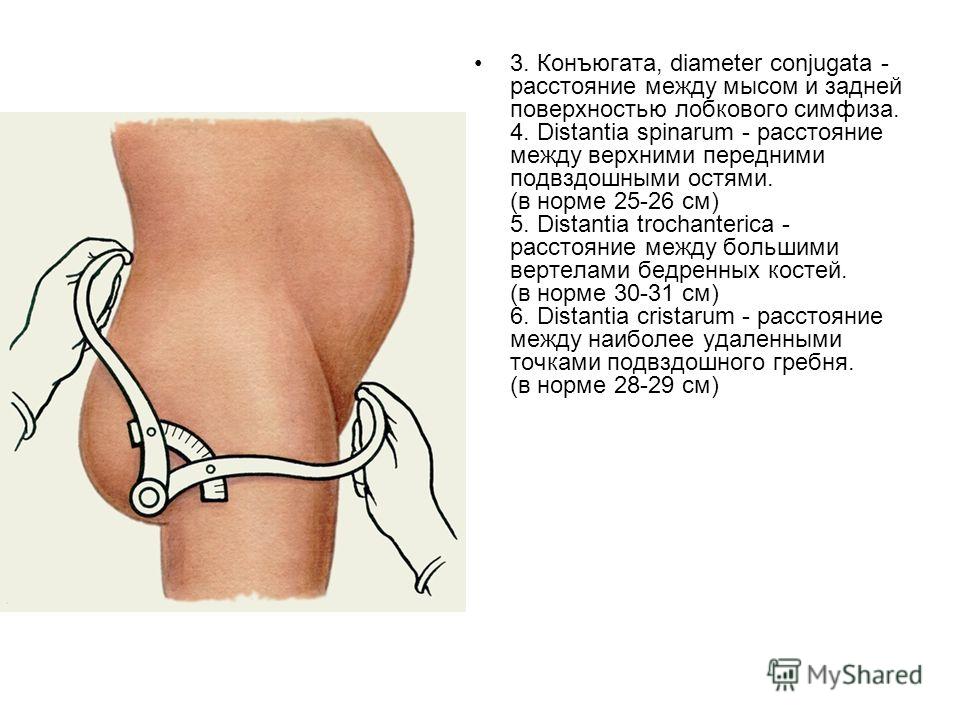
Большие гормональные изменения во время беременности обусловлены увеличением выработки эстрогена, прогестерона и окситоцина. Они помогают расслабить связки таза и нижней части позвоночника, чтобы облегчить рождение ребенка.
Хотя и существуют опасения, что гормональные колебания могут привести к прогрессированию искривления позвоночника, большинство исследований показывают, что изменения степени сколиоза встречаются не часто, особенно если степень искривления стабильна в начале беременности. Нестабильность суставов является более выраженной у повторнородящих женщин, чем во время первой беременности. Как только мышцы живота растягиваются для аккомодации растущего плода, их функциональная роль в стабилизации таза уменьшается. Эта функция переходит к мышцам спины, которые становятся напряженными и дополнительная нагрузка на эти мышцы обусловлена также гиперлордозом.
Крестцово-подвздошная боль: может иррадиировать до бедра, иногда до уровня колена и редко к икроножной мышце.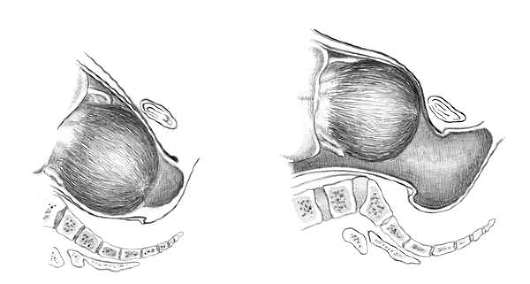 Эта боль встречается в четыре раза чаще, чем боль в пояснице. Крестцово-подвздошные боли обычно продолжаются нескольких месяцев и после родов. Считается, что 20% — 30% беременных женщин испытывают как поясничные, так и крестцово-подвздошные боли. Мобильность в крестцово-подвздошных суставах может резко увеличиться во время беременности, вызывая дискомфорт, когда происходит растяжение связочных структур с наличием большого количества болевых рецепторов.
Эта боль встречается в четыре раза чаще, чем боль в пояснице. Крестцово-подвздошные боли обычно продолжаются нескольких месяцев и после родов. Считается, что 20% — 30% беременных женщин испытывают как поясничные, так и крестцово-подвздошные боли. Мобильность в крестцово-подвздошных суставах может резко увеличиться во время беременности, вызывая дискомфорт, когда происходит растяжение связочных структур с наличием большого количества болевых рецепторов.
Ночная боль: боль в пояснице может беспокоить ночью в положение, лежа, и возможно, связана с накоплением усталости мышц в течение дня, которое в итоге приводит к появлению болей в спине ночью. Биомеханический стресс в течение целого дня из-за дисфункции крестцово-подвздошного сустава или механическая боль в пояснице из-за нарушения осанки также могут приводить к появлению симптомов в вечернее время. Изменения кровообращения во время беременности также могут способствовать болям в ночные часы. Некоторые женщины испытывают только боли в ночные часы ,у других же могут быть и ночные боли в пояснице и боли в пояснице или крестцово-подвздошные боли
Лечение болей в спине при беременности со сколиозом
Специфическое лечение и реабилитация при сколиозе особенно важны во время беременности для снижения слабости и болей в спине или шее. В зависимости от типа болей (поясничная, крестцово-подвздошная , или ночная боль ), лечение должно быть направлено на конкретную проблемную область. Лечение должно сочетать эргономичную адаптацию с конкретной программой упражнений, индивидуально подобранной для каждой пациентки со сколиозом, что позволит уменьшить нагрузку на поясницу и уменьшить боль.
В зависимости от типа болей (поясничная, крестцово-подвздошная , или ночная боль ), лечение должно быть направлено на конкретную проблемную область. Лечение должно сочетать эргономичную адаптацию с конкретной программой упражнений, индивидуально подобранной для каждой пациентки со сколиозом, что позволит уменьшить нагрузку на поясницу и уменьшить боль.
Для уменьшения болей можно использовать и другие методы лечения. Возможны применение тепла или холода местно на спазмированные мышцы. Некоторые боли в мышцах могут купироваться приемом теплых ( но не слишком горячих) ванн. Специальные корсеты для беременных также могут использоваться для того, чтобы поддержать поясницу и живот, и позволяют беременным двигаться более свободно. Плавание также является хорошим физическим упражнением во время беременности, так как вода помогает поддержать живот, а также позволяет двигаться более свободно.
Укрепляющие упражнения, такие как упражнения, с тазовым наклоном могут помочь укрепить спину и снять боль – но любые упражнения необходимо согласовать с лечащим врачом.
Часто, даже просто принятие беременной коленно-грудного положения приводит к смещению плода из таза и уменьшению давления на нервы полости таза, что сразу может привести к уменьшению дискомфорта.
Врачи рекомендуют женщинам, прошедшим операцию для лечения сколиоза, планировать беременность не ранее, чем через шесть месяцев после операции. Это рекомендуемый промежуток времени необходимый для регенерации позвоночника
Исследования показывают, что вынашивание и родоразрешение у женщин со средней степенью искривления позвоночника аналогичны таковым у здоровых женщин. В прошлом, акушеры-гинекологи обычно планировали родоразрешение у женщин со сколиозом с помощью кесарева сечения. В настоящее время, все больше и больше женщин со сколиозом рожают естественным образом и без каких либо особых осложнений . Положение во время родов очень важно для комфорта пациентки и наиболее удобное положение будет варьировать для каждой пациентки. Но у некоторых пациенток со сколиозом мышечная слабость может создать трудности во время родов Сколиоз и эпидуральная анестезия
Очень редко, но приходится при проблемах со спиной проводить эпидуральную анестезию. Но у некоторых пациенток со сколиозом проведение процедуры эпидуральной анестезии бывает затруднительно. Это особенно сложно, если до этого проводилась операция спондилодеза или, если есть поясничный сколиоз, то есть там, где и проводится эпидуральная анестезия.
Но у некоторых пациенток со сколиозом проведение процедуры эпидуральной анестезии бывает затруднительно. Это особенно сложно, если до этого проводилась операция спондилодеза или, если есть поясничный сколиоз, то есть там, где и проводится эпидуральная анестезия.
Беременность и тяжелая степень сколиоза
Женщины с тяжелой степенью сколиоза должны обязательно проконсультироваться со своим врачом, прежде чем планировать беременность, так как в некоторых случаях может потребоваться мониторинг сколиоза и плода. Кроме того, поскольку матка выталкивает диафрагму вверх и уменьшается жизненная емкость легких, то могут возникнуть некоторые проблемы с дыханием на более поздних сроках беременности. Боль в спине у беременных женщин с тяжелой степенью сколиоза также может быть значительно сильнее, чем у здоровых женщин .
Беременность и врожденный сколиоз
Женщины с врожденным сколиозом или ранним началом сколиоза и с наличием слабого мышечного корсета и проблемами с сердцем должны обязательно обратиться к врачу, прежде чем запланировать беременность. Врожденный сколиоз обычно ассоциируется с нервно-мышечными заболеваниями, например, мышечной дистрофией .Эти заболевания генетические, а некоторые заболевания могут быть обнаружены внутриутробно.
Врожденный сколиоз обычно ассоциируется с нервно-мышечными заболеваниями, например, мышечной дистрофией .Эти заболевания генетические, а некоторые заболевания могут быть обнаружены внутриутробно.
При наличии слабых мышц грудной клетки может быть нарушение дыхания. Размер легких также может быть уменьшенным, со снижением жизненной емкости , в силу определенных врожденных дефектов. Опыт показывает, что до тех пор, пока жизненная емкость превышает 1,25 л, исход беременности, вероятно, будет хорошим. Ниже этого уровня возникает сокращение поступления кислорода, особенно при физической нагрузке и увеличение в крови уровня углекислого газа. Низкий уровень кислорода вреден для растущего ребенка, а также может привести к сердечной недостаточности у матери .
Лучший способ обеспечить здоровую беременность женщинам со сколиозом – это правильное питание, достаточный отдых, физические упражнения и дородовый уход под контролем лечащего врача акушера – гинеколога и врача-ортопеда, который будет проводить мониторинг динамики сколиоза во время беременности.
Почему при беременности появляется симфизит и как его лечат
Что такое симфизит и чем он опасен
Симфизит — это состояние, которое возникает у беременных женщин, когда хрящ между лобковыми костями становится рыхлым и сильнее обычного растягивается в стороны.
Основная опасность в том, что во время родов напряжение в лоне может стать критическим и привести к разрыву связок. Иногда при этом повреждается клитор, мочеиспускательный канал и мочевой пузырь. Женщина после травмы не сможет самостоятельно передвигаться и нормально ходить в туалет. Поэтому симфизит важно вовремя заметить.
Почему появляется симфизит при беременности
Таз состоит из двух симметричных частей, каждая из которых образована тремя костями: подвздошной, седалищной и лобковой. Они неподвижно срастаются между собой в детском возрасте. Сзади половины прикрепляются к крестцу, а впереди лоно образует неподвижный сустав — симфиз. Он образован хрящевой тканью и дополнительно укреплён связками, а его ширина на рентгенологическом снимке — всего 4–5 мм.
Изменения в лобковом сочленении наблюдаются после наступления беременности. Если провести рентгенографию таза в 38–40 недель, то расстояние между лобковыми костями будет 6–8 мм.
Увеличение ширины хряща происходит из-за эндокринных изменений. У женщины постепенно повышается уровень гормонов прогестерона и релаксина, которые вызывают набухание соединительной ткани, делают её рыхлой, а связки — растяжимыми. Это нормальный процесс, который нужен для увеличения объёма таза и уменьшения давления костей на головку плода.
Но иногда к концу беременности ширина лонного сочленения достигает 1 см или становится ещё больше. Исследователи точно не знают, почему так происходит, но предполагают, что это связано с повышенной активностью гормонов, индивидуальными особенностями соединительной ткани, нарушением обмена кальция или перенесёнными травмами.
У женщин, которые столкнулись с симфизитом в прошлую беременность, сохраняется предрасположенность к болезни.
Каковы признаки симфизита при беременности
Иногда у симфизита нет никаких симптомов , но чаще всего беременные замечают, что во время движения, при подъёме ноги или отведении её в сторону появляется ноющая боль в лобке. Она отдаёт в живот, пах, поясницу или бедро. Дискомфорт такой сильный, что при ходьбе женщина теряет устойчивость и может упасть.
Реже симфизит сопровождается нарушением мочеиспускания или неравномерным движением в тазовом суставе.
Если болезнь связана с дефицитом кальция, у беременной возникают судороги в икроножных мышцах.
Как диагностируют симфизит
Если у беременной появилась боль в лобковой кости, она должна сказать об этом своему гинекологу. Врач проведёт осмотр и назначит дополнительные обследования:
- УЗИ лонного сочленения. Это безопасный метод, который не вредит плоду. Врач рассчитает расстояние (диастаз) между лобковыми костями и оценит состояние тканей хряща.
- Рентгенография. Редко используется для диагностики симфизита у беременных из-за опасного облучения плода.
 Но допускается делать снимок на позднем сроке, когда ребёнок полностью сформирован, или после родов. На рентгене хорошо заметно расхождение лонных костей.
Но допускается делать снимок на позднем сроке, когда ребёнок полностью сформирован, или после родов. На рентгене хорошо заметно расхождение лонных костей. - МРТ таза. Позволяет безопасно диагностировать симфизит, если есть разрушение хряща, определить её степень.
- Биохимический анализ крови. Врач исследует уровень кальция и магния в крови, чтобы выявить связь патологии с нарушением метаболизма.
Как лечат симфизит
Для терапии симфизита во время беременности используют следующие методы:
- Лекарства. В некоторых случаях помогают препараты кальция и магния. Для уменьшения болевых ощущений используют нестероидные противовоспалительные средства.
- Бандаж . Он даёт поддержку животу и пояснице, уменьшает нагрузку на таз, позволяет избавиться от боли в лобковой кости и снижает риск расхождения симфиза во время родов.
Если происходит разрыв лонного сочленения во время родов, восстановить его можно хирургическим путём. Для этого сустав скрепляют специальной пластиной или одиночным винтом .
Для этого сустав скрепляют специальной пластиной или одиночным винтом .
Иногда при симфизите беременной проводят кесарево сечение, чтобы предотвратить травму лобкового сустава. Но такую операцию делают не всем, а только в случае, если патология сочетается с признаками разрушения хряща на МРТ, у женщины узкий таз или другие заболевания, при которых нельзя рожать естественным путём.
Читайте также 🤰
Тазовая боль при беременности (SPD)
Если вы получите правильный совет и лечение, это действительно может помочь, поэтому не стесняйтесь обсудить этот вопрос со своей акушеркой или врачом.
Ежедневные советы, которые помогут облегчить PGP
- Старайтесь избегать действий, которые усиливают боль. Например, если разведение ног усиливает боль, встаньте с кровати и поднимайтесь по лестнице по одной.
- Если возможно, обратитесь за помощью в присмотре за другими детьми.

- Если у вас есть малыш, возите его в коляске, чтобы вы могли использовать его, чтобы поддерживать себя во время ходьбы (и не носить его на себе), и постарайтесь не заходить слишком далеко, если вам будет больно возвращаться.
- Носите плоскую поддерживающую обувь.
- Совершайте покупки в Интернете или попросите кого-нибудь сделать покупки для вас.
- Избегайте брасса, если вы плаваете, и будьте осторожны с другими стилями.
- Одевайся сидя.
Могу ли я заниматься спортом, если у меня есть PGP?
Наряду с лечебной физкультурой вам следует продолжать вести активный образ жизни любым способом, который не причиняет вам боли. Ваш уровень активности, вероятно, будет зависеть от тяжести боли. Это может быть очень неприятно, если вы ранее были активны, чтобы обнаружить, что вам нужно прекратить или уменьшить нагрузку.
Если можете, пробуйте разные упражнения, пока не найдете подходящее. Некоторые женщины говорят, что езда на велосипеде не вызывает боли, в то время как ходьба очень болезненна, для других плавание или водные упражнения могут принести некоторое облегчение. Если вы записываетесь в акванатальный класс, спросите у инструктора, есть ли у него опыт PGP.
Если вы записываетесь в акванатальный класс, спросите у инструктора, есть ли у него опыт PGP.
Во время плавания избегайте брасса, так как это может причинить больше боли.
Главное, о чем следует помнить, это прекратить любую деятельность, которая вызывает боль.
Как PGP влияет на роды?
Вы можете попросить физиотерапевта и акушерку помочь вам включить PGP в свой план родов.
Роды в воде могут быть полезными, потому что вода может оказать вам поддержку и облегчить ваши движения. Вы также можете найти некоторые рабочие места лучше, чем другие, и они могут посоветовать вам, что может быть лучше.
Через какое время после рождения исчезает PGP?
Это будет зависеть от тяжести вашего ПГП, но большинство женщин могут ожидать улучшения своих симптомов через 2–6 недель после родов, поскольку их гормоны и организм восстанавливаются после беременности.
Это может быть неприятно, когда у вас есть новорожденный ребенок, но найдите время, чтобы отдохнуть и принять любую помощь, которую вам предлагают. Во время беременности вы можете подумать о том, какая поддержка вам понадобится после рождения ребенка и кто сможет помочь вам во время вашего выздоровления.
Во время беременности вы можете подумать о том, какая поддержка вам понадобится после рождения ребенка и кто сможет помочь вам во время вашего выздоровления.
Если вы по-прежнему чувствуете боль, когда приходите к своему терапевту на 6-недельный осмотр, сообщите ему об этом, потому что он может направить вас на физиотерапию.
Узнайте больше о своем теле после рождения.
Эмоциональное воздействие тазовой боли на беременность
«Очень важно получить помощь как можно раньше, потому что временами это истощает физически и умственно. Молли
Физическая боль каждый день может сильно утомить вас эмоционально, особенно если вам трудно уснуть. Если вы чувствуете, что PGP влияет на ваше настроение, и вы были расстроены чаще, чем обычно, в течение двух недель или более, поговорите со своей акушеркой или врачом.
План благополучия Томми может помочь вам выразить свои чувства словами, если вы не знаете, как начать разговор.
Дополнительная информация
Тазовые, акушерские и гинекологические физиотерапевты (POGP)
POGP — это отделение Сертифицированного общества физиотерапевтов, проверенное членство которого должно быть доступно, если вам требуется совет, дополнительная информация или лечение.
Тазовое партнерство
Тазовое партнерство предоставляет женщинам и медицинским работникам информацию о передовой практике лечения и ведения ПГП, связанного с беременностью. Перейдите на pelvicpartnership.org.uk для получения информации и поддержки.
BabyCentre UK
Поделитесь своим опытом использования PGP и обменяйтесь советами с другими людьми в дружественной группе поддержки PGP BabyCentre.
Как справиться с тазовой болью во время беременности (10 советов)
Вы беременны и испытываете дискомфорт в области таза? По мере того, как ваше тело растет, ваши мышцы растягиваются, и ваши гормоны меняются, боли становятся обычным явлением.
Из опыта мы знаем, что тазовая боль может быть особенно мучительной, из-за чего некоторые женщины становятся почти недееспособными в последние месяцы беременности. И даже если они не болезненные, некоторые ощущения в тазу могут заставить переживать, что что-то не так.
Читайте дальше, чтобы узнать больше о том, что нормально, а что нет, и как справиться с тазовой болью во время беременности.
Что такое тазовая боль во время беременности?
Таз играет огромную роль во время беременности.Он не только помогает поддерживать дополнительный вес ребенка, когда ваш живот становится больше, но также должен отделяться, чтобы ваш ребенок мог пройти во время родов.
Помимо настоящих тазовых костей, в нижней части живота и в области таза также происходит масса всего. Между расположением матки, положением вашего ребенка и растяжением мышц, связок и кожи женщины часто испытывают странные ощущения в этой области во время беременности.
Тазовая боль может ощущаться как ряд ощущений:
- Давление.

- Острая, колющая боль.
- Боль в спине.
- Растяжка.
- Иррадиирующая боль.
- Общая болезненность.
Когда возникает тазовая боль?
Боль в области таза чаще всего возникает в середине и конце беременности, так как именно в это время рождается самый крупный ребенок, вызывающий наибольшее давление на тело женщины. Однако некоторые виды тазовой боли возникают на ранних сроках беременности.
Что вызывает боль в области таза во время беременности?
Существует множество причин тазовой боли и дискомфорта во время беременности.
Вот некоторые из наиболее распространенных:
- Тазовое давление: Из-за того, что вес ребенка давит на ваш таз, вы можете чувствовать давление по мере роста вашего ребенка. Это давление обычно наиболее распространено, когда вы стоите или идете, и уменьшается, когда вы ложитесь.
- Боль в круглых связках: По мере роста живота мышцы живота растягиваются.
 Одна конкретная связка, которая проходит вдоль вашей стороны, имеет тенденцию растягиваться и тянуться маткой, что вызывает дискомфорт у некоторых женщин.Хотя это обычно похоже на сильное растяжение, оно также может проявляться в виде острой боли. Это может быть больно, когда вы встаете из положения сидя или во время ходьбы, и вам может быть легче, если вы ляжете на неудобную сторону. Эти боли обычно стихают к 24 неделям (1) . Боль в круглой связке обычно усиливается при второй и последующих беременностях.
Одна конкретная связка, которая проходит вдоль вашей стороны, имеет тенденцию растягиваться и тянуться маткой, что вызывает дискомфорт у некоторых женщин.Хотя это обычно похоже на сильное растяжение, оно также может проявляться в виде острой боли. Это может быть больно, когда вы встаете из положения сидя или во время ходьбы, и вам может быть легче, если вы ляжете на неудобную сторону. Эти боли обычно стихают к 24 неделям (1) . Боль в круглой связке обычно усиливается при второй и последующих беременностях. - Боль в пояснице: Иногда трудно определить, откуда исходит ваш дискомфорт, и хотя вы думаете, что он находится в нижней части таза, на самом деле он исходит из нижней части спины.Боль в пояснице обычно вызвана дополнительным весом и давлением, связанными с беременностью, но также может быть вызвана запором, инфекцией мочевыводящих путей или камнями в почках.
- Схватки Брэкстона-Хикса: Схватки ощущаются по-разному у каждой женщины, но многие испытывают ощущение в области таза.
 Схватки Брэкстона-Хикса нормальны и в основном представляют собой разогрев матки перед родами. Схватки Брэкстона-Хикса ощущаются только в передней части тела. Настоящие схватки при беременности начинаются сзади и двигаются к животу.Схватки Брэкстона-Хикса не вызывают прогрессирования родов и должны прекратиться, если вы поменяете положение. Если вы стоите и у вас возникают схватки, и вы не уверены, настоящие ли они, прилягте на кушетку на некоторое время, чтобы посмотреть, прекратятся ли они. Беременные женщины также могут опорожнить мочевой пузырь и выпить большой стакан воды перед тем, как лечь, так как полный мочевой пузырь и обезвоживание также могут вызывать схватки Брэкстона-Хикса.
Схватки Брэкстона-Хикса нормальны и в основном представляют собой разогрев матки перед родами. Схватки Брэкстона-Хикса ощущаются только в передней части тела. Настоящие схватки при беременности начинаются сзади и двигаются к животу.Схватки Брэкстона-Хикса не вызывают прогрессирования родов и должны прекратиться, если вы поменяете положение. Если вы стоите и у вас возникают схватки, и вы не уверены, настоящие ли они, прилягте на кушетку на некоторое время, чтобы посмотреть, прекратятся ли они. Беременные женщины также могут опорожнить мочевой пузырь и выпить большой стакан воды перед тем, как лечь, так как полный мочевой пузырь и обезвоживание также могут вызывать схватки Брэкстона-Хикса. - Дисфункция лобкового сочленения: Дисфункция лобкового сочленения (ДЛС) — это болезненное состояние, при котором лобковая кость, предназначенная для разделения во время родов, чтобы ребенок мог пройти через родовые пути, начинает преждевременно ослабевать и отделяться.Это происходит из-за гормона беременности релаксина, который вызывает расслабление мышц и связок (2) .
 Это может вызвать острую, неожиданную боль в лобковой кости или ощущение разрыва в середине нижней части таза. В то время как некоторые женщины могут постоянно испытывать легкий дискомфорт, большинство из них чувствуют стреляющее ощущение, когда они находятся в триггерном положении, например, разводят ноги, чтобы перевернуться ночью, или стоят на одной ноге, одеваясь.
Это может вызвать острую, неожиданную боль в лобковой кости или ощущение разрыва в середине нижней части таза. В то время как некоторые женщины могут постоянно испытывать легкий дискомфорт, большинство из них чувствуют стреляющее ощущение, когда они находятся в триггерном положении, например, разводят ноги, чтобы перевернуться ночью, или стоят на одной ноге, одеваясь. Хотя истинное разделение лобкового симфиза встречается нечасто, оно может произойти на поздних сроках беременности и может быть изнурительным.У меня были пациенты с ШРЛ, которым нужно было использовать тазовый пояс, чтобы «удерживать» их лобковый симфиз вместе во время ходьбы, что помогало их симптомам.
Примечание редактора:
Дженнифер Шлетте, MSN, RN
Когда следует обратиться к врачу по поводу тазовой боли?
Если тазовая боль сопровождается кровотечением, немедленно обратитесь к врачу.
Если у вас сильная тазовая боль в течение первого триместра, важно сообщить об этом своему врачу. Хотя некоторое тазовое давление, спазмы или дискомфорт являются нормальными, большинство тазовых болей возникает в середине и конце беременности.
Хотя некоторое тазовое давление, спазмы или дискомфорт являются нормальными, большинство тазовых болей возникает в середине и конце беременности.
На ранних сроках беременности внезапная и сильная тазовая боль может сигнализировать о выкидыше или внематочной беременности.
Запомните
Если у вас сильная боль в области таза на поздних сроках беременности, всегда сообщайте об этом своему врачу. Хотя это часто связано с доброкачественными состояниями, которые необходимо контролировать до родов, иногда тазовая боль может быть связана с ИМП, камнями в почках или даже преждевременными родами.
Ваш врач проверит вас на наличие этих заболеваний, чтобы исключить их, так что даже если вам придется иметь дело с постоянной тазовой болью, по крайней мере, вам не придется беспокоиться о том, что это симптом серьезного заболевания.
Чего следует избегать при лечении тазовой боли
Как ни приятно звучит грелка на вашем ноющем теле, по возможности избегайте ее, поскольку она не совсем безопасна для использования во время беременности. Если вы выберете грелку, убедитесь, что тепло не попадает непосредственно на вашу кожу, вы используете низкотемпературный режим и не используете его более 20 минут (3) .
Если вы выберете грелку, убедитесь, что тепло не попадает непосредственно на вашу кожу, вы используете низкотемпературный режим и не используете его более 20 минут (3) .
Вы также должны пропустить горячую ванну из-за подобных проблем с перегревом.
Наконец, избегайте болеутоляющих средств, таких как аспирин и ибупрофен, а также средств для растирания мышц, поскольку они содержат аспирин, который может проникать в организм через кожу.
Аспирин и ибупрофен небезопасны во время беременности из-за риска кровотечения, который они представляют. Однако тайленол (ацетаминофен) считается единственным безопасным безрецептурным обезболивающим при беременности.
Примечание редактора:
Дженнифер Шлетте, MSN, RNКак облегчить боль в области таза во время беременности
Если вы испытываете боль в области таза во время беременности, вы можете сделать следующее, чтобы уменьшить дискомфорт:
1.
 Определите источник своей боли.
Определите источник своей боли.Насколько это возможно, постарайтесь изолировать дискомфорт, который вы чувствуете. Это похоже на давление? Растяжка? Острые, колющие боли?
Хотя боль может иррадиировать из одной части тела в другую, постарайтесь выяснить, откуда исходит ваш основной дискомфорт, так как это поможет вам определить наилучший курс лечения.
2. Лечь.
Это не только облегчит симптомы, но и поможет определить источник тазовой боли.Если вы испытываете боль в круглой связке, лежание на больной стороне может облегчить ее.
Если вы ложитесь, но испытываете острую боль в лобке при переворачивании, вы можете определить, что страдаете ШРЛ. Если вы испытываете давление в области таза, лежание должно помочь уменьшить его.
Имейте в виду
Если вы испытываете спазмы, схватки Брэкстона-Хикса или сильное давление в области таза, которое не уменьшается, когда вы ложитесь и меняете положение, это может сигнализировать о преждевременных родах. Немедленно обратитесь к врачу.
Немедленно обратитесь к врачу.
3. Спите с подушкой для беременных.
Подушка для беременных может помочь уменьшить давление на таз, поддерживая колени и удерживая бедра параллельно. Когда вы спите на боку, колени вместе, верхняя нога тянет бедро вниз, что может вызвать дискомфорт в области бедра и таза.
Сон с подушкой для беременных между коленями может помочь уменьшить это давление. Если у вас нет подушки для беременных, подойдет обычная подушка.
4. Подумайте о хиропрактике.
Хиропрактика безопасна во время беременности, и, хотя все хиропрактики проходят обучение пренатальной хиропрактике, некоторые предпочитают пройти дополнительное специализированное обучение (4) . Чтобы убедиться, что вы выбрали мануального терапевта, который может помочь диагностировать и лечить вашу тазовую боль, поговорите с ним о ваших конкретных заболеваниях перед любыми корректировками. Спросите об их полномочиях или узнайте у своего акушера-гинеколога, есть ли у них конкретный хиропрактик, которого они рекомендуют своим пациентам.
5. Получите массаж для беременных.
Массаж может помочь при тазовых болях, вызванных напряжением мышц. Выберите массажиста, который специализируется на массаже для беременных.
В одних есть специальные столики для размещения большого живота, в других для выполнения массажа используются нетрадиционные позы.
Помните
Никогда не ложитесь на живот во время массажа или хиропрактики.
6. Поднимите ноги.
Иногда простое сидение может вызвать чрезмерную нагрузку на спину, бедра и таз.Поставьте на работе табуретку-стремянку, чтобы поднять ноги и вернуть колени на одну линию с бедрами, чтобы они не тянули нижнюю часть спины и таз.
7. Выполняйте упражнения Кегеля и наклоны таза.
Упражнения Кегеля и наклоны таза укрепляют мышцы таза, которые могут вызывать дискомфорт из-за ослабления. Упражнения Кегеля включают в себя сжатие и расслабление мышц Кегеля, тех же мышц, которые вы использовали бы, чтобы остановить мочеиспускание в середине потока.
Напрягайте и расслабляйте мышцы 50 раз подряд три раза в день, чтобы укрепить мышцы Кегеля.
В то время как упражнения Кегеля задействуют внутренние мышцы, наклоны таза задействуют внешние мышцы. Есть несколько способов сделать это, и вы можете выбрать тот, который вам больше нравится, исходя из того, что вам наиболее удобно.
Вы можете выполнять наклоны таза стоя.
Вы можете делать их на четвереньках.
Или вы можете делать их лежа на спине. Однако, поскольку вы беременны, вам не следует долго лежать на спине.
8. Примите теплую ванну.
Теплая, не горячая ванна может быть успокаивающей и расслабляющей, но ключом к ее безопасности является обеспечение температуры воды не выше 100 градусов.Повышенная температура тела представляет опасность для вашего ребенка, поэтому, если вы делаете замачивание, чтобы успокоить ноющее тело, делайте это в воде, которая недостаточно горячая, чтобы поднять внутреннюю температуру тела.
9. Избегайте положений триггера.
Если ваша тазовая боль вызвана ПСД, вы обнаружите, что определенные положения предсказуемо вызывают стреляющую боль. У большинства женщин это происходит при разведении ног — например, когда вы одеваетесь или переворачиваетесь в постели — или при сгибании мышц верхней части бедра — например, при толкающих или тянущих движениях.
Избегайте напряженной деятельности и старайтесь изменять свои движения во время триггерных действий, чтобы не вызывать боли.
10. При необходимости используйте тайленол.
Иногда тупая и ноющая тазовая боль не проходит при смене положения и сохраняется независимо от того, что вы делаете. В этом случае вам может потребоваться медикаментозное обезболивание.
Тайленол, торговая марка ацетаминофена, считается безопасным для использования во время беременности. Однако чрезмерное употребление связано с повреждением печени (5) .Используйте его экономно по мере необходимости и обязательно сообщите своему врачу о том, сколько и как часто вы его принимаете.
Итог
Боль и дискомфорт в области таза довольно распространены во время беременности благодаря множеству изменений, происходящих в вашем теле. Из-за смещенного центра тяжести, увеличения веса, дополнительных гормонов и растяжения мышц вы можете испытывать множество странных или даже болезненных ощущений в области таза.
Стоит ли беспокоиться о тазовых болях во время беременности?
Тазовая боль в первом триместре
В первые 8-12 недель беременности довольно часто возникают боли при аккомодации, которые ощущаются как легкие покалывания или спазмы в животе.Если у вас есть какие-либо боли, которые являются более сильными или продолжительными, важно обратиться к врачу общей практики за советом. «На ранних сроках выкидыш обычно сопровождается болью», — говорит Винсент. К сожалению, целых 25% беременностей в Великобритании заканчиваются выкидышем, что делает его очень распространенным явлением. Основными симптомами являются вагинальное кровотечение и боль внизу живота или тазовые спазмы.
«Если у кого-то появляется боль в первом триместре, вам всегда нужно исключить внематочную беременность, когда беременность пытается развиться вне матки», — говорит г-н Панделис Атанасиас, консультант-акушер и гинеколог в Лондонском женском центре. .
Внематочная беременность встречается примерно в 1% беременностей, и ее симптомы включают боль с одной стороны внизу живота или в области таза. «Ультразвуковое сканирование покажет вам, где находится беременность и является ли она жизнеспособной», — говорит Афанасиас.
Если желтое тело, небольшой заполненный жидкостью мешочек на яичнике, который высвобождает прогестерон до тех пор, пока плацента не вступит во владение, разрывается в течение первого триместра, это также может вызывать сильную боль.
Боль в области таза не всегда связана с самой беременностью и не всегда исходит из матки, говорит г-жа Ширин Ирани, консультант-гинеколог больницы Spire Parkway.«Вы также хотели бы исключить аппендицит, инфекцию мочевыводящих путей, камни в почках и даже запор».
Тазовая боль во втором и третьем триместре
Во втором триместре вы можете начать чувствовать боль в одной или обеих сторонах живота. По мере роста матки круглые связки растягиваются и утолщаются, чтобы приспособиться к растущему животу и поддерживать его. «Боли в связках чаще возникают во втором триместре беременности и обычно проходят в третьем триместре», — говорит Афанасиас.
На более поздних сроках беременности боль в области таза (БТП), вероятно, является наиболее частой причиной тазовой боли и, по оценкам, возникает в 20% беременностей.
«Когда вы беременны, неподвижный сустав, называемый лобковым симфизом, становится мягче, начинает немного двигаться и напрягаться», — объясняет доктор Карен Мортон, консультант-гинеколог и основатель медицинской горячей линии доктора Мортона. «Это настолько болезненно и болезненно, что может буквально лишить женщину возможности ходить. Из-за этой невыносимой боли ей могут понадобиться костыли или даже инвалидное кресло.
Мортон говорит, что практичность неподвижности PGP больше всего беспокоит, потому что, когда беременные женщины становятся неподвижными, их кровообращение ухудшается. «Они больше подвержены риску тромбоза глубоких вен (ТГВ) из-за своей неподвижности, и важно, чтобы они
Как узнать, является ли боль в области таза чем-то более серьезным?
Если боль связана с кровотечением на любой стадии беременности, Винсент рекомендует пройти обследование. .«Точно так же, если это сопровождается неприятными выделениями из влагалища или внезапной потерей жидкости, поговорите со своим врачом или акушеркой. Лихорадка, которая обычно является признаком общего недомогания, также может быть признаком чего-то более серьезного, такого как хориоамнионит. (инфекция внутри матки) или почечная инфекция», — говорит она.
«Боль может быть связана с уменьшением движений плода. Это всегда следует проверять в родильном отделении. Движения ребенка могут реагировать на простые меры, такие как питье холодного или горячего напитка. »
»
Она также рекомендует обратиться к врачу, если у вас очень твердый живот (описывается как деревянный), что является классическим симптомом отслойки плаценты, когда плацента отделяется от матки.
«Наконец, если боли приходят и идут, и они становятся сильнее и сближаются, это могут быть ранние роды, и их следует проверить — скорее раньше, чем позже — если меньше 37 недель», — говорит Винсент.
Эффективные варианты самопомощи при тазовой боли поскольку серьезные причины были исключены, Винсент рекомендует следующие варианты самопомощи.
- Попробуйте принять обезболивающее, например, парацетамол, который можно безопасно принимать во время беременности.
- Принимать теплые ванны. Они расслабляют мышцы и уменьшают стресс и беспокойство.
- Пейте много воды и регидратируйтесь. Предположительно, обезвоживание может ухудшить состояние Брэкстона-Хикса и усугубить запор, а также усугубить инфекцию мочи, поскольку более концентрированная моча раздражает мочевой пузырь.

- Наденьте пояс для поддержки таза. Если боль вызвана ПГП, поддерживающий пояс снимает часть веса с таза и немного действует как мышцы, которые не функционируют эффективно
- Прекратите носить высокие каблуки.Если боль мышечного происхождения, она меньше нагружает таз.
Беременность: боль в области таза и бедра
Обзор темы
Во время беременности у вас могут возникнуть боли в области бедра и таза. Это нормальный признак того, что ваша область таза готовится к родам. (Эта область также называется тазовым поясом.) Гормоны беременности расслабляют ваши связки. Это расслабит ваши тазовые кости, чтобы они могли смещаться и открываться для родов.
При болях в области таза вы можете попробовать лечение иглоукалыванием.Или вы можете научиться упражнениям для стабилизации таза у физиотерапевта. Эти упражнения укрепляют мышцы, поддерживающие таз. Было показано, что и иглоукалывание, и стабилизирующие упражнения уменьшают тазовую боль во время беременности. сноска 1
сноска 1
Чтобы справиться с болью в области таза и бедра в домашних условиях, воспользуйтесь этими советами.
- Лягте на спину, опираясь на локти или подушку. Затем сожмите подушку между коленями. Это может помочь выровнять кости таза. Это может облегчить вашу боль на некоторое время.
- Носите предродовой пояс или пояс вокруг бедер под животом. Это может помочь стабилизировать ваши бедра.
- Спите с подушкой между коленями.
- Отдыхай как можно больше. Прикладывайте тепло к болезненным участкам.
- Спросите своего врача или акушерку, может ли помочь безопасное обезболивающее.
Каталожные номера
Цитаты
- Элден Х. и др. (2005).Эффекты акупунктуры и стабилизирующих упражнений в качестве дополнения к стандартному лечению беременных женщин с болью в тазовом поясе: рандомизированное одиночное слепое контролируемое исследование.
БМЖ , 330(7494): 761.
Кредиты
Актуально на: 8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Sarah Marshall MD — семейная медицина
Kathleen Romito MD — семейная медицина
Adam Husney MD — семейная медицина
Kirtly Jones MD — акушерство и гинекология
Актуально на: 8 октября 2020 г.
Автор: Здоровый персонал
Medical Review: Sarah Marshall MD — семейная медицина и Kathleen Romito MD — семейная медицина & Adam Husney MD — семейная медицина и Kirtly Jones MD — акушерство и гинекология
Elden H, et al.(2005). Эффекты акупунктуры и стабилизирующих упражнений в качестве дополнения к стандартному лечению беременных женщин с болью в тазовом поясе: рандомизированное одиночное слепое контролируемое исследование. BMJ , 330(7494): 761.
Все, что вам нужно знать о финише беременности
Вот и финиш! В некотором смысле вам, вероятно, кажется, что ваша беременность проходит с невероятной скоростью; с другой стороны, кажется, что это никогда не закончится. Ваше тело и ваш ребенок продолжают расти и меняться важными и удивительными способами в течение всего третьего триместра.Вот более пристальный взгляд на то, что может вас ожидать в последние месяцы беременности.
Ваше тело и ваш ребенок продолжают расти и меняться важными и удивительными способами в течение всего третьего триместра.Вот более пристальный взгляд на то, что может вас ожидать в последние месяцы беременности.
Когда начинается третий триместр? Когда это закончится?
Третий триместр начинается на 28-й неделе и длится до тех пор, пока вы не родите ребенка. Средняя беременность длится около 40 недель — если вы рожаете до 37 недель, она считается преждевременной, а 39 или 40 недель — доношенной. Некоторые беременности достигают 41 или даже 42 недель, и в этот момент ваш лечащий врач расскажет о вариантах стимуляции родов .
Какие симптомы беременности в третьем триместре?
Изменения груди
Пролактин, Гормон , который стимулирует молочные железы к выработке молока, неуклонно увеличивается в третьем триместре — в конце беременности он в 10 раз выше, чем в начале. В 32 недели и позже у вас может выделяться молозиво, которое является «жидким золотом», богатой питательными веществами жидкостью, которую ваше тело вырабатывает до того, как ваше грудное молоко полностью придет.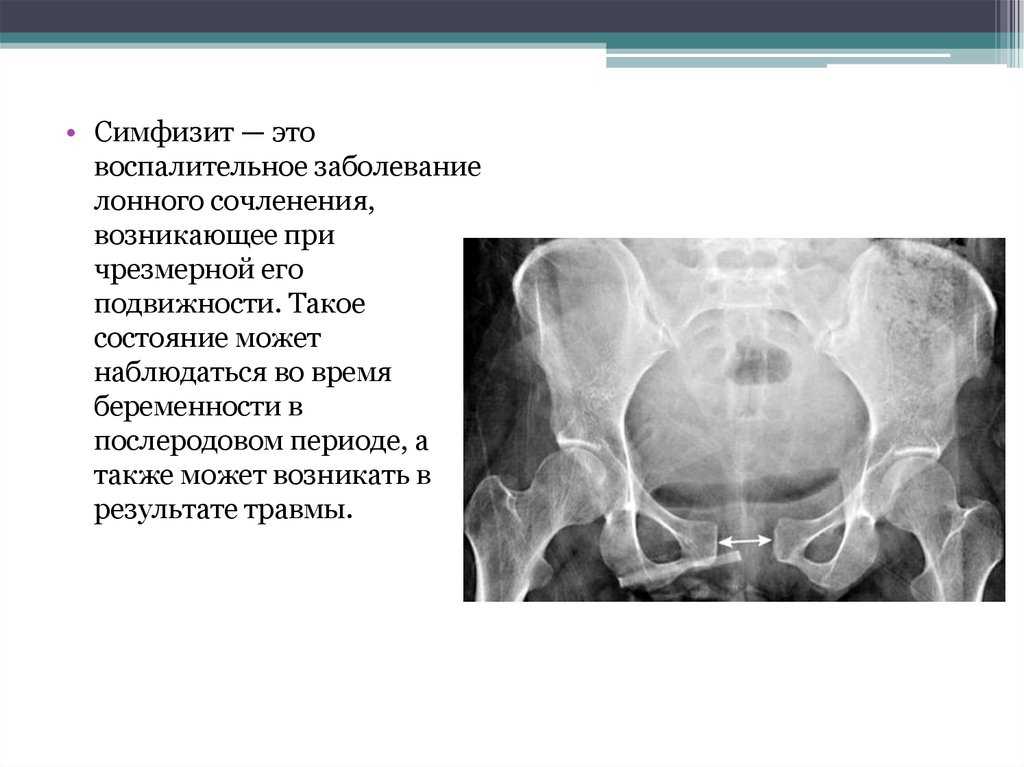 Если вы кормите грудью, это будет первая еда вашего ребенка, а это просто тренировка перед большим событием. Вы можете заметить растяжки или лопнувшие капилляры на своей груди , потому что они стали намного полнее во время беременности (со временем они могут исчезнуть, но, вероятно, теперь они станут почетными знаками вашей мамы).
Если вы кормите грудью, это будет первая еда вашего ребенка, а это просто тренировка перед большим событием. Вы можете заметить растяжки или лопнувшие капилляры на своей груди , потому что они стали намного полнее во время беременности (со временем они могут исчезнуть, но, вероятно, теперь они станут почетными знаками вашей мамы).
Изжога и кислотный рефлюкс
Вы можете столкнуться с изжогой в третьем триместре — ваш увеличивающийся живот оказывает давление на вашу пищеварительную систему, а более высокие уровни прогестерона могут расслабить сфинктер на дне пищевода и заставить желудочную кислоту подняться вверх. Запор (иногда сопровождается геморроем ) и диарея могут быть не очень забавными проблемами на поздних сроках беременности из-за гормонов, пренатальных витаминов и давления растущего живота. Поговорите со своим лечащим врачом о видах безрецептурных лекарств и пищевых продуктах, которые помогут вам чувствовать себя лучше.
Судороги и схватки при беременности
Судороги во время беременности также могут вызывать беспокойство, но хорошая новость заключается в том, что они довольно распространены и обычно не вызывают беспокойства.Теплый душ может облегчить боль от спазмов, а поддерживающий пояс для беременных в третьем триместре может помочь облегчить спазмы и боль в спине. Важно выяснить, почему они возникают (например, боль в связках или секс), и узнать, когда обращаться за помощью.
88 фактов о беременности, о которых вам никто не говорит. Вы также можете ощущать нерегулярные схватки Брэкстона-Хикса , когда мышцы матки напрягаются и сокращаются до одной минуты. Вам не о чем беспокоиться — просто ваше тело постепенно готовится к работе.Часто предродовые схватки исчезают, если принять теплую ванну или приложить к пораженному участку грелку, завернутую в полотенце.
Боли и боли
Третий триместр может быть неудобным для многих женщин, с различными болями и болями , включая боль в спине, ребрах или бедрах, судороги ног и синдром запястного канала. Есть также « молния промежности », немедицинское, но очень точное описание стреляющей электрической боли в области таза, вызванной давлением вашего растущего ребенка на ваши нервы.Волшебного лекарства не существует, но вам не нужно просто неделями сжимать зубы; в зависимости от проблемы, ролики из пены , определенные упражнения и положения, добавки и увеличение количества воды могут принести некоторое облегчение.
Есть также « молния промежности », немедицинское, но очень точное описание стреляющей электрической боли в области таза, вызванной давлением вашего растущего ребенка на ваши нервы.Волшебного лекарства не существует, но вам не нужно просто неделями сжимать зубы; в зависимости от проблемы, ролики из пены , определенные упражнения и положения, добавки и увеличение количества воды могут принести некоторое облегчение.
Первые признаки родов
Если эти схватки Брэкстона-Хикса начинают нарастать по частоте, они могут быть чем-то большим, чем «тренировочные схватки», и быть признаком ранних родов. Не уверен, что настоящих схваток похожи на ? Разница в том, что они исключительно сильны и болезненны и не прекращаются, пока ребенок не родится.Многие женщины описывают схватки как болезненные спазмы, похожие на менструальные, в то время как другие ощущают их в основном в спине. Схватки могут быть самыми разнообразными — посмотрите.
Ощущение, что ваш ребенок «опустился» вам в таз, наряду с тошнотой и жидким стулом, может быть признаком того, что ваш ребенок родится раньше, чем позже. Читайте дальше, чтобы узнать больше о признаках ранних родов и о том, когда следует отправиться в больницу.
Кровотечение
Во второй половине беременности кровотечение может быть вызвано отслойкой плаценты (при которой плацента частично отслаивается от стенки матки), но в большинстве случаев не представляет опасности для матери или ребенка.Кровотечение также может быть вызвано предлежанием плаценты (когда плацента частично или полностью покрывает шейку матки), что может быть рискованным, если оно продолжается в третьем триместре. Вы должны сообщать своему лечащему врачу о любом вагинальном кровотечении во время беременности и быть готовым описать, сколько крови вы выделили и как она выглядит.
Синдром беспокойных ног
Синдром беспокойных ног, который может ощущаться как судороги, подергивания или потребность пошевелить ногами, когда вы лежите ночью, возникает примерно у 30 процентов беременных.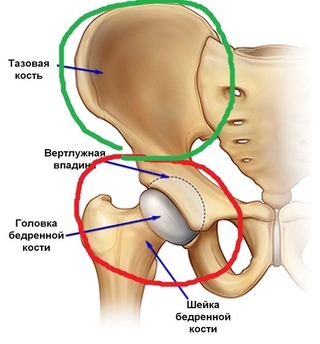 Это одна из тех безобидных, но раздражающих проблем, поэтому поговорите со своим лечащим врачом о возможных средствах, включая магний, физические упражнения, массаж и ванночки с английской солью. Говоря о ногах, вы можете заметить варикозных вен (опухшие вены у поверхности кожи). Они часто обнаруживаются на икрах, но могут появиться и выше на ногах и в вульвовагинальной области. Прогестерон заставляет кровь скапливаться в этих венах, и ваша растущая матка также сжимает часть кровотока, возвращающегося к сердцу.Проконсультируйтесь с вашим лечащим врачом, который может порекомендовать вам не стоять на ногах, выполнять упражнения для улучшения кровотока и носить компрессионные носки или шорты.
Это одна из тех безобидных, но раздражающих проблем, поэтому поговорите со своим лечащим врачом о возможных средствах, включая магний, физические упражнения, массаж и ванночки с английской солью. Говоря о ногах, вы можете заметить варикозных вен (опухшие вены у поверхности кожи). Они часто обнаруживаются на икрах, но могут появиться и выше на ногах и в вульвовагинальной области. Прогестерон заставляет кровь скапливаться в этих венах, и ваша растущая матка также сжимает часть кровотока, возвращающегося к сердцу.Проконсультируйтесь с вашим лечащим врачом, который может порекомендовать вам не стоять на ногах, выполнять упражнения для улучшения кровотока и носить компрессионные носки или шорты.
Учащенное сердцебиение
Трепетание сердца (ощущение, будто ваше сердце колотится или пропускает удары) довольно часто встречается на поздних сроках беременности. Возможно, именно так ваше тело приспосабливается к изменениям кровообращения или растущему животу, но об этом стоит поговорить с лечащим врачом..png)
Гормоны беременности и выделения
Пик эстрогена и прогестерона приходится примерно на 32 недели.Дополнительный эстроген может быть связан с опухшими лодыжками, потому что он косвенно влияет на то, как ваше тело удерживает жидкость. Но если вы заметили сильную отечность в сочетании с головными болями и изменениями зрения, как можно скорее обратитесь в больницу, чтобы пройти обследование на предмет преэклампсии — серьезного состояния, которое может повлиять как на вас, так и на вашего ребенка. Замечаете больше выделений из влагалища (жидких, молочно-белых и без запаха или почти без запаха), чем обычно? Это называется лейкореей и совершенно нормально из-за избытка эстрогена, а также из-за большего притока крови к тазу.У вас также есть слизистая пробка, которая блокирует шейку матки, чтобы предотвратить попадание бактерий в матку. Ближе к концу беременности, когда шейка матки созревает и изменяется, эта пробка может опускаться во влагалище и проявляться в виде слизи розового или красного цвета (также известное как «кровавое пятно»). Однако это не означает, что роды уже в пути, и некоторые женщины вообще этого не замечают. Головокружение, усталость и частое мочеиспускание могли сопровождать вас с первых и вторых триместров, тоже.
Однако это не означает, что роды уже в пути, и некоторые женщины вообще этого не замечают. Головокружение, усталость и частое мочеиспускание могли сопровождать вас с первых и вторых триместров, тоже.
Какие виды медицинских анализов и обследований проводятся в третьем триместре?
Вы можете пройти одно или несколько ультразвуковых исследований в третьем триместре, если ваш поставщик медицинских услуг хочет проверить рост или положение вашего ребенка, уровень амниотической жидкости или вашу плаценту. В качестве альтернативы, на этом этапе у вас может не быть ультразвука — это просто зависит от того, как вы и ребенок себя чувствуете. Ваша моча и артериальное давление будут проверяться при каждом приеме , точно так же, как и ранее во время беременности ( это способ выявления преэклампсии ).Между 35 и 37 неделями ваш врач возьмет мазок из влагалища и прямой кишки (или вы можете сделать это самостоятельно на приеме), чтобы проверить наличие бактерий стрептококка группы B (GBS), что безвредно для вас, но может представлять опасность для ребенка во время родов. Если у вас положительный результат, вы можете получать антибиотики во время родов.
Если у вас положительный результат, вы можете получать антибиотики во время родов.
Количество ударов
Примерно через 28 недель ваш лечащий врач, вероятно, расскажет вам о выполнении « ударов на счет » (количество ударов ногами или движений за установленный период времени).Это способ следить за движениями вашего ребенка.
Вакцины против гриппа
Вы можете безопасно сделать прививку от гриппа в любой период беременности, и это даже рекомендуется. Одна из новых рекомендаций состоит в том, чтобы получить вакцину TDAP (столбняк, дифтерия и коклюш) между 27 и 32 неделями, чтобы вы могли передать потенциально спасительные антитела своему ребенку до его рождения.
Растягивание и сметание
Приблизительно на 38 неделе ваш поставщик медицинских услуг может предложить « растяжение и подметание » или «удаление плодных оболочек», при котором палец в перчатке вводится в шейку матки, чтобы помочь отделить плодные оболочки, соединяющие амниотический мешок со стенкой матки. Это высвобождает простагландины, чтобы помочь подготовить шейку матки к родам (хотя это полностью ваше дело).
Это высвобождает простагландины, чтобы помочь подготовить шейку матки к родам (хотя это полностью ваше дело).
Что происходит с ребенком в третьем триместре?
Ваш ребенок начнет быстрее набирать вес в третьем триместре — около фунта каждые две недели — хотя к концу этот рост замедлится (к счастью). Сначала они будут размером с головку брокколи, а в конечном итоге вырастут до размера семифунтового мешка муки или восьмифунтовой тыквы, хотя, конечно, вес при рождении сильно различается.Развитие мозга имеет большое значение в третьем триместре, поскольку нервные клетки разделяются на пять различных частей мозга. Ваш ребенок может икать, и да, вы тоже можете это почувствовать! Примерно в 32 недели многие дети переходят в положение вниз головой, что может изменить форму вашего живота. К концу беременности у вашего ребенка в амниотическую жидкость выделяются лануго (тонкие пушистые волосы по всему телу) и первородная смазка (белый налет на коже). Часть этой амниотической жидкости будет проглочена и станет первым стулом вашего ребенка (густая темная масса, называемая меконием). Исследования показывают, что младенцы выделяют определенные белки или гормоны, которые запускают цепную реакцию родов на поздних сроках беременности . Пришло время наконец познакомиться с вашим малышом — поздравляю!
Исследования показывают, что младенцы выделяют определенные белки или гормоны, которые запускают цепную реакцию родов на поздних сроках беременности . Пришло время наконец познакомиться с вашим малышом — поздравляю!
Подробнее:
Беременность по неделям
10 странных симптомов беременности, о которых вам никто не расскажет
Третий триместр беременности: раздражения
Физические неудобства, возникающие в третьем триместре беременности
По достижении третьего триместра беременности ребенок будет занимать довольно много места и будет расти еще почти три месяца.Это приносит новые физические неудобства, которые вы еще не испытывали или с которыми не сталкивались с момента ранней беременности. Посмотрите, какие неприятности и неудобства вы можете ожидать в течение последнего триместра.
Посмотрите, какие неприятности и неудобства вы можете ожидать в течение последнего триместра.1. Частое мочеиспускание
Поскольку растущая матка увеличивает давление на мочевой пузырь в течение третьего триместра беременности, вам необходимо чаще мочиться. Обязательно мочитесь так часто, как чувствуете позывы, и опорожняйте мочевой пузырь. Не задерживайте мочу, так как это может увеличить ваши шансы на развитие инфекции мочевыводящих путей или даже вызвать преждевременные схватки.
2. Дальнейшие изменения груди в третьем триместре беременности
Ваша грудь продолжает увеличиваться, и у вас может начать выделяться густое желтоватое молоко, называемое молозивом.
[rp4wp]
3. Боль во влагалище
Периодическая острая боль в области влагалища в третьем триместре беременности является нормальным явлением из-за давления на шейку матки.
4. Тазовые боли
Вы можете испытывать острые боли и ощущение давления в области таза, особенно когда вы поднимаете ногу, чтобы встать с постели или надеть нижнее белье.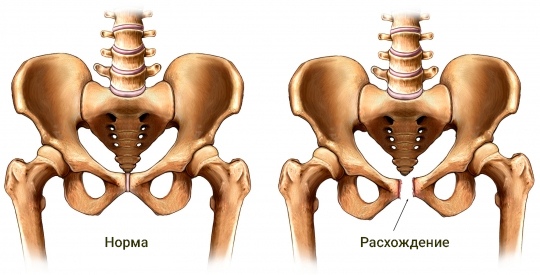 Скорее всего, это связано со смещением тазовых костей и ослаблением связок, прикрепленных к этим костям, в связи с подготовкой маленького пассажира, который скоро появится. Чем больше у вас беременностей, тем чаще вы можете испытывать эти тазовые ощущения.
Скорее всего, это связано со смещением тазовых костей и ослаблением связок, прикрепленных к этим костям, в связи с подготовкой маленького пассажира, который скоро появится. Чем больше у вас беременностей, тем чаще вы можете испытывать эти тазовые ощущения.
5. Боль в паху в третьем триместре беременности
Вы можете почувствовать внезапную острую боль, когда смеетесь, кашляете, чихаете, поворачиваетесь, меняете положение или тянетесь за чем-либо. Это вызвано растяжением связок, которые прикрепляют матку к тазу.Регулировка и изменение положения облегчит эту боль.
6. Частая жажда
Это сигнал вашего организма о том, что вам нужно пить много воды, чтобы удовлетворить повышенные потребности организма в жидкости в этом триместре. Пейте до утоления жажды, а потом немного.
7. Обморочное состояние
После того, как вы стоите или занимаетесь спортом в течение длительного времени, или когда вы слишком быстро встаете, вы можете испытывать слабость или головокружение, подобное тому, что вы чувствовали в первом триместре. Сядьте или лягте немедленно. Низкий уровень сахара в крови может способствовать этому ощущению головокружения, поэтому не забывайте часто перекусывать. Отдых, употребление питательной пищи и избегание резких движений в вертикальном положении уменьшат обмороки в третьем триместре беременности.
Сядьте или лягте немедленно. Низкий уровень сахара в крови может способствовать этому ощущению головокружения, поэтому не забывайте часто перекусывать. Отдых, употребление питательной пищи и избегание резких движений в вертикальном положении уменьшат обмороки в третьем триместре беременности.
8. Больше выделений из влагалища
Ожидайте больше беловатых выделений из влагалища, достаточное для того, чтобы потребовать использования ежедневных прокладок.
9. Частая изжога
Во втором триместре у вас может быть передышка от изжоги первых нескольких месяцев, но теперь это чувство жжения снова появляется.В третьем триместре беременности это больше результат восходящего давления растущей матки, чем гормонов беременности. Подпирать себя вертикально во время сна; есть часто и небольшими порциями; и держать себя в вертикальном положении после еды должно помочь.
10. Запор во время третьего триместра беременности
В третьем триместре беременности ваша увеличивающаяся матка и ее растущие обитатели, кажется, оттесняют ваш кишечник в сторону, способствуя запорам. Ваша растущая потребность в воде в других частях тела может забирать необходимую жидкость из кишечника, что также приводит к запорам.Обязательно выпивайте не менее восьми стаканов воды по 8 унций в день. Если вы чувствуете необходимость принимать пищевые добавки с клетчаткой, будьте осторожны. Некоторые гелеобразующие добавки с клетчаткой, например, содержащие пектины, целлюлозу и инулин, могут снижать усвоение кальция, цинка, железа и других важных минералов. Нам нравятся Sunfiber и Regular Girl, которые содержат галактоманнан (уникальное пребиотическое волокно) и не имеют такого эффекта. На самом деле, клинически доказано, что он увеличивает усвоение минералов, которые так важны во время беременности.
Ваша растущая потребность в воде в других частях тела может забирать необходимую жидкость из кишечника, что также приводит к запорам.Обязательно выпивайте не менее восьми стаканов воды по 8 унций в день. Если вы чувствуете необходимость принимать пищевые добавки с клетчаткой, будьте осторожны. Некоторые гелеобразующие добавки с клетчаткой, например, содержащие пектины, целлюлозу и инулин, могут снижать усвоение кальция, цинка, железа и других важных минералов. Нам нравятся Sunfiber и Regular Girl, которые содержат галактоманнан (уникальное пребиотическое волокно) и не имеют такого эффекта. На самом деле, клинически доказано, что он увеличивает усвоение минералов, которые так важны во время беременности.
Доктор Билл Сирс
Какие ощущения, причины и лечение
Обзор
Что такое боль в круглой связке?
Боль в круглой связке – неприятное ощущение в животе, в области бедер или в паховой области. Это «растущая боль», которая является обычной и нормальной во время беременности.
Это «растущая боль», которая является обычной и нормальной во время беременности.
Что такое круглые связки?
Круглые связки подобны двум шнурам или веревкам с каждой стороны матки (матки).Каждый из них имеет длину от 10 до 12 сантиметров.
Связки соединяют матку с тазом и удерживают матку на месте.
На что похожа боль в круглой связке?
Боль в круглой связке обычно возникает во втором триместре беременности (с 14 по 27 недели). Но он может появиться раньше или позже во время беременности.
Женщины часто описывают боль в круглой связке как:
- Боли.
- Судороги.
- Острые, колющие или тянущие ощущения.
Боль может возникать с одной стороны тела или с обеих сторон. Обычно это длится всего несколько секунд, но может длиться часами. Это часто повторяется во втором триместре.
Боль в круглой связке может усиливаться при резких движениях (например, при быстром вставании или сидении, чихании, кашле или смехе).
Возможные причины
Что вызывает боль в круглой связке?
Женский организм во время беременности вырабатывает гормоны, которые делают связки рыхлыми и эластичными.Это помогает организму приспособиться к растущему ребенку. По мере того, как ребенок растет в утробе матери, он растягивает матку и круглые связки. Это растяжение может вызвать спазмы круглых связок, что приводит к боли.
Боль в круглой связке возникает почти исключительно во время беременности. Но в редких случаях боль в круглой связке может возникать у небеременных женщин. Это может быть признаком эндометриоза, когда слизистая оболочка матки разрастается за пределы матки.
Уход и лечение
Как лечить боль в круглой связке?
Если вы испытываете частые боли в круглой связке, попробуйте:
- Эластичный бандаж для поддержки живота.
- Отдых.
- Ацетаминофен (который, как правило, безопасен во время беременности, но для уверенности обратитесь к своему лечащему врачу).

Как предотвратить боль в круглой связке?
Не всегда возможно предотвратить боль в круглой связке. Но вы можете уменьшить резкие движения, которые иногда вызывают боль:
- Избегайте подъема тяжестей и длительного стояния во время беременности. Это поможет уменьшить нагрузку на матку и круглые связки.
- Если вы думаете, что вот-вот засмеетесь, чихнете или покашляете, попробуйте сначала наклониться вперед. Попробуйте подложить руки под животик для поддержки.
- Мягко растягивайте бедра каждый день. Спросите своего врача, подходит ли вам йога для беременных.
- Не торопитесь менять позиции. Старайтесь не вставать, не садиться и не переворачиваться внезапно.
- Попробуйте сгибать и разгибать бедра в течение дня. Или попробуйте эту растяжку на полу ежедневно: положите руки и колени на пол.Опустите голову к полу. Держите задницу в воздухе.
Поговорите со своим лечащим врачом о физических упражнениях во время беременности.
Влияет ли боль на круглую связку на моего ребенка?
Боль в круглой связке не опасна ни для вас, ни для вашего ребенка. Это не признак проблемы или симптом заболевания или осложнения.
Пройдут ли эти судороги при беременности?
После беременности уровень гормонов падает, а матка и окружающие связки возвращаются к размерам, существовавшим до беременности.Так боли в круглых связках проходят после беременности.
Когда звонить врачу
Когда мне следует обратиться к врачу при боли в круглой связке?
Боль в животе может быть симптомом других состояний, независимо от того, беременны вы или нет. Немедленно обратитесь за медицинской помощью, если у вас есть боль в животе и другие симптомы, такие как:
- Кровотечение.
- Схватки, которые могут означать рождение ребенка.
- Озноб.
- Лихорадка.
- Головокружение.
- Тошнота или рвота, не связанные с утренним недомоганием.

- Боль или давление в пояснице, еще один признак родов.
- Сильная боль, которая не проходит.
- Проблемы с ходьбой.
- Выделения из влагалища (любое вещество, вытекающее из влагалища).
Записка из клиники Кливленда
Боль в круглой связке является обычным и нормальным явлением во время беременности. Когда матка и окружающие ее связки растягиваются, чтобы освободить место для ребенка, это может вызвать короткие болезненные спазмы.Отдых и другие домашние средства могут помочь. Но позвоните своему поставщику медицинских услуг, если у вас есть боль, которая не проходит, или боль и другие симптомы.
.
 В этом случае боль между ног может иметь ноющий, пульсирующий характер, а состояние беременной — сопровождаться чувством тяжести.
В этом случае боль между ног может иметь ноющий, пульсирующий характер, а состояние беременной — сопровождаться чувством тяжести.
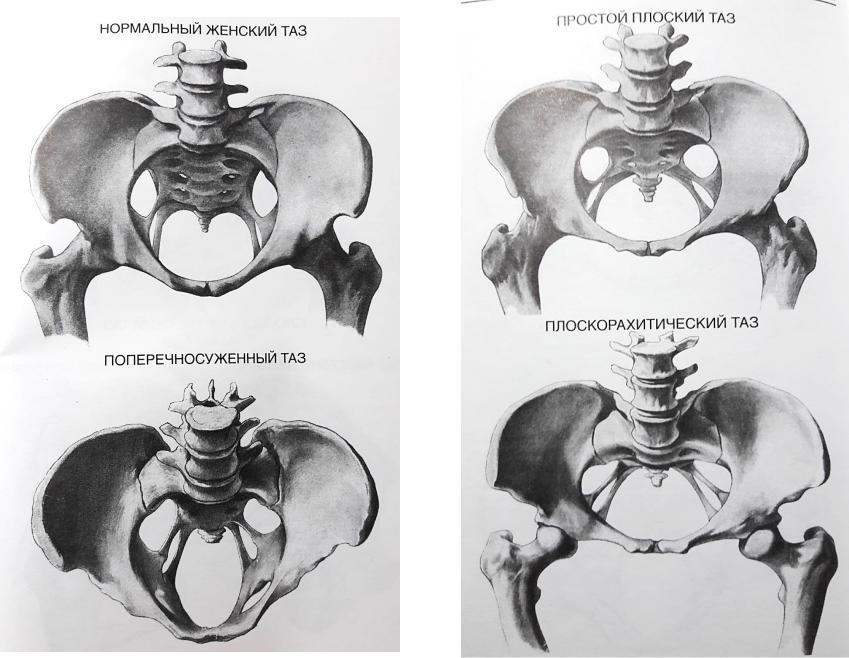 Все это время они обычно пребывают в одном положении — сидят или лежат. Для того чтобы избавиться от навязчивых болей между ног, беременной следует как можно чаще менять положение.
Все это время они обычно пребывают в одном положении — сидят или лежат. Для того чтобы избавиться от навязчивых болей между ног, беременной следует как можно чаще менять положение.

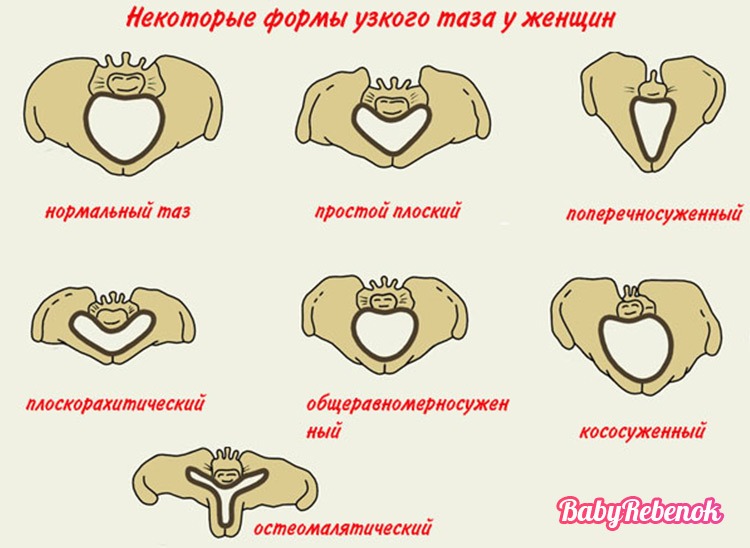
 Если боль усиливается и не проходит более 3-х дней;
Если боль усиливается и не проходит более 3-х дней;
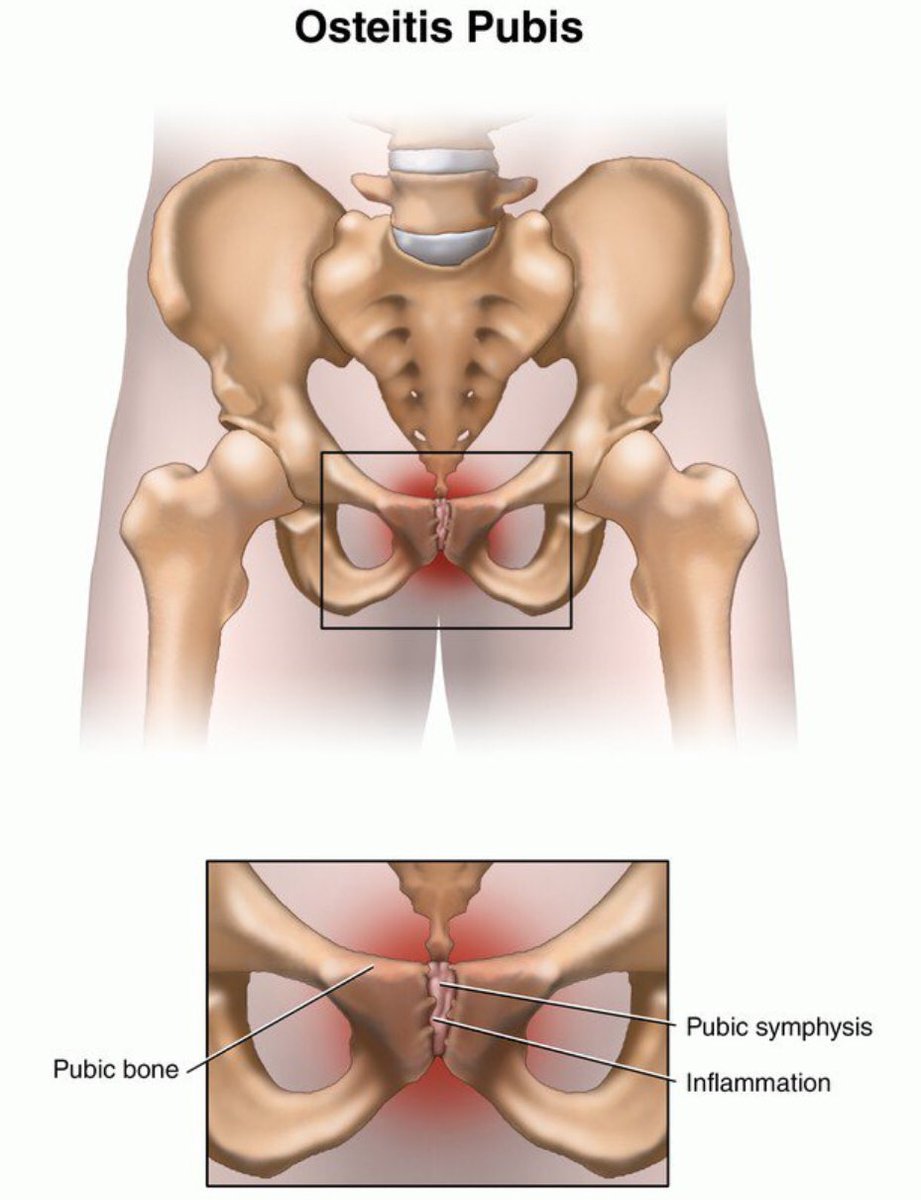

 В зависимости от ее выраженности общее состояние женщины страдает вплоть до необходимости после родов оформлять инвалидность.
В зависимости от ее выраженности общее состояние женщины страдает вплоть до необходимости после родов оформлять инвалидность. Затем согнуть спину, наклонив голову вниз.
Затем согнуть спину, наклонив голову вниз.
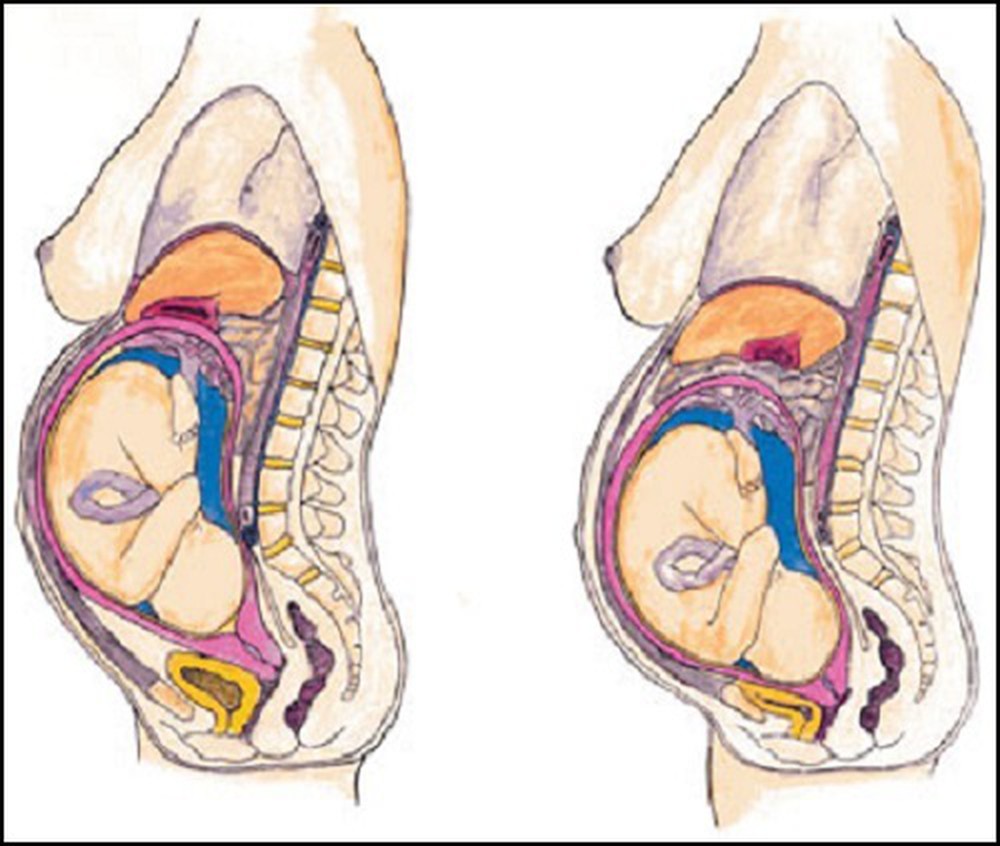
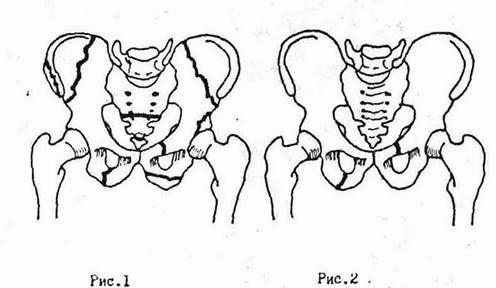 Но допускается делать снимок на позднем сроке, когда ребёнок полностью сформирован, или после родов. На рентгене хорошо заметно расхождение лонных костей.
Но допускается делать снимок на позднем сроке, когда ребёнок полностью сформирован, или после родов. На рентгене хорошо заметно расхождение лонных костей.
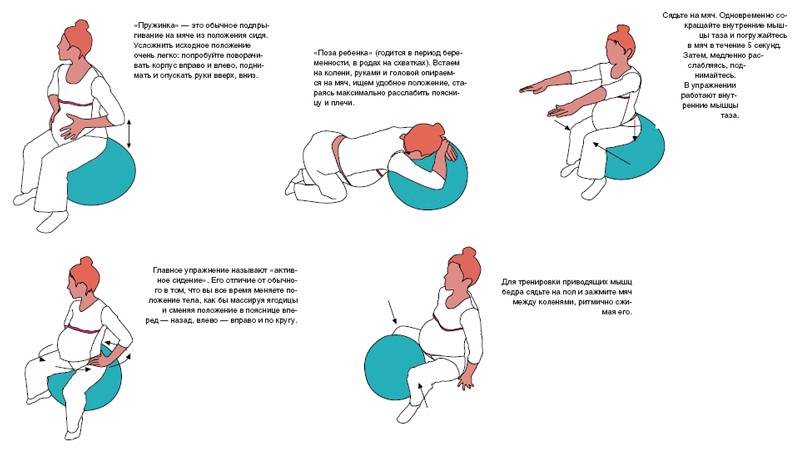
 Одна конкретная связка, которая проходит вдоль вашей стороны, имеет тенденцию растягиваться и тянуться маткой, что вызывает дискомфорт у некоторых женщин.Хотя это обычно похоже на сильное растяжение, оно также может проявляться в виде острой боли. Это может быть больно, когда вы встаете из положения сидя или во время ходьбы, и вам может быть легче, если вы ляжете на неудобную сторону. Эти боли обычно стихают к 24 неделям (1) . Боль в круглой связке обычно усиливается при второй и последующих беременностях.
Одна конкретная связка, которая проходит вдоль вашей стороны, имеет тенденцию растягиваться и тянуться маткой, что вызывает дискомфорт у некоторых женщин.Хотя это обычно похоже на сильное растяжение, оно также может проявляться в виде острой боли. Это может быть больно, когда вы встаете из положения сидя или во время ходьбы, и вам может быть легче, если вы ляжете на неудобную сторону. Эти боли обычно стихают к 24 неделям (1) . Боль в круглой связке обычно усиливается при второй и последующих беременностях.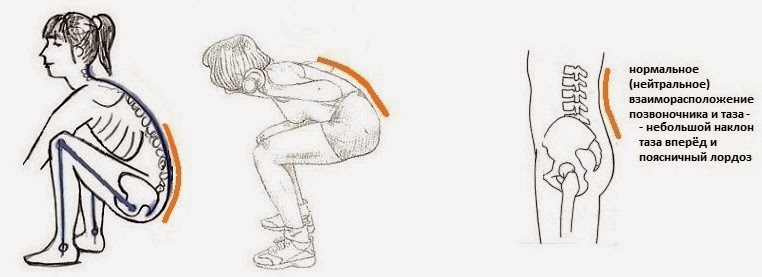 Схватки Брэкстона-Хикса нормальны и в основном представляют собой разогрев матки перед родами. Схватки Брэкстона-Хикса ощущаются только в передней части тела. Настоящие схватки при беременности начинаются сзади и двигаются к животу.Схватки Брэкстона-Хикса не вызывают прогрессирования родов и должны прекратиться, если вы поменяете положение. Если вы стоите и у вас возникают схватки, и вы не уверены, настоящие ли они, прилягте на кушетку на некоторое время, чтобы посмотреть, прекратятся ли они. Беременные женщины также могут опорожнить мочевой пузырь и выпить большой стакан воды перед тем, как лечь, так как полный мочевой пузырь и обезвоживание также могут вызывать схватки Брэкстона-Хикса.
Схватки Брэкстона-Хикса нормальны и в основном представляют собой разогрев матки перед родами. Схватки Брэкстона-Хикса ощущаются только в передней части тела. Настоящие схватки при беременности начинаются сзади и двигаются к животу.Схватки Брэкстона-Хикса не вызывают прогрессирования родов и должны прекратиться, если вы поменяете положение. Если вы стоите и у вас возникают схватки, и вы не уверены, настоящие ли они, прилягте на кушетку на некоторое время, чтобы посмотреть, прекратятся ли они. Беременные женщины также могут опорожнить мочевой пузырь и выпить большой стакан воды перед тем, как лечь, так как полный мочевой пузырь и обезвоживание также могут вызывать схватки Брэкстона-Хикса. Это может вызвать острую, неожиданную боль в лобковой кости или ощущение разрыва в середине нижней части таза. В то время как некоторые женщины могут постоянно испытывать легкий дискомфорт, большинство из них чувствуют стреляющее ощущение, когда они находятся в триггерном положении, например, разводят ноги, чтобы перевернуться ночью, или стоят на одной ноге, одеваясь.
Это может вызвать острую, неожиданную боль в лобковой кости или ощущение разрыва в середине нижней части таза. В то время как некоторые женщины могут постоянно испытывать легкий дискомфорт, большинство из них чувствуют стреляющее ощущение, когда они находятся в триггерном положении, например, разводят ноги, чтобы перевернуться ночью, или стоят на одной ноге, одеваясь. 
 БМЖ , 330(7494): 761.
БМЖ , 330(7494): 761.
