симптомы, причины, лечение и рекомендации
Автор: врач, научный директор АО «Видаль Рус», Жучкова Т. В., [email protected]
Оглавление:
В яичниках половозрелой женщины происходит рост фолликулов, созревание в них яйцеклетки, то есть подготовка к предстоящей беременности. С начала менструального цикла начинает расти доминантный фолликул, который к середине менструального цикла достигает своего максимального размера — около 20 мм. Затем оболочка фолликула разрывается, выпуская из себя созревшую яйцеклетку, — происходит овуляция. На месте лопнувшего фолликула формируется временное образование — желтое тело, которое вырабатывает определенные гормоны, подготавливающие организм женщины к беременности. Это нормальное течение яичникового цикла.
При дистрофических и склеротических изменениях ткани яичников, встречающихся при острых и хронических воспалительных процессах в придатках матки, при синдроме поликистозных яичников и некоторых других заболеваниях, а также при медикаментозной стимуляции овуляции возникают определенные нарушения в процессе овуляции и формирования желтого тела.
Частота и формы апоплексии яичника
Апоплексия яичника (разрыв яичника) – внезапный разрыв (нарушение целостности) ткани яичника, сопровождающийся кровотечением в брюшную полость и болевым синдромом.
Среди причин внутрибрюшного кровотечения 0,5-2,5% приходится на апоплексию яичника.
Существует 3 формы апоплексии яичника в зависимости от преобладающих симптомов:
- Болевая форма, когда имеется выраженный болевой синдром, но признаков внутрибрюшного кровотечения нет.

- Анемическая форма, когда на первое место выходят симптомы внутреннего (внутрибрюшного) кровотечения.
- Смешанная форма сочетает в себе признаки болевой и анемической форм апоплексии яичника.
Однако, по современным данным, эта классификация считается неполноценной, поскольку невозможен разрыв яичника без кровотечения.
Поэтому в настоящее время эта патология подразделяется на несколько степеней тяжести: легкую, среднюю и тяжелую (в зависимости от величины кровопотери).
Симптомы апоплексии яичника
- Болевой синдром, который возникает прежде всего в середине цикла или после незначительной задержки менструации (при разрыве кисты желтого тела, например). Боли чаще всего локализуются в нижних отделах живота. Иногда боли могут иррадиировать в прямую кишку, в поясничную или пупочную область.
- Кровотечение в брюшную полость, которое может сопровождаться:
- снижением давления,
- увеличением пульса,
- слабостью и головокружением,
- синкопальными состояниями,
- ознобом, повышением температуры тела до 38°С,
- однократной рвотой,
- сухостью во рту.

- Иногда могут возникать межменструальные кровяные выделения или кровяные выделения после задержки менструации.
Достаточно часто, апоплексия яичника происходит после полового акта или занятия в тренажерном зале, то есть при определенных условиях, когда повышается давление в брюшной полости и возможно нарушение целостности ткани яичника. Однако, разрыв яичника может произойти и на фоне полного здоровья.
Причины апоплексии яичника
Причины, способствующие возникновению апоплексии яичника:
- Патологические изменения сосудов (варикозное расширение, склероз).
- Предшествующие воспалительные процессы ткани яичника.
- Момент овуляции.
- Стадия васкуляризации желтого тела (середина и вторая фаза цикла).
Факторы риска, способствующие возникновению апоплексии яичника:
- Травма.
- Поднятие тяжести или тяжелая физическая нагрузка.

- Бурное половое сношение.
Диагностика апоплексии яичника
По данным литературы правильный клинический диагноз апоплексии яичника составляет лишь 4-5%.
Диагностические ошибки объясняются, прежде всего с тем, что клиника этого заболевания не имеет характерной картины и развивается по типу другой острой патологии в брюшной полости и малом тазу.
Больную привозят в стационар с диагнозом «Острый живот». Уточнение причины проводится в стационаре.
Прежде всего апоплексию яичника необходимо дифференцировать от внематочной беременности и острого аппендицита.
Как правило, в случае наличия клиники «острого живота» необходима также консультация смежных специалистов (хирургов, урологов).
Поскольку апоплексия яичника является острой хирургической патологией, диагноз необходимо поставить очень быстро, поскольку увеличение времени до начала операции приводит к увеличению величины кровопотери и может быть угрожающим жизни состоянием!!!
Наиболее информативными методами исследования являются:
- Характерные жалобы на острые боли в животе, появившиеся в середине или второй половине менструального цикла.

- При осмотре отмечается выраженная болезненность со стороны пораженного яичника, а также становятся положительными симптомы раздражения брюшины.
- В общем анализе крови может отмечаться снижение уровня гемоглобина (при анемической и смешанной формах апоплексии яичников)
- Пункция заднего свода, позволяющая подтвердить или опровергнуть наличие внутрибрюшного кровотечения.
- Ультразвуковое исследование, которое позволяет увидеть в пораженном яичнике большое желтое тело с признаками кровоизлияния в него и/или свободную жидкость (кровь) в животе.
- Лапароскопия, которая позволяет не только 100% установить диагноз, но и произвести коррекцию любой патологии.
Окончательный диагноз апоплексии яичника почти всегда устанавливается во время операции.
Ваши действия при апоплексии необходимо:
- Немедленно принять горизонтальное положение.
- Срочно вызвать «Скорую помощь» для госпитализации в хирургический или гинекологический стационары.

Лечение апоплексии яичника
- Консервативное лечение возможно лишь в случае легкой формы апоплексии яичника, которая сопровождается незначительным кровотечением в брюшную полость.
Больные с легкой формой апоплексии предъявляют жалобы прежде всего на боль внизу живота.
Однако, данные многих исследователей доказывают, что при консервативном ведении таких больных в 85,7% случаев в малом тазу образуются спайки, а 42,8% случаев регистрируется бесплодие.
Практически у каждой 2-ой женщины после консервативного ведения возможно возникновение рецидива (повторной апоплексии яичника). Это связано с тем, что кровь и сгустки, которые накапливаются в брюшной полости после разрыва яичника (апоплексии яичника), не вымываются, как при лапароскопии, остаются в брюшной полости, где организуются и способствуют образованию спаечного процесса в малом тазу.
Консервативное лечение может быть рекомендовано только женщинам, уже реализовавшим свою репродуктивную функцию (то есть уже имеющим детей и не планирующим их иметь) в случае выявления у них легкой формы апоплексии яичника.
Если женщина находится в репродуктивном возрасте и планирует беременность, то тактика даже в случае легкой формы апоплексии яичника должна быть пересмотрена в пользу лапароскопии.
- Хирургическое лечение является основным, поскольку не только позволяет уточнить диагноз, но и провести полноценную коррекцию.
Во всех случаях апоплексии возможно проведение лапароскопии!!!
Единственным противопоказанием к использованию этого доступа является геморрагический шок (то есть очень большая кровопотеря с потерей сознания).
Операцию необходимо поводить максимально щадящим способом с сохранением яичника.
Как правило, проводится удаление капсулы кисты, коагуляция или ушивание яичника. В редких случаях при массивном кровоизлиянии требуется выполнение удаления яичника.
Во время операции необходимо тщательно промыть брюшную полость, удалить сгустки и кровь, для профилактики образования спаек и бесплодия.
Реабилитационные мероприятия при апоплексии яичника
Реабилитационные мероприятия после внематочной беременности должны быть направлены на восстановление репродуктивной функции после операции. К таковым относятся: предупреждение спаечного процесса; контрацепция; нормализация гормональных изменений в организме. Для предупреждения спаечного процесса широко используют физиотерапевтические методы:
К таковым относятся: предупреждение спаечного процесса; контрацепция; нормализация гормональных изменений в организме. Для предупреждения спаечного процесса широко используют физиотерапевтические методы:
- переменное импульсное магнитное поле низкой частоты,
- низкочастотный ультразвук,
- токи надтональной частоты (ультратонотерапия),
- низкоинтенсивную лазерную терапию,
- электростимуляцию маточных труб; электрофорез цинка, лидазы,
- ультразвук в импульсном режиме.
На время курса противовоспалительной терапии и еще в течение 1 месяца после окончания рекомендуется контрацепция, причем вопрос о ее длительности решается индивидуально, в зависимости от возраста пациентки и особенностей ее репродуктивной функции. Безусловно, следует учитывать желание женщины сохранить репродуктивную функцию. Длительность гормональной контрацепции также сугубо индивидуальна, но обычно она не должна быть менее 6 месяцев после операции.
После окончания реабилитационных мероприятий, прежде чем рекомендовать пациентке планировать следующую беременность, целесообразно выполнить диагностическую лапароскопию, позволяющую оценить состояние маточной трубы и других органов малого таза. Если при контрольной лапароскопии не выявлено патологических изменений, то пациентке разрешают планировать беременность в следующий менструальный цикл.
Может ли болеть яичник при овуляции? Сильные боли при овуляции: возможные причины и терапия
Нередко женщины задаются вопросом, почему в момент овуляции появляется неприятное ощущение или даже боль в области яичника. Ответ на вопрос, может ли при овуляции болеть яичник, кроется вполне на поверхности, необходимо разобраться в физиологическом строение женского организма. Во время ежемесячной перестройки гормонального фона женщины, в середине цикла организм испытывает серьезный стресс. Может ли болеть живот при овуляции, если женщина совершенно здорова? Со сто процентной вероятностью — да.
Первая фаза цикла носит название фолликулярного. Она начинается в первый день ежемесячного кровотечения и длится до того момента, пока не выходит из яичника.
Может ли при овуляции болеть яичник?
Дело в том, что в этот период времени в женском организме увеличивается количество жидкости в пузырьках, где и происходит созревание яйцеклетки. Фолликул, который «претендует» на роль доминантного, увеличивает свои размеры. От этого растягиваются стенки и происходит давление на ткани яичника. Это давление оказывается и на органы, которые расположены рядом. В свою очередь, данная ситуация провоцирует появление неприятных ощущений. Тот фолликул, который является доминантным, имеет возможность достигать в зрелом состоянии размера 20 мм. В тот момент, когда созревание доходит до финальной точки, фолликул готов разорваться.
Когда он достигает этой фазы, происходит резкий выброс гормона под названием эстроген, что, в свою очередь, влечет рост концентрации в плазме крови. Почему боли при овуляции преследуют женщин:. Причин две:
Причин две:
- Формируется фолликулостимулирующий гормон.
- Образуется лютеинизирующий гормон.
За счет того, что происходит такое «буйство», так сказать, гормонов, и оно длится около суток, чаще всего яйцеклетка разрывает свою теневую фолликулу и выбрасывает ее в брюшную полость. Ткани фолликул, которые пострадали под воздействием ферментов, становятся слабыми, мягкими и от этого у яйцеклетки облегчается «работа», ей проще двигаться к выходу.
Сразу становиться понятно, может ли при овуляции болеть яичник. Но основная масса представительниц прекрасного пола именно в этот момент ничего не испытывает. Другие же заявляют о том, что присутствует дискомфорт, появляется головная боль и увеличивается уровень раздражительности, зачастую это проявляется за пару дней до овуляции. У некоторых дам это происходит за неделю до «мероприятия». Если представительница прекрасного пола начала замечать тот факт, что появляются боли в области яичника перед наступлением овуляции, значит она начала испытывать изменения в своем организме, это будет теперь происходить ежемесячно.
Почему возникает боль яичников в период овуляции
Когда яйцеклетка выходит на новый уровень своего развития и оказывается в «свободном плаванье», в этом случае организм сам принимает решение как, выполнится работа. Это происходит в 3 этапа:
- Фибрии. Этот процессе очень тонкий, так как маточные трубы при помощи своих волосков захватывают яйцеклетку и отправляет ее в правильном направлении. Она располагается в этом случае в маточном просвете трубы.
- В тот момент, когда происходит легкое сокращение последней, образуются волнообразные движения, которые направляют яйцеклетку в сторону матки.
- В этот момент клетка плавно передвигается по направлению к брюшной полости.
Яйцеклетка осуществляет перекатывания по фаллопиевой трубе, где она поджидает «кавалера», ведь именно в этот момент и должно происходить «свидание» со сперматозоидом. Что касается боли яичников в тот момент, когда происходит овуляция, то она объясняется тем, что женщина начинает испытывать ее, когда происходит разрыв фолликулы. Можно с точностью заявить, что признаком овуляции является боль в яичниках. Ведь в момент, когда происходит выброс яйцеклетки, жидкость из пузырька оказывается в брюшине.
Можно с точностью заявить, что признаком овуляции является боль в яичниках. Ведь в момент, когда происходит выброс яйцеклетки, жидкость из пузырька оказывается в брюшине.
Данное проявление вызывает некий дискомфорт, это из-за того, что жидкость переходит в брюшную полость, туда также может попасть и кровь, потому как происходит лопание сосудов и ткань яичника подвергается микро повреждению. Когда такое случается, женщина испытывает дискомфорт, но это кровоизлияние настолько незначительное, что его не будет видно на гинекологическом осмотре. Если женщина обладает высоким болевым порогом, то она запросто это сможет ощутить.
Может ли при овуляции болеть яичник, если болевой порог низкий? Боли могут возникнуть как с правой стороны так и с левой не обязательно это происходит одновременно.
Нередко можно услышать такие истории, что девушка жалуется на боли в животе в правом или в левом боку. Зачастую это происходит в одностороннем порядке. Во время овуляции один из яичников приносит больший дискомфорт. Ведь не просто так это происходит. Если заболело с правой или с левой стороны во время овуляции, то это говорит о том, что именно тот яичник, где возникают неприятные ощущения, ведет активную работу, именно он отвечает за создание рабочей клетки в текущем месяце. Он создает доминантный фолликул.
Ведь не просто так это происходит. Если заболело с правой или с левой стороны во время овуляции, то это говорит о том, что именно тот яичник, где возникают неприятные ощущения, ведет активную работу, именно он отвечает за создание рабочей клетки в текущем месяце. Он создает доминантный фолликул.
Согласно наблюдениям, зачастую во время овуляции боль появляется в правом яичнике. Причина скрывается в том, что эта сторона лучше снабжается кровью, там имеется большое количество нервных окончаний, и поэтому чувствительность у девушек гораздо выше. К тому же, она приближена к аппендиксу, значит ощутимость выше, нежели у левой стороны. Если у вас появились боли в правом яичнике в момент периода овуляции, то это говорит о том, что скоро произойдет выход яйцеклетки из фолликула и созревание может начаться именно с этого бока.
Не стоит думать, что всю важную и ответственную работу выполняет только правый яичник. На самом деле, они чередуются и в тот момент, когда один выполняет активную работу, другой находится в стадии отдыха. Если в этом месяце овуляция происходила в правом яичнике, то в следующем вы можете ощутить, как левый готовится к данному ответственному событию.
Если в этом месяце овуляция происходила в правом яичнике, то в следующем вы можете ощутить, как левый готовится к данному ответственному событию.
В редких случаях появляется чувство того, что болит левый яичник, но овуляция возникает в правом. Происходит это из-за локализации болевых ощущений, то есть, происходит путаница в них. Такая боль может быть отзеркалена, но в этот момент стоит обратить внимание на состояние здоровья. Это может символизировать патологию в женской репродуктивной системе. Чаще всего, боль испытывается после овуляции.
Но не стоит бояться того, что овуляция может произойти сразу на обоих яичниках. Это происходит крайне редко, но весьма «самоотверженно» со стороны организма. Он по-настоящему потрудился и в этом случае можно надеяться на то, что оплодотворение приведет к близнецам. Ведь яйцеклетки созрели и отправились в матку.
Возможна ли схваткообразная боль в момент овуляции?
Вполне возможны любые ощущения, каждая женщина по-своему испытывает боль: кто-то говорит, что она колющая, кто-то сообщает, что она схваткообразная, у кого-то режущая, у кого-то тянущая — это индивидуально.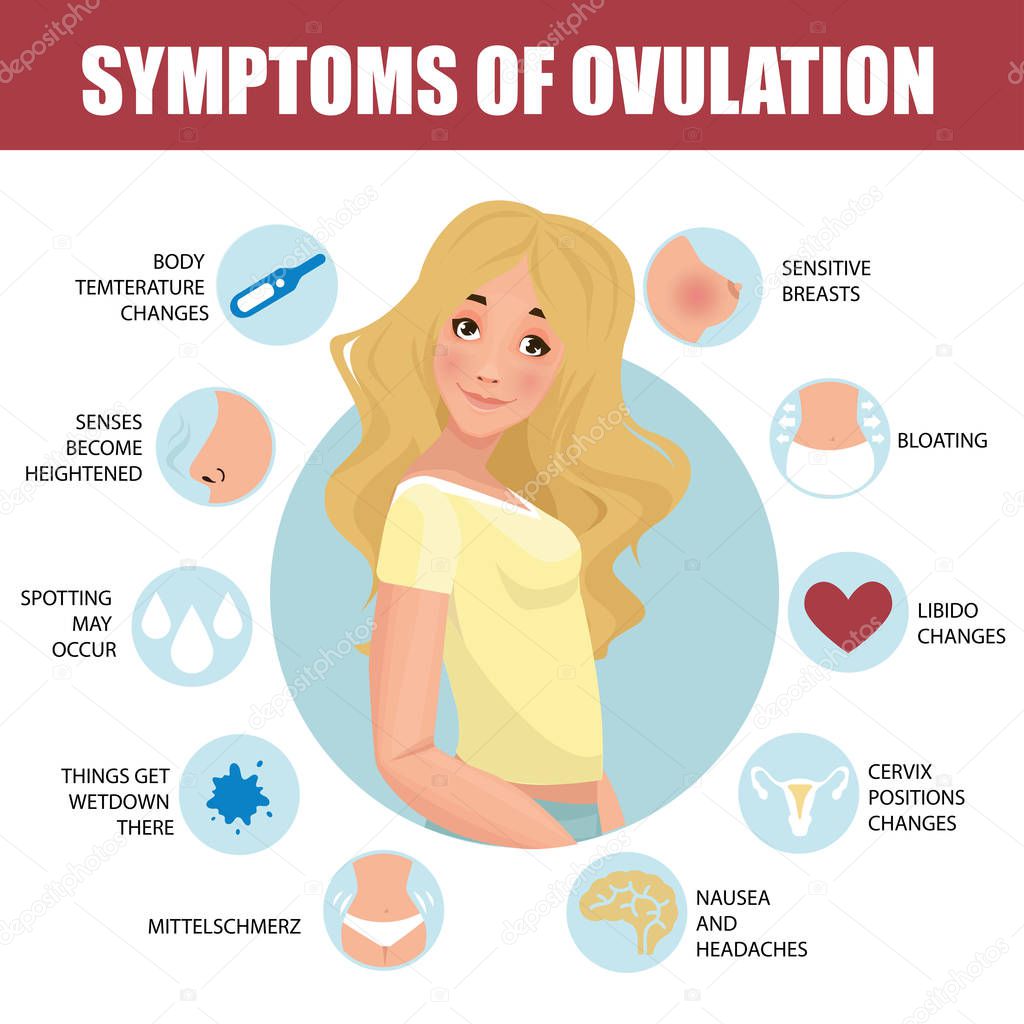 Некоторые женщины заявляют о том, что они не испытывают боль, просто появляется такое ощущение, будто «тянет» живот. Характер боли может быть абсолютно разным, но есть общие моменты, на которые стоит обратить внимание и насторожиться.
Некоторые женщины заявляют о том, что они не испытывают боль, просто появляется такое ощущение, будто «тянет» живот. Характер боли может быть абсолютно разным, но есть общие моменты, на которые стоит обратить внимание и насторожиться.
Сильные боли
Если у вас появились сильные боли при овуляции или после того, как она уже произошла, то тут стоит начинать бить тревогу. В случае, если женщина потеряла трудоспособность, нуждается в обезболивающем в средстве, то это говорит о том, что произошло отклонение от нормы. Независимо от того болят оба яичника или один, стоит незамедлительно обратиться к врачу за помощью. Ввести его в курс дела, сообщить обо всех симптомах, и он уже вынесет вердикт.
Если у женщины болит живот, как при месячных и появились неприятные ощущения до того, как должна наступить менструация, то это говорит о том, что наступила овуляция. Если во время этапа формирования яйцеклетки появляются несносные боли, то необходимо бить тревогу. Ниже перечислены основные причины появления этих неприятных ощущений, а также способы устранения этого недуга.
Серединная боль
Чаще всего проявление этого болевого ощущения происходит с одной стороны, причем, в зависимости от степени циклов, в разных углах. Продолжительность ощущений, что во время овуляции болит яичник и выделения достаточно интенсивные, может занимать несколько минут или же несколько часов. Также данное проявление может сопровождаться еще и вздутием живота и легкой тошнотой.
Эта боль не страшна, поэтому от нее можно избавиться самостоятельно. Для этого достаточно будет понежиться в теплой ванне и выпить слабо действующее обезболивающие. Если боли сильные, то лучше всего, конечно же, обратиться к врачу, который назначит гормональные контрацептивы для устранения симптомов.
Поликистоз яичника
Те женщины, у которых нерегулярная менструация, чаще всего подвергаются поликистозу яичников. Осложнения от этого заболевания могут быть крайне серьезными и, в конечном итоге, без надлежащего лечения способны привести к раку. Поэтому, в случае неприятного ощущения в яичниках, стоит показаться врачу. Для того чтобы избавиться от этого недуга, необходимо пройти диагностику и получить курс лечения от специалиста. Зачастую он назначает специальную диету и медикаменты на гормональной основе.
Для того чтобы избавиться от этого недуга, необходимо пройти диагностику и получить курс лечения от специалиста. Зачастую он назначает специальную диету и медикаменты на гормональной основе.
Заболевания таза
К сожалению, нередко встречаются случаи, что происходит воспаление в тазу. Оно образуется в результате попадания инфекции, хламидиоза или гонореи. Возникшие боли в тазу могут привести к тому, что, в конечном итоге, все закончится госпитализацией. Но может ли болеть живот при овуляции в этом случае? Определенно да. Для того чтобы избавиться от этого нарушения, необходимо обратиться к врачу, который назначит антибиотики и препараты против инфекции.
Неприятные ощущения после кесарева сечения
Как ни крути, после этого хирургического вмешательства каждая женщина сталкивается с тем, что остается шрам в области яичников, именно при овуляции может возникнуть боль в этой области после родов. Это еще одна из причин, почему болит живот при овуляции. Для того чтобы от этого избавиться, необходимо обратиться к массажисту и физиотерапевту.
Эндометриоз
В последнее время боли при овуляции внизу живота, как и этот диагноз, стали все чаще встречаться. К сожалению, клетки эндометрия распространяются по внутренней поверхности матки. Именно из-за этого появляется боль во время овуляции, также возникают и другие симптомы. Для того чтобы избавиться от данного заболевания, необходимо точно установить диагноз, а после обратиться к хирургу, который удалит образование, а лечащий врач назначит гормональные противовоспалительные препараты.
Сальпингит
Боли при овуляции внизу живота бывают вызваны этим недугом. Образуется воспаление фаллопиевых труб, как правило, вызванное инфекцией. Для того чтобы избавиться от болезни, необходимо пройти курс антибиотиков.
Внематочная беременность
Это отклонение от нормы может возникнуть из-за того, что оплодотворенная яйцеклетка прикрепилась к матке или в фаллопиевых трубах, и тогда болит живот, как при месячных. Данное отклонение, как правило, возникает с одной стороны. Для того чтобы избавиться, необходимо пройти диагностику УЗИ и отправиться на медикаментозную чистку.
Для того чтобы избавиться, необходимо пройти диагностику УЗИ и отправиться на медикаментозную чистку.
почему у женщин возникают боли во время месячных и что делать, если они сильные?
Такая «неприятность», как болезненные месячные, знакома многим женщинам. Статистика подобных жалоб стабильно держится на уровне 30–60% от общего числа женщин детородного возраста, при этом у 10% пациенток это приводит к значительному ухудшению самочувствия и даже потере трудоспособности[1,2]. Вопрос, почему боли во время месячных бывают такими сильными, в кабинете гинекологов звучит очень часто. Современная гинекология называет подобные боли проявлением такого заболевания, как альгодисменорея, или синдром болезненных месячных.
Надо отметить, что врачами параллельно используются два термина — «альгодисменорея» и «дисменорея» — как взаимозаменяемые. Более точным (но более длинным) для определения болезненных месячных является термин «альгодисменорея», происходящий от греческих слов: algos — «боль», приставки dys- — «отклонение от нормы», mēn — «месяц», rhein — «истечение». Но для удобства употребления принято его сокращать, объединяя с более узким — «дисменорея». Вне зависимости от терминологических нюансов синдром болезненных месячных может на несколько дней буквально свалить с ног, казалось бы, совершенно здоровую женщину. В чем же причина и что делать, когда при месячных сильно болит низ живота? Давайте разбираться.
Но для удобства употребления принято его сокращать, объединяя с более узким — «дисменорея». Вне зависимости от терминологических нюансов синдром болезненных месячных может на несколько дней буквально свалить с ног, казалось бы, совершенно здоровую женщину. В чем же причина и что делать, когда при месячных сильно болит низ живота? Давайте разбираться.
Почему при месячных болит живот?
Чтобы понять, почему беспокоят сильные боли при месячных, надо вспомнить, что представляет собой менструальный цикл. Это регулярно повторяющийся в организме женщины репродуктивного возраста процесс подготовки к зачатию ребенка, состоящий из двух фаз. Первоначально в яичнике происходит созревание фолликулов с яйцеклетками, один (или порой два) из которых станет доминантными. Затем в полости матки начинается подготовка к оплодотворению, а в случае, когда его не произошло, следует отмирание и последующее отторжение эндометрия — внутренней слизистой матки.
- 1 день месячных является началом фазы отторжения.
 Слизистая отслаивается от стенок матки и вместе с кровью выходит наружу. Матка при этом осуществляет сократительные движения, которые могут сопровождаться повышенными болевыми ощущениями. Часто в медицине даже проводят аналогию между этим процессом и процессом родов, отмечая, что гормональное сопровождение в обоих случаях (существенное увеличение гормона прогестерона с происходившим накануне процесса снижением уровня эстрогенов) имеет много общего[3]. Данный период в норме занимает 3–5 дней.
Слизистая отслаивается от стенок матки и вместе с кровью выходит наружу. Матка при этом осуществляет сократительные движения, которые могут сопровождаться повышенными болевыми ощущениями. Часто в медицине даже проводят аналогию между этим процессом и процессом родов, отмечая, что гормональное сопровождение в обоих случаях (существенное увеличение гормона прогестерона с происходившим накануне процесса снижением уровня эстрогенов) имеет много общего[3]. Данный период в норме занимает 3–5 дней. - С 4 по 6 день в организме происходит фаза восстановления — это период регенерации эпителия, покрывающего раневую поверхность матки.
- С 6 по 14 день цикла осуществляется обновление слизистой оболочки матки — фолликулярная фаза. Одновременно в яичнике происходит созревание фолликулов с яйцеклетками. Данная фаза заканчивается овуляцией; фолликулы преобразуются в так называемое желтое тело, подготавливающее слизистую к приему оплодотворенной яйцеклетки.
- С 14 по 28 день цикла наступает лютеиновая фаза, во время которой эндометрий утолщается за счет секреции маточных желез, и слизистая матки набухает, создавая благоприятные условия для внедрения зародыша.
 Яйцеклетка, вышедшая из фолликула, передвигается по яйцеводу в ожидании оплодотворения. Эта фаза заканчивается либо оплодотворением, либо отторжением изжившей себя слизистой и рассасыванием желтого тела.
Яйцеклетка, вышедшая из фолликула, передвигается по яйцеводу в ожидании оплодотворения. Эта фаза заканчивается либо оплодотворением, либо отторжением изжившей себя слизистой и рассасыванием желтого тела.
В гормональном плане с 1 по 14 день цикла организм женщины находится под влиянием эстрогенов (преимущественно эстрадиола), а с 15 по 28 день максимальным является воздействие прогестерона, по этому признаку менструальный цикл делят на эстрогеновую и прогестероновую фазы. Первая соответствует фолликулярной фазе овариального цикла, вторая — лютеиновой фазе изменений в яичниках.
Надо понимать, что приведенное выше распределение фаз по срокам относится только к тем случаям, когда цикл месячных составляет классические 28 дней. Но, поскольку продолжительность цикла у каждой женщины индивидуальна, длительность фаз также может немного варьироваться.
В норме эти процессы, являющиеся вполне естественными для женского организма, должны проходить без боли. Однако у многих женщин процесс отторжения слизистой сопровождается значительными болевыми ощущениями.
Однако у многих женщин процесс отторжения слизистой сопровождается значительными болевыми ощущениями.
Боли при месячных обычно возникают за 2–3 часа до начала менструации или непосредственно с появлением кровянистых выделений. Они локализуются в области малого таза, иногда отдают в поясницу или область бедер.
Часто это сопровождается дополнительными симптомами: головными болями, диспептическими расстройствами (нарушениями работы органов пищеварения), тошнотой, рвотой, общей слабостью.
Подобные проявления могут продолжаться от нескольких часов до нескольких дней, иногда усиливаясь в середине или в конце менструации. Именно по данной симптоматике ставится диагноз «дисменорея» («альгодисменорея»).
Дисменорея может иметь множество причин, начиная от психогенного фактора — снижения индивидуального болевого порога, заканчивая органическими патологиями, такими как эндометриоз или гиперфлексия матки[4].
Виды и степени дисменореи
В международном классификаторе болезней дисменорея подразделяется на первичную (функциональную), вторичную (органическую) и неуточненную (неизвестного происхождения)[5].
При первичной дисменорее перечисленные выше симптомы имеют место на фоне отсутствия в детородных органах структурных изменений (патологий), что подтверждается проведением в момент болезненных менструаций УЗИ-обследования[6]. Иными словами, сильные боли при месячных происходят там, где вроде бы все находится в норме и болеть ничего не должно.
В современной науке существует две основных точки зрения на эту проблему[7,8]:
- Первая учитывает роль психологического фактора и физиологический тип женщин, подверженных первичной дисменорее: это юные девушки астенического типа, с неврастенической или лабильно-истероидной личностной характеристикой. Ожидание начала менструаций может вызывать у них тревожно-невротические расстройства и психогенное снижение болевого порога, приводящее к тому, что даже незначительные боли будут восприниматься во много раз сильнее.
- Другая точка зрения опирается на тот факт, что в менструальной крови выявлено повышенное содержание простагландинов типа EP3 и F2α — биологически активных веществ, регулирующих сокращение матки, функционирование ее сосудов, интенсивность ощущения боли и многое другое.
 Избыточная выработка этих веществ может приводить к возникновению дефицита маточного кровообращения, резким спазмам маточной мускулатуры и объективно сильным болезненным ощущениям.
Избыточная выработка этих веществ может приводить к возникновению дефицита маточного кровообращения, резким спазмам маточной мускулатуры и объективно сильным болезненным ощущениям.
Активация выработки простагландинов в матке связывается с гормональным влиянием эстрадиола и прогестерона. Именно их пропорциональное соотношение, а не абсолютный уровень, запускает или тормозит выработку простагландинов.
При вторичной дисменорее в организме женщины наблюдаются заболевания и структурные изменения детородных органов. Чаще всего диагностируются такие заболевания[9], как эндометриоз; воспалительные процессы гениталий, воспаление маточных труб, аномалии детородных органов, миома матки.
По выраженности болевых ощущений подразделяют 4 степени дисменореи[10]: слабо выраженная, умеренно выраженная, сильная дисменорея, максимальная степень дисменореи.
По наблюдениям врачей, максимально выраженная степень дисменореи у 96% женщин сопровождается также различными симптомами ПМС.
Что делать, чтобы уменьшить боли при месячных?
В тех случаях, когда во время месячных болит низ живота или голова, терпеть боль не стоит. Можно облегчить свое состояние и вернуть себе работоспособность, используя накопленные современной наукой знания.
Симптоматическая терапия — устранение боли в момент ее появления
Судя по исследованиям ученых, наиболее эффективно устраняют боль во время менструации следующие виды препаратов[11]:
- нестероидные противовоспалительные средства (НПВС);
- комбинированные обезболивающие препараты, содержащие в различных пропорциях НПВС, анальгетик, слабое психостимулирующее средство и спазмолитическое средство, которые полностью устраняют боль у 71% пациенток;
- миотропные спазмолитики.
Важно!
Практически все НПВС разжижают кровь и тем самым усиливают кровотечение, поэтому их прием нужно обязательно согласовывать с лечащим врачом. Дополнительным фактором риска являются воспалительные заболевания желудочно-кишечного тракта.
Дополнительным фактором риска являются воспалительные заболевания желудочно-кишечного тракта.
В качестве вспомогательного воздействующего средства не стоит сбрасывать со счетов фитотерапию. В большинстве случаев вытяжки растений применяются в настойках, комплексных гомеопатических препаратах и БАДах, предназначенных для облегчения симптомов дисменореи. Часто используются экстракты витекса священного (Vitex agnus-castus), зверобоя продырявленного (Hypericum perforatum), майорана (Orīganum majorāna), прострела лугового (Pulsatilla pratensis), розмарина лекарственного (Rosmarinum officinalis) и др.
Работа с причинами и профилактика
Не стоит забывать, что, облегчив боли, следует показаться гинекологу, дабы выявить причину симптомов, иначе в следующем цикле боль вернется снова. Надо помнить, что лечение вторичной дисменореи включает обязательную терапию основного заболевания.
При первичной дисменорее научно доказаны факты влияния образа жизни и питания на тяжесть боли во время менструации[12]. По результатам наблюдений, симптомы дисменореи чаще проявляются у девушек и молодых женщин, труд которых связан с нервно-психическими нагрузками либо с продолжительной статической позой во время работы.
Научные исследования также показывают, что у женщин с симптомами дисменореи наблюдается дефицит определенных витаминов и минералов и в целом выражены клинические признаки гиповитаминозов[13]. Поэтому рекомендуется прием витаминных комплексов в качестве профилактической меры. Этот способ профилактики может быть рекомендован молодым девушкам с неосложненной первичной дисменореей, не желающим использовать контрацептивы.
При первичной дисменорее акушеры-гинекологи довольно часто назначают пациенткам КОК (комбинированные оральные контрацептивы)[14], которые используются в контрацептивном режиме на протяжении 3–4 месяцев. Данные лекарственные средства уменьшают объем кровотечений во время менструации за счет контроля разрастания эндометрия и подавления овуляции. Подбор таких препаратов осуществляется сугубо индивидуально. При необходимости КОК сочетают с анальгетиками.
Данные лекарственные средства уменьшают объем кровотечений во время менструации за счет контроля разрастания эндометрия и подавления овуляции. Подбор таких препаратов осуществляется сугубо индивидуально. При необходимости КОК сочетают с анальгетиками.
Также назначаются:
- Седативные средства различной интенсивности в комбинациях (от фитопрепаратов до транквилизаторов).
- Антиоксиданты (витамин Е), предназначенные для нормализации выработки простагландинов.
- Препараты магния (магния аскорбат, магния цитрат), уменьшающие симптомы дегидратации, а также смягчающие ощущение тревожности (например, «Магнелис»).
- Иногда в качестве альтернативой гормонозаместительной терапии назначаются фитоэстрогены, однако экспериментальные данные на этот счет противоречивы[15].
Наблюдения за женщинами, активно и регулярно посещающими спортзал, подтверждают, что после тренировочных занятий на протяжении предменструального периода и непосредственно месячных они часто отмечают уменьшение болевых ощущений[16].
Важно понимать, что боль в первые дни месячных не является нормой, она может быть сигналом о наличии более серьезных проблем. Вместе с облегчением симптомов при помощи болеутоляющих важно позаботиться о проверке своего женского здоровья. Применив комплексный подход, можно добиться успехов в лечении данной патологии и заметно улучшить качество жизни.
диагностика и лечение в Калининграде — Медцентр «Надежда»
Апоплексия яичника – это достаточно опасное заболевание, для которого характерно быстрое нарастание симптомов и их яркое проявление. Однако клиническая картина нередко бывает смазанной, что приводит к затрудненной диагностике и неправильно постановленному диагнозу, в результате чего женщине грозит смертельная опасность.
Описание
Апоплексия – это разрыв яичника, а точнее, его тканей с последующим кровоизлиянием внутрь органа и брюшной полости. Заболевание характерно для женщин репродуктивного возраста (20-35 лет). Наиболее часто встречается в период овуляции (середина цикла) и созревания желтого тела. Апоплексия яичника МКБ 10 может стать следствием патологического процесса созревания кист, внутри которых образуется гематома. Не исключена вероятность заболевания во время беременности.
Наиболее часто встречается в период овуляции (середина цикла) и созревания желтого тела. Апоплексия яичника МКБ 10 может стать следствием патологического процесса созревания кист, внутри которых образуется гематома. Не исключена вероятность заболевания во время беременности.
Симптомы
Как правило, апоплексия яичника симптомы выдает яркие, пропустить которые невозможно:
- внезапная сильная боль в нижней части живота или в боку;
- тянущая сильная боль в середине цикла или после задержки менструации, нехарактерная для признаков овуляции или ПМС;
- боль может иррадиировать в пупок и прямую кишку;
- необильное кровотечение в середине цикла;
- понижение артериального давления, помутнение в глазах, ухудшение общего самочувствия;
- повышение температуры тела;
- озноб, сухость во рту, рвота, жажда.
Больной трудно находиться в вертикальном положении, она может потерять сознание при кровоизлиянии в брюшную полость.
Причины
Апоплексия левого яичника или правого возникает по ряду причин:
- воспалительные и инфекционные заболевания яичников;
- мутация желтого тела;
- изменения сосудов;
- бурный половой акт;
- поднятие тяжестей, активный физический труд.

Диагностика
Чтобы диагностировать разрыв яичника, симптомы станут надежным способом. Однако болевой синдром характерен и для других заболеваний (внематочная беременность, выкидыш, злокачественная опухоль, аппендицит), поэтому женщину отправляют в стационар, где сразу несколько специалистов проводят обследование. В большинстве случаев, анализ крови, мочи, УЗИ и пальпация брюшной полости не определяют точную причину заболевания. Самым достоверным способом диагностики является лапароскопия.
Лечение
Разрыв яичника, причины которого не влияют на течение заболевания, поддается консервативному лечению только в неосложненной форме, при отсутствии кровоизлияния в брюшную полость. Больной назначается покой и восстановительная терапия. Такое лечение подходит только рожавшим женщинам, не планирующим иметь детей в дальнейшем. Пока апоплексия яичника поддается лишь хирургическому лечению. Женщине проводится лапароскопия с максимально щадящим подходом, чтобы сохранить репродуктивный орган.
Профилактика
Своевременная диагностика и лечение заболеваний женской половой сферы позволит предотвратить апоплексию. Нельзя поднимать тяжести, заниматься тяжелым физическим трудом и бурным сексом, особенно в период овуляции. Мы предлагаем вам пройти комплексное обследование и лечение любых заболеваний репродуктивной системы. Наши гинекологи знают, что такое апоплексия, симптомы и методы диагностики патологии. Пациенты медицинского центра всегда получают грамотную помощь врачей высшей категории.
Розовые выделения – причины появления
Количество просмотров: 436 039
Дата последнего обновления: 16.12.2021 г.
Среднее время прочтения: 5 минут
Содержание:
Физиологические причины появления розовых выделений
Менструация
Овуляция
Половой акт
Имплантационное кровотечение
Гинекологические манипуляции
Использование контрацептивов
Патологические причины розовых выделений
Заболевания шейки матки
Воспалительные процессы половых органов
Эндометриоз
Изменения слизистой оболочки влагалища
Женщина, которая следит за своим здоровьем, знает, что естественные выделения из влагалища обычно бывают белыми, кремовыми, светло-желтыми или прозрачными8, а во время менструации — красными3. Розовые пятна на белье не всегда вписываются в понятие нормы5 и нередко рассматриваются как тревожный знак. Но всегда ли причина серьезная? Поговорим об этом в статье.
Розовые пятна на белье не всегда вписываются в понятие нормы5 и нередко рассматриваются как тревожный знак. Но всегда ли причина серьезная? Поговорим об этом в статье.
Физиологические причины появления розовых выделений
Как правило, появление розовых выделений из влагалища связано с небольшим кровотечением из половых органов3 — кровомазанием2. Причина чаще кроется в естественных процессах, происходящих в организме.
Менструация
Иногда месячные начинаются раньше ожидаемого срока, а их первыми признаками оказываются розовые пятна2,3,6. Небольшое количество выделяющейся из матки крови смешивается с влагалищной жидкостью и придает ей розовый оттенок3. Затем, по мере отторжения слизистой оболочки матки, количество менструальной крови увеличивается, и выделения становятся ярко-красными3.
Вернуться к началу
Овуляция
Каждая здоровая женщина или девушка может однажды обнаружить у себя розовые выделения в середине цикла. Они обычно связаны с овуляцией — выходом зрелой яйцеклетки из яичников. Небольшое кровотечение возникает из-за колебания уровня половых гормонов3 4. Обычно розовые пятна исчезают в течение 1-2 дней после овуляции4. Но, если вы замечаете, что кровь выделяется в большом количестве, и к кровотечению присоединяется боль в животе, обратитесь к врачу в срочном порядке. Такие симптомы могут быть связаны с серьезным гормональным сбоем или внематочной беременностью7,8.
Они обычно связаны с овуляцией — выходом зрелой яйцеклетки из яичников. Небольшое кровотечение возникает из-за колебания уровня половых гормонов3 4. Обычно розовые пятна исчезают в течение 1-2 дней после овуляции4. Но, если вы замечаете, что кровь выделяется в большом количестве, и к кровотечению присоединяется боль в животе, обратитесь к врачу в срочном порядке. Такие симптомы могут быть связаны с серьезным гормональным сбоем или внематочной беременностью7,8.
Половой акт
Причиной бледно-розовых выделений иногда становятся небольшие ранки на стенках влагалища или шейке матки, которые образуются во время бурного секса6.
Имплантационное кровотечение
Розовые выделения могут появляться за несколько дней до менструации, если произошло зачатие4. Когда плодное яйцо погружается в слизистый слой матки, оно разрывает ткани и кровеносные сосуды7 — возникает небольшое кровотечение, которое принято называть имплантационным4,7. Обычно оно не нарушает общего самочувствия и длится всего 1-2 дня7.
Обычно оно не нарушает общего самочувствия и длится всего 1-2 дня7.
Гинекологические манипуляции
Иногда беспокойство женщин вызывает появление пятен крови после взятия мазка для ПАП-текста5,6. Он проводится с целью диагностики предраковых и раковых заболеваний шейки матки у всех без исключения женщин15.
Чтобы получить материал для исследования, врач с помощью специального инструмента аккуратно соскабливает клетки с поверхности шейки матки15. Из-за этого на ее поверхности иногда проступают капельки крови15. Они и окрашивают выделения в розовый цвет.
Использование контрацептивов
Если для защиты от нежелательной беременности используется внутриматочная спираль (ВМС), в первые месяцы после ее установки вполне закономерно может возникать такая проблема как кровомазание2,6.
Небольшие межменструальные кровотечения также могут возникать на фоне приема комбинированных оральных контрацептивов, в особенности при пропуске очередных таблеток, а также при приеме низкодозированных гормональных препаратов на основе прогестерона — мини-пилей 1.
Вернуться к началу
Патологические причины розовых выделений
Возможными причинами небольших кровянистых выделений могут быть болезни половых органов1,8.
Заболевания шейки матки
Небольшие кровотечения иногда сопровождают эрозию шейки матки16. Их могут провоцировать половой акт и даже гинекологический осмотр16.
Эрозия может возникать в результате различных процессов. В том числе ее появление могут вызывать16:
- неправильное использование тампонов;
- применение некоторых лекарственных препаратов в виде свечей или вагинальных таблеток;
- хроническое воспаление;
- инфекции, передающиеся половым путем;
- гормональные проблемы;
- снижение защитных сил организма.
Воспалительные процессы половых органов
Причиной появление крови в выделениях может быть воспаление половых органов8,9, например, вызванные инфекциями, передающимися половым путем9. Кровь при воспалении выделяется, если повышается проницаемость сосудов, и кровяные клетки покидают сосудистое русло13.
Кровь при воспалении выделяется, если повышается проницаемость сосудов, и кровяные клетки покидают сосудистое русло13.
Если месячные закончились, но вдруг появились выделения с примесью крови, необходимо провериться у гинеколога и исключить воспаление внутреннего слоя матки (эндометрит)8. При возникновении жжения в интимной зоне кровянистые выделения могут указывать на вульвовагинит — воспаление наружных половых органов и влагалища8.
Эндометриоз
При эндометриозе ткань, похожая на эндометрий, то есть внутренний слой матки, проникает за пределы ее полости, приживается и разрастается в мышечном слое или в другом органе11. Под воздействием гормонов “кусочек” маточной ткани претерпевает те же изменения, что и сам эндометрий в течение менструального цикла. Поэтому розоватые выделения до и после месячных могут быть симптомом эндометриоза11.
Изменения слизистой оболочки влагалища
Состояние слизистой влагалища во многом зависит от гормонального статуса10. В разные периоды жизни женщины — после родов, в период лактации (кормления грудью), во время климакса и менопаузы — наблюдается дефицит эстрогенов, из-за которого атрофия влагалища10 (уменьшается объем его тканей)14. Это проявляется тем, что его слизистая становится тонкой, сухой, ранимой и легко травмируется10. Поэтому половой акт вполне может стать причиной микротравм влагалища и появления розовых выделений после секса6,10.
В разные периоды жизни женщины — после родов, в период лактации (кормления грудью), во время климакса и менопаузы — наблюдается дефицит эстрогенов, из-за которого атрофия влагалища10 (уменьшается объем его тканей)14. Это проявляется тем, что его слизистая становится тонкой, сухой, ранимой и легко травмируется10. Поэтому половой акт вполне может стать причиной микротравм влагалища и появления розовых выделений после секса6,10.
Кровомазание, проявляющееся розовыми или коричневыми пятнами на белье, может быть симптомом серьезных заболеваний, в том числе и опухолевых8. Поэтому первое, что вы должны сделать, заметив подобные выделения, — обследоваться у гинеколога.
Чтобы неожиданное появление даже скудных кровянистых выделений не вызвало у вас дискомфорта и не стало причиной неприятных сюрпризов в виде испачканного белья и одежды, используйте ежедневные прокладки. В линейке Carefree® можно выбрать разные виды ежедневных прокладок, например:
- Серия Carefree® Cotton — дышащие прокладки с нежнейшим «хлопковым» внутренним покрытием.
 Модифицируемая форма CAREFREE® Cotton Feel Flexiform обеспечивает гибкость прокладок, поэтому они подходят для любого типа белья.
Модифицируемая форма CAREFREE® Cotton Feel Flexiform обеспечивает гибкость прокладок, поэтому они подходят для любого типа белья. - Carefree® СуперТонкие в индивидуальной упаковке удобно брать с собой, они повторяют изгибы тела, практически не ощутимы кожей и идеально подходят тем, кто ведет активный образ жизни.
CAREFREE® —комфорт и защита в непредвиденных ситуациях, ощущение чистоты и свежести в течение дня.
Вернуться к началу
Литература:
- Л.Е. Радецкая Механизмы маточных кровотечений в норме и патологии.Клинические лекции. // Охрана материнства и детства. — 2007. — № 1 (9) стр. 54-59.
- Кузнецова И.В. Менструальный цикл в позднем репродуктивном периоде // Эффективная фармакотерапия. Акушерство и гинекология. № 2, 18/2013, стр. 32-40.
- A color-coded guide to vaginal discharge .// MedicalNewsToday / January 10, 2020 / https://www.medicalnewstoday.com/articles/322232
- Carolyn Kay, M.D. Ovulation bleeding: What to know // MedicalNewsToday / July 24, 2019 / https://www.
 medicalnewstoday.com/articles/325847
medicalnewstoday.com/articles/325847 - What does the color of period blood mean // MedicalNewsToday / April 1, 2019 / https://www.medicalnewstoday.com/articles/324848
- The differences between spotting and periods // MedicalNewsToday / January 30, 2020 / https://www.medicalnewstoday.com/articles/317595
- Aslih, Nardin & Walfisch, Asnat. (2011). Clinical Approach to Pregnancy-Related Bleeding. 10.1007/978-1-4419-9810-1_1.
- Гинекология. Национальное руководство. Краткое издание / под ред. Г. М. Савельевой, Г. Т. Сухих, И. Б. Манухина. — М. : ГЭОТАР-Медиа, 2013. — 704 с.
- Ледина А.В. Вагинальные выделения: причины, алгоритм ведения пациенток и современные подходы к лечению и профилактике // Акушерство и гинекология: новости мнения, обучение. 2019. Т. 7, № 3. С. 107–111. doi: 10.24411/2303-9698-2019-13016.
- И.А. Аполихина, Е.А. Горбунова Клинико-морфологические аспекты вульвовагинальной атрофии / Медицинский совет №9 2014, стр. 110-117
- Качалина О.
 В., Коренькова А.А. Эндометриоз шейки матки – возможности решения проблемы. Медицинский совет. 2018; 21: 174-177. DOI:
В., Коренькова А.А. Эндометриоз шейки матки – возможности решения проблемы. Медицинский совет. 2018; 21: 174-177. DOI:
https://doi.org/10.21518/2079-701X-2018-21-174-177. - Сметник В.П. Все о менструации. — Ярославль, издательство «Литера», 2005. – 56 с.
- Соловьева А.Н. Воспаление. Основы патологии // Великолукский медицинский колледж – 2018: 13 с.
- Атрофия// Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание (дата обращения 25.08.2021) -https://xn--90aw5c.xn--c1avg/index.php/%D0%90%D0%A2%D0%A0%D0%9E%D0%A4%D0%98%D0%AF
- Цитологическое исследование шейки матки на основе методики окраски по Папаниколау, скрининг на РШМ. Преаналитический этап V1.3 – 02.04.2019 / https://www.papanicolaou.ru/site_files/publikacii/rukovodstvo-po-preanaliticheskomu-etapu-pap-testa.pdf
- Цервикальная интраэпителиальная неоплазия, эрозия и эктропион шейки матки // Клинические рекомендации – 2020.
Лечение разрыва кисты яичника
Что такое лечение разрыва кисты яичника?
Киста яичника — это заполненный жидкостью мешок, который формируется внутри яичника или внутри него. В некоторых случаях киста может разорваться (разрыв). С разрывом кисты можно справиться несколькими способами:
В некоторых случаях киста может разорваться (разрыв). С разрывом кисты можно справиться несколькими способами:
- Возможно, вам просто нужно отслеживать свои симптомы.
- Возможно, вам потребуется принять обезболивающее.
- Вам может потребоваться операция.
Яичники — это пара небольших органов овальной формы в нижней части живота женщины.Примерно раз в месяц один из яичников выпускает яйцеклетку. Яичники также вырабатывают гормоны эстроген и прогестерон. Они играют роль во время беременности, менструального цикла и роста груди.
Киста яичника может развиваться по разным причинам. Большинство кист яичников безвредны. Разрыв кисты может не вызывать никаких симптомов или вызывать только легкие симптомы. Разорванные кисты, которые вызывают легкие симптомы, часто можно лечить с помощью обезболивающих. Киста может быть исследована с помощью визуализирующего теста, такого как ультразвук.
В некоторых случаях разрыв кисты может вызвать более серьезные симптомы. Они могут включать сильную боль внизу живота и кровотечение. Подобные симптомы требуют немедленного лечения.
Они могут включать сильную боль внизу живота и кровотечение. Подобные симптомы требуют немедленного лечения.
Вам может потребоваться медицинская помощь в больнице, если у вас есть серьезные симптомы разрыва кисты. Вам могут вводить внутривенное (внутривенное) обезболивающее через иглу, введенную в вену. Возможно, вам потребуется заменить жидкость или кровь из-за внутреннего кровотечения. В редких случаях при разрыве кисты яичника может потребоваться операция.Это может быть неотложная операция.
Если вам нужна операция из-за внутреннего кровотечения, хирург сделает разрез (разрез) в брюшной полости, пока вы находитесь под наркозом. Врач контролирует кровотечение и удаляет все сгустки крови или жидкость. Затем он или она может удалить кисту или весь яичник.
Почему мне может понадобиться лечение разрыва кисты яичника?
Некоторые разорванные кисты яичников могут вызвать сильное кровотечение. Им немедленно требуется медицинская помощь. В тяжелых случаях кровопотеря может снизить приток крови к вашим органам. В редких случаях это может привести к летальному исходу.
В редких случаях это может привести к летальному исходу.
Многие кисты яичников не разрываются. Эксперты не знают, почему одни кисты вскрываются, а другие нет. Киста чаще разрывается во время физических упражнений или сексуальной активности. Если у вас есть заболевание, из-за которого вы легко кровоточите, вам, вероятно, потребуется операция по поводу разрыва кисты.
Существуют разные типы кист яичников. Функциональные кисты — самый распространенный тип. Это происходит только у женщин, у которых не было менопаузы.Они часто случаются, когда яйцеклетка не выходит из яичника во время овуляции. Эти кисты являются наиболее частым типом разрыва.
Каковы риски лечения разрыва кисты яичника?
У многих женщин разрыв кисты яичника не вызывает никаких симптомов или вызывает лишь легкие симптомы. Легкие симптомы часто можно купировать с помощью обезболивающих. В этой ситуации редко бывают какие-либо риски.
В некоторых случаях у вас могут быть более серьезные симптомы. Они могут включать сильную боль в нижней части живота и кровотечение.Неконтролируемое кровотечение может быть опасным для жизни. Немедленно обратитесь к своему врачу. В зависимости от ваших симптомов вам может потребоваться госпитализация.
Они могут включать сильную боль в нижней части живота и кровотечение.Неконтролируемое кровотечение может быть опасным для жизни. Немедленно обратитесь к своему врачу. В зависимости от ваших симптомов вам может потребоваться госпитализация.
В тяжелых случаях может потребоваться операция. Это может быть экстренная процедура. Операция может быть малоинвазивной (лапароскопия). Это означает, что в нем используются очень маленькие разрезы (надрезы). Или это может быть стандартная открытая процедура с использованием гораздо большего разреза. Любая операция сопряжена с определенным риском, но в этих тяжелых случаях для вас есть больший риск, если операция не будет проведена.Риски и возможные осложнения операции по поводу разрыва кисты яичника включают:
- Кровотечение
- Инфекция
- Разрез плохо заживает
- Сгустки крови
- Риски наркоза
- Повреждение кровеносных сосудов, нервов, мышц или близлежащих структур таза
- Необходимость в увеличении разреза (при лапароскопии)
- Рубцовая ткань (спайки), образовавшаяся после операции
Как мне подготовиться к лечению разрыва кисты яичника?
Врач диагностирует разрыв кисты яичника. Если у вас возникла внезапная острая боль в животе, немедленно обратитесь к врачу. Если вы знаете, что у вас киста яичника, имейте в виду, что она может разорваться и потребовать лечения.
Если у вас возникла внезапная острая боль в животе, немедленно обратитесь к врачу. Если вы знаете, что у вас киста яичника, имейте в виду, что она может разорваться и потребовать лечения.
Ваш лечащий врач или акушер-гинеколог поставит диагноз. Ваш врач спросит о вашей истории болезни и симптомах. Обязательно сообщите врачу, если знаете, что у вас киста яичника. Вы также пройдете медицинский осмотр. Скорее всего, это будет включать осмотр органов малого таза.
Если ваш поставщик медицинских услуг считает, что у вас может быть разрыв кисты, вам могут потребоваться анализы.Эти тесты могут помочь исключить другие возможные причины ваших симптомов, такие как внематочная беременность, аппендицит или камень в почках. Некоторые из этих тестов могут включать:
- УЗИ. В этом тесте используются звуковые волны для определения размера, формы и местоположения кисты.
- Тест на беременность. Это делается, чтобы проверить, может ли беременность быть причиной кисты.

- Анализы крови. Они проверяют низкий уровень железа в крови (анемия). Они также проверяют наличие инфекции и признаков рака.
- Анализ мочи. Это ищет другие возможные причины вашей боли.
- Вагинальный посев. Это делается для проверки на тазовую инфекцию.
- Компьютерная томография. Это использует серию рентгеновских лучей и компьютер для создания детального изображения местности.
Возможно, вам потребуются дополнительные тесты, чтобы исключить другие возможные причины ваших симптомов.
Если вам нужна операция по удалению кисты, ваш лечащий врач расскажет, как к ней подготовиться.Например, вам не следует есть и пить после полуночи перед операцией.
Что происходит при лечении разрыва кисты яичника?
Лечение разрыва кисты яичника зависит от того, является ли оно сложным. Обычная киста — это простой мешок, заполненный жидкостью. Сложная киста может иметь твердые участки, неровности на поверхности или несколько участков, заполненных жидкостью.
Сложная киста может иметь твердые участки, неровности на поверхности или несколько участков, заполненных жидкостью.
У многих женщин функциональные кисты яичников. Большинство из них несложны. Несложный разрыв кисты можно лечить обезболивающими.Вам могут посоветовать следить за своими симптомами с течением времени. В некоторых случаях может потребоваться повторное ультразвуковое исследование. Вам может не понадобиться другое лечение.
Если киста сложная, вам может потребоваться другой уход. Этот тип кисты может вызвать:
- Кровопотеря, вызывающая низкое кровяное давление или учащенное сердцебиение
- Лихорадка
- Признаки возможного рака
Если у вас сложная разорванная киста яичника, вам может потребоваться медицинская помощь в больнице.Ваше лечение может включать:
- Внутривенные (внутривенные) жидкости для восполнения потери жидкости
- Тщательный мониторинг вашего пульса и других показателей жизнедеятельности
- Мониторинг уровня эритроцитов (гематокрита) для проверки способности крови переносить кислород
- Повторное ультразвуковое исследование для проверки кровотечения в животе
- Операция при ухудшении состояния здоровья или обследование на рак
Если вам нужна операция, ваш врач может использовать малоинвазивный метод. Это называется лапароскопией. Врач делает небольшие надрезы (надрезы) на вашем животе, пока вы находитесь под наркозом. Через эти разрезы продевают крошечную камеру с подсветкой и другие мелкие инструменты. Врач контролирует кровотечение и удаляет все сгустки крови или жидкость. Затем он или она может удалить кисту или весь яичник. Затем инструменты удаляются. Разрезы закрываются и перевязываются.
Это называется лапароскопией. Врач делает небольшие надрезы (надрезы) на вашем животе, пока вы находитесь под наркозом. Через эти разрезы продевают крошечную камеру с подсветкой и другие мелкие инструменты. Врач контролирует кровотечение и удаляет все сгустки крови или жидкость. Затем он или она может удалить кисту или весь яичник. Затем инструменты удаляются. Разрезы закрываются и перевязываются.
Если поставщик не использует лапароскопию, операция будет выполняться с большими разрезами.
Поговорите со своим врачом о том, какой вид лечения лучше всего подойдет вам.
Что происходит после лечения разрыва кисты яичника?
Вы и ваша медицинская бригада составите план дальнейших действий, который будет наиболее целесообразным для вас.
Если у вас разорванная киста яичника несложная, вы, скорее всего, продолжите лечение дома. При необходимости вы можете использовать обезболивающие. Боль пройдет через несколько дней. Немедленно сообщите своему врачу, если ваша боль усилится, если вы почувствуете головокружение или появятся новые симптомы. Проконсультируйтесь со своим врачом, если вам нужны визуализирующие исследования или анализы крови.
Проконсультируйтесь со своим врачом, если вам нужны визуализирующие исследования или анализы крови.
Если у вас сложный разрыв кисты яичника, возможно, вам придется остаться в больнице на 1 или более дней. Если ваша киста больше не кровоточит, вы можете пойти домой. При необходимости вы можете использовать обезболивающие. Вам могут потребоваться контрольные визуализационные тесты, чтобы убедиться, что кровотечение остановлено, и увидеть, нуждается ли киста в хирургическом вмешательстве, чтобы исключить рак.
Если вам сделали операцию, вам расскажут, как ухаживать за раной и перевязкой. Возможно, вам придется на время ограничить физическую активность.Ваша медицинская бригада предоставит вам дополнительную информацию.
В редких случаях причиной разрыва кисты яичника является рак. Это потребует тщательного последующего лечения у врача, специализирующегося на лечении рака. Вам может потребоваться операция и другие методы лечения.
У некоторых женщин более одной кисты яичника. Вы можете вместе со своим врачом спланировать лечение множественных кист. Если киста не разорвалась, возможно, со временем потребуется наблюдение. В остальных случаях может потребоваться хирургическое удаление кисты.Ваш поставщик медицинских услуг может прописать вам такие лекарства, как противозачаточные таблетки. В некоторых случаях они могут помочь уменьшить кисту яичника.
Вы можете вместе со своим врачом спланировать лечение множественных кист. Если киста не разорвалась, возможно, со временем потребуется наблюдение. В остальных случаях может потребоваться хирургическое удаление кисты.Ваш поставщик медицинских услуг может прописать вам такие лекарства, как противозачаточные таблетки. В некоторых случаях они могут помочь уменьшить кисту яичника.
Следующие шаги
Перед тем, как согласиться на тест или процедуру, убедитесь, что вы знаете:
- Название теста или процедуры
- Причина, по которой вы проходите тест или процедуру
- Каких результатов ожидать и что они означают
- Риски и преимущества теста или процедуры
- Каковы возможные побочные эффекты или осложнения
- Когда и где вы должны пройти тест или процедуру
- Кто будет проводить тест или процедуру и какова квалификация этого человека
- Что бы произошло, если бы вы не прошли тест или процедуру
- Любые альтернативные тесты или процедуры, о которых можно подумать
- Когда и как вы получите результаты
- Кому позвонить после теста или процедуры, если у вас возникнут вопросы или проблемы
- Сколько вам придется заплатить за тест или процедуру
Боль или спазмы в животе при беременности
Спазмы при беременности — это нормально?
Совершенно очевидно, что беспокоиться о боли в животе во время беременности и беспокоиться о том, что это является признаком выкидыша, вполне понятно. Но боли в животе или спазмы — обычное явление во время беременности, и обычно не о чем беспокоиться.
Но боли в животе или спазмы — обычное явление во время беременности, и обычно не о чем беспокоиться.
Умеренная боль в животе на ранних сроках беременности (в течение первых 12 недель) обычно вызвана расширением матки, растяжением связок по мере роста шишки, гормональным запором или задержкой ветра. Иногда это может ощущаться как «колющая боль» или легкая менструальная боль. Вам, вероятно, не о чем беспокоиться, если боль слабая и проходит, когда вы меняете позу, отдыхаете, какаете или уносите ветер.
В конце беременности вы также можете почувствовать легкий дискомфорт или спазмы, напоминающие менструальный цикл.Не о чем беспокоиться, но если у вас возникнут какие-либо проблемы, позвоните своей акушерке.
Когда мне следует сообщать о боли в животе при беременности?
Боль в животе может сильно беспокоить беременных. Боль может заставить вас бояться худшего, например выкидыша. Важно прислушиваться к своим инстинктам. Если вас беспокоят боли или вы просто чувствуете, что что-то не так, обратитесь к акушерке. Не бойтесь тратить чье-то время. Всегда лучше все проверить.
Не бойтесь тратить чье-то время. Всегда лучше все проверить.
Если у вас постоянная боль в животе (боль, которая не проходит) или спазмы, или если боль возникает внезапно, вам следует немедленно обратиться к врачу или акушерке.
На какие боли в животе и спазмы следует обращать внимание при беременности?
Большинство болей в животе и спазмов во время беременности — это не о чем беспокоиться. Но есть некоторые симптомы, о которых вам следует знать, поскольку они могут быть признаком чего-то более серьезного.
Если вы чувствуете какую-либо из следующих болей, , даже если вы не испытываете никаких других симптомов, перечисленных в списке , немедленно позвоните своей акушерке, врачу или в больницу.
Сильная боль в нижней части живота с одной стороны на ранних сроках беременности
Эта боль может быть признаком внематочной беременности. Другие симптомы могут включать:
Сильные спазмы в животе с или без кровотечения, которое длится несколько часов
Это может быть признаком выкидыша или отслойки плаценты.
Регулярные болезненные схватки / судороги до 37 недель
Это может быть признаком преждевременных родов, особенно если у вас также есть:
- Медленная струйка или прилив прозрачной или розоватой жидкости из влагалища или любое увеличение выделений из влагалища
- необычная для вас боль в спине
- спазмы, похожие на сильные менструальные боли
- ощущение давления в нижней части живота (таз).
Сильная боль в животе, которая не проходит.
Эта боль может быть признаком отслойки плаценты. Другие симптомы могут включать:
- нежность при надавливании животом
- Боль в спине с кровотечением или без него.
Боль в верхнем отделе желудка
Боль под ребрами часто встречается на поздних сроках беременности, потому что ваш ребенок растет, а матка подталкивается вверх под ребрами. Но если эта боль сильная или постоянная, особенно с правой стороны, это может быть признаком преэклампсии. Другие симптомы могут включать:
Другие симптомы могут включать:
- внезапное увеличение отека на лице, руках или ногах
- очень сильная головная боль или тупая головная боль, которая не проходит
- проблемы со зрением, например размытость или мигание света
- рвота или просто плохое самочувствие.
Преэклампсия обычно развивается во второй половине беременности (примерно от 20 недель).
Боль внизу живота или тупая боль в спине
Позвоните своей акушерке, если у вас есть эта боль и одно или несколько из следующих:
- боль или дискомфорт при мочеиспускании
- Частая потребность в мочеиспускании (сама по себе это обычное явление при нормальной беременности)
- повышенная температура (более 37.5 ° С)
- дурно пахнущая, мутная или кровавая
- плохое самочувствие (тошнота) и рвота.
Это симптомы инфекции мочевыводящих путей. Это не экстренная ситуация, но ее следует лечить как можно скорее.
Какой еще боли в животе мне следует ожидать?
схватки Брэкстона-Хикса
Сокращения Брэкстона-Хикса — признак того, что мышцы матки напрягаются. Это может произойти уже с 16 недели, но чаще встречается на более поздних сроках беременности.
схваток Брэкстона-Хикса:
- нерегулярно (с интервалом более 10 минут)
- краткосрочное
- больше неудобно, чем больно.
Вам не нужно связываться с родильным отделением или акушеркой, если схватки не станут болезненными и регулярными (с интервалом менее 10 минут).
Схватки / спазмы после 37-40 недель могут быть признаком ранних стадий родов. Это называется латентной фазой родов.
Вызывает ли овуляция газы? Вот что происходит у вас в брюшной полости в середине цикла
В то время как некоторые женщины не знают, когда у них происходит овуляция, у других появляются такие неприятные признаки от своего тела, как спазмы, вздутие живота и высыпания. (И это еще до того, как начнется ПМС.) Но действительно ли овуляция вызывает газы? Ответ — да, но вы можете быть удивлены, узнав причину.
(И это еще до того, как начнется ПМС.) Но действительно ли овуляция вызывает газы? Ответ — да, но вы можете быть удивлены, узнав причину.
Что такое mittelschmerz?
Чтобы понять, почему вы чувствуете себя так неприятно вздутым и газообразным, полезно узнать о чем-то, что называется mittelschmerz, или «средняя боль». «Выход яйцеклетки на самом деле является разрывом кисты, и жидкость из кисты выходит в брюшную полость, и вы часто получаете немного крови, которая действительно может раздражать слизистую оболочку полости тела и причинять вам дискомфорт. , — объясняет Мэри Джейн Минкин, доктор медицины, акушер-гинеколог Йельского университета, в интервью Romper.
Имеет смысл, что на все эти внутренние действия будут некоторые телесные реакции, например, ваш живот вздутый и станет болезненным. И доктор Минкин подтверждает, что газ также может быть реакцией: «Некоторые [женщины] действительно реагируют на немного жидкости и крови, раздражающие брюшную полость».
Раздражение тоже настоящее. Одно исследование показало, что овуляционная боль «различается по степени тяжести от легкой до мучительной и обычно ощущается около яичников на той же стороне, что и развивающийся фолликул.»
Одно исследование показало, что овуляционная боль «различается по степени тяжести от легкой до мучительной и обычно ощущается около яичников на той же стороне, что и развивающийся фолликул.»
Какую роль играет прогестерон?
Помимо раздражения брюшной полости, есть еще одна причина, по которой вы можете испытывать газы и дискомфорт в желудочно-кишечном тракте в середине цикла, и это благодаря небольшому гормону называется прогестерон, который вырабатывается во время овуляции, объясняет д-р Минкин. «Некоторые женщины плохо себя чувствуют в так называемой фазе« лютеиновой фазы »(фазы присутствия прогестерона)».
Некоторые эффекты прогестерона могут включать «задержку транзита через желудочно-кишечный тракт. time », что означает, что пища перемещается по пищеварительному тракту более медленно, согласно данным Today.Это еще одна причина, по которой вы можете чувствовать вздутие живота и запор в дни, когда идет овуляция.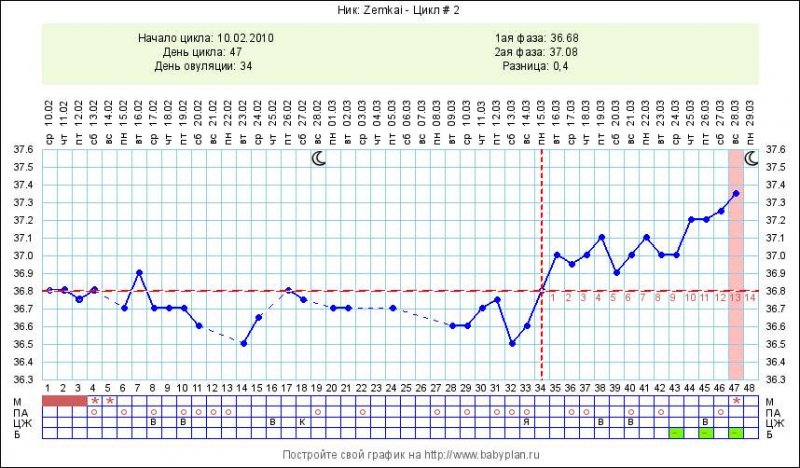
Хотя все это может заставить вас проклясть свой цикл, к счастью, есть некоторые вещи, которые вы можете сделать, чтобы сделать время миттельшмерц более терпимым. Согласно Healthline, употребление большого количества воды, ограничение потребления соли и прием добавок магния (если ваш врач одобряет это) могут помочь уменьшить симптомы вздутия живота.
Если вы имеете дело с газом, вы можете съесть больше имбиря, травы, которая помогает ускорить пищеварение, а это означает, что газ может быстро перемещаться по вашему организму, согласно Everyday Health.
И если метеоризм, связанный с овуляцией, вызывает у вас прямое неудобство, вы всегда можете полностью отказаться от овуляции, приняв таблетки. «Простой способ избежать овуляции — регулярно принимать оральные противозачаточные таблетки (содержащие и эстроген, и прогестин). Они действуют, чтобы предотвратить беременность, подавляя овуляцию», — объясняет доктор Минкин.
Не забудьте немного расслабиться на 11-14 дни вашего цикла. В конце концов, в это время месяца ниже пояса идет лот .
В конце концов, в это время месяца ниже пояса идет лот .
Эксперты:
Мэри Джейн Минкин, акушер-гинеколог Йельского университета
Процитированные исследования:
«Mittelschmerz» Натан Р. Бротт 1, Жаклин К. Ле 2 In: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2020 янв.2020 июл 10.
https://pubmed.ncbi.nlm.nih.gov/31747229/
Эта статья была первоначально опубликована
Боль при овуляции: кто, почему и когда
Кэтрин Маккуин, Getty Images
Вы когда-нибудь испытывали ощущение легкого спазма в нижней части живота, когда время месяца не видно на горизонте? Тогда вы могли справиться с болью при овуляции, также известной как «Mittelschmerz» (по-немецки «средняя боль»).
Как следует из названия, это происходит, когда ваш яичник выпускает яйцеклетку в этом месяце, готовую либо встретить ожидающую сперму и превратить ее в начало ребенка, либо позже потерять сознание из-за ежемесячного кровотечения.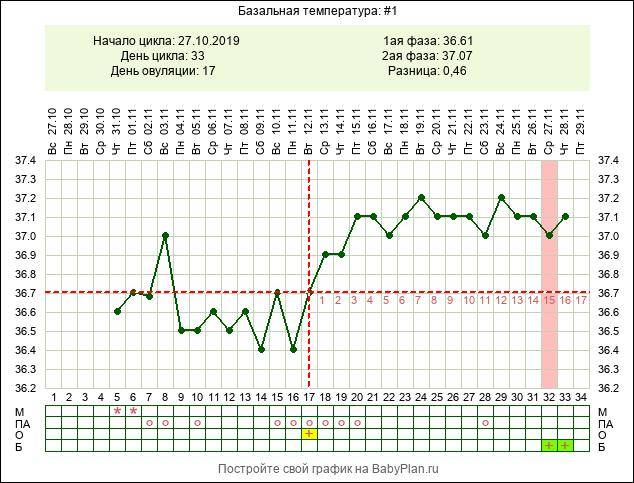 Это может проявляться в виде спазмов, которые вы можете почувствовать в желудке примерно в середине менструального цикла.
Это может проявляться в виде спазмов, которые вы можете почувствовать в желудке примерно в середине менструального цикла.
Это тоже довольно распространенное явление. «Примерно каждая пятая женщина испытывает боль при овуляции», — говорит мисс Шазия Малик, гинеколог-консультант и акушер в больнице Портленда, входящей в состав HCA Healthcare UK.
На что похожа боль при овуляции?
«Женщины, которые испытывают боль при овуляции, обычно испытывают одностороннюю боль в нижней части живота во время овуляции (примерно в середине цикла)», — объясняет мисс Малик. Менструальные циклы различаются по продолжительности, но овуляция обычно происходит примерно за 14 дней до менструации, когда яичник выпускает яйцеклетку. Таким образом, если вы испытываете боль на 14-й день цикла или около него, это может указывать на то, что это связано с овуляцией.
Уровень ощущений может быть разным.«Боли при овуляции иногда могут ощущаться как тупые спазмы, похожие на боли при месячных. Однако они могут ощущаться как резкие и внезапные приступы боли.
Однако они могут ощущаться как резкие и внезапные приступы боли.
‘Боль обычно преобладает только на одной стороне нижней части живота, в зависимости от того, из какого яичника яйцеклетка выходит в этом месяце. В следующем месяце боль может появиться с другой стороны в зависимости от того, какой яичник выпустил яйцеклетку ».
Как долго может длиться овуляционная боль?
Зависит от вашей личной физиологии. «Продолжительность процедуры варьируется от нескольких минут до одного-двух дней», — говорит д-р Шри Датта, гинеколог, работающий в сфере интимного здоровья женщин, Intimina.
Мисс Малик отмечает, что некоторые люди могут испытывать одну быструю боль, а не судороги. Она также отмечает, что некоторые женщины замечают небольшое вагинальное кровотечение во время овуляции, но обычно это не о чем беспокоиться. (Если вы испытываете сильное вагинальное кровотечение в середине цикла, обязательно проверьте это у своего врача, поскольку это может быть признаком «гормонального дисбаланса, основных состояний или проблемы с невыявленной беременностью — так что это стоит изучить». )
)
Почему возникает боль при овуляции?
В настоящее время это полностью не подтверждено.«Точная причина боли при овуляции неизвестна; однако считается, что это боль, связанная с прорывом яйцеклетки через стенку яичника », — уточняет мисс Малик. Когда это происходит, стенка растягивается, что может вызвать дискомфорт, а также небольшое количество жидкости или крови выделяется из фолликула (маленькой кисты), содержащего яйцо, что может раздражать подкладку живота и вызывать боль. Боли при овуляции действительно могут различаться от женщины к женщине, и некоторые могут никогда их не испытывать.
Очень важно, чтобы вы не теряли внимательности к любым потенциальным причинам для тревоги.«Конечно, если у вас хроническая боль в области таза или боль настолько сильна, что вы не можете с ней справиться, важно обратиться за консультацией к специалисту».
Lumie Bodyclock Spark 100 Wake up to Daylight SAD Light
Lumie johnlewis.com£ 59,25
This работает Спрей для подушек для глубокого сна (75 мл)
это работает lookfantastic. com
com19 фунтов стерлингов.50
Свеча Valkiria
ПЕРЕГРУЗИТЬ cultbeauty.co.uk46,00 фунтов стерлингов
Ароматические палочки Esteban Ambre, 20 шт. В упаковке
Эстебан johnlewis.com4,95 фунтов стерлингов
Как я узнаю, что испытываю боль при овуляции?
Отслеживание — ключ к успеху, — говорит доктор Датта.«Ведите дневник своих симптомов, чтобы увидеть, когда вы испытываете боль в связи с менструальным циклом и как долго она длится. Убедитесь, что вы записали это в течение нескольких циклов, чтобы увидеть, есть ли узор.
‘Также отметьте, на какой стороне живота вы чувствуете боль, и обсудите эти результаты со своим гинекологом. Помните, что у вашей боли может быть много других причин, поэтому ваш врач рассмотрит наиболее вероятные причины в соответствии с вашим дневником симптомов и изучит их дальше.’
Стоит ли мне беспокоиться о боли при овуляции?
Наверное, нет, — советует доктор Датта. «В большинстве случаев боль при овуляции не вызывает беспокойства и встречается довольно часто. Хотя обычно это безвредно, вам следует обратиться за медицинской помощью, если вы обнаружите, что боль сильная, усиливается или трудно поддается лечению.
«В большинстве случаев боль при овуляции не вызывает беспокойства и встречается довольно часто. Хотя обычно это безвредно, вам следует обратиться за медицинской помощью, если вы обнаружите, что боль сильная, усиливается или трудно поддается лечению.
‘Наряду с этим важно следить за другими симптомами, такими как сильное кровотечение, неприятные выделения из влагалища, задержка менструации, тошнота или любые другие симптомы, влияющие на вашу повседневную жизнь.
«Отмечая ваши симптомы и отслеживая боль в соответствии с вашим циклом, это поможет вам и вашему врачу определить, связана ли она с менструальным циклом или необходимо дальнейшее исследование».
Как лечить боль при овуляции?
По мнению экспертов, ниже приведены лучшие способы помочь смягчить эти ощущения.
- Тепло: тепла расслабляет и успокаивает мышцы, поэтому попробуйте использовать грелку, бутылку с горячей водой или принять теплую ванну.
- Обезболивающие: безрецептурных обезболивающих могут облегчить боль.
 Ибупрофен, парацетамол или диклофенак — это лишь некоторые из эффективных.
Ибупрофен, парацетамол или диклофенак — это лишь некоторые из эффективных. - Противозачаточные таблетки: поговорите со своим врачом о возможности использования противозачаточных таблеток. Некоторые противозачаточные таблетки действуют, останавливая овуляцию, что, в свою очередь, может значительно уменьшить или полностью прекратить боль.
- Здоровый образ жизни: поддержание здорового питания и потребление жидкости обычно помогает уменьшить боль.Точно так же упражнения — даже если это просто быстрая прогулка — тоже помогут. Поддержание здорового образа жизни может облегчить симптомы боли при овуляции и предменструальные симптомы.
Избавьтесь от шума и получите практические советы экспертов, домашние тренировки, легкое питание и многое другое прямо в свой почтовый ящик. Подпишитесь на БЮЛЛЕТЕНЬ ЖЕНСКОГО ЗДОРОВЬЯ.
Клаудиа Канаван В качестве цифрового редактора красоты и здоровья Клаудия со степенью магистра журнальной журналистики является приверженцем естественного, органического и безжалостного ухода за кожей, а также заботы о неразрывной связи между разумом и телом.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти дополнительную информацию об этом и подобном контенте на сайте piano.io.
Синдром тазовой заложенности | Сидарс-Синай
Не то, что вы ищете?Что такое синдром тазовой заложенности?
Синдром тазовой заложенности состояние, вызывающее хроническую тазовую боль.Считается, что это вызвано проблемами с вены в области малого таза. Это нижняя часть живота (брюшная полость).
Вены — это кровеносные сосуды, по которым кровь возвращается к сердцу. У некоторых женщин вены
в низу живота может перестать работать. Кровь может начать накапливаться внутри
вены. Когда это происходит, вены в тазу могут увеличиваться и менять форму, например
варикозное расширение вен. Это может привести к боли и другим симптомам заложенности таза.
синдром.
Это может привести к боли и другим симптомам заложенности таза.
синдром.
В основном встречается у женщин детородного возраста. Это может быть чаще у женщин, которые родили более одного ребенка.
Что вызывает синдром заложенности таза?
медицинских работников пытаются понять возможные причины синдрома заложенности таза. Расширенные вены в таз, кажется, играет главную роль. Но у многих женщин расширены вены и нет никаких симптомов.Беременность может увеличить риск синдрома заложенности таза. Это потому что вены увеличивать во время беременности, чтобы поддерживать усиленный кровоток. Это может навсегда увеличивают вены и приводят к появлению симптомов.
Гормоны также могут играть роль в синдроме тазовой заложенности. Эстроген делает вены
шире (расширяется). Это может быть причиной того, что после менопаузы это состояние нечасто. Эстроген
уровни ниже после менопаузы.Другие гормоны также могут вызывать расширение вен.
и вызывают симптомы.
Это может быть причиной того, что после менопаузы это состояние нечасто. Эстроген
уровни ниже после менопаузы.Другие гормоны также могут вызывать расширение вен.
и вызывают симптомы.
Кто подвержен риску синдрома тазовой заложенности?
У вас может быть повышенный риск синдрома заложенности тазовых органов, если вы рожали. более чем одному ребенку. У вас также может быть более высокий риск, если другие члены вашей семьи иметь это.
Каковы симптомы синдрома тазовой заложенности?
Основным симптомом синдрома заложенности таза является боль в тазу, которая длится не менее
6 месяцев.Эта боль часто начинается во время или после беременности. Это может ухудшиться
после более поздней беременности. Боль может быть тяжелой или ноющей. Или боль может
быть резким. Обычно боль только с одной стороны, чаще с левой. Иногда вы
может чувствовать это с обеих сторон. Боль часто усиливается в конце дня.
Или боль может
быть резким. Обычно боль только с одной стороны, чаще с левой. Иногда вы
может чувствовать это с обеих сторон. Боль часто усиливается в конце дня.
Определенные факторы могут усилить боль, например:
- Изменение позы
- Заниматься сексом (как во время, так и после)
- Стоит долго
- Ходьба
У некоторых женщин также есть такие симптомы, как:
- Боль до или во время менструации
- Ощущение внезапной потребности в мочеиспускании
- Расширенные и деформированные вены на ягодицах, наружных половых органах (вульве) или бедрах
Как диагностируется синдром тазовой заложенности?
Синдром тазовой перегрузки нелегко диагностировать. Боль в области таза встречается часто и бывает
есть много разных причин. Боль в области таза может быть следствием проблем с репродуктивной функцией.
система, такая как яичники и матка. Это может быть вызвано мочевыводящей системой, например:
ваш мочевой пузырь. Это может быть вызвано желудочно-кишечной системой, например, вашим большим
кишечник. Причина может быть в мышцах или костях. Психические расстройства, такие как
как депрессия, также связаны с хронической тазовой болью. Ваш лечащий врач будет
перед диагностикой состояния необходимо рассмотреть множество возможных причин.
Боль в области таза встречается часто и бывает
есть много разных причин. Боль в области таза может быть следствием проблем с репродуктивной функцией.
система, такая как яичники и матка. Это может быть вызвано мочевыводящей системой, например:
ваш мочевой пузырь. Это может быть вызвано желудочно-кишечной системой, например, вашим большим
кишечник. Причина может быть в мышцах или костях. Психические расстройства, такие как
как депрессия, также связаны с хронической тазовой болью. Ваш лечащий врач будет
перед диагностикой состояния необходимо рассмотреть множество возможных причин.
Ваш лечащий врач или Врач акушер-гинеколог может диагностировать это состояние. Они спросят об истории вашего здоровья и ваши симптомы. Вы также пройдете медицинский осмотр. Скорее всего, это будет тазовый экзамен.
Вам также могут понадобиться некоторые тесты, например:
- Анализы мочи на наличие проблем с мочевыводящей системой
- Анализы крови на беременность, инфекции, передаваемые половым путем (ИППП), анемия и другие состояния
- УЗИ малого таза для поиска новообразований в тазу
- Ультразвуковая допплерография для проверки кровотока в сосудах малого таза
- Компьютерная томография или МРТ для получения более детальных снимков
- Диагностическая лапароскопия для исключения других причин тазовой боли
- Процедура рентгенографии тазовые вены (венография)
Как лечится синдром заложенности таза?
Ваш лечащий врач может адаптировать ваше лечение в соответствии с вашими симптомами. Возможный
варианты лечения включают:
Возможный
варианты лечения включают:
- Гонадотропин-рилизинг-гормон препараты, которые блокируют функцию яичников и могут облегчить боль
- Гормональные препараты прогестина, которые могут ослабить боль
- Процедуры по перекрытию поврежденных вен (склеротерапия, эмболизация)
- Операция по удалению поврежденных вен
- Операция по удалению матки и яичники
Ваш лечащий врач может предложить стартовые лекарства.Если это не облегчит ваши симптомы, ваше медицинское Поставщик может посоветовать процедуру для лечения этого состояния. Ваши симптомы могут уменьшиться как ты войти в менопаузу.
Когда мне следует позвонить своему врачу?
Если ваши симптомы ухудшатся, запланируйте
скоро обратитесь к своему врачу. Синдром тазовой заложенности сам по себе обычно не
привести к неотложной медицинской помощи.Если у вас возникла резкая, внезапная боль, которая не проходит,
видеть
Ваш поставщик медицинских услуг прямо сейчас.
Синдром тазовой заложенности сам по себе обычно не
привести к неотложной медицинской помощи.Если у вас возникла резкая, внезапная боль, которая не проходит,
видеть
Ваш поставщик медицинских услуг прямо сейчас.
Основные сведения о синдроме тазовой заложенности
Синдром тазовой заложенности заболевание, вызывающее хроническую тазовую боль. Считается, что состояние из-за проблемы с расширенными венами в области малого таза.
- Женщины детородного возраста, у которых было более одной беременности, могут иметь самый высокий риск синдрома заложенности таза.
- Тазовая боль — главный симптом. Этот может ухудшиться после стояния, ходьбы или секса. Это может начаться во время или после беременность.
- Вам может потребоваться несколько тестов, чтобы исключить другие причины тазовой боли.

- Гормональное лечение может облегчить симптомы.
- Процедуры, блокирующие поврежденные вены (эмболизация) или операция по удалению яичника и трубка или матка могут быть вариантами.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения врача:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и вспомнить, что вам нужно. провайдер вам говорит.
- Во время визита запишите название нового диагноза и любые новые лекарства, методы лечения, или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут.
 Также
знать, каковы побочные эффекты.
Также
знать, каковы побочные эффекты. - Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если у вас назначена повторная встреча, запишите дату, время и цель для этого визит.
- Узнайте, как вы можете связаться с вашим лечащим врачом, если у вас возникнут вопросы.
Медицинский обозреватель: Ирина Бурд к.м.н.
Медицинский обозреватель: Донна Фриборн, доктор философии, CNM FNP
Медицинский обозреватель: Хизер М. Тревино BSN RNC
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Всегда следуйте инструкциям лечащего врача.
Киста и перекрут яичника: симптомы, диагностика и лечение
Каждый яичник содержит тысячи крошечных яиц. Гормоны, вырабатываемые в головном мозге и яичниках, вызывают созревание одной яйцеклетки и ежемесячно выделяются из мешочка внутри яичника.Это называется овуляцией. Если яйцо не оплодотворяется, оно растворяется в организме. Менструация или «период» наступает примерно через 2 недели.
Когда яйцо высвобождается во время овуляции, мешочек, в котором находилось яйцо, также должен исчезнуть. Если яйцеклетка не выходит из мешочка в яичнике или мешочек может заполниться жидкостью и образовать кисту.
У подростков и молодых женщин наличие кисты является нормальным явлением. Киста называется функциональной кистой. У многих женщин есть функциональные кисты, о которых не подозревают.Кисты сморщиваются или растворяются после овуляции.
Иногда киста может увеличиваться и разорваться. Чем больше киста, тем больше вероятность перекрута яичника. При перекруте яичника кровоснабжение яичника может быть заблокировано, что приведет к необратимому повреждению яичника.
Функциональные кисты не вызывают рак.
Признаки и симптомы
Функциональные кисты редко вызывают симптомы. Поскольку другие заболевания имеют похожие симптомы, врачу необходимо будет диагностировать причину ваших симптомов.
Симптомы включают:
- Ноющая или внезапная боль внизу живота (живота)
- Вздутие в нижней части живота
- Тошнота, рвота или потеря аппетита
- Головокружение при вставании из положения сидя
- Изменения сроков менструации
- Очень сильное вагинальное кровотечение
- Изменение дефекации
- Более частое мочеиспускание
- Прибавка в весе
- Боль во время или после секса
Внезапное появление тяжелых симптомов требует немедленного обследования у врача. Это может быть неотложная медицинская помощь.
Это может быть неотложная медицинская помощь.
Диагностика
- Профилактическое обследование органов малого таза : врач проверит наличие образования.
- Визуальные тесты :
- Лапароскопия . Хирург делает небольшой разрез в брюшной полости. Используя камеру с подсветкой, хирург может осмотреть кисту. Лапароскопия проводится, если на УЗИ обнаруживается киста, которая вряд ли исчезнет или рассосется сама по себе.Киста удаляется из яичника и отправляется на исследование. Яичник остается на месте. Лапароскопия также проводится, если врачей беспокоит перекрут яичника или кровотечение из кисты. Обе эти ситуации могут потребовать неотложной медицинской помощи.
- Анализы крови . Иногда, в зависимости от того, как киста выглядит на снимке, ваш врач может назначить анализы крови, чтобы узнать, какой у вас тип кисты.

Осложнения
- Разрыв кисты яичника может вызвать выделение жидкости из кисты или кровотечение в брюшную полость.
- Из-за прекращения кровоснабжения яичника перекрут яичника может вызвать воспаление и смерть яичника.
Лечение
- Подожди и смотри. Врач может подождать 1-2 месяца, прежде чем приступить к лечению, чтобы увидеть, исчезнет ли киста сама по себе. Обычно киста не вызывает серьезных симптомов, но УЗИ подтверждает ее наличие. Вы будете повторно обследованы после 1-2 менструальных циклов. Для наблюдения за кистой снова может быть проведено ультразвуковое исследование.
- Обезболивающее. Иногда может помочь влажное тепло и безрецептурные обезболивающие, такие как Tylenolâ, Advilâ или Aleveâ. Внимательно прочтите этикетку лекарства, чтобы знать правильную дозу. Грелка или теплая ванна снимают боль. Следите за тем, чтобы не обжечься.
- Избегайте активной деятельности. Если у вас большая киста, врач может попросить вас избегать активной деятельности, пока киста не станет меньше и не исчезнет.
 Чрезмерная активность может вызвать перекрут яичника.
Чрезмерная активность может вызвать перекрут яичника. - Противозачаточные таблетки (BC) могут быть назначены, чтобы остановить овуляцию. Прекращение овуляции может предотвратить образование новых кист. Прием таблеток BC не помогает исчезнуть уже имеющейся кисте.
- Операция может быть сделана, хотя и редко требуется, если киста очень большая. Неотложная операция необходима, если киста разорвалась и кровоточила в брюшной полости или произошел перекрут яичника.
- Цистэктомия: это наиболее распространенная форма лечения. Киста удаляется без удаления яичника.Цистэктомия может быть выполнена лапароскопией или большим разрезом в брюшной полости (лапаротомия). Удаление кисты не предотвращает образование новых кист в будущем.
- Овариэктомия (ох уж, REK tuh me): Удаляется весь яичник, включая кисту.
- Сальпингоофорэктомия: удаляются маточная труба, яичник и киста.
Пока присутствует хотя бы один яичник, женщина все еще может забеременеть.
После операции позвоните своему врачу, если:
- У вас температура выше 101 °.
- Покраснение в месте операции.
- Есть дренаж из места операции.
- У вас сильное вагинальное кровотечение.
- У вас не проходит боль.
- У вас есть вопросы.
Киста и перекрут яичника (PDF)
HH-I-425 12/16 Copyright 2016 Национальная детская больница
Узнайте разницу между болезненными периодами, эндометриозом и СРК
Если у вас есть боль в области таза, может быть трудно понять, что вызывает у вас дискомфорт.Возможно, вы чувствуете тошноту, запор или диарею. Во время менструации у вас могут быть легкие или сильные спазмы. Или, возможно, вы испытываете боль во время полового акта или во время дефекации. Эти симптомы могут варьироваться от неудобных до выводящих из строя, а также могут быть разные причины.
ПМС и болезненные периоды
Нередки случаи дискомфорта, связанного с предменструальным синдромом или ПМС, во время менструации. Более 50 процентов женщин, у которых менструация, говорят, что они испытывают боль от одного до двух дней каждый месяц.Во время менструации гормоноподобные вещества заставляют матку сокращаться, поэтому она может сбросить слизистую оболочку. Это сокращение вызывает спазмы.
Более 50 процентов женщин, у которых менструация, говорят, что они испытывают боль от одного до двух дней каждый месяц.Во время менструации гормоноподобные вещества заставляют матку сокращаться, поэтому она может сбросить слизистую оболочку. Это сокращение вызывает спазмы.
Боль и другие симптомы, такие как тошнота, запор и диарея, могут возникнуть до начала менструации. Кроме того, перед месячными у вас может быть эмоциональный дискомфорт, включая беспокойство, подавленное настроение, раздражительность и капризность. Эти симптомы обычно проходят после начала менструации.
Этот циклический график помогает отличить ПМС от других состояний.Но хотя некоторая боль во время менструации является обычным явлением, если безрецептурные лекарства, такие как ибупрофен, неэффективны, а ваши симптомы не позволяют вам заниматься повседневными делами, пора поговорить с врачом.
Если боль мешает вам жить своей жизнью, запишитесь на прием к гинекологу сегодня же.
Эндометриоз
В отличие от ПМС, боль при эндометриозе не вызвана сокращениями матки. Вместо этого это происходит, когда клетки из матки имплантируются вне матки, иногда в полость таза, кишечник или мочевой пузырь.Имплантация вызывает воспаление, которое, в свою очередь, вызывает боль.
Вместо этого это происходит, когда клетки из матки имплантируются вне матки, иногда в полость таза, кишечник или мочевой пузырь.Имплантация вызывает воспаление, которое, в свою очередь, вызывает боль.
Боль во время менструации — самый распространенный признак эндометриоза, но вы также можете ощущать боль во время полового акта, дефекации или мочеиспускания. У вас могут быть нерегулярные циклы, с периодом каждые две или шесть недель или даже пропуски целых месяцев. В целом боль при эндометриозе носит циклический характер, что позволяет отличить ее от других состояний, таких как синдром раздраженного кишечника (СРК). Однако некоторые женщины с эндометриозом испытывают постоянные боли.
Эндометриоз — сложное заболевание, потому что его симптомы аналогичны другим состояниям, и некоторые женщины могут не осознавать, что их «плохие месячные» не являются нормальными, а являются симптомами более серьезного состояния.
Эндометриоз нельзя предотвратить, но можно вылечить. Гормональная терапия, такая как гормональные контрацептивы (например, противозачаточные таблетки, инъекции, пластырь или кольцо), подавляет овуляцию, подавляя секрецию гормонов. Другой тип лекарств, агонист гонадолиберина, действует на мозг, подавляя стимуляцию яичников.Это мощное лекарство назначают только после того, как хирургическим путем поставлен диагноз эндометриоза, когда врач может четко увидеть признаки воспаления и рубцов.
Гормональная терапия, такая как гормональные контрацептивы (например, противозачаточные таблетки, инъекции, пластырь или кольцо), подавляет овуляцию, подавляя секрецию гормонов. Другой тип лекарств, агонист гонадолиберина, действует на мозг, подавляя стимуляцию яичников.Это мощное лекарство назначают только после того, как хирургическим путем поставлен диагноз эндометриоза, когда врач может четко увидеть признаки воспаления и рубцов.
Беременность также имеет побочный эффект подавления яичников. Хотя эндометриоз может вызвать образование рубцов в фаллопиевых трубах, что, возможно, затрудняет беременность, это состояние не влияет на беременность, если она возникает.
Удаление яичников и матки — лучший способ лечения эндометриоза.Этот вариант обычно не рекомендуется для молодых пациентов, но может быть подходящим для пожилых пациентов, которые больше не планируют беременность.
IBS
Хотя симптомы СРК ощущаются в области малого таза, СРК поражает толстый кишечник, вызывая спазмы в животе, вздутие живота, запоры и диарею. В отличие от болезненных менструаций и большинства случаев эндометриоза, боль от СРК не совпадает с вашим периодом. Вместо этого симптомы могут появляться несколько раз в неделю и продолжаться в течение нескольких месяцев.СРК может быть диагностирован, если у вас боль в животе, которая перекрывается с дефекацией (т. Е. Более или менее боль после дефекации и изменения внешнего вида или частоты дефекации).
В отличие от болезненных менструаций и большинства случаев эндометриоза, боль от СРК не совпадает с вашим периодом. Вместо этого симптомы могут появляться несколько раз в неделю и продолжаться в течение нескольких месяцев.СРК может быть диагностирован, если у вас боль в животе, которая перекрывается с дефекацией (т. Е. Более или менее боль после дефекации и изменения внешнего вида или частоты дефекации).
Изменения в диете и образе жизни, лекарства для лечения симптомов, пробиотики и психотерапевтические препараты используются для лечения СРК.
Неважно, связана ли ваша боль в области таза с менструацией, эндометриозом, СРК или другим заболеванием, пора получить ответы. Если боль мешает вам жить своей жизнью, запишитесь на прием к гинекологу сегодня.
Хотите узнать больше об эндометриозе?
Эндометриоз поражает более 6 миллионов женщин в Соединенных Штатах. Симптомы могут включать боль в области таза, усталость, болезненные месячные, боль при половом акте, боль в мочевом пузыре или кишечную боль.



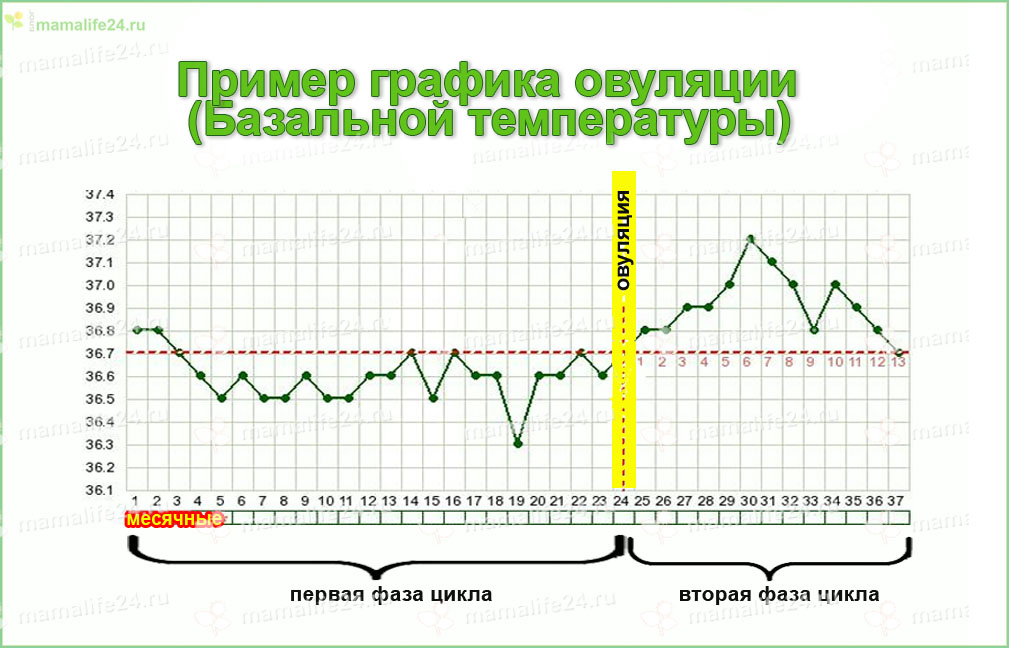
 Слизистая отслаивается от стенок матки и вместе с кровью выходит наружу. Матка при этом осуществляет сократительные движения, которые могут сопровождаться повышенными болевыми ощущениями. Часто в медицине даже проводят аналогию между этим процессом и процессом родов, отмечая, что гормональное сопровождение в обоих случаях (существенное увеличение гормона прогестерона с происходившим накануне процесса снижением уровня эстрогенов) имеет много общего[3]. Данный период в норме занимает 3–5 дней.
Слизистая отслаивается от стенок матки и вместе с кровью выходит наружу. Матка при этом осуществляет сократительные движения, которые могут сопровождаться повышенными болевыми ощущениями. Часто в медицине даже проводят аналогию между этим процессом и процессом родов, отмечая, что гормональное сопровождение в обоих случаях (существенное увеличение гормона прогестерона с происходившим накануне процесса снижением уровня эстрогенов) имеет много общего[3]. Данный период в норме занимает 3–5 дней. Яйцеклетка, вышедшая из фолликула, передвигается по яйцеводу в ожидании оплодотворения. Эта фаза заканчивается либо оплодотворением, либо отторжением изжившей себя слизистой и рассасыванием желтого тела.
Яйцеклетка, вышедшая из фолликула, передвигается по яйцеводу в ожидании оплодотворения. Эта фаза заканчивается либо оплодотворением, либо отторжением изжившей себя слизистой и рассасыванием желтого тела. Избыточная выработка этих веществ может приводить к возникновению дефицита маточного кровообращения, резким спазмам маточной мускулатуры и объективно сильным болезненным ощущениям.
Избыточная выработка этих веществ может приводить к возникновению дефицита маточного кровообращения, резким спазмам маточной мускулатуры и объективно сильным болезненным ощущениям.
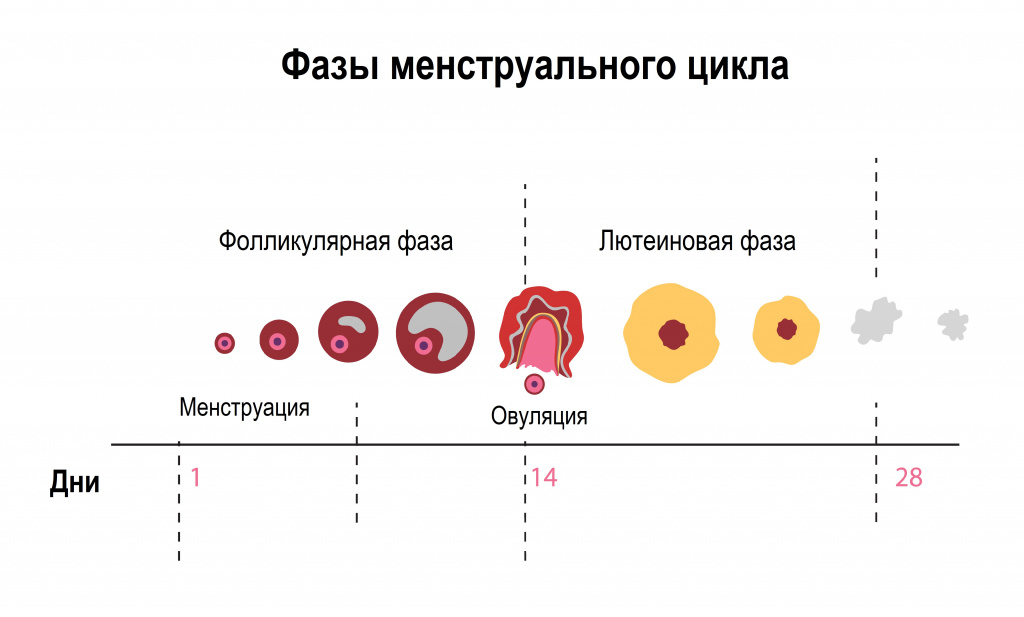 Модифицируемая форма CAREFREE® Cotton Feel Flexiform обеспечивает гибкость прокладок, поэтому они подходят для любого типа белья.
Модифицируемая форма CAREFREE® Cotton Feel Flexiform обеспечивает гибкость прокладок, поэтому они подходят для любого типа белья. medicalnewstoday.com/articles/325847
medicalnewstoday.com/articles/325847 В., Коренькова А.А. Эндометриоз шейки матки – возможности решения проблемы. Медицинский совет. 2018; 21: 174-177. DOI:
В., Коренькова А.А. Эндометриоз шейки матки – возможности решения проблемы. Медицинский совет. 2018; 21: 174-177. DOI:
 Ибупрофен, парацетамол или диклофенак — это лишь некоторые из эффективных.
Ибупрофен, парацетамол или диклофенак — это лишь некоторые из эффективных.
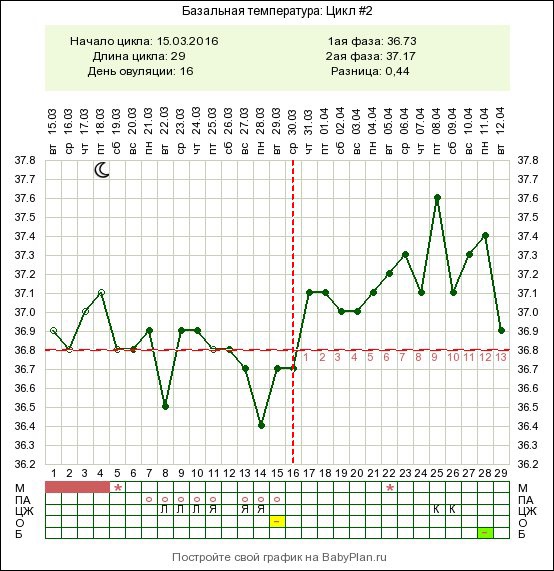 Также
знать, каковы побочные эффекты.
Также
знать, каковы побочные эффекты.
 Чрезмерная активность может вызвать перекрут яичника.
Чрезмерная активность может вызвать перекрут яичника.