Понос на ранних сроках беременности, что делать? Mamapedia
На ранних сроках беременности нередко женщины встречаются с такой проблемой как диарея, или проще говоря, понос. Это состояние крайне неприятное. Диарея при беременности не болезнь. Это всего лишь реакция организма на определенный раздражитель или же сбой в организме. Сразу стоит оговориться, лечение диареи должно быть направлено именно на причину ее вызвавшую.
Как часто появляется диарея при беременности на раннем ее сроке? Отчего возникает диарея? И что при этом нужно предпринимать? Ниже постараемся ответить на все эти вопросы.
Причины поноса на ранних сроках беременности
Сразу стоит сказать – диарея – это не признак беременности. Причинами диареи нередко бывает целый ряд факторов:
- нетяжелое пищевое отравление, возникшее при нарушении элементарных правил гигиены. К примеру, женщина съела немытое яблоко, или же взяла булку немытыми руками, и так далее.

Токсикоинфекция может возникнуть при употреблении несвежих продуктов;
- кишечная инфекция так же может быть причиной диареи на раннем сроке беременности. К кишечным инфекциям относятся такие заболевания, как дизентерия, тиф, и прочие. Их лечение достаточно сложное, а потому проводить его следует в специализированном стационаре;
- еще одной причиной диареи может быть дефицит пищевых ферментов. Но, в данном случае, скорее всего, это проблема возникла не сейчас, а тянется на протяжении долгого времени, до беременности.
Обычно при этом слабый стул возникает всегда после употребления трудноперевариваемых продуктов;
- употребление экзотических фруктов или овощей, а так же непривычных морепродуктов, так же может спровоцировать понос на ранних сроках беременности. А кроме диареи, у женщины может появиться и накожная аллергическая реакция;
- диарею на ранних сроках беременности могут вызывать патологии пищеварительной системы, к примеру, хронические болезни кишечника, желудка, поджелудочной железы, глисты, дисбактериоз;
- и еще одна причина диареи – прием лекарственных препаратов, в том числе и разных поливитаминов, и стрессы.

Лечение диареи при беременности обычно сводится к приему антибактериальных препаратов и адсорбирующих лекарств, а так же диетическому питанию. При недостатке ферментов – их прописывает врач в виде таблеток.
Опасны ли поносы на ранних сроках беременности?
- Первое, диарея может привести к обезвоживанию организма, что крайне нежелательно в этот сложный для женщины период. Более того, не только жидкость выходит из организма при поносах, но и важные микро и макроэлементы.
- Второе, из-за частых сокращений кишечника может повыситься уровень тонуса матки, возникнуть сокращения матки, а это все, в свою очередь, повышает риск выкидыша и самопроизвольного аборта.
- И третье, при поносах происходит интоксикация организма, что тоже ведет к выкидышу и внутриутробным порокам развития.
Что делать при поносе на ранних сроках беременности?
Для первой помощи при поносе подойдут такие методы:
- употребление большого количества воды, чтобы избежать обезвоживания.
 Вместо воды можно использовать настои или чаи с ромашкой, зверобоем;
Вместо воды можно использовать настои или чаи с ромашкой, зверобоем;
- для остановки поноса лучше всего принять активированный уголь, регидрон, смекту или энтеросгель. Эти препараты безобидны для плода беременной женщины, и помогут остановить или предотвратить общую интоксикацию организма;
- теперь следует обратиться к врачу за консультацией. Скорее всего, врач предложит пройти дополнительное обследование, чтобы выявить причину диареи на раннем сроке беременности, а потом назначит адекватное лечение.
Применение и безопасность Лоперамид при беременности и кормлении грудью: можно ли? при беременности и грудном вскармливании
Можно ли лоперамид при беременности: применение и безопасностьПрименение лоперамида при беременности (особенно в I триместре) противопоказано.
Такое заключение удалось сделать шведским ученым и докторам, которые изучали статистику рождаемости в группе женщин, принимавших лоперамид, в период с 1 июля 1995 по 2004 год.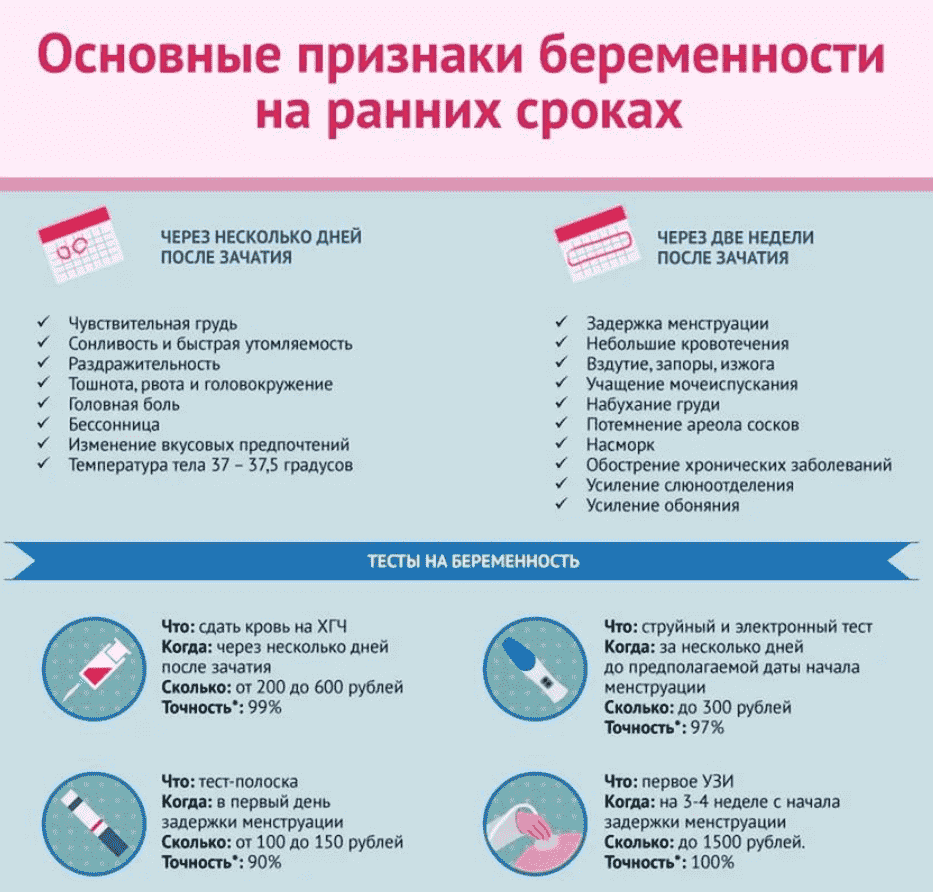 Они доказали повышенный риск патологии развития у младенцев, матери которых принимали лоперамид на ранних сроках беременности.
Они доказали повышенный риск патологии развития у младенцев, матери которых принимали лоперамид на ранних сроках беременности.
Во втором и третьем триместрах прием лоперамида допустим только в случае, если ожидаемая польза от лечения для матери превышает потенциальный риск для плода.
В настоящее время изучение действия лоперамида на людях ограничено одним контрольным исследованием. Данный эксперимент был проведен в Канадской больнице для больных детей при медицинском факультете Торонто, в котором специалисты определили связь между применением лоперамида при беременности и повышенным риском пороков развития у ребенка.
В исследовании приняли участие 105 женщин на первом триместре беременности, у которых наблюдались врожденные заболевания преимущественно сердечно-сосудистой системы. Стоит отметить, что женщины, получавшие лоперамид во время беременности сравнивались с аналогичной группой женщин, сопоставимых по возрасту, вредным привычкам и сопутствующим заболеваниям.
В результате, у 21 женщины, принимавшей лоперамид на протяжении всей беременности, родились дети, которые весили при рождении на 200 грамм меньше, чем дети от матерей из контрольной группы, которые не использовали данный противодиарейный препарат.
Эксперимент продемонстрировал, что прием лоперамида во время беременности может приводить к дефициту массы тела у новорожденных детей.
Можно ли лоперамид при кормлении грудью?Прием лоперамида при кормлении грудью не рекомендуется, так как концентрация данного лекарства отслеживается в небольших количествах в грудном молоке.
В случае необходимости применения лоперамида в период локтации необходимо проконсультироваться со своим лечащим врачом и на время прекратить использования препарата, либо прекратить грудное вскармливание.
Госпитализация в отделение патологии беременных (беременность с высоким риском)
Эклампсия, преждевременные роды и многое другое – причины для немедленной госпитализации и последующего наблюдения под медицинским контролем ,беременных. Беременность — это радостное ожидание предстоящего счастья материнства, но следуют учитывать, что по разным причинам, могут возникать осложнения, которые требуют усиленного медицинского наблюдения жизненных показателей матери и плода. И надо знать, что своевременное вмешательство специалистов максимально уменьшают потенциальные риски для здоровья беременных и их будущих детей. Именно поэтому в медицинском центре «Каплан» было открыто специализированное отделение патологии беременных, рассчитанное на 12 коек. Многопрофильный персонал, а это врачи, медсестры, социальные работники, диетологи, психологи, круглосуточно находится в распоряжении будущих матерей для оказания как медицинской помощи, так и психологической, делая максимально комфортным пребывание в отделении.
Беременность — это радостное ожидание предстоящего счастья материнства, но следуют учитывать, что по разным причинам, могут возникать осложнения, которые требуют усиленного медицинского наблюдения жизненных показателей матери и плода. И надо знать, что своевременное вмешательство специалистов максимально уменьшают потенциальные риски для здоровья беременных и их будущих детей. Именно поэтому в медицинском центре «Каплан» было открыто специализированное отделение патологии беременных, рассчитанное на 12 коек. Многопрофильный персонал, а это врачи, медсестры, социальные работники, диетологи, психологи, круглосуточно находится в распоряжении будущих матерей для оказания как медицинской помощи, так и психологической, делая максимально комфортным пребывание в отделении.
Наиболее распространенные причины госпитализации:
Преждевременные роды: схватки начинаются до срока в 37 недель, когда системы жизнедеятельности плода до конца не сформированы для самостоятельного функционирования вне тела матери. Признаки: судороги в нижней части живота, похожие на те, которые присуще менструальному циклу, давление или боль в паховой и тазовой областях, тупая, ноющая боль в нижней части спины, желудочные колики, диарея, увеличение количества и изменение цвета выделений из влагалища, кровотечение.
Признаки: судороги в нижней части живота, похожие на те, которые присуще менструальному циклу, давление или боль в паховой и тазовой областях, тупая, ноющая боль в нижней части спины, желудочные колики, диарея, увеличение количества и изменение цвета выделений из влагалища, кровотечение.
Госпитализируют в случае преждевременных родов по решению врача. Лечение: инфузия, введение стероидов для летаргии плода (в случае преждевременных родов), медикаментозная поддержка для остановки схваток.
Беременные при поступлении в отделение, сдают анализы крови, мочи и цервикальный мазок на наличие инфекций, и находятся под круглосуточным мониторингом специалистов отделения.
Подтекание околоплодных вод
Излитие околоплодных вод – один из основных признаков начала родовой деятельности. Они защищают плод от инфекций, выполняют питательную функцию, снижают давление на стенки матки. Целостность плодных оболочек может быть нарушена и воды начинают подтекать задолго до предполагаемой даты родов. Основная причина – инфекция (амниотическая флюидная, вагинальная, цервикальная). При отхождении вод на ранних сроках (до 37 недели) существует высокий риск прерывания беременности. Поэтому необходима срочная акушерская помощь для принятия решения – либо стимулируется начало родовой деятельности, либо кесарево сечение, либо госпитализация под тщательным наблюдением врачей за состоянием плода, прием медикаментов (антибиотики) для снижения риска начала преждевременных родов.
Основная причина – инфекция (амниотическая флюидная, вагинальная, цервикальная). При отхождении вод на ранних сроках (до 37 недели) существует высокий риск прерывания беременности. Поэтому необходима срочная акушерская помощь для принятия решения – либо стимулируется начало родовой деятельности, либо кесарево сечение, либо госпитализация под тщательным наблюдением врачей за состоянием плода, прием медикаментов (антибиотики) для снижения риска начала преждевременных родов.
Преэклампсия и эклампсия
Преэклампсия (тяжелая степень осложнения здоровья беременных) развивается во второй половине беременности и проявляется артериальной гипертонией в сочетании с поражением печени , почек, неврологическими и гематологическими нарушениями . Первыми признаками заболевания бывают быстро нарастающие отеки (особенно лица и кистей) и повышение артериального давления, головная боль, дисфункция печени и почек, помутнение зрения и т. д. Преэклампсия служит показанием к госпитализации, поскольку тяжесть заболевания может быстро нарастать — вплоть до эклампсии и других серьезных осложнений. При доношенной беременности проводят родоразрешение (кесарево сечение), на более ранних сроках – госпитализируют. В любом случае, при первых вышеперечисленных признаках, необходимо срочно обратиться к врачу.
При доношенной беременности проводят родоразрешение (кесарево сечение), на более ранних сроках – госпитализируют. В любом случае, при первых вышеперечисленных признаках, необходимо срочно обратиться к врачу.
Эклампсия – наиболее тяжелая форма преэклампсии с судорогами, потерей сознания, развитием постэклампсической комы. Опасность эклампсии заключается в высокой вероятности тяжелых осложнений у беременной: кровоизлияния в мозг, отека легких, преждевременной отслойки плаценты, почечной и печеночной недостаточности, а также гибели плода, поэтому при эклампсии показано скорейшее родоразрешение беременной.
Кровотечение во время беременности
Кровотечение в начале беременности наблюдается у примерно 20% женщин. Это указывает на самопроизвольный выкидыш, внематочную беременность, резус-конфликт, предлежание плаценты и т. д. Кровотечение развивается как на фоне физиологических изменений в организме женщины, так и вследствие формирования определенной акушерской патологии. На ранних этапах у половины женщин наблюдается незначительное отделение крови вследствие имплантации плодного яйца в маточной полости, а также при недостатке прогестерона в организме. Наиболее частая причина патологических кровотечений при беременности в первом триместре – самопроизвольный выкидыш.
На ранних этапах у половины женщин наблюдается незначительное отделение крови вследствие имплантации плодного яйца в маточной полости, а также при недостатке прогестерона в организме. Наиболее частая причина патологических кровотечений при беременности в первом триместре – самопроизвольный выкидыш.
Кровотечения при беременности во втором триместре диагностируют намного реже и говорят о развитии патологии вынашивания. Наиболее частая причина – предлежание плаценты. Она полностью или частично перекрывает маточный зев, при этом из-за высокой нагрузки на нижний сегмент происходят микроразрывы плаценты, что и вызывает подобный признак.
Реже кровотечение при беременности в третьем триместре обусловлено преждевременной отслойкой нормально расположенной плаценты. В данной ситуации присутствует высокая угроза для жизни плода. Опасность заключается еще и в том, что изначально развивается внутреннее кровотечение при беременности или формирование гематомы, и только потом кровь изливается наружу. Самой редкой, но наиболее опасной для жизни матери и ребенка причиной развития данного симптома является разрыв матки.
Самой редкой, но наиболее опасной для жизни матери и ребенка причиной развития данного симптома является разрыв матки.
Поэтому в случае изменения характера цервикальных выделений необходимо прийти в родильное отделение для постановки диагноза. Важно подчеркнуть, что даже если кровотечение прекращается, иногда рекомендуется пройти диагностику, чтобы прояснить картину течения беременности и предотвратить возникновение осложнений.
Инфекции мочевыводящих путей
Во время беременности риск получить инфекцию мочеполовой системы увеличивается в основном из-за роста матки и гормональных изменений в организме. Инфекция мочевыводящих путей во время беременности требует лечения и наблюдения, чтобы избежать осложнений для здоровья матери и плода. Признаки инфицирования: жжение вовремя и увеличение частоты мочеиспускания, лихорадка, боль в пояснице, ощущение неполного опорожнения мочевого пузыря. Серьезность заболевания заключается в осложнении функции почек и распространение инфекции в крови, а также в особо тяжелых случаях может привести к преждевременным родам или к гибели плода.
Госпитализация будет проводиться в случае обнаружения в моче бактерий, устойчивых к пероральным антибиотикам, подозрения на восходящую инфекцию к верхнему отделу мочевого тракта, высокой температуры.
Многоплодная беременность
Когда женщина вынашивает два или более плода – риск осложнений многократно возрастает. Причины для госпитализации таких беременных: подозрение на преэклампсию или эклампсию, преждевременные роды, патологии развития у одного или нескольких плодов.
ПМС и симптомы беременности: как отличить
Если вы чувствуете легкую судорогу и усталость, а у вас скоро должна начаться менструация, вы можете задаться вопросом, означают ли симптомы, которые вы чувствуете, приближение менструации или беременны.
Единственный способ узнать, является ли это предменструальным синдромом, — это если менструация наступит вскоре после этого. И единственный способ узнать, беременны ли вы, — это подтвердить свою беременность положительным тестом на беременность.
Что такое ПМС?
По данным Американского колледжа акушеров и гинекологов, «ПМ» или «предменструальный период» в «ПМС» относится к физическим изменениям и/или изменениям настроения, которые женщины испытывают за несколько дней до менструации. «С» или «синдром» в «ПМС» относится к случаям, когда эти симптомы возникают месяц за месяцем, влияя на повседневную жизнь женщины. 1 Поскольку эти симптомы могут быть похожи на симптомы ранней беременности, многие женщины, испытывающие симптомы ПМС, могут задаться вопросом: у меня вот-вот начнутся месячные или я беременна? Здесь мы рассмотрим тонкие различия, стоящие за каждым из них.
ПМС и симптомы беременности
- Головная боль : Это распространенный симптом ранней беременности и ПМС. 1-3
- Усталость/проблемы со сном : Принимая во внимание, что проблемы со сном при ПМС различаются и могут включать в себя ощущение большей усталости, слишком мало или слишком много сна, более продолжительный сон в течение дня и бессонницу, усталость на ранних сроках беременности обычно описывается как «крайняя» или «чувствую себя очень усталым».
 1-4
1-4 - Изменения настроения : В то время как общие «перепады настроения» часто упоминаются как ранние симптомы беременности, специфические изменения настроения, которые могут возникать при ПМС, включают чувство грусти, депрессию, нежелание быть рядом с другими людьми, тревогу, раздражительность, вспышки гнева. , плач больше, чем обычно, чувство растерянности, плохая концентрация, проблемы с памятью, неуклюжесть и изменения полового влечения.
- Проблемы с желудочно-кишечным трактом : Запор является распространенным симптомом ПМС на ранних сроках беременности. Диарея чаще всего связана с ПМС. 2-4
- Вздутие живота/изменение веса : Возможно увеличение веса, вздутие живота и чувство газообразования как на ранних сроках беременности, так и при ПМС. Некоторые женщины испытывают потерю веса на ранних сроках беременности, особенно те, у кого более сильная тошнота и рвота.
 1-4
1-4 - Изменения груди/сосков : Как при ранней беременности, так и при ПМС, ваша грудь может быть набухшей, более чувствительной и нежной.Во время беременности вы можете увидеть больше изменений сосков, в том числе более выпирающие соски и потемневшие ареолы.1-5
- Боль (спазмы, боли в спине) : Общие боли характерны как на ранних сроках беременности, так и при ПМС. Спазмы в животе и боли в спине являются распространенными жалобами при ПМС. 1, 2 Многие женщины задаются вопросом, являются ли их спазмы спазмами при имплантации или менструальными спазмами. Некоторые женщины сообщают о легком кровотечении, кровянистых выделениях и/или спазмах на ранних сроках беременности. 6 Хотя боль в животе часто встречается на ранних сроках беременности, если после подтвержденного теста на беременность боль в животе сопровождается другими симптомами (такими как кровотечение, боль в пояснице, необычные выделения из влагалища или сильная боль), обязательно обратитесь к своему лечащему врачу.
 6
6 - Тошнота : В то время как тошнота является распространенным симптомом как при беременности на ранних сроках, так и при ПМС, тошнота с рвотой чаще встречается при беременности на ранних сроках.
- Аппетит Изменения: во время беременности вы можете испытывать тягу к определенным продуктам и избегать других, а на ранних сроках вы даже можете полностью потерять аппетит. ПМС обычно сопровождается внезапным увеличением аппетита и тягой к более сладкой и соленой пище. 1-4
- Более частое мочеиспускание : Характерно как при беременности, так и при ПМС. 3, 4, 7
- Акне : Часто встречается как при беременности, так и при ПМС. 1, 5, 7
Итог? Если вы испытываете симптомы, подобные ПМС, и думаете, что можете быть беременны, подумайте о том, чтобы пройти тест на раннюю беременность. И если есть вероятность, что вы можете быть беременны, и у вас задержка менструации, вам обязательно следует пройти тест на беременность или поговорить со своим лечащим врачом, если какой-либо из этих симптомов сохраняется.
Диарея во время беременности — MadeForMums
Диарея, не являющаяся одним из самых приятных подарков для беременных, к сожалению, является распространенным симптомом беременности. Хотя приступ менструации может произойти в любое время в течение 9 месяцев, он может быть ранним признаком беременности в первые несколько недель — и часто возникает снова в последние несколько недель перед родами.
Хотя во время беременности это совершенно нормально, рыси также могут быть признаком пищевого отравления или кишечной инфекции.Если вы думаете, что это что-то, что вы съели, лучше всего записаться на прием к своему врачу общей практики.
Как лечить диарею во время беременности? Самое важное, что нужно делать при диарее (независимо от того, беременны вы или нет), это пить много воды, чтобы предотвратить обезвоживание. Множество и множество вещей, чтобы заменить все эти потерянные жидкости. Соли для пероральной регидратации, такие как диоралит, безопасны для приема. Если диарея продолжается более двух дней, вам следует поговорить со своим врачом общей практики или акушеркой.
Если диарея продолжается более двух дней, вам следует поговорить со своим врачом общей практики или акушеркой.
«О диарее обычно не о чем беспокоиться, но главное — избегать обезвоживания», — объясняет врач общей практики доктор Дон Харпер. «Жидкости и пакетики для регидратации — лучший способ справиться с простым расстройством желудка».
Могу ли я принимать Имодиум во время беременности?Хотя вашим первым побуждением может быть стремление к Имодиуму, придержите лошадей! Лекарства от диареи, даже отпускаемые без рецепта, не рекомендуются беременным и кормящим матерям.
Может ли понос быть признаком родов? Да, диарея — это классический признак предродовой.Поэтому, если вы находитесь в последние несколько недель беременности и у вас диарея, это может быть признаком того, что ваш ребенок уже в пути. Кишечник стимулируется по мере созревания шейки матки, а диарея — это естественный способ организма опорожнить себя перед фактическими родами. Приятный? Нет. Удивительно? Да!
Приятный? Нет. Удивительно? Да!
Мама XCakefaceX на нашем форуме говорит: «Я буду чувствовать себя хорошо, а потом вдруг мне придется бежать в туалет, что необычно, так как всю беременность у меня были запоры до сих пор. У меня также боли в спине и месячные, но я не Не думаю, что это работа, просто мое тело готовится, что может занять несколько недель, надеюсь, что нет… 37+1.
Так что же вызывает диарею у беременных?Скорее всего, это вызвано одной или несколькими причинами: гормонами, чем-то, что вы съели, или вирусной инфекцией.
По мнению экспертов, диарея на ранних сроках беременности и в первом триместре может быть вызвана гормональными изменениями, изменениями в питании или вирусной инфекцией.
«Я выяснила, что есть определенные продукты, вызывающие это чаще, чем другие, — говорит Счастливая миссис С. на нашем форуме. «Китайская еда проходила сквозь меня, и все, что было достаточно богатым, делало то же самое.По-моему, это прекратилось где-то в 10 недель. Убедитесь, что вы пьете много, чтобы поддерживать уровень жидкости, и старайтесь придерживаться довольно простой, нежирной и небогатой пищи».
Убедитесь, что вы пьете много, чтобы поддерживать уровень жидкости, и старайтесь придерживаться довольно простой, нежирной и небогатой пищи».
Как мы знаем, диарея в третьем триместре может быть способом вашего тела вымыть себя, готовясь к важному дню – как клизма перед родами.
Мама-шопоголик_Леа страдала от спазмов и диареи в начале второй беременности. «У меня около 5 недель беременности, и последнюю неделю я действительно страдаю от диареи.
«Меня это начинает выводить из себя, потому что если я выйду на улицу, а там нет туалета, мне конец! У меня тоже бывают судороги, когда мне нужно идти, и я хожу по 5-10 раз в день. Я чувствую, что еда проходит сквозь меня, и вчера я вообще мало ел, и у меня не было особого поноса, поэтому я чувствовал, что он ослабевает, но сегодня я съел тост на завтрак, и он прошел через меня!! (извините, tmi) сейчас 9 часов, и я был 3 раза с 5:30!!!»
Однако наиболее распространенные причины насморка во время беременности связаны с изменением диеты, неправильным питанием или пищевым отравлением. Очень редко это может привести к осложнениям, поэтому полезно знать, что безопасно есть, а что не рекомендуется.
Очень редко это может привести к осложнениям, поэтому полезно знать, что безопасно есть, а что не рекомендуется.
Эксперт-диетолог для беременных д-р Рана Конуэй рекомендует избегать следующих продуктов, поскольку они несут риск заражения бактериями или вирусными инфекциями, такими как листериоз:
- Избегайте употребления в пищу сырых мягких сыров с плесенью и мягких сыров с голубыми прожилками, в том числе:
- Бри и голубой бри
- Камамбер
- Шевр (разновидность козьего сыра)
- Датский синий
- Горгонзола
- Рокфор
Тем не менее, их МОЖНО есть, если они приготовлены, пока они полностью горячие.
- Паштет (веб-сайт NHS даже не рекомендует овощные паштеты)
- Печень
- Если вы не знаете, что на яйцах есть штамп Британского льва, избегайте сваренных всмятку и сырых яиц (поэтому не добавляйте майонез в чипсы или голландский соус).

- Редкое и сырое мясо (извините, не кровавый стейк!)
- Рыба с высоким содержанием ртути, в том числе акула, марлин и рыба-меч
- Сырые морепродукты (суши разрешены в Великобритании, так как они были предварительно заморожены, но всегда проверяйте.Опять же, если сомневаетесь, избегайте).
- Вяленое мясо
- Недоваренные продукты
Помимо этих запрещенных продуктов, вы можете попробовать упростить свой рацион. Избегайте сухофруктов, жирной или острой пищи и молока, особенно если у вас непереносимость лактозы, поскольку все это может вызвать расстройство желудка.
Мама одного ребенка, Микимет, обнаружила, что соблюдение относительно простой диеты помогло ей избавиться от диареи. «Я пытался придерживаться более «мягкой» диеты, и это действительно помогло. Простая еда, никакого жареного, немного масла, никаких специй (ничего сильнее соли и перца).У меня было много жареного мяса и рыбы, а не жареных, и простых вареных или приготовленных на пару овощей. Звучит скучно, но это все изменило».
Звучит скучно, но это все изменило».
Подробнее:
Внематочная беременность | Беременность Рождение ребенка
Внематочная беременность – это когда оплодотворенная яйцеклетка имплантируется вне матки, обычно в одной из фаллопиевых труб. Это означает, что эмбрион не сможет превратиться в ребенка, поскольку фаллопиевы трубы недостаточно велики, чтобы поддерживать растущий эмбрион.
В некоторых случаях внематочная беременность не вызывает заметных симптомов и выявляется только при обычном тестировании на беременность. Однако у большинства женщин есть симптомы, и они обычно проявляются между 4 и 12 неделями беременности.
Ранняя диагностика и лечение важны для предотвращения опасного для жизни кровотечения, а также, по возможности, для сохранения трубки и продолжения ее работы.
Симптомы внематочной беременности
Если у вас внематочная беременность, вы можете испытать:
Односторонняя боль в животе — обычно с одной стороны живота (в животе), которая может быть постоянной и сильной.
Вагинальное кровотечение — вагинальное кровотечение отличается от обычных менструальных кровотечений. Он часто начинается и останавливается и может быть ярко-красного или темно-красного цвета. Некоторые женщины ошибочно принимают это кровотечение за регулярные месячные и не осознают, что беременны.
Боль в плечевом суставе — боль в плечевом суставе ощущается там, где заканчивается плечо и начинается рука. Точно неизвестно, почему возникает боль в кончиках плеч, но обычно она возникает, когда вы лежите, и является признаком того, что внематочная беременность вызывает внутреннее кровотечение.Считается, что кровотечение раздражает диафрагмальный нерв, который находится в диафрагме (мышца, используемая во время дыхания, которая отделяет грудную полость от брюшной полости). Раздражение диафрагмального нерва вызывает отраженную боль (боль, которая ощущается в другом месте) в области лопатки.
Боль в кишечнике — вы можете испытывать боль при мочеиспускании или дефекации.
Диарея и рвота — внематочная беременность может вызывать симптомы, сходные с желудочно-кишечными заболеваниями, и часто сопровождается диареей и рвотой.
Как диагностируется внематочная беременность?
Может быть трудно диагностировать внематочную беременность только по симптомам, поскольку они могут быть похожи на другие состояния.
Некоторые из тестов, используемых для диагностики внематочной беременности, включают:
Как лечить внематочную беременность?
Если внематочная беременность обнаружена на ранней стадии, иногда требуется лекарство под названием метотрексат, чтобы остановить развитие яйцеклетки. Затем ткань беременности поглощается телом женщины.
Метотрексат не всегда необходим, так как примерно в половине случаев яйцеклетка погибает, не успев вырасти.
Внематочная беременность, обнаруженная на более поздней стадии, потребует хирургического вмешательства по удалению плодного яйца.
Если внематочная беременность не развивается, существует риск того, что оплодотворенная яйцеклетка может продолжить расти и привести к расщеплению (разрыву) фаллопиевой трубы, что может вызвать опасное для жизни внутреннее кровотечение.
Признаки разрыва фаллопиевой трубы:
- внезапная, сильная, острая боль
- ощущение слабости и головокружения
- чувство тошноты или рвоты
- диарея
- боль в кончике плеча
Разрыв маточной трубы требует неотложной медицинской помощи.Если вы считаете, что у вас или у кого-то из ваших подопечных возникло это осложнение, позвоните по номеру 000 и вызовите скорую помощь.
Почему происходит внематочная беременность?
При нормальной беременности яйцеклетка оплодотворяется спермой в одной из фаллопиевых труб, соединяющих яичники с маткой. Затем оплодотворенная яйцеклетка перемещается в матку и внедряется в слизистую оболочку матки (эндометрий), где она растет и развивается.
Внематочная беременность возникает, когда оплодотворенная яйцеклетка имплантируется вне матки.Чаще всего это происходит в фаллопиевой трубе (это известно как трубная беременность), часто в результате повреждения фаллопиевой трубы или неправильной работы трубы.
Реже (примерно в 2 из 100 случаев) внематочная беременность может произойти в яичнике, в брюшной полости или в шейке матки (шейке матки).
Во многих случаях неясно, почему у женщины внематочная беременность. Иногда это происходит, когда есть проблема с фаллопиевыми трубами, например, они узкие или непроходимые.
Следующие факторы связаны с повышенным риском внематочной беременности:
- воспалительное заболевание органов малого таза (ВЗОМТ) — инфекция женской репродуктивной системы, обычно вызываемая хламидиями
- копчение
- имеющие в анамнезе внематочную беременность
- предыдущая операция на фаллопиевых трубах — например, неудачная процедура женской стерилизации или другая операция в области таза или брюшной полости
- лечение бесплодия, такое как ЭКО — прием лекарств для стимуляции овуляции (высвобождения яйцеклетки) может увеличить риск внематочной беременности
- забеременеть при использовании внутриматочной спирали (ВМС) или внутриматочной системы (ВМС) для контрацепции — беременность при их использовании возникает редко, но если вы это делаете, у вас больше шансов на внематочную беременность
- забеременеть при приеме мини-таблетки (только прогестерон)
- эндометриоз
- увеличение возраста — самый высокий риск для беременных женщин в возрасте 35–40 лет
Примерно в половине случаев явных факторов риска нет.
Поддержка
Потеря беременности на любом этапе может иметь огромное влияние на вас и вашего партнера. Однажды вы беременны и планируете свою будущую жизнь со своим ребенком, а затем в течение короткого времени ваша беременность заканчивается. Прерывание внематочной беременности является формой выкидыша, и чувства, которые могут испытывать женщина и ее партнер, могут быть столь же тяжелыми.
Нередко чувство горя и тяжелой утраты длится от 6 до 12 месяцев, хотя со временем эти чувства обычно проходят.
Pregnancy, Birth and Baby предлагает бесплатную и конфиденциальную поддержку и консультации женщинам, их партнерам, друзьям и родственникам. Звоните по телефону 1800 882 436.
Многим женщинам, у которых случился выкидыш, помогают консультации. SANDS (выкидыш, мертворожденная и неонатальная помощь) предоставляет группы поддержки для родителей и их семей, чей ребенок умер в результате мертворождения, выкидыша, внематочной беременности и прерывания беременности по медицинским показаниям.
Информацию о группах SANDS в штатах Австралии можно получить на веб-сайте SANDS Australia.
Попытка забеременеть
Обычно рекомендуется подождать не менее 2 менструальных циклов, прежде чем пытаться забеременеть еще раз, так как это даст время для восстановления фаллопиевых труб (при лечении метотрексатом вам потребуется подождать не менее 3–4 месяцев). Тем не менее, многие женщины эмоционально не готовы к новой беременности так скоро.
Ваши шансы на успешную беременность будут зависеть от основного состояния здоровья ваших фаллопиевых труб.
Если вы не можете забеременеть обычным способом, вам может быть предложено лечение бесплодия, такое как экстракорпоральное оплодотворение (ЭКО).
Лечение ЭКО – это когда яйцеклетка оплодотворяется сперматозоидом вне матки (обычно в пробирке), а после оплодотворения эмбрион хирургическим путем имплантируется в матку.
Диарея у беременных – причины и лечение
Что нужно знать о диарее у беременных
Подробная информация о диарее у беременных
Краткий обзор
- Многие женщины страдают диареей во время беременности
- Маловероятно, что это нанесет вред вашему ребенку, но вам следует сообщить своему врачу, если вы подозреваете пищевое отравление или желудочный клоп
Что вызывает диарею у беременных?
Диарея во время беременности может быть вызвана различными причинами, в том числе причинами, которые не обязательно могут быть вредными. Например, внезапные изменения в вашем рационе, такие как более здоровая пища, чем раньше, могут вызвать диарею во время беременности.
Например, внезапные изменения в вашем рационе, такие как более здоровая пища, чем раньше, могут вызвать диарею во время беременности.
Другие причины могут включать в себя употребление большего количества воды, чем вы обычно употребляете, увеличение количества упражнений, которые вы делаете, или даже прием витаминов для беременных. Когда ваше тело приспосабливается к изменениям, это приводит к жидкому или водянистому стулу и частым дефекациям. Другие симптомы, которые могут последовать, могут включать тошноту или рвоту.
Если вы страдаете диареей, очень важно соблюдать гигиену.Убедитесь, что вы моете руки до и после посещения туалета и имеете собственное полотенце, не делитесь полотенцем с другими и регулярно его меняйте.
Важно отметить, что диарея при беременности также может быть вызвана пищевым отравлением, кишечными инфекциями или желудочным жуком. Если вы подозреваете, что это может быть так, обратитесь к врачу как можно скорее.
Нормально ли иметь диарею при беременности?
Многие женщины испытывают диарею на каком-то этапе беременности, а некоторые могут даже испытывать ее непосредственно перед родами. Легкая диарея во время беременности часто бывает кратковременной и вряд ли нанесет вред вашему ребенку.
Легкая диарея во время беременности часто бывает кратковременной и вряд ли нанесет вред вашему ребенку.
Если вы обнаружите, что у вас сильная диарея и стул более трех раз в день, обратитесь к врачу, чтобы получить консультацию специалиста.
Что мне принимать, если у меня диарея во время беременности?
Прежде чем принимать какие-либо безрецептурные лекарства во время беременности, проконсультируйтесь с акушеркой, врачом или фармацевтом. Это включает в себя обычные лекарства от диареи, такие как имодиум или другие лекарства, содержащие натрий или бикарбонат натрия.
Что мне следует есть, если у меня диарея во время беременности?
Если вы страдаете диареей во время беременности, вы можете потерять много жидкости, солей, сахаров и минералов. Чтобы заменить их, пейте много воды, чтобы избежать обезвоживания. У вас также может быть потеря аппетита, но важно есть для вас и вашего ребенка, поэтому старайтесь есть небольшими, легкими и частыми приемами пищи.
Многие женщины придерживаются диеты BRAT, которая помогает облегчить симптомы диареи. Это включает в себя употребление бананов, риса, яблочного соуса и тостов, так как они мягко воздействуют на пищеварительный тракт.
Старайтесь держаться подальше от продуктов, которые могут усугубить проблему, таких как сухофрукты, острая пища, молоко и напитки с высоким содержанием сахара, такие как чистый фруктовый сок и безалкогольные напитки.
Когда следует обращаться за помощью при диарее беременных?
Если вы заметили что-либо необычное в своей диарее, например выделение крови, зеленой слизи или черного стула, вам следует немедленно обратиться к врачу или акушерке. Если вы не заметили ничего необычного, но подозреваете, что ваша диарея не связана с положительными изменениями образа жизни или гормонами, а является результатом чего-то более серьезного, опять же, поговорите со своим врачом.
Женщинам, которые болеют более 48 часов, у которых наблюдается сильное обезвоживание и/или высокая температура, следует как можно скорее обратиться за помощью к медицинскому работнику.
Наблюдаю ли я признаки и симптомы ранней беременности?
Темы:Хотя невозможно полностью узнать, беременны ли вы без подтвержденного теста на беременность, есть несколько признаков, которые вы можете начать замечать на самых ранних стадиях беременности.Большинство этих изменений связано с повышением уровня гормонов. Некоторые из этих черт могут быть очень похожи на типичные симптомы ПМС. Если вы обычно не испытываете этих симптомов во время ПМС и кажется, что менструация наступает позже, чем обычно, есть большая вероятность, что вы беременны!
Ранние симптомы беременности- Усталость: Вы начинаете чувствовать необъяснимую и необычайно сильную усталость, не прикладывая слишком много энергии. Некоторые типичные действия, которые когда-то казались ничем, теперь начинают казаться огромными препятствиями.Вместо того, чтобы пытаться бороться с этой усталостью с помощью кофеина, постарайтесь хорошо отдохнуть и расслабиться!
- Отвращение к еде: Вы открываете холодильник, и мысль о еде вчерашней еды заставляет вас вздрагивать и давиться.
 Из ниоткуда кажется, что мысль о еде, которую вы когда-то любили, вызывает у вас тошноту. С другой стороны, вы можете начать хотеть определенные продукты в нерегулярное время в течение дня.
Из ниоткуда кажется, что мысль о еде, которую вы когда-то любили, вызывает у вас тошноту. С другой стороны, вы можете начать хотеть определенные продукты в нерегулярное время в течение дня. - Чувствительность к запахам: Как какой-то супергерой, вы начинаете чувствовать обострённое обоняние.Различные запахи, которые вы ощущали раньше, независимо от того, нравятся они вам или нет, начинают вызывать у вас тошноту и тошноту.
- Тошнота и рвота: Вместо того, чтобы вскакивать с постели по утрам, вы начинаете свой день с того, что обнимаете унитаз и начинаете блевать, как будто прошлой ночью вы развлекались как рок-звезда. Утренняя тошнота, хотя и не всегда по утрам, является очень распространенным и ранним признаком беременности. Хорошей новостью является то, что эта болезнь будет только на самых ранних стадиях вашей беременности и, вероятно, исчезнет к концу первого триместра.Чтобы бороться с этим, старайтесь есть меньше и чаще в течение дня, чтобы ваш желудок никогда не был слишком пуст.
 Также полезно немного перекусить перед сном. Если вы начинаете использовать витамины для беременных, старайтесь не принимать их натощак.
Также полезно немного перекусить перед сном. Если вы начинаете использовать витамины для беременных, старайтесь не принимать их натощак. - Набухание и болезненность груди: Ваша грудь может начать набухать и становиться тяжелее. Они становятся очень нежными на ощупь, и простое надевание бюстгальтера ощущается как пытка. Вы также можете заметить, что область вокруг сосков или ареолы начинает темнеть.Чтобы исправить это, попробуйте носить спортивный или мягкий бюстгальтер.
- Частое мочеиспускание: Вы также можете начать замечать, что стали чаще ходить в туалет, чтобы помочиться. По мере роста матки она начинает давить на мочевой пузырь на ранних сроках беременности, вызывая частое мочеиспускание. Всегда старайтесь ходить в ванную перед сном, чтобы выспаться как можно дольше. Нередко хотя бы раз просыпаться посреди ночи от позывов к мочеиспусканию.
- Одышка: В дополнение к крайней усталости, определенные действия могут вызвать у вас ощущение одышки и нехватки воздуха.
 Это особенно распространено, так как растущие эмбрионы нуждаются в большем количестве кислорода для роста. На протяжении всей беременности вы можете заметить, что одышка становится все более сильной. Если у вас внезапно возникла одышка, не связанная с физическими упражнениями, вы заметили, что дыхание становится болезненным, или ваше дыхание ухудшается, когда вы лежите, вам следует обратиться к врачу.
Это особенно распространено, так как растущие эмбрионы нуждаются в большем количестве кислорода для роста. На протяжении всей беременности вы можете заметить, что одышка становится все более сильной. Если у вас внезапно возникла одышка, не связанная с физическими упражнениями, вы заметили, что дыхание становится болезненным, или ваше дыхание ухудшается, когда вы лежите, вам следует обратиться к врачу. - Физические изменения: Вы также можете начать замечать некоторые физические изменения в своем теле. Если вы начинаете замечать изменения цвета влагалища, обратитесь к врачу для гинекологического осмотра.Это также сопровождается размягчением шейки матки. Важно изучить эти изменения, поскольку они являются не только потенциальными симптомами новой беременности, но и другими явлениями, такими как предменструальный синдром.
- Запор: По мере экспоненциального роста уровня гормонов пища может начать медленнее продвигаться по кишечнику. Это может вызвать у вас вздутие живота и запор.
 Чтобы бороться с этим, обязательно выполняйте физические упражнения, пейте много воды и ешьте продукты с высоким содержанием клетчатки.
Чтобы бороться с этим, обязательно выполняйте физические упражнения, пейте много воды и ешьте продукты с высоким содержанием клетчатки. - Перепады настроения: То, что раньше было незначительным раздражением, начинает ощущаться как начало Третьей мировой войны. Высокие изменения уровня гормонов могут вызвать внезапные перепады настроения. Не переживайте из-за этого, так как эти перепады настроения чрезвычайно распространены в первом триместре.
- Головные боли и боли в спине: Также довольно часто возникают головные боли и острые боли в нижней части спины. Вы можете устранить эти боли безрецептурным ацетаминофеном. Однако боль в спине будет только усиливаться по мере того, как вы набираете вес и ваш центр тяжести начинает меняться.
- Головокружение и обмороки: Вы также можете заметить неприятное головокружение, которое в крайних случаях может привести к обмороку. Это вызвано расширением кровеносных сосудов, снижением уровня сахара в крови и снижением артериального давления, поэтому обязательно ешьте и пейте много воды!
- Спазмы и кровянистые выделения: Вы можете почувствовать сильную боль в животе, как в начале менструации.
 Эти спазмы возникают не из-за менструации, а из-за того, что матка растягивается, готовясь к рождению ребенка. Вы также можете заметить появление светлых пятен задолго до начала менструации.
Эти спазмы возникают не из-за менструации, а из-за того, что матка растягивается, готовясь к рождению ребенка. Вы также можете заметить появление светлых пятен задолго до начала менструации. - Повышенная базальная температура: Повышенная базальная температура (БТТ) в лютеиновую фазу также может быть ранним признаком беременности. BBT обычно остается повышенным с двух недель овуляции до начала менструации. Если после этих двух недель он остается на высоком уровне, подумайте о том, чтобы сделать тест на беременность.
Источники
- «Симптомы беременности». Американская ассоциация беременных . Американская ассоциация беременных.29 июня 2018 г. http://americanpregnancy.org/getting-pregnant/early-pregnancy-symptoms/ .
Синдром Кувада: когда у будущих отцов появляются симптомы беременности
Синдром Кувада — это состояние, при котором у мужчин с беременными партнершами начинают проявляться симптомы беременности. Причины синдрома Кувада до конца не изучены, хотя существует несколько теорий. Это состояние не было признано ни медицинской, ни психической проблемой.
Причины синдрома Кувада до конца не изучены, хотя существует несколько теорий. Это состояние не было признано ни медицинской, ни психической проблемой.
Что такое симпатическая беременность?
Симптоматическая беременность возникает, когда партнер беременной женщины испытывает симптомы беременности.Называемый синдромом Кувада, когда он возникает у мужчин, его также можно назвать синдромом беременного папы, мужским опытом беременности или симпатической беременностью.
Несмотря на то, что симптомы могут различаться, обычно они включают в себя некоторую комбинацию следующего:
- Желудочно-кишечные расстройства, такие как тошнота, боль в животе, вздутие живота, диарея или запор
- Изжога
- Боль в спине, судороги ног
- Изменения аппетита, увеличение массы тела
- Зубная боль
- Респираторные проблемы
- Проблемы с мочеиспусканием или генитальный дискомфорт
- Симптомы тревоги или депрессии
- Беспокойство, бессонница, другие изменения сна
- Снижение либидо
Симптомы этого состояния обычно появляются в первом триместре, примерно на третьем месяце беременности. В большинстве случаев они временно улучшаются во втором триместре и возвращаются в третьем триместре. После рождения ребенка симптомы обычно исчезают.
В большинстве случаев они временно улучшаются во втором триместре и возвращаются в третьем триместре. После рождения ребенка симптомы обычно исчезают.
Симпатическая беременность против фантомной беременности
Аналогичное состояние, называемое псевдоциезисом или фантомной беременностью, можно спутать с синдромом Кувада. Однако псевдоциез был признан проблемой психического здоровья. Он указан в пятом издании Диагностического и статистического руководства по психическим расстройствам (DSM-5) как расстройство соматических симптомов.
Псевдоциез, несколько редкое заболевание, чаще встречается в Африке, чем в Европе или Америке. Женщины с этим заболеванием убеждены, что беременны, когда это не так. Они могут показывать симптомы беременности, такие как:
- Опухшие груди и живот
- Светлые периоды или отсутствие периодов вообще
- Утренняя тошнота
- Ощущение движения плода
- Родовые схватки в предполагаемый срок родов (это происходит только в 1% случаев)
Исследования выявили несколько потенциальных причин ложной беременности. Некоторые случаи могут быть результатом сильного желания забеременеть, поэтому это чаще происходит среди пар, страдающих бесплодием. Другие случаи могут возникать из-за сильного страха забеременеть. Некоторые исследования предполагают, что псевдоциезис может развиваться в контексте депрессии и сопровождающих ее эндокринных изменений.
Некоторые случаи могут быть результатом сильного желания забеременеть, поэтому это чаще происходит среди пар, страдающих бесплодием. Другие случаи могут возникать из-за сильного страха забеременеть. Некоторые исследования предполагают, что псевдоциезис может развиваться в контексте депрессии и сопровождающих ее эндокринных изменений.
Что вызывает синдром Кувада?
Существует ряд теорий, пытающихся объяснить, как развивается синдром Кувада. Один или несколько из этих факторов могут способствовать возникновению синдрома Кувада, хотя медицинские эксперты до сих пор не знают, почему у некоторых мужчин развивается это состояние.
Соматизация
Соматические симптомы — это реальные физические симптомы, возникающие в результате эмоционального стресса. Новоиспеченные родители часто испытывают тревогу или стресс по поводу рождения ребенка, независимо от того, насколько они взволнованы или счастливы. Считается, что чувство беспокойства или стресса может привести к соматическим симптомам, напоминающим симптомы беременности.
Становление родителем также знаменует собой изменение роли взрослого в обществе. Это также может привести к чувству стресса и беспокойства, осознает это человек или нет.Исследователи предположили, что некоторые мужчины проявляют симптомы беременности как способ бессознательно справиться с тем, как они относятся к своим новым обязанностям и изменениям, которые они испытают.
Изменения уровня гормонов
Некоторые исследования показали, что мужчины, чьи партнерши беременны, могут испытывать гормональные изменения, такие как снижение уровня тестостерона и повышение уровня эстрадиола. Возможно, эти гормональные изменения могут способствовать возникновению многих симптомов синдрома Кувада.
Чувство привязанности
Мужчины, которые больше вовлечены в беременность партнерши и в большей степени вовлечены в плод (слышат сердцебиение, чувствуют движения и т. д.), могут с большей вероятностью испытывать симптомы беременности. Участие в мероприятиях, связанных с беременностью, и участие в подготовке к родам может привести к тому, что некоторые мужчины почувствуют себя ближе к своему будущему ребенку и сильнее отождествят себя с ролью отца. По мнению некоторых экспертов, это может привести к сочувствию симптомам беременности.
Участие в мероприятиях, связанных с беременностью, и участие в подготовке к родам может привести к тому, что некоторые мужчины почувствуют себя ближе к своему будущему ребенку и сильнее отождествят себя с ролью отца. По мнению некоторых экспертов, это может привести к сочувствию симптомам беременности.
Психосоциальные причины
Некоторые врачи считают, что синдром Кувада связан с психическим здоровьем. Общие объяснения симптомов включают:
- Зависть к способности партнера забеременеть и родить
- Чувство вины из-за того, что их партнер забеременел
- Чувство соперничества за роль родителей
Однако это только потенциальные теории, и ни одна из них не была подтверждена исследованиями.
Насколько распространен синдром Кувада?
Мужчины во всем мире страдают синдромом Кувада. Исследования показали разные показатели в разных частях мира, но самые последние статистические данные показывают, что синдром Кувада встречается примерно у 25–52% мужчин в Соединенных Штатах, у которых есть беременные партнерши. Хотя синдром Кувада кажется довольно распространенным явлением, исследования этого состояния на сегодняшний день сосредоточены на мужчинах-партнерах беременных женщин. Очень мало исследований изучали синдром Кувада у ЛГБТК+ пар.
Хотя синдром Кувада кажется довольно распространенным явлением, исследования этого состояния на сегодняшний день сосредоточены на мужчинах-партнерах беременных женщин. Очень мало исследований изучали синдром Кувада у ЛГБТК+ пар.
Мужчины во всем мире страдают от синдрома Кувада. Хотя симптомы могут быть тяжелыми, многие из них имеют лишь несколько легких симптомов. Поскольку симптомы почти во всех случаях исчезают после родов, это состояние может остаться незамеченным. Но некоторые мужчины могут чувствовать себя смущенными, обеспокоенными или иным образом обеспокоенными своими симптомами. Медицинские работники обнаружили, что краткое объяснение этого состояния мужчинам, испытывающим дистресс, может помочь им понять, что синдром Кувада не является чем-то необычным.Также может быть обнадеживающе знать, что синдром Кувада часто описывается как реакция на изменения, которые приносят беременность и родительство, а не как признак проблемы психического здоровья или другого беспокойства.
Можно ли вылечить синдром Кувада?
Поскольку симптомы исчезают сами по себе и, как правило, не представляют угрозы и не причиняют вреда, для мужчин с синдромом Кувада не рекомендуется никакого специального лечения. Тем не менее, есть несколько стратегий, которые могут помочь облегчить симптомы.
Некоторые мужчины считают, что медитация, йога и подобные подходы помогают им чувствовать себя более расслабленно.Терапия может помочь людям, которые испытывают симптомы депрессии или тревоги как часть синдрома Кувада. Он также может лечить ранее существовавшие диагнозы, которые усугубились стрессом.
Лекарства, в том числе растительные лекарственные средства, могут помочь в лечении физических симптомов, таких как тошнота или боль. Некоторые мужчины могут испытывать сочувственные родовые схватки, с которыми также могут помочь лекарства.
Помните, что вы не одиноки. Если вы боретесь со своими чувствами по поводу отцовства или испытываете симптомы, которые не понимаете, квалифицированный терапевт может помочь вам справиться с ними. Обратитесь сегодня!
Обратитесь сегодня!
Каталожные номера:
- Американская психиатрическая ассоциация. (2013). Диагностическое и статистическое руководство по психическим расстройствам, пятое издание. Арлингтон, Вирджиния: Американская психиатрическая ассоциация. 327.
- Бреннан, А., Айерс, С., Ахмед, Х., и Маршалл-Люсетт, С. (2007). Критический обзор синдрома Кувада: беременный мужчина. Журнал репродуктивной и детской психологии, 25 (3), 173-189. Получено с http://psycnet.apa.org/record/2007-11728-002
- Деви, А.М., и Чану, член парламента (2015). Синдром Кувада. Международный журнал сестринского образования и исследований, 3 (3). Получено с https://www.researchgate.net/profile/Akoijam_Devi2/publication/286313694_7_IJNER_165_–28-05-2015DE/links/5667b26c08aea62726ee986a/7-IJNER-165–28-05-2015DE.pdf
- Холл-Флавин, Д.К. (2016, 25 августа). Что вы можете рассказать мне о куваде? Могут ли мужчины действительно испытывать симпатические симптомы беременности? Получено с https://www.
 mayoclinic.org/healthy-lifestyle/pregnancy-week-by-week/expert-answers/couvade-syndrome/faq-20058047
mayoclinic.org/healthy-lifestyle/pregnancy-week-by-week/expert-answers/couvade-syndrome/faq-20058047 - Ибекве, П. К., и Ахор, Дж. У. (2008). Психосоциальные и культурные аспекты псевдоциезиса. Индийский журнал психиатрии, 50 (2). Получено с https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2738334
- Кляйн, Х. (1991). Синдром Кувада: мужской аналог беременности. Международный журнал психиатрии в медицине, 21 (1), 57-69. Получено с https://www.ncbi.nlm.nih.gov/pubmed/2066258
- Пеховски-Йозвяк, Б., и Богуславский, Дж. (2018). Синдром Кувада – привычка, поведение или болезнь? Frontiers of Neurology and Neuroscience, 42 (1), 51–58. Получено с https://www.ncbi.nlm.nih.gov/pubmed/29151091
- Тарин, Дж. Дж., Эрменегильдо, К., Гарсия-Перес, Массачусетс, и Кано, А. (2013). Эндокринология и физиология псевдоциеза. Репродуктивная биология и эндокринология, 11 (39). Получено с https://rbej.biomedcentral.com/articles/10.1186/1477-7827-11-39
© Copyright 2019 GoodTherapy. org. Все права защищены.
org. Все права защищены.
Предыдущая статья была написана исключительно автором, указанным выше. GoodTherapy.org не обязательно разделяет любые высказанные взгляды и мнения. Вопросы или опасения по поводу предыдущей статьи можно направлять автору или размещать в виде комментария ниже.
Пожалуйста, заполните все необходимые поля, чтобы отправить сообщение.
Пожалуйста, подтвердите, что вы человек.
Безрецептурные препараты для лечения желудочно-кишечных расстройств при беременности
Фарм. 2006;31(9):50-71.
Беременная
женщины представляют собой сложную группу населения для лечения как безрецептурными, так и
лекарства по рецепту. Хорошо спланированные проспективные исследования редко
проводится у беременных, а безопасность и эффективность медикаментозной терапии
часто неясно ( Таблица 1 ). Таким образом, медицинские работники имеют только
скромные указания относительно того, какие лекарства безопасны для беременных женщин. Фармацевты ежедневно сталкиваются с этой дилеммой в отношении безрецептурных препаратов.
во время беременности. Здесь надлежащее лечение шести желудочно-кишечных
(GI)расстройства, возникающие во время беременности, будут рассмотрены.
Фармацевты ежедневно сталкиваются с этой дилеммой в отношении безрецептурных препаратов.
во время беременности. Здесь надлежащее лечение шести желудочно-кишечных
(GI)расстройства, возникающие во время беременности, будут рассмотрены.
Тошнота и рвота
Тошнота и рвота
беременности (НВП) чаще всего поражает женщин в первом триместре. То
частота невирапина может варьировать от 85% до 50% беременных женщин.
возникают тошнота и рвота соответственно. 1 Хотя часто
называется утренней тошнотой, невирапин может возникнуть в любое время в течение дня. То
Этиология невирапина неизвестна и противоречива. Психологические факторы, ЖКТ
дисфункция и гормональные изменения изучались как возможные причины, но
данные неубедительны. Другое исследование показало, что хронический Helicobacter
pylori-инфекция значительно чаще встречалась у беременных женщин, страдающих
от NVP по сравнению с беременными женщинами, не страдающими от NVP. 2
Немедикаментозное лечение
Фармацевты должны
не рекомендуют медикаментозное лечение невирапина. Для легких случаев NVP,
можно использовать немедикаментозные методы предотвращения тошноты (, таблица 2, ).
рекомендуемые. Тем не менее, беременных женщин всегда следует направлять к их
врачу, если такие меры неэффективны или если симптомы невирапина более серьезны.
Несколько серьезных состояний могут первоначально проявляться от умеренной до тяжелой степени.
тошнота и рвота.Эти состояния варьируются от преэклампсии до печени.
расстройства. Если у беременной пациентки наблюдается умеренная или сильная тошнота и
рвота, она должна быть направлена к своему врачу для дальнейшего обследования.
Для легких случаев NVP,
можно использовать немедикаментозные методы предотвращения тошноты (, таблица 2, ).
рекомендуемые. Тем не менее, беременных женщин всегда следует направлять к их
врачу, если такие меры неэффективны или если симптомы невирапина более серьезны.
Несколько серьезных состояний могут первоначально проявляться от умеренной до тяжелой степени.
тошнота и рвота.Эти состояния варьируются от преэклампсии до печени.
расстройства. Если у беременной пациентки наблюдается умеренная или сильная тошнота и
рвота, она должна быть направлена к своему врачу для дальнейшего обследования.
Важно оценить адекватность рекомендаций врача. Для немедикаментозной терапии, врачи могут порекомендовать акупрессуру. Имеются противоречивые данные о эффективность акупрессурных лент. Тем не менее, эти устройства кажутся безопасными.
Фармакологическое лечение
Американец
Колледж акушерства и гинекологии (ACOG) выпустил рекомендации для
лечение тошноты и рвоты при беременности в 2004 г. 3 Один
женщине рекомендуется принимать поливитамины, пока она пытается
зачать В клинических испытаниях было отмечено, что может быть более низкая
частота рвоты, если женщины принимают поливитамины во время зачатия. 3 Врачи могут предложить множество вариантов медикаментозной терапии для лечения невирапина,
включая пиридоксин, противорвотные средства, антигистаминные средства, кортикостероиды,
средства, препятствующие моторике, и антихолинергические средства. В общем случае медикаментозная терапия
обычно зарезервированы для тяжелых случаев невирапина после сопоставления риска и пользы.
3 Один
женщине рекомендуется принимать поливитамины, пока она пытается
зачать В клинических испытаниях было отмечено, что может быть более низкая
частота рвоты, если женщины принимают поливитамины во время зачатия. 3 Врачи могут предложить множество вариантов медикаментозной терапии для лечения невирапина,
включая пиридоксин, противорвотные средства, антигистаминные средства, кортикостероиды,
средства, препятствующие моторике, и антихолинергические средства. В общем случае медикаментозная терапия
обычно зарезервированы для тяжелых случаев невирапина после сопоставления риска и пользы.
Имбирь, с другой стороны,
было показано, чтобы уменьшить тошноту и рвоту в случаях гиперемезиса беременных,
и нет сообщений об аномалиях развития плода. 4,5 Имбирь содержит
гингеролы и шогаолы, которые могут непосредственно воздействовать на пищеварительный тракт, чтобы предотвратить
тошнота и рвота. Тем не менее, использование имбиря остается спорным. Некоторые предупреждают
против употребления имбиря из-за возможных антитромбоцитарных эффектов. Имбирь
содержит ингибитор тромбоксансинтетазы. Этот ингибитор может мешать
Связывание рецепторов тестостерона у плода. 6 Однако имбирь
используется в качестве специи в других культурах в количествах, аналогичных тем, которые используются для лечения
NVP, и нет сообщений о вреде, причиняемом этими дозами. 7 Имбирь доступен во многих формах (например, имбирный эль, корень имбиря и
таблетки). Вводят по 1 г/сут в несколько приемов до еды и в
время сна используется для предотвращения тошноты.
Некоторые предупреждают
против употребления имбиря из-за возможных антитромбоцитарных эффектов. Имбирь
содержит ингибитор тромбоксансинтетазы. Этот ингибитор может мешать
Связывание рецепторов тестостерона у плода. 6 Однако имбирь
используется в качестве специи в других культурах в количествах, аналогичных тем, которые используются для лечения
NVP, и нет сообщений о вреде, причиняемом этими дозами. 7 Имбирь доступен во многих формах (например, имбирный эль, корень имбиря и
таблетки). Вводят по 1 г/сут в несколько приемов до еды и в
время сна используется для предотвращения тошноты.
Электронная почта: Используется эметрол, комбинация декстрозы, левулозы и фосфорной кислоты.
не по прямому назначению для лечения NVP. Эта комбинация ингредиентов может действовать непосредственно
в желудочно-кишечном тракте, чтобы уменьшить сокращение гладкой мускулатуры, тем самым задержав желудочный
опорожнение. Категория беременности для Эметрола неизвестна. Таблица 1 списки
категории беременности для всех лекарств, обсуждаемых в этой статье.
Категория беременности для Эметрола неизвестна. Таблица 1 списки
категории беременности для всех лекарств, обсуждаемых в этой статье.
Пиридоксин: Пиридоксин (витамин B 6 ), отдельно или в сочетании с доксиламинами,
используется для предотвращения тошноты и рвоты. ACOG рекомендует пиридоксин в качестве
первый шаг в плане фармакологического лечения из-за доступной безопасности и
данные об эффективности. Пиридоксин относится к категории А при беременности, если используется в сопоставимых дозах.
до рекомендуемой суточной нормы (RDA) 2.2 мг. На самом деле многие беременные
у женщин может быть дефицит витамина B 6 , так как спрос на этот
витамин увеличивается во время беременности. Превышать RDA не рекомендуется,
потому что категория беременности падает до уровня С при таких дозах. То
рекомендуемая доза пиридоксина для лечения тошноты и рвоты колеблется
от 10 до 25 мг 3-4 раза в сутки. Пренатальный витамин PremesisRx
содержит 75 мг пиридоксина. Хотя эта комбинация имеет теоретический смысл,
не было доказано, что этот продукт снижает NVP. 3
Хотя эта комбинация имеет теоретический смысл,
не было доказано, что этот продукт снижает NVP. 3
Пиридоксин когда-то комбинировали
с доксиламином в продукте, известном как бендектин, который был изъят из продажи.
рынок в 1983 году из-за возможных врожденных дефектов. Однако данные свидетельствуют о том, что
эта комбинация не может быть тератогенным. Кроме того, доксиламин — это беременность.
категории B. В 1983 году FDA считало три исследования наиболее убедительными.
относительно тератогенности бендектина, но пришел к выводу, что не было
определенная причинно-следственная связь, так как тошнота и рвота могут увеличить
риск тератогенности.Было невозможно определить, является ли применение бендектина
был полностью лишен риска для плода. Таким образом, бендектин был изъят из
рынке, чтобы избежать возможных судебных разбирательств. Пиридоксин-доксиламин (Диклектин)
доступен в Канаде и до сих пор рекомендуется американскими врачами. Стандарт
Доза доксиламина составляет 12,5 мг 3–4 раза в сутки. Доксиламин это
рекомендуется для использования в сочетании с пиридоксином для пациентов, у которых
монотерапия пиридоксином неэффективна. 3
Доксиламин это
рекомендуется для использования в сочетании с пиридоксином для пациентов, у которых
монотерапия пиридоксином неэффективна. 3
Антихолинергические Лекарства: Женщины также может быть рекомендовано принимать антигистаминные или антихолинергические средства, такие как меклизин, дименгидринат и дифенгидрамин. Эти препараты используются для лечения NVP, в связи с их эффективностью. Все три относятся к категории беременности. B и не были связаны с повышенным риском пороков развития. 3 Обычными дозами являются дифенгидрамин от 25 до 50 мг каждые четыре-шесть часов. при необходимости или дименгидринат от 50 до 100 мг каждые четыре-шесть часов по мере необходимости.
Таким образом, никаких безрецептурных препаратов
одобрены FDA для лечения невирапина. Для женщин, планирующих стать
беременным следует рекомендовать поливитамины. Если беременная пациентка
при появлении тошноты и/или рвоты может быть назначено немедикаментозное лечение. предлагается в качестве начальной терапии. Однако, если это не помогает контролировать симптомы или
если у женщины тошнота и рвота от умеренной до сильной, ее следует направить
своему врачу для дальнейшего обследования.Если рекомендуется безрецептурный препарат,
его следует использовать в сочетании с немедикаментозными мерами. Фармацевты
следует рекомендовать пациентам принимать лекарство «по мере необходимости»,
при необходимости регидратировать и обратиться к врачу в случае тошноты и/или
рвота усиливается.
предлагается в качестве начальной терапии. Однако, если это не помогает контролировать симптомы или
если у женщины тошнота и рвота от умеренной до сильной, ее следует направить
своему врачу для дальнейшего обследования.Если рекомендуется безрецептурный препарат,
его следует использовать в сочетании с немедикаментозными мерами. Фармацевты
следует рекомендовать пациентам принимать лекарство «по мере необходимости»,
при необходимости регидратировать и обратиться к врачу в случае тошноты и/или
рвота усиливается.
ГЭРБ/изжога
Изжога или
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) часто встречается во время беременности и
сообщили примерно от 30% до 50% беременных женщин; заболеваемость может быть высокой
как 80% в некоторых группах населения. 8-10 Хотя точный механизм
неясно, сниженное давление нижнего пищеводного сфинктера (НПС) играет роль в
Патогенез ГЭРБ при беременности. На ранних сроках беременности давление НПС
снижается реакция на гормональную, фармакологическую и физиологическую стимуляцию. 11 Давление в НПС в покое падает примерно на 33-50% от исходного уровня, вероятно
из-за повышения уровня прогестерона. 8 Аномальное опорожнение желудка или
задержка транзита по тонкой кишке также может способствовать патогенезу, но
влияние повышенного внутрибрюшного давления из-за увеличения матки
спорный. 8
11 Давление в НПС в покое падает примерно на 33-50% от исходного уровня, вероятно
из-за повышения уровня прогестерона. 8 Аномальное опорожнение желудка или
задержка транзита по тонкой кишке также может способствовать патогенезу, но
влияние повышенного внутрибрюшного давления из-за увеличения матки
спорный. 8
Симптомы
Симптомы ГЭРБ
во время беременности такие же, как и в общей популяции. 8,12 Изжога является преобладающим симптомом, но также может возникать срыгивание.
часто. 8 Симптомы могут возникнуть в любой момент беременности, но
обычно ухудшаются в течение последнего триместра. 9,13 Диетические триггеры
которые ухудшают симптомы, включают жирную пищу, острую пищу и кофеин. С
ГЭРБ при беременности обычно имеет короткую продолжительность и разрешается после
роды, осложнения (т.г., эзофагит и стриктура) встречаются редко. 8
Немедикаментозное лечение
Предпочтительные и
Самым безопасным начальным лечением ГЭРБ во время беременности является изменение образа жизни. Такие меры включают отказ от продуктов, вызывающих симптомы (например, острых или
жирная пища) и поднятие изголовья кровати (см. Таблица 3 ). жевание
жевательная резинка также может помочь, потому что она стимулирует слюнные железы, которые могут помочь
нейтрализовать кислоту. 8 Изменение образа жизни может контролировать легкие симптомы
у женщин, но может потребоваться медикаментозная терапия, если симптомы не уменьшаются после
эти меры ( Таблица 4 ).
Такие меры включают отказ от продуктов, вызывающих симптомы (например, острых или
жирная пища) и поднятие изголовья кровати (см. Таблица 3 ). жевание
жевательная резинка также может помочь, потому что она стимулирует слюнные железы, которые могут помочь
нейтрализовать кислоту. 8 Изменение образа жизни может контролировать легкие симптомы
у женщин, но может потребоваться медикаментозная терапия, если симптомы не уменьшаются после
эти меры ( Таблица 4 ).
Антациды
FDA не
определили категорию беременности для антацидов, и имеется мало данных о
Влияние антацидов на плод. В исследованиях на животных магний-, алюминий- или
антациды на основе кальция не оказывали тератогенного действия. 14 Одна ретроспектива
в исследовании случай-контроль сообщалось о значительном увеличении частоты врожденных
пороки развития у новорожденных, подвергшихся воздействию антацидов в третьем триместре беременности.Тем не мение,
анализ отдельных антацидов не выявил связи с врожденными аномалиями. 15 Использование антацидов небезопасно, но не было
контролируемые исследования. 16
15 Использование антацидов небезопасно, но не было
контролируемые исследования. 16
Несмотря на ограниченность данных, специалисты согласились с тем, что антациды должны быть первым безрецептурным средством от изжоги во время беременности. 12 Антациды обеспечивают быстрое и эффективное облегчение и до половины женщин будут нуждаться только в антацидах для контроля ГЭРБ. 8 Антациды, содержащие магний, кальций и алюминий, в рекомендуемых дозах считаются безопасными для использования во время беременности, хотя некоторые эксперты предпочтительно рекомендовать антациды, содержащие кальций/магний, поскольку дозы антацидов, содержащих алюминий, могут повышать уровень алюминия у женщин. и нанести вред плоду. 8,12,17
Альгинаты, как правило,
эффективны в качестве антацидов в борьбе с симптомами ГЭРБ. 18 Состав А
Гевискон с более низким содержанием натрия изучался в открытом исследовании. у 150 беременных. 19 Несмотря на эффективность при изжоге,
неблагоприятные события были зарегистрированы у 10 плодов. 19 Кроме того,
трисиликат магния (содержится в некоторых препаратах «Гевискон») может вызвать
нефролитиаз, гипотония, дыхательная недостаточность и сердечно-сосудистые
ухудшение при длительном применении и высоких дозах. 19
у 150 беременных. 19 Несмотря на эффективность при изжоге,
неблагоприятные события были зарегистрированы у 10 плодов. 19 Кроме того,
трисиликат магния (содержится в некоторых препаратах «Гевискон») может вызвать
нефролитиаз, гипотония, дыхательная недостаточность и сердечно-сосудистые
ухудшение при длительном применении и высоких дозах. 19
Таким образом, кальций- или
магнийсодержащие антациды предпочтительны во время беременности.Обычная дозировка
следует рекомендовать антациды по мере необходимости. Антациды на основе кальция
обеспечить дополнительный источник кальция во время беременности, что может помочь
предотвратить гипертонию и преэклампсию. 12 Пациенты должны быть
консультировали по поводу возможных взаимодействий антацидов с другими препаратами и
добавки, такие как железо.
Антагонисты рецепторов гистамина-2
(H 2 РА)
Все H 2 RA относятся к категории беременности FDA B. Применяют циметидин и ранитидин.
благополучно во время беременности в течение последних 30 лет. 8 Только ранитидин,
тем не менее, он был специально оценен при изжоге во время беременности. Оба исследования, хотя и небольшие по продолжительности, показали улучшение
симптомы изжоги при приеме ранитидина и отсутствие неблагоприятных исходов беременности. 9,19 Проспективных рандомизированных исследований безопасности циметидина и
другие H 2 RA во время беременности, но общее мнение таково, что
циметидин и, возможно, фамотидин безопасны. 8,12 Когортные исследования
показали аналогичные исходы беременности и частоту пороков развития у женщин.
подвергшихся воздействию RA H 2 в течение первого триместра, по сравнению с контрольной группой. 20,21 Хотя одно исследование на животных показало антиандрогенный эффект
циметидин и феминизация мужского потомства, данные противоречивы и имеют
у людей не сообщалось.
Применяют циметидин и ранитидин.
благополучно во время беременности в течение последних 30 лет. 8 Только ранитидин,
тем не менее, он был специально оценен при изжоге во время беременности. Оба исследования, хотя и небольшие по продолжительности, показали улучшение
симптомы изжоги при приеме ранитидина и отсутствие неблагоприятных исходов беременности. 9,19 Проспективных рандомизированных исследований безопасности циметидина и
другие H 2 RA во время беременности, но общее мнение таково, что
циметидин и, возможно, фамотидин безопасны. 8,12 Когортные исследования
показали аналогичные исходы беременности и частоту пороков развития у женщин.
подвергшихся воздействию RA H 2 в течение первого триместра, по сравнению с контрольной группой. 20,21 Хотя одно исследование на животных показало антиандрогенный эффект
циметидин и феминизация мужского потомства, данные противоречивы и имеют
у людей не сообщалось. 8,16,22 Фамотидин не был фетальным
токсичные или тератогенные в исследованиях на животных. Исследования низатидина на животных
противоречивые результаты.Один из них не показал неблагоприятного воздействия на детенышей эмбриона крысы, но
другое исследование на кроликах, получавших дозу, в 300 раз превышающую рекомендуемую для человека дозу
привели к абортам, низкой массе плода и меньшему количеству живых плодов. Таким образом, другие H 2 РА могут быть безопаснее низатидина.
8,16,22 Фамотидин не был фетальным
токсичные или тератогенные в исследованиях на животных. Исследования низатидина на животных
противоречивые результаты.Один из них не показал неблагоприятного воздействия на детенышей эмбриона крысы, но
другое исследование на кроликах, получавших дозу, в 300 раз превышающую рекомендуемую для человека дозу
привели к абортам, низкой массе плода и меньшему количеству живых плодов. Таким образом, другие H 2 РА могут быть безопаснее низатидина.
Для женщин с рефрактерной
симптомы, несмотря на изменение образа жизни и прием антацидов, H 2 RA
обычно используется беременными женщинами. 12 Ранитидин предпочтительнее из-за
имеющиеся данные, но циметидин, вероятно, безопасен.Если симптомы сохраняются с
антациды, рекомендуется направление к врачу. Беременная женщина должна использовать
наименьшую необходимую дозу (например, 75 мг ранитидина один раз в день) до тех пор, пока она не
оценивается врачом.
Ингибиторы протонной помпы
(ИЦП)
Омепразол,
единственный ИПП, доступный без рецепта, относится к категории беременности C. Недавние ретроспективные и
проспективные когортные исследования показывают, что обычные дозы омепразола и других
ИПП в первом триместре не представляют серьезного тератогенного риска.
люди. 23-26 Было проведено проспективное когортное исследование безопасности
применения ИПП при беременности. 27 У 410 беременных женщин, принимавших ИПП (295,
омепразол; 62, лансопразол; 53, пантопразол) в основном в первом триместре,
частота серьезных аномалий была сопоставима между женщинами, подвергшимися воздействию ИПП, и
контролирует. Хотя эти данные свидетельствуют о безопасности использования, следует использовать ИПП.
во время беременности под наблюдением врача и только у женщин с осложненной
ГЭРБ, рефрактерная к другим методам лечения. 8,12 Эти женщины должны быть
направлен к практикующему врачу для дальнейшего обследования и лечения.
Короче говоря, беременная женщина жалобы на ГЭРБ или изжогу могут быть проинструктированы о применении немедикаментозных препаратов. лечение. Антацидная терапия может быть рекомендована, если модификация образа жизни не помогает. не контролировать симптомы. Если симптомы сохраняются, низкодозовая терапия H 2 РА можно использовать до тех пор, пока ее не осмотрит и не осмотрит врач. Омепразол безрецептурный должны быть зарезервированы для пациентов, которые действуют по рекомендации своего врач.
Диарея
Диарея
характеризуется учащением и снижением консистенции каловых масс.
выделения по сравнению с нормальным рисунком дефекации. 28 Более
три дефекации в день считаются ненормальными. 29 Диарея
далее классифицируется как острый или хронический, в зависимости от его начала и продолжительности. Четыре
механизмы приводят к диарее: изменение транспорта активных ионов за счет снижения
всасывание натрия или усиление секреции хлоридов, изменение кишечной
подвижность, увеличение осмолярности просвета и увеличение ткани
гидростатическое давление. 28 Диарея во время беременности обычно связана
к вирусной или бактериальной инфекции. 30 Около 80% случаев диареи
являются следствием вирусной инфекции. 31 Точная эпидемиология диареи в
беременность неизвестна. 28 Осложнения диареи включают
электролитный дисбаланс и обезвоживание. 7
28 Диарея во время беременности обычно связана
к вирусной или бактериальной инфекции. 30 Около 80% случаев диареи
являются следствием вирусной инфекции. 31 Точная эпидемиология диареи в
беременность неизвестна. 28 Осложнения диареи включают
электролитный дисбаланс и обезвоживание. 7
Симптомы
Симптомы диареи
во время беременности аналогичны наблюдаемым в общей популяции.Пациенты
при острой диарее с усилением стула. Острая диарея может
также сопровождаются резким появлением тошноты, рвоты, болей в животе, головной боли,
лихорадка, озноб и недомогание. Стул имеет уменьшенную консистенцию, но никогда
кровавый. Обычно он длится от 12 до 60 часов. При обследовании пациентов с
диарея, важно узнать о частоте, объеме, консистенции,
и цвет стула. 28
Немедикаментозное лечение
Первый шаг в
Лечение диареи заключается в регидратации жидкости и электролитов. Оральная замена
терапии (ОРТ) можно использовать для лечения почти всех случаев диареи. Мир
Организация здравоохранения рекомендует растворы для пероральной регидратации,
механизма активного поглощения пар натрия/глюкозы. Эти решения
содержат натрий и глюкозу и имеют концентрацию и
осмоляльность аналогична просветной жидкости. 30 Варианты ОРТ включают
напитки и соки без кофеина. ОРТ, содержащие сорбитол, должны
следует избегать, так как они могут усугубить ранее существовавшую диарею.Пациенты также должны быть
рекомендуется минимизировать или избегать употребления кофеина, алкоголя и сладких напитков,
потому что эти продукты могут также усугубить существовавшую ранее диарею. Если пациент
ухудшения диареи или она не в состоянии справиться с диарейными потерями, она должна
направить к ее лечащему врачу. Если у больного сопор, кома, кишечная
кишечная непроходимость или длительная рвота, ее следует доставить в отделение неотложной помощи
для дальнейшей оценки. 30 Дополнительные вопросы для определения
необходимо ли безрецептурное лечение диареи или направление врача, показаны в .
Оральная замена
терапии (ОРТ) можно использовать для лечения почти всех случаев диареи. Мир
Организация здравоохранения рекомендует растворы для пероральной регидратации,
механизма активного поглощения пар натрия/глюкозы. Эти решения
содержат натрий и глюкозу и имеют концентрацию и
осмоляльность аналогична просветной жидкости. 30 Варианты ОРТ включают
напитки и соки без кофеина. ОРТ, содержащие сорбитол, должны
следует избегать, так как они могут усугубить ранее существовавшую диарею.Пациенты также должны быть
рекомендуется минимизировать или избегать употребления кофеина, алкоголя и сладких напитков,
потому что эти продукты могут также усугубить существовавшую ранее диарею. Если пациент
ухудшения диареи или она не в состоянии справиться с диарейными потерями, она должна
направить к ее лечащему врачу. Если у больного сопор, кома, кишечная
кишечная непроходимость или длительная рвота, ее следует доставить в отделение неотложной помощи
для дальнейшей оценки. 30 Дополнительные вопросы для определения
необходимо ли безрецептурное лечение диареи или направление врача, показаны в . Таблица 5 .
Таблица 5 .
Опиаты и опиаты
Производные
Опиаты и опиоиды
производные работают, задерживая транзит внутрипросветного содержимого или
увеличение пропускной способности кишечника, продление контакта и всасывания. Большинство опиатов действуют
периферически и центрально. Лоперамид, единственное доступное производное опиата
OTC, является исключением и работает периферийно. Обладает антисекреторным действием и
действует путем ингибирования связывающего кальций белка кальмодулина и контроля
секреция хлора. 28 Лоперамид относится к категории В при беременности, и его
использование во время беременности не было связано с серьезными пороками развития. 30,32 Однако одно исследование показало, что может существовать связь между приемом амида лопера
использование и пороки сердца плода. 31
Адсорбенты
Адсорбенты, такие как
аттапульгит, каолин, поликарбофил и пектин используются для облегчения симптомов. при легкой диарее. Существует мало доказательств их эффективности, и они могут не
изменить частоту стула, потери жидкости стула или продолжительность диареи.Адсорбенты обладают неспецифическим механизмом действия. Эти соединения могут адсорбировать
питательные вещества, токсины, лекарства, бактерии и пищеварительные ферменты в желудочно-кишечном тракте. 28 По данным FDA поликарбофил является единственным эффективным адсорбентом
агент. Поликарбофил может модифицировать выделение водянистого стула, поглощая до 60
раз превышает его вес в воде. 29 Побочные эффекты адсорбентов
запор, вздутие живота и полнота. 28 Эти продукты
категория беременности В. 30
при легкой диарее. Существует мало доказательств их эффективности, и они могут не
изменить частоту стула, потери жидкости стула или продолжительность диареи.Адсорбенты обладают неспецифическим механизмом действия. Эти соединения могут адсорбировать
питательные вещества, токсины, лекарства, бактерии и пищеварительные ферменты в желудочно-кишечном тракте. 28 По данным FDA поликарбофил является единственным эффективным адсорбентом
агент. Поликарбофил может модифицировать выделение водянистого стула, поглощая до 60
раз превышает его вес в воде. 29 Побочные эффекты адсорбентов
запор, вздутие живота и полнота. 28 Эти продукты
категория беременности В. 30
субсалицилат висмута
Висмут
субсалицилат обладает антисекреторным, противовоспалительным и антибактериальным действием. 28 Действует путем реакции с соляной кислотой в желудке с образованием
оксихлорид висмута и салициловая кислота. 29 Снижает частоту
неоформленного стула, увеличивает консистенцию стула и облегчает симптомы
спазмы в животе, тошнота и рвота. 28 Висмута субсалицилат
относится к категории беременности C. 30 Подобно другим салицилатам,
субсалицилат висмута не следует применять во втором и третьем триместрах
из-за риска для матери и плода. Эти риски включают преждевременное закрытие
артериального протока, кровотечение и вероятность увеличения перинатального
смертность. 33 Этот продукт следует использовать только под наблюдением
лечащего врача пациента. 31
29 Снижает частоту
неоформленного стула, увеличивает консистенцию стула и облегчает симптомы
спазмы в животе, тошнота и рвота. 28 Висмута субсалицилат
относится к категории беременности C. 30 Подобно другим салицилатам,
субсалицилат висмута не следует применять во втором и третьем триместрах
из-за риска для матери и плода. Эти риски включают преждевременное закрытие
артериального протока, кровотечение и вероятность увеличения перинатального
смертность. 33 Этот продукт следует использовать только под наблюдением
лечащего врача пациента. 31
Пищеварительные ферменты
Лактобактерии
ацидофилус представляет собой
пищеварительный фермент, который помогает сократить течение диареи, восстанавливая
нормальная флора.Это может предотвратить изменения фекальной флоры и возникающую в результате диарею.
связанных с антибиотиками. 28 Ограниченные данные указывают на отсутствие связи между
лактобацилл и врожденные аномалии, но необходимы дальнейшие исследования. 34
34
А Для лечения диареи доступны различные безрецептурные препараты. Многие беременны категория Б; тем не менее, беременные женщины должны проконсультироваться со своим врачом перед использование любых безрецептурных препаратов от диареи. Для беременных с легким диарея и минимальное обезвоживание, можно с уверенностью рекомендовать ОРТ.
Запор
Запор
влияет на 11% до 38% беременностей. 35 То же, что и при ГЭРБ, увеличение
уровни прогестерона вовлечены в патогенез запоров.
Прогестерон может снижать моторику ЖКТ и ингибировать мотилин, который также
влияет на время транзита по ЖКТ. 33 Комбинированные эффекты прогестерона
со сниженной моторикой ЖКТ может вызвать запор во время беременности.Другой
К предрасполагающим факторам запоров относятся добавки железа и
увеличение беременной матки. 33 Симптомы запора,
Опыт беременных пациентов сопоставим с опытом небеременных взрослых. К ним относятся напряжение, ощущение неполной эвакуации и изменения в
частота и/или консистенция стула. 12 Если у беременной женщины развивается
боль в животе, тошнота, рвота, потеря веса, ректальное кровотечение или спазмы
при запорах следует немедленно обратиться к врачу. 29
К ним относятся напряжение, ощущение неполной эвакуации и изменения в
частота и/или консистенция стула. 12 Если у беременной женщины развивается
боль в животе, тошнота, рвота, потеря веса, ректальное кровотечение или спазмы
при запорах следует немедленно обратиться к врачу. 29
Немедикаментозное лечение
Образ жизни
модификация является предпочтительным и безопасным начальным лечением запоров
во время беременности. Модификации включают увеличение пищевых волокон, жидкости
приём пищи и физическая активность. Было показано, что терапия волокнами увеличивает стул.
учащение и смягчение сформированного стула. 35 Тем не менее, есть конфликтующие
данные об эффективности клетчатки при лечении запоров. Тип волокна может быть
одна из причин этого несоответствия.Некоторые виды клетчатки, такие как отруби, плохо усваиваются.
впитывается. Этот тип лучше впитывает воду и поэтому более
эффективный. Источники клетчатки включают фармакологические или пищевые добавки. Дополнение должно быть постепенным, чтобы уменьшить вздутие живота и газа. Удивительно,
увеличение потребления жидкости также вызывает споры. Увеличение количества жидкости лучше всего подходит для
обезвоженные пациенты с запорами. 36 Потребление жидкости может быть
сопровождается тошнотой и рвотой, особенно в первом триместре.Сведение к минимуму потребления продуктов, которые могут привести к запорам, таких как бананы,
капуста или бобы также могут быть полезными. В то время как спорный образ жизни и
модификаций диеты может быть достаточно для контроля легких запоров.
Направление к врачу и лекарственная терапия могут быть необходимы, если симптомы не исчезают.
облегчены этими мерами ( Таблица 6 ).
Дополнение должно быть постепенным, чтобы уменьшить вздутие живота и газа. Удивительно,
увеличение потребления жидкости также вызывает споры. Увеличение количества жидкости лучше всего подходит для
обезвоженные пациенты с запорами. 36 Потребление жидкости может быть
сопровождается тошнотой и рвотой, особенно в первом триместре.Сведение к минимуму потребления продуктов, которые могут привести к запорам, таких как бананы,
капуста или бобы также могут быть полезными. В то время как спорный образ жизни и
модификаций диеты может быть достаточно для контроля легких запоров.
Направление к врачу и лекарственная терапия могут быть необходимы, если симптомы не исчезают.
облегчены этими мерами ( Таблица 6 ).
Объемообразующие слабительные
Объемообразующие
слабительные рекомендуются для использования во время беременности, но большинство из них относятся к категории С при беременности. Эта рекомендация основана на их ограниченной системной абсорбции и хорошей
профиль безопасности. Для общего применения доступны три распространенных объемообразующих слабительных
Использование: метилцеллюлоза, поликарбофил и подорожник. Эти агенты работают по
увеличение количества воды, содержащейся в стуле, что улучшает массу стула и
последовательность. 33 Более объемный стул, в свою очередь, стимулирует перистальтику.
Парадоксально, но увеличение консистенции стула также является причиной, по которой эти
препараты могут быть использованы для лечения диареи.Наполнители могут
вызвать метеоризм и/или вздутие живота, что уже может быть проблемой для этого
популяция пациентов. Эти побочные эффекты можно свести к минимуму, увеличив количество жидкости.
приема внутрь и путем тщательного титрования дозы. Увеличение потребления жидкости также
уменьшить раздражение/обструкцию пищевода. Псиллиум был связан с
аллергические реакции, включая анафилаксию. 12 Обычные дозы
перечислены в таблице 4 .
Эта рекомендация основана на их ограниченной системной абсорбции и хорошей
профиль безопасности. Для общего применения доступны три распространенных объемообразующих слабительных
Использование: метилцеллюлоза, поликарбофил и подорожник. Эти агенты работают по
увеличение количества воды, содержащейся в стуле, что улучшает массу стула и
последовательность. 33 Более объемный стул, в свою очередь, стимулирует перистальтику.
Парадоксально, но увеличение консистенции стула также является причиной, по которой эти
препараты могут быть использованы для лечения диареи.Наполнители могут
вызвать метеоризм и/или вздутие живота, что уже может быть проблемой для этого
популяция пациентов. Эти побочные эффекты можно свести к минимуму, увеличив количество жидкости.
приема внутрь и путем тщательного титрования дозы. Увеличение потребления жидкости также
уменьшить раздражение/обструкцию пищевода. Псиллиум был связан с
аллергические реакции, включая анафилаксию. 12 Обычные дозы
перечислены в таблице 4 .
Документация
Документальные работы
отличается от других слабительных.Докузат снижает поверхностное натяжение стула,
что увеличивает содержание жидкости в стуле, тем самым смягчая стул. 33 Docusate относится к категории беременности C, но подвергается минимальному системному
поглощения и не было связано с врожденными дефектами. 34,37 Чтобы облегчить возможный запор с помощью пренатальных витаминов, некоторые витамины также
содержат докузат. Это подходящий вариант после того, как пациент не
достигнуто облегчение с помощью немедикаментозных мер и объемообразующих слабительных.
Стимулирующие слабительные
Стимулирующие слабительные
может быть зарезервирован для пациентов, симптомы которых не улучшаются при
немедикаментозное лечение и объемообразующие слабительные или докузат. Их использование
должны быть редкими, а не привычными. Наиболее распространенными стимулирующими слабительными являются
бисакодил и сенна, которые относятся к категории беременности С. Эти продукты действуют на
толстой кишки для стимуляции моторики. Именно этот механизм действия предрасполагает
к более высокой частоте диареи и болей в животе, чем при
объемообразующие слабительные. 35 Обычные дозы составляют от 5 до 15 мг бисакодила.
перорально в день или 10 мг суппозиториев ректально в день и 1-2 таблетки
сенны перорально два раза в день. Сенна не обладает тератогенным действием.
животных или людей. 33,34,37
Эти продукты действуют на
толстой кишки для стимуляции моторики. Именно этот механизм действия предрасполагает
к более высокой частоте диареи и болей в животе, чем при
объемообразующие слабительные. 35 Обычные дозы составляют от 5 до 15 мг бисакодила.
перорально в день или 10 мг суппозиториев ректально в день и 1-2 таблетки
сенны перорально два раза в день. Сенна не обладает тератогенным действием.
животных или людей. 33,34,37
Многие слабительные доступны без рецепта, но
их следует использовать экономно. Следует избегать минерального масла, так как оно может
уменьшают абсорбцию витаминов и могут увеличить риск липидной пневмонии. 29,33,38,39 Касторовое масло может вызывать сокращения матки и не должно
используется при беременности. 33,38 Магниевые и солевые слабительные не
рекомендуется во время беременности из-за их потенциального воздействия на состояние пациентки.
электролитный баланс и способность последних вызывать задержку воды. 29,33,38 Вероятность нежелательных явлений, связанных с осмотическими слабительными,
выше у пациентов с существовавшей ранее почечной недостаточностью или сердечной недостаточностью.
29,33,38 Вероятность нежелательных явлений, связанных с осмотическими слабительными,
выше у пациентов с существовавшей ранее почечной недостаточностью или сердечной недостаточностью.
Таким образом, запор во время беременности сначала следует лечить немедикаментозной терапией.Затем продукты, которые следует использовать не всасывающиеся системно, такие как объемообразующие слабительные. 29,30 Стимулирующие слабительные являются терапией второй линии и рекомендуются только если повышенное содержание пищевых волокон и слабительные средства, формирующие объем, не облегчают запор. Перед применением рекомендуется консультация с врачом фармакологические агенты.
Геморрой
Геморрой был часто
отмечается во втором и третьем триместрах беременности.Хотя
Этиология геморроя неясна, несколько факторов, участвующих в
патогенез хорошо известны. Эти факторы включают ранее существовавшее заболевание кишечника,
диета с низким содержанием клетчатки, напряжение при дефекации и набухание сосудов из-за
повышенное давление, вызванное увеличением живота. 33
33
Симптомы
Геморрой может
проявляются симптомами, сходными с другими аноректальными расстройствами. Аптекарь
следует убедиться, что пациентка прошла оценку симптомов у врача
перед тем, как рекомендовать терапию.Отек, зуд и жжение являются общими
симптомы и сходны с симптомами, наблюдаемыми у небеременных взрослых. 40 Перед тем, как давать какие-либо рекомендации, тяжесть симптомов у пациента
должны быть оценены. Боль, тяжелые симптомы, кровотечение, просачивание фекалий, ректальное
выпячивание, изменения привычек кишечника и семейный анамнез рака толстой кишки — все это
заслуживают немедленной оценки врача. 29
Немедикаментозное лечение
Как и другие ГУ
жалобы, геморрой следует лечить немедикаментозно с нарастанием
пищевая жидкость и клетчатка.Продукты и напитки, вызывающие или усугубляющие симптомы
должны быть ограничены. Замачивание в теплой воде в сидячей ванне или ванне может
также принести облегчение. Из-за связи между напряжением и
запоры и геморрой, многие методы лечения запоров также
подходит при геморрое. Предотвращение запоров и способствующих факторов
запор поможет улучшить симптомы. Немедикаментозные меры, которые могут
предоставление помощи, резюмируются в таблице 7 .
Из-за связи между напряжением и
запоры и геморрой, многие методы лечения запоров также
подходит при геморрое. Предотвращение запоров и способствующих факторов
запор поможет улучшить симптомы. Немедикаментозные меры, которые могут
предоставление помощи, резюмируются в таблице 7 .
Фармакологическое лечение
Местные анестетики,
сосудосуживающие средства, топические кортикостероиды, защитные и вяжущие средства.
используется для лечения геморроя. Местные анестетики помогают снять зуд, жжение,
и боль. 33 Абсорбция минимальна, если только кожа не натерта. Эти
препараты следует наносить наружно на кожу, а пациент должен быть
рекомендуется следить за аллергическими реакциями, которые могут имитировать их геморрой
симптомы.К сосудосуживающим средствам относятся эфедрин, адреналин и фенилэфрин.
Эти средства уменьшают отек, но их не следует использовать беременным женщинам, у которых
имеют заболевания, которые могут усугубляться вазоконстрикцией, такие как
гипертония. Трудно оценить безопасность сосудосуживающих средств при
беременность, потому что они обычно доступны в комбинированных продуктах. Актуальный
гидрокортизон — еще один вариант для облегчения боли и зуда. Несколько
защитные средства (т.г., вазелин) доступны и предотвращают дальнейшую кожу
повреждения, создавая барьер против влаги. Вазелин плохо впитывается
и считается безопасным при беременности. 29 Вяжущие средства, такие как ведьма
лещина может жалить, что также может усугубить основные симптомы. Эти актуальные
Препараты не были адекватно оценены на предмет безопасности и эффективности у беременных.
пациенты. Из всех этих вариантов местные анестетики, вяжущие средства и кожные
защитные средства, вероятно, являются наиболее безопасными.Однако из-за ограниченных данных о безопасности
эти продукты должны использоваться под наблюдением врача.
Трудно оценить безопасность сосудосуживающих средств при
беременность, потому что они обычно доступны в комбинированных продуктах. Актуальный
гидрокортизон — еще один вариант для облегчения боли и зуда. Несколько
защитные средства (т.г., вазелин) доступны и предотвращают дальнейшую кожу
повреждения, создавая барьер против влаги. Вазелин плохо впитывается
и считается безопасным при беременности. 29 Вяжущие средства, такие как ведьма
лещина может жалить, что также может усугубить основные симптомы. Эти актуальные
Препараты не были адекватно оценены на предмет безопасности и эффективности у беременных.
пациенты. Из всех этих вариантов местные анестетики, вяжущие средства и кожные
защитные средства, вероятно, являются наиболее безопасными.Однако из-за ограниченных данных о безопасности
эти продукты должны использоваться под наблюдением врача.
Консервативное лечение геморроя
направленные на обезболивание и размягчение стула. Другие варианты внешнего
геморроя – местные анестетики, сосудосуживающие, протекторы,
вяжущие средства и местные кортикостероиды. Для облегчения боли, ацетаминофен
(категория беременности В) можно рекомендовать. НПВП следует избегать, так как они
могут усилить кровотечение и относятся к категории беременности D в третьем триместре.При зуде можно использовать кремы с низким содержанием кортикостероидов и/или гамамелис. 33 При использовании местных кортикостероидов следует
суммы и на максимально короткий срок. Docusate также можно использовать для
смягчить стул. Из-за отсутствия информации о безопасности этих продуктов
у беременных и потенциальные осложнения геморроя, которые могут быть замаскированы
при неправильном лечении необходимо проконсультироваться с врачом перед
рекомендации безрецептурных препаратов для лечения геморроя. 29
Для облегчения боли, ацетаминофен
(категория беременности В) можно рекомендовать. НПВП следует избегать, так как они
могут усилить кровотечение и относятся к категории беременности D в третьем триместре.При зуде можно использовать кремы с низким содержанием кортикостероидов и/или гамамелис. 33 При использовании местных кортикостероидов следует
суммы и на максимально короткий срок. Docusate также можно использовать для
смягчить стул. Из-за отсутствия информации о безопасности этих продуктов
у беременных и потенциальные осложнения геморроя, которые могут быть замаскированы
при неправильном лечении необходимо проконсультироваться с врачом перед
рекомендации безрецептурных препаратов для лечения геморроя. 29
Консервативные варианты рекомендуются для
лечение геморроя при беременности. Так как запор может усугубить
геморрой, также рекомендуется профилактика и лечение запоров. А
следует проконсультироваться с врачом для оценки других вариантов, если боль не
купируется консервативными методами. Пациенту следует обратиться к врачу, если
симптомы ухудшаются, сохраняются более семи дней или если геморрой
связаны с сильной болью, выпячиванием, кровотечением или просачиванием фекалий. 29
Пациенту следует обратиться к врачу, если
симптомы ухудшаются, сохраняются более семи дней или если геморрой
связаны с сильной болью, выпячиванием, кровотечением или просачиванием фекалий. 29
GI Газ
Газовые проявления GI в
две формы: отрыжка и метеоризм. Отрыжка, также известная как отрыжка ,
это произвольное или непроизвольное выделение газа из пищевода или желудка.
Отрыжка в основном возникает после еды из-за расслабления НПС. Большинство
газ в желудке происходит от глотания воздуха. Когда слишком много воздуха
проглатывании, человек может испытывать метеоризм или боль в животе, а также
как отрыжка.Жевательная резинка, быстрый прием пищи, курение и употребление газированных напитков
напитки могут способствовать чрезмерному заглатыванию воздуха. Метеоризм возникает из-за
к газу, попавшему в пищеварительный тракт, при проглатывании воздуха или при попадании бактерий
в толстом кишечнике расщепляет непереваренную пищу. 41 Одно исследование
показали, что большинство здоровых взрослых выделяют газы в среднем 10 раз в день. день; однако другие эксперты заявляют, что люди могут выделять газы до 14 лет.
раз каждый день. 42,43
день; однако другие эксперты заявляют, что люди могут выделять газы до 14 лет.
раз каждый день. 42,43
Хотя газ может поразить любого, он может быть
проблематично у беременных. Одной из причин является прогестерон, который вырабатывается
на ранних сроках беременности. Поскольку прогестерон расслабляет гладкую
мышц, в том числе желудочно-кишечного тракта, пищеварение замедляется, что приводит к
повышенное газообразование в желудке и кишечнике. Замедленное пищеварение также дает
кишечные бактерии больше времени для брожения непереваренной пищи, в результате чего
больше добычи газа. 44
Фармакологическое лечение
Газы у беременных
женщин можно лечить безрецептурными препаратами. Некоторые продукты, которые
содержат симетикон, обычное средство для лечения газов, включая Gas-X, Phazyme,
Mylanta Gas Softgels и капли Mylicon. Это безрецептурное лекарство облегчает газообразование в
желудка и кишечника за счет снижения поверхностного натяжения пузырьков газа. От
изменяя поверхностное натяжение, пузырьки газа разрываются и могут
устраняется отрыжкой или метеоризмом.Поскольку симетикон не всасывается из
желудочно-кишечного тракта, нет никаких известных системных побочных эффектов. это беременность
категория C, и о врожденных дефектах не сообщалось. 37
От
изменяя поверхностное натяжение, пузырьки газа разрываются и могут
устраняется отрыжкой или метеоризмом.Поскольку симетикон не всасывается из
желудочно-кишечного тракта, нет никаких известных системных побочных эффектов. это беременность
категория C, и о врожденных дефектах не сообщалось. 37
Другая обработка
альфа-галактозидаза. Продукты, содержащие этот фермент, включают Beano и Gaz.
Прочь. Этот безрецептурный препарат гидролизует продукты с высоким содержанием клетчатки и другие продукты,
содержат олигосахариды, прежде чем они могут быть метаболизированы бактериями в
толстая кишка.Рекомендуемая доза — добавление около пяти капель в каждый
порция проблемной пищи или прием трех таблеток с каждым приемом пищи. Пять капель
или три таблетки содержат 150 единиц альфа-галактозидазы. капли должны быть
добавляют в пищу после того, как она остынет. Другими безрецептурными препаратами являются лактаза.
продукты-заменители, такие как таблетки Dairy Ease, Lactaid и SureLac. Замена лактазы может быть эффективной у пациентов с непереносимостью
лактоза. Эти продукты расщепляют лактозу на глюкозу и галактозу.
принимать при употреблении молочных продуктов.Как заменитель лактазы действует
местно в кишечнике, о системных побочных эффектах не сообщается. Беременная
женщины должны проконсультироваться со своим врачом, прежде чем принимать эти безрецептурные препараты. 29,45
Замена лактазы может быть эффективной у пациентов с непереносимостью
лактоза. Эти продукты расщепляют лактозу на глюкозу и галактозу.
принимать при употреблении молочных продуктов.Как заменитель лактазы действует
местно в кишечнике, о системных побочных эффектах не сообщается. Беременная
женщины должны проконсультироваться со своим врачом, прежде чем принимать эти безрецептурные препараты. 29,45
Многие беременные женщины могут контролировать газы, внося диетические изменения. В таблице 8 перечислены нефармакологические подходы к лечению газов во время беременности. 29,46 Одним из основных изменений является ограничить количество газообразующих продуктов в рационе или полностью исключить продукты которые не терпят.
Заключение
Беременные пациенты
могут предъявлять различные жалобы на желудочно-кишечный тракт. Нефармакологические и образ жизни
модификации могут быть рекомендованы с сопутствующими фармакологическими препаратами или без них. лечение. Однако, прежде чем рекомендовать фармакологическую терапию, пациент
должен быть оценен врачом. Фармацевты составляют ключевую часть
медицинской бригады и может оценить, требуют ли симптомы беременной пациентки
немедленное обращение к врачу.Кроме того, фармацевты могут помочь
пациентов и врачей с выбором продукта на основе имеющихся данных о безопасности.
После того, как продукт выбран, фармацевт может проконсультировать пациента по
соответствующую дозировку и использование.
лечение. Однако, прежде чем рекомендовать фармакологическую терапию, пациент
должен быть оценен врачом. Фармацевты составляют ключевую часть
медицинской бригады и может оценить, требуют ли симптомы беременной пациентки
немедленное обращение к врачу.Кроме того, фармацевты могут помочь
пациентов и врачей с выбором продукта на основе имеющихся данных о безопасности.
После того, как продукт выбран, фармацевт может проконсультировать пациента по
соответствующую дозировку и использование.
Каталожные номера
1. Джуэлл Д., Янг Г. Вмешательства при тошноте и рвоте в раннем возрасте.
беременность. Cochrane Database Sys Rev 2003;4:CD000145.
2. Хаякава С. и соавт. Частое присутствие генома Helicobacter pylori в
слюна больных гиперемезисом беременных. Ам Дж Перинатол .
2000;17:243-247.
3. Американский колледж акушерства и гинекологии (ACOG). Практика ACOG
Бюллетень № 52: Тошнота и рвота при беременности. Акушерство Гинекол . 2004; 103:803-814.
2004; 103:803-814.
4. Вутяванич Т. и соавт. Имбирь от тошноты и рвоты при беременности:
рандомизированное, двойное замаскированное плацебо-контролируемое исследование. Акушерство Гинекол .
2001;97:577-582.
5. Китинг А., Чез Р.А. Имбирный сироп как противорвотное средство на ранних сроках беременности. Altern Ther Health Med . 2002;8:89-91.
6. Backon J. Ginger в профилактике тошноты и рвоты у беременных; предостережение
из-за его тромбоксансинтетазной активности и влияния на связывание тестостерона. Eur J Obstet Gynecol Reprod Biol . 1991;42:163-164.
7. Маззотта П., Маги Л.А. Оценка соотношения риска и пользы фармакологических и
Немедикаментозное лечение тошноты и рвоты беременных. Наркотики .2000;59:781-800.
8. Рихтер Дж.Э. Обзорная статья: Лечение изжоги при беременности. Алимент Фармакол Тер . 2005; 22:749-757.
9. Ларсон Дж.Д., Пататанян Э. и соавт. Двойное слепое плацебо-контролируемое исследование
Ранитидин при симптомах гастроэзофагеального рефлюкса во время беременности.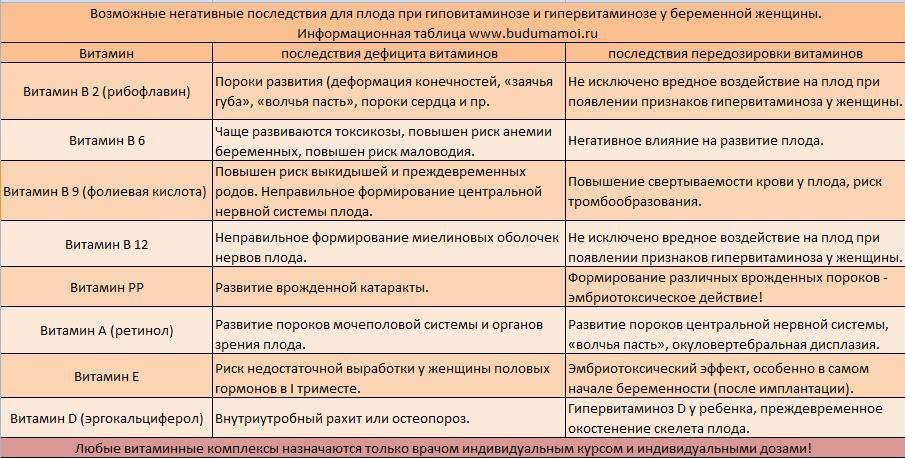 Акушерство
Гинекол . 1997;90:83-87.
Акушерство
Гинекол . 1997;90:83-87.
10. Knudsen A, Lebech M, Hansen M. Симптомы верхних отделов желудочно-кишечного тракта при
третий триместр нормальной беременности. Eur J Obstet Reprod Biol .
1995;60:29-33.
11. Фишер Р.С., Робертс Г.С. и др. Изменение функции нижнего пищеводного сфинктера
во время ранней беременности. Гастроэнтерология . 1978;74:1233-1237.
12. Тытгат Г.Н., Заголовок Р.С. и др. Современное понимание и управление
рефлюкс и запор у населения в целом и беременность: консенсус
встреча. Aliment Pharmacol Ther . 2003;18:291-301.
13.Марреро Дж. М., Гоггин П. М. и др. Детерминанты изжоги беременных. Бр Дж
Обстет Гинеколь . 1992;99:731-734.
14. Ching C, Lam S. Антациды: показания и ограничения. Наркотики . 1994 год;
47: 305-317.
15. Виттер Ф.Р., Кинг Т.М., Блейк Д.А. Последствия хронического желудочно-кишечного
медикаментозное воздействие на плод и новорожденного. Акушерство Гинекол . 1981;58:79С-84С.
Акушерство Гинекол . 1981;58:79С-84С.
16. Смоллвуд Р.А. и др. Безопасность кислотоподавляющих препаратов. Научные раскопки .
1995; 40 (прил.): 63S-80S.
17. Weberg R, Berstad A, Ladehaug B. Принимают ли антациды, содержащие алюминий, во время
безопасно для беременных? Acta Pharmacol Toxicol . 1986; 59 (Приложение 7): 63–65.
18. Мандель К.Г., Дагги Б.П. и др. Обзорная статья: альгинатно-плотные составы в
лечение изжоги и кислотного рефлюкса. Aliment Pharmacol Ther .
2000;14:669-690.
19. Линдоу С.В., Регнелл П. и др. Открытое многоцентровое исследование для оценки
безопасность и эффективность нового препарата для подавления рефлюкса (Гевискон Адванс) у
лечение изжоги при беременности. Int J Clin Pract .
2003;57:175-179.
20. Magee LA, Inocencion G, et al. Безопасность воздействия в первом триместре
блокаторы гистамина Н3. Проспективное когортное исследование. Научные раскопки .
1996;41:1145-1149.
21. Руигомес А., Родригес ЛАГ и др. Применение циметидина, омепразола и
Ранитидин у беременных и исходы беременности. Am J Эпидемиол .
1999; 150:476-481.
22. Паркер С., Шаде Р.Р. и соавт.Пренатальное и неонатальное воздействие на самцов крыс
щенков к циметидину, но не к ранитидину, неблагоприятно влияет на последующих взрослых особей.
половое функционирование. Гастроэнтерология . 1984; 86: 675-680.
23. Нильсон Г.Л., Соренсен Х.Т. и соавт. Безопасность ингибиторов протонной помпы в
беременность. Aliment Pharmacol Ther . 1999; 13:1085-1089.
24. Лалкин А., Лебштейн Р. и соавт. Безопасность омепразола во время беременности:
многоцентровое проспективное контролируемое исследование. Am J Obstet Gynecol .
1998;179:727-730.
25. Kallen B. Исход родов после применения кислотоподавляющих препаратов в
ранняя беременность с особым упором на омепразол. Br J Obstet Gynaecol . 1998; 105:877-881.
26. Никфар С., Абдоллахи М. и др. Применение ингибиторов протонной помпы во время
беременность и частота серьезных пороков развития. Метаанализ. Научные раскопки . 2002;47:1526-1529.
Никфар С., Абдоллахи М. и др. Применение ингибиторов протонной помпы во время
беременность и частота серьезных пороков развития. Метаанализ. Научные раскопки . 2002;47:1526-1529.
27.Диавцитрин О, Арнон Дж. и соавт. Безопасность ингибиторов протонной помпы в
беременность: многоцентровое проспективное контролируемое исследование. Алимент Фармакол Тер.
2005;21:269-275.
28. ДиПиро Дж. и соавт. Фармакотерапия: патофизиологический подход . 5-й
изд. Нью-Йорк, штат Нью-Йорк: McGraw-Hill; 2002: 655-669.
29. Берарди Р., Макдермотт Дж. и соавт. Справочник безрецептурных препаратов .
14-е изд. Вашингтон, округ Колумбия: Американская ассоциация фармацевтов; 2004: 335-359.
30. Форрестер А. Диарея. Самопомощь пациента (PSC) . 2002: 238-251.
31. Блэк Р., Хилл Д.А. Безрецептурные препараты при беременности. Семья
Физ . 2003;67:2517-2524.
32. Эйнарсон А., Мастрояково П. и соавт. Перспективный управляемый мультицентр
исследование лоперамида при беременности. Кан J Гастроэнтерол .
2000;14:185-187.
Кан J Гастроэнтерол .
2000;14:185-187.
33. Wald A. Запор, диарея и симптоматический геморрой во время
беременность. Гастроэнтерол клин N Am . 2003;32:309-322.
34. Фридман Дж.М., Полифка Дж.Е. Тератогенные эффекты лекарств: ресурс для
Клиницисты . 2-е изд. Балтимор: Издательство Университета Джона Хопкинса; 2000.
35. Джуэлл Д., Янг Г. Меры по лечению запоров у беременных. Кокрановская система базы данных, версия . 2001;2:CD001142.
36. Мюллер-Лисснер С.А., Камм М.А. и соавт. Мифы и заблуждения о хроническом
запор. Am J Гастроэнтерол . 2005; 100:232-242.
37. Бриггс Г.Г. и соавт. Лекарственные препараты при беременности и лактации . 7-е изд.
Филадельфия: Уильямс и Уилкинс; 2005.
38. Барон Т.Х., Рамирес Б., Рихтер Дж.Е. Нарушения моторики желудочно-кишечного тракта
во время беременности. Энн Стажер Мед . 1993; 118:366-375.
39. Томсон Микромедекс. USPDI Информация о лекарствах для здравоохранения
Профессионал: Том 1 . 25-е изд. Тонтон, Массачусетс: Мир Квебекора; 2005.
25-е изд. Тонтон, Массачусетс: Мир Квебекора; 2005.
40. Quijano CE, Abalos E. Консервативное лечение симптоматического и/или
осложненный геморрой во время беременности и в послеродовом периоде. Кокрановская база данных
Системная версия . 2005;3:CD004077.
41. Тирни Л.М. и соавт. Текущая медицинская диагностика и лечение 2006.
Гастроэнтерология. Веб-сайт библиотеки Университета Цинцинатти. Доступный
по адресу: www.accessmedicine.com/content.aspx?aID=6395. По состоянию на 28 августа 2006 г.
42. Фурне Дж.К., Левитт М.Д.Факторы, влияющие на частоту выброса газов
здоровые субъекты. Научные раскопки . 1996;41:1631-1635.
43. Басотти Г. и соавт. Колоректальные и анальные двигательные явления, связанные с метеоризмом. Dig Dis Sci . 1996;41:335-338.
44. Газы и вздутие живота при беременности. Детский центр. Февраль 2005 г. Доступен
по адресу: www.babycenter.com/refcap/pregnancy/prenatal health/247.html. Доступ
16 февраля 2006 г.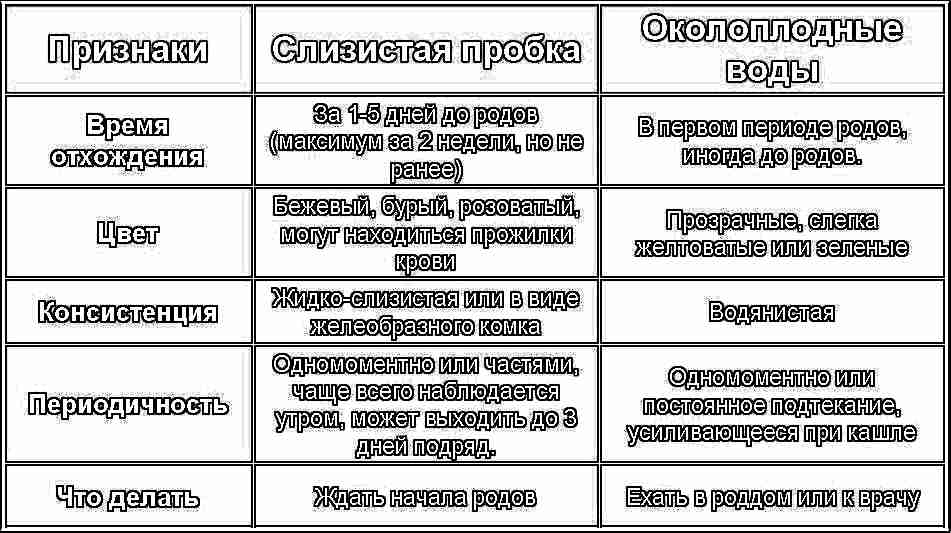
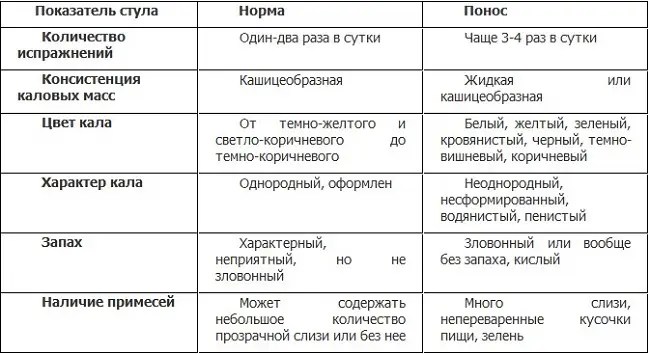

 Вместо воды можно использовать настои или чаи с ромашкой, зверобоем;
Вместо воды можно использовать настои или чаи с ромашкой, зверобоем; 1-4
1-4 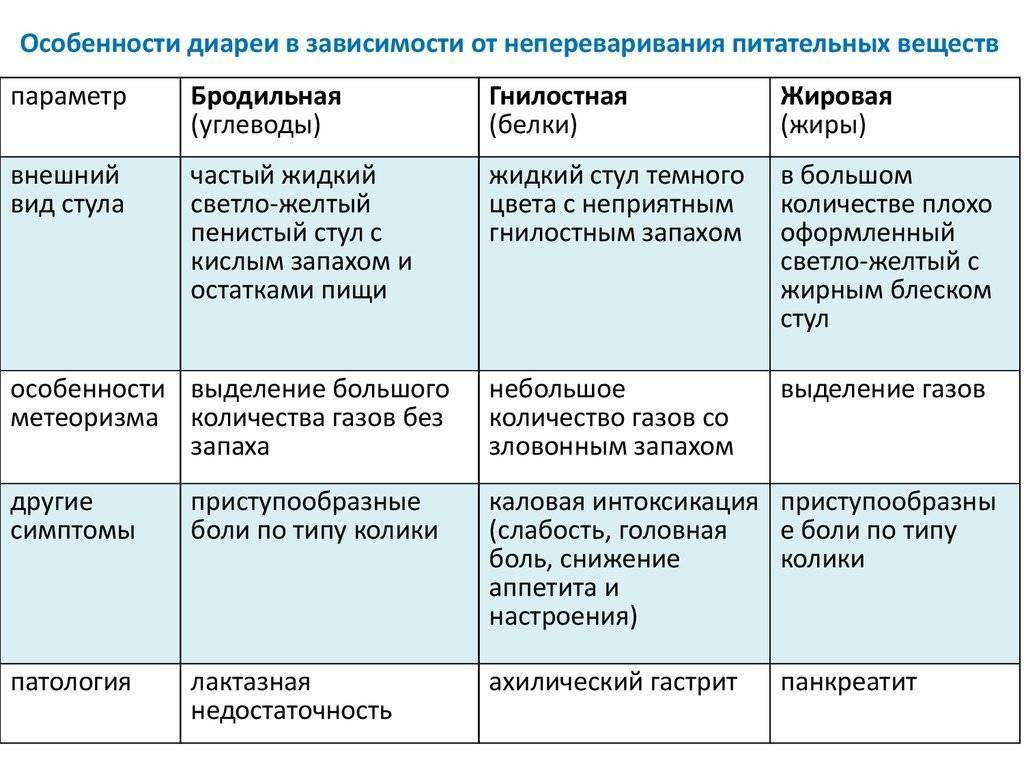 1-4
1-4  Из ниоткуда кажется, что мысль о еде, которую вы когда-то любили, вызывает у вас тошноту. С другой стороны, вы можете начать хотеть определенные продукты в нерегулярное время в течение дня.
Из ниоткуда кажется, что мысль о еде, которую вы когда-то любили, вызывает у вас тошноту. С другой стороны, вы можете начать хотеть определенные продукты в нерегулярное время в течение дня. Также полезно немного перекусить перед сном. Если вы начинаете использовать витамины для беременных, старайтесь не принимать их натощак.
Также полезно немного перекусить перед сном. Если вы начинаете использовать витамины для беременных, старайтесь не принимать их натощак. Это особенно распространено, так как растущие эмбрионы нуждаются в большем количестве кислорода для роста. На протяжении всей беременности вы можете заметить, что одышка становится все более сильной. Если у вас внезапно возникла одышка, не связанная с физическими упражнениями, вы заметили, что дыхание становится болезненным, или ваше дыхание ухудшается, когда вы лежите, вам следует обратиться к врачу.
Это особенно распространено, так как растущие эмбрионы нуждаются в большем количестве кислорода для роста. На протяжении всей беременности вы можете заметить, что одышка становится все более сильной. Если у вас внезапно возникла одышка, не связанная с физическими упражнениями, вы заметили, что дыхание становится болезненным, или ваше дыхание ухудшается, когда вы лежите, вам следует обратиться к врачу. Чтобы бороться с этим, обязательно выполняйте физические упражнения, пейте много воды и ешьте продукты с высоким содержанием клетчатки.
Чтобы бороться с этим, обязательно выполняйте физические упражнения, пейте много воды и ешьте продукты с высоким содержанием клетчатки. Эти спазмы возникают не из-за менструации, а из-за того, что матка растягивается, готовясь к рождению ребенка. Вы также можете заметить появление светлых пятен задолго до начала менструации.
Эти спазмы возникают не из-за менструации, а из-за того, что матка растягивается, готовясь к рождению ребенка. Вы также можете заметить появление светлых пятен задолго до начала менструации. mayoclinic.org/healthy-lifestyle/pregnancy-week-by-week/expert-answers/couvade-syndrome/faq-20058047
mayoclinic.org/healthy-lifestyle/pregnancy-week-by-week/expert-answers/couvade-syndrome/faq-20058047