Жаропонижающее средства для детей: когда и какие детские жаропонижающие можно давать
Свечи
+ Жаропонижающие средства для детей, выпускаемые в форме ректальных свечей, разрешается использовать с первых месяцев жизни ребенка7. Их применение в самом раннем возрасте более комфортно и менее проблематично, чем прием пероральных форм. Также детские жаропонижающие свечи предпочтительны в том случае, если повышение температуры тела сопровождается рвотой или существует предрасположенность к развитию пищевых аллергических реакций1,2,3.
– В то же время жаропонижающие свечи для детей, помимо плюсов, имеют и минусы. Потенциально они способны спровоцировать раздражение слизистой оболочки анального канала. Кроме того, ректальные суппозитории в редких случаях могут вызывать развитие таких негативных побочных реакций, как боль в животе, тошнота, расстройства стула.
Суспензии
+ Жаропонижающие препараты для детей, выпускающиеся в форме суспензий, дают возможность одновременного применения нерастворимых и растворимых компонентов1,2.
– Основные недостатки данной фармакологической формы: нестойкость (достаточно быстрое оседание взвешенных частиц, не позволяющее точно дозировать лекарство), наличие ароматизаторов, способных вызвать аллергию, и непродолжительный срок хранения.
Порошки
+ Детские жаропонижающие средства, выпускаемые в виде порошков для приготовления горячего напитка, могут состоять из одного, двух и более компонентов, оказывать одновременно жаропонижающее, болеутоляющее и противовоспалительное действия. Данная лекарственная форма, изготовленная на оборудовании, предназначенном для максимально тонкого измельчения, обладает большей площадью соприкосновения с тканями организма и, как следствие, оказывает более выраженный фармакологический эффект. Детское жаропонижающее в форме порошка легко дозировать, оно отличается относительной простотой приготовления и легко транспортируется.
– В некоторых случаях порошковое средство может приобретать посторонние запахи, отсыревать под воздействием влаги и портиться на свету.
Сиропы
+ Жаропонижающие сиропы для детей представляют собой лекарства, изготовленные на основе воды. Они содержат в своем составе активный жаропонижающий компонент, сахарозу и вспомогательные вещества. Обладают достаточно приятным вкусом, легко дозируются и, благодаря растворенному состоянию, начинают действовать практически сразу1,2.
– Детские жаропонижающие препараты в форме сиропов малыши принимают гораздо с большим удовольствием, чем таблетки. Однако из-за высокого содержания сахара и ароматизаторов данные средства способны спровоцировать развитие аллергической реакции, а густота и приторная сладость могут вызывать у ребенка тошноту и рвоту.
Таблетки
+ Жаропонижающие таблетки для детей представляют собой дозированную лекарственную форму для приема внутрь, полученную методом прессования или формования из смеси действующих и вспомогательных веществ. Как правило, они содержат в своем составе те же активные компоненты, что и жаропонижающие препараты для взрослых, только в меньшей дозировке. К достоинствам таблетированных форм относят точность дозирования, их портативность, удобство транспортировки, длительный срок хранения, пролонгированность действия2.
К достоинствам таблетированных форм относят точность дозирования, их портативность, удобство транспортировки, длительный срок хранения, пролонгированность действия2.
– Жаропонижающие для детей в виде таблеток подходит далеко не для всех возрастов, что следует обязательно учитывать при выборе препарата. Помимо этого, многие малыши отказываются «пить невкусное лекарство», у некоторых возникает рвотный рефлекс, а при наличии сильной рвоты прием таблеток невозможен.
Исходя из всего вышесказанного напрашивается вывод: на вопрос, какое жаропонижающее лучше для ребенка, однозначно ответить нельзя. Любая лекарственная форма, предназначенная для стабилизации температурных показателей, должна использоваться с учетом указанных в инструкции возрастных ограничений и в строго рекомендованных дозах. Предварительная консультация врача обязательна.
Рекомендации после прививки на сайте клиники ДЕТСТВО Плюс
Наши советы помогут разобраться в порядке действий после прививки:
В первые 30 минут после прививки
Не забудьте и не стесняйтесь задать ваши вопросы врачу. Врач разъяснит, какие реакции на прививку могут возникнуть и когда, а также – в каких случаях обращаться за медицинской помощью.
Врач разъяснит, какие реакции на прививку могут возникнуть и когда, а также – в каких случаях обращаться за медицинской помощью.
Не торопитесь покинуть поликлинику или медицинский центр. Посидите в течение 20-30 минут неподалеку от кабинета. Во-первых, это поможет успокоиться, во-вторых – позволит быстро оказать помощь в случае возникновения непредсказуемых немедленных аллергических реакций на прививку.
Если ребенок находится на грудном вскармливании – дайте ему грудь, это поможет ему успокоиться.
Если ребенок достаточно взрослый, порадуйте его каким-нибудь приятным сюрпризом, наградите его чем-нибудь, похвалите. Скажите ему, что все в порядке.
По возвращении домой после прививки
Если у ребенка поднялась температура выше 38,5 С (в подмышечной впадине) – дайте ему дозу (свечку или сироп) жаропонижающего. Для этой цели подойдет парацетамол (калпол, цефекон, эффералган, панадол и другие) или ибупрофен (нурофен, ибуфен и другие)
Если у ребенка нет температуры – можно искупаться под душем, как обычно. Наличие реакций в месте укола – не противопоказание к купанию и даже наоборот.
Наличие реакций в месте укола – не противопоказание к купанию и даже наоборот.
Первая ночь после прививки
Чаще всего, температурные реакции на инактивированные вакцины возникают в первые сутки-двое после прививки.
При температурных реакциях можно обтереть ребенка водой комнатной температуры. Не используйте для обтираний спирт и уксус – они раздражают и сушат детскую кожу.
Давайте ребенку жаропонижающее только по показаниям – при температуре выше 38,5 С (в подмышечной впадине). Помните о том, что суточная дозировка парацетамола или ибупрофена не безгранична (!!!). При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь.
Ни в коем случае не пользуйтесь аспирином! Его применение у детей младшего возраста чревато тяжелыми осложнениями. Анальгин – препарат, который детям может вводиться только инъекционно (не через рот или в свече!), под контролем врача или бригад скорой медицинской помощи.
Первые два дня после прививки (все вакцины)
Не вводите новых продуктов в рацион ребенка (и в свой рацион, если ребенок находится на грудном вскармливании). Это можно будет сделать на 3-и сутки после прививки и позже.
Принимайте те препараты для профилактики аллергии, которые назначил врач.
Следите за температурой тела ребенка. Старайтесь, чтобы она не поднималась выше 38,5 С (в подмышечной впадине). Если температура остается повышенной, продолжайте принимать жаропонижающие согласно инструкции к препаратам.
У части детей на фоне повышения температуры возможно появление так называемых фебрильных судорог. В этом случае необходимо, чтобы ребенка осмотрел врач.
С ребенком можно гулять (по самочувствию), можно купать его под душем.
Если была проведена проба Манту – при купании старайтесь, чтобы вода не попадала на место постановки пробы. Не забывайте, что пот это тоже жидкость, поэтому следите за тем, чтобы ручка ребенка не потела (ничем не заклеивайте место пробы).
При появлении сильных реакций в месте укола (припухлость, уплотнение, покраснение) можно местно использовать контрастные примочки (чередовать ткань, смоченную водой комнатной температуры и ткань, смоченную теплой водой), а также использовать рекомендованные врачом мази.
После прививки – не всегда означает «вследствие прививки»
Если возникла какая-либо нежелательная реакция после 48 часов после прививки инактивированной вакциной, то вакцинация с 99% вероятностью здесь ни при чем. Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.
В любом случае, сохраняющаяся дольше 3 дней после прививки температурная реакция требует осмотра ребенка врачом.
Через 5-12 дней после прививки (живые вакцины)
В случае прививки живыми вакцинами побочные реакции обычно возникают на 5-12 сутки после прививки.
Коревая вакцина иногда вызывает температурную реакцию, насморк, боль в горле, подкашливание, конъюнктивит, иногда небольшую сыпь, похожую на коревую. Все эти симптомы проходят за 2-3 дня, сами по себе.
Краснушная вакцина нередко сопровождается кратковременной сыпью, похожей на саму краснуху. Лечения такая сыпь не требует, она не опасна и проходит сама за 1-2 суток, без следа.
Паротитная вакцина также иногда дает температурные реакции и небольшое увеличение околоушных слюнных желез.
В случае вакцинации живой полиомиелитной вакциной побочных реакций практически не бывает, но после прививки необходимо соблюдать правила личной гигиены (отдельная кровать, горшок, отдельные от других детей постельное белье, одежда и изоляция привитого ребенка в семье от больных иммунодефицитом).
Если после прочтения данной статьи у Вас остались какие-либо вопросы по вакцинации, обратитесь к лечащему врачу.
Желаем здоровья Вам и Вашим детям!
причины, рекомендации врачей Центральной медицинской клиники CMD Перово, ул. Новогиреевская
Повышение температуры тела у ребенка является самой частой причиной обращений за неотложной медицинской помощью. И разумеется, это правильно, когда родители ребенка, не занимаясь самолечением, обращаются за медицинской помощью при выявлении у своего ребенка повышенной температуры.
Тем не менее, всем родителям полезно знать некоторые основные причины возникновения повышенной температуры тела (лихорадки) у ребенка и способы ее нормализации.
Лихорадка делится на три основных степени тяжести:
- А – повышение температуры от 37.0 до 37.9 градусов – легкая или субфебрильная лихорадка, субфебрилитет;
- Б – повышение температуры от 38.0 до 39.0 градусов С – умеренная лихорадка;
- В – от 39.
 0 до 41.0 – высокая лихорадка;
0 до 41.0 – высокая лихорадка; - Г – повышение температуры тела выше 41 градуса – чрезмерная (угрожающая жизни) лихорадка.
Повышение температуры тела у грудного ребенка
Температура тела новорожденного ребенка в течение первых 5 – 7 дней жизни колеблется около 37.0, а у некоторых детей возможно повышение температуры тела в этот период до 38.0 – 39.0. Это явление получило название транзиторная гипертермия новорожденных. Помимо гипертермии у новорожденных детей еще чаще бывает гипотермия, то есть снижение температуры тела ниже нормы. Вследствие незрелости структур головного мозга не только новорожденные дети, но и дети младшей возрастной группы до 3х – 5 лет имеют склонность к быстрому перегреванию и к быстрому переохлаждению. Особенно такая «волатильность» температуры тела характерна, конечно же, для детей на первом году жизни. Поэтому, если Вы, измерив температуру тела грудничку, обнаружили повышение температуры тела до 37.
Еще одной частой причиной повышения температуры тела в первые 1.5 – 2 года жизни ребенка является реакция на прорезывание зубов. Об этой проблеме мы писали в отдельной статье на нашем сайте. В двух словах напомню, что реакция на прорезывание зубов у детей бывает очень индивидуальна. Повышение температуры тела, чаще всего, укладывается в промежуток от 37.1 до 37.6 градусов. Повышенная температура при прорезывании зубов, обычно, длится не более 2х – 3х суток, и у большинства детей не требует применения жаропонижающих препаратов. Тем не менее, в некоторых случаях при прорезывании зубов у ребенка может быть достаточно высокая лихорадка до 38.0 и даже до 39.0 градусов. В этом случае не обойтись без применения специальных противовоспалительных гелей для нанесения на десна и жаропонижающих средств в виде суппозиториев (свечей), например нурофена.
Длительное, субфебрильное повышение температуры тела у ребенка
Если у грудных детей причиной внезапных «скачков температуры», чаще всего, является незрелость нервной системы и реакция на прорезывание зубов, то у детей более старшего возраста нередко длительная субфебрильная температура тела держится на фоне психоэмоциональных переживаний, неуспехов в учебе, конфликтных ситуаций в семье. Отдельной проблемой является активное внедрение различных электронных гаджетов в жизнь современных детей иногда с самого раннего возраста. Так вот, для ребенка от 4 до 6 лет, который уже привык проводить по несколько часов в день за компьютером или игровой приставкой, длительный субфебрилитет вообще может стать обыденным явлением, а родители, когда схватятся за голову от показаний градусника, затаскают свое чадо по неврологам, иммунологам и инфекционистам, сдавая кучу анализов, вместо того, чтобы просто найти ребенку какое-то более полезное и здоровое занятие.
🧬 Жаропонижение у детей
Федор Катасонов, педиатр GMS Clinic, в своем канале Telegram «Федиатрия», ответил на самые популярные вопросы о том, что делать, если у ребенка повысилась температура.
Как измерять температуру?
Я предпочитаю контактный электронный градусник, который ставится под мышку. После того, как он запищит, его надо подержать еще 3-4 минуты. После этого показания будут примерно равны таковым на стандартном, ртутном, термометре. Бесконтактные термометры и измерение во рту и в заднем проходе я не рекомендую.
Зачем измерять температуру?
Измерение имеет в первую очередь диагностическое значение. Мы немного по-разному подходим к состояниям, температура при которых выше или ниже условной границы в 38 градусов Цельсия. Поскольку большинство лихорадок в наших широтах проходят сами в течение 3 суток, при отсутствии угрожающих симптомов я рекомендую наблюдение в течение 72 часов после первого подъема температуры выше 38. Если спустя этот срок она снова повышается выше 38, необходим осмотр врача для решения вопроса о том, затянувшийся ли это вирус (и мы дальше наблюдаем) или требуется более агрессивное вмешательство. Таким образом, мы измеряем температуру для определения тактики лечения, но не для решения вопроса о жаропонижении.
Таким образом, мы измеряем температуру для определения тактики лечения, но не для решения вопроса о жаропонижении.
Как решить, надо ли снижать температуру?
Ответ простой, независимо от причины температуры. Не важно, связана она с инфекцией или послепрививочной реакцией, с прорезыванием зубов или с другими причинами.
Мы снижаем температуру, когда ребенку плохо.
В повышении температуры нет ничего настолько полезного, чтобы его терпеть, и ничего настолько вредного, чтобы пить лекарства при нормальном самочувствии. Поэтому, решая вопрос о жаропонижении, мы смотрим не на термометр, а на ребенка. Если ему плохо, он тяжело дышит, вялый, болят мышцы или голова — вы снижаете даже 37,8. Но если вы не можете догнать ребенка с 38,8, чтобы влить в него лекарство, значит, в лекарстве нет нужды.
Как снижать температуру?
Поскольку этот вопрос задают только родители маленьких детей, я не буду писать про препараты для старших.
У малышей есть всего три домашних способа снизить температуру: физический метод, парацетамол (ацетаминофен) и ибупрофен. Если руки и ноги у ребенка теплые, его надо раздеть, можно обвесить мокрыми полотенцами, протереть водой комнатной температуры, обмотать голову мокрым платком или даже поставить в прохладный душ. Давать или не давать при этом лекарство — выбор ваш. Зависит от уровня вашей паники и поведения ребенка. Маленькие дети прекрасно остывают сами, иногда достаточно просто освободить их от одежды. Если руки и ноги холодные — начался спазм сосудов — физический метод использовать не рекомендуется, и тут остаются только лекарства.
Какую форму препарата использовать?
Это не очень важно. Сиропы с парацетамолом (Панадол, Калпол, Тайленол и пр.) или ибупрофеном (Нурофен, Адвил) легче дозировать. Свечи (Панадол, Эффералган, Цефекон с парацетамолом или Нурофен в ибупрофеном) хороши, когда ребенок не может выпить сироп (рвота, аллергия на добавки). Мне кажется, что достаточно дома иметь свечи с парацетамолом для невысоких температур (до 39) и сироп Нурофен для более выраженных лихорадок.
Мне кажется, что достаточно дома иметь свечи с парацетамолом для невысоких температур (до 39) и сироп Нурофен для более выраженных лихорадок.
Как дозировать?
Проще всего дозировать нурофен: доза сиропа (мл) = 1/2 веса (кг). Это исходит из разовой дозировки ибупрофена 10 мг/кг.
Парацетамол дозируется по 15 мг/кг. Если вы дозируете самый ходовой сироп — Панадол — можете вес ребенка в кг умножить на 0,625.
Разовую дозу можно давать не чаще 1 раз в 4 часа, но желательно не больше 3 раз в сутки.
Не стоит использовать дозировку по возрасту, которую часто помещают на упаковку препаратов. Это опасно, потому что одновозрастные дети весят очень по-разному. Правильно дозировать препараты по массе или площади поверхности тела, но не по возрасту.
Что делать, если прошел час, а температура не снижается?
- оцените самочувствие. Если оно улучшилось, цифры нам не важны
- даже если температура не снизилась, наверняка ушел спазм, и можно подключить физический метод охлаждения
- если нужда в жаропонижении все же остается, часа через 1,5–2 после первого можно дать второй препарат, например, нурофен после панадола.
 Однако адекватная доза нурофена снижает температуру почти всегда.
Однако адекватная доза нурофена снижает температуру почти всегда.
Когда вызывать скорую?
Скорую вызывать не надо. Никакое изолированное повышение температуры не является поводом для этого. Изолированное — значит, что нет других угрожающих симптомов, вроде неясной сыпи, выраженной одышки или выбухания родничка. Да, скорая помощь всегда может понизить температуру — литической смесью или гормоном. Но в этом нет никакой необходимости, и это может нанести вред. Препарат, составляющий основу литической смеси — анальгин (метамизол) — запрещен у детей во всем цивилизованном мире. Кроме этого, скорая помощь скорее будет предлагать госпитализацию.
Лихорадка — не экстренное состояние. Если она вас настораживает, снизьте температуру и сходите к врачу. Или вызовите врача на дом в плановом порядке.
Источник: telegram.me/fediatrix
что делать и нужно ли её сбивать? – статьи о здоровье
Оглавление
Высокая температура у новорожденного ребенка является поводом для переживаний родителей.![]() Опасна ли она? Нужно ли снижать ее и при каких значениях? Давайте разберемся.
Опасна ли она? Нужно ли снижать ее и при каких значениях? Давайте разберемся.
Норма температуры
Важно понимать, что у недавно родившегося ребенка большинство систем организма являются сформированными, но функционально еще незрелыми. Касается это и центра терморегуляции. По этой причине процессы образования и выделения тепла несовершенны. Особенно ярко это проявляется у недоношенных крох. Они очень чувствительны к внешним условиям, могут быстро замерзать или перегреваться.
Нормальная температура у новорожденного может варьироваться в диапазоне от 37 до 37,5 градуса. Наиболее высокой она является вечером, в период с 18 до 22 часов. Утром показатели обычно более низкие.
Кроме того, температурные показатели во многом зависят от места измерения. Самыми высокими они являются в прямой кишке.
Как же определить нормальную температуру у новорожденного ребенка? Следует провести несколько контрольных замеров, когда ребенок не болен и спокоен. Лучше выполнить три измерения в один день и вычислить среднее значение.
Нужно ли сбивать высокую температуру у новорожденного?
Разберемся.
Существует несколько показаний к ее снижению:
- Температуру новорожденного (до 2 месяцев) нужно сбивать при показателях уже в 37,2–37,9 градуса
- При 38–39 градусах жаропонижающие назначают вне зависимости от возраста
- При показателях свыше 40–41 градуса обязательным является вызов скорой помощи (если не удается обойтись средствами из домашней аптечки)
Первая помощь
В любом случае нужно вызвать врача! Это обусловлено тем, что повышенная температура тела может быть признаком серьезной патологии. Важно понимать, что температурные показатели могут резко повышаться. При этом основная опасность состоит в том, что будут развиваться нарушения снабжения тканей и органов кровью.
Как добиться снижения показателей?
Создайте оптимальные условия окружающей среды. Лучше проветрить комнату и поддерживать в ней температуру не более 19–21 градуса.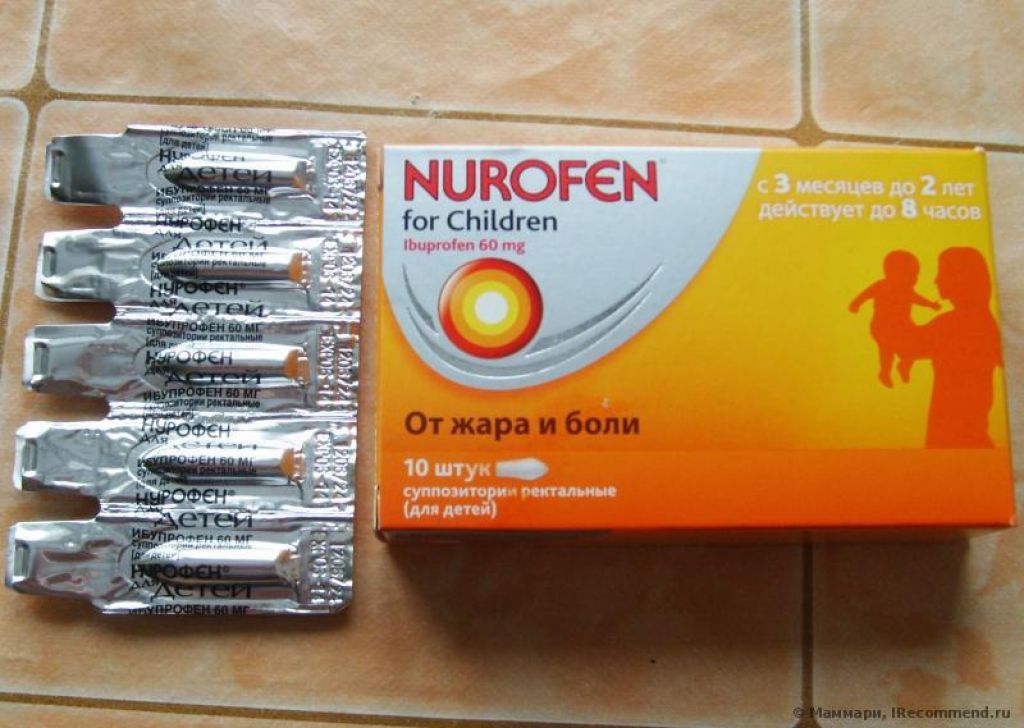 Если по каким-то причинам невозможно открыть окно, нужно воспользоваться кондиционером или вентилятором.
Если по каким-то причинам невозможно открыть окно, нужно воспользоваться кондиционером или вентилятором.
Ни в коем случае нельзя укутывать ребенка. Напротив, лучше переодеть его в сухую легкую одежду. Подгузник желательно снять. Дело в том, что некоторые современные модели закрывают до третьей части тела малыша и нарушают нормальный теплообмен и отведение избытка влаги.
Также в качестве меры скорой помощи можно рассматривать обтирания. Проводятся они салфетками, смоченными в воде. Важно! Вода не должна быть холодной! Ее идеальная температура – 36–37 градусов. Обтирание проводят от конечностей к телу. Такая процедура улучшает теплоотдачу благодаря испарению влаги, а небольшое трение стимулирует расширение сосудов.
Важно! Запрещено обтирать малышей спиртом, водкой или уксусом! Эти вещества небезопасны для крох. Вдыхание паров может стать причиной дальнейшего повышения температуры тела у новорожденного.
Также можно сделать компресс. Для него в воде смачивают салфетку.![]() Периодически ее смачивают повторно, чтобы не допустить перегрева. При температуре новорожденного в пределах 38 градусов компрессы зачастую помогают существенно улучшить состояние малыша. Важно! Укутывания влажной простыней лучше не практиковать. В этом случае возможно затруднение потоотделения. Это может сократить теплоотдачу. Быстрее лихорадка спадет, если кожа малыша будет дышать.
Периодически ее смачивают повторно, чтобы не допустить перегрева. При температуре новорожденного в пределах 38 градусов компрессы зачастую помогают существенно улучшить состояние малыша. Важно! Укутывания влажной простыней лучше не практиковать. В этом случае возможно затруднение потоотделения. Это может сократить теплоотдачу. Быстрее лихорадка спадет, если кожа малыша будет дышать.
Если температура у новорожденного повысилась существенно, то в паховую область, в зону подмышек, локтевые и подколенные сгибы, на сонные и височные артерии накладывают кусочки льда, предварительно обернутые в ткань. Также существуют и специальные медикаментозные средства для экстренного устранения признаков лихорадки. Но запастить ими следует заранее. Сегодня выпускаются грелки и охлаждающие пакеты, замерзающие гели.
Если такими способами сбить температуру новорожденному не удается, необходимо предпринять меры по предотвращению обезвоживания. Дело в том, что при лихорадке малыш может потеть. Нередко ситуация усугубляется диареей и рвотой. Все это приводит к быстрой потере организмом запасов воды. Если кроха находится на грудном вскармливании, его как можно чаще прикладывают к груди. Если малыш отказывается, ему дают воду из бутылочки. Важно! Давать сразу слишком много жидкости не следует. Достаточно 1–2 чайных ложек, но регулярно, примерно каждые 20–30 минут. Это обусловлено тем, что большой объем жидкости может ухудшить состояние, спровоцировав рвоту. Если уже отмечаются признаки обезвоживания (сухость слизистых, отсутствие слез, уменьшение количества выделяемой мочи), следует принимать специальные солевые растворы. Важно! Назначают и вводят их обычно после приезда врача или скорой помощи и под контролем специалистов.
Нередко ситуация усугубляется диареей и рвотой. Все это приводит к быстрой потере организмом запасов воды. Если кроха находится на грудном вскармливании, его как можно чаще прикладывают к груди. Если малыш отказывается, ему дают воду из бутылочки. Важно! Давать сразу слишком много жидкости не следует. Достаточно 1–2 чайных ложек, но регулярно, примерно каждые 20–30 минут. Это обусловлено тем, что большой объем жидкости может ухудшить состояние, спровоцировав рвоту. Если уже отмечаются признаки обезвоживания (сухость слизистых, отсутствие слез, уменьшение количества выделяемой мочи), следует принимать специальные солевые растворы. Важно! Назначают и вводят их обычно после приезда врача или скорой помощи и под контролем специалистов.
Что делать, если нелекарственные способы не действуют, а температура у новорожденного продолжает расти?
Применяют медицинские препараты. Важно! Их перечень следует получить от педиатра в первые же дни жизни крохи. Важно обсудить с врачом те средства, которые можно безбоязненно давать ребенку при лихорадке. Обычно педиатры рекомендуют 2–3 таких препарата. Современные средства для малышей удобны в применении. Они выпускаются в виде сиропов, суспензий и ректальных свечей.
Обычно педиатры рекомендуют 2–3 таких препарата. Современные средства для малышей удобны в применении. Они выпускаются в виде сиропов, суспензий и ректальных свечей.
Важно! Особое внимание родители должны уделять не только разовой, но и суточной дозировке препарата. Она зависит от массы тела крохи и определяется индивидуально. Превышение дозы лекарственных веществ очень опасно. Оно может вызывать токсические реакции и тяжелые побочные эффекты.
Оценивать эффективность жаропонижающего средства можно спустя 30–40 минут после его использования. Обычно современные препараты снижают высокую температуру у новорожденного ребенка на 0,5–1,5 градуса. При этом точный эффект заранее предсказать невозможно, так как он зависит от персональной чувствительности к используемым веществам.
Важно! Родителям нужно понимать, что жар – это лишь признак патологии. Поэтому основные действия должны быть направлены не на устранение только лихорадки, а на устранение основных причин, которые привели к ней. Здесь не обойтись без помощи врача.
Здесь не обойтись без помощи врача.
Преимущества обращения в МЕДСИ
- Опытные педиатры. Наши специалисты готовы оказать любую необходимую помощь малышу и его родителям (в том числе при болезнях с высокой температурой)
- Возможности для консультаций через приложение SmartMed. Эта услуга особенно актуальна в экстренных случаях. Наш врач расскажет, как сбить температуру новорожденному, ответит на вопрос, нужно ли вызывать скорую помощь, и др.
- Возможности для комплексной диагностики. При необходимости вы сможете обратиться в клинику для прохождения обследования. Оно позволит выявить причины лихорадки и провести их устранение
- Возможности для лечения выявленных патологий. У нас работают специалисты, которые занимаются терапией широкого перечня заболеваний детей
- Комфортное посещение клиники. Мы позаботились об отсутствии очередей и обеспечили возможности для консультаций с врачами в удобное время
Чтобы уточнить условия предоставления услуг или записаться на прием, достаточно позвонить по номеру +7 (812) 336-33-33. Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.
Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.
Свечи, сироп, таблетки? Эффективность детского лекарства зависит от его «формы» | Здоровье ребенка | Здоровье
Что больше подходит малышу или школьнику и как правильно использовать те или иные препараты?
Слово – нашему эксперту, кандидату фармацевтических наук Татьяне Лебеденко.
Свечи, сироп, таблетки?
| Кстати | |
|---|---|
| Привычка разламывать таблетки по линии надлома может привести к неадекватной дозировке, предупреждают ученые из Бельгии. По статистике, треть разделенных таким образом таблеток не соответствует прописанной дозировке! | |
Чем чаще всего болеет ребенок? Конечно, простудами. В такой ситуации мы часто используем жаропонижающие и болеутоляющие препараты. Они выпускаются в форме таблеток, сиропов, порошков, свечей. И, хотя в их состав входят одни и те же вещества, разные формы действуют по-разному, поэтому и использовать их нужно в зависимости от обстоятельств. Например, если необходимо быстро снизить температуру или успокоить боль, то маленькому ребенку лучше дать препарат в виде сиропа или порошка, разведенного в воде. Для школьника предпочтительнее таблетки. Лекарства начнут работать примерно через полчаса.
И, хотя в их состав входят одни и те же вещества, разные формы действуют по-разному, поэтому и использовать их нужно в зависимости от обстоятельств. Например, если необходимо быстро снизить температуру или успокоить боль, то маленькому ребенку лучше дать препарат в виде сиропа или порошка, разведенного в воде. Для школьника предпочтительнее таблетки. Лекарства начнут работать примерно через полчаса.
Свечи более «медлительные», но у них свои преимущества. Во-первых, это идеальный вариант для малыша, которого трудно уговорить выпить лекарство. Во-вторых, это самый безопасный способ лечения ребенка, предрасположенного к аллергии: в отличие от сиропа, содержащего различные добавки, которые могут вызвать побочные реакции.
И наконец, третье, самое главное – эффект воздействия свечей длительнее. Поэтому их разумно использовать на ночь. Однако у маленьких детей свеча нередко вызывает дефекацию, поэтому, если ребенок сразу же после ее введения сходил в туалет, процедуру нужно повторить.
Лечим горло
Даже подростка трудно уговорить полоскать горло при ангине или ОРВИ. Зато он с удовольствием будет лечиться таблетками для рассасывания – различные фруктовые ароматы делают их приятными на вкус.
А как лечить малыша? Детям до двух лет можно делать орошения. Наберите в одноразовый шприц лекарственный раствор, предварительно сняв иглу. Процедуру надо проводить в форме игры: предложите малышу, например, устроить «дождик для горлышка». Попросите его пошире открыть рот и осторожно побрызгайте на миндалины.
Если врач назначит препараты в виде спрея, будьте очень аккуратны – от сильного напора струи может возникнуть спазм голосовой щели или ребенок начнет давиться и кашлять.
Опять насморк?
Самые распространенные лекарства от насморка выпускаются в форме капель. Но многие не умеют правильно ими лечиться. Совершенно бесполезно закапывать препарат, если нос забит. Поэтому прежде его обязательно нужно прочистить. Малышу это можно сделать с помощью специального отсоса для очистки носовых ходов (они продаются в аптеках).
Школьник или подросток должен тщательно высморкаться перед закапыванием, но делать это надо правильно. Сначала нужно освободить одну ноздрю (вторая при этом должна быть зажата), затем вторую.
Если нос сильно забит и слизь не отходит, можно сделать содовую ингаляцию (на 0,5 л закипевшей воды добавляется чайная ложка соды, кастрюлю держат на медленном огне 10–15 минут, затем осторожно, чтобы не обжечься, нужно подышать над паром. Но эта процедура подходит только для ребенка старше семи лет!
Капли закапывают так: уложите ребенка на спину, поверните его голову влево и закапайте лекарство в правую ноздрю. То же самое повторите с левой. Для лечения насморка можно использовать и спреи, но только если ребенок старше двух лет.
И другие случаи
При заболеваниях ушей врач может назначить капли. Их нужно обязательно подогреть, опустив флакон с лекарством в посуду с горячей водой. Перед закапыванием необходимо прочистить ребенку ватной турундулой наружный слуховой проход. Если врач назначил растирания и мази, их наносят на ушную раковину и вокруг нее.
Если врач назначил растирания и мази, их наносят на ушную раковину и вокруг нее.
А как правильно закапать капли в глаза? Положите ребенка на спину, слегка оттяните ему нижнее веко. Закапайте лекарство на внутреннюю поверхность нижнего века ближе к виску. Глазную мазь наносят специальной лопаточкой на край нижнего века. Затем попросите ребенка закрыть глаза и слегка помассируйте веки, чтобы равномерно распределить лекарство.
Что касается желудочных препаратов, к сожалению, часто необходимо использовать таблетки. Назначенную врачом дозу (долю таблетки) нужно тщательно растереть, пересыпать в ложку и разбавить кипяченой водой. Если ребенок не готов принимать такое лекарство, наберите его в шприц без иглы и впрысните препарат малышу в рот.
Запор у новорожденного: что делать | Причины запоров у новорожденного ребенка | Питьевой режим
Количество просмотров: 537 224
Дата последнего обновления: 18.01. 2022 г.
2022 г.
Среднее время прочтения: 6 минут
Содержание:
Как понять, что у крохи запор
Когда запор — временная проблема
Запоры у новорожденных при заболеваниях
Функциональные запоры у малышей первого года жизни
Что делать, если у новорожденного запор
Запор – патология, с которой сталкиваются люди любого возраста, в том числе новорожденные и малыши первых месяцев жизни. И хотя считается, что «дебют» проблемы у детей приходится примерно на возраст 2 года, первые «звоночки» обычно появляются уже на первом году жизни1. Почему возникают запоры у новорожденных и грудничков и что делать при их появлении?
Как понять, что у крохи запор
Под запором, или констипацией, принято понимать нарушение функции желудочно-кишечного тракта, проявляющееся редким стулом, уплотнением и фрагментацией каловых масс, затруднениями при дефекации1.2. При этом для маленьких детей не существует жестких критериев нормальной частоты опорожнения кишечника1. Она зависит не только от возраста, но и от вида вскармливания младенца. Консистенция кала тоже оценивается в зависимости от характера питания.
Она зависит не только от возраста, но и от вида вскармливания младенца. Консистенция кала тоже оценивается в зависимости от характера питания.
Согласно принятым нормам, у детей первых четырех месяцев жизни (до введения прикорма), находящихся на грудном вскармливании, прямая кишка должна опорожняться после каждого кормления, а каловые массы должны иметь однородную кашицеобразную консистенцию. Если стул бывает реже 4 раз в день, а кал уплотняется, это повод говорить о запоре у новорожденного или грудничка1,2.
Примерно в 4-6 месяцев с расширением рациона питания стул у ребенка становится более редким – 2 раза в сутки. Кал уплотняется и оформляется в виде цилиндра1.
У малышей, находящихся на искусственном вскармливании, в норме кишечник опорожняется не реже 1 раза в сутки в определенное время1,2. Каловые массы мягкие и имеют цилиндрическую форму1,2. При этом никаких затруднений при дефекации быть не должно.
Следует иметь в виду, что частота стула – не единственный ориентир в диагностике констипации у младенцев. Даже если частота дефекации укладывается в возрастные нормы, но стул у малыша плотный, фрагментированный и скудный, а само опорожнение прямой кишки доставляет ему страдания, – это повод говорить о запоре у грудничка или «искусственника»1,2.
Наверх к содержанию
Когда запор — временная проблема
Основной причиной затрудненной дефекации у младенцев сегодня считается функциональная незрелость организма2, приводящая к несогласованной работе мышц передней брюшной стенки и сфинктеров прямой кишки. В норме позыв на дефекацию вызывает сокращение мышц брюшного пресса (потугу) и одновременное расслабление мускулатуры, замыкающей задний проход. Если этот процесс нарушается, и сфинктеры прямой кишки расслабляются поздно, дефекация нарушается. Это состояние врачи называют младенческой дисхезией, а не запором
Диагностические критерии дисхезии:
- возраст малыша – менее 9 месяцев;
- кроха усиленно натуживается (более 10 минут), перед тем как опорожнить кишечник;
- стул остается мягким, как положено при грудном или искусственном вскармливании.

Наверх к содержанию
Запоры у новорожденных при заболеваниях
Основные причины, приводящие к констипации, разнятся в зависимости от возраста. Считается, что нарушение выделения кала в первый месяц жизни ребенка (период новорожденности) чаще всего связано с органической патологией, то есть болезнями или состояниями, затрагивающими не только функции кишечника.
Запор у грудничка и искусственника может быть проявлением разных патологий:
- Нервно-мышечных заболеваний, нарушающих кишечную перистальтику, — врожденного мегаколона, поражений спинного мозга, дисплазии нервной ткани кишки.
- Анатомических дефектов, например, сужений и непроходимости кишечника.
- Системных заболеваний — рахита, гипотиреоза и тиреотоксикоза, синдрома Дауна, болезней соединительной ткани и т.д.
- Врожденной непереносимости белка коровьего молока и глютена (белка злаков).
Наверх к содержанию
Функциональные запоры у малышей первого года жизни
В подавляющем большинстве случаев констипация у маленьких детей связана с временными нарушениями двигательной активности кишечника в результате дефектов питания кормящей матери или самого малыша 1,2.
Алиментарные, то есть связанные с питанием причины запоров у новорожденных и младенцев1:
- недокорм, приводящий к снижению объема и уплотнению каловых масс;
- неправильное питание кормящей матери, в частности злоупотребление «крепящими» продуктами, содержащими мало грубых волокон;
- Отказ от грудного вскармливания и переход на искусственное вскармливание;
- недостаточное поступление жидкости в организм ребенка, особенно если он находится на искусственном питании или получает прикорм;
- быстрый, менее чем за 3 дня, переход с одной смеси на другую;
- использование для кормления неадаптированных продуктов, например, коровьего или козьего молока;
- введение в качестве прикорма продуктов с низким содержанием пищевых волокон, например, манной каши.
Ситуацию усугубляют низкая физическая активность крохи, чрезмерная настойчивость и торопливость мамы в приучении к горшку и, в особенности, частое нерациональное использование газоотводной трубочки, клизм и раздражающих слабительных препаратов для опорожнения прямой кишки1,2.
Наверх к содержанию
Что делать, если у новорожденного запор
Поскольку регулярные задержки стула у детей первого месяца жизни могут быть проявлением заболеваний, нужно обращать внимание на наличие тревожных симптомов:
- отхождение мекония (первородного кала) более чем через 48 часов после рождения крохи,
- лентовидный кал,
- наличие крови в каловых массах,
- повышение температуры тела,
- рвоту,
- напряжение передней брюшной стенки.
Все перечисленные симптомы – повод для немедленного обращения к врачу и обследования малыша.
При функциональных запорах проблему обычно решают нормализация питания кормящей мамы и младенца, выкладывание после еды на живот, массаж животика и специальные лечебные упражнения.
Для опорожнения кишечника можно использовать одноразовые микроклизмы МИКРОЛАКС®, разрешенные к применению у детей с 0 лет3. Микроклизмы снабжены специальным коротким «носиком», что облегчает их использование у малышей3.![]()
За счет действующих веществ препарат «МИКРОЛАКС® способствует размягчению каловых масс и облегчает их выведение3. При этом действие может начаться уже через 5-15 минут, что позволяет быстро облегчить страдания крохи3.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература
- Н.М. Богданова. Функциональный запор у детей раннего возраста: причины развития, критерии диагностики и тактика ведения. Медицинский совет. №17,2018 год, стр. 150-155.
- А. И. Хавкин, Н. С. Жихарева. Хронические запоры у детей Лечащий врач. №5, 2003 год.
- Инструкция по применению препарата МИКРОЛАКС® для детей с 0 лет.
Свечи ребенку от температуры: какие лучше?
Каждый ребенок хотя бы раз в жизни воспитывался. Задача родителей в этот момент – облегчить состояние своего малыша, сбить температуру, быть рядом со своим крохой и отдать ему всю свою любовь и заботу.
Многие мамы и папы вполне резонно задаются вопросом, когда начинать принимать жаропонижающие для своего ребенка, чтобы ему стало легче. На него нельзя ответить однозначно, все дети индивидуальны.Один малыш может продолжать играть при температуре выше 38 и 5, а другой будет чувствовать себя плохо при 37. Вообще врачи рекомендуют начинать принимать жаропонижающие, когда отметка на градуснике достигает 38 градусов. Но если вы видите, что ребенок болен, то можно давать деньги при температуре ниже. Многие дети даже при незначительном его повышении могут отказываться от еды, питья, испытывать слабость.
Чем лучше сбивается температура
Существует множество различных жаропонижающих средств.Современная медицина предлагает использовать таблетки, сиропы и свечи для ребенка от температуры. Что из всех лекарств лучше, рассмотрим ниже.
Сиропы хороши тем, что их легко можно давать маленькому ребенку, но из-за содержащихся в них ароматизаторов и веществ для вкуса из них может начаться аллергия у детей. Таблетки неудобны в использовании для младенцев. Другое дело – свечи ребенку от температуры. Вам нужно будет только правильно вставить их в задний проход малыша, после чего жаропонижающее средство впитается в организм и температура снизится.
Таблетки неудобны в использовании для младенцев. Другое дело – свечи ребенку от температуры. Вам нужно будет только правильно вставить их в задний проход малыша, после чего жаропонижающее средство впитается в организм и температура снизится.
Какие лучше свечи от температуры?
Свечи или, как их еще называют, суппозитории бывают разные. Основные действующие вещества в них – парацетамол, ибупрофен и другие. Они выпускаются под разными названиями. Если не передозировать, парацетамол — очень эффективное вещество для сбивания температуры, к тому же он не токсичен для печени и почек. Очень эффективны свечи «Эффералган», «Цефекон». Они также содержат парацетамол.
Существуют также препараты с активным веществом ибупрофен.Это свечи для ребенка от температуры, типа «Нурофен», «Ибуфен». Помимо жаропонижающего, они обладают еще и противовоспалительным действием.
Когда обращаться к врачу
Если вы поставили свечу, но эффекта не последовало, или вас настораживают какие-то другие симптомы, немедленно вызывайте врача. Это также необходимо сделать, если у ребенка:
Это также необходимо сделать, если у ребенка:
- Температура выше 39 градусов.
- Были судороги.
- Головная боль, боль в груди или животе.
- Ребенок бледен или имеет синюшный оттенок кожи.
Во всех этих случаях вам необходимо немедленно связаться с лечащим врачом вашего ребенка и выполнять все его указания.
Для грудничков
Свечи температуры для грудничков также можно использовать с парацетамолом, нужно только строго следовать инструкции. Не занимайтесь самолечением, откажитесь от растираний и растираний уксусом или водкой. Педиатр Комаровский давно установил, что эти манипуляции ни к чему хорошему не приводят.Малыш может отравиться синильной кислотой или алкоголем.
Теперь вы знаете, какие свечи ребенку лучше использовать от температуры. Пусть ваш малыш будет здоров!
Повторные инфекции у детей — бактериальные и вирусные
Путь к улучшению здоровья
Инфекции бывают двух основных типов: бактериальные и вирусные. Бактериальные инфекции вызываются бактериями. Вирусные инфекции вызываются вирусом.
Бактериальные инфекции вызываются бактериями. Вирусные инфекции вызываются вирусом.
Большинство детей с повторными инфекциями не имеют серьезных проблем и вырастают здоровыми взрослыми.Убедитесь, что ваш ребенок много спит и правильно питается. Сон и правильное питание могут быть такими же важными, как и лекарства, помогая вашему ребенку бороться с инфекциями.
Иногда легко увидеть причину повторяющихся инфекций. В детских садах дети заражают друг друга. Они пускают слюни, и их носы капают. Они касаются друг друга и касаются всех игрушек. Это распространяет инфекции. Некоторые вирусы могут жить на объектах несколько часов. Во взрослом возрасте у нас гораздо меньше контактов с микробами друг друга, поэтому у нас меньше шансов заразиться таким количеством инфекций.
Воздействие сигаретного дыма (иногда называемое «пассивным курением») является еще одной причиной насморка и хрипов у маленьких детей. Пассивное курение связано с астмой у детей. Это также фактор риска респираторных инфекций у детей. Поэтому важно оградить всех детей от сигаретного или сигарного дыма.
Поэтому важно оградить всех детей от сигаретного или сигарного дыма.
Структурные изменения придаточных пазух или евстахиевых труб (соединительных труб в каждом ухе) являются частой причиной повторных инфекций у детей. Термин «структурные изменения» относится к различиям в костных частях черепа, носовых пазухах и ушах.Эти различия могут передаваться по наследству. Некоторые различия в строении тела облегчают человеку заражение, потому что нормальный дренаж евстахиевой трубы (в ухе) или пазух (в носу) блокируется. Когда дренаж заблокирован, количество бактерий растет. Это приводит к заражению. У большинства детей по мере роста головы проблемы с оттоком улучшаются. Если у маленьких детей слишком много ушных инфекций, им могут понадобиться антибиотики или специальные ушные трубки.
Аллергия и астма также могут вызывать повторный синусит (заложенность или слезотечение) и хрипы.Аллергия может вызвать длительное воспаление в носу. Из-за воспаления нормальные дренажные пути носа и пазух отекают и закупориваются.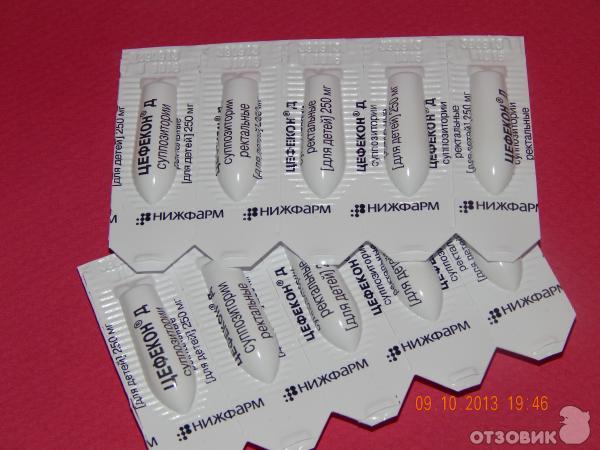 Бактерии размножаются, вызывая инфекцию. Лекарство необходимо для лечения причины инфекции, которой является аллергия.
Бактерии размножаются, вызывая инфекцию. Лекарство необходимо для лечения причины инфекции, которой является аллергия.
Постоянный кашель и свистящее дыхание, возникающие при легких вирусных инфекциях, могут быть признаком астмы. Иногда, когда мы думаем, что у детей пневмония является осложнением простуды, на самом деле у них астма.Эти дети нуждаются в лекарствах от астмы в дополнение к другим лекарствам от инфекций.
В некоторых случаях ответ — только случайность. В редких случаях у здорового в других отношениях ребенка может быть 2 или 3 тяжелых инфекции без видимой причины. Тем не менее, ваш врач может порекомендовать вашему ребенку пройти несколько простых скрининговых тестов для проверки на иммунодефицит (слабость иммунной системы). Это основная причина повторных тяжелых инфекций.
Обеспечьте безопасность вашего маленького ребенка дома
Травмы часто приводят к обращениям в отделения неотложной помощи и госпитализации и являются основной причиной смерти детей и молодежи в Канаде. Хотя многие травмы у маленьких детей случаются дома, большинство из них можно предотвратить.
Хотя многие травмы у маленьких детей случаются дома, большинство из них можно предотвратить.
Быть готовым и предвидеть риски травм
Учитывайте возраст и уровень развития вашего ребенка.
- Ваш ребенок слишком мал, чтобы поднимать голову?
- Может ли ваш ребенок открыть дверь самостоятельно?
- Может ли ваш ребенок передвинуть стул или табуретку к прилавку или плите?
Предугадывайте появление новых навыков у вашего ребенка и вносите изменения в свой дом, чтобы снизить риск травм.
- Например, установите замки и защелки на шкафы до того, как ваш ребенок сможет ползать.
Активно присматривайте за своим ребенком.
- Несмотря на то, что вы будете учить своего ребенка технике безопасности, лучший способ предотвратить травмы — всегда быть в курсе, где находится ваш ребенок и что он делает.
Удушение и удушение
Большинство младенцев не могут поднять голову, пока им не исполнится около 4 месяцев. Поэтому, если объект мешает их дыханию, они не смогут оторваться от него.Это включает в себя вещи в их кроватке, такие как постельное белье или игрушки. Обязательно создайте безопасную среду для сна вашего ребенка.
Поэтому, если объект мешает их дыханию, они не смогут оторваться от него.Это включает в себя вещи в их кроватке, такие как постельное белье или игрушки. Обязательно создайте безопасную среду для сна вашего ребенка.
Такие предметы, как шнуры для штор, ожерелья и шнурки, могут застрять на шее вашего ребенка и создать серьезную угрозу для дыхания, даже если предмет не прочный.
- Закрепите шнуры штор и жалюзи на стене или вне досягаемости.
- Держите кроватку подальше от оконных жалюзи или шнуров.
- Не используйте янтарные ожерелья. Вместо этого используйте зубное кольцо, чтобы уменьшить боль.
- Используйте нагрудники с липучками, а не с завязками.
- Используйте короткую ленту-зажим для пустышки. Не вешайте соску на шею ребенка.
- Используйте грелку для шеи вместо шарфа и зажимы для варежек вместо завязок.
- Избегайте одежды с завязками на шее или талии.
Удушение
К 4 месяцам большинство детей начинают исследовать предметы, беря их в рот.
Начало прикорма, прорезывание зубов и изучение новой среды — все это вехи, повышающие риск удушья у ребенка.Некоторые вещи для рассмотрения:
- Безопасная пустышка изготовлена из цельного куска с защитным кожухом, который предотвращает слишком глубокое засасывание ребенком соски в рот.
- Используйте кольца для прорезывания зубов вместо янтарных ожерелий, чтобы уменьшить боль при прорезывании зубов. Малыши могут подавиться бусами.
- Предлагая твердую пищу, подумайте о размере, форме и текстуре. Сможет ли ваш ребенок правильно жевать и безопасно проглатывать пищу? Орехи, попкорн, хот-доги, виноград и сырая морковь являются распространенными причинами удушья у маленьких детей.
- Храните магниты и батарейки-таблетки в недоступном для ребенка месте. Батарейки-таблетки можно найти в самых неожиданных местах (например, на музыкальных поздравительных открытках, сверкающих украшениях, свечах, ключах от машины и т. д.) и ребенок может легко извлечь их.
 Эти батареи могут представлять серьезную угрозу для стенок кишечника вашего ребенка. Если вы считаете, что ваш ребенок проглотил или засунул батарейку в нос или ухо, немедленно обратитесь в ближайшее отделение неотложной помощи (ED) . Возьмите с собой листок с информацией об аккумуляторе, если он у вас есть.Если вашему ребенку больше 12 месяцев, прием меда может помочь предотвратить серьезные осложнения во время вашего пути в отделение неотложной помощи.
Эти батареи могут представлять серьезную угрозу для стенок кишечника вашего ребенка. Если вы считаете, что ваш ребенок проглотил или засунул батарейку в нос или ухо, немедленно обратитесь в ближайшее отделение неотложной помощи (ED) . Возьмите с собой листок с информацией об аккумуляторе, если он у вас есть.Если вашему ребенку больше 12 месяцев, прием меда может помочь предотвратить серьезные осложнения во время вашего пути в отделение неотложной помощи. - Перед тем, как убрать пластиковые пакеты, завяжите их узлом.
- Используйте воздушные шары из майлара (фольги) вместо латексных. Если майларовый баллон разорвется на мелкие кусочки, он не заблокирует дыхательные пути ребенка. Немедленно выбросьте осколки разбитого воздушного шара.
- Если предмет настолько мал, что может пройти сквозь пустой рулон туалетной бумаги, он может подавиться.
Водопад
Младенцы могут извиваться и двигаться по поверхности задолго до того, как смогут перевернуться. Даже новорожденный может извиваться настолько, что может упасть с пеленального столика, кровати или дивана.
Даже новорожденный может извиваться настолько, что может упасть с пеленального столика, кровати или дивана.
- Всегда присматривайте за ребенком. Не отвлекайтесь на людей или предметы (например, на телефон), когда ваш ребенок находится на возвышении.
- Храните все необходимое для переодевания ребенка в пределах досягаемости, чтобы вам не пришлось отворачиваться. Всегда держите одну руку на ребенке.
- Избегайте размещения автокресел и детских кресел на приподнятых поверхностях, таких как мебель, прилавки или бытовая техника.
- Убедитесь, что ваш слинг или передняя переноска соответствуют возрасту и размеру вашего ребенка. Он должен поддерживать голову и плечи и иметь небольшие отверстия для ног, чтобы ваш ребенок не мог выскользнуть. Если вы наклоняетесь, придерживайте ребенка одной рукой.
- Убедитесь, что высота матраса в кроватке соответствует возрасту, размеру и способностям вашего ребенка. Как только ваш ребенок начнет пытаться выбраться из кроватки или достигнет 35 дюймов в высоту, подумайте о том, чтобы переместить его в детскую кроватку.

Как только дети начнут ползать, они захотят исследовать окружающую среду. Защитные ворота предотвращают падение ребенка с лестницы или проникновение в определенные комнаты.
- Установка ворот с вертикальными решетками из металла или дерева. Надежно закрепите их на шпильках в стене наверху лестницы. Напорные ворота небезопасны наверху лестницы.
- Ворота должны соответствовать действующим стандартам безопасности и иметь маркировку с указанием названия производителя, названия/номера модели, даты изготовления и предупреждения об использовании и установке.Внимательно следуйте инструкциям.
- Установите оконные решетки или убедитесь, что окна заперты так, чтобы они не открывались более чем на 10 см (4 дюйма). Оконные сетки не предотвращают падения и не могут выдержать вес малыша.
- Держите мебель, включая детские кроватки, подальше от открывающихся окон.
Противопожарная защита
Причиной многих домашних пожаров является неосторожное курение или игра детей с зажигалками и спичками.
- Не позволяйте курить в вашем доме.
- Держите спички и зажигалки вне досягаемости.
- Детекторы дыма и угарного газа должны быть установлены на каждом уровне дома и за пределами каждой спальной зоны. Ежемесячно проверяйте их и меняйте батареи в соответствии с рекомендациями производителя.
- Держите огнетушитель дома, в идеале на кухне.
- Имейте план эвакуации при пожаре, который ваша семья регулярно использует.
Ожоги и ошпаривания
У младенцев и детей младшего возраста очень тонкая кожа, что подвергает их риску получения серьезных ожогов даже при быстром воздействии тепла.Будьте особенно осторожны, когда дети находятся рядом с горячими жидкостями, которые могут обжечь их.
- Если вы пьете горячие напитки рядом с ребенком, используйте чашку с плотно закрывающейся крышкой.
- Никогда не носите ребенка и горячий напиток одновременно. Держите горячие напитки подальше от краев стойки.
- Вместо скатерти используйте пластиковые салфетки, потому что ребенок может их стянуть.

- Установите температуру водонагревателя на 49°C (120°F) или наденьте на краны устройство против ожогов.
- Перед купанием проверьте температуру воды локтем или запястьем. Оно должно быть теплым, а не горячим. Купайте ребенка подальше от кранов и вытащите их из ванны, прежде чем снова включить горячую воду.
- Не нагревайте грудное молоко или смесь в микроволновой печи. Опасные «горячие точки» могут обжечь рот ребенка. Вместо этого подогрейте бутылочку в кастрюле с горячей водой и проверьте молоко на запястье перед кормлением.
- По возможности используйте задние конфорки плиты. Поверните ручки кастрюли от края плиты.
- Снимите передние или верхние ручки плиты между приготовлением пищи, особенно если у вас газовая плита.
- Установите противопожарные барьеры вокруг обогревателей, газовых каминов и дровяных печей и на безопасном расстоянии от них. Расположите шлагбаум так, чтобы нижняя точка его верхнего края находилась на высоте не менее 56 см (22 дюйма) от пола.

Отравление
Лекарства являются основной причиной отравления детей.
- Храните лекарства, чистящие средства и другие вызывающие коррозию или ядовитые предметы домашнего обихода (стиральные порошки, средства для мытья посуды, отбеливатели, пестициды) в безопасном месте вне поля зрения, вне досягаемости, отдельно от продуктов питания и в их оригинальных контейнерах, в идеале в запираемом шкафу.
- Храните всю марихуану и продукты для вейпинга под замком и в недоступном для детей упаковке или контейнерах, точно так же, как лекарства и другие потенциально токсичные продукты.
- Убедитесь, что посетители держат свои кошельки или сумки в недоступном для вашего ребенка месте.
- Сигареты и окурки ядовиты для маленьких детей. Держите их вне досягаемости и, в идеале, вне дома.
- Убедитесь, что батарейки от часов, пультов дистанционного управления, игрушек, калькуляторов и т. д.защищены и доступны только с помощью инструмента, например отвертки.
 Батарейки-таблетки можно найти в самых неожиданных местах (например, на музыкальных поздравительных открытках, сверкающих украшениях, свечах, ключах от машины и т. д.) и ребенок может легко извлечь их. Проглоченная батарейка вступает в реакцию со слюной и испускает электрический ток, который обжигает ткани и может быть смертельным.
Батарейки-таблетки можно найти в самых неожиданных местах (например, на музыкальных поздравительных открытках, сверкающих украшениях, свечах, ключах от машины и т. д.) и ребенок может легко извлечь их. Проглоченная батарейка вступает в реакцию со слюной и испускает электрический ток, который обжигает ткани и может быть смертельным. - Держите еду и воду для домашних животных вдали от пола между кормлениями или в местах, недоступных для вашего ребенка.
- Удалите ядовитые комнатные растения или держите их вне досягаемости.
- Держите номер вашего токсикологического центра рядом с телефоном.
Электротравмы
Электрические розетки находятся прямо на уровне глаз маленького ребенка. Висячие провода, блок питания или даже пустые розетки привлекут внимание любознательного ребенка. Младенцы могут хотеть погрызть провод и осмотреть розетки мокрыми пальцами.
- Наденьте защитные крышки на все электрические розетки, которые не используются.

- Используйте только электрические шнуры, предоставленные производителем прибора или приспособления, и держите их в недоступном месте.
- Используйте удлинители с одной вилкой.
- Закройте пустые выпускные отверстия предохранительными заглушками.
Утопление
Ребенок может очень быстро и тихо утонуть на глубине всего 2,5 см (1 дюйм). Постоянно контролируйте своего ребенка, когда он находится рядом с водой, в том числе в ванне. Сиденья и кольца для ванн создают у родителей и опекунов ложное чувство безопасности, и их следует избегать. Создайте безопасную водную среду для своего ребенка, следуя рекомендациям, изложенным в нашем руководстве по безопасности на воде.
Предохранитель ружья
Канадское педиатрическое общество НЕ рекомендует хранить огнестрельное оружие дома. Детям не хватает опыта и зрелости, чтобы отличить игрушечный пистолет от настоящего. Они также не понимают последствий обращения с оружием, поэтому необходимо обеспечить безопасную среду для огнестрельного оружия для вашего ребенка, если вы решите держать оружие дома.
Дополнительные советы по безопасности
- Установите крышки дверных ручек с защитой от детей, особенно для помещений с опасностями, и выходных дверей.
- Держите все острые (ножницы, шпажки, ножи), бьющиеся или тяжелые предметы в ящике с защелкой, запертом шкафу или вне досягаемости.
- Прикрепите тяжелую мебель или предметы (телевизоры, комоды или книжные шкафы) к стене.
- Свяжите свисающие шнуры и сдвиньте приборы или гаджеты к задней части прилавка, когда они не используются.
- Будьте осторожны, открывая и закрывая двери, и учите братьев и сестер делать то же самое. Мизинцы часто застревают при закрывании дверей, а травмы от защемления особенно распространены в семьях, где есть более 1 ребенка.
- Кресла с откидной спинкой имеют пространство между подставкой для ног и сиденьем, когда кресло поднято. Опустите подставку для ног, когда она не используется. Маленькие дети не должны находиться рядом, когда поднимают и опускают подставку для ног.

Для получения дополнительной информации о безопасности вашего маленького ребенка посетите сайт Parachute Canada.
Дополнительная информация от CPS
Рассмотрено следующими комитетами CPS
- Комитет по предотвращению травматизма
- Консультативный комитет по государственному образованию
Как ароматерапевтические свечи помогают вашему малышу? Техногид
Ароматерапевтические свечи хорошо известны своими многочисленными положительными эффектами.Эфирные масла в них помогают нам расслабиться и отдохнуть после долгого дня, успокоить нас после того, как нас что-то расстроило, или дать нам энергию, необходимую для выполнения задачи. Но можно ли их использовать, если у вас есть ребенок, и оказывают ли они на них такой же эффект?
Короткий ответ — да, но вам нужно знать, какие свечи можно использовать рядом с детьми, а какие следует избегать из-за потенциально опасного воздействия, которое они могут оказать на здоровье малышей. Это то, что вам нужно знать!
Это то, что вам нужно знать!
Какие свечи выбрать?
Самое важное, о чем следует помнить, это то, что ваша свеча должна быть полностью натуральной.Свечи из натурального воска, эфирных масел и небеленого хлопкового фитиля можно найти на этой веб-странице. Имейте в виду, что не стоит постоянно держать свечи зажженными — хорошо проветривайте помещение.
Избегайте таких вещей, как парафин и синтетические ароматизаторы. Первые могут оказывать такое же воздействие на легкие ребенка, как пассивное курение, в то время как вторые будут выделять синтетические химические вещества в воздух комнаты. Убедитесь, что на этикетке вашей ароматерапевтической свечи указано, что она сделана из эфирных масел, а не из «ароматов».
Короче говоря, полностью натуральные ароматерапевтические свечи — лучший и самый здоровый вариант для использования рядом с ребенком.
Благотворное действие ароматерапевтических свечей для младенцев
Свечи для ароматерапии отлично подходят, когда вам нужно успокоить ребенка или помочь ему справиться с каким-либо беспокойством или стрессом. Они превосходны, если вам нужно, чтобы ваш ребенок расслабился, но вы должны проверить, какие эфирные масла использовались при их создании — некоторые обладают гораздо более сильным успокаивающим эффектом.
Они превосходны, если вам нужно, чтобы ваш ребенок расслабился, но вы должны проверить, какие эфирные масла использовались при их создании — некоторые обладают гораздо более сильным успокаивающим эффектом.
Прекрасным примером ароматерапевтической свечи для детей является смесь эфирных масел, таких как ромашка и лаванда, хотя для этой цели также отлично подходят такие вещества, как ваниль, петитгрейн и ладан.Вы можете найти такую свечу здесь.
Качественные свечи не только расслабляют ребенка, но и улучшают его сон, что обязательно оценят и родители. Кроме того, здоровый сон чрезвычайно важен для развивающегося ребенка.
Некоторые ароматерапевтические свечи также могут облегчить боль и предотвратить тошноту, но это, опять же, зависит от смеси эфирных масел, используемых в них.
Только не навязывайте ребенку запах. Сначала попробуйте несколько разных свечей, чтобы понять, какая им больше нравится.Помните, ребенку нужно наслаждаться тем, что он пахнет, если он хочет успокоиться и расслабиться.
Заключение
Суть в том, что вы должны использовать только свечи, сделанные из полностью натуральных ингредиентов, потому что в противном случае вы рискуете вдохнуть что-то не очень полезное для вашего ребенка.
Вообще говоря, ароматерапевтические свечи — отличный способ помочь ребенку расслабиться, уменьшить стресс и улучшить сон. Преимущества, однако, зависят от типа эфирного масла, используемого в свече.
Так что перед покупкой просто изучите состав. Если вы сделаете это, и вы, и ваш ребенок будете чувствовать себя более отдохнувшими в течение дня.
Вредят ли ароматические свечи и освежители воздуха вашему ребенку?
Выберите автораAaron Barber, AT, ATC, PESAbbie Roth, MWCAdam Ostendorf, MDAdriane Baylis, PhD, CCC-SLPAdrienne M. Flood, CPNP-ACAdvanced Healthcare Provider CouncilAila Co, MDAlaina White, AT, ATCAlana Milton, MDAlana Milton, MDAlecia Jayne, AuDAlessandra Gasior, DOAlex Kemper, MDAlexandra Funk, PharmD, DABATAlexandra Sankovic, MDAlexis Klenke, RD, LDAlice Bass, CPNP-PCAlison PeggAllie DePoyAllison Rowland, AT, ATCAllison Strouse, MS, AT, ATCAmanda E. Graf, MDAmanda GoetzAmanda Smith, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MDAmber Patterson, MDAmberle Prater, PhD, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, PT, DPTAmy Garee, CPNP-PCAmy Hahn, PhDAmy HessAmy Leber, PhDAmy LeRoy, CCLSAmy Moffett, CPNP-PCAmy Randall-McSorley, MMC, EdD CandidateAnastasia Fischer, MD, FACSMAndala HardyAndrea Brun, CPNP-PCAndrea M. Boerger, MEd, CCC-SLPAndrea Sattler, MDAndrew AxelsonAndrew Kroger, MD, MPHAndrew Kroger SchwadererAndria Haynes, RNAAngela AbenaimAngela Billingslea, LISW-SAnn Pakalnis, MDАнна Лиллис, MD, PhDАннет Хабан-БарцЭнни Драпо, MDДанни Темпл, MS, CCC-SLP, CLCAnthony Audino, MDAnup D.Патель, MDAри Рабкин, PhDAriana Hoet, PhDAриэль Шефтолл, PhDАрлин КарчевскиЭшли ХоллЭшли Куссман, MDAэшли Эберсоул, MDAэшли ЭкштейнЭшли Крун Ван ДайстЭшли М. Дэвидсон, AT, ATC, MSAэшли Минник, MSAH, AT, ATCAэшли Оверэл, FNPAshley Parikh, CPNP-PCAshley Parker MSW , LISW-SAshley Parker, LISW-SAshley Tuisku, CTRSAsuncion Mejias, MD, PhDAurelia Wood, MDBailey Young, DOBecky Corbitt, RNBelinda Mills, MDBenjamin Fields, PhD, MedBenjamin Kopp, MDBernadette Burke, AT, ATC, MSBeth Martin, RNBeth Villanueva, OTD , OTR/LBethany Uhl, MDBethany Walker, PhDBhuvana Setty, MDBill Kulju, MS, ATBlake SkinnerBonnie Gourley, MSW, LSWBrad Childers, RRT, BSBBrandi Cogdill, RN, BSN, CFRN, EMT-PBrandon MorganBreanne L.
Graf, MDAmanda GoetzAmanda Smith, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MDAmber Patterson, MDAmberle Prater, PhD, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, PT, DPTAmy Garee, CPNP-PCAmy Hahn, PhDAmy HessAmy Leber, PhDAmy LeRoy, CCLSAmy Moffett, CPNP-PCAmy Randall-McSorley, MMC, EdD CandidateAnastasia Fischer, MD, FACSMAndala HardyAndrea Brun, CPNP-PCAndrea M. Boerger, MEd, CCC-SLPAndrea Sattler, MDAndrew AxelsonAndrew Kroger, MD, MPHAndrew Kroger SchwadererAndria Haynes, RNAAngela AbenaimAngela Billingslea, LISW-SAnn Pakalnis, MDАнна Лиллис, MD, PhDАннет Хабан-БарцЭнни Драпо, MDДанни Темпл, MS, CCC-SLP, CLCAnthony Audino, MDAnup D.Патель, MDAри Рабкин, PhDAriana Hoet, PhDAриэль Шефтолл, PhDАрлин КарчевскиЭшли ХоллЭшли Куссман, MDAэшли Эберсоул, MDAэшли ЭкштейнЭшли Крун Ван ДайстЭшли М. Дэвидсон, AT, ATC, MSAэшли Минник, MSAH, AT, ATCAэшли Оверэл, FNPAshley Parikh, CPNP-PCAshley Parker MSW , LISW-SAshley Parker, LISW-SAshley Tuisku, CTRSAsuncion Mejias, MD, PhDAurelia Wood, MDBailey Young, DOBecky Corbitt, RNBelinda Mills, MDBenjamin Fields, PhD, MedBenjamin Kopp, MDBernadette Burke, AT, ATC, MSBeth Martin, RNBeth Villanueva, OTD , OTR/LBethany Uhl, MDBethany Walker, PhDBhuvana Setty, MDBill Kulju, MS, ATBlake SkinnerBonnie Gourley, MSW, LSWBrad Childers, RRT, BSBBrandi Cogdill, RN, BSN, CFRN, EMT-PBrandon MorganBreanne L. Bowers, PT, DPT, CHT, CFSTBrendan Boyle, MD, MPHBrian Boe, MDBrian K. Kaspar, PhDBrian Kellogg, MDBriana Crowe, PT, DPT, OCSBrigid Pargeon, MS, MT-BCBrittney Hardin, MOT, OTR/LBrooke Sims, LPCC, ATRCagri Toruner, MDCaitlin TullyCaleb MosleyCallista DammannCallista PoppCami Winkelspecht, PhDCanice Crerand, PhDCara Inglis, PsyDCarl H. Backes, MDCarlo Di Lorenzo, MDCarly FawcettCarol Baumhardt, LMTCarolyn FigiCarrie Rhodes, CPST-I, MTSA, CHESCasey Cassra-Cottrill, MD, BSNCatherine Earlenbaugh, RNCatherine Sinclair, MDCatherine Trimble, NPCatrina Litzenburg, PhDCharae Keys, MSW, LISW-SCharles Elmaraghy, MDChelsea Britton, MS, RD, LD, CLC Chelsie Doster, BSCheryl Boop, MS, OTR/LCheryl G.Baxter, CPNPCheryl Gariepy, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, ATCChristine PrusaChristopher Goettee, PT, DPT, OCSChristopher Iobst, MDChristopher Ouellette, MDCindy IskeClaire Kopko PT, DPT, OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCorinne Syfers, CCLSCourtney Bishop.
Bowers, PT, DPT, CHT, CFSTBrendan Boyle, MD, MPHBrian Boe, MDBrian K. Kaspar, PhDBrian Kellogg, MDBriana Crowe, PT, DPT, OCSBrigid Pargeon, MS, MT-BCBrittney Hardin, MOT, OTR/LBrooke Sims, LPCC, ATRCagri Toruner, MDCaitlin TullyCaleb MosleyCallista DammannCallista PoppCami Winkelspecht, PhDCanice Crerand, PhDCara Inglis, PsyDCarl H. Backes, MDCarlo Di Lorenzo, MDCarly FawcettCarol Baumhardt, LMTCarolyn FigiCarrie Rhodes, CPST-I, MTSA, CHESCasey Cassra-Cottrill, MD, BSNCatherine Earlenbaugh, RNCatherine Sinclair, MDCatherine Trimble, NPCatrina Litzenburg, PhDCharae Keys, MSW, LISW-SCharles Elmaraghy, MDChelsea Britton, MS, RD, LD, CLC Chelsie Doster, BSCheryl Boop, MS, OTR/LCheryl G.Baxter, CPNPCheryl Gariepy, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, ATCChristine PrusaChristopher Goettee, PT, DPT, OCSChristopher Iobst, MDChristopher Ouellette, MDCindy IskeClaire Kopko PT, DPT, OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCorinne Syfers, CCLSCourtney Bishop. PA-CCourtney Hall, CPNP-PCCourtney Porter, RN, MSCrystal MilnerCurt Daniels, MDCynthia Holland-Hall, MD, MPHDana Lenobel, FNPDana Noffsinger, CPNP-ACDane Snyder, MDDaniel Coury, MDDaniel DaJusta, MDDaniel Herz, MDDanielle Peifer, PT, DPTDavid A Wessells, PT, MHADavid Axelson, MDDavid Stukus, MDDean Lee, MD, PhDDebbie Terry, NPDeborah Hill, LSWDeborah Zerkle, LMTDeena Chisolm, PhDDeipanjan Nandi, MD MScDenis King, MDDdenise EllDennis Cunningham, MDDdennis McTigue, DDSDiane LangDominique R.Williams, MD, MPH, FAAP, Dipl ABOMDonna M. Trentel, MSA, CCLSDonna Ruch, PhDDonna TeachDoug WolfDouglas McLaughlin, MDDrew Duerson, MDEd MinerEdward Oberle, MD, RhMSUSEdward Shepherd, MDEileen Chaves, PhDEelise Berlan, MDElise DawkinsElizabeth A. Cannon, LPCCEElizabeth Cipollone , LPCC-SEЭлизабет Змуда, DOЭллин Хэмм, MM, MT-BCEмили А. Стюарт, MDEмили Декер, MDEмили ГетшманЭмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L Lovegrove, RDerika РобертсЭрин Гейтс, PT, DPTEрин Джонсон, М.
PA-CCourtney Hall, CPNP-PCCourtney Porter, RN, MSCrystal MilnerCurt Daniels, MDCynthia Holland-Hall, MD, MPHDana Lenobel, FNPDana Noffsinger, CPNP-ACDane Snyder, MDDaniel Coury, MDDaniel DaJusta, MDDaniel Herz, MDDanielle Peifer, PT, DPTDavid A Wessells, PT, MHADavid Axelson, MDDavid Stukus, MDDean Lee, MD, PhDDebbie Terry, NPDeborah Hill, LSWDeborah Zerkle, LMTDeena Chisolm, PhDDeipanjan Nandi, MD MScDenis King, MDDdenise EllDennis Cunningham, MDDdennis McTigue, DDSDiane LangDominique R.Williams, MD, MPH, FAAP, Dipl ABOMDonna M. Trentel, MSA, CCLSDonna Ruch, PhDDonna TeachDoug WolfDouglas McLaughlin, MDDrew Duerson, MDEd MinerEdward Oberle, MD, RhMSUSEdward Shepherd, MDEileen Chaves, PhDEelise Berlan, MDElise DawkinsElizabeth A. Cannon, LPCCEElizabeth Cipollone , LPCC-SEЭлизабет Змуда, DOЭллин Хэмм, MM, MT-BCEмили А. Стюарт, MDEмили Декер, MDEмили ГетшманЭмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L Lovegrove, RDerika РобертсЭрин Гейтс, PT, DPTEрин Джонсон, М. Эд., CSCSEрин Шэнн, BSN, RNEрин ТеббенФарах В. Бринк, MDГейл Бэгвелл, DNP, APRN, CNSGail Besner, MDGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina MinotGrace Paul, MDGregory Д. Пирсон, доктор медицинских наук, Гриффин Стаут, доктор медицинских наук, Гулиз Эрдем, доктор медицинских наук, Хейли Блоссер, Массачусетс, CCC-SLPH, Анна Матесс, Хизер Баттлс, доктор медицинских наук, Хизер Кларк, Хизер Л. Терри, MSN, RN, FNP-C, CUNPHeather Yardley, PhD, Генри Спиллер, Генри Сян, доктор медицины, магистр здравоохранения, доктор наук, доктор Герман Хандли, магистр медицины. , AT, ATC, CSCSHiren Patel, MDHoma Amini, DDS, MPH, MSHoward Jacobs, MDHunter Wernick, DOIbrahim Khansa, MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Michael, MDIrina Buhimschi, MDIvor Hill, MDJackie Cronau, RN, CWOCNJacqueline Wynn, PhD, BCBA-DJacquelyn Doxie King, PhDJaime-Dawn Twanow, MDJames Murakami, MDJames Popp, MDJames Ruda, MDJameson Mattingly, MDJamie Macklin, MDJane AbelJanelle Huefner, MA, CCC-SLPJanice M.
Эд., CSCSEрин Шэнн, BSN, RNEрин ТеббенФарах В. Бринк, MDГейл Бэгвелл, DNP, APRN, CNSGail Besner, MDGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina MinotGrace Paul, MDGregory Д. Пирсон, доктор медицинских наук, Гриффин Стаут, доктор медицинских наук, Гулиз Эрдем, доктор медицинских наук, Хейли Блоссер, Массачусетс, CCC-SLPH, Анна Матесс, Хизер Баттлс, доктор медицинских наук, Хизер Кларк, Хизер Л. Терри, MSN, RN, FNP-C, CUNPHeather Yardley, PhD, Генри Спиллер, Генри Сян, доктор медицины, магистр здравоохранения, доктор наук, доктор Герман Хандли, магистр медицины. , AT, ATC, CSCSHiren Patel, MDHoma Amini, DDS, MPH, MSHoward Jacobs, MDHunter Wernick, DOIbrahim Khansa, MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Michael, MDIrina Buhimschi, MDIvor Hill, MDJackie Cronau, RN, CWOCNJacqueline Wynn, PhD, BCBA-DJacquelyn Doxie King, PhDJaime-Dawn Twanow, MDJames Murakami, MDJames Popp, MDJames Ruda, MDJameson Mattingly, MDJamie Macklin, MDJane AbelJanelle Huefner, MA, CCC-SLPJanice M. Морленд, CPNP-PC, DNPДженис Таунсенд, DDS, MSJared SylvesterJaysson EicholtzJean Hruschak, MA, CCC/SLPJeff Sydes, CSCSJeffery Auletta, MDJeffrey Bennett, MD, PhDJeffrey Hoffman, MDJeffrey Leonard, MDJen Campbell, PT, MSPTJena HeckJenn Gonya, PhDJennie Aldrink Borda, PT, DPTJennifer HofherrJennifer LockerJennifer PrinzJennifer Reese, PsyDJennifer Smith, MS, RD, CSP, LD, LMTJennifer Walton, MD, MPH, FAAPJenny Worthington, PT, DPTJerry R. Mendell, MDJessalyn Mayer, MSOT, OTR/LJessica Bailey, PsyDJessica Bogacikesica Bogaci , MS, MT-BCДжессика Боуман, MDДжессика БрокДжессика Буллок, MA/CCC-SLPДжессика Бушманн, RDДжессика Шерр, PhDJim O’Shea OT, MOT, CHTJoan Fraser, MSW, LISW-SJohn Ackerman, PhDJohn Caballero, PT, DPT, CSCSJohn Kovalchin, MDДжонатан Д.Thackeray, MDJonathan Finlay, MB, ChB, FRCPJonathan M. Grischkan, MDJonathan Napolitano, MDJoshua Prudent, MDJoshua Watson, MDJulee Eing, CRA, RT(R)Julia Colman, MOT, OTR/LJulie ApthorpeJulie Leonard, MD, MPHJulie Racine, PhDJulie Samora , MDJustin Indyk, MD, PhDKady LacyKaleigh Hague, MA, MT-BCKaleigh MatesickKamilah Twymon, LPCC-SKara Malone, MDKara Miller, OTR/LKaren Allen, MDKaren Days, MBAKaren Rachuba, RD, LD, CLCKari A.
Морленд, CPNP-PC, DNPДженис Таунсенд, DDS, MSJared SylvesterJaysson EicholtzJean Hruschak, MA, CCC/SLPJeff Sydes, CSCSJeffery Auletta, MDJeffrey Bennett, MD, PhDJeffrey Hoffman, MDJeffrey Leonard, MDJen Campbell, PT, MSPTJena HeckJenn Gonya, PhDJennie Aldrink Borda, PT, DPTJennifer HofherrJennifer LockerJennifer PrinzJennifer Reese, PsyDJennifer Smith, MS, RD, CSP, LD, LMTJennifer Walton, MD, MPH, FAAPJenny Worthington, PT, DPTJerry R. Mendell, MDJessalyn Mayer, MSOT, OTR/LJessica Bailey, PsyDJessica Bogacikesica Bogaci , MS, MT-BCДжессика Боуман, MDДжессика БрокДжессика Буллок, MA/CCC-SLPДжессика Бушманн, RDДжессика Шерр, PhDJim O’Shea OT, MOT, CHTJoan Fraser, MSW, LISW-SJohn Ackerman, PhDJohn Caballero, PT, DPT, CSCSJohn Kovalchin, MDДжонатан Д.Thackeray, MDJonathan Finlay, MB, ChB, FRCPJonathan M. Grischkan, MDJonathan Napolitano, MDJoshua Prudent, MDJoshua Watson, MDJulee Eing, CRA, RT(R)Julia Colman, MOT, OTR/LJulie ApthorpeJulie Leonard, MD, MPHJulie Racine, PhDJulie Samora , MDJustin Indyk, MD, PhDKady LacyKaleigh Hague, MA, MT-BCKaleigh MatesickKamilah Twymon, LPCC-SKara Malone, MDKara Miller, OTR/LKaren Allen, MDKaren Days, MBAKaren Rachuba, RD, LD, CLCKari A. Meeks, OTKari Dubro, MS , RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L.Кассис, MD, MPHКейси Стротман, MDКэтрин Динс, MDКэтрин Маккракен, MDКэтлин (Кэти) РушКэтрин Блохер, CPNP-PCКэтрин Дж. Юнге, RN, BSNKathryn Obrynba, MDKatie Brind’Amour, MSKatie Thomas, APRKatrina Hall, MA, CCLSKatrina Ruege, LPCC- SKatya Harfmann, MDKayla Zimpfer, PCCKeli YoungKelley SwopeKelli Dilver, PT, DPTKelly AbramsKelly BooneKelly HustonKelly J. Kelleher, MDKelly McNally, PhDKelly N. Day, CPNP-PCKelly Pack, LISW-SKelly Tanner,PhD, OTR/L, BCPKelly Wesolowski, PsyDKent , MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly Sisto, PT, DPT, SCSKimberly Van Camp, PT, DPT, SCSKirk SabalkaKris Jatana, MD, FAAPKrista Winner, AuD, CCC-AKristen Armbrust , LISW-SKristen Cannon, MDKristen E.Бек, MDКристен Мартин, OTR/LКристи Робертс, MS MPHКристина Бут, MSN, CFNPКристина Ребер, MDКристол Дас, MDКайл ДэвисЛэнс Говернале, MDЛара Маккензи, доктор философии, MALaura Brubaker, BSN, RNLaura DattnerLaura Martin, MDLaurel Biever, LPCLLauren Durinka, AuDLauren Garbacz, PhDLauren Джастис, OTR/L, MOTLauren Madhoun, MS, CCC-SLPLLauryn Rozum, MS, CCLSLee Hlad, DPMLeena Nahata, MDLelia Emery, MT-BCLeslie Appiah, MDLinda Stoverock, DNP, RN NEA-BCLindsay Kneen, MDLindsay Pietruszewski, PT, DPTLindsay SchwartzLindsey Vater, PsyDLisa GoldenLisa M.
Meeks, OTKari Dubro, MS , RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L.Кассис, MD, MPHКейси Стротман, MDКэтрин Динс, MDКэтрин Маккракен, MDКэтлин (Кэти) РушКэтрин Блохер, CPNP-PCКэтрин Дж. Юнге, RN, BSNKathryn Obrynba, MDKatie Brind’Amour, MSKatie Thomas, APRKatrina Hall, MA, CCLSKatrina Ruege, LPCC- SKatya Harfmann, MDKayla Zimpfer, PCCKeli YoungKelley SwopeKelli Dilver, PT, DPTKelly AbramsKelly BooneKelly HustonKelly J. Kelleher, MDKelly McNally, PhDKelly N. Day, CPNP-PCKelly Pack, LISW-SKelly Tanner,PhD, OTR/L, BCPKelly Wesolowski, PsyDKent , MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly Sisto, PT, DPT, SCSKimberly Van Camp, PT, DPT, SCSKirk SabalkaKris Jatana, MD, FAAPKrista Winner, AuD, CCC-AKristen Armbrust , LISW-SKristen Cannon, MDKristen E.Бек, MDКристен Мартин, OTR/LКристи Робертс, MS MPHКристина Бут, MSN, CFNPКристина Ребер, MDКристол Дас, MDКайл ДэвисЛэнс Говернале, MDЛара Маккензи, доктор философии, MALaura Brubaker, BSN, RNLaura DattnerLaura Martin, MDLaurel Biever, LPCLLauren Durinka, AuDLauren Garbacz, PhDLauren Джастис, OTR/L, MOTLauren Madhoun, MS, CCC-SLPLLauryn Rozum, MS, CCLSLee Hlad, DPMLeena Nahata, MDLelia Emery, MT-BCLeslie Appiah, MDLinda Stoverock, DNP, RN NEA-BCLindsay Kneen, MDLindsay Pietruszewski, PT, DPTLindsay SchwartzLindsey Vater, PsyDLisa GoldenLisa M. Хамфри, доктор медицинских наук, Логан Бланкемейер, Массачусетс, CCC-SLPL, Ори Гризес, П. , MDManmohan K Kamboj, MDMarc Levitt, MDMarc P. Michalsky, MDMarcel J. Casavant, MDMarci Johnson, LISW-SMMarcie RehmarMarco Corridore, MDMargaret Bassi, OTR/LMaria HaghnazariMaria Vegh, MSN, RN, CPNMarissa Condon, BSN, RNMarissa LarouereMark E. Galantowicz , MDMark Smith, MS RT R (MR), ABMP PhysicistMarnie Wagner, MDMary Ann Abrams, MD, MPHMary Fristad, PhD, ABPPMary Kay SharrettMary Shull, MDMatthew Washam, MD, MPHMeagan Horn, MAMegan Brundrett, MDMegan Dominik, OTR/LMegan FrancisMegan Letson , доктор медицинских наук, М.EdMeghan Cass, PT, DPTMMehan Fisher, BSN, RNMeika Eby, MDMelanie Fluellen, LPCCMelanie Luken, LISW-SMelissa and Mikael McLarenMelissa McMillen, CTRSMelissa Winterhalter, MDMeredith Merz Lind, MDMichael Flores, PhDMichael T. Brady, MDMike Patrick, MDMindy Deno, PT, DPTMitch Ellinger, CPNP-PCMolly Gardner, PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDMurugu Manickam, MDNancy AuerNancy Cunningham, PsyDNancy Wright, BS, RRT, RCP, AE-C Naomi Kertesz, MDNatalie Powell, LPCC-S , LICDC-CSНатали Роуз, BSN, RNNathalie Maitre, MD, PhDНациональная детская больницаНациональная детская больница Эксперты по поведенческому здоровьюНиту Бали, MD, MPHNehal Parikh, DO, MSNNichole Mayer, OTR/L, MOTNicole Caldwell, MDNNicole Dempster, PhDNicole Greenwood, MDNicole Parente, LSWNicole Пауэлл, PsyD, BCBA-DNina WestNkeiruka Orajiaka, MBBSO, Октавио Рамило, MDOliver Adunka, MD, FACSOlivia Stranges, CPNP-PCOlivia Thomas, MDOmar Khalid, MD, FAAP, FACCOnnalisa Nash, CPNP-PCOula KhouryPaige Duly , CTRSПаркер Хьюстон, доктор философии Патрик С.
Хамфри, доктор медицинских наук, Логан Бланкемейер, Массачусетс, CCC-SLPL, Ори Гризес, П. , MDManmohan K Kamboj, MDMarc Levitt, MDMarc P. Michalsky, MDMarcel J. Casavant, MDMarci Johnson, LISW-SMMarcie RehmarMarco Corridore, MDMargaret Bassi, OTR/LMaria HaghnazariMaria Vegh, MSN, RN, CPNMarissa Condon, BSN, RNMarissa LarouereMark E. Galantowicz , MDMark Smith, MS RT R (MR), ABMP PhysicistMarnie Wagner, MDMary Ann Abrams, MD, MPHMary Fristad, PhD, ABPPMary Kay SharrettMary Shull, MDMatthew Washam, MD, MPHMeagan Horn, MAMegan Brundrett, MDMegan Dominik, OTR/LMegan FrancisMegan Letson , доктор медицинских наук, М.EdMeghan Cass, PT, DPTMMehan Fisher, BSN, RNMeika Eby, MDMelanie Fluellen, LPCCMelanie Luken, LISW-SMelissa and Mikael McLarenMelissa McMillen, CTRSMelissa Winterhalter, MDMeredith Merz Lind, MDMichael Flores, PhDMichael T. Brady, MDMike Patrick, MDMindy Deno, PT, DPTMitch Ellinger, CPNP-PCMolly Gardner, PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDMurugu Manickam, MDNancy AuerNancy Cunningham, PsyDNancy Wright, BS, RRT, RCP, AE-C Naomi Kertesz, MDNatalie Powell, LPCC-S , LICDC-CSНатали Роуз, BSN, RNNathalie Maitre, MD, PhDНациональная детская больницаНациональная детская больница Эксперты по поведенческому здоровьюНиту Бали, MD, MPHNehal Parikh, DO, MSNNichole Mayer, OTR/L, MOTNicole Caldwell, MDNNicole Dempster, PhDNicole Greenwood, MDNicole Parente, LSWNicole Пауэлл, PsyD, BCBA-DNina WestNkeiruka Orajiaka, MBBSO, Октавио Рамило, MDOliver Adunka, MD, FACSOlivia Stranges, CPNP-PCOlivia Thomas, MDOmar Khalid, MD, FAAP, FACCOnnalisa Nash, CPNP-PCOula KhouryPaige Duly , CTRSПаркер Хьюстон, доктор философии Патрик С. Вальс, MDPPatric Queen, BSN, RNPedro Weisleder, MDPeter Minneci, MDPeter White, PhDPitty JenningsPreeti Jaggi, MDRachael Марокко-Zanotti, DORachel D’Amico, MDRachel Schrader, CPNP-PCRachel Tyson, LSWRajan Thakkar, MDRaymond Troy, MDRebecca Fisher, PTRebecca Hicks, CCLSRebecca Lewis, AuD, CCC-ARRebecca M. Romero, RD, LD, CLC Reggie Ash Jr.Reno Ravindran, MDRichard Kirschner, MDRichard Wood, MDRobert A. Kowatch, MD, Ph.D.Robert Hoffman, MDRChelle Krouse, CTRSRohan Henry, MD, MSR Rose Ayoob, MDR Rose Schroedl, PhDRosemary Martoma, MDRoss Maltz, MDRyan Ingley AT, ATCSamanta Boddapati, PhDSamantha MaloneSammy CygnorSandra C.Ким, доктор медицины Сара Бентли, MT-BCSара Боде, доктор медицины Сара Брейдиган, MS, AT, ATCSара Н. Смит, MSN, APRNSара О’Рурк, MOT, OTR/L, ведущий клинический специалист Сара Шредер, доктор медицины Сара А. Денни, доктор медицины Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APNSarah GreenbergSarah Hastie, BSN, RNC-NIC Sarah Keim, PhDSarah MyersSarah O’Brien, MDSarah SaxbeSarah Schmidt, LISW-SSarah ScottSarah TraceySarah VerLee, PhDSasigarn Bowden, MDSatya Gedela, MD, MRCP(UK)Scott Ковен, DO, MPHSСкотт Хикки, MDSean EingSean Rose, MDSeth Alpert, MDShana Moore, MA, CCC-AS Shannon Reinhart, LISW-SShari UncapherSharon Wrona, DNP, PNP, PMHSShawn Pitcher, BS, RD, USAWSShawNaye Scott-MillerShea SmoskeSheila GilesSimon Lee, MDStacy Уайтсайд APRN, MS, CPNP-AC/PC, CPONСтефани Бестер, MDСтефани Хирота, OTR/LSтефани Буркхардт, MPH, CCRCSСтефани КэннонСтефани Санторо, MDСтефани Выростек BSN, RNСтефен Херси, MDСтив Аллен, MDСтивен С.
Вальс, MDPPatric Queen, BSN, RNPedro Weisleder, MDPeter Minneci, MDPeter White, PhDPitty JenningsPreeti Jaggi, MDRachael Марокко-Zanotti, DORachel D’Amico, MDRachel Schrader, CPNP-PCRachel Tyson, LSWRajan Thakkar, MDRaymond Troy, MDRebecca Fisher, PTRebecca Hicks, CCLSRebecca Lewis, AuD, CCC-ARRebecca M. Romero, RD, LD, CLC Reggie Ash Jr.Reno Ravindran, MDRichard Kirschner, MDRichard Wood, MDRobert A. Kowatch, MD, Ph.D.Robert Hoffman, MDRChelle Krouse, CTRSRohan Henry, MD, MSR Rose Ayoob, MDR Rose Schroedl, PhDRosemary Martoma, MDRoss Maltz, MDRyan Ingley AT, ATCSamanta Boddapati, PhDSamantha MaloneSammy CygnorSandra C.Ким, доктор медицины Сара Бентли, MT-BCSара Боде, доктор медицины Сара Брейдиган, MS, AT, ATCSара Н. Смит, MSN, APRNSара О’Рурк, MOT, OTR/L, ведущий клинический специалист Сара Шредер, доктор медицины Сара А. Денни, доктор медицины Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APNSarah GreenbergSarah Hastie, BSN, RNC-NIC Sarah Keim, PhDSarah MyersSarah O’Brien, MDSarah SaxbeSarah Schmidt, LISW-SSarah ScottSarah TraceySarah VerLee, PhDSasigarn Bowden, MDSatya Gedela, MD, MRCP(UK)Scott Ковен, DO, MPHSСкотт Хикки, MDSean EingSean Rose, MDSeth Alpert, MDShana Moore, MA, CCC-AS Shannon Reinhart, LISW-SShari UncapherSharon Wrona, DNP, PNP, PMHSShawn Pitcher, BS, RD, USAWSShawNaye Scott-MillerShea SmoskeSheila GilesSimon Lee, MDStacy Уайтсайд APRN, MS, CPNP-AC/PC, CPONСтефани Бестер, MDСтефани Хирота, OTR/LSтефани Буркхардт, MPH, CCRCSСтефани КэннонСтефани Санторо, MDСтефани Выростек BSN, RNСтефен Херси, MDСтив Аллен, MDСтивен С. Мэтсон, MDСтивен Чичиора, MDСтивен КаффСуэллен Шарп, OTR/L, MOTSusan Colace, MDSusan Creary, MDSwaroop Pinto, MDTabatha BallardTabbetha GrecoTabi Evans, PsyDTabitha Jones-McKnight, DOTahagod Mohamed, MDTamara MappTammi Young-Saleme, PhDTerry Barber, MDTerry Bravender, MD, MPHTerry Лорила, MS, RPhТереза Миллер, BA, RRT, RCP, AE-C, CPFTThomas Pommering, DOThomas SavageTiasha Letostak, PhDTiffanie Ryan, BCBA Tim RobinsonTimothy Cripe, MD, PhDTracey L. Sisk, RN, BSN, MHATracie Rohal RD, LD, CDETracy Механ, М.Трэвис Галлахер, А.Т.Тревор Миллер, Тианна Снайдер, ПсиД.Тайлер Конгроув, А.Т.Валенсия Уокер, доктор медицины, магистр здравоохранения, ФААПВанесса Шанкс, доктор медицины, ФААПВенката Рама Джаянти, доктор медицины Виду Гарг, доктор медицины Видья Раман, доктор медицины.Гаррет Хант, доктор медицины Уолтер Самора, доктор медицины Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, LPCC-SWhitney McCormick, CTRSWhitney Raglin Bignall, PhDWilliam Cotton, MDWilliam J.
Мэтсон, MDСтивен Чичиора, MDСтивен КаффСуэллен Шарп, OTR/L, MOTSusan Colace, MDSusan Creary, MDSwaroop Pinto, MDTabatha BallardTabbetha GrecoTabi Evans, PsyDTabitha Jones-McKnight, DOTahagod Mohamed, MDTamara MappTammi Young-Saleme, PhDTerry Barber, MDTerry Bravender, MD, MPHTerry Лорила, MS, RPhТереза Миллер, BA, RRT, RCP, AE-C, CPFTThomas Pommering, DOThomas SavageTiasha Letostak, PhDTiffanie Ryan, BCBA Tim RobinsonTimothy Cripe, MD, PhDTracey L. Sisk, RN, BSN, MHATracie Rohal RD, LD, CDETracy Механ, М.Трэвис Галлахер, А.Т.Тревор Миллер, Тианна Снайдер, ПсиД.Тайлер Конгроув, А.Т.Валенсия Уокер, доктор медицины, магистр здравоохранения, ФААПВанесса Шанкс, доктор медицины, ФААПВенката Рама Джаянти, доктор медицины Виду Гарг, доктор медицины Видья Раман, доктор медицины.Гаррет Хант, доктор медицины Уолтер Самора, доктор медицины Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, LPCC-SWhitney McCormick, CTRSWhitney Raglin Bignall, PhDWilliam Cotton, MDWilliam J. Barson, MDWilliam Ray, PhDWilliam W. Long, MD
Barson, MDWilliam Ray, PhDWilliam W. Long, MD
Что такое температурная игра? Секс-игры с горячим воском и льдом
Кэти Торн | 7 апреля 2021 г.
Рубрика:
БДСМ
Кнуты, наручники, хлысты… Все эти БДСМ-аксессуары могут отпугнуть любопытных новичков, но БДСМ не обязательно должен быть брутальным; Игра с температурой может превратиться в идеальную сексуальную игру как способ игры с легким прикосновением и большими ощущениями.Но что такое температурная игра?
Что такое температурная игра?
Температурная игра — это тип игры с ощущениями, в которой используются горячие и холодные предметы или вещества на теле для чувственного исследования.
Что можно использовать для игры с температурой?
Айс Айс Бэби
Сцена из Делай как надо сейчас может показаться немного устаревшей, но она определенно воспламенила наше воображение, когда дело дошло до охлаждения в жару, когда мы хотим сделать «гадость».
Удерживая кубик льда пальцами, вы можете провести льдом по всем частям тела, а затем легким дуновением воздуха вызвать покалывание кожи. Сосредоточьтесь на их шее, запястьях, тыльной стороне коленей и вообще на любом месте, которое вызывает у них подъем.
Кроме того, вы можете заморозить кусочки фруктов или овощей (например, дыню или огурец, они имеют высокое содержание воды и приятную текстуру). Вы можете использовать свой рот, чтобы держать фрукт, исследуя самые чувствительные части тела вашего партнера.
Нанесите на воск
Наше коллективное воображение аналогичным образом взбудоражило музыкальное видео Рики Мартина Living La Vida Loca , в котором его дикая любовница капала ему на грудь горячим воском. Однако использовать воск для сексуальных игр не так просто, как взять свечу с каминной полки. Различные типы свечей имеют разную температуру горения и могут вызвать ожоги.
Существуют свечи, специально предназначенные для чувственных игр, в том числе свечи с массажным маслом (из соевого воска), которые превращаются в роскошное масло.![]() Рекомендуется дать жидкому воску стечь, задуть свечу, а затем вылить. Имейте в виду, что чем выше вы держите свечу над телом вашего партнера, тем холоднее она будет, когда она попадет на тело вашего партнера. Вы можете дразнить их горячими каплями, а затем перейти к чувственному массажу.
Рекомендуется дать жидкому воску стечь, задуть свечу, а затем вылить. Имейте в виду, что чем выше вы держите свечу над телом вашего партнера, тем холоднее она будет, когда она попадет на тело вашего партнера. Вы можете дразнить их горячими каплями, а затем перейти к чувственному массажу.
Н 2 Оооо
Что бы вы ни выбрали в качестве оружия для удовольствия, вы можете быть немного обеспокоены возможностью беспорядка. Вы всегда можете положить старые простыни на кровать или можете, но игра с температурой идеально подходит для любви в ванне.Когда вы занимаетесь сексом в душе, вам не только намного легче убираться, вы можете использовать воду для изменения температуры вокруг вашего тела, а также для самой игры.
Игрушка с этой идеей…
Вы также можете использовать игрушки, которые уже есть у вас дома, чтобы играть с температурой и ощущениями. Силикон, естественно, быстро нагревается (что является одной из причин, почему это такой фантастический материал для изготовления товаров для удовольствия), и вы можете использовать теплую (никогда не кипящую) или прохладную воду, чтобы изменить температуру ваших игрушек перед тем, как ввести их в игру.
Если у вас есть игрушки из металла (например, некоторые из декадентских сокровищ из нашей роскошной линии), вы можете усилить ощущение холода и тепла на коже вашего возлюбленного. Однако не погружайте игрушки в кипящую воду и не помещайте их в морозильную камеру, так как это не только небезопасно, но и может повредить двигатель любого вибрирующего изделия.
Кэти Торн — писатель-аспирант, страстно любящий писать о сексе, сексуальности и обо всем, что имеет рейтинг R. Она получила степень в области женских исследований со специализацией на интерсекциональности в Калифорнийском университете в Беркли (вперёд, медведи!) .У нее есть кошка по имени Йоко, она пьет слишком много черного кофе и ненавидит писать биографии.
5 лучших термометров для изготовления свечей в 2022 году
*Этот пост может содержать партнерские ссылки. Пожалуйста, смотрите мое раскрытие, чтобы узнать больше. При изготовлении свечей обязательно иметь надежный термометр. Он нужен для того, чтобы воск достигал нужной температуры и не подвергался риску перегрева и возгорания.
Он нужен для того, чтобы воск достигал нужной температуры и не подвергался риску перегрева и возгорания.
Вам также понадобится термометр, чтобы знать, когда следует добавлять красители и ароматизаторы.На рынке представлен широкий выбор термометров, но как определить, какой выбрать?
Какой термометр лучше всего подходит для изготовления свечей? Лучшим термометром для изготовления свечей, вероятно, будет цифровой термометр, который может выдерживать более высокие температуры и который можно поместить в воск свечи, чтобы еще больше снизить температуру. Тем не менее, высококачественные инфракрасные термометры «пистолеты» и термометры для конфет также могут работать хорошо.
Плохо сделанная свеча — пустая трата материалов и вашего времени! Вам нужен точный термометр с правильным температурным диапазоном для изготовления свечей.Продолжайте читать, чтобы узнать, как правильно выбрать термометр, а также наш лучший выбор на данный момент!
Руководство покупателя – Термометр для изготовления свечейВот некоторые вещи, которые следует учитывать при выборе лучшего термометра для изготовления свечей:
Тип термометра Существует несколько различных типов термометров, каждый из которых работает немного по-разному.
Первый вариант — это цифровой инфракрасный термометр (это температурные «пистолеты», которые вы увидите на кухнях общественного питания), который обеспечивает быстрое и точное считывание температуры, будучи полностью бесконтактным.Единственная проблема с некоторыми низкокачественными цифровыми инфракрасными термометрами заключается в том, что они в основном показывают только температуру поверхности воска свечи.
Следующим вариантом является термометр с цифровым зондом , который очень похож на тип термометра, используемого для проверки температуры в середине стейка. Эти термометры имеют стальной щуп, который можно вставить в воск свечи для более точного определения центра воска.
Наконец, вы можете использовать кондитерский термометр , , встроенный в металлическую раму.Они нецифровые, а температура отображается на циферблате. Их часто можно прикрепить к боковой части горшка, чтобы обеспечить постоянное показание температуры воска свечи. Они работают так же, как зондовый термометр.
Они работают так же, как зондовый термометр.
Другие варианты включают термометр для жарки во фритюре или термометр, состоящий из двух частей, с зондом, который можно поместить в воск свечи и подключить к считывателю температуры, расположенному сбоку кастрюли.
Диапазон температурПри изготовлении свечей требуется определенный температурный диапазон, и вам необходимо выбрать термометр, способный работать в этом температурном диапазоне.
Термометр должен показывать от 100 до 190°F , в зависимости от типа воска, который вы используете для изготовления свечей. Если он также может считывать более высокие или более низкие температуры, это здорово, потому что он будет более универсальным. Но вам нужен только термометр, чтобы достичь этого диапазона.
Простота использования Убедитесь, что выбранный вами термометр прост в использовании. Тот, который можно держать выше горячего воска при измерении температуры, иногда идеален, так как снижает вероятность того, что вы обожжетесь.
Некоторые из них можно прикрепить к стенке кастрюли, чтобы постоянно снимать показания, а другие имеют зонд , чтобы держать руки подальше от горячего воска. Как мы уже говорили, зонд отлично подходит для измерения внутренней температуры воска.
Легкая очисткаПоскольку вы будете работать с воском, а засохший воск может быть трудно удалить, рекомендуется выбрать термометр, который легко чистить. Датчики из нержавеющей стали легче всего чистить, так как их можно протереть теплой тканью, чтобы удалить воск.
Температурные диапазоны свечного воска Как мы уже говорили, вам нужно знать температурный диапазон для изготовления свечей при выборе лучшего термометра. Не все термометры выдерживают тот широкий диапазон температур, который мы указали ранее (100-190°F). Поэтому вы можете узнать, можете ли вы выбрать высококачественный термометр, который показывает, например, только 130 градусов.
Температура плавления воска и, следовательно, температурный диапазон, который вам нужно использовать, оба зависят от типа воска , который вы собираетесь использовать.
Обращать внимание на температуру воска очень важно в процессе изготовления свечей, так как плавление воска при нужной температуре, снятие его с огня при нужной температуре и добавление красителей и ароматизаторов при нужной температуре помогают сделать лучше. свечи.
Вот некоторые из наиболее распространенных типов воска и их идеальные диапазоны температур:
Если вы используете парафиновый воск , температура плавления составляет 122-40°F. Поэтому убедитесь, что выбранный вами термометр может снимать показания между этими точками.
Соевый воск плавится при температуре 170-180°F, что выше, чем у парафина, поэтому вам понадобится термометр, способный выдерживать более высокие показания.
Пчелиный воск имеет более широкий диапазон плавления, от 145 до 175°F (он не должен подниматься выше этой точки).
Если вы не уверены, какой воск вы собираетесь использовать, или хотите сделать несколько типов свечей, вы можете просто приобрести термометр, который можно использовать для всех различных восков.
5 лучших термометров для изготовления свечейВот наши 5 лучших термометров для изготовления свечей:
| Ранг | Продукт | Основные характеристики |
|---|---|---|
| 1. | Инфракрасный термометр Etekcity 774 | Цифровой, температурный пистолет, от -58 до 716 °F |
| 2. | Цифровой термометр для мяса DOQAUS | Цифровой, зондовый, от -58 до 572 °F |
| 3. | Термометр для пищевых продуктов с мгновенным считыванием Rubbermaid | Ручной, зондовый, от 0 до 220 °F |
| 4. | Кухонный термометр Vilgen | Цифровой, зондовый, от -58 до 572 °F |
5. | Цифровой термометр с регулируемой головкой по Тейлору | Цифровой, зондовый, от -40 до 500 °F |
Любой из них будет отличным выбором для различных типов свечей. Так что читайте дальше и удачного изготовления свечей!
1.
Инфракрасный термометр Etekcity 774Проверить текущую цену на Amazon
Инфракрасный термометр Eteckcity — один из самых безопасных термометров, которые можно использовать для изготовления свечей. Это бесконтактный термометр, поэтому вам не нужно подходить слишком близко к горячему воску.
С большей точностью инфракрасный термометр может измерять температуру на больших расстояниях и может находиться на расстоянии до 14 дюймов от поверхности воска свечи.
Диапазон температур инфракрасного термометра составляет -58-716°F , так что это намного больше, чем вам нужно для изготовления свечей.
Благодаря этому и тому факту, что он бесконтактный, вы можете использовать этот термометр на кухне, чтобы проверить, насколько хорошо работают такие приборы, как холодильники, или в любом другом ремесле, зависящем от температуры. Встроенный лазер обеспечивает максимально возможную точность, и вы можете легко просматривать показания температуры с помощью ЖК-дисплея с подсветкой.
Встроенный лазер обеспечивает максимально возможную точность, и вы можете легко просматривать показания температуры с помощью ЖК-дисплея с подсветкой.
Это не только отличный термометр для изготовления свечей, но и очень удобный инструмент, который можно держать дома для самых разных целей!
2.
Цифровой термометр для мяса DOQAUSПроверить текущую цену на Amazon
Цифровой термометр для мяса Doqaus обеспечивает мгновенные и точные показания при изготовлении свечей в домашних условиях. Вы получите точное значение температуры менее чем за 3 секунды.
Обладая широким диапазоном температурных показаний, термометр может измерять температуру в диапазоне -58-572°F с точностью до 1 градуса.
Четкий двусторонний дисплей позволяет считывать температуру со всех сторон, а яркий и большой ЖК-экран означает, что при необходимости вы можете считывать температуру даже в темноте.
Чувствительный и длинный пищевой зонд из нержавеющей стали 304 можно вставить в свечной воск для точного считывания температуры, поэтому ваш воск никогда не перегреется!
3.
Мгновенный пищевой термометр RubbermaidПроверить текущую цену на Amazon
Если вы предпочитаете что-то более традиционное, пищевой термометр Rubbermaid станет отличным выбором.
Циферблат термометра показывает истинную температуру пищи или воска свечей и может считывать температуру в диапазоне 0-220°F , что соответствует температурному диапазону изготовления свечей.
Идеально подходит для изготовления свечей на любой кухне, а длинный зонд легко чистить. Линза из небьющегося стекла делает термометр долговечным и надежным, а это именно то, что вам нужно при изготовлении свечей.
Для работы не нужны батарейки, вы всегда можете рассчитывать на то, что этот термометр даст вам точные показания и прослужит вам долгие годы. Гайка пользовательской калибровки обеспечивает долговременную точность, поэтому ваши свечи каждый раз получаются идеальными!
Гайка пользовательской калибровки обеспечивает долговременную точность, поэтому ваши свечи каждый раз получаются идеальными!
4.Кухонный термометр Vilgen
Проверить текущую цену на Amazon
Этот надежный цифровой термометр может давать показания температуры в диапазоне -58-572°F , что охватывает все возможные температурные диапазоны изготовления свечей.
Чтобы измерить температуру, просто вставьте щуп в свечной воск, и цифровой дисплей почти мгновенно покажет вам показания. Как мы уже говорили, этот тип зонда особенно удобен для проверки внутренней температуры воска.
Для защиты термометра, когда он не используется, он поставляется с защитным чехлом, который также легко хранить.
Он надежен, прост в использовании и дает мгновенные показания, что делает его хорошим выбором для использования в качестве термометра при изготовлении свечей в домашних условиях!
5.
 Цифровой термометр для конфет с регулируемой головкой Taylor
Цифровой термометр для конфет с регулируемой головкой Taylor Проверить текущую цену на Amazon
Датчик Taylor Digital Candy Probe оснащен 1-дюймовым цифровым ЖК-дисплеем, который позволяет легко считывать температуру со всех сторон.Диапазон температур термометра составляет от до 40-500°F , поэтому он идеально подходит для изготовления свечей.
С поворотной головкой вы можете отрегулировать угол считывания для оптимального обзора во время процесса плавления воска, что означает, что воск не перегревается. Зажим на щупе термометра позволяет прикрепить его к плавильному котлу, чтобы вы могли снимать постоянные показания.
Изготовленный из нержавеющей стали термометр прослужит много лет в вашем мастерстве по изготовлению свечей!
Связанные вопросы Можно ли использовать термометр для мяса при изготовлении свечей? Хотя вы часто можете использовать термометр для мяса для изготовления свечей, не всегда рекомендуется использовать термометр для мяса для изготовления свечей. Диапазон температур для термометров для мяса может быть ограничен, и воск может оказаться слишком горячим или слишком холодным.
Диапазон температур для термометров для мяса может быть ограничен, и воск может оказаться слишком горячим или слишком холодным.
Обязательно проверьте температурный диапазон любого термометра, прежде чем покупать его для изготовления свечей.
Нужен ли термометр для изготовления свечей?Всегда лучше иметь при себе термометр для изготовления свечей. Это позволяет вам контролировать температуру воска и определять, когда лучше всего добавлять красители и ароматизаторы.
Вы же не хотите прикладывать все усилия только для того, чтобы получить плохо сделанную свечу!
Можно ли использовать инфракрасный термометр для изготовления свечей?Да, для изготовления свечей можно использовать инфракрасный термометр. Обычно они имеют температурный диапазон, который охватывает температуры, необходимые для изготовления свечей.
На самом деле пользоваться ими вполне безопасно, так как термометр бесконтактный.
 0 до 41.0 – высокая лихорадка;
0 до 41.0 – высокая лихорадка; Однако адекватная доза нурофена снижает температуру почти всегда.
Однако адекватная доза нурофена снижает температуру почти всегда.
 Эти батареи могут представлять серьезную угрозу для стенок кишечника вашего ребенка. Если вы считаете, что ваш ребенок проглотил или засунул батарейку в нос или ухо, немедленно обратитесь в ближайшее отделение неотложной помощи (ED) . Возьмите с собой листок с информацией об аккумуляторе, если он у вас есть.Если вашему ребенку больше 12 месяцев, прием меда может помочь предотвратить серьезные осложнения во время вашего пути в отделение неотложной помощи.
Эти батареи могут представлять серьезную угрозу для стенок кишечника вашего ребенка. Если вы считаете, что ваш ребенок проглотил или засунул батарейку в нос или ухо, немедленно обратитесь в ближайшее отделение неотложной помощи (ED) . Возьмите с собой листок с информацией об аккумуляторе, если он у вас есть.Если вашему ребенку больше 12 месяцев, прием меда может помочь предотвратить серьезные осложнения во время вашего пути в отделение неотложной помощи.


 Батарейки-таблетки можно найти в самых неожиданных местах (например, на музыкальных поздравительных открытках, сверкающих украшениях, свечах, ключах от машины и т. д.) и ребенок может легко извлечь их. Проглоченная батарейка вступает в реакцию со слюной и испускает электрический ток, который обжигает ткани и может быть смертельным.
Батарейки-таблетки можно найти в самых неожиданных местах (например, на музыкальных поздравительных открытках, сверкающих украшениях, свечах, ключах от машины и т. д.) и ребенок может легко извлечь их. Проглоченная батарейка вступает в реакцию со слюной и испускает электрический ток, который обжигает ткани и может быть смертельным.
