Лимфоаденопатии у детей | Детский Клинико Диагностический центр в Домодедово
07.10.2014
Большаков Игорь Викторович, хирург-ортопед
Хирургические аспекты лимфоаденопатии у детей
Лимфоаденопатия – это увеличение лимфоузлов, как единичных, так и нескольких групп при различных заболеваниях. Обычно родители приходят к детскому хирургу с жалобами, что у ребенка появились какие-то «шишечки» на затылке, в подчелюстной области, шейной, подмышечных, паховых и других областях. Эти образования периодически увеличиваются, что вызывает справедливое беспокойство у матери. При первом же осмотре доктором выясняется, что это лимфатические узлы различной локализации. Главной задачей педиатра и детского хирурга является разъяснение того, что у ребенка лимфоузлы являются органами иммунной системы, где наряду с другими органами (селезенка, тимус, небные миндалины) происходит выработка иммунных клеток – лимфоцитов. Предназначением последних является защита организма от возбудителей различных инфекций, аллергенов.
При осмотре здоровых детей можно пальпировать отдельные группы лимфоузлов, которые обычно расположены в подчелюстных, шейных, подмышечных и паховых областях. Размеры их варьируют от 0,3 – 0,5 см в период новорожденности до 1,5 см в более старшем возрасте. В норме лимфоузлы мягко-эластической консистенции, подвижные, безболезненные.
Увеличение лимфоузлов происходит за счет активизации лимфоцитов в узле в ответ на внешний фактор, который приводит к лимфоаденопатии. Среди причин лимфоаденопатии можно выделить местную и распространенную инфекции, заболевания соединительной ткани и онкологический компонент. Обычно лимфоаденопатии наблюдаются на фоне стафилококковой и стрептококковой инфекции (бактериальный компонент) при таких заболеваниях как ангина, тонзиллит, риносинуит, отит. Встречается лимфоаденопатия туберкулезной этиологии. Увеличение лимфоузлов на фоне вирусной инфекции наблюдаются при ОРВИ, ветряной оспе, краснухе, болезни кошачей царапины, инфекционном мононуклеозе.
Для выявления причины лимфоаденопатии педиатром и хирургом необходим тщательный сбор анамнеза (выявление болезней ЛОР-органов, полости рта, кожи, контактов с больными, а также контактов с насекомыми, домашними животными).
Наряду с общим осмотром необходимо обратить внимание на состояние периферических лимфоузлов, их размеры, локализацию, консистенцию, подвижность, болезненность, цвет кожи над лимфоузлом, наличие флюктуации. Дополнительно пациентам с лимфоаденопатией рекомендуется проведение лабораторных методов исследования: развернутый общий анализ крови, общий анализ мочи, биохимический анализ крови, серологические тесты на ЦМВ, токсоплазмоз, ВИЧ. Проведение кожных проб на туберкулез, посева из носа и зева на флору и чувствительность к антибиотикам, рентгенография брюшной полости, УЗИ или КТ органов брюшной полости для выявления сплено-гепатомегалии, проведение пункции или биопсии лимфоузла.
Описанное выше обследование не является обязательным для всех детей с лимфоаденопатией. В 90 – 95% случаев последняя является следствием неспецифического процесса (на фоне банального бактериального или вирусного компонента). Грамотное лечение (устранение причины, вызывающей лимфоадленопатию) приводит к нормализации лимфатических узлов течение 1,5 – 2 месяцев. Длительное течение лимфоаденопатии, тем более после санации очагов инфекции является показанием к применению расширенного обследования.
Детским хирургам приходится заниматься лимфоаденопатиями при наличии острого гнойного процесса, возникающего в одном или нескольких лимфатических узлах. Наличие проявлений интоксикации детского организма, местных признаков в виде боли, отека, гиперемии, флюктуации является показанием к оперативному вмешательству. Гнойный лимфоузел вскрывается и дренируется для санации с последующим назначением антибиотиков, десенсибилизирующих и иммуностимулирующих средств, что приводит к выздоровлению ребенка. При наличии хронического процесса и при подозрении на лимфопролиферативный процесс заинтересованный лимфоузел удаляется для проведения биопсии.
При наличии хронического процесса и при подозрении на лимфопролиферативный процесс заинтересованный лимфоузел удаляется для проведения биопсии.
В итоге можно заключить, что в большинстве случаев лимфоаденопатии обусловлены неспецифическими (доброкачественными) процессами. Своевременное выявление причин лимфоаденопатии на всех уровнях диагностики поможет выявить группу риска больных детей, нуждающихся в помощи онколога.
Возврат к списку
Лимфоузлы на затылке у грудничка
Лимфоузлы – это фильтрующая система организма. Они защищают человека от различных инфекционных заболеваний. У грудных детей лимфатическая система развита очень слабо. Она подвержена возникновению инфекционных заболеваний. Если лимфоузлы на затылке у грудничка увеличены, значит в организме развивается воспалительный процесс и нужно незамедлительно обратиться к врачу.
Особенности анатомии лимфоузлов у новорожденных
У новорожденных лимфатическая система сформирована не до конца. Ее формирование завершается в 12-14 лет. Лимфатические узлы у новорожденных в норме довольно мелкие (до 5 мм), при пальпации мягкие. У многих детей очень затруднительно пальпировать узлы. Выделяют такие лимфоузлы на шее, которые доступны пальпации:
Ее формирование завершается в 12-14 лет. Лимфатические узлы у новорожденных в норме довольно мелкие (до 5 мм), при пальпации мягкие. У многих детей очень затруднительно пальпировать узлы. Выделяют такие лимфоузлы на шее, которые доступны пальпации:
- Затылочные лимфоузлы. Располагаются в области бугров затылочной кости на голове. В них оттекает лимфа от кожи задней поверхности шеи и волосистой части головы.
- Сосцевидные. Лежат за ушами, в области сосцевидного отростка. Они собирают лимфу от среднего уха, ушей.
- Ушные. Расположены в области околоушной слюнной железы. В эти узлы оттекает лимфа от околоушной области, наружного слухового прохода.
- Узлы поднижнечелюстной области. К ним относят подбородочные и поднижнечелюстные. Собирают лимфу от нижней губы, десен и кожи лица.
- Переднешейные. Располагаются спереди от грудино-ключично-сосцевидной мышцы и собирают лимфу от слизистой рта и носа, железы околоушной и кожи лица.
- Заднешейные.
 Лежат сзади от грудино-ключично-сосцевидной мышцы. В них оттекает лимфа от гортани и кожи верхней части шеи.
Лежат сзади от грудино-ключично-сосцевидной мышцы. В них оттекает лимфа от гортани и кожи верхней части шеи.
При возникновении какого-либо воспалительного заболевания входные ворота инфекции не всегда удается быстро определить. Регионарные лимфатические узлы первыми сигнализируют о развитии патологического процесса в организме, увеличиваясь и становясь болезненными.
Причины увеличения лимфоузлов у грудничков
Лимфатические узлы увеличиваются в ответ на развитие инфекционного процесса в организме. Лимфаденопатия (увеличены лимфоузлы), может быть:
- Локальной – увеличение какой-то одной группы узлов. Наиболее частые причины – местные инфекции (гнойничковые поражения кожи).
- Генерализированной – инфекционный процесс распространяется по всему организму ребенка. Увеличиваются все группы лимфатических узлов (аутоиммунные болезни).
В зависимости от того, какой вид инфекционного процесса развивается, клинические проявления будут отличаться.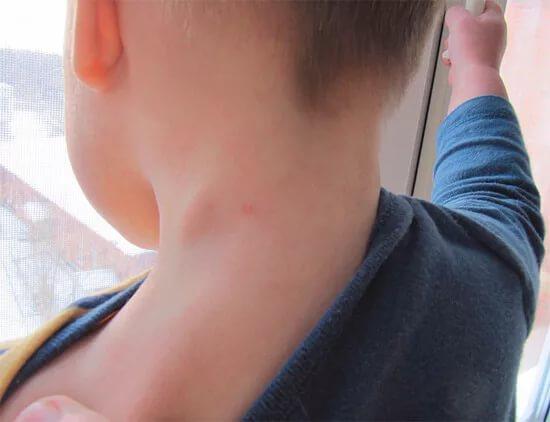 Кроме того, при генерализированной инфекции общее состояние ребенка значительно страдает и малыш зачастую требует неотложной помощи.
Кроме того, при генерализированной инфекции общее состояние ребенка значительно страдает и малыш зачастую требует неотложной помощи.
Лимфоузел за ухом может быть увеличен по разным причинам. К самым распространенным относятся:
- Инфекционные процессы (возбудители стафилококк, стрептококк).
- Вирусные инфекции (вирус Эпштейн-Барра).
- Онкологические заболевания (опухоли крови и костного мозга).
- Болезни накопления.
- Аутоиммунные процессы.
Воспалительный процесс у детей очень быстро распространяется по всему организму. Диагностика и лечение должны быть проведены как можно быстрее.
Как понять, что у новорожденного увеличились лимфоузлы
При разных заболеваниях клинические признаки могут отличаться. Основными из них являются:
- Увеличение узлов больше горошины. Чаще всего поражается шейная группа узлов. Возможно симметричное или ассиметричное увеличение.
- Консистенция.

- Подвижность. При воспалительных процессах узлы мало или практически не подвижны. Некоторые заболевания (инфекционный мононуклеоз) сопровождаются образованием конгломератов узлов. Они спаяны между собой и с окружающими тканями.
- Чувствительность. Норма – это безболезненные при пальпации узлы. При развитии инфекционного процесса прикосновение к пораженному месту может сопровождаться дискомфортом и болью.
- Общее состояние. В зависимости от того, какое заболевание является причиной увеличения лимфатических узлов, общее состояние ребенка может быть нарушено в разной степени. Обычно больные новорожденные становятся очень беспокойными, отказываются от груди, плохо спят, часто срыгивают.
Важно! При возникновении хотя бы одного из перечисленных признаков нужно срочно обратиться к врачу.
Поставить достоверный диагноз на основании клинических признаков нельзя. Обязательно требуется проведения дополнительных исследований.
Какому врачу нужно показать малыша
До 28-го дня жизни ребенка его лечением занимается врач-неонатолог. Если возникает подозрение на лимфаденопатию, доктор проводит обследование, которое включает:
- Осмотр. Врач тщательно осматривает все тело ребенка на наличие повреждений, покраснений и сыпи. Если увеличен лимфоузел на затылке у грудничка, внимательно исследует эту область. Оценивает цвет кожи над узлом, размер пораженной области.
- Пальпацию. Доктор обязательно пальпирует роднички, оценивает состоятельность швов черепа, грудную клетку в разных частях, живот. Исследуя пораженный узел, оценивает температуру кожи, консистенцию и подвижность. Обязательно проверяет рефлексы.
- Аускультацию. Исследует функцию легких и сердца.
На основании данных исследования ставится предположительный диагноз.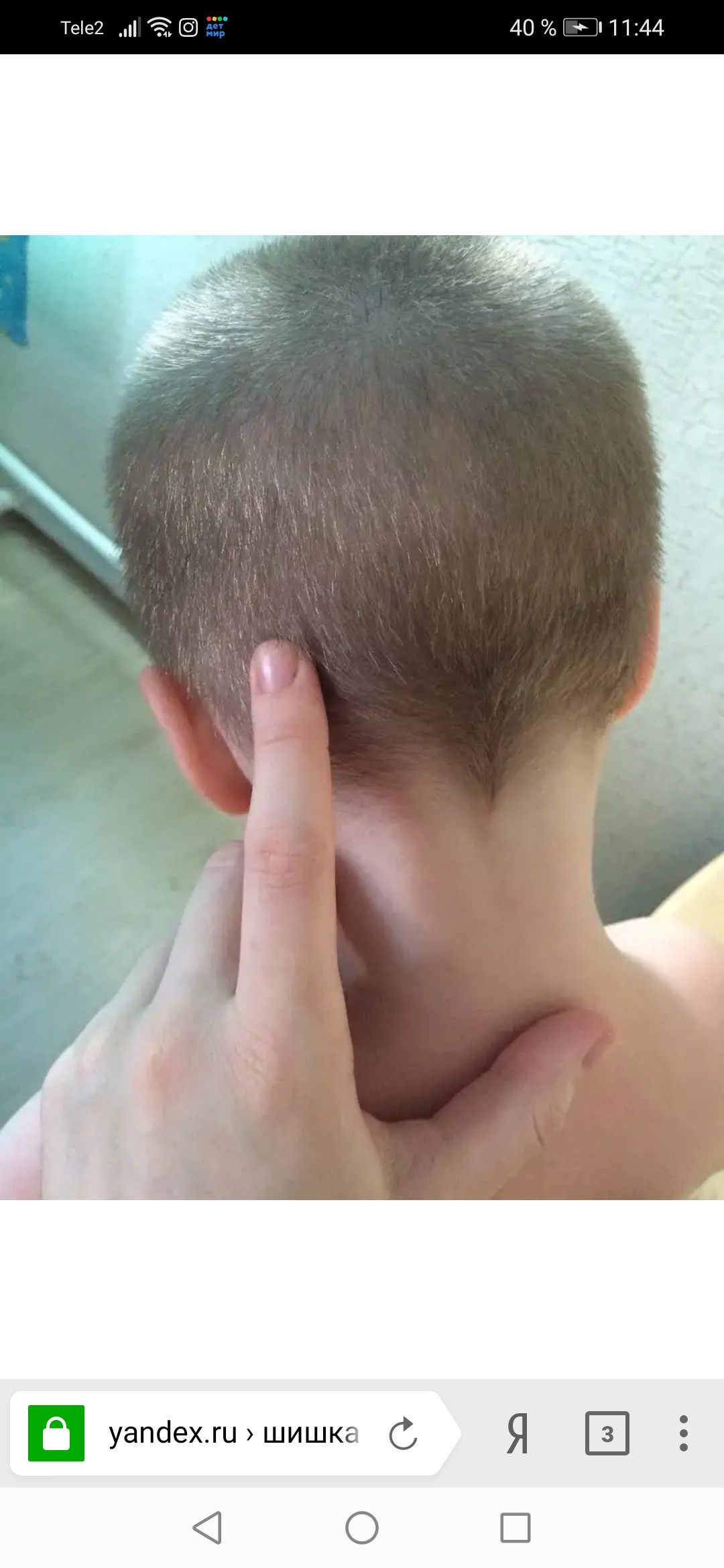 Если его постановка затруднительна, привлекаются для консультации смежные специалисты:
Если его постановка затруднительна, привлекаются для консультации смежные специалисты:
- Онколог. При обнаружении атипичных клеток.
- Хирург. При тяжелом течении бактериальных и вирусных инфекций.
- Гематолог. При обнаружении признаков болезней крови.
Смежные специалисты проведут ряд дополнительных обследований. С их помощью лечащий врач поставит диагноз и назначит лечение.
Какие обследования может назначить малышу доктор
Лимфаденопатия на снимке (фото: www.24Radiology.ru)
Помимо физикального исследования обязательно назначается ребенку ряд дополнительных методов диагностики. К ним относятся лабораторные:
- Клинический анализ крови.
- Общий анализ мочи.
- Биохимический анализ крови.
- Исследование крови на наличие опухолевых клеток.
- Посев не микрофлору.
Данные методы позволят дифференцировать бактериальные и вирусные болезни.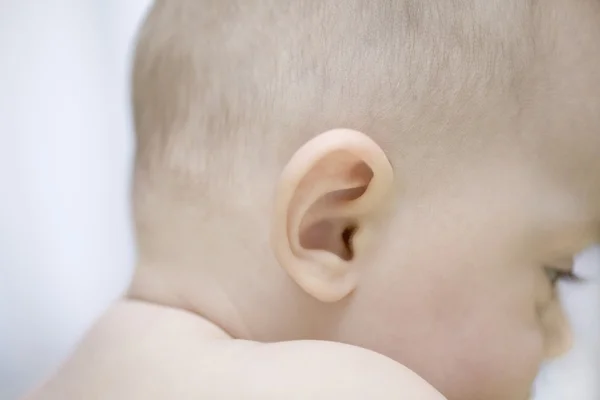 С их помощью выявляют возбудителя болезни.
С их помощью выявляют возбудителя болезни.
Широко применяются методы инструментальной диагностики, к которым относятся:
- Ультразвуковое исследование (УЗИ).
- Компьютерная томография (КТ).
- Магнитно-резонансная томография (МРТ).
- Нейросонография.
С их помощью можно визуально оценить характер патологического процесса, понять структуру воспаленного узла.
Заболевания периода новорожденности, протекающие с увеличением лимфоузлов
Существует перечень заболеваний, которые сопровождаются увеличением узлов лимфатической системы, и бывают только у новорожденного. К ним относят:
- Пузырчатку (пемфигус). Поражение кожи ребенка стафилококком. Сопровождается возникновением по всему телу пузырьков и пузырей, наполненных гноем. Часто сопровождается признаками лимфаденита.
- Потница. Поражение кожных покровов, которое возникает при неправильном уходе за ребенком. Сопровождается локальным увеличением узлов.

- Омфалит. Воспаление пупочной ранки. Сопровождается возникновением мокнутия, поражением лимфатических узлов и сосудов. Сильно страдает общее состояние ребенка.
- Флегмона новорожденных. Бактериальное поражение подкожной клетчатки ребенка, чаще всего в области спины и поясницы. Общее состояние сильно нарушено, характеризуется генерализированным поражением лимфатических узлов и сосудов.
Каждое из этих заболеваний требует тщательного ухода и лечения. При соблюдении всех рекомендаций лечащего доктора, дети выздоравливают за короткий промежуток времени.
Лимфоузлы на затылке у ребенка (18 фото): увеличены затылочные лимфоузлы
Лимфоузлы на затылке у ребенка могут быть увеличены по разным причинам. Знания о том, что делать в этой ситуации, пригодятся каждому родителю. Воспаление лимфоузлов на затылке у ребенка – признак, к которому следует отнестись с максимальной серьезностью.
Знания о том, что делать в этой ситуации, пригодятся каждому родителю. Воспаление лимфоузлов на затылке у ребенка – признак, к которому следует отнестись с максимальной серьезностью.
Расположение в норме
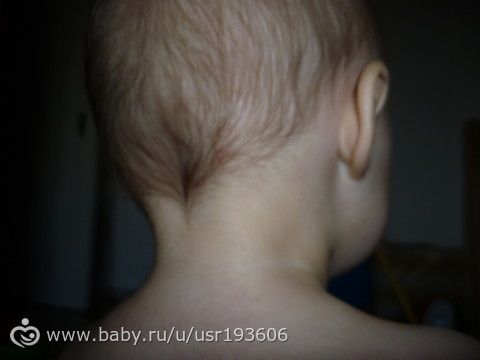
Затылочные лимфатические узлы находятся на задней поверхности шеи. У здорового ребенка их нельзя увидеть невооруженным взглядом. Они не выявляются при проведении пальпации. Если вы заметили у малыша шишки или бугорки на задней поверхности шеи, знайте, что это является первым специфическим признаком увеличения затылочных лимфоузлов.
Лимфатические узлы — это органы иммунной системы. Они помогают защищать организм от проникновения патогенных микроорганизмов.
Структура лимфоузла представлена большим скоплением лимфоцитов — специальных иммунных клеток. Они способны распознавать различные вирусы, бактерии и выделять биологически активные вещества, призванные их обезвредить.
Они способны распознавать различные вирусы, бактерии и выделять биологически активные вещества, призванные их обезвредить.
У грудничка иммунная система еще не развита так хорошо, как у взрослых. Это является причиной того, что малыши грудного возраста чаще подвержены различным бактериальным и вирусным инфекциям. У новорожденного ребенка обнаружить воспаленные и увеличенные лимфоузлы достаточно легко. Из-за активного воспалительного процесса они увеличиваются в несколько раз и становятся заметными со стороны.
Причины увеличения
К появлению увеличенных лимфоузлов могут приводить различные причины. В основе такого увеличения лежит сильное воспаление, которое возникает в лимфоидной ткани. Выраженность симптомов зависит от нескольких основных факторов: возраста ребенка, наличия у него сопутствующих хронических заболеваний, а также состояния иммунной системы.
К увеличению затылочных лимфатических узлов приводят следующие причины:
- Бактериальные инфекции. Довольно часто болезнь вызывают туберкулез, детские карантинные инфекции, корь, краснуха, стафилококки и стрептококки, аэробные микроорганизмы. Бактерии легко проникают в кровь и достигают затылочных лимфоузлов. Это приводит к тому, что они воспаляются и заметно увеличиваются в размерах.
- Вирусы. Инфекционный мононуклеоз часто вызывает увеличение лимфоузлов на затылке у ребенка. Отсутствие лечения приводит к тому, что данный симптом сохраняется надолго.
- Кариозные зубы. Инфекция в ротовой полости довольно часто способствует распространению болезнетворных микроорганизмов по всему кровотоку. Это приводит к тому, что микробы попадают в ближайшие затылочные лимфоузлы.
 Обычно увеличенные лимфатические узлы в этом случае прощупываются с одной поврежденной стороны. Глубокий кариес, пульпит и периодонтит достаточно часто являются причинами возникновения затылочного лимфаденита у малышей.
Обычно увеличенные лимфатические узлы в этом случае прощупываются с одной поврежденной стороны. Глубокий кариес, пульпит и периодонтит достаточно часто являются причинами возникновения затылочного лимфаденита у малышей.
- Онкологические заболевания. Увеличение лимфоузлов при таких патологиях встречается уже на довольно поздних стадиях. Это обусловлено распространением метастатических клеток до лимфатических узлов.
- Хронический тонзиллит. У малышей, перенесших тяжелую ангину или страдающих постоянным воспалением миндалин, довольно часто обнаруживаются увеличенные затылочные лимфоузлы.
- Гнойные абсцессы и флегмоны на шее. Обычно данные состояния встречаются после перенесенных тяжелых бактериальных инфекций.
 Такие заболевания требуют экстренного проведения хирургического лечения и назначения высоких доз антибактериальных препаратов.
Такие заболевания требуют экстренного проведения хирургического лечения и назначения высоких доз антибактериальных препаратов. - Хронический отит. Воспаление уха часто способствует распространению воспалительного процесса до затылочных лимфоузлов. В некоторых случаях появлению данного симптома также способствует острый отит, протекающий с проявлениями интоксикации и тяжелым течением.
- Системные заболевания кроветворных органов. При данных состояниях происходят выраженные нарушения в работе лимфоидной и кровеносной систем. В итоге это способствует появлению признаков затылочного лимфаденита.
- Сильное переохлаждение. Прогулки в морозную погоду без шарфа часто приводят к воспалению затылочных лимфоузлов.
 По статистике – именно в холодное время года регистрируется большее количество случаев данного заболевания.
По статистике – именно в холодное время года регистрируется большее количество случаев данного заболевания.
Как проявляется?
У здорового малыша определить затылочные лимфоузлы не получится. Они располагаются под кожей и практически не пальпируются.
При воспалении лимфатические узлы сильно увеличиваются в размере и становятся доступными при пальпации. Они выглядят как плотные бугорки, которые располагаются на задней поверхности шеи.
В некоторых случаях они могут быть ярко-красными и заметно отличаться по цвету от окружающих кожных покровов. Другие же заболевания не сопровождаются изменением цвета. При пальпации обычно появляется болезненность. Она может усиливаться после активных движений головой и шеей, а также после горячей ванны.
При пальпации обычно появляется болезненность. Она может усиливаться после активных движений головой и шеей, а также после горячей ванны.
Воспаленные лимфатические узлы обычно плотно спаяны с кожными покровами. Любые попытки их ощупать приводят лишь к усилению болезненности. Они напоминают по размеру и форме боб, могут быть размером примерно с орех. У малышей лимфоузлы воспаляются намного сильнее, чем у более старших деток.
Куда обращаться?
При обнаружении первых признаков увеличения затылочных лимфоузлов обязательно покажите ребенка врачу.
Для установления причины, которая вызвала данное состояние, требуется проведение дополнительного обследования. После клинического осмотра малыша доктор назначит соответствующие анализы, позволяющие установить верный диагноз.
В некоторых случаях помимо общеклинических тестов (анализа мочи и крови) могут понадобиться особые инструментальные исследования. К ним относят ультразвуковое исследование брюшной полости и почек, рентгенографию легких и органов грудной клетки. В затруднительных случаях может также потребоваться проведение компьютерной или магнитно-резонансной томографии.
К ним относят ультразвуковое исследование брюшной полости и почек, рентгенографию легких и органов грудной клетки. В затруднительных случаях может также потребоваться проведение компьютерной или магнитно-резонансной томографии.
Как лечить?
Увеличенные затылочные лимфоузлы ни в коем случае нельзя лечить самостоятельно. Такое самолечение может лишь усугубить течение заболевания и способствовать возникновению опасных осложнений.
Многие мамочки, заметив у малыша воспаленные лимфоузлы на затылке, начинают их греть с помощью различных компрессов. Этого делать не следует! В некоторых случаях прогревание лимфатического узла может привести к его нагноению, после чего самочувствие ребенка ухудшится.
Лечение воспаления лимфоузлов в значительной степени зависит от причины, которая способствовала его развитию. Если лимфатические узлы воспалились после переохлаждения, следует пролечить простуду. Выздоровление от простудного заболевания будет способствовать тому, что размеры лимфоузлов придут в норму.
Если лимфатические узлы воспалились после переохлаждения, следует пролечить простуду. Выздоровление от простудного заболевания будет способствовать тому, что размеры лимфоузлов придут в норму.
Бактериальные инфекции, которые часто являются причиной возникновения воспаления, нужно лечить с помощью антибактериальных средств. Выбор антибиотика в этом случае зависит от источника заболевания. В настоящее время доктора используют лекарственные препараты с широким спектром действия. Они оказывают губительное воздействие сразу на несколько групп микроорганизмов.
Обычно для устранения неблагоприятных симптомов при бактериальном лимфадените достаточно употребления антибиотиков в течение 10-14 дней. Выздоровление также способствует тому, что размеры лимфоузлов придут в норму. Часто для этого требуется около 2-3 недель с момента начала заболевания. В некоторых случаях (особенно для ослабленных малышей и детей с иммунодефицитами) требуется около месяца.
Увеличение лимфатических узлов на затылке довольно часто является следствием наличия кариозных зубов. Без проведения лечения полости рта в этом случае не обойтись.
Чаще всего больные зубы вызывают увеличение затылочных лимфоузлов у школьников. Злоупотребление сладким лишь способствует прогрессированию кариеса.
В некоторых случаях для устранения воспаления в лимфоузлах применяются противовоспалительные препараты. Дозировку, сроки выбирает лечащий врач. Эти средства способны устранять воспалительный процесс, который является причиной воспаления лимфоузлов на затылке. Использовать данные средства следует курсом. Обычно для устранения неблагоприятных симптомов достаточно нескольких дней.
Прием поливитаминных комплексов способствует улучшению иммунитета и уменьшает воспаление. Обогащенные витаминами и микроэлементами средства помогают ребенку быстрее выздороветь и улучшают его самочувствие. Для достижения положительного эффекта следует принимать поливитаминные комплексы не менее 1-2 месяцев.
О том, что делать при увеличении лимфатических узлов у ребенка, смотрите в следующем видео.
Лимфоузлы на затылке у ребенка (18 фото): увеличены затылочные лимфоузлы
Лимфоузлы на затылке у ребенка могут быть увеличены по разным причинам. Знания о том, что делать в этой ситуации, пригодятся каждому родителю. Воспаление лимфоузлов на затылке у ребенка – признак, к которому следует отнестись с максимальной серьезностью.
Знания о том, что делать в этой ситуации, пригодятся каждому родителю. Воспаление лимфоузлов на затылке у ребенка – признак, к которому следует отнестись с максимальной серьезностью.
Расположение в норме
Затылочные лимфатические узлы находятся на задней поверхности шеи. У здорового ребенка их нельзя увидеть невооруженным взглядом. Они не выявляются при проведении пальпации. Если вы заметили у малыша шишки или бугорки на задней поверхности шеи, знайте, что это является первым специфическим признаком увеличения затылочных лимфоузлов.
Лимфатические узлы — это органы иммунной системы. Они помогают защищать организм от проникновения патогенных микроорганизмов.
Структура лимфоузла представлена большим скоплением лимфоцитов — специальных иммунных клеток.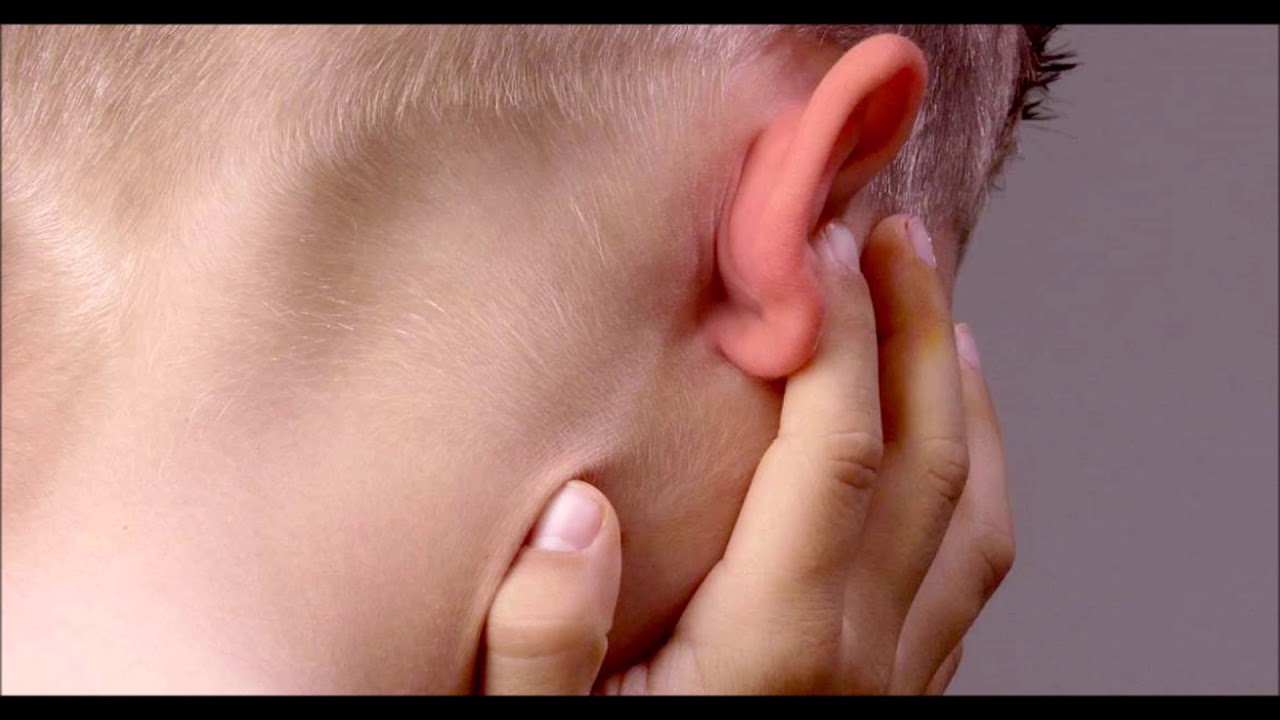 Они способны распознавать различные вирусы, бактерии и выделять биологически активные вещества, призванные их обезвредить.
Они способны распознавать различные вирусы, бактерии и выделять биологически активные вещества, призванные их обезвредить.
У грудничка иммунная система еще не развита так хорошо, как у взрослых. Это является причиной того, что малыши грудного возраста чаще подвержены различным бактериальным и вирусным инфекциям. У новорожденного ребенка обнаружить воспаленные и увеличенные лимфоузлы достаточно легко. Из-за активного воспалительного процесса они увеличиваются в несколько раз и становятся заметными со стороны.
Причины увеличения
К появлению увеличенных лимфоузлов могут приводить различные причины. В основе такого увеличения лежит сильное воспаление, которое возникает в лимфоидной ткани. Выраженность симптомов зависит от нескольких основных факторов: возраста ребенка, наличия у него сопутствующих хронических заболеваний, а также состояния иммунной системы.
К увеличению затылочных лимфатических узлов приводят следующие причины:
- Бактериальные инфекции. Довольно часто болезнь вызывают туберкулез, детские карантинные инфекции, корь, краснуха, стафилококки и стрептококки, аэробные микроорганизмы. Бактерии легко проникают в кровь и достигают затылочных лимфоузлов. Это приводит к тому, что они воспаляются и заметно увеличиваются в размерах.
- Вирусы. Инфекционный мононуклеоз часто вызывает увеличение лимфоузлов на затылке у ребенка. Отсутствие лечения приводит к тому, что данный симптом сохраняется надолго.
- Кариозные зубы. Инфекция в ротовой полости довольно часто способствует распространению болезнетворных микроорганизмов по всему кровотоку. Это приводит к тому, что микробы попадают в ближайшие затылочные лимфоузлы.
 Обычно увеличенные лимфатические узлы в этом случае прощупываются с одной поврежденной стороны. Глубокий кариес, пульпит и периодонтит достаточно часто являются причинами возникновения затылочного лимфаденита у малышей.
Обычно увеличенные лимфатические узлы в этом случае прощупываются с одной поврежденной стороны. Глубокий кариес, пульпит и периодонтит достаточно часто являются причинами возникновения затылочного лимфаденита у малышей.
- Онкологические заболевания. Увеличение лимфоузлов при таких патологиях встречается уже на довольно поздних стадиях. Это обусловлено распространением метастатических клеток до лимфатических узлов.
- Хронический тонзиллит. У малышей, перенесших тяжелую ангину или страдающих постоянным воспалением миндалин, довольно часто обнаруживаются увеличенные затылочные лимфоузлы.
- Гнойные абсцессы и флегмоны на шее. Обычно данные состояния встречаются после перенесенных тяжелых бактериальных инфекций.
 Такие заболевания требуют экстренного проведения хирургического лечения и назначения высоких доз антибактериальных препаратов.
Такие заболевания требуют экстренного проведения хирургического лечения и назначения высоких доз антибактериальных препаратов. - Хронический отит. Воспаление уха часто способствует распространению воспалительного процесса до затылочных лимфоузлов. В некоторых случаях появлению данного симптома также способствует острый отит, протекающий с проявлениями интоксикации и тяжелым течением.
- Системные заболевания кроветворных органов. При данных состояниях происходят выраженные нарушения в работе лимфоидной и кровеносной систем. В итоге это способствует появлению признаков затылочного лимфаденита.
- Сильное переохлаждение. Прогулки в морозную погоду без шарфа часто приводят к воспалению затылочных лимфоузлов.
 По статистике – именно в холодное время года регистрируется большее количество случаев данного заболевания.
По статистике – именно в холодное время года регистрируется большее количество случаев данного заболевания.
Как проявляется?
У здорового малыша определить затылочные лимфоузлы не получится. Они располагаются под кожей и практически не пальпируются.
При воспалении лимфатические узлы сильно увеличиваются в размере и становятся доступными при пальпации. Они выглядят как плотные бугорки, которые располагаются на задней поверхности шеи.
В некоторых случаях они могут быть ярко-красными и заметно отличаться по цвету от окружающих кожных покровов. Другие же заболевания не сопровождаются изменением цвета.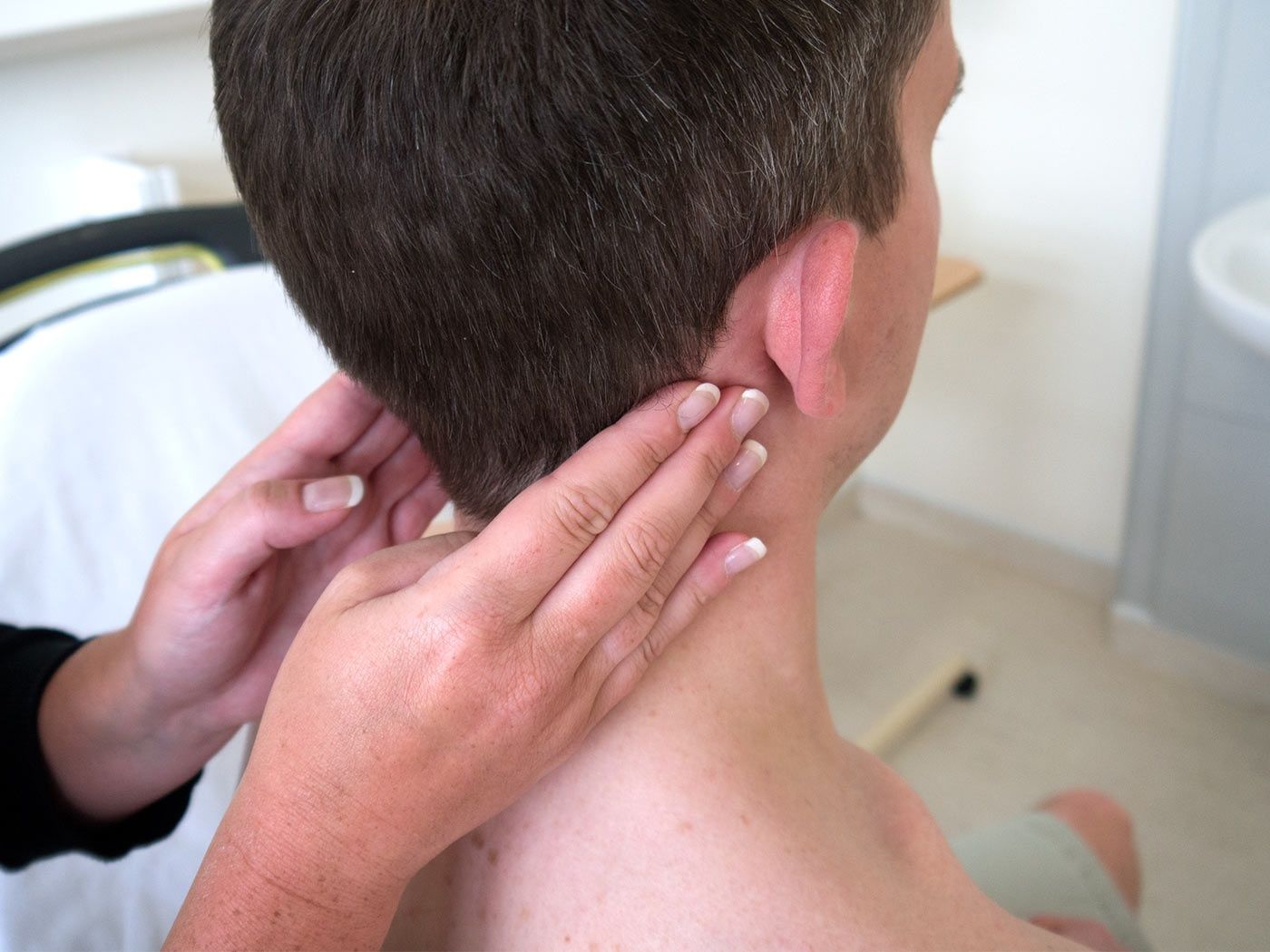 При пальпации обычно появляется болезненность. Она может усиливаться после активных движений головой и шеей, а также после горячей ванны.
При пальпации обычно появляется болезненность. Она может усиливаться после активных движений головой и шеей, а также после горячей ванны.
Воспаленные лимфатические узлы обычно плотно спаяны с кожными покровами. Любые попытки их ощупать приводят лишь к усилению болезненности. Они напоминают по размеру и форме боб, могут быть размером примерно с орех. У малышей лимфоузлы воспаляются намного сильнее, чем у более старших деток.
Куда обращаться?
При обнаружении первых признаков увеличения затылочных лимфоузлов обязательно покажите ребенка врачу.
Для установления причины, которая вызвала данное состояние, требуется проведение дополнительного обследования. После клинического осмотра малыша доктор назначит соответствующие анализы, позволяющие установить верный диагноз.
В некоторых случаях помимо общеклинических тестов (анализа мочи и крови) могут понадобиться особые инструментальные исследования. К ним относят ультразвуковое исследование брюшной полости и почек, рентгенографию легких и органов грудной клетки. В затруднительных случаях может также потребоваться проведение компьютерной или магнитно-резонансной томографии.
К ним относят ультразвуковое исследование брюшной полости и почек, рентгенографию легких и органов грудной клетки. В затруднительных случаях может также потребоваться проведение компьютерной или магнитно-резонансной томографии.
Как лечить?
Увеличенные затылочные лимфоузлы ни в коем случае нельзя лечить самостоятельно. Такое самолечение может лишь усугубить течение заболевания и способствовать возникновению опасных осложнений.
Многие мамочки, заметив у малыша воспаленные лимфоузлы на затылке, начинают их греть с помощью различных компрессов. Этого делать не следует! В некоторых случаях прогревание лимфатического узла может привести к его нагноению, после чего самочувствие ребенка ухудшится.
Лечение воспаления лимфоузлов в значительной степени зависит от причины, которая способствовала его развитию. Если лимфатические узлы воспалились после переохлаждения, следует пролечить простуду. Выздоровление от простудного заболевания будет способствовать тому, что размеры лимфоузлов придут в норму.
Если лимфатические узлы воспалились после переохлаждения, следует пролечить простуду. Выздоровление от простудного заболевания будет способствовать тому, что размеры лимфоузлов придут в норму.
Бактериальные инфекции, которые часто являются причиной возникновения воспаления, нужно лечить с помощью антибактериальных средств. Выбор антибиотика в этом случае зависит от источника заболевания. В настоящее время доктора используют лекарственные препараты с широким спектром действия. Они оказывают губительное воздействие сразу на несколько групп микроорганизмов.
Обычно для устранения неблагоприятных симптомов при бактериальном лимфадените достаточно употребления антибиотиков в течение 10-14 дней. Выздоровление также способствует тому, что размеры лимфоузлов придут в норму. Часто для этого требуется около 2-3 недель с момента начала заболевания. В некоторых случаях (особенно для ослабленных малышей и детей с иммунодефицитами) требуется около месяца.
Увеличение лимфатических узлов на затылке довольно часто является следствием наличия кариозных зубов. Без проведения лечения полости рта в этом случае не обойтись.
Чаще всего больные зубы вызывают увеличение затылочных лимфоузлов у школьников. Злоупотребление сладким лишь способствует прогрессированию кариеса.
В некоторых случаях для устранения воспаления в лимфоузлах применяются противовоспалительные препараты. Дозировку, сроки выбирает лечащий врач. Эти средства способны устранять воспалительный процесс, который является причиной воспаления лимфоузлов на затылке. Использовать данные средства следует курсом. Обычно для устранения неблагоприятных симптомов достаточно нескольких дней.
Прием поливитаминных комплексов способствует улучшению иммунитета и уменьшает воспаление. Обогащенные витаминами и микроэлементами средства помогают ребенку быстрее выздороветь и улучшают его самочувствие. Для достижения положительного эффекта следует принимать поливитаминные комплексы не менее 1-2 месяцев.
О том, что делать при увеличении лимфатических узлов у ребенка, смотрите в следующем видео.
Лимфоузлы на затылке у ребенка (18 фото): увеличены затылочные лимфоузлы
Лимфоузлы на затылке у ребенка могут быть увеличены по разным причинам. Знания о том, что делать в этой ситуации, пригодятся каждому родителю. Воспаление лимфоузлов на затылке у ребенка – признак, к которому следует отнестись с максимальной серьезностью.
Знания о том, что делать в этой ситуации, пригодятся каждому родителю. Воспаление лимфоузлов на затылке у ребенка – признак, к которому следует отнестись с максимальной серьезностью.
Расположение в норме
Затылочные лимфатические узлы находятся на задней поверхности шеи. У здорового ребенка их нельзя увидеть невооруженным взглядом. Они не выявляются при проведении пальпации. Если вы заметили у малыша шишки или бугорки на задней поверхности шеи, знайте, что это является первым специфическим признаком увеличения затылочных лимфоузлов.
Лимфатические узлы — это органы иммунной системы. Они помогают защищать организм от проникновения патогенных микроорганизмов.
Структура лимфоузла представлена большим скоплением лимфоцитов — специальных иммунных клеток. Они способны распознавать различные вирусы, бактерии и выделять биологически активные вещества, призванные их обезвредить.
Они способны распознавать различные вирусы, бактерии и выделять биологически активные вещества, призванные их обезвредить.
У грудничка иммунная система еще не развита так хорошо, как у взрослых. Это является причиной того, что малыши грудного возраста чаще подвержены различным бактериальным и вирусным инфекциям. У новорожденного ребенка обнаружить воспаленные и увеличенные лимфоузлы достаточно легко. Из-за активного воспалительного процесса они увеличиваются в несколько раз и становятся заметными со стороны.
Причины увеличения
К появлению увеличенных лимфоузлов могут приводить различные причины. В основе такого увеличения лежит сильное воспаление, которое возникает в лимфоидной ткани. Выраженность симптомов зависит от нескольких основных факторов: возраста ребенка, наличия у него сопутствующих хронических заболеваний, а также состояния иммунной системы.
К увеличению затылочных лимфатических узлов приводят следующие причины:
- Бактериальные инфекции. Довольно часто болезнь вызывают туберкулез, детские карантинные инфекции, корь, краснуха, стафилококки и стрептококки, аэробные микроорганизмы. Бактерии легко проникают в кровь и достигают затылочных лимфоузлов. Это приводит к тому, что они воспаляются и заметно увеличиваются в размерах.
- Вирусы. Инфекционный мононуклеоз часто вызывает увеличение лимфоузлов на затылке у ребенка. Отсутствие лечения приводит к тому, что данный симптом сохраняется надолго.
- Кариозные зубы. Инфекция в ротовой полости довольно часто способствует распространению болезнетворных микроорганизмов по всему кровотоку. Это приводит к тому, что микробы попадают в ближайшие затылочные лимфоузлы.
 Обычно увеличенные лимфатические узлы в этом случае прощупываются с одной поврежденной стороны. Глубокий кариес, пульпит и периодонтит достаточно часто являются причинами возникновения затылочного лимфаденита у малышей.
Обычно увеличенные лимфатические узлы в этом случае прощупываются с одной поврежденной стороны. Глубокий кариес, пульпит и периодонтит достаточно часто являются причинами возникновения затылочного лимфаденита у малышей.
- Онкологические заболевания. Увеличение лимфоузлов при таких патологиях встречается уже на довольно поздних стадиях. Это обусловлено распространением метастатических клеток до лимфатических узлов.
- Хронический тонзиллит. У малышей, перенесших тяжелую ангину или страдающих постоянным воспалением миндалин, довольно часто обнаруживаются увеличенные затылочные лимфоузлы.
- Гнойные абсцессы и флегмоны на шее. Обычно данные состояния встречаются после перенесенных тяжелых бактериальных инфекций.
 Такие заболевания требуют экстренного проведения хирургического лечения и назначения высоких доз антибактериальных препаратов.
Такие заболевания требуют экстренного проведения хирургического лечения и назначения высоких доз антибактериальных препаратов. - Хронический отит. Воспаление уха часто способствует распространению воспалительного процесса до затылочных лимфоузлов. В некоторых случаях появлению данного симптома также способствует острый отит, протекающий с проявлениями интоксикации и тяжелым течением.
- Системные заболевания кроветворных органов. При данных состояниях происходят выраженные нарушения в работе лимфоидной и кровеносной систем. В итоге это способствует появлению признаков затылочного лимфаденита.
- Сильное переохлаждение. Прогулки в морозную погоду без шарфа часто приводят к воспалению затылочных лимфоузлов.
 По статистике – именно в холодное время года регистрируется большее количество случаев данного заболевания.
По статистике – именно в холодное время года регистрируется большее количество случаев данного заболевания.
Как проявляется?
У здорового малыша определить затылочные лимфоузлы не получится. Они располагаются под кожей и практически не пальпируются.
При воспалении лимфатические узлы сильно увеличиваются в размере и становятся доступными при пальпации. Они выглядят как плотные бугорки, которые располагаются на задней поверхности шеи.
В некоторых случаях они могут быть ярко-красными и заметно отличаться по цвету от окружающих кожных покровов. Другие же заболевания не сопровождаются изменением цвета.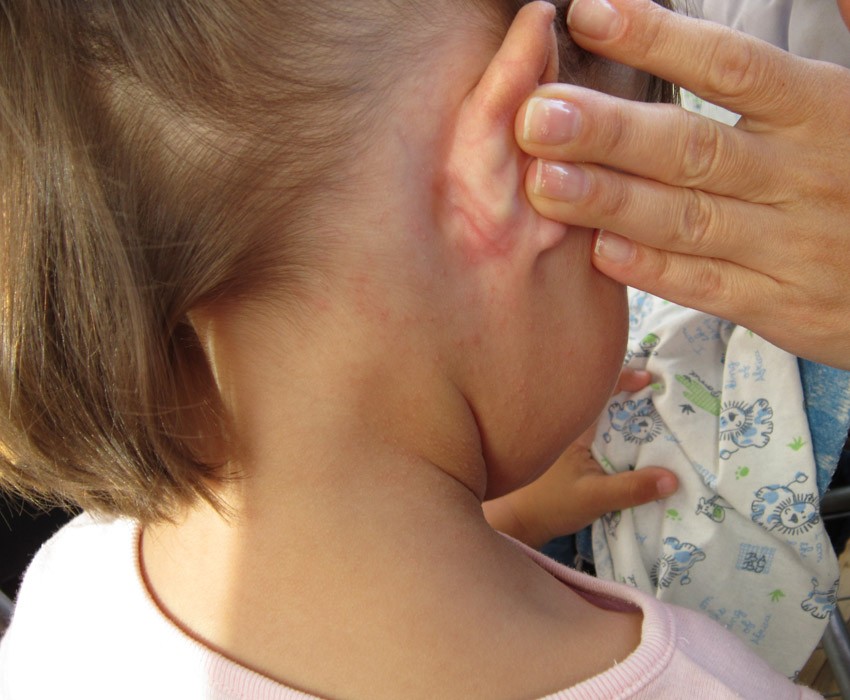 При пальпации обычно появляется болезненность. Она может усиливаться после активных движений головой и шеей, а также после горячей ванны.
При пальпации обычно появляется болезненность. Она может усиливаться после активных движений головой и шеей, а также после горячей ванны.
Воспаленные лимфатические узлы обычно плотно спаяны с кожными покровами. Любые попытки их ощупать приводят лишь к усилению болезненности. Они напоминают по размеру и форме боб, могут быть размером примерно с орех. У малышей лимфоузлы воспаляются намного сильнее, чем у более старших деток.
Куда обращаться?
При обнаружении первых признаков увеличения затылочных лимфоузлов обязательно покажите ребенка врачу.
Для установления причины, которая вызвала данное состояние, требуется проведение дополнительного обследования. После клинического осмотра малыша доктор назначит соответствующие анализы, позволяющие установить верный диагноз.
В некоторых случаях помимо общеклинических тестов (анализа мочи и крови) могут понадобиться особые инструментальные исследования. К ним относят ультразвуковое исследование брюшной полости и почек, рентгенографию легких и органов грудной клетки. В затруднительных случаях может также потребоваться проведение компьютерной или магнитно-резонансной томографии.
К ним относят ультразвуковое исследование брюшной полости и почек, рентгенографию легких и органов грудной клетки. В затруднительных случаях может также потребоваться проведение компьютерной или магнитно-резонансной томографии.
Как лечить?
Увеличенные затылочные лимфоузлы ни в коем случае нельзя лечить самостоятельно. Такое самолечение может лишь усугубить течение заболевания и способствовать возникновению опасных осложнений.
Многие мамочки, заметив у малыша воспаленные лимфоузлы на затылке, начинают их греть с помощью различных компрессов. Этого делать не следует! В некоторых случаях прогревание лимфатического узла может привести к его нагноению, после чего самочувствие ребенка ухудшится.
Лечение воспаления лимфоузлов в значительной степени зависит от причины, которая способствовала его развитию. Если лимфатические узлы воспалились после переохлаждения, следует пролечить простуду. Выздоровление от простудного заболевания будет способствовать тому, что размеры лимфоузлов придут в норму.
Если лимфатические узлы воспалились после переохлаждения, следует пролечить простуду. Выздоровление от простудного заболевания будет способствовать тому, что размеры лимфоузлов придут в норму.
Бактериальные инфекции, которые часто являются причиной возникновения воспаления, нужно лечить с помощью антибактериальных средств. Выбор антибиотика в этом случае зависит от источника заболевания. В настоящее время доктора используют лекарственные препараты с широким спектром действия. Они оказывают губительное воздействие сразу на несколько групп микроорганизмов.
Обычно для устранения неблагоприятных симптомов при бактериальном лимфадените достаточно употребления антибиотиков в течение 10-14 дней. Выздоровление также способствует тому, что размеры лимфоузлов придут в норму. Часто для этого требуется около 2-3 недель с момента начала заболевания. В некоторых случаях (особенно для ослабленных малышей и детей с иммунодефицитами) требуется около месяца.
Увеличение лимфатических узлов на затылке довольно часто является следствием наличия кариозных зубов. Без проведения лечения полости рта в этом случае не обойтись.
Чаще всего больные зубы вызывают увеличение затылочных лимфоузлов у школьников. Злоупотребление сладким лишь способствует прогрессированию кариеса.
В некоторых случаях для устранения воспаления в лимфоузлах применяются противовоспалительные препараты. Дозировку, сроки выбирает лечащий врач. Эти средства способны устранять воспалительный процесс, который является причиной воспаления лимфоузлов на затылке. Использовать данные средства следует курсом. Обычно для устранения неблагоприятных симптомов достаточно нескольких дней.
Прием поливитаминных комплексов способствует улучшению иммунитета и уменьшает воспаление. Обогащенные витаминами и микроэлементами средства помогают ребенку быстрее выздороветь и улучшают его самочувствие. Для достижения положительного эффекта следует принимать поливитаминные комплексы не менее 1-2 месяцев.
О том, что делать при увеличении лимфатических узлов у ребенка, смотрите в следующем видео.
Лимфаденит у детей | Описание заболевания
Лимфаденит у детей — ответная реакция детского организма на глобальный или локальные патологические процессы, выражающаяся в воспалении и увеличении лимфатических узлов. Различают гнойный и общий лимфаденит, для каждого из которых характерны свои особенности и симптоматика.
Различают гнойный и общий лимфаденит, для каждого из которых характерны свои особенности и симптоматика.
Что вызывает лимфаденит?
Причина лимфаденита у детей — это всегда проникшая в организм инфекция, чаще всего стафилококковая или пневмококковая, с которой иммунная система не в состоянии справиться. Так как лимфатические железы принимают непосредственное участие в защите организма, они реагируют на внедрение инфекции опуханием.
Факторы риска
Воспаление лимфоузлов занимает ведущее место в педиатрии по частоте возникновения. Способствуют развитию патологической реакции:
- подавленность иммунной системы;
- хронические гнойные воспаления горла и верхних дыхательных путей;
- частые контакты с больными (родственники, сверстники в детском саду).
Дети в возрасте до 10-12 лет болеют чаще.
Симптомы и клиническая картина лимфаденита у детей
Признаки лимфаденита у детей выражаются в значительном увеличении лимфатических узлов (в основном шейных и подчелюстных), иногда настолько, что это видно невооруженным глазом. При пальпации ребенок ощущает острую боль, внешние кожные покровы гиперемированы.
При пальпации ребенок ощущает острую боль, внешние кожные покровы гиперемированы.
Симптомы лимфаденита у детей разнятся в зависимости от его вида.
Общий — имеют место признаки интоксикации, повышение температуры, озноб, ухудшение общего самочувствия, сонливость, слабость, головокружение, потливость и др.
Гнойный — вышеописанная симптоматика еще более выраженная, кожа в местах припухлости заметно покрасневшая, наблюдается усиление отека и локальных болей.
Проявления лимфаденита могут приобретать разную степень тяжести, в зависимости от возраста пациента, сложности и времени протекания заболевания (острый период может длиться от 2 до 4 недель).
Методы диагностики
Независимо от характера течения воспалительного процесса, диагностика лимфаденита включает следующие мероприятия:
- осмотр с пальпацией скоплений лимфоидных тканей;
- сбор анамнеза о первичном заболевании;
- общий анализ крови на лимфаденит для установления полной клинической картины;
- биопсия кожи или пункция воспаленных участков.

Какой врач лечит лимфаденит?
Лимфаденит у детей лечит врач-педиатр, опираясь на результаты диагностики. Но при прогрессировании недуга может понадобиться консультация отоларинголога, инфекциониста, а в особо тяжелых случаях — хирурга.
Схема лечения лимфаденита
Лечение лимфаденита у детей проводится с учетом степени интоксикации организма, формы болезни, ее стадии и остроты протекания, а также данных анамнеза.
Лечащий врач информирует родителей о том, как лечить лимфаденит у детей. Борьба с заболеванием основывается на подавлении основного очага инфекции с параллельным купированием воспаления и устранением тяжелой симптоматики, особенно лихорадки.
Основные методы лечения и противопоказания
Лечение проводится с использованием комплексного подхода и консервативных методов терапии.
Из медпрепаратов назначаются:
- антибиотики узкого или широкого спектра действия;
- пробиотики — для сохранения микрофлоры кишечника;
- антигистаминные препараты — для предотвращения аллергических реакций и уменьшения отечности тканей.

Физиотерапевтические методы представлены УВЧ и КВЧ-терапией, оказывающей противовоспалительное и антисептическое действие.
При серьезных нагноениях может потребоваться хирургическое вмешательство.
Противопоказания:
- подозрение на наличие опухолевого образования;
- нельзя делать теплые компрессы и греть зоны припухлостей.
Возможные осложнения
Осложнения при лимфадените у детей могут быть непредсказуемыми, но все они связаны с местом локализации воспаленного лимфоузла. Например, шейная припухлость сопровождается негативными последствиями для горла, подчелюстная может затрагивать зубы, воспаление близ паха провоцирует соответствующие недуги в этой области и т.д.
Хронический лимфаденит. Причины, симптомы, лечение
Диагноз хронический лимфаденит ставится при сроке течения заболевания свыше 30 дней. Причиной перехода недуга в эту фазу становится несоответствующее или несвоевременное лечение. Вне обострений симптоматика вялая. Возможны периоды обострений или прогрессирование болезни к тяжелым формам.
Возможны периоды обострений или прогрессирование болезни к тяжелым формам.
Меры профилактики
Профилактика лимфаденита заключается в избегании инфекционных заболеваний, предупреждении травмирования, своевременной антисептической обработке ран и санации очагов инфекции в организме (кариеса, тонзиллита), а также вскрытии гнойных образований (фурункулов и др.).
Что делать, если воспалились лимфоузлы на шее
Увеличение лимфоузлов на шее, как правило, происходит в результате контакта с бактериями и вирусами. Если увеличение вызвано инфекцией, это называется лимфаденит. Реже причиной может стать рак.
Лимфатическая система играет жизненно важную роль в поддержании жизни нашего организма и является основной составляющей нашего иммунитета. Лимфоузлы можно прощупать в области шеи, подбородка, подмышек и паха. В некоторых случаях для лечение не требуется никаких действий и теплого компресса вполне достаточно. Лечение зависит от причины возникновения.
Лечение зависит от причины возникновения.
Симптомы
Лимфатическая система включает в себя сеть органов и лимфатических узлов, расположенных по всему телу. Большинство из них находятся в области головы и шеи. Увеличение лимфатических узлов указывает на то, что в организме что-то не так. Первые признаки — это чувствительность, болезненность и увеличение лимфоузлов до размера фасолины и даже больше.
В зависимости от причины появления, симптомы болезни могут быть следующими:
Насморк, боль в горле, лихорадка и другие признаки инфекции верхних дыхательных путей. Опухлость лимфатических узлов по всему телу может указывать на ВИЧ, мононуклеоз или иммунные расстройства, такие как волчанка или ревматоидный артрит. Раздутые конечности могут указывать на блокировку лимфатической системы, вызванную опухолями в лимфоузлах, которые находятся глубоко под кожей и не прощупываются.
Когда лечение лимфоузлов на шее требует обращения к врачу
Лимфатические узлы со временем приходят в норму, если причиной увеличения была инфекция, которая поддалась лечению. Но есть ряд факторов, при которых следует обратиться к врачу:
Но есть ряд факторов, при которых следует обратиться к врачу:
- Разбухание без явной причины
- Продолжительность 2-4 недели
- Узлы трудно прощупываются и не двигаются при нажатии на них
- Сопровождается постоянными лихорадками, ночным потом и потерей веса
- Сопровождается болью в горле и затруднением при глотании.
Почему воспаляются лимфоузлы на шее — причины
Лимфатический узел — небольшой, круглый или фасолевидный кластер клеток, покрытый капсулой из соединительной ткани. Клетки представляют собой сочетание лимфоцитов, которые производят частицы белка, борющиеся с вирусами и макрофаги, расщепляющие вредные вещества. Лимфоциты и макрофаги фильтруют лимфотическию жидкость, которая проходит через все тело и защищает нас.
Лимфоузлы расположены группами, каждая из которых служит определенной области тела. Увеличение конкретной области может подсказать причину. Самая распространенная — это инфекция, особенно вирусная, например, простуда. Но существуют и другие виды лимфаденита шейных лимфоузлов, такие как паразитирующая или бактериальная, которые могут послужить причиной увеличения лимфоузлов.
Но существуют и другие виды лимфаденита шейных лимфоузлов, такие как паразитирующая или бактериальная, которые могут послужить причиной увеличения лимфоузлов.
Распространенные инфекции:
- Корь
- Ушные инфекции
- Заражение зуба — абсцесс
- Мононуклеоз
- Кожные инфекции
- ВИЧ
Нетипичные инфекции:
- Туберкулез
- Передающиеся половым путем (сифилис и другие)
- Токсоплазмоз
- Бактериальная инфекция от кошачьей царапины
Аутоиммунные заболевания:
- Волчанка
- Ревматоидный артрит
Рак:
- Лимфома
- Лейкемия
- Другие виды рака, которые распространили метастазы в лимфоузлы
Осложнения
Если причиной является инфекция, и ее не лечили должным образом, могут возникнуть осложнения.
Формирование абсцесса. Локализация скопления гноя, вызванная инфекцией. Гной содержит в себе жидкость, белые кровяные клетки, мертвые ткани, бактерии и другие опасные для организма элементы. При возникновении абсцесса может потребоваться дренаж или лечение антибиотиками. Значительный ущерб может быть нанесен, если затронуты жизненно важные органы.
Локализация скопления гноя, вызванная инфекцией. Гной содержит в себе жидкость, белые кровяные клетки, мертвые ткани, бактерии и другие опасные для организма элементы. При возникновении абсцесса может потребоваться дренаж или лечение антибиотиками. Значительный ущерб может быть нанесен, если затронуты жизненно важные органы.
Инфекция кровотока. Бактериальная, может возникнуть в любом месте вашего тела и прогрессировать вплоть до сепсиса, вызванного значительным заражением крови. Сепсис может привести к полиорганной недостаточности и смерти. Лечение включает в себя госпитализацию и внутривенное введение антибиотиков.
Диагностика
Для диагностики заболевания врачу может потребоваться:
- Медицинская история болезни
- Медосмотр
- Анализ крови
- Рентген грудной клетки и компьютерная томография
- Биопсия лимфоузла (в крайнем случае).
Лечение лимфоузлов на шее
Если причиной является вирус, лимфоузлы на шее сами восстановятся в прежнее состояние после лечения самой инфекции. Но если этого не происходит или есть другая причина, может потребоваться следующее лечение:
Но если этого не происходит или есть другая причина, может потребоваться следующее лечение:
- Инфекция. Наиболее распространенным средством для лечения увеличенных лимфатических узлов являются антибиотики. Если причиной послужила ВИЧ-инфекция, требуется соответствующее заболеванию лечение.
- Аутоиммунное заболевание. При волчанке и ревматоидном артрите необходимо правильное лечение самого заболевания.
- Рак. В зависимости от вида и степени развития может потребоваться хирургическая операция, облучение или химиотерапия.
Лечение лимфоузлов на шее в домашних условиях
Если ваши лимфоузлы разбухли и вызывают болезненные ощущения, вы можете облегчить симптомы следующими способами:
- Воздействие тепла. Нанесите теплый влажный компресс, например, губку, смоченную в горячей воде.
- Обезболивающее. Аспирин, ибупрофен и ацетаминофен могут помочь облегчить боль и сбить температуру.
 Не давайте аспирин детям без консультации врача.
Не давайте аспирин детям без консультации врача. - Отдых. Хороший полноценный отдых — иногда это все, что нужно, чтобы привести свое состояние в норму.
Смотрите также: Лимфатическая система
Предлагаем вам ознакомиться с линейкой аппаратов ЭСМА для медицины.
Опухшие лимфатические железы (лимфатические узлы) — причины, лечение, информация
Что такое опухшие железы?
Доктор Сара Джарвис MBE
Что такое лимфатические узлы?
Подробное описание названий лимфатических узлов
Малые лимфатические узлы (иногда называемые лимфатическими узлами) встречаются по всему телу. Лимфатические железы, расположенные рядом друг с другом, часто образуют группы или цепочки. Примерами того, где лимфатические железы группируются вместе, являются стороны шеи, подмышки и пах. На схеме показаны основные группы лимфатических узлов головы и шеи.Однако лимфатические железы встречаются и во многих других местах тела.
На схеме показаны основные группы лимфатических узлов головы и шеи.Однако лимфатические железы встречаются и во многих других местах тела.
Лимфатические железы соединены сетью лимфатических каналов. Лимфа – это жидкость, которая образуется между клетками тела. Эта водянистая жидкость проходит по лимфатическим каналам, через различные лимфатические железы и в конечном итоге попадает в кровоток.
Лимфа и лимфатические железы являются основными частями иммунной системы. Они содержат лейкоциты (лимфоциты) и антитела, защищающие организм от инфекции.
Что вызывает увеличение лимфатических узлов?
Лимфатические железы обычно размером с горошину.Иногда вы можете ощущать их как шишки под кожей. Люди часто ощущают свои лимфатические железы на шее. Лимфатические железы под кожей становятся более заметными и легче прощупываются, если они набухают. Они могут увеличиваться до размеров шариков или даже больше.
Вы не можете увидеть или прощупать лимфатические узлы, расположенные глубже в груди или животе (животе), но они могут вызывать дискомфорт или болезненность.
Причины опухания лимфатических узлов включают следующие:
Инфекция — частая причина
Лимфатические узлы, находящиеся рядом с инфекцией, быстро опухают и становятся болезненными, поскольку иммунная система «борется» с инфицирующими микробами (бактериями, вирусами и т. д.).Лимфатические железы обычно возвращаются к своему нормальному размеру горошины, когда инфекция проходит. Может пройти около недели, прежде чем они постепенно вернутся к нормальному состоянию после заражения. Примеры инфекций включают следующее:
Рак, лимфомы и лейкозы – менее распространенные причины
Некоторые раковые клетки могут отрываться и распространяться (метастазировать) в близлежащие лимфатические узлы через лимфатические каналы. Затем эти раковые клетки растут и размножаются в лимфатических узлах, вызывая их опухание.Например:
Увеличение лимфатических узлов, вызванное раком, лимфомами и лейкозами, как правило, развивается медленнее, чем увеличение лимфатических узлов, вызванное инфекциями. Они также, как правило, безболезненны поначалу.
Они также, как правило, безболезненны поначалу.
Другие менее распространенные причины
В редких случаях увеличение лимфатических узлов может быть вызвано такими причинами, как:
Как лечить увеличение лимфатических узлов?
Лечение зависит от причины. Опухшие лимфатические железы являются маркером различных состояний, все с разными взглядами и лечением.Так, например, частой причиной является вирусная инфекция. В этом случае не может быть рекомендовано никакого специального лечения, и лимфатические узлы обычно приходят в норму через неделю или около того. Однако увеличение лимфатических узлов, вызванное раком, лимфомой или лейкемией, может потребовать обширного лечения.
Что делать, если я обнаружу увеличение лимфатических узлов?
Увеличение лимфатических узлов из-за вирусных инфекций является обычным явлением. Например, отек шейных лимфатических узлов может увеличиваться и уменьшаться, если у вас частые инфекции горла.Это мало беспокоит. Тем не менее, вам следует обратиться к врачу, если ваши лимфатические узлы не уменьшились в течение двух недель .
Тем не менее, вам следует обратиться к врачу, если ваши лимфатические узлы не уменьшились в течение двух недель .
Опухание лимфатических узлов вызывает больше беспокойства, если нет видимой причины для их увеличения. Сообщите своему врачу, если:
- Вы обнаружили увеличение лимфатических узлов и не знаете, почему они увеличились. Например, у вас нет инфекции, которая может вызвать их отек.
- Вы обнаружили опухшие лимфатические узлы чуть выше или чуть ниже ключицы (ключицы).Опухшие железы в этой области, скорее всего, вызывают беспокойство.
- Увеличение лимфатических узлов из-за инфекции не уменьшается в течение двух недель.
Практическое руководство по клинической медицине Калифорнийского университета в Сан-Диего
Обследование головы и шеи
Лимфатические узлы:
Основные группы лимфатических узлов расположены вдоль передней
и задние аспекты шеи и на нижней стороне челюсти.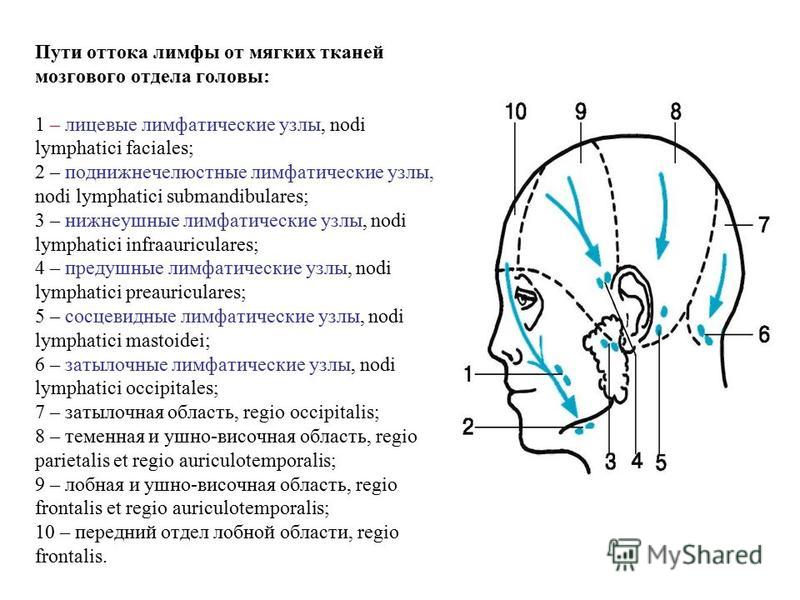 Если узлы
довольно большие, вы можете увидеть, как они выпирают под кожей, особенно
если увеличение асимметрично (т.е. будет более очевидно, если одна сторона
крупнее другого). Для пальпации используйте подушечки всех четырех пальцев.
являются наиболее чувствительными частями ваших рук. Осмотрите обе стороны головы одновременно,
проведите пальцами по проблемной области, нанося устойчивый, нежный
давление.Основные группы лимфатических узлов, а также структуры, которые они
слив, перечислены ниже. Описание дренажных путей является грубым приближением.
поскольку часто существует значительная изменчивость и совпадение. Узлы обычно
рассмотрены в следующем порядке:
Если узлы
довольно большие, вы можете увидеть, как они выпирают под кожей, особенно
если увеличение асимметрично (т.е. будет более очевидно, если одна сторона
крупнее другого). Для пальпации используйте подушечки всех четырех пальцев.
являются наиболее чувствительными частями ваших рук. Осмотрите обе стороны головы одновременно,
проведите пальцами по проблемной области, нанося устойчивый, нежный
давление.Основные группы лимфатических узлов, а также структуры, которые они
слив, перечислены ниже. Описание дренажных путей является грубым приближением.
поскольку часто существует значительная изменчивость и совпадение. Узлы обычно
рассмотрены в следующем порядке:
Пальпация передних шейных лимфатических узлов
- Передние шейные (как поверхностные, так и глубокие): Узлы, которые лежат как на вершине, так и на
под грудино-ключично-сосцевидной мышцей
(SCM) по обеим сторонам шеи, от угла челюсти до верхушки
ключица.
 Эта мышца позволяет поворачивать голову вправо и влево. Правильный SCM превращает
голову налево и наоборот.
Их можно легко определить, попросив пациента повернуть голову в вашу сторону.
рукой, пока вы оказываете сопротивление.
Дренаж: внутренние структуры глотки, а также часть задней
глотки, миндалин и щитовидной железы.
Эта мышца позволяет поворачивать голову вправо и влево. Правильный SCM превращает
голову налево и наоборот.
Их можно легко определить, попросив пациента повернуть голову в вашу сторону.
рукой, пока вы оказываете сопротивление.
Дренаж: внутренние структуры глотки, а также часть задней
глотки, миндалин и щитовидной железы.
- Задний шейный отдел: Продолжить по линии кзади от SCM, но впереди трапециевидной мышцы, от уровня сосцевидного отростка до ключицы. Дренаж: кожа на тыльной стороне голова. Также часто увеличивается при инфекциях верхних дыхательных путей (например, при мононуклеозе).
- Тонзилляр: расположен чуть ниже угла нижней челюсти.
 Дренаж: миндалины и
задние отделы глотки.
Дренаж: миндалины и
задние отделы глотки. - Поднижнечелюстной: Вдоль нижней стороны челюсти с обеих сторон. Дренаж: конструкции в дно рта.
- Sub-Mental: Чуть ниже подбородка. Дренаж: Зубы и внутриротовая полость.
- Надключичный: Во впадине над ключицей, чуть латеральнее того места, где она соединяется с ключицей. грудина.Дренаж: Часть грудной полости, брюшная полость.
Лимфатические узлы головы и шеи
Существует ряд других групп лимфатических узлов. Однако пальпация этих участков ограничивается
ситуации, когда проблема идентифицируется в этой конкретной области (например, преаурикулярные узлы,
расположенные перед ушами, могут воспаляться при инфекциях наружного канала уха. ухо).
ухо).
Что ты чувствуешь? Лимфатические узлы являются частью иммунной системы. Как таковые, они наиболее легко прощупывается при борьбе с инфекциями. Инфекции могут исходить из органов, они стекают или в основном внутри самого лимфатического узла, что называется лимфаденитом. Зараженный лимфатические узлы, как правило:
- Твердая, нежная, увеличенная и теплая.Воспаление может распространиться на вышележащую кожу, вызывая казаться покрасневшей.
Если инфекцию не лечить, центр узла может стать некротическим, что приведет к
скопление жидкости и мусора внутри конструкции. Это известно как абсцесс и ощущается
немного
как плотно наполненный воздушный шар или виноградина (также известная как флуктуация). Знание того, какие узлы сливают
конкретный
области помогут вам эффективно искать.После инфекции лимфатические узлы иногда остаются
постоянно увеличены, но должны быть безболезненными, маленькими (менее 1 см), иметь эластичную
постоянство и ни одна из характеристик, описанных выше или ниже. Распространено, например,
к
найдите небольшие пальпируемые узлы в поднижнечелюстной/тонзилярной области здоровых в других отношениях
лица.
Вероятно, это последствия перенесенного фарингита или стоматологических инфекций.
Знание того, какие узлы сливают
конкретный
области помогут вам эффективно искать.После инфекции лимфатические узлы иногда остаются
постоянно увеличены, но должны быть безболезненными, маленькими (менее 1 см), иметь эластичную
постоянство и ни одна из характеристик, описанных выше или ниже. Распространено, например,
к
найдите небольшие пальпируемые узлы в поднижнечелюстной/тонзилярной области здоровых в других отношениях
лица.
Вероятно, это последствия перенесенного фарингита или стоматологических инфекций.
Злокачественные новообразования могут также поражать лимфатические узлы либо первично (например, лимфома), либо как место метастазы. В любом случае эти узлы обычно:
- Твердые, немягкие, спутанные (т.
 е. слипшиеся друг с другом), фиксированные (т. е. не свободно подвижные, но
скорее зациклился на
подлежащие ткани) и со временем увеличиваются в размерах.
е. слипшиеся друг с другом), фиксированные (т. е. не свободно подвижные, но
скорее зациклился на
подлежащие ткани) и со временем увеличиваются в размерах.
Расположение лимфатического узла может помочь определить место злокачественного новообразования. Размытый, двустороннее поражение предполагает системное злокачественное новообразование (например, лимфому), в то время как конкретной анатомической области, скорее всего, связаны с локальной проблемой. Расширение узлы, расположенные только на правой стороне шеи в передней шейной цепи, для например, соответствовало бы плоскоклеточному раку, часто связанному с интраоральный первичный рак.
Шейная лимфаденопатия:
Правая передняя шейная лимфаденопатия, вторичная по отношению к метастатическому раку.
Шейная лимфаденопатия:
Массивная правосторонняя шейная лимфаденопатия, вторичная по отношению к метастатическому плоскоклеточному раку происходящие из ротоглотки этого пациента. Диффузные инфекции верхних дыхательных путей (например, мононуклеоз), системные инфекции (например, туберкулез) и
воспалительные процессы (например, саркоидоз) могут вызывать лимфаденопатию (то есть поражение лимфатических узлов).
расширение). ВИЧ
инфекция также может вызвать лимфаденопатию в любой области тела, включая голову/шею, подмышечные впадины,
эпитрохлеарный,
паховые и другие области, где есть лимфатические узлы.В этих условиях результаты могут быть
симметричный или
асимметричный. Историческая информация, а также находки в других частях тела имеют решающее значение для принятия решения. эти
диагнозы. Кроме того, могут потребоваться последовательные осмотры в течение нескольких недель, чтобы определить
ли узел
действительно увеличивается, что наводит на мысль о злокачественном новообразовании или отвечает на терапию/с течением времени и
регресс в
размера, как это может происходить при других воспалительных процессах.
эти
диагнозы. Кроме того, могут потребоваться последовательные осмотры в течение нескольких недель, чтобы определить
ли узел
действительно увеличивается, что наводит на мысль о злокачественном новообразовании или отвечает на терапию/с течением времени и
регресс в
размера, как это может происходить при других воспалительных процессах.
Ухо
Внешние конструкции: Кратко осмотрите внешние конструкции, обращая особое внимание на любые кожа изменения, свидетельствующие о раке (например, базально-клеточная, меланома, плоскоклеточная опухоль), частое бессимптомное течение аномалия, затрагивающая эту область, подверженную воздействию солнца. Если у пациента есть боль, постарайтесь определить ее точный место расположения. Инфекция внутри наружного канала (наружный отит) может вызвать выделения и боль.
когда
в
мочка уха и козелок манипулируются.
Инфекция внутри наружного канала (наружный отит) может вызвать выделения и боль.
когда
в
мочка уха и козелок манипулируются.Отоскоп
Отоскопия: отоскоп позволяет осмотреть внешний канал, структуру, которая соединяет внешний мир со средним ухом, а также с барабанной перепонкой и несколькими структурами внутреннего уха.Продолжить следующее:- Наденьте насадку отоскопа на отоофтальмоскоп. Он должен легко крутиться в положение.
- Включите источник света.
- Поместите одно из одноразовых зеркал на конец эндоскопа.
- Возьмите прицел так, чтобы рукоятка была направлена либо прямо вниз, либо
под углом вверх и ко лбу пациента.
 Любая техника приемлема.
Прицел должен находиться в правой руке, если вы исследуете правое ухо.
Любая техника приемлема.
Прицел должен находиться в правой руке, если вы исследуете правое ухо. - Поместите кончик воронки в отверстие наружного канала. Сделай это под прямым наблюдением (т.е. не глядя в прицел).
- Осторожно возьмитесь левой рукой за верхнюю часть левого уха и потяните вверх и вниз.
назад.Это выпрямляет канал, облегчая прохождение
сфера.
Отоскопическое исследование
- Посмотрите в смотровое окно любым глазом. Медленно
продвигайте эндоскоп, немного направляя его к носу пациента, но не
любой угол вверх или вниз.
 Двигайтесь небольшими шагами. Старайтесь не шевелить прицелом
слишком много, так как внешний канал довольно чувствителен. я считаю полезным
вытянуть мизинец и безымянный пальцы правой руки и положить их на
сбоку головы пациента, что оказывает стабилизирующее действие. По мере продвижения,
обратите внимание на внешний вид наружного канала. В обстановке
инфекции, называемой наружным отитом, стенки становятся красными, опухшими и могут
не вмещать зеркало.В нормальном состоянии должно быть много
комнаты. Если воск, который выглядит коричневатым, неравномерным и кашицеобразным, затемняет ваш
посмотреть, остановиться и перейти на другую сторону. Не пытайтесь извлечь его, пока/если
вы прошли специальную подготовку в этой области! Есть фармакологические средства
размягчающего воска, который затем можно легко промыть из канала.
Двигайтесь небольшими шагами. Старайтесь не шевелить прицелом
слишком много, так как внешний канал довольно чувствителен. я считаю полезным
вытянуть мизинец и безымянный пальцы правой руки и положить их на
сбоку головы пациента, что оказывает стабилизирующее действие. По мере продвижения,
обратите внимание на внешний вид наружного канала. В обстановке
инфекции, называемой наружным отитом, стенки становятся красными, опухшими и могут
не вмещать зеркало.В нормальном состоянии должно быть много
комнаты. Если воск, который выглядит коричневатым, неравномерным и кашицеобразным, затемняет ваш
посмотреть, остановиться и перейти на другую сторону. Не пытайтесь извлечь его, пока/если
вы прошли специальную подготовку в этой области! Есть фармакологические средства
размягчающего воска, который затем можно легко промыть из канала.
Наружный отит:
Отек из-за инфекции во внешней канал левого уха (рисунок справа) ограничивает пространство вокруг Q-наконечник.На фото слева нормальное ухо для сравнения.Продвинувшись на несколько сантиметров вперед, вы должны увидеть барабанная перепонка (она же барабанная перепонка). Обратите особое внимание на:
- Цвет: В здоровом состоянии имеет сероватый полупрозрачный вид.
- Структуры позади него: Молоточек, одна из костей
среднего уха, касается барабанной перепонки.Барабан накинут на это
кость, которая видна через ее верхнюю половину, наклонена вниз и назад.
 Часть, расположенная ближе всего к верхней части барабана, называется
латеральный отросток и обычно наиболее заметен. Совет на
самый нижний аспект — макушка.
Часть, расположенная ближе всего к верхней части барабана, называется
латеральный отросток и обычно наиболее заметен. Совет на
самый нижний аспект — макушка. - Световой рефлекс: свет, исходящий из вашего прицела, будет
отражается от поверхности барабана, образуя треугольник, который
виден ниже молоточка.
- При инфекции среднего уха (известная
как средний отит, наиболее частый патологический процесс, поражающий эту область),
барабан становится диффузно красным и выпадает световой рефлекс. мелкий
также выглядит менее заметным, и вы можете увидеть линию, вызванную
из-за скопления жидкости за барабаном.
 Это называется выпотом среднего уха.
и может привести к выпячиванию барабана наружу.
Это называется выпотом среднего уха.
и может привести к выпячиванию барабана наружу.
- На вашем прицеле есть клапан, который позволяет небольшой сжимаемой луковицы. Поместите лампочку на ладонь который не держит прицел. С помощью этого устройства вы можете распылять маленькие струи воздуха (известные как пневматическая отоскопия) на барабанную перепонку.Нормальная мембрана движется, что может оценить врач. Выпоты препятствуют этому. Попросите опытного экзаменатора продемонстрировать, так как это довольно неудобно поначалу, и трудно оценить движение.
- Переместитесь на другую сторону тела и осмотрите левое ухо.
 Положение рук обратное.
Положение рук обратное.
Выявление кондуктивного и нейросенсорного дефицита. Как и в случае с остротой зрения, эти тесты
проводится, если больной жалуется на снижение слуха.Передача звука может быть разбита на
два компонента:
Как и в случае с остротой зрения, эти тесты
проводится, если больной жалуется на снижение слуха.Передача звука может быть разбита на
два компонента:
- Проведение: Прохождение звука снаружи до уровня VIII черепно-мозгового нерва. Этот включает передачу звука через наружный слуховой проход и среднее ухо.
- Нейросенсорная: передача звука через 8-й нерв в головной мозг.
Вебер: возьмите камертон 512 Гц за ножку и заставьте его вибрировать либо
ударяя пальцами по руке или «защелкивая» концы между ними.
свой большой и средний палец. Затем поместите стержень к задней части пациента. голову на воображаемой линии, равноудаленной от каждого уха. Кости черепа
передаст этот звук на 8-й нерв, который затем следует оценить
в оба уха одинаково.Напомните пациенту, что он пытается обнаружить звук,
не жужжание вибрации от вилки. Если есть проводник
дефиците (например, парафин в наружном канале), звук будет лучше слышен в
это ухо. Это связано с тем, что нарушенная проводимость предотвратила любые конкурирующие звуки.
от попадания в ухо обычным путем. Вы можете создать переходную проводящую
потеря слуха при затыкании пальцем одного уха.Звук, передаваемый из строя
вилка будет слышна громче с этой стороны. В условиях сенсоневрального
аномалии (например, акустическая неврома, опухоль, возникающая из 8-го ЧН),
звук будет лучше слышен обычным ухом.
голову на воображаемой линии, равноудаленной от каждого уха. Кости черепа
передаст этот звук на 8-й нерв, который затем следует оценить
в оба уха одинаково.Напомните пациенту, что он пытается обнаружить звук,
не жужжание вибрации от вилки. Если есть проводник
дефиците (например, парафин в наружном канале), звук будет лучше слышен в
это ухо. Это связано с тем, что нарушенная проводимость предотвратила любые конкурирующие звуки.
от попадания в ухо обычным путем. Вы можете создать переходную проводящую
потеря слуха при затыкании пальцем одного уха.Звук, передаваемый из строя
вилка будет слышна громче с этой стороны. В условиях сенсоневрального
аномалии (например, акустическая неврома, опухоль, возникающая из 8-го ЧН),
звук будет лучше слышен обычным ухом. Если звук лучше слышен в одном
ухо описывается как латерализация в эту сторону. В противном случае тест Вебера
говорят, что это средняя линия.
Если звук лучше слышен в одном
ухо описывается как латерализация в эту сторону. В противном случае тест Вебера
говорят, что это средняя линия.
Тест Вебера
Ринне: Ударьте по тому же камертону и поместите ножку на сосцевидный отросток, костный выступ.
расположена
сразу за и под ухом. Костная проводимость позволяет передавать звук и
оценил. Попросите пациента сообщить вам, как только он перестанет слышать звук.потом
поместите зубцы все еще вибрирующей вилки рядом с внешним каналом, но не касаясь его.
Они должны снова быть в состоянии услышать звук. Это потому, что, когда все работает
в норме передача звука по воздуху всегда лучше, чем через кость. Это не будет
в
случае кондуктивной тугоухости (т.г. жидкость, связанная с инфекцией в
середина
ухо), что приводит к тому, что костная проводимость больше или равна воздушной. если есть
нейросенсорный
аномалии (например, медикаментозная интоксикация 8-го CN), воздушная проводимость должна быть сохранена.
лучше
затем кость, так как они оба будут в равной степени затронуты дефицитом.
Это не будет
в
случае кондуктивной тугоухости (т.г. жидкость, связанная с инфекцией в
середина
ухо), что приводит к тому, что костная проводимость больше или равна воздушной. если есть
нейросенсорный
аномалии (например, медикаментозная интоксикация 8-го CN), воздушная проводимость должна быть сохранена.
лучше
затем кость, так как они оба будут в равной степени затронуты дефицитом.
Тест Ринне
Нос
При отсутствии симптомов этот осмотр обычно не проводят.Сначала проверьте, не
пациент может эффективно дышать через любую ноздрю. Нажимайте на одну ноздрю, пока она не
окклюзирован, и пусть они вдохнут. Затем повторите с другой стороны. Воздух должен двигаться одинаково
хорошо через каждую ноздрю. Чтобы заглянуть в нос, попросите пациента запрокинуть голову. Отжимание
слегка на кончике носа большим пальцем левой руки. Поместите конец
зеркало (можно использовать то же, что и при осмотре уха) в ноздри под непосредственным зрением.Теперь посмотрите в смотровое окно, отметив:
Затем повторите с другой стороны. Воздух должен двигаться одинаково
хорошо через каждую ноздрю. Чтобы заглянуть в нос, попросите пациента запрокинуть голову. Отжимание
слегка на кончике носа большим пальцем левой руки. Поместите конец
зеркало (можно использовать то же, что и при осмотре уха) в ноздри под непосредственным зрением.Теперь посмотрите в смотровое окно, отметив:
- Цвет слизистой. Он может сильно покраснеть в обстановке инфекционное заболевание.
- Наличие любых выделений, а также их цвет (прозрачные при аллергических реакции; желтоватый при инфекции).
- Средние и нижние носовые раковины, которые представляют собой полкообразные выступы вдоль боковая стенка.Любые полиповидные образования, которые могут быть связаны с аллергией и обструктивные симптомы?
- Аналогичным образом исследуется другая ноздря.

- Потеря обоняния (аносмия) является относительно распространенной проблемой, хотя часто не диагностируется.
У пациентов, упоминающих об этой проблеме, можно приблизительно оценить обоняние.
с помощью теста на запах спирта следующим образом:
- Попросите пациента закрыть глаза, чтобы он не видел подсказки.
- Последовательно закройте каждую ноздрю, убедившись, что они могут перемещать воздух адекватно через оба.
- Заткните одну ноздрю, а затем поднесите неизвестный предмет с характерным запахом, попросите пациента сообщить вам, когда они смогут обнаружить его запах.
Больной должен уметь различать запах веществ с характерным ароматом на расстояние 10 см. Обычно используется кофе, мята или масло грушанки.
Обычно используется кофе, мята или масло грушанки.Использование кофейной гущи для оценки обоняния.
Оценка лобных и верхнечелюстных пазух
Верхнечелюстные и лобные пазухи
Голова и лицо содержат
ряд пазух, открытых полостей, сообщающихся с верхними дыхательными путями.Они
Согревают и очищают воздух перед тем, как он попадет в легкие. Они могут
также помогают уменьшить общий вес черепа. В норме эти пазухи
не могут быть оценены при осмотре и не вызывают никаких симптомов. Воспалительные состояния,
в частности те, которые вызваны аллергией или инфекцией, вызывают симптомы и результаты
которые могут быть обнаружены при осмотре.Симптомы, связанные с синуситом
включают: заложенность носа, выделения из носа, боль в лице, лихорадку и боль в
пальпация верхних зубов. Лобная и верхнечелюстная пазухи являются
два, которые могут быть исследованы косвенно. Обследование на синусит должно включать
следующее:
Воспалительные состояния,
в частности те, которые вызваны аллергией или инфекцией, вызывают симптомы и результаты
которые могут быть обнаружены при осмотре.Симптомы, связанные с синуситом
включают: заложенность носа, выделения из носа, боль в лице, лихорадку и боль в
пальпация верхних зубов. Лобная и верхнечелюстная пазухи являются
два, которые могут быть исследованы косвенно. Обследование на синусит должно включать
следующее:
- Осмотр слизистой оболочки носа на наличие окрашенных выделений, как описано выше.Это связано с тем, что верхнечелюстные пазухи впадают в нос через проход, расположенный под средней носовой раковиной.
- Непосредственно пальпируйте и перкутируйте кожу над лобной и верхнечелюстной
пазухи. Боль свидетельствует о скрытом воспалении.

- Приглушите свет в комнате. Поместите освещенный отоскоп прямо на подглазничную
ободок (кость чуть ниже глаза).Попросите пациента открыть рот и посмотреть
для светового свечения через слизистую оболочку верхней части рта. В обстановке
воспаление, верхнечелюстная пазуха заполняется жидкостью и не позволяет
это просветление. Существуют специальные трансиллюминаторы,
могут работать лучше для этой задачи, но не всегда доступны.
Трансиллюминация правой верхнечелюстной пазухи
- Используя депрессор для языка, постучите по зубам, которые находятся на дне языка.
верхнечелюстной синус.
 Это может вызвать дискомфорт, если пазуха воспалена.
Это может вызвать дискомфорт, если пазуха воспалена.
Ротоглотка
Экспозиция и хорошее освещение имеют решающее значение. У специалистов по голове и шее есть налобные фонари которые обеспечивают отличное освещение и позволяют им использовать обе руки для исследования полость рта. Однако большинство других врачей используют отоскоп или фонарик. для освещения.Депрессор языка помогает в исследовании. Экзамен должен выполняться по порядку следующим образом:- Попросите пациента высунуть язык, чтобы вы могли осмотреть заднюю
глотка (то есть задняя стенка глотки). Попросите пациента сказать «А», что
приподнимает мягкое небо, обеспечивая лучший обзор.
 Если вы все еще не в состоянии
чтобы увидеть, поместите лезвие языка назад на язык и нажмите вниз, пока
пациент снова говорит «Ах», надеясь улучшить ваше зрение. Это вызывает некоторые
людей заткнуть рот, особенно когда лезвие нажимается на более проксимальный
аспекты языка. Иногда может быть важно определить,
рвотный рефлекс работает (т.г. после инсульта с нарушением CN 9 или 10;
или определить, способен ли пациент с угнетенным уровнем сознания
для защиты дыхательных путей от аспирации). Это делается касанием ватной палочки.
против задней части глотки, язычка или языка. Не нужно делать
это во время обычного осмотра, так как это может быть довольно вредным!
Если вы все еще не в состоянии
чтобы увидеть, поместите лезвие языка назад на язык и нажмите вниз, пока
пациент снова говорит «Ах», надеясь улучшить ваше зрение. Это вызывает некоторые
людей заткнуть рот, особенно когда лезвие нажимается на более проксимальный
аспекты языка. Иногда может быть важно определить,
рвотный рефлекс работает (т.г. после инсульта с нарушением CN 9 или 10;
или определить, способен ли пациент с угнетенным уровнем сознания
для защиты дыхательных путей от аспирации). Это делается касанием ватной палочки.
против задней части глотки, язычка или языка. Не нужно делать
это во время обычного осмотра, так как это может быть довольно вредным! - Обратите внимание, что язычок свисает с нёба прямо в
средняя линия.
 Со звуком «Ах» язычок поднимается вверх. Отклонение в одну сторону может быть вызвано
параличом CN 9 (язычок отклоняется от пораженной стороны), опухолью или
инфекция.
Со звуком «Ах» язычок поднимается вверх. Отклонение в одну сторону может быть вызвано
параличом CN 9 (язычок отклоняется от пораженной стороны), опухолью или
инфекция.Черепной нерв 9 Дисфункция:
Пациент имеет перенесенный инсульт, в результате потеря функции левой ЧН 9.В результате язычок оттягивается к нормально функционирующая (т.е. правая) сторона. - В норме глотка имеет тусклый красный цвет. На фоне инфекции это
может стать довольно красным, часто покрытым желтым или белым экссудатом (напр.
со стрептококком. Горловой или другие виды фарингита).

- Миндалины лежат в нише, образованной арками по обеим сторонам рта.
Вершины этих дуг располагаются латеральнее и на одной линии с язычком.
Нормальные миндалины варьируются от едва заметных до довольно выступающих. При заражении,
они становятся красными, часто покрыты беловато-желтыми выделениями. в
при перитонзиллярном абсцессе миндалины выглядят асимметричными, а язычок
можно оттолкнуть от пораженной стороны.При этом миндалины могут
на самом деле компрометируют размер ротовой полости, затрудняя дыхание.
Паратонзилярный абсцесс слева.
Обратите внимание на отклонение язычок вправо. - Внимательно осмотрите верхнюю и нижнюю линии десен и слизистую оболочку в
общий, который может казаться довольно сухим, если пациент обезвожен.

- Осмотр зубов для получения общего представления о зубном ряду, т.к.
имеет широкое значение, включая:
- Питание (способность есть)
- Внешний вид
- Самоуважение
- Возможность трудоустройства
- Социальное признание
- Системное заболевание (эндокардит, другое)
- Локальные проблемы:
- Глубокое отсутствие доступа к стоматологической помощи привело к тому, что врачи предположили, что ответственность за первичные Dx и Rx ряда стоматологических состояний.
- Стоматологическая анатомия и осмотр
- 16 верхних зубьев, 16 нижних зубьев
- Осмотрите все зубы и десны, используя руки в перчатках, марлю, язык депрессор и освещение при отклонении от нормы
- Обратите внимание на: общий вид, отсутствие зубов, сломанные зубы или очевидные полости; области боли, отека или инфекции
- Если отмечены аномальные участки, постарайтесь точно определить зуб/зубы
участие, а также масштабы проблемы.
 Например, боль, вызванная
постукивание по зубу обычно вызывается корневым абсцессом.
Например, боль, вызванная
постукивание по зубу обычно вызывается корневым абсцессом.
НИЗ Зуб Сайт
Абсцесс зуба: Абсцесс зуба с вовлечением области левого моляра.Связанный хорошо видно воспаление левой стороны лица. - Попросите пациента высунуть язык за пределы рта, что позволит провести оценку
CN 12. При поражении нерва язык будет отклоняться в сторону
пораженная сторона. Какие-то явные новообразования или аномалии? Попросите их перевернуть
язык вверх так, чтобы вы могли смотреть на нижнюю сторону.
 Если вы видите что-то ненормальное,
обхватите язык марлей, чтобы вы могли лучше рассмотреть.
Если вы видите что-то ненормальное,
обхватите язык марлей, чтобы вы могли лучше рассмотреть.Левая дисфункция CN 12:
Инсульт в результате в L CN 12 Паралич.
Поэтому язык отклоняется влево. - Обратите внимание на любые новообразования вдоль щек, твердого неба (крыша
рот между зубами), мягкое небо или где-либо еще.В частности, больные
которые курят или жуют табак, подвержены риску плоскоклеточного рака полости рта. Любые районы
которые болезненны или кажутся ненормальными, также следует пальпировать. Наденьте пару
перчаток, чтобы лучше исследовать эти регионы. Что они чувствуют? Они
жесткий? В какой степени рост затрагивает более глубокие структуры? Если пациент
чувствует что-то, что вы не можете видеть, попытайтесь заставить кого-то еще держать свет
источник, освобождая обе руки для исследования ротовой полости двумя языками
депрессоры.

- Околоушные железы расположены на обеих щеках. Инфекция вызовет боль и припухлость в этой области, что можно подтвердить при пальпации. воздуховоды которые дренируют околоушные железы, входят в рот на уровне нижних моляров и хорошо видны. При заражении вы можете сцедить гной из протоков путем осторожной пальпации железы.
Масса правой околоушной железы.
Обратите внимание на увеличение справа по сравнению с левой.Обследование щитовидной железы
Перед пальпацией осмотрите область щитовидной железы. Если железа значительно увеличена, вы можете
на самом деле заметьте, что он выступает под кожей.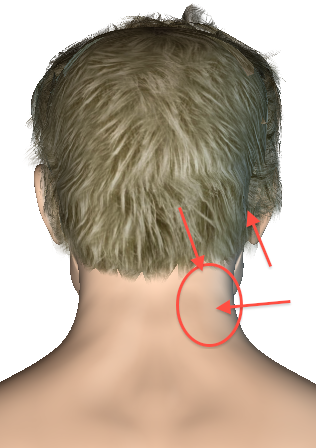 Чтобы найти щитовидную железу, сначала найдите
щитовидный хрящ (также известный как яблоко Адамса), который представляет собой выпуклость по средней линии к вершине
передняя поверхность шеи. Он особенно заметен у худощавых мужчин, располагается на
кольца трахеи и лучше всего видны, когда пациент наклоняет голову назад. Отклонение
в ту или иную сторону обычно связано с внутригрудной патологией.Например,
воздух, попавший в одно плевральное пространство (известный как пневмоторакс), может создать достаточное давление, чтобы
что он сдавливает легкое на этой стороне, вызывая медиастинальные структуры, наряду с
трахея, которая должна быть отодвинута к противоположной части грудной клетки. Это отклонение может быть видно на
осмотра и может быть усилена, если осторожно поместить палец в верхнюю часть щитовидной железы.
Чтобы найти щитовидную железу, сначала найдите
щитовидный хрящ (также известный как яблоко Адамса), который представляет собой выпуклость по средней линии к вершине
передняя поверхность шеи. Он особенно заметен у худощавых мужчин, располагается на
кольца трахеи и лучше всего видны, когда пациент наклоняет голову назад. Отклонение
в ту или иную сторону обычно связано с внутригрудной патологией.Например,
воздух, попавший в одно плевральное пространство (известный как пневмоторакс), может создать достаточное давление, чтобы
что он сдавливает легкое на этой стороне, вызывая медиастинальные структуры, наряду с
трахея, которая должна быть отодвинута к противоположной части грудной клетки. Это отклонение может быть видно на
осмотра и может быть усилена, если осторожно поместить палец в верхнюю часть щитовидной железы. хряща и отмечая его положение относительно средней линии.Щитовидная железа лежит
примерно на 2-3 см ниже щитовидного хряща, по обе стороны от колец трахеи,
которые могут быть или не быть очевидными при визуальном осмотре. Если вы не уверены, дайте пациенту
стакан воды и дайте им проглотить, пока вы наблюдаете за этим регионом. Ткань щитовидной железы вместе с
все соседние структуры будут двигаться вверх и вниз при глотании. В норме щитовидная железа
не видно, поэтому не стоит выполнять это упражнение по глотанию, если вы не видите
ничего при грубом осмотре.
хряща и отмечая его положение относительно средней линии.Щитовидная железа лежит
примерно на 2-3 см ниже щитовидного хряща, по обе стороны от колец трахеи,
которые могут быть или не быть очевидными при визуальном осмотре. Если вы не уверены, дайте пациенту
стакан воды и дайте им проглотить, пока вы наблюдаете за этим регионом. Ткань щитовидной железы вместе с
все соседние структуры будут двигаться вверх и вниз при глотании. В норме щитовидная железа
не видно, поэтому не стоит выполнять это упражнение по глотанию, если вы не видите
ничего при грубом осмотре.
Расположение щитовидной железы
Пальпация: щитовидную железу можно осмотреть, стоя перед или позади
пациент. Осмотр сзади пациента описан ниже:
Осмотр сзади пациента описан ниже:
- Встаньте позади пациента и положите три средних пальца любой руки
по средней линии шеи, чуть ниже подбородка. Аккуратно пройдитесь по ним
пока не достигнете вершины щитовидного хряща, первой твердой структуры
с которым вы соприкасаетесь. Используйте мягкое давление, иначе это может
быть неудобным.Убедитесь, что вы говорите своим пациентам, что вы делаете
чтобы они знали, что вы не пытаетесь их задушить! Хрящ имеет небольшую выемку
в верхней части и составляет примерно 1,5-2 см в длину. Поскольку вы не можете на самом деле
видеть область, которую вы исследуете, может быть полезно потренироваться перед
зеркала. Вы также можете попытаться идентифицировать и почувствовать структуры из
спереди, глядя на исследуемую область перед выполнением экзамена из
позади.

- Пройдитесь пальцами по щитовидному хрящу, пока не дойдете до горизонтальная борозда, отделяющая его от перстневидного хряща (первый кольцо трахеи). Вы должны чувствовать небольшое углубление (едва принимает кончик пальца) между этими двумя структурами, непосредственно в средняя линия. Это перстнещитовидная мембрана, место выхода трахеи. доступ в случае обструкции верхних дыхательных путей.
- Продолжайте идти вниз, пока не дойдете до следующего четко очерченного кольца трахеи.
Теперь проведите тремя пальцами обеих рук по обеим сторонам колец. То
щитовидная железа простирается от этой точки вниз примерно на 2-3 см вдоль
каждая сторона. Две основные доли соединены небольшим перешейком, достигающим
по средней линии и почти никогда не пальпируется.
 Прикладывайте очень мягкое давление, когда
вы пальпируете, так как нормальная ткань щитовидной железы не очень заметна и легко
сжимаемый. Если вы не уверены или хотите подтверждения, дайте пациенту выпить.
вода при пальпации. Железа должна скользить под вашими пальцами, пока она
движется вверх вместе с хрящевыми кольцами. Требуется очень мягкий, опытный
коснитесь, чтобы на самом деле почувствовать эту структуру, так что не разочаровывайтесь, если
вы ничего не можете идентифицировать.
Прикладывайте очень мягкое давление, когда
вы пальпируете, так как нормальная ткань щитовидной железы не очень заметна и легко
сжимаемый. Если вы не уверены или хотите подтверждения, дайте пациенту выпить.
вода при пальпации. Железа должна скользить под вашими пальцами, пока она
движется вверх вместе с хрящевыми кольцами. Требуется очень мягкий, опытный
коснитесь, чтобы на самом деле почувствовать эту структуру, так что не разочаровывайтесь, если
вы ничего не можете идентифицировать.Обследование щитовидной железы
- При попытке идентифицировать щитовидную железу обратите внимание на несколько моментов: Если увеличена
(и это субъективное чувство, которое у вас разовьется после многих экзаменов),
это симметрично так? Односторонний против.
 двусторонний? Имеются ли дискретные узелки
внутри любой доли? Если железа на ощупь плотная, прикреплена ли она к соседнему
структуры (т. е. фиксированные к подлежащим тканям… в соответствии со злокачественными новообразованиями)
или свободно подвижен (т.е. движется вверх и вниз при глотании)? Если есть беспокойство
re: злокачественное новообразование, тщательное исследование лимфатических узлов (описанное выше) важно, поскольку
это наиболее распространенное место распространения.
двусторонний? Имеются ли дискретные узелки
внутри любой доли? Если железа на ощупь плотная, прикреплена ли она к соседнему
структуры (т. е. фиксированные к подлежащим тканям… в соответствии со злокачественными новообразованиями)
или свободно подвижен (т.е. движется вверх и вниз при глотании)? Если есть беспокойство
re: злокачественное новообразование, тщательное исследование лимфатических узлов (описанное выше) важно, поскольку
это наиболее распространенное место распространения.
Опухоли шеи и опухшие железы
У вас болит горло, головная боль и усталость? Возможно, у вас опухли лимфатические узлы, также называемые «опухшими железами». Как правило, если ваши железы опухли, это свидетельствует о том, что ваш организм борется с инфекцией или другим типом болезни. Это может быть признаком чего-то более серьезного, например, рака.
Назначение лимфатических узлов
Помогая вашему организму бороться с инфекциями и другими заболеваниями, лимфатические узлы имеют форму фасоли, небольшие массы тканевых компонентов большой лимфатической системы.Когда лимфатическая жидкость движется по вашему телу, лимфоциты (иммунные клетки) в лимфатических узлах захватывают вирусы, бактерии и другие потенциально вредные вещества и уничтожают их. Это помогает предотвратить дальнейшее распространение этих патогенов.
локаций
Без сомнения, вы уже знаете о лимфатических узлах, обнаруженных у вас на шее. Однако на самом деле у вас есть сотни лимфатических узлов, расположенных по всему телу. Ваши миндалины также классифицируются как лимфатические ткани. Иногда они могут опухать и воспаляться, чтобы бороться с такими заболеваниями, как тонзиллит.Это состояние чаще всего встречается у детей, но взрослые также могут заразиться им. Другие области тела, где вы можете почувствовать опухшие лимфатические узлы, включают:
- За ушами
- Под челюстью
- Нижняя часть затылка
- Твои подмышки
- Область паха
Симптомы и признаки
В нормальных условиях вы не должны ощущать свои железы. Обычно они имеют диаметр около полутора сантиметров.Однако, когда вы или ваш ребенок боретесь с болезнью, эти железы могут увеличиться вдвое или втрое по сравнению с обычным размером. В этот момент их можно очень легко прощупать. Дополнительные признаки и симптомы опухших желез включают:
Обычно они имеют диаметр около полутора сантиметров.Однако, когда вы или ваш ребенок боретесь с болезнью, эти железы могут увеличиться вдвое или втрое по сравнению с обычным размером. В этот момент их можно очень легко прощупать. Дополнительные признаки и симптомы опухших желез включают:
- Боль или болезненность при надавливании
- Боль в горле, лихорадка и/или язвы во рту
- Теплая, красная и опухшая кожа над железой
- Железы, которые кажутся «бугорчатыми»
Причины и опасения
Мягкие, болезненные и подвижные опухшие железы обычно являются признаками воспаления или инфекции.Лимфатические узлы, которые безболезненны, тверды на ощупь и сопротивляются движению, нуждаются в дальнейшем обследовании у специалиста по голове и шее, поскольку они могут быть предупреждающими признаками более серьезных заболеваний. К наиболее частым причинам опухания желез относятся:
- Бактериальные инфекции, включая острый фарингит
- Инфицированные зубы или язвы во рту
- Вирусные инфекции, включая мононуклеоз, также известный как «моно»
- Кожные инфекции
- Ушные инфекции
- Заболевания, передающиеся половым путем, также известные как ЗППП
- Раковые заболевания, такие как болезнь Ходжкина, неходжкинская лимфома, лейкемия и рак молочной железы
- Иммунодефицитные состояния, такие как ревматоидный артрит (РА), волчанка и ВИЧ-инфекция
- Возможные побочные эффекты от вакцин или других видов лекарств
Решения и опции
После того, как болезнь будет вылечена и вы почувствуете себя лучше, ваши лимфатические узлы должны вернуться к норме. Лечение опухших желез, как правило, зависит от причины. Следующие домашние средства могут помочь уменьшить боль и дискомфорт, которые вы испытываете:
Лечение опухших желез, как правило, зависит от причины. Следующие домашние средства могут помочь уменьшить боль и дискомфорт, которые вы испытываете:
- Безрецептурные обезболивающие: Тайленол (ацетаминофен) и противовоспалительные препараты, такие как Адвил (ибупрофен), уменьшают отек и воспаление. Однако никогда не давайте аспирин ребенку, так как существует значительный риск развития синдрома Рея. .
- Теплые влажные компрессы: нанесите на пораженные участки для успокаивающего эффекта.
- Отдых: обязательно много отдыхайте, так как это поможет вашему телу оправиться от болезни.
Когда обратиться к врачу
Есть некоторые симптомы и признаки того, что опухшие железы требуют лечения у медицинского работника. Дополнительное лечение может потребоваться, если опухшие железы сопровождаются:
- Высокая температура (более 104 градусов по Фаренгейту)
- Затрудненное дыхание
- Проблемы с глотанием
- Ночные поты
- Необъяснимая потеря веса
- Покраснение кожи над увеличенными лимфатическими узлами
- Большие опухшие узлы, очень чувствительные, твердые на ощупь и не уменьшающиеся в размерах
Сводка
Большинство случаев опухания желез не вызывают особого беспокойства.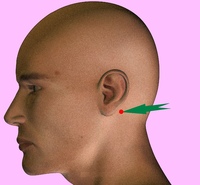 Обычно они проходят после основного лечения в домашних условиях. Тем не менее, более серьезные симптомы, упомянутые выше, никогда не следует игнорировать. Если вы испытываете постоянные или проблемные опухшие железы, свяжитесь с нашим офисом, чтобы записаться на прием. Один из наших компетентных специалистов по голове и шее может предложить вам решение и лечение.
Обычно они проходят после основного лечения в домашних условиях. Тем не менее, более серьезные симптомы, упомянутые выше, никогда не следует игнорировать. Если вы испытываете постоянные или проблемные опухшие железы, свяжитесь с нашим офисом, чтобы записаться на прием. Один из наших компетентных специалистов по голове и шее может предложить вам решение и лечение.
Дополнительное чтение:
Отделение отоларингологии Хирургия головы и шеи
Что такое лимфаденопатия?
Лимфаденопатия — это термин, обозначающий увеличение лимфатических узлов.Это бобовидные органы, расположенные в подмышечных впадинах, паху, шее, груди и животе. Они действуют как фильтры для лимфатической жидкости, циркулирующей по телу. Лимфаденопатия может возникать только в одной области тела, например на шее, или может быть генерализованной с увеличением лимфатических узлов в нескольких областях. Шейные лимфатические узлы, обнаруженные на шее, являются наиболее частым местом лимфаденопатии.
Что вызывает лимфаденопатию?
Лимфатическая система является частью иммунной системы и предназначена для борьбы с болезнями и инфекциями.По мере накопления борющихся с инфекцией клеток и жидкости лимфатические узлы увеличиваются во много раз по сравнению с нормальными размерами. Почти у всех детей рано или поздно разовьется лимфаденопатия, поскольку это состояние обычно возникает в ответ на вирусную инфекцию, например, инфекцию верхних дыхательных путей. Бактериальные инфекции, такие как острый фарингит, вызванный стрептококковой бактерией, также могут вызывать лимфаденопатию.
Поскольку увеличенные лимфатические узлы часто находятся рядом с источником инфекции, их расположение может помочь определить причину.Например, у младенца с инфекцией кожи головы могут быть увеличены лимфатические узлы на задней части шеи. Опухшие лимфатические узлы вокруг челюсти могут быть вызваны инфекцией зубов или полости рта. Однако лимфаденопатия может быть генерализованной с увеличением лимфатических узлов более чем в одной области, что типично для вирусного заболевания.
Иногда один или несколько лимфатических узлов сами могут воспаляться и увеличиваться, что называется лимфаденитом. Лимфатические узлы также могут увеличиваться из-за рака лимфатической системы, такого как болезнь Ходжкина.
Каковы симптомы лимфаденопатии?
У детей нормально ощущать некоторые лимфатические узлы в виде маленьких подвижных бугорков под кожей. Однако, если узлы увеличиваются больше, чем обычно, может быть основная проблема. Ниже приведены наиболее распространенные симптомы лимфаденопатии:
Опухшие, увеличенные узлы на шее, затылке или в других местах лимфатических узлов
Болезненность лимфатических узлов, хотя лимфатические узлы могут быть безболезненными, если ребенок более не болен
Лихорадка
История болезни
Симптомы лимфаденопатии могут быть похожи на другие новообразования шеи или медицинские проблемы.Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза.
Как диагностируется лимфаденопатия?
Диагноз лимфаденопатии часто основывается на наличии других состояний, таких как инфекция. Важно определить, подвергался ли ребенок воздействию каких-либо заболеваний, таких как ветряная оспа (ветряная оспа), или был ли он укушен животным (кошкой), которое может передавать болезнь, называемую лихорадкой кошачьих царапин. Размер и расположение узлов, как давно начался отек, а также наличие боли помогают определить причину.В дополнение к полной истории болезни и медицинскому осмотру другие тесты могут включать биопсию лимфатического узла, при которой образец ткани берется из лимфатического узла и исследуется под микроскопом. Дальнейшие тесты могут быть необходимы для конкретных заболеваний или инфекций, которые могут быть связаны с лимфаденопатией.
Лечение лимфаденопатии
Лечение может включать:
Антибиотики (для лечения основной бактериальной инфекции)
Дальнейшая оценка (для проверки размера и расположения увеличенных узлов)
Лекарства или процедуры (для лечения других состояний, которые могли вызвать увеличение лимфатических узлов)
Лимфодренаж головы и шеи
Лимфатическая система выполняет функцию оттока тканевой жидкости, белков плазмы и других клеточных остатков обратно в кровоток, а также участвует в иммунной защите. Как только этот набор веществ попадает в лимфатические сосуды, он известен как лимфа. Лимфа впоследствии фильтруется лимфатическими узлами и направляется в венозную систему.
Как только этот набор веществ попадает в лимфатические сосуды, он известен как лимфа. Лимфа впоследствии фильтруется лимфатическими узлами и направляется в венозную систему.
В этой статье будет рассмотрена анатомия лимфооттока по всей голове и шее, а также его клиническое значение. Мы также рассмотрим кольцо Вальдейера , скопление лимфатической ткани, окружающей верхнюю часть глотки.
Лимфатические сосуды
Лимфатические сосуды головы и шеи можно разделить на две основные группы; поверхностные сосуды и глубокие сосуды.
Поверхностные сосуды
Поверхностные сосуды отводят лимфу от кожи головы, лица и шеи в поверхностное кольцо лимфатических узлов на границе шеи и головы.
Глубоководные сосуды
Глубокие лимфатические сосуды головы и шеи отходят от глубоких шейных лимфатических узлов . Они сливаются, образуя левый и правый яремные лимфатические стволы:
- Левый яремный лимфатический ствол — соединяется с грудным протоком у корня шеи.
 Он впадает в венозную систему через левую подключичную вену.
Он впадает в венозную систему через левую подключичную вену.
- Правый яремный лимфатический ствол — образует правый лимфатический проток у корня шеи. Он впадает в венозную систему через правую подключичную вену.
Лимфатические узлы
Лимфатические узлы головы и шеи можно разделить на две группы; поверхностное кольцо лимфатических узлов и вертикальная группа глубоких лимфатических узлов.
Поверхностные лимфатические узлы
Поверхностные лимфатические узлы головы и шеи получают лимфу от волосистой части головы, лица и шеи.Они расположены в форме кольца ; простирается из-под подбородка к задней части головы. В конечном итоге они стекают в глубокие лимфатические узлы.
- Затылочный: Обычно имеется от 1 до 3 затылочных лимфатических узлов. Они расположены на затылке у латерального края трапециевидной мышцы и собирают лимфу из затылочной области кожи головы.

- Сосцевидный отросток: Обычно имеется 2 сосцевидных лимфатических узла, которые также называются заушными лимфатическими узлами.Они расположены кзади от уха и лежат на месте прикрепления грудино-ключично-сосцевидной мышцы к сосцевидному отростку. Они собирают лимфу от задней части шеи, верхнего уха и задней части наружного слухового прохода (слухового прохода).
- Преаурикулярные: Обычно имеется от 1 до 3 преаурикулярных лимфатических узлов. Они располагаются впереди ушной раковины и собирают лимфу с поверхностных участков лица и височной области.
- Околоушные: Околоушные лимфатические узлы представляют собой небольшую группу узлов, расположенных поверхностно по отношению к околоушной железе.Они собирают лимфу из носа, носовой полости, наружного слухового прохода, барабанной полости и боковых краев глазницы. Есть также околоушные лимфатические узлы глубоко в околоушной железе, которые дренируют носовые полости и носоглотку.

- Подподбородочный: Эти лимфатические узлы расположены поверхностно по отношению к челюстно-лицевой мышце. Они собирают лимфу от центральной части нижней губы, дна рта и верхушки языка.
- Поднижнечелюстные: Обычно имеется от 3 до 6 поднижнечелюстных узлов.Они расположены ниже нижней челюсти в поднижнечелюстном треугольнике и собирают лимфу от щек, боковых поверхностей носа, верхней губы, боковых частей нижней губы, десен и передней части языка. Они также получают лимфу от подбородочных и лицевых лимфатических узлов.
- Лицо: Эта группа включает верхнечелюстные/подглазничные, щечные и наднижнечелюстные лимфатические узлы. Они собирают лимфу со слизистых оболочек носа и щек, век и конъюнктивы.
- Поверхностные шейные: Поверхностные шейные лимфатические узлы можно разделить на поверхностные передние шейные лимфатические узлы и заднелатеральные поверхностные шейные лимфатические узлы.
 Передние узлы лежат близко к передней яремной вене и собирают лимфу с поверхностных поверхностей передней части шеи. Задние боковые узлы лежат близко к наружной яремной вене и собирают лимфу с поверхностных поверхностей шеи.
Передние узлы лежат близко к передней яремной вене и собирают лимфу с поверхностных поверхностей передней части шеи. Задние боковые узлы лежат близко к наружной яремной вене и собирают лимфу с поверхностных поверхностей шеи.
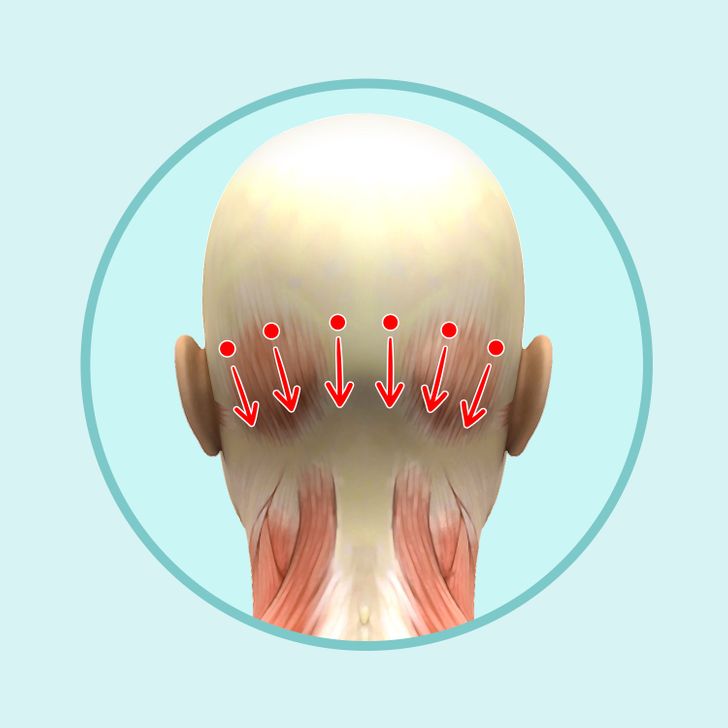
[конечный клинический]
Лимфатика головного мозга
Считалось, что лимфатические сосуды отсутствуют в мозге, пока в 2015 году ученые не обнаружили лимфатические сосуды в мозгу мышей, а затем и людей.Ведутся работы по определению и описанию вовлеченных лимфатических сосудов.
Опухшие лимфатические узлы | Синья
Обзор темы
Что такое лимфатические узлы?
Лимфатические узлы — это маленькие бобовидные железы, расположенные по всему телу. Они являются частью лимфатической системы, которая переносит жидкость (лимфатическую жидкость), питательные вещества и отходы между тканями тела и кровотоком.
Они являются частью лимфатической системы, которая переносит жидкость (лимфатическую жидкость), питательные вещества и отходы между тканями тела и кровотоком.
Лимфатическая система является важной частью иммунной системы, системы защиты организма от болезней.Лимфатические узлы фильтруют лимфатическую жидкость, когда она проходит через них, захватывая бактерии, вирусы и другие посторонние вещества, которые затем уничтожаются особыми лейкоцитами, называемыми лимфоцитами.
Лимфатические узлы могут быть обнаружены поодиночке или группами. И они могут быть маленькими, как булавочная головка, или большими, как маслина. Группы лимфатических узлов можно прощупать на шее, в паху и под мышками. Лимфатические узлы обычно не чувствительны и не болезненны. Большинство лимфатических узлов в организме не прощупываются.
Что вызывает увеличение лимфатических узлов?
Лимфатические узлы часто увеличиваются в одном месте, когда в лимфатическом узле или рядом с ним развивается такая проблема, как травма, инфекция или опухоль. Какие лимфатические узлы опухли, может помочь определить проблему.
Какие лимфатические узлы опухли, может помочь определить проблему.
- Железы на обеих сторонах шеи, под челюстью или за ушами обычно опухают, когда у вас простуда или боль в горле. Железы также могут опухать после травмы, такой как порез или укус, вблизи железы или при появлении опухоли или инфекции во рту, голове или шее.
- Железы в подмышечной впадине (подмышечные лимфатические узлы) могут опухнуть в результате травмы или инфекции руки или кисти. Редкой причиной подмышечной опухоли может быть рак молочной железы или лимфома.
- Лимфатические узлы в паху (бедренные или паховые лимфатические узлы) могут увеличиться в результате травмы или инфекции стопы, ноги, паха или половых органов. В редких случаях образование в этой области может быть вызвано раком яичка, лимфомой или меланомой.
- Железы над ключицей (надключичные лимфатические узлы) могут увеличиваться в результате инфекции или опухоли в области легких, молочной железы, шеи или живота.

Обычные места увеличения лимфатических узлов включают шею, пах и подмышки.
Что означает увеличение лимфатических узлов в двух и более областях тела?
Когда лимфатические узлы увеличиваются в двух или более областях тела, это называется генерализованной лимфаденопатией. Это может быть вызвано:
- Вирусное заболевание, такое как корь, краснуха, ветряная оспа (ветряная оспа) или эпидемический паротит.
- Мононуклеоз (вирус Эпштейна-Барр), вызывающий лихорадку, боль в горле и утомляемость, или цитомегаловирус (ЦМВ), вирусная инфекция, вызывающая симптомы, сходные с симптомами мононуклеоза.
- Бактериальное заболевание, такое как острый фарингит (вызванный стрептококковой бактерией) или болезнь Лайма (бактериальная инфекция, распространяемая некоторыми видами клещей).

- Побочные эффекты фенитоина (дилантина), лекарства, используемого для предотвращения судорог.
- Побочные эффекты вакцины против кори, эпидемического паротита и краснухи (MMR).
- Рак, такой как лейкемия, болезнь Ходжкина и неходжкинская лимфома.
- Синдром приобретенного иммунодефицита (СПИД), развивающийся после заражения человека ВИЧ (вирусом иммунодефицита человека).Этот вирус атакует иммунную систему, затрудняя организму борьбу с инфекцией и некоторыми заболеваниями.
- Сифилис, инфекция, передающаяся половым путем.
Как лечить увеличенные лимфатические узлы?
Лечение опухших желез направлено на устранение причины. Например, бактериальную инфекцию можно лечить антибиотиками, тогда как вирусная инфекция часто проходит сама по себе. При подозрении на рак может быть выполнена биопсия для подтверждения диагноза.
При подозрении на рак может быть выполнена биопсия для подтверждения диагноза.
Любые опухшие лимфатические узлы, которые не исчезают или не возвращаются к нормальному размеру в течение примерно месяца, должны быть проверены врачом.
Как долго лимфатические узлы будут оставаться опухшими?
Лимфатические узлы могут оставаться опухшими или твердыми еще долгое время после того, как первоначальная инфекция прошла. Это особенно верно для детей, у которых железы могут уменьшаться в размерах, оставаясь твердыми и видимыми в течение многих недель.
Когда следует беспокоиться о воспалении лимфатических узлов? — Plateau Pediatrics
Что такое лимфатические узлы? Лимфатические узлы подобны инфекционным полицейским вашего тела. Они обнаруживаются по всему телу в поисках любых признаков инфекции, которую они могут «задержать». Каждый набор лимфатических узлов имеет свой собственный «ритм», который он отслеживает. Например:
Они обнаруживаются по всему телу в поисках любых признаков инфекции, которую они могут «задержать». Каждый набор лимфатических узлов имеет свой собственный «ритм», который он отслеживает. Например:
Лимфатические узлы по бокам шеи следят за носом и горлом.
Лимфатические узлы за ушами и на задней части шеи следят за кожей головы.
Лимфатические узлы в подмышечных впадинах следят за руками и грудью.
Лимфатические узлы в паху следят за ногами.
Если происходит инфекция в одной из этих зон тела, связанные с ней лимфатические узлы начинают работать. Это приводит к тому, что эти лимфатические узлы опухают. Например, если вы заразитесь вирусом простуды, который вызывает инфекцию в носу и горле, может появиться опухоль в лимфатических узлах шеи. Часто они увеличиваются примерно до размера четверти.
Значит, большой лимфатический узел означает инфекцию? Нет, не обязательно. (Эти полицейские делают много ложных арестов!) Лимфатические узлы опухнут, когда тело заподозрит инфекцию — даже если на самом деле ее там нет.Часто они опухают, когда есть раздражение области, когда нет инфекции.
(Эти полицейские делают много ложных арестов!) Лимфатические узлы опухнут, когда тело заподозрит инфекцию — даже если на самом деле ее там нет.Часто они опухают, когда есть раздражение области, когда нет инфекции.
Например, лимфатические узлы за ушами или на задней части шеи увеличиваются в ответ на раздражение кожи головы, вызванное:
укусом насекомого на голове
порезом или ссадиной на коже головы скальп
монитор скальпа плода во время родов
жесткий шампунь
сильная экзема, дерматит или другое кожное заболевание
ВсеНо тело сначала не уверено, поэтому оно активирует эти лимфатические узлы — просто чтобы быть уверенным. В результате вы почувствуете небольшой узел — обычно размером с горошину или кукурузное зернышко — на задней части шеи вашего ребенка.
Когда следует беспокоиться о большом лимфатическом узле?Проверим в кабинете, если:
если лимфатический узел болезненный на ощупь
если кожа над ним горячая или красная
если из лимфатического узла выделяется гной кожа вокруг лимфатического узла
если у ребенка есть другие тревожные симптомы, такие как необъяснимая лихорадка, потеря аппетита, потеря веса и т.

 Лежат сзади от грудино-ключично-сосцевидной мышцы. В них оттекает лимфа от гортани и кожи верхней части шеи.
Лежат сзади от грудино-ключично-сосцевидной мышцы. В них оттекает лимфа от гортани и кожи верхней части шеи.


 Обычно увеличенные лимфатические узлы в этом случае прощупываются с одной поврежденной стороны. Глубокий кариес, пульпит и периодонтит достаточно часто являются причинами возникновения затылочного лимфаденита у малышей.
Обычно увеличенные лимфатические узлы в этом случае прощупываются с одной поврежденной стороны. Глубокий кариес, пульпит и периодонтит достаточно часто являются причинами возникновения затылочного лимфаденита у малышей. Такие заболевания требуют экстренного проведения хирургического лечения и назначения высоких доз антибактериальных препаратов.
Такие заболевания требуют экстренного проведения хирургического лечения и назначения высоких доз антибактериальных препаратов. По статистике – именно в холодное время года регистрируется большее количество случаев данного заболевания.
По статистике – именно в холодное время года регистрируется большее количество случаев данного заболевания.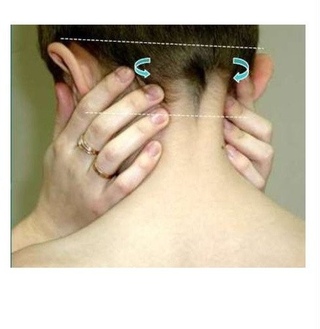 Обычно увеличенные лимфатические узлы в этом случае прощупываются с одной поврежденной стороны. Глубокий кариес, пульпит и периодонтит достаточно часто являются причинами возникновения затылочного лимфаденита у малышей.
Обычно увеличенные лимфатические узлы в этом случае прощупываются с одной поврежденной стороны. Глубокий кариес, пульпит и периодонтит достаточно часто являются причинами возникновения затылочного лимфаденита у малышей. Такие заболевания требуют экстренного проведения хирургического лечения и назначения высоких доз антибактериальных препаратов.
Такие заболевания требуют экстренного проведения хирургического лечения и назначения высоких доз антибактериальных препаратов. По статистике – именно в холодное время года регистрируется большее количество случаев данного заболевания.
По статистике – именно в холодное время года регистрируется большее количество случаев данного заболевания. Обычно увеличенные лимфатические узлы в этом случае прощупываются с одной поврежденной стороны. Глубокий кариес, пульпит и периодонтит достаточно часто являются причинами возникновения затылочного лимфаденита у малышей.
Обычно увеличенные лимфатические узлы в этом случае прощупываются с одной поврежденной стороны. Глубокий кариес, пульпит и периодонтит достаточно часто являются причинами возникновения затылочного лимфаденита у малышей.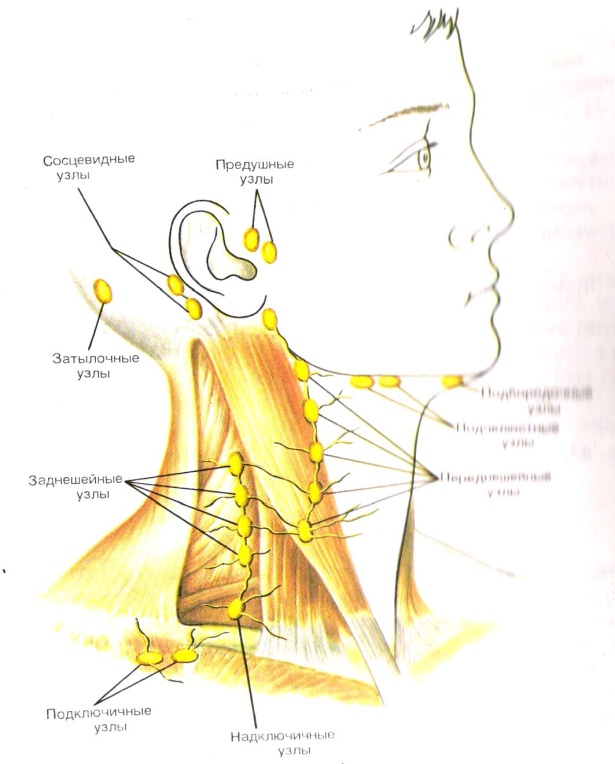 Такие заболевания требуют экстренного проведения хирургического лечения и назначения высоких доз антибактериальных препаратов.
Такие заболевания требуют экстренного проведения хирургического лечения и назначения высоких доз антибактериальных препаратов. По статистике – именно в холодное время года регистрируется большее количество случаев данного заболевания.
По статистике – именно в холодное время года регистрируется большее количество случаев данного заболевания.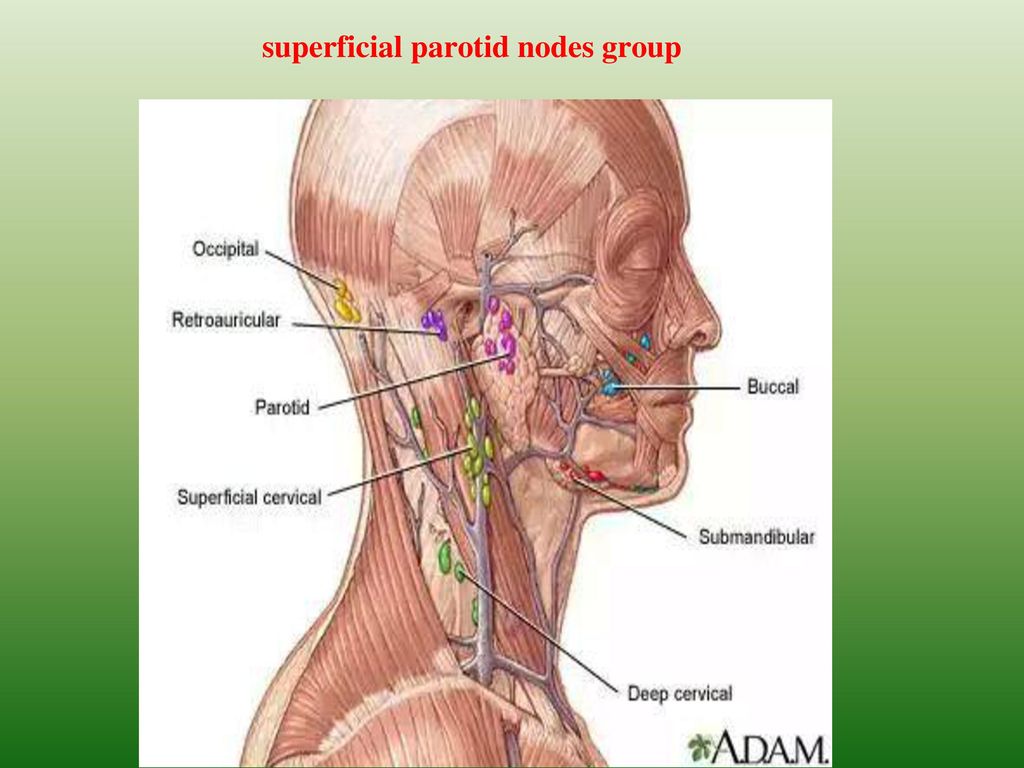
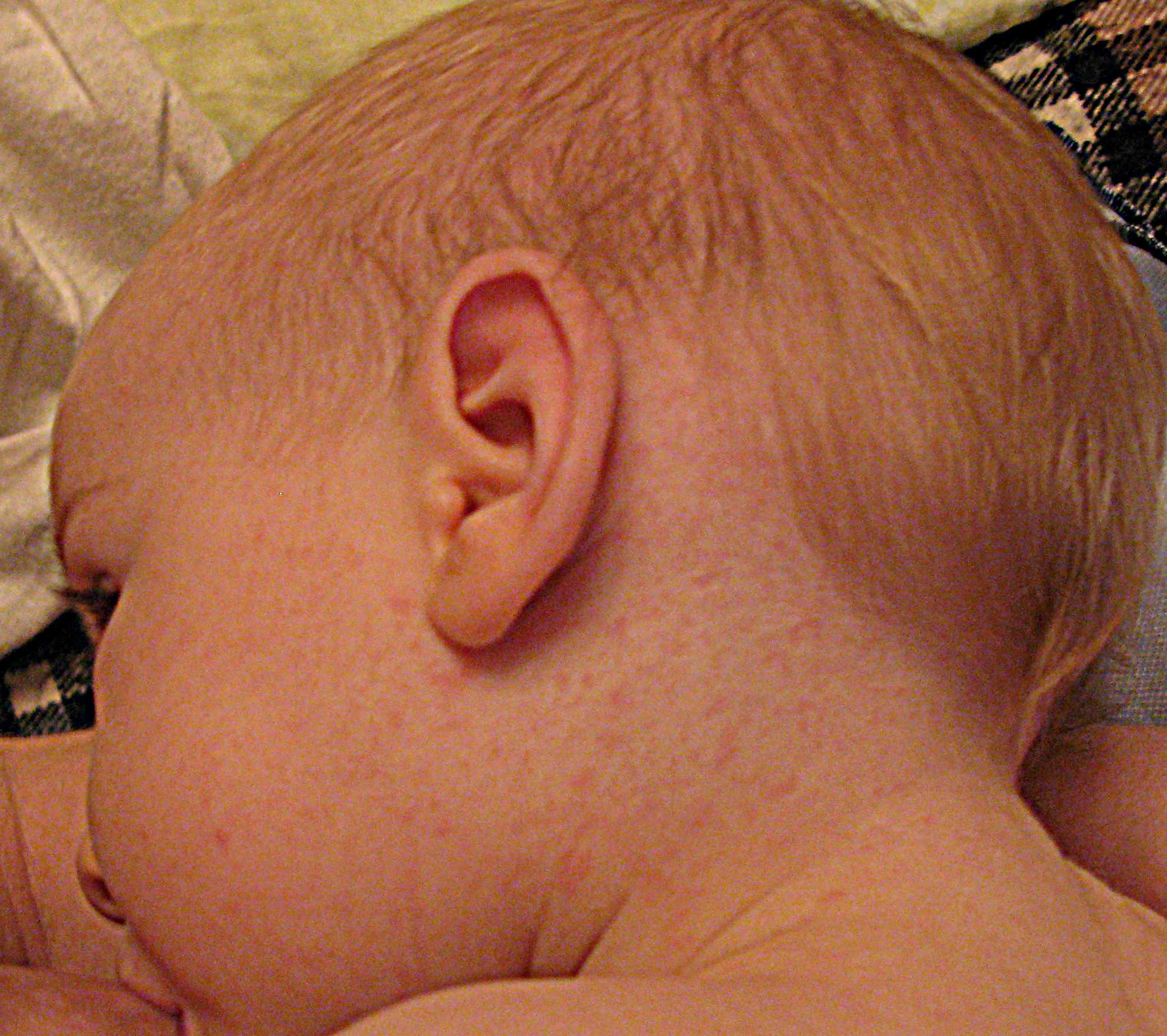
 Не давайте аспирин детям без консультации врача.
Не давайте аспирин детям без консультации врача. Эта мышца позволяет поворачивать голову вправо и влево. Правильный SCM превращает
голову налево и наоборот.
Их можно легко определить, попросив пациента повернуть голову в вашу сторону.
рукой, пока вы оказываете сопротивление.
Дренаж: внутренние структуры глотки, а также часть задней
глотки, миндалин и щитовидной железы.
Эта мышца позволяет поворачивать голову вправо и влево. Правильный SCM превращает
голову налево и наоборот.
Их можно легко определить, попросив пациента повернуть голову в вашу сторону.
рукой, пока вы оказываете сопротивление.
Дренаж: внутренние структуры глотки, а также часть задней
глотки, миндалин и щитовидной железы. Дренаж: миндалины и
задние отделы глотки.
Дренаж: миндалины и
задние отделы глотки. е. слипшиеся друг с другом), фиксированные (т. е. не свободно подвижные, но
скорее зациклился на
подлежащие ткани) и со временем увеличиваются в размерах.
е. слипшиеся друг с другом), фиксированные (т. е. не свободно подвижные, но
скорее зациклился на
подлежащие ткани) и со временем увеличиваются в размерах. Любая техника приемлема.
Прицел должен находиться в правой руке, если вы исследуете правое ухо.
Любая техника приемлема.
Прицел должен находиться в правой руке, если вы исследуете правое ухо. Двигайтесь небольшими шагами. Старайтесь не шевелить прицелом
слишком много, так как внешний канал довольно чувствителен. я считаю полезным
вытянуть мизинец и безымянный пальцы правой руки и положить их на
сбоку головы пациента, что оказывает стабилизирующее действие. По мере продвижения,
обратите внимание на внешний вид наружного канала. В обстановке
инфекции, называемой наружным отитом, стенки становятся красными, опухшими и могут
не вмещать зеркало.В нормальном состоянии должно быть много
комнаты. Если воск, который выглядит коричневатым, неравномерным и кашицеобразным, затемняет ваш
посмотреть, остановиться и перейти на другую сторону. Не пытайтесь извлечь его, пока/если
вы прошли специальную подготовку в этой области! Есть фармакологические средства
размягчающего воска, который затем можно легко промыть из канала.
Двигайтесь небольшими шагами. Старайтесь не шевелить прицелом
слишком много, так как внешний канал довольно чувствителен. я считаю полезным
вытянуть мизинец и безымянный пальцы правой руки и положить их на
сбоку головы пациента, что оказывает стабилизирующее действие. По мере продвижения,
обратите внимание на внешний вид наружного канала. В обстановке
инфекции, называемой наружным отитом, стенки становятся красными, опухшими и могут
не вмещать зеркало.В нормальном состоянии должно быть много
комнаты. Если воск, который выглядит коричневатым, неравномерным и кашицеобразным, затемняет ваш
посмотреть, остановиться и перейти на другую сторону. Не пытайтесь извлечь его, пока/если
вы прошли специальную подготовку в этой области! Есть фармакологические средства
размягчающего воска, который затем можно легко промыть из канала.
 Часть, расположенная ближе всего к верхней части барабана, называется
латеральный отросток и обычно наиболее заметен. Совет на
самый нижний аспект — макушка.
Часть, расположенная ближе всего к верхней части барабана, называется
латеральный отросток и обычно наиболее заметен. Совет на
самый нижний аспект — макушка. Это называется выпотом среднего уха.
и может привести к выпячиванию барабана наружу.
Это называется выпотом среднего уха.
и может привести к выпячиванию барабана наружу. Положение рук обратное.
Положение рук обратное.
 Обычно используется кофе, мята или масло грушанки.
Обычно используется кофе, мята или масло грушанки.
 Это может вызвать дискомфорт, если пазуха воспалена.
Это может вызвать дискомфорт, если пазуха воспалена. Если вы все еще не в состоянии
чтобы увидеть, поместите лезвие языка назад на язык и нажмите вниз, пока
пациент снова говорит «Ах», надеясь улучшить ваше зрение. Это вызывает некоторые
людей заткнуть рот, особенно когда лезвие нажимается на более проксимальный
аспекты языка. Иногда может быть важно определить,
рвотный рефлекс работает (т.г. после инсульта с нарушением CN 9 или 10;
или определить, способен ли пациент с угнетенным уровнем сознания
для защиты дыхательных путей от аспирации). Это делается касанием ватной палочки.
против задней части глотки, язычка или языка. Не нужно делать
это во время обычного осмотра, так как это может быть довольно вредным!
Если вы все еще не в состоянии
чтобы увидеть, поместите лезвие языка назад на язык и нажмите вниз, пока
пациент снова говорит «Ах», надеясь улучшить ваше зрение. Это вызывает некоторые
людей заткнуть рот, особенно когда лезвие нажимается на более проксимальный
аспекты языка. Иногда может быть важно определить,
рвотный рефлекс работает (т.г. после инсульта с нарушением CN 9 или 10;
или определить, способен ли пациент с угнетенным уровнем сознания
для защиты дыхательных путей от аспирации). Это делается касанием ватной палочки.
против задней части глотки, язычка или языка. Не нужно делать
это во время обычного осмотра, так как это может быть довольно вредным! Со звуком «Ах» язычок поднимается вверх. Отклонение в одну сторону может быть вызвано
параличом CN 9 (язычок отклоняется от пораженной стороны), опухолью или
инфекция.
Со звуком «Ах» язычок поднимается вверх. Отклонение в одну сторону может быть вызвано
параличом CN 9 (язычок отклоняется от пораженной стороны), опухолью или
инфекция.

 Например, боль, вызванная
постукивание по зубу обычно вызывается корневым абсцессом.
Например, боль, вызванная
постукивание по зубу обычно вызывается корневым абсцессом. Если вы видите что-то ненормальное,
обхватите язык марлей, чтобы вы могли лучше рассмотреть.
Если вы видите что-то ненормальное,
обхватите язык марлей, чтобы вы могли лучше рассмотреть.

 Прикладывайте очень мягкое давление, когда
вы пальпируете, так как нормальная ткань щитовидной железы не очень заметна и легко
сжимаемый. Если вы не уверены или хотите подтверждения, дайте пациенту выпить.
вода при пальпации. Железа должна скользить под вашими пальцами, пока она
движется вверх вместе с хрящевыми кольцами. Требуется очень мягкий, опытный
коснитесь, чтобы на самом деле почувствовать эту структуру, так что не разочаровывайтесь, если
вы ничего не можете идентифицировать.
Прикладывайте очень мягкое давление, когда
вы пальпируете, так как нормальная ткань щитовидной железы не очень заметна и легко
сжимаемый. Если вы не уверены или хотите подтверждения, дайте пациенту выпить.
вода при пальпации. Железа должна скользить под вашими пальцами, пока она
движется вверх вместе с хрящевыми кольцами. Требуется очень мягкий, опытный
коснитесь, чтобы на самом деле почувствовать эту структуру, так что не разочаровывайтесь, если
вы ничего не можете идентифицировать. двусторонний? Имеются ли дискретные узелки
внутри любой доли? Если железа на ощупь плотная, прикреплена ли она к соседнему
структуры (т. е. фиксированные к подлежащим тканям… в соответствии со злокачественными новообразованиями)
или свободно подвижен (т.е. движется вверх и вниз при глотании)? Если есть беспокойство
re: злокачественное новообразование, тщательное исследование лимфатических узлов (описанное выше) важно, поскольку
это наиболее распространенное место распространения.
двусторонний? Имеются ли дискретные узелки
внутри любой доли? Если железа на ощупь плотная, прикреплена ли она к соседнему
структуры (т. е. фиксированные к подлежащим тканям… в соответствии со злокачественными новообразованиями)
или свободно подвижен (т.е. движется вверх и вниз при глотании)? Если есть беспокойство
re: злокачественное новообразование, тщательное исследование лимфатических узлов (описанное выше) важно, поскольку
это наиболее распространенное место распространения. Он впадает в венозную систему через левую подключичную вену.
Он впадает в венозную систему через левую подключичную вену.
 Передние узлы лежат близко к передней яремной вене и собирают лимфу с поверхностных поверхностей передней части шеи. Задние боковые узлы лежат близко к наружной яремной вене и собирают лимфу с поверхностных поверхностей шеи.
Передние узлы лежат близко к передней яремной вене и собирают лимфу с поверхностных поверхностей передней части шеи. Задние боковые узлы лежат близко к наружной яремной вене и собирают лимфу с поверхностных поверхностей шеи.