какие витамины нужны женщинам в первом и втором триместре?
Оглавление:
Как советуют диетологи, главный способ подготовки организма к беременности и родам — добавление в рацион больше овощей, фруктов, рыбы и молочных продуктов, отказ от фастфуда и не приносящих здоровье продуктов и активный образ жизни. Но даже при самом разнообразном меню питательных веществ в период беременности может не хватать. И тут на помощь придут витамины.
Что такое витамины?
Витамины — это вещества разного строения, которые в организме выполняют функции регуляторов биохимических процессов буквально в каждой клетке и ткани и без которых не могут происходить биохимические реакции. Витамины практически не образуются в организме, и человек получает их преимущественно из пищи. Некоторые витамины могут синтезироваться в организме: например, витамин D образуется в коже под воздействием ультрафиолетовых лучей. В идеале человек должен получать все витамины и минералы естественным путем, но в этом случае его рацион должен быть максимально разнообразным и достаточным по количеству и качеству потребляемых продуктов, что в современных условиях едва ли достижимо.
Восполнить дефицит витаминов и минералов можно с помощью витаминно-минеральных препаратов. Синтетические витамины по строению ничем или почти ничем не отличаются от тех, которые содержатся в продуктах питания, более того, в ряде случаев они даже лучше усваиваются.
Витамины делятся на растворимые в воде и жирорастворимые. Водорастворимые — С, В1, В2, В3 (РР), В6, В12, фолиевая кислота, пантотеновая кислота и биотин — легко выводятся и не накапливаются в организме, поэтому риск их передозировки практически нулевой. Жирорастворимые — А, D, E и K — могут накапливаться в тканях, в основном в печени. Не следует употреблять в больших дозах витамины A и D, поэтому обязательно посоветуйтесь с врачом, если вы принимаете несколько препаратов, содержащих эти соединения.
Какие витамины и минералы нужны?
Беременным женщинам нужны буквально все витамины и микроэлементы — как для развития плода, так и для поддержки беременности, предупреждения осложнений. И разумеется, для обеспечения потребностей собственного организма. В определенной степени выбор витаминов зависит от региона проживания, характера питания, состояния здоровья женщины. Но буквально всем назначают фолиевую кислоту, а во многих случаях также витамин D и железо, назначение которых регламентируется клиническими рекомендациями по ведению беременных и планирующих беременность женщин.
Фолиевая кислота
Благодаря фолатам правильно формируется нервная система и другие органы будущего ребенка. Но наш организм практически не вырабатывает этот важнейший витамин, поэтому мы можем получать его только извне, то есть с пищей. Среди продуктов, особенно богатых фолатами, — зеленые листовые овощи (кольраби, руккола, шпинат, мангольд) и говяжья печень. Более доступна и стабильна синтетическая формула витамина B — фолиевая кислота. 1. Поэтому рекомендуют принимать не менее 0,4 мг фолиевой кислоты в сутки минимум за три месяца до планируемого зачатия и в первые недели беременности, поскольку именно в это время формируется нервная система будущего ребенка2. При этом не существует гарантий, что фолиевая кислота у женщины полностью усваивается вследствие особенностей генетики, поэтому может быть целесообразно принимать фолиевую кислоту в активной форме, которая усваивается полностью у всех женщин. Такая форма фолиевой кислоты называется метафолин. Метафолин содержится в составе витаминно-минерального комплекса Элевит Планирование и первый триместр4. Прием фолиевой кислоты имеет смысл продолжать в течение всей беременности.
1. Поэтому рекомендуют принимать не менее 0,4 мг фолиевой кислоты в сутки минимум за три месяца до планируемого зачатия и в первые недели беременности, поскольку именно в это время формируется нервная система будущего ребенка2. При этом не существует гарантий, что фолиевая кислота у женщины полностью усваивается вследствие особенностей генетики, поэтому может быть целесообразно принимать фолиевую кислоту в активной форме, которая усваивается полностью у всех женщин. Такая форма фолиевой кислоты называется метафолин. Метафолин содержится в составе витаминно-минерального комплекса Элевит Планирование и первый триместр4. Прием фолиевой кислоты имеет смысл продолжать в течение всей беременности.
Йод
Йод очень важен для формирования головного мозга малыша. Ведь в этом процессе участвуют гормоны щитовидной железы, которые определяют последовательность закладки и развития клеток мозга. Для синтеза гормонов щитовидной железы (тиреоидных гормонов) необходим йод, при этом йод у беременной женщины расходуется особенно интенсивно — на обеспечение синтеза собственных гормонов и гормонов малыша.
Железо
Железо способствует выработке гемоглобина — белка, который находится в красных кровяных тельцах. Он переносит кислород — доставляет его ко всем органам, в том числе и плоду через плаценту. Во время беременности объем крови увеличивается, поэтому женщине, которая ждет ребенка, нужно больше железа.
Недостаток железа может привести к анемии разной степени выраженности. Это может проявляться в повышенной утомляемости, бледности, потере аппетита. В самых тяжелых случаях это сопровождается головокружениями, обмороками, повышенной потливостью, слабым сердцебиением, одышкой. Нехватка железа чревата неприятными последствиями не только для беременной женщины, но и для будущего ребенка. В первую очередь это касается развития мозга, поскольку мозг требует интенсивного обеспечения кислородом. Если у мамы во время беременности была анемия, то у ребенка в будущем могут быть проблемы с обучаемостью и поведением, он будет менее устойчив к некоторым заболеваниям. Поэтому в течение всей беременности надо следить за уровнем железа в крови.
Организм лучше всего усваивает железо, которое содержится в продуктах животного происхождения: мясе, рыбе, дарах моря. В этой связи больше всего риску анемии подвержены вегетарианцы. Им целесообразно принимать витамины с высоким содержанием железа. Препарат Элевит® Пронаталь содержит рекомендуемую ВОЗ для профилактики анемии у беременных дозу железа, 60 мг, в сочетании с витаминами — синергистами железа — фолиевой кислотой и витамином С.
Витамин D
Другой крайне важный витамин — витамин D. Он способствует метаболизму кальция и отвечает за правильное формирование костей и зубов будущего ребенка. Недостаток витамина D может привести к эклампсии и диабету беременных (осложнения, возникающие во втором-третьем триместре). По последним данным, прием витамина D также значительно снижает риск отставания от гестационного возраста новорожденного3.
При этом витамин D — жирорастворимый, а значит, накапливается в организме, что может привести к гипервитаминозу.
Витамин D содержится в некоторых продуктах (лосось, тунец, сардины, молочные продукты, обогащенные витамином D), но большая часть вырабатывается кожей под действием солнечных лучей. Удивительно, что даже у женщин, живущих в южных странах, зачастую наблюдается дефицит витамина D, что же говорить о наших соотечественницах!/
Кальций
Во время беременности и кормления потребность в кальции увеличивается в 1,4 раза. Для того чтобы он правильно усваивался, его надо принимать вместе с витамином D3.
Витамин А
Витамин А в первую очередь отвечает за зрение и формирование кожных покровов. Однако избыток витамина А при передозировке витаминных препаратов может представлять опасность, поскольку витамин А накапливается в организме. Гипервитаминоз проявляется головными болями, тошнотой, потерей аппетита. Но это возможно только при применении гипердоз — и невозможно при употреблении сбалансированных витаминно-минеральных комплексов.
Магний
Микроэлемент, особенно необходимый в первом и втором триместре. Магний вместе с витамином B6 способствует расслаблению мышц. Частые судороги мышц нижних конечностей также могут возникать из-за недостатка именно этого элемента в организме. Он также снижает возбудимость нервной системы и способствует нормальному сну.
Поливитамины
Наилучший вариант поддержки беременной женщины — это применение витаминов и минералов в комплексе, поскольку в метаболических процессах они участвуют совместно. Например, так необходимая беременной женщине фолиевая кислота реализует свое защитное действие в комплексе с витаминами В2, В6, В12, С, РР, а для оптимального синтеза гормонов щитовидной железы йод должен поступать вместе с селеном.
Когда и какие витамины принимать
Поливитамины необходимо начинать принимать, как только вы запланировали зачатие или узнали о беременности. Делайте это регулярно, в одно и то же время, например утром после еды.
Прием витаминов с минералами следует продолжать в течение всей беременности — тем самым вы поддержите и развитие своего малыша, и свое собственное здоровье, подготовите организм к родам и лактации и вступите в сложный послеродовой период в хорошей форме.
Прием витаминов не отменяет необходимости правильно питаться и на этапе планирования беременности, и в течение всей беременности, и во время кормления грудью. При этом вы должны употреблять максимально разнообразную пищу — овощи, фрукты, злаки, мясные, рыбные, молочные продукты, яйца. Витаминные препараты — это не панацея от всех бед, но они могут помочь женщине предупредить дефицит витаминов, а значит, многие осложнения беременности и угрозы для будущего ребенка и даже запрограммировать его здоровье на будущую жизнь. Но и к выбору витаминно-минерального комплекса надо подходить со всей ответственностью и применять то, что назначит вам врач. Если же вы решили самостоятельно выбрать комплекс, то обращайте внимание на то, чтобы он был ориентирован на беременных женщин, а в идеале — учитывал разные этапы в этот ответственный период, от планирования до окончания лактации. «Элевит» предлагает три витаминных комплекса: Элевит® Планирование и первый триместр, Элевит® Пронаталь 5, который целесообразно применять женщинам во втором и третьем триместрах, и Элевит® Кормление.
Элевит® Планирование и первый триместр4 — мультивитаминный комплекс, который содержит улучшенную форму фолиевой кислоты со 100%-м усвоением
Элевит® Пронаталь — это препарат, отличный от многих других6 благодаря усиленной дозировке фолиевой кислоты, железа и витамина D, которые способствуют развитию таких важных органов ребенка, как сердце и головной мозг. Элевит® Пронаталь рекомендуется принимать в течение 2-го и 3-го триместра беременности5, а также рекомендуется женщинам с осложненным анамнезом начиная с этапа планирования беременности. Элевит® Пронаталь помогает будущим мамам восполнить необходимый для правильного развития органов ребенка запас микроэлементов.
Элевит® Кормление4 — новый витаминно-минеральный комплекс для организма мамы в период грудного вскармливания, предназначенный для лучшего развития ребенка. Элевит® Кормление способствует обогащению грудного молока микронутриентами, поддерживает развитие головного мозга и зрения малыша. Формула Элевит® Кормление содержит важнейшие витамины и минералы, включая Омега-3, йод и витамин А.
Элевит® Кормление способствует обогащению грудного молока микронутриентами, поддерживает развитие головного мозга и зрения малыша. Формула Элевит® Кормление содержит важнейшие витамины и минералы, включая Омега-3, йод и витамин А.
Источники:
- По данным U.S. Department of Health & Human Services. https://ods.od.nih.gov/factsheets/Folate-HealthProfessional/
- Goetzl L. M. Folic acid supplementation in pregnancy. (https://www.uptodate.com/contents/folic-acid-supplementation-in-pregnancy, дата обращения 07.10.2018).
- Bi W. G., Nuyt A. M., Weiler H., Leduc L., Santamaria C., Wei S. Q. Association Between Vitamin D Supplementation During Pregnancy and Offspring Growth, Morbidity, and Mortality: A Systematic Review and Meta-analysis // JAMA Pediatrics. 2018 Jul 1. 172 (7). P. 635–645 // https://www.ncbi.nlm.nih.gov/pubmed?term=29813153.
- Не является лекарственным средством. БАД. Имеются противопоказания. В пересчете на фолиевую кислоту.
- Предполагаемый период использования в рамках линейки витаминно-минеральных комплексов Элевит.
 Согласно инструкции, Элевит Пронаталь может применяться на этапе планирования беременности, в период беременности, после родов и в период грудного вскармливания.
Согласно инструкции, Элевит Пронаталь может применяться на этапе планирования беременности, в период беременности, после родов и в период грудного вскармливания. - По данным DSM Group по состоянию на август 2017 года, препарат Элевит Пронаталь содержит дозировку фолиевой кислоты, превосходящую 400 мкг, в сочетании с железом и витамином Д, притом что таким свойством не обладает 75 % рынка витаминов для беременных (ЛП и БАД).
- В отличие от фолиевой кислоты, не требует предварительной активации, поэтому не зависит от полиморфизмов гена MTHFR, снижающих активность фермента и затрудняющих усвоение фолиевой кислоты.
- Hyppönen E. Preventing vitamin D deficiency in pregnancy: importance for the mother and child. Ann Nutr Metab. 2011;59(1):28-31.
L.RU.MKT.CC.10.2018.2428
Ангина при беременности в первом триместре, на ранних сроках: последствия
За 9 месяцев беременности женщина переживает не только приятные эмоции. Любая, даже довольно легкая болезнь в этот особый период становится источником тревоги и стресса. Немало беспокойства вызывает ангина при беременности в первом триместре.
Немало беспокойства вызывает ангина при беременности в первом триместре.
Что бы ни произошло в этот особый период, главное — не поддаваться панике. Необходимо разобраться, чем лечить ангину при беременности в 1 триместре, чтобы не навредить плоду.
Как распознать ангину
Чтобы лечение было адекватным, необходимо правильно диагностировать болезнь. Боли в горле возникают при разных патологиях, они могут быть признаком обычной простуды или очень серьезной болезни. Распознать ангину помогут следующие симптомы:
- внезапное повышение температуры вплоть до 40 градусов;
- острая боль в области горла с постепенным нарастанием;
- сильные болевые ощущения при попытке проглотить еду или питье;
- ярко-красные миндалины, иногда есть беловатый налет;
- очень сильный озноб;
- общая слабость сочетается с ощущением ломоты в теле;
- болевые ощущения при прикосновении к лимфоузлам под нижней челюстью;
- отсутствие аппетита, иногда даже отвращение к еде.

Если в начале беременности возникли такие явления, нужно немедленно обратиться за помощью к доктору-отоларингологу. Специалист после осмотра может назначить дополнительно анализы (например. мазок из горла) для определения возбудителя и назначения эффективного лечения.Самолечение в этот особый период крайне опасно.
Ангина в первые недели беременности
Иногда женщина переносит данную болезнь, еще не зная, что беременна, то есть в течение первых 2-4 недель от момента зачатия. В такой ситуации она действует как обычно: обращается к врачу, принимает назначенные им антибиотики, делает полоскания и выздоравливает. Затем она узнает о своем положении и понимает, что у нее случилась ангина на ранних сроках беременности, последствия лечения которой потенциально опасны для плода. Женщина начинает тревожиться, не нанес ли прием антибиотиков и других лекарств вреда будущему ребенку.
В данном случае оснований для опасений нет: на таком сроке иммунитет будущей матери еще не успевает перестроиться и работает так, как до беременности. Ангина переносится сравнительно легко, а лекарства лечат мать, не нанося вреда малышу.
Ангина переносится сравнительно легко, а лекарства лечат мать, не нанося вреда малышу.
Ангина после шестой недели беременности
В этот период неправильное лечение действительно может навредить плоду. Ангина в первом триместре беременности может иметь такие последствия:
- усиление токсикоза;
- передача инфекции плоду;
- отслойка плаценты вследствие гипертермии;
- задержка формирования органов будущего ребенка;
- угроза выкидыша.
Особенно опасно, если болезнь переходит в гнойную форму. При этом бактерии распространяются по организму с кровотоком и становятся причиной интоксикации. В результате возникает угроза прерывания либо замирания беременности.
Лечение ангины в первом триместре беременности
Терапия данного заболевания в период вынашивания плода основывается на трех базовых принципах: комплексном подходе, щадящих методах и исключении препаратов, которые могут нанести вред плоду. Когда возникает ангина у беременных на ранних сроках, врач назначает только те антибиотики, влияние которых на будущего ребенка сведено к минимуму. Они воздействуют только на женский организм, не затрагивая плаценту и плод.
Они воздействуют только на женский организм, не затрагивая плаценту и плод.
Лечение ангины при беременности в 1 триместре должно проводиться без использования аспирина. Он способен спровоцировать прерывание беременности либо стать причиной пороков развития плодного яйца.
Если возникла ангина во время беременности на ранних сроках, применять народные методы лечения нужно с особой осторожностью. Многие лечебные травы в этот особый период опасны.
При ангине традиционно рекомендуется обильное питье, но при беременности частое употребление жидкости может вызвать отек конечностей. К счастью, в первом триместре это явление возникает очень редко. Можно пить при ангине чай с лимоном, некрепкий отвар липы или ромашки, разведенное кипяченой водой малиновое варенье, различные морсы, молоко с медом. Напитки должны быть теплыми, но не горячими.
Беременной до полного выздоровления лучше находиться в постели. Голодать не следует, но принимать пищу рекомендуется только по желанию.
Чтобы не утруждать себя походами по аптекам в поиске средств против ангины, можно заглянуть в наш каталог аптек, где есть возможность легко забронировать лекарства онлайн, не выходя из дома.
Можно ли парацетамол при беременности от головной, зубной боли и гриппа
Повышенная температура может возникать по нескольким причинам, самыми распространенными из которых являются грипп и простудные заболевания.
Что касается гриппа, то парацетамол разрешен к применению на протяжении всей беременности как самое безопасное средство, обладающее жаропонижающим эффектом. Кроме него в редких случаях по показаниям также могут быть назначены некоторые НПВС, а именно препараты с действующим веществом ибупрофен или целекоксиб, но их запрещено принимать в третьем триместре.
Также стоит обратить внимание, что в состав многих комбинированных средств от простуды и гриппа входит парацетамол. Они хоть и отпускаются без рецепта, однако принимать эти средства беременным женщинам противопоказано.
Грипп, возбудителем которого является вирус А, может вызывать лихорадку у беременных. Согласно клиническому протоколу по лечению данного заболевания, повышенная температура должна быть купирована, поскольку она подвергает угрозе здоровье плода. Для борьбы с лихорадкой назначают парацетамол, так как он считается наиболее безопасным.
Следует отметить, что болеутоляющие и жаропонижающее средства назначаются при температуре тела только выше 38 градусов. Беременным выписывают парацетамол при гипертермии на любых сроках беременности.
Известный в Украине врач-педиатр Евгений Комаровский рекомендует женщинам в положении прививаться от гриппа заранее. Он утверждает, что за всю его медицинскую практику он не встречал ни одну беременную, у которой возникли бы осложнения после такой прививки. Доктор Комаровский также советует при повышенной температуре принимать парацетамол, а если она не сбивается, обращаться за неотложной медицинской помощью.
Первый триместр
Медикамент разрешен на ранних строках беременности. Большинство исследований показывают, что вероятность развития врожденных дефектов плода в первом триместре беременности из-за гриппа и повышенной температуры можно снизить с помощью приема парацетамола. Его следует принимать по 500-1000 мг в день, но не более 4000 мг в сутки.
Большинство исследований показывают, что вероятность развития врожденных дефектов плода в первом триместре беременности из-за гриппа и повышенной температуры можно снизить с помощью приема парацетамола. Его следует принимать по 500-1000 мг в день, но не более 4000 мг в сутки.
В обзоре для Королевского колледжа акушерства и гинекологии Великобритании доктор Пэт О’Брайен, консультант-акушер и представитель Королевского колледжа акушеров и гинекологов, говорит:
«Женщины, которые пытаются забеременеть или уже беременны, всегда должны проверять смесь ингредиентов в средствах от кашля и простуды, чтобы избежать случайной передозировки парацетамолом и любыми лекарствами, содержащими данное вещество. Мы настоятельно рекомендуем женщинам поговорить с терапевтом или акушером прежде, чем принимать какие-либо лекарства, в том числе те, которые можно купить без рецепта».
Второй триместр
Поскольку не существует четких доказательств того, что парацетамол оказывает какие-либо негативные воздействия на будущего ребенка во втором триместре, он разрешен к применению. Однако медикамент нужно использовать в минимально допустимой дозировке и в течении короткого срока. Но перед приемом лекарства следует посоветоваться с семейным доктором.
Однако медикамент нужно использовать в минимально допустимой дозировке и в течении короткого срока. Но перед приемом лекарства следует посоветоваться с семейным доктором.
Доктор Сара Сток старший клинический преподаватель и почетный консультант в области медицины матери и ребенка Эдинбургского университета, заявляет:
«У беременных женщин мало вариантов обезболивания или лечения лихорадки, поэтому им можно использовать парацетамол под четким руководством профильного врача».
Третий триместр
Парацетамол можно принимать для лечения лихорадки и снижения температуры в течение всей беременности, включая третий триместр. Конечно, существуют результаты некоторых исследования, в которых говорится о возможных побочных эффектах медикамента для будущего малыша, однако данные относительно малочисленны и не существует более безопасного препарата для борьбы с гриппом у беременных, чем парацетамол.
Эндрю Шеннан, профессор акушерства Королевского колледжа Лондона, говорит:
«Парацетамол обычно принимают во время беременности, и он считается безопасным, и действительно рекомендуется для снижения высоких температур и от легкой до умеренной боли. Применение парацетамола целесообразно на поздних строках беременности. В случае сомнений женщинам следует посоветоваться со своим врачом, поскольку альтернативы могут вызвать нежелательные эффекты у младенцев».
Применение парацетамола целесообразно на поздних строках беременности. В случае сомнений женщинам следует посоветоваться со своим врачом, поскольку альтернативы могут вызвать нежелательные эффекты у младенцев».
Парацетамол можно принимать женщинам в положении в I, II и III триместре для лечения зубной, головной боли и понижения температуры. Но перед началом его приема нужно обязательно проконсультироваться с профильным медицинским специалистом.
Но в некоторых случаях парацетамол может не сбивать температуру. Чем же его можно заменить? Читайте об особенностях действия препарата и его альтернативах в новой статье.
Что лучше выбрать при лечении повышенной температуры — парацетамол или ибупрофен? Узнайте какой препарат белее эффективен и безопасен из материала блога.
Узнавайте больше о здоровье на apteka24.ua.
Данный редакционный материал прошел проверку на достоверность, осуществленную семейным врачом общей практики медицинского центра Medical Plaza — Губаренко Галиной Васильевной.
Источники
Клинический протокол по лечению гриппа и его осложнений у беременных / МедПросвіта
Клинические рекомендации. Грипп у больных / Zdrav-nnov
Грип та вагітність / MedCV.gov.ua
Грипп у беременных и кормящих женщин: актуально — о профилактике, тактике и лечении / МедПросвіта
Expert reaction to study looking at paracetamol in pregnancy and behaviour, memory and IQ in children / SMC
Paracetamol / King Edward Memorial Hospital
Paracetamol / Drugs.com
Use of acetaminophen during pregnancy and risk of adverse pregnancy outcomes / PubMeD
RCOG review clarifies pain relief options for women during pregnancy and breastfeeding / RCOG
Analgesics and pain relief in pregnancy and breastfeeding / NPS Medicinewice
Prenatal paracetamol use and asthma in childhood: A systematic review and meta-analysis / ScienceDirect
Headaches in pregnance / HSE.ie
Treating pain during pregnancy / NCBI
Increased risk of preeclampsia after use of paracetamol during pregnancy – causal or coincidence? / BMC
Association of maternal prenatal acetaminophen use with the risk of attention deficit/hyperactivity disorder in offspring: A meta-analysis / Sage Journals
Pregnancy / АDA
Cold and flu during pregnancy / pregnancybirth&baby
Отказ от ответственности
apteka24. ua предоставляет исчерпывающую и надежную информацию по вопросам медицины, здоровья и благополучия, однако постановка диагноза и выбор методики лечения могут осуществляться только вашим лечащим врачом! Самолечение может быть небезопасным для вашего здоровья. apteka24.ua не несет ответственности за возможные негативные последствия, возникшие в результате использования пользователями apteka24.ua информации, размещенной на сайте.
ua предоставляет исчерпывающую и надежную информацию по вопросам медицины, здоровья и благополучия, однако постановка диагноза и выбор методики лечения могут осуществляться только вашим лечащим врачом! Самолечение может быть небезопасным для вашего здоровья. apteka24.ua не несет ответственности за возможные негативные последствия, возникшие в результате использования пользователями apteka24.ua информации, размещенной на сайте.
Элевит Планирование и первый триместр инструкция по применению: показания, противопоказания, побочное действие – описание Elevit Planning and first trimester Таблетки, покрытые пленочной оболочкой (53393)
Таблетки, покрытые пленочной оболочкой, массой 1155 мг.
Состав: кальция карбонат, носитель целлюлоза микрокристаллическая, магния оксид, аскорбиновая кислота, железа фумарат, загуститель гидроксипропилметилцеллюлоза, цинка цитрат, стабилизатор кроскармеллоза (карбоксиметилцеллюлозы натриевая соль кроссвязанная), ретинола пальмитат, колекальциферол, α-токоферола ацетат, тиамина мононитрат, рибофлавин, кальция D-пантотенат, никотинамид, пиридоксина гидрохлорид, кальция L-метилфолат (Метафолин®), цианокобаламин, D-биотин, меди сульфат, калия йодид, марганца сульфат, натрия селенит, агент антислеживающий тальк, эмульгатор магниевая соль жирных кислот, глазирователь стеариновая кислота, краситель титана диоксид, агент антислеживающий диоксид кремния, мальтодекстрин, антиокислители: α-токоферол и натрия аскорбат, носитель эфир крахмала и натриевой соли октенилянтарной кислоты, регуляторы кислотности: цитрат натрия трехзамещенный и лимонная кислота, стабилизатор моно- и диглицериды жирных кислот.
| 1 таб. | степень удовлетворения суточной потребности женщин, %1 | |
| ретинол эквивалент (вит. А) | 770 мкг | 86 |
| колекальциферол (вит. D) | 5 мкг | 50 |
| токоферол эквивалент (вит. Е) | 10 мг | 67 |
| аскорбиновая кислота (вит. С) | 85 мг | 94 |
| тиамина мононитрат (вит. В1) | 1.4 мг | 93 |
| рибофлавин (вит. B2) | 1.4 мг | 78 |
| кальция пантотенат (вит. B5) | 6 мг | 120* |
| пиридоксина гидрохлорид (вит. B6) | 1.9 мг | 95 |
| цианокобаламин (вит. B12) | 2.6 мкг | 87 |
| никотинамид (ниацин) | 18 мг | 90 |
| фолаты: Метафолин® (в форме кальция L-метилфолата) | 451 мкг | — |
| в пересчете на фолиевую кислоту | 400 мкг | 100 |
| биотин | 30 мкг | 60 |
| кальций | 125 мг | 13 |
| магний | 100 мг | 25 |
| железо | 14 мг | 78 |
| медь | 1 мг | 100 |
| йод | 150 мкг | 100 |
| цинк | 11 мг | 92 |
| марганец | 2 мг | 100 |
| селен | 60 мкг | 109* |
1 МР 2.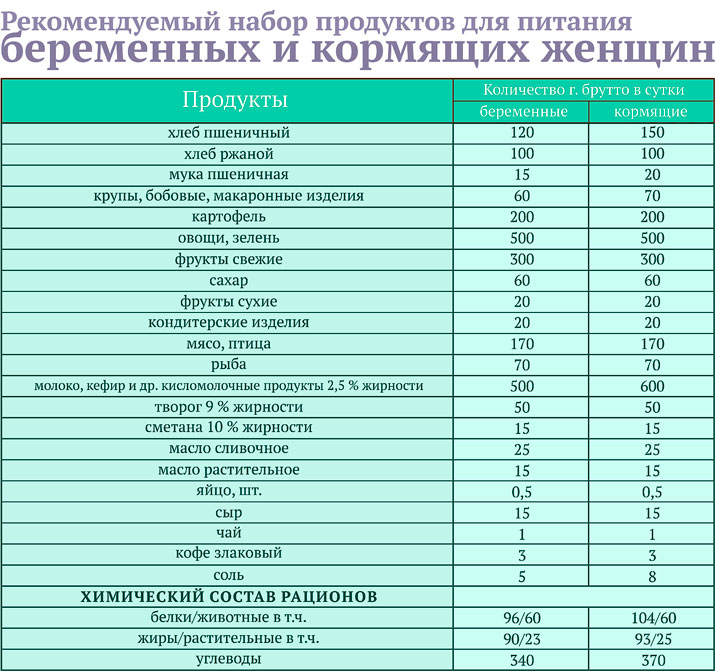 3.1.2432-08 «Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения РФ»;
3.1.2432-08 «Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения РФ»;
* не превышает верхний допустимый уровень потребления согласно II главе Единых санитарно-эпидемиологических и гигиеническим требований к товарам, подлежащих санитарно-эпидемиологическому надзору (контролю).
Продукт содержит компоненты, полученные с использованием генно-модифицированных микроорганизмов (ГММ). Продукт очищен от ГММ. Продукт не содержит генно-модифицированных организмов.
Пищевая ценность 1 таб.: углеводы – 0.05 г; жиры – 0.03 г.
Энергетическая ценность: 2.1 кДж (0.5 ккал).
10 шт. — блистеры (3) — пачки картонные.
«Мы научились лечить COVID-19 у беременных и не допускать смертей» — Реальное время
Врач из Казани рассказывает, чем страшен коронавирус для беременной женщины и ее ребенка, как его лечить и почему нельзя медлить ни дня с госпитализацией
Фото: Ринат НазметдиновВ первую волну коронавируса было практически не слышно о том, что болели беременные женщины. Кадрия Алексеева, заведующая женской консультацией городской клинической больницы №16, подтверждает, что тогда это были единичные случаи. Сегодня только в этой консультации на учете стоят 9 беременных с подтвержденным ковидом. Как стремительно развивается болезнь у будущей мамы, чем она страшна для ребенка, как лечат беременных женщин в ковидных госпиталях и амбулаторно и, главное, как им уберечься от грозной инфекции — в большом интервью Кадрии Алексеевой «Реальному времени».
Кадрия Алексеева, заведующая женской консультацией городской клинической больницы №16, подтверждает, что тогда это были единичные случаи. Сегодня только в этой консультации на учете стоят 9 беременных с подтвержденным ковидом. Как стремительно развивается болезнь у будущей мамы, чем она страшна для ребенка, как лечат беременных женщин в ковидных госпиталях и амбулаторно и, главное, как им уберечься от грозной инфекции — в большом интервью Кадрии Алексеевой «Реальному времени».
«У беременной женщины инфекция развивается по-другому»
— Кадрия Кабировна, есть ли разница между влиянием коронавируса на организм беременной женщины в зависимости от того, в каком триместре она заболела?
— Коронавирус влияет одинаково на всех женщин. Но переносимость разная. По сравнению с обычной женщиной, у беременной инфекция развивается по-другому. В первом триместре болезнь может проявиться в легком течении, как ОРВИ. Если поздно начать лечение — бывают и осложнения. А вот во втором и третьем триместрах болезнь чаще всего проходит тяжелее. За счет того, что живот увеличен, он давит на диафрагму, и поэтому снижается экскурсия легких (разница между обхватом грудной клетки на вдохе и на выдохе, — прим. ред.).
А вот во втором и третьем триместрах болезнь чаще всего проходит тяжелее. За счет того, что живот увеличен, он давит на диафрагму, и поэтому снижается экскурсия легких (разница между обхватом грудной клетки на вдохе и на выдохе, — прим. ред.).
Как известно, коронавирус вызывает гиперкоагуляцию (повышенную свертываемость крови, — прим. ред.). А в третьем триместре у женщины происходит еще и физиологическая гиперкоагуляция — это самой природой заложено для того, чтобы не было кровотечения при родах. Соответственно, эти явления наслаиваются друг на друга — и женщина переносит коронавирус тяжелее.
— Есть распространенное мнение, что многие вирусные заболевания тяжело влияют на плод в первом триместре беременности, на этапе закладки органов и тканей. С коронавирусом это так?
— Как и при любой инфекции, если идет массивное поражение организма матери, может быть поражен плод на ранних сроках. Никто не исключает такой возможности, но поскольку пока еще не набрана широкая статистика по этому заболеванию, мы не можем об этом говорить однозначно.
Пока мы, конечно же, говорим о том, что самые массивные осложнения случаются именно на больших сроках, и именно у матери.
— В чем состоят главные опасности для будущей мамы?
— Гиперкоагуляция вызывает массу тяжелых нарушений. Это могут быть осложнения со стороны всех органов — сердца, почек, печени… Страдает все, потому что тромбозы возникают не только в легких (а именно их мы видим на КТ). Множественные тромбы крупных и мелких сосудов могут образовываться, например, в почках.
Конечно, сильнее страдают женщины, у которых есть экстрагенитальная патология, то есть сопутствующие болезни: гипертензия, сахарный диабет, проблемы с почками, большой избыточный вес. Они и без коронавируса осложняют течение беременности, а значит, и при ковиде таким пациенткам грозят осложнения чаще.
— А при многоплодных беременностях риск для мамы с коронавирусом выше?
— Безусловно. Многоплодная беременность и сама по себе более сложная. А при коронавирусе — во-первых, живот больше, чем если бы плод был один. Значит, и на диафрагму давление сильнее, и экскурсия легких еще меньше. И риски гиперкоагуляции увеличиваются. В нашей консультации не было таких случаев — но и мамы, которые ждут двойняшек, берегутся лучше. Им и физически тяжело бегать по развлекательным мероприятиям и общаться со всеми подряд.
А при коронавирусе — во-первых, живот больше, чем если бы плод был один. Значит, и на диафрагму давление сильнее, и экскурсия легких еще меньше. И риски гиперкоагуляции увеличиваются. В нашей консультации не было таких случаев — но и мамы, которые ждут двойняшек, берегутся лучше. Им и физически тяжело бегать по развлекательным мероприятиям и общаться со всеми подряд.
Коронавирус влияет одинаково на всех женщин. Но переносимость разная. По сравнению с обычной женщиной, у беременной инфекция развивается по-другому
«Ребенок страдает в утробе, пока болеет мать»
— Какие риски при коронавирусе складываются для будущего малыша?
— Здесь мы тоже отталкиваемся от главного грозного проявления коронавируса — гиперкоагуляции. Тромбоз плаценты может вызвать задержку внутриутробного развития, ведь в этом случае малышу поступает меньше кислорода и питательных веществ, соответственно, развивается он медленнее. А тромбоз в пуповине может вызвать даже внутриутробную гибель плода.
Еще одна опасность — отслойка плаценты, которая начинается при гиперкоагуляции. Есть и такой нюанс: когда свертываемость крови растет, организм пытается запустить процесс ее разжижения — и это состояние может перейти в другую крайность, гипокоагуляцию. А это — процесс, когда, наоборот, кровь не сворачивается. Итог — кровотечения, которые могут привести к потере беременности.
И наконец, коронавирус при беременности может привести к преждевременным родам (если беременность прерывается на сроке до 22 недель — это выкидыш, если после — это уже преждевременные роды, — прим. ред.).
Дело в том, что организм, находясь в серьезной опасности, пытается максимально снизить ее — а значит, отторгает плод как источник повышенного риска. Так что при сильных осложнениях он избавляется от опасности путем преждевременных родов.
— При преждевременных родах в результате коронавируса каковы шансы выжить у ребенка?
— Каждый случай индивидуальный. Прогноз здесь отталкивается еще и от общего случая — многое зависит от того, на каком сроке родился малыш. Если это 22—28 недель, то это экстремальные преждевременные роды, когда вес ребенка не превышает 900 граммов. Таких детей выхаживать, конечно, сложнее, но в родильном доме 3-го уровня — как, например, перинатальный центр РКБ — есть для этого возможности. Но тут никто не даст никаких прогнозов. Мы не знаем компенсаторных возможностей плода. Один ребенок выживает, а другой не может справиться с тем, что родился настолько раньше срока.
Прогноз здесь отталкивается еще и от общего случая — многое зависит от того, на каком сроке родился малыш. Если это 22—28 недель, то это экстремальные преждевременные роды, когда вес ребенка не превышает 900 граммов. Таких детей выхаживать, конечно, сложнее, но в родильном доме 3-го уровня — как, например, перинатальный центр РКБ — есть для этого возможности. Но тут никто не даст никаких прогнозов. Мы не знаем компенсаторных возможностей плода. Один ребенок выживает, а другой не может справиться с тем, что родился настолько раньше срока.
На выхаживании у нас есть сейчас 4 таких ребенка, родившихся преждевременно из-за материнского ковида. Они, слава Богу, живы, как и их мамы.
— Кроме недоношенности, какие еще могут быть последствия у малыша после родов, если мама болела коронавирусом во время беременности?
— Даже если течение ковида у мамы было не самым тяжелым и даже если малыш родился на достаточно безопасном сроке, у него все равно часто есть определенные проблемы. Он страдает в утробе, пока болеет мать: ему не хватает кислорода, и ребенок зачастую рождается с гипоксией. Иммунитет его ослабленный, и плацента беременной женщины может пропустить другие инфекции (не обязательно коронавирус).
Он страдает в утробе, пока болеет мать: ему не хватает кислорода, и ребенок зачастую рождается с гипоксией. Иммунитет его ослабленный, и плацента беременной женщины может пропустить другие инфекции (не обязательно коронавирус).
Мы не знаем компенсаторных возможностей плода. Один ребенок выживает, а другой не может справиться с тем, что родился настолько раньше срока
— Направляют ли маму на кесарево сечение, если у нее тяжелое течение коронавируса? Или она должна разрешиться сама?
— Начнем с того, что мы не можем стимулировать естественные роды, даже если это необходимо сделать. Потому что мы пока не знаем, как отреагирует организм пациентки с коронавирусом на такую стимуляцию. Поэтому при тяжелом течении ковида, когда мать в очень тяжелом состоянии, ей, конечно же, делают кесарево сечение. А если течение коронавируса легкое — лучше дать ребенку родиться самостоятельно. Как минимум для того, чтобы он, проходя через родовые пути, получил первичный иммунный комплекс и чтобы у него выработался легочный сурфактант.
— Может ребенок заразиться ковидом внутриутробно от мамы?
— Пока такой статистики нет. Четкие выводы пока делать слишком рано — слишком мало мы знаем эту болезнь, слишком она изменчива и коварна.
«При коронавирусе не работает поговорка о том, что дома и стены помогают»
— Сколько сейчас под вашим наблюдением беременных с коронавирусной инфекцией?
— С июля идет большой прирост. И сегодня в нашей консультации всего 19 беременных женщин с симптомами ОРВИ, и 9 из них — с подтвержденным ковидом.
Две недели назад число подтвержденных случаев коронавируса у беременных по нашей консультации вырастало до 15. И больше половины из них лежат в стационаре со средним и тяжелым течением заболевания.
— В вашей женской консультации были случаи внутриутробной смерти ребенка на позднем сроке из-за коронавируса у матери?
— По нашей консультации таких трагедий не было. Мы успевали вовремя распознать опасность. Было три случая, когда были преждевременные роды — малыши там выжили.
Было три случая, когда были преждевременные роды — малыши там выжили.
— А как это сделать вовремя? Как происходит отслеживание случаев ковида у беременных в женской консультации?
— Мы ведем очень внимательный мониторинг, каждая женщина всегда на телефонной связи со своей акушеркой. Как только будущая мама сообщает нам, что у нее першит в горле — мы вызываем к ней терапевта. Он приезжает к ней домой, осматривает ее, берет анализы на дому. И это не только мазки ПЦР (которые могут и не показать положительного результата), но и анализы крови. По ним мы видим, какова картина, и принимается решение, как действовать дальше. Если мы видим коронавирусную картину крови, то здесь показана однозначная госпитализация.
А в стационаре уже определяется подробная симптоматика. Если течение коронавируса легкое, женщину выписывают домой и пристально наблюдают за ее состоянием. Если среднее или тяжелое — она остается лечиться в стационаре. Это происходит, в зависимости от срока и тяжести, или в РКБ, или в горбольнице №7, или в РКИБ. В этом году мы с этим уже справляемся и успеваем вовремя. А в этих стационарах все подготовлено к тому, чтоб лечить беременных от коронавируса, там знают все особенности.
В этом году мы с этим уже справляемся и успеваем вовремя. А в этих стационарах все подготовлено к тому, чтоб лечить беременных от коронавируса, там знают все особенности.
В РКБ попадают самые сложные случаи, врачи там держат постоянную связь с Москвой по каждой пациентке. И применение того или иного препарата или способа лечения решается консилиумом с участием столичных докторов.
Коварство этой болезни в том, что даже при хорошем самочувствии поражение легких уже может быть критическим. Поэтому мы действуем через мужей, если не удается «достучаться» до самой будущей мамы
— Как быть, если женщина категорически отказывается ложиться в больницу?
— Есть, конечно, женщины, которые не осознают опасности и отказываются от госпитализации: «Я хорошо себя чувствую, и никуда не поеду, дома мне лучше». Но коварство этой болезни в том, что даже при хорошем самочувствии поражение легких уже может быть критическим. Поэтому мы действуем через мужей, если не удается «достучаться» до самой будущей мамы.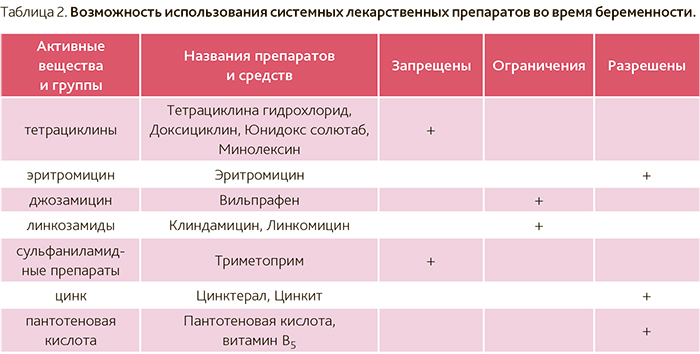 А они, как правило, понимают опасность, не хотят рисковать жизнью своих близких, и как-то все-таки удается уговорить больную. Потому что это все очень серьезно.
А они, как правило, понимают опасность, не хотят рисковать жизнью своих близких, и как-то все-таки удается уговорить больную. Потому что это все очень серьезно.
К сожалению, при коронавирусе не работает поговорка «Дома и стены помогают».
— Как лечат будущих мам, которые заболели ковидом? Для них тот же протокол, что и для небеременных женщин?
— Для беременных свой протокол. Там те же препараты, что и для остальных, за исключением тех, которые могут быть токсичными для плода. Например, противовирусные лекарства, которые еще не прошли соответствующих испытаний. Или препараты, которые снимают цитокиновый каскад — они еще не до конца испытаны и нет подтвержденных сведений об их безопасности для плода. И если состояние женщины резко становится тяжелым, то ей могут порекомендовать даже прервать беременность — в том числе и чтобы подключить те лекарства, которые могут отрицательно сказаться на плоде, зато спасут ей жизнь. В таких случаях стоит выбор — спасать маму или ребенка.
Конечно, тут проводят большие консилиумы, и только таким образом это решается. Никогда за назначением потенциально опасного для ребенка лекарства не стоит только один врач. Просто мы еще не знаем с доказанной степенью достоверности, как это скажется в будущем.
Плюс к тому, каждая женщина приходит со своей патологией, со своим осложнением, и каждый организм индивидуален. Поэтому доктора исповедуют, конечно же, индивидуальный подход — поэтому и собирается консилиум в каждом случае. Надо подстраиваться, подбирать лечение.
«Возрастные беременные более ответственно относятся к своему здоровью»
— Течение коронавируса и беременности при нем как-то различается в зависимости от возраста женщины?
— Да, конечно. Дело в том, что с возрастом у женщины чисто статистически накапливается определенный багаж заболеваний, и это осложняет ситуацию. Но, к счастью, возрастные будущие мамочки — особенно годам к сорока — более ответственно относятся к своей беременности. Те, кто постарше, берегут себя сильнее. Особенно если речь идет о тех, кто сделали ЭКО — для них это выстраданная беременность, и поэтому они берегут свой организм, как хрустальную вазу. Вовремя обращаются к врачу. И по нашей статистике, таких заболевших очень мало.
Те, кто постарше, берегут себя сильнее. Особенно если речь идет о тех, кто сделали ЭКО — для них это выстраданная беременность, и поэтому они берегут свой организм, как хрустальную вазу. Вовремя обращаются к врачу. И по нашей статистике, таких заболевших очень мало.
А вот будущие мамы, которым около 30 лет, — те беспечнее: ходят на работу, ездят за границу — среди них и заболевших коронавирусом максимальное число. И именно они с первого дня болезни не обращаются к врачу, а это очень опасно.
К счастью, возрастные будущие мамочки — особенно годам к сорока — более ответственно относятся к своей беременности. Те, кто постарше, берегут себя сильнее
— Есть различия между тремя волнами коронавируса, которые вы видите в протекании болезни у беременных?
— В первую волну у нас беременные болели практически единично. Во вторую волну — октябрь — ноябрь — пошла массовая заболеваемость. И именно тогда в республике появились смертельные случаи. И в нашей консультации был трагический случай: мама погибла, к сожалению. Ребенок выжил. Было молниеносное течение болезни: она «затяжелела» в течение буквально 4—5 дней. Обратилась, ее госпитализировали, и с первого дня она отказалась от госпитализации. Вернулась на следующий день, когда почувствовала себя очень плохо. Врачи ничего не смогли сделать, она ушла буквально на глазах. Ей не было и 30 лет.
И в нашей консультации был трагический случай: мама погибла, к сожалению. Ребенок выжил. Было молниеносное течение болезни: она «затяжелела» в течение буквально 4—5 дней. Обратилась, ее госпитализировали, и с первого дня она отказалась от госпитализации. Вернулась на следующий день, когда почувствовала себя очень плохо. Врачи ничего не смогли сделать, она ушла буквально на глазах. Ей не было и 30 лет.
Третья волна — еще более стремительная.
И поэтому мы звоним во все колокола: если женщина нас обманывает и не обращается к нам с самого начала, это в буквальном смысле смертельно опасно.
— А как сейчас?
— Хорошо, что сейчас у нас есть тактика лечения, мы научились это лечить и не допускать смертей женщин и детей. Дай Бог справляться и дальше.
Сейчас мы успеваем госпитализировать женщин в состоянии средней тяжести, и они выздоравливают. Буквально вчера положили в больницу одну нашу будущую маму. Она болела, у нее был положительный ПЦР, и как только анализ крови стал хуже — мы немедленно ее госпитализировали. А она отказывалась: «Я не лягу!» Мы ее уговорили хотя бы поехать в РКИБ и сделать там КТ (КТ для беременных делают только там). С условием, что если на снимках все будет хорошо — она сдаст анализы и пойдет лечиться домой. Но мы-то понимали, что КТ покажет поражение, потому что картина крови об этом говорила совершенно однозначно.
А она отказывалась: «Я не лягу!» Мы ее уговорили хотя бы поехать в РКИБ и сделать там КТ (КТ для беременных делают только там). С условием, что если на снимках все будет хорошо — она сдаст анализы и пойдет лечиться домой. Но мы-то понимали, что КТ покажет поражение, потому что картина крови об этом говорила совершенно однозначно.
С каждым днем мы набираем все больше опыта, и благодаря этому удается спасать и матерей, и детей.
«Риск получить облучение несоизмеримо ниже, чем риск потерять ребенка или жизнь»
— Какие вы видите изменения крови, которые говорят о том, что пора бежать в больницу?
— В крови мы видим воспалительную реакцию и признаки сгущения крови.
И тогда это значит, что надо срочно проводить антикоагуляционную терапию. Для беременных это рекомендуется делать только в инъекционной форме — а значит, это будет сложно делать на дому. Более того, многие просто наотрез отказываются делать себе уколы.
А в стационаре все это делается квалифицированно, женщина постоянно под наблюдением. Ей там и обезвоживание компенсируют капельницами, причем восполнить его надо грамотно, чтобы выдержать нужный баланс. Так что стационар однозначно показан в таких случаях!
Ей там и обезвоживание компенсируют капельницами, причем восполнить его надо грамотно, чтобы выдержать нужный баланс. Так что стационар однозначно показан в таких случаях!
Мы, конечно, наблюдаем состояние ребенка в течение всей беременности и после того, как мама выздоровела. Смотрим, не возникло ли осложнений или нарушений во внутриутробном развитии
— Многие еще крайне неохотно соглашаются на КТ — все-таки беременной женщине это не очень показано?
— Во-первых, это цифровой метод и низкодозное облучение. Во-вторых, на пациентку обязательно надевается защитная накидка. Ну и в-третьих, риски получить небольшое облучение несоизмеримо ниже, чем риск потерять ребенка или собственную жизнь. При тяжелом течении ковида знать картину КТ жизненно необходимо, и это не фигура речи. Ведь если мы видим крупный очаг поражения при хорошем самочувствии пациентки (а такое — не редкость!) — значит, надо подключать определенные виды лечения. Врачи должны обязательно видеть подробную картину болезни, чтобы справиться с ней.
И вот еще факт, который, может быть, успокоит тех, кто боится КТ: все те пациентки, которые проходили у нас лечение от коронавируса в ноябре, уже благополучно родили детей, и снимки никак не сказались на их развитии.
— То есть задача консультации — вовремя выявить болезнь, вовремя начать лечение и вовремя госпитализировать пациентку, если наблюдается среднее или тяжелое течение?
— Совершенно верно. А пациентки с легким течением лечатся на дому, мы им каждый день звоним, выясняем, какое у них состояние. И если женщина нам говорит, например, что у нее ухудшилось состояние — мы срочно вызываем к ней бригаду с терапевтом, чтобы у нее взяли анализы, осмотрели и откорректировали лечение. И если видим утяжеление — направляем в стационар.
Кроме прочего, мы, конечно, наблюдаем состояние ребенка в течение всей беременности и после того, как мама выздоровела. Смотрим, не возникло ли осложнений или нарушений во внутриутробном развитии.
«Если вокруг беременной все здоровы — ей негде заразиться!»
— Прививка при беременности показана?
— Прививка от коронавируса при беременности пока носит рекомендательный характер, обязательных показаний по срокам нет. Скоро должны выйти новые рекомендации, где будет прописано, что можно делать прививку с 22 недель, когда уже сформировался плод.
Конечно, если женщина хочет — она идет и прививается во время беременности. Но у нас в консультации таких пока нет. Были случаи, когда женщина не знала о том, что ждет ребенка, и успела за это время сделать вторую дозу вакцины. Сейчас у этой пациентки беременность протекает хорошо, без осложнений, ребенок развивается нормально.
— Сейчас идет очередная волна, заболеваемость высокая, заразиться легче. И что если в таких «военных» условиях непривитая женщина обнаруживает, что беременна? Ей бежать вакцинироваться?
— Обязательно рекомендовать прививку во время беременности мы пока не можем — еще нет результатов клинических испытаний. Но есть другой вариант: привить все окружение беременной женщины. Точно так же, как мы спасаем их от туберкулеза. Надо, чтобы вакцины получили все, кто живет и работает рядом с ней. И еще одно важное уточнение: круг общения должен быть в этот период минимальным. Как можно меньше надо бывать в людных местах и на мероприятиях. Если вокруг нее все здоровы — ей негде заразиться!
Но есть другой вариант: привить все окружение беременной женщины. Точно так же, как мы спасаем их от туберкулеза. Надо, чтобы вакцины получили все, кто живет и работает рядом с ней. И еще одно важное уточнение: круг общения должен быть в этот период минимальным. Как можно меньше надо бывать в людных местах и на мероприятиях. Если вокруг нее все здоровы — ей негде заразиться!
Обязательно рекомендовать прививку во время беременности мы пока не можем — еще нет результатов клинических испытаний. Но есть другой вариант: привить все окружение беременной женщины
— А транспорт как же, например? Или если у нее есть другие дети, которые ходят в школу? Детей-то привить мы пока не можем. Как защититься от заражения?
— Транспорт не дает такой высокий риск, там недолгий контакт. И если соблюдать абсолютно все меры предосторожности — то вероятность заразиться минимальна.
Плотная маска, антисептики, социальная дистанция — все это не пустые слова, это работает! Обязательно по приходу домой промыть нос солевым раствором, прополоскать горло, вымыть руки и лицо.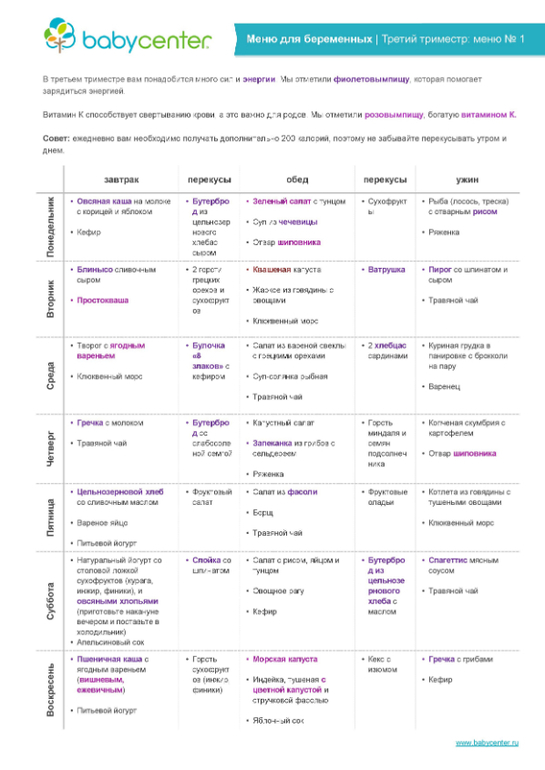 Чаще проветривать комнаты, постараться завести себе отдельную посуду и полотенце (это уже о том, что касается детей, которые могут принести коронавирус домой из школы). Большое значение имеет и регулярная влажная уборка. Все это работает против любого вируса.
Чаще проветривать комнаты, постараться завести себе отдельную посуду и полотенце (это уже о том, что касается детей, которые могут принести коронавирус домой из школы). Большое значение имеет и регулярная влажная уборка. Все это работает против любого вируса.
Пассивная иммунизация тоже работает: надо обязательно поддерживать нормальные уровни витамина С и витамина D. Обязательно должно быть у будущей мамы хорошее, полноценное питание, которое имеет огромное значение. Нужны витамины, нужны мясо и рыба. И если женщина внимательно и ответственно подходит к своему здоровью, если она соблюдает все рекомендации врачей, то она с огромной вероятностью не заболеет.
Но если все же чувствуется першение в горле, любые другие признаки острого респираторного заболевания, недомогание — нужно немедленно обращаться к доктору. Помните, промедление чревато очень серьезными последствиями!
Людмила Губаева, фото: Ринат Назметдинов
ОбществоМедицина Татарстанкогда и зачем они нужны
Ожидание малыша — процесс трепетный и волнительный. Но пока мамочка находится в эмоциях и подготовках к родам, перестраивая образ жизни, организм испытывает нагрузки и тоже перестраивает свою работу. Происходят гормональные и физиологические изменения, контролировать которые жизненно необходимо. В этот период организм женщины работает “за двоих” и ресурсов для бесперебойной работы требуется больше, чем обычно.
Но пока мамочка находится в эмоциях и подготовках к родам, перестраивая образ жизни, организм испытывает нагрузки и тоже перестраивает свою работу. Происходят гормональные и физиологические изменения, контролировать которые жизненно необходимо. В этот период организм женщины работает “за двоих” и ресурсов для бесперебойной работы требуется больше, чем обычно.
Сегодня разговариваем о здоровье будущих мам и делаем обзор витаминов, которые как раз и призваны помочь прекрасной половине сохранить беременность здоровой, поддержать её нормальное течение, обеспечить малышу поставку всех питательных веществ.
Витамины и микроэлементы, необходимые организму беременной женщины
Для удачного зачатия и здорового вынашивания малыша, требуются во-первых, витамины, во-вторых, гормональный баланс, в третьих, крепкая нервная система. Надо сказать, что последние два слагаемых удачной беременности, обеспечиваются именно полноценным содержанием витаминов у будущей мамы.
- Витамины группы В — основные, влияющие на здоровую беременность. Благодаря рибофлавину или Витамину В2 в организм продуцирует часть гормонов, вырабатываются красные кровяные тельца и аденозинтрифосфорная кислота (АТФ), которая буквально вдыхает жизнь в наши клетки. Поэтому наличие этого витамина настолько важно в организме беременной женщины.
- Витамин B9 или фолиевая кислота — важнейшая в женском здоровье. Этот витамин целенаправленно оберегает репродуктивную систему, способствуя зачатию и вынашиванию плода и препятствует развитию раковых клеток.
- Витамины, которые очищают организм беременной и уже родившей женщины от шлаков и токсинов — А и Е. Они положительно влияют на нервную и сердечно-сосудистую системы, берегут зрение. Во время беременности и родов у женщин могут начаться проблемы с глазами под влиянием гормональных перестроек.
-
Витамин С — помогает организму мобилизовать защитный барьер организма, при его достаточном количестве у человека железо усваивается лучше.
 Недостаток железа приводит к анемии и низкому гемоглобину, что для беременной женщины — не самый хороший вариант.
Недостаток железа приводит к анемии и низкому гемоглобину, что для беременной женщины — не самый хороший вариант. - Йод — верный друг щитовидной железы, которая отвечает за выработку гормонов, жизненно необходимых человеку, а тем более, беременной женщине.
- Кальций — достаточное его количество в организме — залог того, что вся костная система малыша будет развиваться нормально.
Чем отличаются обычные витамины от витаминов для беременных
Беременной женщине требуется больше витаминов и минералов, которыми она будет делится с плодом для его нормального развития: так что первое отличие — доза. Которая корректируется в зависимости от срока беременности. С каждым триместром плод растет и развивается, а следовательно, состав полезных веществ для него и будущей мамы, поддерживающий эти процессы в порядке, может меняться. От обычных витаминных комплексов специализированные отличаются составом и дозировкой, которые созданы с учётом особенностей организма беременной женщины, и с учётом оптимального поддержания тех процессов, которые в нём запускаются.
Рекомендованная норма витаминов и минералов, её доза для женщин, вынашивающих ребенка, выглядит так:
| Витамины — суточная доза | Микроэлементы — суточная доза |
|
В
12 – 3,0-4,0 мкг; |
Железо 30-60 мг |
Самый важный, который требует к себе более трепетного отношения и внимания со стороны самой женщины, доктора и, пожалуй, всех членов семьи. Потому как в этот период закладывается нервная система будущего малыша, формируется кровеносная и сердечно-сосудистая системы. Для того, чтобы эти процессы протекали благополучно, женщине необходимо включать в рацион такие витамины, как:
Потому как в этот период закладывается нервная система будущего малыша, формируется кровеносная и сердечно-сосудистая системы. Для того, чтобы эти процессы протекали благополучно, женщине необходимо включать в рацион такие витамины, как:
- Для нормального роста и пропорций будущего малыша — витамин А;
- Для уменьшения вероятности токсикоза и судорог, а также снятия нервной возбудимости — витамины группы В, в частности В6, который рекомендовано принимать вместе с магнием;
- Для правильного формирования нервной трубки плода, откуда будет формироваться головной и спинной мозг жизненно необходим прием ещё одного витамина группы В — В9 — фолиевая кислота.
- Для нормального развития кровеносной системы будущего малыша и поддержания процесса развития эмбриона в целом — йод и железо.
ВАЖНО ЗНАТЬ: Фолиевая кислота — это один из немногих витаминов, который не вырабатывается нашим организмом и лишь незначительное его количество мы имеем только благодаря полезным кишечным бактериям, которые синтезируют фолиевую кислоту. Пища или витамины из аптеки — единственно верный путь для удовлетворения суточной нормы.
Пища или витамины из аптеки — единственно верный путь для удовлетворения суточной нормы.
Не менее важен, чем начало беременности. И если по окончании 1 триместра все системы и органы малыша уже сформированы, то 2 триместр — время для его активного развития и роста. Так, на этом этапе важно включать в рацион женщины:
- Всё те же витамины группы В — для нормального функционирования нервной системы малыша, для поддержания в норме выработку аминокислот и химических элементов, предотвращают дефицит клеток гемоглобина, снижает риск позднего токсикоза у женщины;
- Витамин для иммунитета — С;
- Витамин и минерал для здорового роста костей и сердечно-сосудистой системы малыша и препятствия разрушения костной ткани у женщины — Д; кальций
- Витамин для поддержания в норме состояния плаценты и снижения риска ранних родов — Е;
- Поддержание в норме уровня гемоглобина и сведения к нулю рисков возникновения анемии — железо;
-
Поддержание щитовидной железы, производящей в организме беременной женщины жизненно важные гормоны и нормальное развитие головного мозга у плода — йод.

ВАЖНО ЗНАТЬ: малыш получает все питательные вещества, в том числе необходимые витамины и минералы от мамы. Так, пищевые привычки будущего ребенка, его здоровье и иммунитет формируются ещё в утробе мамы. Поэтому очень важно следить за рационом женщине, которая ждёт ребенка.
Витамины третьего триместра:3 триместр — заключительный этап беременности, на котором плод достигает крупных размеров, становится более активен. Нагрузка на организм женщины увеличивается. Для чего и какие витамины нужны сейчас:
- Витамин Д — важен для поддержания в норме метаболизма кальция и фосфора — основных элементов формирования здорового скелета, а также этот витамин важен для предотвращения детских рахитов и деформаций костей.
-
Витамины группы В — обязательны для снижения риска позднего токсикоза, для нормальной циркуляции жидкости в женском организме и её выведения; для выработки гормона роста, который важен для малыша.

- Витамин для иммунитета — С — но, кроме защиты здоровья малыша и беременной женщины, этот витамин защищает другие поступающие жирорастворимые витамины от окисления, тем самым способствуя лучшему их усвоению.
-
Витамины для нормальной работы плаценты, хорошей эластичности кожи и стенок матки — А, Е.
Среди большого наличия витаминов для беременных женщин, рекомендуем остановить внимание на следующих производителях, при оптимальном соотношении “цена/качество/безопасность”:
 Компливит Мама (комбинированный поливитаминный препарат, содержит набор микро- и макроэлементов, поддерживающих стабильность эритроцитов, способствует нормальному развитию плаценты и эмбриональных тканей, входящие в состав витамины стимулируют синтез амино- и нуклеиновых кислот, тормозит развитие анемии). Элевит пронаталь (содержит оптимальное количество витаминов и минералов для полноценного рациона питания беременных и кормящих женщин). АлфаВит Мамино здоровье (гипоаллергенное сочетание витаминов и минералов, в оптимальной дозировке содержат железо, кальций, Витамин Д, фолиевую кислоту, подходят для использования в 1 триместре беременности, для поддержания правильного развития эмбриона).
Компливит Мама (комбинированный поливитаминный препарат, содержит набор микро- и макроэлементов, поддерживающих стабильность эритроцитов, способствует нормальному развитию плаценты и эмбриональных тканей, входящие в состав витамины стимулируют синтез амино- и нуклеиновых кислот, тормозит развитие анемии). Элевит пронаталь (содержит оптимальное количество витаминов и минералов для полноценного рациона питания беременных и кормящих женщин). АлфаВит Мамино здоровье (гипоаллергенное сочетание витаминов и минералов, в оптимальной дозировке содержат железо, кальций, Витамин Д, фолиевую кислоту, подходят для использования в 1 триместре беременности, для поддержания правильного развития эмбриона).- Выбирайте витамины с умом. Перед приёмом проконсультируйтесь со специалистом, чтобы с учётом ваших особенностей он помог подобрать препарат.
- внимательно изучите инструкцию, противопоказания и состав.
-
у беременных женщин встречаются аллергические реакции на определенный витамин или их сочетания, так лучше пройти дополнительное обследование, чтобы исключить риски при беременности или заменить одни витамины другими.

- Витамины стоит принимать в одно и то же время, чтобы они равномерно накапливались в крови и тканях, так эмбрион будет получать равномерное снабжение полезными веществами.
- Ни один витамин специалисты не рекомендуют принимать натощак. Желательно делать это после еды. Это связано с тем, что полезные вещества лучше будут всасываться в кишечнике, растворившись в пище, да и проблемы со слизистыми оболочками желудка беременным женщинам нежелательны.
- Лучшее время приёма витаминов — утренние часы после завтрака.
- Придерживайтесь точных дозировок! Если пропустили приём витамина, не пытайтесь “догнать дозу” в следующий приём, выпив две таблетки или капсулы.
Сохранение беременности | ЧУЗ «КБ «РЖД-Медицина» им. Н.А. Семашко»
Сохранение беременности необходимо при угрозе выкидыша, появлении преждевременных родов и других состояний, угрожающих жизне и здоровью будущего ребенка. Спровоцировать отслойку плаценты или другие патологические изменения могут стрессы, перенесенные инфекции, физические травмы, генетические отклонения. При своевременном обращении в больницу удается сохранить беременность и взять под контроль ее дальнейшее развитие.
Спровоцировать отслойку плаценты или другие патологические изменения могут стрессы, перенесенные инфекции, физические травмы, генетические отклонения. При своевременном обращении в больницу удается сохранить беременность и взять под контроль ее дальнейшее развитие.
В ЧУЗ «КБ «Ржд-Медицина» им. Н.А.Семашко» работают акушеры-гинекологи с многолетним стажем. Женщина может лечь на сохранение беременности, пройти безопасное обследование и получить всю необходимую помощь профессионалов сразу при появлении жалоб.
Показания для сохранения беременности
Чем раньше будущая мать обращается к специалистам, тем выше шанс сохранить беременность. Рекомендуется при первых признаках как можно скорее вызвать бригаду медиков.
Основные признаки угрозы выкидыша:
- кровянистые выделения из половых путей;
- тянущие боли внизу живота;
- повышение тонуса матки, появление спазмов в животе;
- слабость, потеря сознания.
Угрожают будущему ребенку и женщине также различные состояния, которые сопровождаются повышением давления, нарушениями в работе сердечно-сосудистой системы. При поздних токсикозах ребенок может даже погибнуть до родов. Поэтому так важно сразу обращаться за медицинской помощью.
При поздних токсикозах ребенок может даже погибнуть до родов. Поэтому так важно сразу обращаться за медицинской помощью.
Помощь на раннем сроке
В первом триместре провоцируют выкидыш разные факторы, включая генетические аномалии плода. Также будущий ребенок может погибнуть на фоне резус-конфликта, гормональной перестройки женского организма. Главный признак выкидыша на раннем сроке — кровотечение. Выделения могут быть сначала умеренными, но без помощи специалистов они становятся более обильными.
Женщину с кровотечением необходимо госпитализировать в стационар. Врачи назначают препараты на основе гормона прогестерона. Его количество при выкидыше резко сокращается. Также специалисты используют спазмолитики, другие средства, расслабляющие матку. Гинекологи рекомендуют соблюдать полный физический и эмоциональный покой.
После выписки из стационара некоторое время придется соблюдать определенные ограничения. Запрещены интимные контакты, посещение бани, сауны. Будущей матери нельзя поднимать тяжелые предметы, выполнять работу по дому. При сохранении угрозы выкидыша ограничения соблюдают на протяжении всего периода вынашивания.
При сохранении угрозы выкидыша ограничения соблюдают на протяжении всего периода вынашивания.
Помощь на позднем сроке
При угрозе преждевременных родов на позднем сроке проводят лечение в стационаре или в домашних условиях, в зависимости от состояния пациентки. Профессионалы следят за показателями артериального давления, весом, состоянием почек, оценивают наличие внутренних и внешних отеков. Важно правильно питаться, чтобы малыш активно развивался и при преждевременных родах имел оптимальный вес.
Препараты для сохранения беременности
Женщина во время беременности принимает лекарства только по назначению врача. Для устранения угрозы выкидыша используют гормональные средства, содержащие гормон прогестерон. Для снижения гипертонуса матки назначают спазмолитики. Они также снимают боли внизу живота и в области поясницы. При появлении кровянистых выделений специалисты назначают кровоостанавливающие препараты.
Мы предупреждаем преждевременные роды, используя медикаментозную терапию, физический покой. Пациентки находятся под присмотром квалифицированных акушеров-гинекологов, проходят все необходимые исследования, позволяющие оценить состояние будущего ребенка. Но иногда по медицинским показаниям приходится проводить срочные роды. Клиника оснащена всем необходимым для оказания квалифицированной помощи новорожденному и самой роженице.
Пациентки находятся под присмотром квалифицированных акушеров-гинекологов, проходят все необходимые исследования, позволяющие оценить состояние будущего ребенка. Но иногда по медицинским показаниям приходится проводить срочные роды. Клиника оснащена всем необходимым для оказания квалифицированной помощи новорожденному и самой роженице.
Профилактика осложнений беременности
Повышение тонуса матки, особенно на ранних сроках, кровянистые выделения нередко появляются из-за действия стрессов и нарушения рекомендаций гинеколога. Нагрузки должны быть умеренными. Спать женщине рекомендуется не менее 8-9 часов в сутки. Также стоит принимать витаминные комплексы и в первые месяцы использовать фолиевую кислоту, которая предупреждает развитие у будущего ребенка дефекта нервной трубки.
Перед зачатием необходимо убедиться в отсутствии инфекций, гормональных нарушений, сдать анализы, довести вес до физиологической нормы. Также важно сохранять психоэмоциональный покой, избегать стрессов и лишних переживаний. При появлении даже незначительных признаков угрозы выкидыша необходимо как можно скорее обращаться за медицинской помощью.
При появлении даже незначительных признаков угрозы выкидыша необходимо как можно скорее обращаться за медицинской помощью.
Запись на прием
Вы можете записаться к специалисту нашей клиники круглосуточно. Мы принимаем беременных в стационар, проводим все необходимые мероприятия по сохранению жизнеспособности плода и предупреждению осложнений. Также оказываем помощь амбулаторно. Прерывание беременности до 27 недель является выкидышем, после 28 недель — преждевременными родами. Акушеры-гинекологи оказывают помощь пациенткам с учетом срока вынашивания.
Вы можете записаться на прием в удобное время. При угрозе выкидыша медиков необходимо вызывать незамедлительно. Профессионалы клиники назначат исследования, позволяющие оценить состояние будущего ребенка, качество кровотока, работы сердечно-сосудистой системы и другие жизненно важные показатели.
Что нужно и что нельзя делать для более безопасной беременности
На этой странице описаны вещи (действия, продукты, лекарства и т. Д.) В жизни, которые могут представлять опасность для вашего развивающегося ребенка. Следование рекомендациям на этой странице снизит риск осложнений или потери беременности. Вся информация основана на данных исследований.
Д.) В жизни, которые могут представлять опасность для вашего развивающегося ребенка. Следование рекомендациям на этой странице снизит риск осложнений или потери беременности. Вся информация основана на данных исследований.
Принимайте фолиевую кислоту и витамин D
Фолиевая кислота снижает риск дефектов нервной трубки у вашего ребенка почти до нуля. Идеально начинать принимать за три месяца до зачатия, но если для этого уже слишком поздно, не волнуйтесь, а начните принимать рекомендуемую суточную дозу сейчас и продолжайте принимать ее до конца первого триместра (12-я неделя беременности).Подробнее о фолиевой кислоте читайте здесь.
Витамин D помогает вашему ребенку развивать здоровые кости, зубы и мышцы. Он помогает регулировать уровень кальция и фосфата в организме. Они нужны вам для сохранения здоровья костей и зубов. Подробнее о витамине D читайте здесь.
Ежедневный прием добавок витамина D еще более важен, если вы подвержены риску дефицита витамина D:
- для более темной кожи
- , если вы получаете меньше солнечного света, например, много остаетесь внутри, или если вы обычно закрываете кожу по культурным причинам.

Эти две добавки — единственные, которые вам нужны во время беременности, если ваш врач или акушерка не диагностируют дефицит, такой как дефицит железа.
Вы можете купить их дешево в аптеках или супермаркетах (если вы покупаете добавки собственной торговой марки индивидуально, они могут быть дешевле, чем фирменные упаковки витаминов для беременных).
Если вы получаете пособие или вам меньше 18 лет, вы можете получать бесплатные витамины в рамках государственной программы «Здоровый старт».
Оставайся активным
Сидячий образ жизни (частое сидение) вреден для вас и вашего ребенка.
Это повышает риск чрезмерной прибавки в весе, гестационного диабета, преэклампсии и варикозного расширения вен, а также повышает вероятность одышки и болей в пояснице.
Если вы выполняли упражнения до беременности, вы можете продолжать на том же уровне, но прислушивайтесь к своему телу и замедляйтесь, когда чувствуете дискомфорт.
Если до беременности вы не занимались спортом, вам не нужно посещать организованные занятия, главное — быть активными. Здесь есть советы, которые помогут вам сделать упражнения в течение дня.
Здесь есть советы, которые помогут вам сделать упражнения в течение дня.
Рекомендуемая активность для беременных — 30 минут в день четыре раза в неделю. Прочтите все о физических упражнениях и беременности здесь.
Думайте о том, что вы едите
Некоторые продукты несут небольшой риск инфекций, таких как токсоплазмоз или листериоз. Другие могут вызвать пищевое отравление, например, сальмонелла. В других слишком много витамина А или ртути, которые могут нанести вред вашему развитию.
Инфекция, вызванная листерией , встречается редко, но если вы заразитесь, она может серьезно повредить вашему будущему ребенку.Продукты, которые с большей вероятностью являются переносчиками листерий:
- Созревший в плесени мягкий сыр, такой как камамбер или бри, и мягкий сыр с голубыми прожилками (нет риска с твердым сыром, таким как чеддер, пармезан или стилтон, или с творогом или плавленым сыром)
- паштет (даже овощной паштет)
- молоко непастеризованное
Пищевое отравление сальмонеллой вряд ли нанесет вред вашему ребенку, но может вызвать у вас сильный приступ диареи и рвоты. Продукты, которые с большей вероятностью являются переносчиками сальмонеллы:
Продукты, которые с большей вероятностью являются переносчиками сальмонеллы:
- молоко непастеризованное
- Избегайте употребления сырых или частично приготовленных яиц или продуктов, которые могут их содержать (например, майонез), если они не производятся в соответствии со стандартом безопасности пищевых продуктов, который называется Кодекс правил британского льва
Инфекция токсоплазмозом встречается редко, но если вы заразитесь, она может серьезно повредить вашему будущему ребенку.Продукты, которые с большей вероятностью являются переносчиками паразитов токсоплазмы:
- сырые или недоваренные готовые блюда
- сырое или частично приготовленное мясо, особенно птица
- немытые овощи и салат
- вяленое или ферментированное мясо (его можно заморозить или приготовить перед употреблением в пищу)
Слишком много витамина A может повлиять на вашего развивающегося ребенка.
Продукты с высокими дозами витамина А:
- печень и печеночные продукты
- Высокодозированные поливитаминные добавки, добавки рыбьего жира или любые добавки, содержащие витамин А.
Слишком много ртути и других загрязнителей, таких как диоксины и полихлорированные бифенилы (ПХД)
Если вы едите следующее, вы рискуете съесть слишком много ртути и других веществ, которые могут нанести вред вашему растущему ребенку:
- акула, рыба-меч или марлин
- более двух стейков из тунца в неделю (около 140 г приготовленных или 170 г сырых)
- более четырех банок тунца среднего размера в неделю
- более двух порций жирной рыбы в неделю, такой как лосось, форель, скумбрия и сельдь.
Тем не менее, ешьте рыбу в указанных выше пределах, поскольку это хороший источник питания для вашего ребенка.
Подробнее о питании во время беременности читайте здесь.
Следите за движениями вашего ребенка
Шевеления вашего ребенка — признак того, что он здоров. Начните контролировать движения примерно на 24 неделе, и если вы заметите уменьшение движения, немедленно обратитесь за помощью. Прочтите здесь важную информацию о том, на что обращать внимание и что делать, если вы заметили разницу.
Начните контролировать движения примерно на 24 неделе, и если вы заметите уменьшение движения, немедленно обратитесь за помощью. Прочтите здесь важную информацию о том, на что обращать внимание и что делать, если вы заметили разницу.
Ложитесь спать на боку в третьем триместре
Если вы засыпаете на спине в третьем триместре, риск мертворождения удваивается.Вы можете просыпаться ночью в самых разных позах, и это нормально, но если вы ложитесь спать на боку, вы будете спать спокойно для своего ребенка.
Помните свое психическое здоровье
Каждая десятая женщина страдает психическим расстройством во время беременности. Не списывайте негативные, необычные или неожиданные плохие чувства на часть своей беременности, особенно если они длятся дольше, чем ожидалось. Узнайте больше о разнице между перепадами настроения и более глубоким беспокойством / депрессией здесь.
Рассмотрите возможность принятия предлагаемых прививок
Во время беременности вам будут предложены две прививки:
- Ваш терапевт или акушерка предложит вам вакцину от коклюша .
 Вам будет предложена вакцинация для повышения уровня антител. Эти антитела передаются вашему ребенку через плаценту. Лучшее время для вакцинации для защиты вашего ребенка — от 16 до 32 недель беременности. Вы можете сделать прививку в любое время с 16 недель, но если она сделана после 38 недель, она может быть менее эффективной.
Вам будет предложена вакцинация для повышения уровня антител. Эти антитела передаются вашему ребенку через плаценту. Лучшее время для вакцинации для защиты вашего ребенка — от 16 до 32 недель беременности. Вы можете сделать прививку в любое время с 16 недель, но если она сделана после 38 недель, она может быть менее эффективной. - В период с сентября по февраль вам предложат вакцину от гриппа. Есть данные, что беременные женщины могут быть более подвержены риску развития осложнений, если вы заразитесь гриппом во время беременности.
Подробнее о вакцинации при беременности читайте здесь.
Имейте при себе записи о беременности
Рекомендуется носить с собой дородовые записи, куда бы вы ни пошли, поскольку они содержат всю вашу медицинскую историю и историю беременности. Это особенно важно, если вам нужно обратиться в родильный дом, особенно в короткие сроки, поскольку именно так медицинские работники смогут увидеть вашу историю болезни и то, что происходило во время вашей беременности.
Возьмите отпуск за границу до 37 недель
Женщины говорят, что лучшее время для отпуска за границей — середина беременности.Тошнота и усталость обычны в первые 12 недель беременности, а риск выкидыша также выше в первые три месяца (это не связано с поездками). Путешествие на последних месяцах беременности может быть утомительным и неудобным.
Если вы решите отправиться в путешествие на более позднем сроке беременности:
- Уточняйте планы у авиакомпании. Вероятность родов выше после 37 недель, и некоторые авиакомпании не разрешают вам летать. После 28 недели беременности авиакомпания может запросить письмо от вашего врача или акушерки, подтверждающее дату родов и что у вас нет риска осложнений
- Уточняйте свои планы у своей страховой компании.Покрывается ли беременность в случае аварии?
- берите с собой справки по беременности и родам.
Путешествие на большие расстояния (пять часов и более) также сопряжено с небольшим риском тромбоза глубоких вен (ТГВ или тромбов), поэтому пейте много воды и старайтесь передвигаться во время полета.
Помните об этих симптомах
Есть некоторые симптомы, которые всегда следует проверять у акушерки или врача, поскольку они могут быть признаком того, что ребенок нездоров.
Вам также следует обратиться к акушерке, если вы чувствуете, что с вами или ребенком что-то не так, даже если вы точно не знаете, что именно.Во время беременности важно доверять своим инстинктам.
Не делайте этого во время беременности
Не ешь за двоих
Нет необходимости в дополнительных калориях в первом и втором триместрах. Если вы ведете активный образ жизни, в третьем триместре вы должны съесть дополнительно 200 калорий. Это эквивалент половины бутерброда.
Как выглядят 200 калорий? Узнай здесь
О рекомендуемой прибавке в весе при беременности читайте здесь
Не курить
Курение — главный изменяемый фактор риска (то, что вы можете изменить) для всех видов проблем со здоровьем вашего ребенка.Никогда не поздно остановиться. Подумайте о поддержке, поскольку было показано, что это повышает вероятность отказа от сигарет.
Подумайте о поддержке, поскольку было показано, что это повышает вероятность отказа от сигарет.
Здесь вам помогут бросить курить.
Не употребляю алкоголь
Не употребляйте алкоголь, особенно в первом триместре, когда мозг ребенка переживает период интенсивного развития. Узнайте больше о том, как алкоголь влияет на беременность и где вы можете получить поддержку, здесь.
Не употребляю наркотики
Кокаин, метаамфетамины, каннабис, психоактивные вещества (так называемые «легальные наркотики») могут увеличивать риск возникновения проблем со здоровьем.
Если вы принимаете запрещенные препараты, очень важно поговорить со своей акушеркой или врачом. Они не будут вас осуждать и могут предоставить вам надлежащий уход и поддержку во время беременности. Чем больше они знают, тем больше они могут помочь вам и вашему ребенку получить правильное лечение.
Вы также можете получить конфиденциальную (они не будут никому говорить о вашем употреблении наркотиков) дополнительную поддержку от Talk to Frank. На сайте есть живой чат. Вы можете написать 82111 или позвонить по телефону 0300123 6600
На сайте есть живой чат. Вы можете написать 82111 или позвонить по телефону 0300123 6600
Не занимайтесь дайвингом и контактными видами спорта
Большинство упражнений безопасны и полезны для здоровья, но несколько занятий могут нанести травму ребенку.Прочтите здесь о занятиях, которые могут нанести вред вашему развивающемуся ребенку.
Не пейте (и не ешьте) слишком много кофеина
Более 60% женщин, проверявших потребление кофеина с помощью нашего калькулятора кофеина, были удивлены, обнаружив, что они превысили лимит. Высокий уровень кофеина во время беременности может привести к рождению ребенка с низкой массой тела, что может увеличить риск проблем со здоровьем в более позднем возрасте. Слишком много кофеина также связано с выкидышем.
Проверьте свое потребление кофеина здесь.
Не придерживайтесь диеты во время беременности
Исключение групп продуктов питания может лишить вашего ребенка питательных веществ, необходимых ему для роста. Вместо диеты лучше придерживаться здорового сбалансированного питания.
Вместо диеты лучше придерживаться здорового сбалансированного питания.
Использование лекарств в первом триместре беременности в Камеруне: многобольничное исследование | BMC по беременности и родам
Это исследование показало, что общая распространенность употребления традиционных медикаментов в первом триместре беременности среди беременных женщин на юго-западе Камеруна составила 73,2%. Если сузить круг до традиционных лекарств, не связанных с беременностью, уровень потребления составил 68.3%. Очевидно, что эти показатели высоки по сравнению с показателями, зарегистрированными в Африке и других развивающихся странах. Из 1268 женщин, опрошенных во время посещений ДРП в 8 больницах Эфиопии, только 29,9% сообщили, по крайней мере, об одном приеме лекарств в течение первого триместра [12]. Такая низкая распространенность воздействия наркотиков по сравнению с текущим исследованием может быть результатом систематической ошибки воспоминаний в эфиопском исследовании, поскольку большинство женщин находились в третьем триместре. Два других исследования в Бразилии и Пакистане, основанные на размерах выборки примерно в четыре тысячи, показали, что общая распространенность воздействия в первом триместре составляет 22 человека.2% и 11,0% соответственно [13, 14]. В бразильском исследовании женщины были опрошены в течение 24 часов после родов. Поскольку этот период находится дальше от первого триместра, в сочетании со стрессом во время родов, этим женщинам, возможно, было трудно вспомнить воздействия в первом триместре. В исследовании, проведенном в Пакистане, были рассмотрены только те рецепты, которые выписывались женщинам во время посещений дородовой помощи — следовательно, лекарства, отпускаемые без рецепта, и лекарства, прописанные где-либо еще (например, терапевтом), были бы пропущены. Одно исследование, проведенное в Китае [15], основанное на проспективно собранных данных, сообщило о распространенности (75%), аналогичной той, что наблюдалась в нашем исследовании.
Два других исследования в Бразилии и Пакистане, основанные на размерах выборки примерно в четыре тысячи, показали, что общая распространенность воздействия в первом триместре составляет 22 человека.2% и 11,0% соответственно [13, 14]. В бразильском исследовании женщины были опрошены в течение 24 часов после родов. Поскольку этот период находится дальше от первого триместра, в сочетании со стрессом во время родов, этим женщинам, возможно, было трудно вспомнить воздействия в первом триместре. В исследовании, проведенном в Пакистане, были рассмотрены только те рецепты, которые выписывались женщинам во время посещений дородовой помощи — следовательно, лекарства, отпускаемые без рецепта, и лекарства, прописанные где-либо еще (например, терапевтом), были бы пропущены. Одно исследование, проведенное в Китае [15], основанное на проспективно собранных данных, сообщило о распространенности (75%), аналогичной той, что наблюдалась в нашем исследовании.
В отличие от ортодоксальных лекарств, не связанных с беременностью, с высокой распространенностью, использование ортодоксальных лекарств, связанных с беременностью, в первом триместре в этом исследовании было низким (42,3%), что свидетельствует о недостаточном использовании этих лекарств. Это наблюдение, похоже, верно и для других африканских стран. На основе всей беременности распространенность 42% и 34% была зарегистрирована в Нигерии [16] и Эфиопии [12] соответственно. Два исследования в Нигерии [17] и Танзании [18] сообщили о более высокой распространенности (76% и 94% соответственно) потребления фолиевой кислоты.Однако эти результаты были основаны на воздействии лекарств на протяжении всей беременности и, вероятно, уменьшатся при ограничении до первого триместра, поскольку исследования в Африке всегда сообщали о гораздо большей доле (примерно на 40% больше) воздействия лекарств во втором и третьем триместрах по сравнению с к первому триместру [12, 19]. В нашем исследовании 75% женщин записывались на ДРП после первого триместра. Почти половина (46%) женщин записывались на ДРП поздно (после 18 недель), несмотря на рекомендации ВОЗ бронировать до 17 недель [20], и женщины почти полностью зависели от лекарств, которые давали в больнице.Это могло бы помочь объяснить низкое потребление в первом триместре лекарств, связанных с беременностью, которые в основном назначаются во время посещений ДРП.
Это наблюдение, похоже, верно и для других африканских стран. На основе всей беременности распространенность 42% и 34% была зарегистрирована в Нигерии [16] и Эфиопии [12] соответственно. Два исследования в Нигерии [17] и Танзании [18] сообщили о более высокой распространенности (76% и 94% соответственно) потребления фолиевой кислоты.Однако эти результаты были основаны на воздействии лекарств на протяжении всей беременности и, вероятно, уменьшатся при ограничении до первого триместра, поскольку исследования в Африке всегда сообщали о гораздо большей доле (примерно на 40% больше) воздействия лекарств во втором и третьем триместрах по сравнению с к первому триместру [12, 19]. В нашем исследовании 75% женщин записывались на ДРП после первого триместра. Почти половина (46%) женщин записывались на ДРП поздно (после 18 недель), несмотря на рекомендации ВОЗ бронировать до 17 недель [20], и женщины почти полностью зависели от лекарств, которые давали в больнице.Это могло бы помочь объяснить низкое потребление в первом триместре лекарств, связанных с беременностью, которые в основном назначаются во время посещений ДРП.
Наиболее часто упоминаемой группой традиционных лекарств были анальгетики. Похоже, это подтверждает аналогичное исследование, проведенное в Нигерии [16]. Как было отмечено в этом исследовании, как и в случае стран Африки к югу от Сахары, потребление анальгетиков было очень высоким. Это можно объяснить высокой распространенностью инфекционных заболеваний в странах Африки к югу от Сахары, часто связанных с лихорадкой, при которой показаны анальгетики.Фактически, прием анальгетиков, таких как парацетамол, при подозрении на малярию настолько распространен, что, когда женщин в нашем исследовании спросили, для чего показан парацетамол, некоторые сказали, что «это сопровождение противомалярийного средства».
Противоанемии были наиболее распространенными лекарствами, связанными с беременностью, и второй по частоте потребляемой группой лекарств. Ачиди и его коллеги (2005) [21] сообщили, что 70% женщин, обратившихся в свою первую клинику ДРП на юго-западе Камеруна, страдают анемией. Кровопотеря — одна из основных причин материнской смертности в странах Африки к югу от Сахары.Это происходит главным образом из-за инфекций (в основном малярии), которые снижают уровень гемоглобина в крови и кровопотерю во время родов (послеродовое кровотечение (ПРК)) [22]. Поэтому антианемии более широко распространены в странах Африки к югу от Сахары, чем где-либо в мире. Таким образом, наблюдаемая распространенность (38,6%) антианемий в этом исследовании была очень низкой по сравнению с ожидаемой распространенностью анемии 70%. Опять же, низкий уровень потребления противоанемий женщинами в нашем исследовании может быть связан с поздней регистрацией ДРП, поскольку эти препараты обычно назначаются во время посещения ДРП в качестве профилактики.
Кровопотеря — одна из основных причин материнской смертности в странах Африки к югу от Сахары.Это происходит главным образом из-за инфекций (в основном малярии), которые снижают уровень гемоглобина в крови и кровопотерю во время родов (послеродовое кровотечение (ПРК)) [22]. Поэтому антианемии более широко распространены в странах Африки к югу от Сахары, чем где-либо в мире. Таким образом, наблюдаемая распространенность (38,6%) антианемий в этом исследовании была очень низкой по сравнению с ожидаемой распространенностью анемии 70%. Опять же, низкий уровень потребления противоанемий женщинами в нашем исследовании может быть связан с поздней регистрацией ДРП, поскольку эти препараты обычно назначаются во время посещения ДРП в качестве профилактики.
Известно, что в Африке к югу от Сахары находится самое большое в мире бремя инфекционных заболеваний. Поэтому неудивительно, что в этой исследуемой популяции широко использовались противоинфекционные препараты, а противомалярийные и антибактериальные препараты 3 rd и 4 th наиболее часто применялись ортодоксальными лекарствами 33,6% и 20,8% респондентов. женщины соответственно. Однако по сравнению с 11-17% распространенностью антималярийных препаратов в других исследованиях [15, 16, 18] в Нигерии и Танзании с аналогичным контекстом в Камеруне, показатели, указанные здесь, кажутся очень высокими.Эти исследования, проведенные в Нигерии и Танзании, также показали распространенность использования антибактериальных средств на уровне 5-15%. В то время как эти исследования ограничивались фокусировкой только на городских районах с возможно более низкими показателями заболеваемости по сравнению с сельскими районами (хотя в текущем исследовании не наблюдалось различий в использовании противоинфекционных средств между городом и деревней), полученные значения кажутся удивительно низкими по сравнению с текущее исследование.
женщины соответственно. Однако по сравнению с 11-17% распространенностью антималярийных препаратов в других исследованиях [15, 16, 18] в Нигерии и Танзании с аналогичным контекстом в Камеруне, показатели, указанные здесь, кажутся очень высокими.Эти исследования, проведенные в Нигерии и Танзании, также показали распространенность использования антибактериальных средств на уровне 5-15%. В то время как эти исследования ограничивались фокусировкой только на городских районах с возможно более низкими показателями заболеваемости по сравнению с сельскими районами (хотя в текущем исследовании не наблюдалось различий в использовании противоинфекционных средств между городом и деревней), полученные значения кажутся удивительно низкими по сравнению с текущее исследование.
Сульфадоксин / пириметамин (категория C FDA), который противопоказан в течение первого триместра и который однозначно показан для профилактики малярии во втором триместре [23], был наиболее часто используемым противомалярийным средством (13% женщин) во время первый триместр. Анализ данных этого исследования позволяет предположить, что эти препараты действительно использовались для лечения малярии, а не в профилактических целях. Это контрастирует с наблюдением в Танзании, где на протяжении всего периода беременности артеметер / люмефантрин был наиболее распространенным противомалярийным средством (8,9% женщин), используемым для лечения малярии [18]. Однако исследование в Танзании также показало, что 1,5% женщин принимали сульфадоксин / пириметамин для лечения малярии. При использовании для лечения малярийной инфекции это противомалярийное средство имеет огромный потенциал для развития резистентности — серьезной проблемы, которую ВОЗ пыталась решить с тех пор, как это лекарство было впервые рекомендовано для профилактики малярии во время беременности в 1998 году [24].Учитывая, что большинство этих лекарств было получено в больнице, вполне вероятно, что медицинский персонал внес основной вклад в это сомнительное решение в отношении анализа риска / пользы. Конечно, есть много других причин возникновения этой ошибки, например, незнание, беременна ли женщина, или отсутствие хорошо обученных медсестер по использованию этих лекарств.
Анализ данных этого исследования позволяет предположить, что эти препараты действительно использовались для лечения малярии, а не в профилактических целях. Это контрастирует с наблюдением в Танзании, где на протяжении всего периода беременности артеметер / люмефантрин был наиболее распространенным противомалярийным средством (8,9% женщин), используемым для лечения малярии [18]. Однако исследование в Танзании также показало, что 1,5% женщин принимали сульфадоксин / пириметамин для лечения малярии. При использовании для лечения малярийной инфекции это противомалярийное средство имеет огромный потенциал для развития резистентности — серьезной проблемы, которую ВОЗ пыталась решить с тех пор, как это лекарство было впервые рекомендовано для профилактики малярии во время беременности в 1998 году [24].Учитывая, что большинство этих лекарств было получено в больнице, вполне вероятно, что медицинский персонал внес основной вклад в это сомнительное решение в отношении анализа риска / пользы. Конечно, есть много других причин возникновения этой ошибки, например, незнание, беременна ли женщина, или отсутствие хорошо обученных медсестер по использованию этих лекарств. Однако нужно быть осторожным с точностью отчетности женщин. Возможно, что некоторые женщины сообщили о более позднем применении в первом триместре; хотя эта проблема не была уникальной для сульфадоксина / пириметамина.Важно также отметить тот факт, что почти треть (30%) женщин, которые не сообщали о каких-либо заболеваниях малярией, принимали непрофилактические противомалярийные препараты. Действительно, в таких странах, как Камерун, где медицинские услуги оплачиваются из частных карманов, общеизвестно, что пациенты могут быть загружены ненужными лекарствами, чтобы заполнить казну больницы. Тем не менее, обеспечение доступа к противомалярийным препаратам для всех беременных женщин остается приоритетной задачей, поскольку это важно для их здоровья и выживания, а также для здоровья их детей.
Однако нужно быть осторожным с точностью отчетности женщин. Возможно, что некоторые женщины сообщили о более позднем применении в первом триместре; хотя эта проблема не была уникальной для сульфадоксина / пириметамина.Важно также отметить тот факт, что почти треть (30%) женщин, которые не сообщали о каких-либо заболеваниях малярией, принимали непрофилактические противомалярийные препараты. Действительно, в таких странах, как Камерун, где медицинские услуги оплачиваются из частных карманов, общеизвестно, что пациенты могут быть загружены ненужными лекарствами, чтобы заполнить казну больницы. Тем не менее, обеспечение доступа к противомалярийным препаратам для всех беременных женщин остается приоритетной задачей, поскольку это важно для их здоровья и выживания, а также для здоровья их детей.
Большинство женщин получали свои традиционные лекарства в основном в больнице, как и в Нигерии [6]. Это важный вывод, который предполагает, что меры безопасности могут быть нацелены в первую очередь на больницы, а не на аптеки или другие источники. Однако, как указано в этом исследовании, была упущена возможность во время общей консультации, когда медицинские работники недостаточно прописывали лекарства, связанные с беременностью, и, по-видимому, не могли заставить женщин зарегистрироваться для ДРП.
Однако, как указано в этом исследовании, была упущена возможность во время общей консультации, когда медицинские работники недостаточно прописывали лекарства, связанные с беременностью, и, по-видимому, не могли заставить женщин зарегистрироваться для ДРП.
Более двух третей женщин придерживались мнения, что ортодоксальные лекарства всегда безопасны, что указывает на то, что женщины предполагают безопасность лекарств, а профессионалам необходимо ввести элемент баланса пользы и риска.
На основании классификации риска FDA было обнадеживающим то, что женщины, участвовавшие в этом исследовании, не подвергались воздействию каких-либо известных тератогенных препаратов (категория X FDA). Однако было отмечено, что до 17% (исключая женщин, принимавших противомалярийные препараты) женщин подвергались воздействию хотя бы одного лекарства категории C или D FDA (потенциально тератогенного).
Наше исследование — первое в Африке, которое критически изучило множество социально-демографических детерминант использования лекарств и разделило лекарства, связанные с беременностью, и лекарства, не связанные с беременностью, которые, как было установлено, имеют разные детерминанты. Только в двух исследованиях в Эфиопии была предпринята попытка изучить предикторы использования лекарств во время беременности с использованием многомерного подхода, но они имеют серьезные ограничения, и результаты трудно сравнивать с нашими собственными. Мы обнаружили, что, возможно, неудивительно, что потребление лекарств выше там, где есть болезнь, но мы обнаружили, что существуют факторы, определяющие прием лекарств сверх болезни, которые предполагают различия в поведении, знаниях или отношениях.Это относилось как к лекарствам, принимаемым во время беременности, так и к лекарствам, не связанным с беременностью. То, насколько рано женщина записалась на ДРП, также было решающим фактором, особенно в отношении лекарств, связанных с беременностью. Молодой возраст матери был связан с гораздо меньшим использованием лекарств, не связанных с беременностью, но это не относилось конкретно к противоинфекционным препаратам. Женщины с одной или двумя предыдущими беременностями с большей вероятностью принимали лекарства, не связанные с беременностью, чем женщины во время их первой беременности или те, у которых было три или более предыдущих детей, но опять же, это не относилось конкретно к противоинфекционным средствам.
Только в двух исследованиях в Эфиопии была предпринята попытка изучить предикторы использования лекарств во время беременности с использованием многомерного подхода, но они имеют серьезные ограничения, и результаты трудно сравнивать с нашими собственными. Мы обнаружили, что, возможно, неудивительно, что потребление лекарств выше там, где есть болезнь, но мы обнаружили, что существуют факторы, определяющие прием лекарств сверх болезни, которые предполагают различия в поведении, знаниях или отношениях.Это относилось как к лекарствам, принимаемым во время беременности, так и к лекарствам, не связанным с беременностью. То, насколько рано женщина записалась на ДРП, также было решающим фактором, особенно в отношении лекарств, связанных с беременностью. Молодой возраст матери был связан с гораздо меньшим использованием лекарств, не связанных с беременностью, но это не относилось конкретно к противоинфекционным препаратам. Женщины с одной или двумя предыдущими беременностями с большей вероятностью принимали лекарства, не связанные с беременностью, чем женщины во время их первой беременности или те, у которых было три или более предыдущих детей, но опять же, это не относилось конкретно к противоинфекционным средствам.
Медицинское отделение было постоянным определяющим фактором для приема любой из трех категорий традиционных лекарств, что свидетельствует о том, что медицинские учреждения различаются по своему назначению поведения, независимо от статуса болезни и социально-демографических характеристик отдельных женщин. В Камеруне частные и государственные больницы различаются по многим аспектам, включая стоимость услуг (частные больницы более дорогие) и качество услуг (частные больницы уделяют больше внимания пациентам). Медсестры — это самый высокий уровень персонала в медицинских центрах по сравнению с больницами третичного уровня, в которых есть врачи и специалисты).
Лица с начальным образованием реже принимали лекарства для беременных; Возможно, что чем более образованна женщина, тем больше она понимает, почему ей нужно принимать лекарства, когда она не больна. Однако платежеспособность также может сыграть свою роль. Те, кто получил советы по безопасности, также с большей вероятностью принимали лекарства, связанные с беременностью. Возможно, поскольку лекарства, связанные с беременностью, следует принимать в течение более длительного периода во время беременности, чем большинство традиционных лекарств, женщинам нужен совет по безопасности, чтобы их успокоить.Женщины в сельских районах с большей вероятностью принимали лекарства, связанные с беременностью, возможно, потому, что эти лекарства сильно субсидируются в государственных медицинских центрах (первичных медицинских учреждениях), которые являются единственными больницами в большинстве сельских районов, в то время как медицинские учреждения третичного уровня с менее субсидируемыми лекарствами находятся в городах. области.
Возможно, поскольку лекарства, связанные с беременностью, следует принимать в течение более длительного периода во время беременности, чем большинство традиционных лекарств, женщинам нужен совет по безопасности, чтобы их успокоить.Женщины в сельских районах с большей вероятностью принимали лекарства, связанные с беременностью, возможно, потому, что эти лекарства сильно субсидируются в государственных медицинских центрах (первичных медицинских учреждениях), которые являются единственными больницами в большинстве сельских районов, в то время как медицинские учреждения третичного уровня с менее субсидируемыми лекарствами находятся в городах. области.
Сильные стороны и ограничения
У этого исследования было много сильных и слабых сторон. Исследование основано на интервью с женщинами, и, следовательно, все лекарства, о которых сообщалось, были употреблены, а не только прописаны.Выборка была разработана таким образом, чтобы быть репрезентативной для беременных женщин в юго-западном Камеруне, как с точки зрения проживания в городе / деревне, так и с точки зрения различных типов медицинских учреждений, в которые мы обращаемся, в то время как в других исследованиях в Африке использовались менее репрезентативные выборки [12, 14, 15].
Систематическая ошибка воспоминаний была ограничена, так как период интервью в основном приходился на второй триместр. Несколько женщин, опрошенных на сроке 7 месяцев беременности, сообщили о более низком потреблении лекарств, однако это не было значимым при многофакторном анализе.Кроме того, больничные книжки участников использовались в качестве дополнения к данным, полученным во время собеседований, а графические изображения лекарств использовались для улучшения воспоминаний. В ходе валидационного анализа было подтверждено, что в больничных книгах действительно есть некоторые данные, которые не были бы доступны только на основе интервью (около 10% зарегистрированных лекарств). Различная доступность больничных книг в разных медицинских учреждениях может усугубить различия в нормах приема лекарств. Хотя официальная проверка использования справочников с изображениями лекарств не проводилась, сборщики данных сообщили, что справочники с рисунками действительно помогли женщинам вспомнить лекарства, которые они принимали. Даже с этими мерами нельзя было исключить ограничения памяти, особенно краткосрочного употребления наркотиков. Некоторые женщины столкнулись с проблемой вспомнить, когда именно был первый триместр. И также возможно, что некоторые женщины просто сказали то, что, по их мнению, хотел услышать интервьюер. Использование многих сборщиков данных могло вызвать предвзятость интервьюера. Тем не менее, все интервьюеры прошли стандартное обучение, которое включало пилотное тестирование и валидацию процесса собеседования.
Даже с этими мерами нельзя было исключить ограничения памяти, особенно краткосрочного употребления наркотиков. Некоторые женщины столкнулись с проблемой вспомнить, когда именно был первый триместр. И также возможно, что некоторые женщины просто сказали то, что, по их мнению, хотел услышать интервьюер. Использование многих сборщиков данных могло вызвать предвзятость интервьюера. Тем не менее, все интервьюеры прошли стандартное обучение, которое включало пилотное тестирование и валидацию процесса собеседования.
Трудности в общении с деликатными темами, такими как ВИЧ, ограничивали объем предоставляемой информации о контакте. Согласно обследованию демографического состояния здоровья Камеруна 2011 года [25], 5,3% женщин инфицированы ВИЧ. Уровень 0,2%, наблюдаемый в текущем исследовании, свидетельствует о серьезном занижении сведений. К сожалению, поскольку антиретровирусные препараты предоставляются в качестве обычных лекарств в основном в центрах лечения ВИЧ, информации о воздействии антиретровирусных препаратов в больничных картах женщин нет. В Камерунской программе «Профилактика передачи инфекции от матери ребенку» все ВИЧ-инфицированные беременные женщины, посещающие ДРП, проходят антиретровирусную терапию, но трудно сказать, есть ли какая-либо связь между данными о контактах в центрах лечения ВИЧ и отделениях помощи ДР.Следовательно, можно было получить некоторые данные из файлов ANC, но при доступе к этим файлам были проблемы, такие как ограничения больниц. ВИЧ-инфекция в Камеруне, как и во многих других странах, по-прежнему вызывает стигму. Антиретровирусные препараты во время беременности являются важной темой фармаконадзора, поскольку у этих препаратов есть несколько проблем с безопасностью, но они жизненно важны во время беременности для предотвращения передачи инфекции от матери к плоду [26]. В будущих исследованиях необходимо будет разработать средства преодоления барьера страха стигматизации, такие как набор беременных женщин во время их посещения центров лечения ВИЧ или получение разрешения на доступ к записям ДРП.
В Камерунской программе «Профилактика передачи инфекции от матери ребенку» все ВИЧ-инфицированные беременные женщины, посещающие ДРП, проходят антиретровирусную терапию, но трудно сказать, есть ли какая-либо связь между данными о контактах в центрах лечения ВИЧ и отделениях помощи ДР.Следовательно, можно было получить некоторые данные из файлов ANC, но при доступе к этим файлам были проблемы, такие как ограничения больниц. ВИЧ-инфекция в Камеруне, как и во многих других странах, по-прежнему вызывает стигму. Антиретровирусные препараты во время беременности являются важной темой фармаконадзора, поскольку у этих препаратов есть несколько проблем с безопасностью, но они жизненно важны во время беременности для предотвращения передачи инфекции от матери к плоду [26]. В будущих исследованиях необходимо будет разработать средства преодоления барьера страха стигматизации, такие как набор беременных женщин во время их посещения центров лечения ВИЧ или получение разрешения на доступ к записям ДРП.
Меры предосторожности в первом триместре беременности: что можно и чего нельзя делать
11 фев
Меры предосторожности в первом триместре беременности: что можно и чего нельзя делать
Беременность — важный период в жизни женщины, и первый триместр определяет основные правила. Первый триместр беременности определяется как период, который начинается с первого дня последней менструации беременной женщины и продолжается до конца 12 недель.Если вы находитесь в первом триместре, рекомендуется запланировать дородовой визит в одну из лучших гинекологических больниц в Хайдарабаде или в другом месте и получить лучшие рекомендации по планированию здорового первого триместра и, следовательно, здоровой беременности.
В течение первого триместра женское тело претерпевает многочисленные изменения благодаря продолжающимся процессам, которые включают развитие органов в организме ребенка. Не беспокойтесь, если помимо болезненности груди вы испытываете такие симптомы, как усталость и тошнота, поскольку они довольно распространены.Они утихнут, когда вы войдете во второй триместр самостоятельно.
Не беспокойтесь, если помимо болезненности груди вы испытываете такие симптомы, как усталость и тошнота, поскольку они довольно распространены.Они утихнут, когда вы войдете во второй триместр самостоятельно.
Что можно и нельзя: первый триместр
Чтобы ваш первый триместр был здоровым, вам нужно принять определенные меры предосторожности. Они перечислены ниже:
Do’s
- Добавки : В первом триместре полезно принимать необходимые добавки, такие как кальций, фолиевая кислота, витамин D, магний, пробиотики, рыбий жир и т. Д., Поскольку они удовлетворяют необходимые потребности в питании как матери, так и ребенка.
- Отдых: Усталость обычно возникает в первом триместре, поэтому отдых для вас особенно важен.
- Еда: Пища, которую вы едите в первом триместре беременности, должна быть действительно здоровой. Включите в свой рацион свежие листовые овощи, сладкий картофель, рыбу и морепродукты, молочные продукты, такие как йогурт, нут, чечевицу, яйца и т.
 Д., И держитесь подальше от обработанных пищевых продуктов. Кроме того, держите себя гидратированным в течение всего дня.
Д., И держитесь подальше от обработанных пищевых продуктов. Кроме того, держите себя гидратированным в течение всего дня. - Упражнение . Хотя вам рекомендуется отдыхать в течение первого триместра, легкие упражнения также важны.Однако перед тренировкой вы должны проконсультироваться с гинекологом.
Не звоните:
- Стресс: Убедитесь, что вы не занимаетесь вещами, которые вызывают у вас стресс. Также рекомендуется некоторое время держаться подальше от работы.
- Вес: В течение первого триместра необходимо поддерживать оптимальный вес. Проконсультируйтесь с одним из ведущих гинекологов в Хайдарабад, чтобы узнать больше о том, какой вес вам нужно набрать и как его набрать.
- Путешествие: Хотя местные поездки на срок до 36 недель считаются нормальным явлением во время беременности, важно избегать утомительных поездок. Кроме того, всегда полезно проконсультироваться с врачом, если вы планируете длительную поездку.

- Алкоголь: Держитесь подальше от алкоголя, так как он очень небезопасен для ребенка и может негативно повлиять на его мозг, особенно в первом триместре.
- Рекреационные препараты : Не принимайте рекреационные препараты в первом триместре беременности, поскольку они могут вызвать врожденные дефекты и даже увеличить вероятность выкидыша.
- Курение : Токсины, которые вы вдыхаете при курении сигареты, чрезвычайно опасны для вашего ребенка. Они проходят через ваш кровоток и достигают тела вашего ребенка и могут даже вызывать врожденные дефекты, помимо респираторных заболеваний. Следовательно, желательно не курить в течение первого триместра беременности.
- Продукты, которых следует избегать: Избегайте таких продуктов, как мягкий сыр, непастеризованные молочные продукты и полуфабрикаты, в течение первого триместра беременности.
Сделайте свой первый триместр счастливым и здоровым, следуя вышеупомянутым советам!
Что можно и чего нельзя делать при беременности в каждом триместре, от гинеколога
Беременность — прекрасный этап в жизни каждой женщины. По мере того, как они вступают в материнство и до того, как появится ваш маленький пучок радости, как будущая мать, как ожидающие родители, вы несете ответственность за то, чтобы помочь им расти в благоприятной и здоровой среде. Эта прекрасная фаза сопровождается множеством вопросов о том, что вы можете делать, а что нет. Не паникуйте! У нас есть список рекомендаций, которые можно и что нельзя делать в каждом триместре, но они не заменят регулярных консультаций с врачом.
По мере того, как они вступают в материнство и до того, как появится ваш маленький пучок радости, как будущая мать, как ожидающие родители, вы несете ответственность за то, чтобы помочь им расти в благоприятной и здоровой среде. Эта прекрасная фаза сопровождается множеством вопросов о том, что вы можете делать, а что нет. Не паникуйте! У нас есть список рекомендаций, которые можно и что нельзя делать в каждом триместре, но они не заменят регулярных консультаций с врачом.
Это один из самых важных и ответственных этапов.Первый триместр начинается в первый день вашей последней менструации и длится до конца 12 недели. Это означает, что к тому времени, когда вы будете точно знать, что беременны, вы уже можете быть на пятой или шестой неделе беременности. За первые три месяца происходит много всего. В этом триместре ваш ребенок растет быстрее, чем в любое другое время. К шести неделям сердцебиение обычно можно услышать, а к концу 12-й недели у вашего ребенка сформируются кости, мышцы и все органы тела. На этом этапе ваш ребенок выглядит как крошечное человеческое существо и теперь называется плодом.
На этом этапе ваш ребенок выглядит как крошечное человеческое существо и теперь называется плодом.
- Ранняя консультация акушера и регулярное наблюдение необходимы в течение первого триместра для еженедельного прогресса в развитии плода.
- Тщательно выбирайте акушера и больницу. Избегайте частых изменений, так как это приведет к противоречивым мнениям во время консультаций.
- Увеличьте потребление добавок фолиевой кислоты, поскольку это витамин B, необходимый для образования клеток крови.Это очень полезно для развития нервной системы ребенка. Дозировка будет зависеть от совета врача. Фолиевая кислота назначается перед беременностью и на протяжении всей беременности, поскольку она предотвращает нервные дефекты у развивающегося плода.
- Употребляйте больше органических и домашних продуктов, поскольку они богаты минералами, необходимыми витаминами и белками. Ешьте разнообразную здоровую пищу, богатую железом, кальцием и фолиевой кислотой.

- Небольшие частые приемы пищи через равные промежутки времени, наряду с достаточным потреблением жидкости, необходимы в течение первого триместра.Выпивайте не менее восьми стаканов (1,5 литра) жидкости каждый день, в основном воды. Очень важно избегать обезвоживания.
- На протяжении всей беременности выбирайте продукты с антиоксидантами, такие как темно-зеленый шпинат, апельсины, морковь, красные яблоки, желтые бананы, черника.
- Продолжайте обычную повседневную деятельность, если лечащий консультант не посоветует иначе.
- Ходьба играет важную роль и считается лучшим упражнением для беременных. Это помогает поддерживать мышцы в тонусе и, что наиболее важно, сохраняет вашу активность.Ходьба помогает контролировать уровень сахара в крови, тем самым снижая риск гестационного диабета.
- Отдохни побольше.
- Убедитесь, что вы всегда пристегиваете ремень безопасности при вождении или путешествии на машине.
- Не занимайтесь самолечением, так как это может быть опасно для здоровья матери и ребенка.

- Не употребляйте нездоровую пищу, так как она повышает риск гестационного диабета, так как содержит много сахара и калорийность.
- Следует избегать курения, употребления алкоголя и кофеина. Если вы беременны, все, что вы вкладываете в свое тело, попадает и к ребенку. Курение, употребление алкоголя или наркотиков могут нанести вред росту, развитию и здоровью вашего ребенка, поэтому вам важно изменить свои привычки.
- Не употребляйте уличную еду, чтобы не попасть в желудочно-кишечный тракт
- В первом триместре нет необходимости добавлять какую-либо дополнительную диету.
- Не употребляйте сырую папайю и сырой ананас.
- Избегайте продуктов с консервантами и пестицидами.
- Избегайте обезвоживания и стресса.
- Избегайте перенапряжения и агрессивных упражнений.
- Предотвратить прибавку в весе до 16 недель беременности.
- Не употребляйте продукты, вызывающие запоры.
- Не заходите в сауну или парную и не перегревайтесь в бане.

Второй триместр длится с 13 недели до конца 26 недели и является одним из самых безопасных и лучших периодов на протяжении всей фазы.Дискомфорт, который ожидающая мать испытывает в первом триместре, уменьшится во втором, хотя некоторые другие неприятные ощущения появятся на поверхности. Именно во втором триместре мать начинает ощущать первые движения ребенка. Вещи, должно быть, начали успокаиваться, и теперь вы чувствуете себя более комфортно.
Третий триместр — с 27 недели до конца беременности. На этом этапе женщина может испытывать больше боли и отеков, когда носит с собой ребенка. Беременная женщина также может начать беспокоиться о своих родах.
Рекомендации второго и третьего триместра- Проводите регулярные и своевременные осмотры у врача.
- Сделайте прививку от гриппа. По данным Всемирной организации здравоохранения (ВОЗ), беременные женщины во время сезона гриппа должны получить вакцину.
 Имеется достаточно доказательств того, что вакцина безопасна для матери и ребенка на любой стадии беременности, поскольку она обеспечивает защиту от серьезного заболевания во время беременности. Вакцина от гриппа не содержит живого вируса, что означает, что она не может заразить вас, но заставляет ваше тело вырабатывать антитела, которые защищают вас, когда вы подвергаетесь воздействию живого вируса.
Имеется достаточно доказательств того, что вакцина безопасна для матери и ребенка на любой стадии беременности, поскольку она обеспечивает защиту от серьезного заболевания во время беременности. Вакцина от гриппа не содержит живого вируса, что означает, что она не может заразить вас, но заставляет ваше тело вырабатывать антитела, которые защищают вас, когда вы подвергаетесь воздействию живого вируса. - Соблюдайте диету с высоким содержанием белка с достаточным количеством молока и молочных продуктов. Сбалансированная диета очень важна для предотвращения увеличения веса.
- Избегайте обезвоживания. Обеспечьте регулярное употребление жидкости.
- Выполняйте регулярные упражнения, такие как Йога и Ламазе. Посещайте дородовые классы в больнице или дородовые классы. В течение третьего триместра будущие матери могут позаботиться о занятиях по уходу за детьми, что является очень хорошей идеей.
- Сделать увлажняющий крем. Наносите кремы и масла на живот, чтобы предотвратить появление растяжек.
 Живот беременной женщины сильно растягивается за короткий промежуток времени во втором триместре. Увлажнение живота помогает уменьшить растяжки и зуд, которые могут возникнуть из-за растяжения.
Живот беременной женщины сильно растягивается за короткий промежуток времени во втором триместре. Увлажнение живота помогает уменьшить растяжки и зуд, которые могут возникнуть из-за растяжения. - Обязательно обратитесь к стоматологу, чтобы предотвратить зубные инфекции.
- Подготовить пакеты для больницы.
- Подготовьте свой дом к приему нового члена.
- Найдите людей, которые могут помочь вам в экстренных случаях.
- Избегайте алкоголя, курения, чрезмерного употребления кофеина.
- Визиты к стоматологу связаны с диагностическими процедурами. Лучше избегать всех стоматологических процедур до родов, так как рентгеновские снимки зубов и некоторые стоматологические препараты могут быть вредными для плода.
- Избегайте недоваренного мяса, чтобы предотвратить такие заболевания, как токсоплазмоз и листериоз.
- Избегайте горячей сауны.

- Не чистить туалетный лоток, чтобы предотвратить заражение.
- Избегайте любых сексуальных контактов в третьем триместре.
Для большинства женщин путешествие во время беременности безопасно.Если вы и ваш плод здоровы, вы можете безопасно путешествовать до 36 недели беременности. Лучшее время для путешествия — середина беременности, между 14 и 28 неделями. Наиболее распространенные проблемы при беременности возникают в первом и третьем триместрах. В середине беременности ваша энергия вернулась, утреннее недомогание обычно прошло, и все еще легко обойтись. Лучшее руководство в ваших действиях — это обращать внимание на то, как вы себя чувствуете.
Полеты не противопоказаны при неосложненной беременности.Вы должны чувствовать себя хорошо, без болей в животе и кровотечений. Внутренние поездки обычно разрешены до 36 недель беременности, тогда как международные поездки могут быть сокращены после 32 недель беременности. Это связано с риском преждевременных родов.
Это связано с риском преждевременных родов.
Путешествуя в автомобиле, всегда пристегивайтесь ремнем безопасности, чтобы защитить себя и своего будущего ребенка. Ремень безопасности следует пристегивать правильно.
Путешествовать не рекомендуется, если у вас есть определенные осложнения беременности, включая преэклампсию, преждевременный разрыв плодных оболочек и преждевременные роды.Путешествие также может быть плохой идеей, если вы беременны более чем одним плодом. Перед поездкой назначьте осмотр у своего акушера-гинеколога (гинеколога) перед отъездом. Знайте предполагаемую дату родов. Если у вас возникнут проблемы во время путешествия, вашим опекунам необходимо знать, как долго вы находитесь в беременности.
Важно, чтобы все будущие мамы покупали удобную одежду и балетки на весь этап. Важно, чтобы каждая будущая мама избегала сильных стрессов на протяжении всех трех триместров.Это может вызвать аномалии у ребенка на ранних сроках беременности и привести к преждевременным родам позже.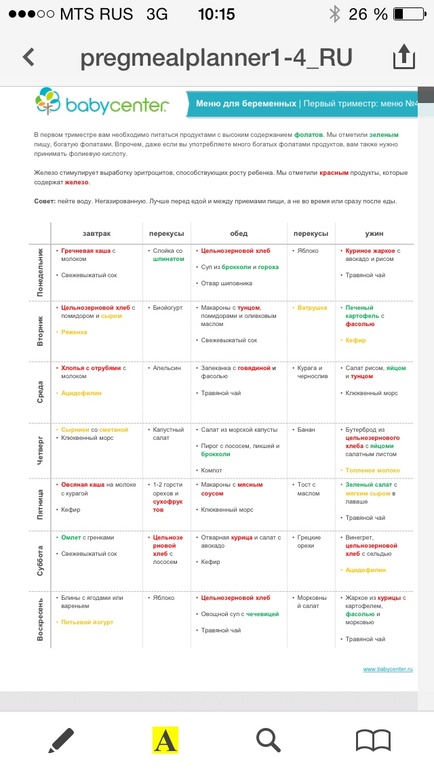
Большинство этих запретов действует на протяжении всей беременности, но необходимо соблюдать самые важные запреты, основанные на развитии плода. Беременность — это хорошее самочувствие, а не болезнь, и это событие меняет жизнь будущих родителей. Прибытие этого маленького комочка радости определенно стоит всех хлопот.
(Автор — директор отделения акушерства и гинекологии, Группа больниц Cloudnine, Нойда.)
Вакцинация против Covid-19 во время беременности и выкидыша в первом триместре
В редакцию:
Беременные женщины с коронавирусной болезнью 2019 (Covid-19) имеют повышенный риск неблагоприятных исходов, поэтому вакцинация Covid-19 рекомендуется во время беременности. 1,2 Однако данные о безопасности вакцинации против Covid-19 во время беременности остаются ограниченными. 3,4
Мы провели исследование случай-контроль с данными норвежских регистров о беременностях в первом триместре, вакцинации против Covid-19, фоновых характеристиках и основных состояниях здоровья (дополнительные методы и таблицы S1 — S3 в дополнительном приложении, доступен с полным текстом этого письма на NEJM. org). Мы определили всех женщин, которые были зарегистрированы в период с 15 февраля по 15 августа 2021 года, у которых был выкидыш на сроке до 14 недель беременности (клинические случаи), и женщин с подтверждением продолжающейся беременности в первом триместре на основании первичной медико-санитарной помощи (контрольная группа). В Норвегии, хотя вакцинация в течение первого триместра не рекомендуется, за исключением женщин с сопутствующими состояниями риска, женщины, еще не знавшие о своей беременности, могут пройти вакцинацию в первом триместре. Мы оценили отношения шансов с 95% -ным доверительным интервалом для вакцинации против Covid-19 в пределах 5-недельного и 3-недельного окон перед выкидышем или продолжающейся беременностью, с поправкой на возраст женщины, страну рождения, семейное положение, уровень образования, доход домохозяйства, количество дети, работа в сфере здравоохранения, основные условия риска для Covid-19, предыдущий положительный результат теста на тяжелый острый респираторный синдром, коронавирус 2, и календарный месяц.
org). Мы определили всех женщин, которые были зарегистрированы в период с 15 февраля по 15 августа 2021 года, у которых был выкидыш на сроке до 14 недель беременности (клинические случаи), и женщин с подтверждением продолжающейся беременности в первом триместре на основании первичной медико-санитарной помощи (контрольная группа). В Норвегии, хотя вакцинация в течение первого триместра не рекомендуется, за исключением женщин с сопутствующими состояниями риска, женщины, еще не знавшие о своей беременности, могут пройти вакцинацию в первом триместре. Мы оценили отношения шансов с 95% -ным доверительным интервалом для вакцинации против Covid-19 в пределах 5-недельного и 3-недельного окон перед выкидышем или продолжающейся беременностью, с поправкой на возраст женщины, страну рождения, семейное положение, уровень образования, доход домохозяйства, количество дети, работа в сфере здравоохранения, основные условия риска для Covid-19, предыдущий положительный результат теста на тяжелый острый респираторный синдром, коронавирус 2, и календарный месяц.
Среди 13 956 женщин с продолжающейся беременностью (из которых 5,5% были вакцинированы) и 4521 женщины с выкидышами (из которых 5,1% были вакцинированы) среднее количество дней между вакцинацией и выкидышем или подтверждением продолжающейся беременности составило 19 (рис. S2) . Скорректированное отношение шансов вакцинации против Covid-19 среди женщин, перенесших выкидыш, составило 0.91 (95% доверительный интервал [ДИ], 0,75–1,10) для вакцинации за предыдущие 3 недели и 0,81 (95% ДИ, 0,69–0,95) для вакцинации за предыдущие 5 недель (Таблица 1). Результаты были аналогичными в анализе, который включал все доступные типы вакцин (таблица S5), в анализе, стратифицированном в соответствии с количеством полученных доз (одна или две) (таблица S6), и в анализе чувствительности, ограниченном медицинским персоналом (для которым обычно рекомендовалась вакцинация, кроме первого триместра) или женщинам с периодом наблюдения не менее 8 недель после подтвержденной беременности (чтобы исключить последующую потерю беременности) (Таблица S7).
Ограничением нашего отчета является то, что в реестре отсутствует информация о гестационном возрасте на момент регистрации беременности на ранних сроках, и поэтому мы не можем сопоставить пациентов и контрольную группу в соответствии с гестационным возрастом. Однако известно, что наиболее распространенные выкидыши происходят между 6 и 10 неделями беременности, 5 период, который аналогичен сроку беременности, при котором норвежские женщины обращаются к врачу для подтверждения беременности (рис. S1). Кроме того, только около 40% женщин в Норвегии обращаются за первичной медико-санитарной помощью для подтверждения беременности, но характеристики этих женщин, похоже, аналогичны характеристикам женщин, не имеющих зарегистрированного подтверждения беременности (Таблица S4).Мы не можем устранить ассоциации между вакцинацией и выкидышами, которые не были клинически признаны. Хотя поправка на потенциальные искажающие факторы оказала минимальное влияние на наши результаты, в реестр не включена информация об образе жизни и других факторах, которые могут затруднить наши выводы (см. Дополнительное приложение).
Дополнительное приложение).
Наше исследование не обнаружило доказательств повышенного риска потери беременности на ранних сроках после вакцинации против Covid-19 и дополняет результаты других отчетов, подтверждающих вакцинацию Covid-19 во время беременности. 3,4
Мария К. Магнус, Ph.D.
Håkon K. Gjessing, Ph.D.
Хелена Н. Эйде, доктор медицины
Норвежский институт общественного здравоохранения, Осло, Норвегия
[адрес электронной почты защищен]
Аллен Дж. Уилкокс, доктор медицины, доктор философии.
Национальный институт наук о здоровье окружающей среды, Дарем, Северная Каролина
Дешейн Б. Фелл, доктор философии.
Школа эпидемиологии и общественного здравоохранения, Оттавский университет, Оттава, Онтарио, Канада
Siri E. Håberg, M.D., Ph.D.
Норвежский институт общественного здравоохранения, Осло, Норвегия
Частично поддерживается Исследовательским советом Норвегии (номер проекта 324312) и через схему финансирования его Центров передового опыта (номер проекта 262700) и NordForsk (номер проекта 105545) . Доктор Магнус получил финансирование от Европейского исследовательского совета в рамках исследовательской и инновационной программы Европейского союза Horizon 2020 (номер соглашения о гранте 947684). Финансирующие организации не играли никакой роли в завершении исследовательского проекта, написании рукописи для публикации или решении представить рукопись для публикации.
Доктор Магнус получил финансирование от Европейского исследовательского совета в рамках исследовательской и инновационной программы Европейского союза Horizon 2020 (номер соглашения о гранте 947684). Финансирующие организации не играли никакой роли в завершении исследовательского проекта, написании рукописи для публикации или решении представить рукопись для публикации.
Формы раскрытия информации, предоставленные авторами, доступны вместе с полным текстом этого письма на NEJM.org.
Это письмо было опубликовано 20 октября 2021 года на сайте NEJM.орг.
5 Источники1. Центры по контролю и профилактике заболеваний. Вакцины COVID-19 во время беременности или грудного вскармливания. 11 августа 2021 г. (https://www.cdc.gov/coronavirus/2019-ncov/vaccines/recommendations/pregnancy.html).
2. Национальная служба здравоохранения. Беременность, кормление грудью, фертильность и вакцинация от коронавируса (COVID-19).
 2 сентября 2021 г. (https://www.nhs.uk/conditions/coronavirus-covid-19/coronavirus-vaccination/pregnancy-breastfeeding-fertility-and-coronavirus-covid-19-vaccination/).
2 сентября 2021 г. (https://www.nhs.uk/conditions/coronavirus-covid-19/coronavirus-vaccination/pregnancy-breastfeeding-fertility-and-coronavirus-covid-19-vaccination/).3. Зауч Л.Х., Уоллес Б., Смутс А.Н. и др. Получение мРНК вакцины Covid-19 и риск самопроизвольного аборта. N Engl J Med 2021; 385: 1533-1535.
4. Харбанда Э.О., Хаапала Дж., ДеСильва М. и др. Самопроизвольный аборт после вакцинации от COVID-19 во время беременности. JAMA 2021 8 сентября (EPUB перед печатью).
5. Mukherjee S, Velez Edwards DR, Baird DD, Savitz DA, Hartmann KE. Риск выкидыша среди чернокожих женщин и белых женщин в U.Проспективное когортное исследование S. Am J Epidemiol 2013; 177: 1271-1278.
10.1056 / NEJMc2114466-t1
Таблица 1. Коэффициенты вероятности вакцинации против Covid-19 за 5 или 3 недели до выкидыша или подтверждения продолжающейся беременности.
| Статус вакцинации | 5-недельное окно воздействия | 3-недельное окно воздействия | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Несуществующие беременности | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Ошибки | ДИ) | Скорректированное отношение шансов (95% ДИ) * | Продолжающаяся беременность | Выкидыши | Не скорректированное отношение шансов (95% ДИ) | Скорректированное отношение шансов (9585 ДИ) * | 6 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 6 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Среди всех женщин | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Невакцинированные | 13,184 | 4,290 | Ссылочный | Справочный | Ссылочный | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Привиты | 772 | 231 9 0596 | 0. 92 (0,79–1,07) 92 (0,79–1,07) | 0,81 (0,69–0,95) | 449 | 146 | 1,00 (0,83–1,21) | 0,91 (0,75–1,10) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Среди медицинского персонала | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Невакцинированные | 2,419 | 756 | Ссылка | Ссылка | 2,533 | 788 | Ссылка | Ссылка | Vac92 (0,70–1,20) | 0,93 (0,70–1,22) | 147 | 43 | 0,94 (0,66–1,33) | 0,92 (0,64–1,32) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
«Какие лекарства безопасно принимать?» «Могу я съесть это?» «Это плохо для моего ребенка?»
Когда вы беременны, важно помнить, что то, что вы едите и пьете, и какие лекарства вы принимаете, может повлиять на развитие вашего будущего ребенка. Хотя немного здравого смысла имеет большое значение, рекомендации на этой странице также могут быть полезны при определении того, что может быть более безопасным выбором.
Хотя немного здравого смысла имеет большое значение, рекомендации на этой странице также могут быть полезны при определении того, что может быть более безопасным выбором.
Всего:
- Безопасное количество алкоголя не доказано. Употребление алкоголя во время беременности, даже на очень ранних или очень поздних сроках беременности, может вызвать алкогольное расстройство у плода и связанные с ним проблемы развития.
- Не курите во время беременности. Кроме того, не проводите время с курящими людьми, так как пассивное курение также достигает вашего ребенка.
- Принимать витамины для беременных с фолиевой кислотой. Эти питательные вещества важны для развития вашего ребенка.
- Ешьте как можно здоровее. Хотя тошнота или несварение желудка могут сделать прием пищи неприятным или затруднительным, важно обеспечить ребенка необходимыми питательными веществами. Ниже приведен список продуктов, которых следует избегать во время беременности.

Безопасные лекарства во время беременности
Пожалуйста, обратитесь к этому списку, составленному по заболеваниям, чтобы узнать, безопасно ли принимать лекарство во время беременности.Если у вас есть вопросы или вам нужна помощь с недугом, которого нет в списке, позвоните в наш офис.
- Аллергия, сенная лихорадка, насморк: Бенадрил, Актифед, Тайленол Аллергия / Синус.
- Боль в спине: Тайленол Экстра сила. Применяйте местное тепло. Избегайте длительного стояния. Носите обувь на низком каблуке. Наклонитесь, чтобы подобрать предметы.
- Болезненность груди: носите поддерживающий бюстгальтер. Уменьшите количество потребляемого кофеина и газированных напитков.
- Простуда, грипп: Тайленол Холод, Терафлю, Актифед, Бенадрил.
- От кашля: Робитуссин DM, Холла, Викс, сироп от кашля.
- Застой: Робитуссин CF, Муцинекс.
- Запор: Метамуцил, Докусат, Колас, Дулколакс. Если вы не опорожняетесь более трех дней, попробуйте слабительное, такое как Миралакс или Молоко магнезии.
 Увеличьте потребление клетчатки за счет цельнозернового хлеба, хлопьев с отрубями, свежих фруктов и овощей. Пить много воды.
Увеличьте потребление клетчатки за счет цельнозернового хлеба, хлопьев с отрубями, свежих фруктов и овощей. Пить много воды. - Диарея: Immodium AD, Kaopectate.
- Газ: Газ X, Бин-О, Симетикон.Вы можете подождать от одного до двух часов перед каждым приемом пищи, чтобы предотвратить образование газов.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ): Зантак (ранитидин), Тагамет (циметидин).
- Головная боль: сверхсильный тайленол (ацетаминофен). Избегайте перенапряжения глаз. Посетите своего глазного врача. Положите на лоб прохладную ткань.
- Изжога: Тумс, Маалокс, Миланта, Риопан. Избегайте переедания, а также жирной, острой и жирной пищи.
- Геморрой: препарат H, тампоны, компрессы с гамамелисом, крем анусол или вианоид или суппозитории.
- Бессонница: Бенадрил, Тайленол PM, таблетки для сна Unisom. Попробуйте сменить положение. Попробуйте положить подушку между ног и спать на боку. Попробуйте выпить теплого молока, почитать книгу, прогуляться или принять теплую ванну.

- Судороги в ногах. Не показывайте пальцами ног. Выпрямите ногу и согните щиколотку. Пить молоко. Если вы не переносите молочные продукты, вам может потребоваться кальций с добавкой витамина D, такой как Oscal.
- Морская болезнь: Драмамин (дименгидринат).
- Тошнота: Emetrex, витамин B6 в таблетках 100 мг, морские повязки, драмамин 25 мг каждые восемь часов, капсулы по 250 мг корня имбиря четыре раза в день. Также могут помочь иглоукалывание и акупрессура. Ешьте часто небольшими порциями. Съешьте крекеры или сухой тост перед тем, как встать с постели.
- Боль в круглой связке: Избегайте скручивающих движений. Наклонитесь вперед, чтобы снять дискомфорт. Медленно встаньте в положение стоя и поддерживайте живот руками. Носите дородовую люльку.
- Выделения из влагалища: носить нижнее белье из хлопка.Принимайте ванну ежедневно. Избегайте тесной одежды.
- Варикозное расширение вен: регулярно гуляйте. Регулярно отдыхайте ногами.
 Избегайте длительного стояния. Сидя, не скрещивайте ноги. Избегайте чулок по колено. Носите поддерживающий трикотаж.
Избегайте длительного стояния. Сидя, не скрещивайте ноги. Избегайте чулок по колено. Носите поддерживающий трикотаж.
Продукты, которых следует избегать во время беременности
Вам следует избегать определенных продуктов, которые могут содержать бактерии или другие вещества, которые могут нанести вред вашему ребенку. Избегать:
- Рыба с высоким содержанием ртути. Будьте осторожны с рыбой, пойманной поблизости.
- Сырое или недоваренное мясо, особенно баранина и свинина.
- Мясо оленя.
- Колбасные изделия, оставленные неохлажденными.
- Продукты, приготовленные из сырых яиц.
- Сыры или молоко непастеризованные.
Воздействие метформина в первом триместре беременности и риск всех или отдельных врожденных аномалий: поисковое исследование «случай-контроль»
Мы провели поисковое исследование «случай-контроль» с использованием некорректных контролей с использованием центральной базы данных EUROmediCAT. Использование искаженных средств контроля было первоначально предложено для эпидемиологии врожденных дефектов в качестве метода контроля систематической ошибки воспоминаний матери (вставка 1) .3638 Он используется в EUROmediCAT для контроля источника данных о воздействии лекарств, а также потому, что данные о недействительных средствах контроля являются не доступен.39
Использование искаженных средств контроля было первоначально предложено для эпидемиологии врожденных дефектов в качестве метода контроля систематической ошибки воспоминаний матери (вставка 1) .3638 Он используется в EUROmediCAT для контроля источника данных о воздействии лекарств, а также потому, что данные о недействительных средствах контроля являются не доступен.39
Исследования случай-контроль с использованием искаженных контрольных групп
В исследовании случай-контроль группа пациентов, у которых есть интересующее заболевание (случаи), и группа пациентов, не страдающих этим заболеванием (контроль), являются выбирается, и сравнивается пропорция с интересующей экспозицией в каждой группе.32
В исследовании «случай-контроль» с использованием уродливых контрольных групп, обычно используемых для исследований врожденных аномалий 33, выбирают группу детей с конкретной интересующей врожденной аномалией (случаи) и группу с различными врожденными аномалиями (контроль). Этот дизайн особенно подходит для исследования специфичности связи между конкретными пороками развития и специфическими воздействиями, а не общего риска пороков развития34.
Этот дизайн особенно подходит для исследования специфичности связи между конкретными пороками развития и специфическими воздействиями, а не общего риска пороков развития34.
Изначально были предложены исследования случай-контроль с использованием уродливых контролей для преодоления материнской «систематической ошибки воспоминаний».”35 Хотя это не проблема для данных о воздействии лекарств EUROmediCAT, которые в основном собираются из проспективных медицинских записей / записей о беременности, это также полезно, когда сопоставимые данные по неискаженным контрольным препаратам недоступны.
Основным потенциальным недостатком использования уродливых контролей является «систематическая ошибка неспецифичности тератогена». 3637 Именно здесь тератоген вызывает множество различных пороков развития, некоторые из которых включены в контрольную группу, что приводит к недооценке риска. Этого можно избежать, исключив из контроля любые пороки развития, ранее связанные в литературе с рассматриваемым воздействием, и включив широкий спектр пороков развития в контрольную группу, поскольку ни один из известных тератогенов не увеличивает риск всех пороков развития в такой же степени.
 Согласно инструкции, Элевит Пронаталь может применяться на этапе планирования беременности, в период беременности, после родов и в период грудного вскармливания.
Согласно инструкции, Элевит Пронаталь может применяться на этапе планирования беременности, в период беременности, после родов и в период грудного вскармливания.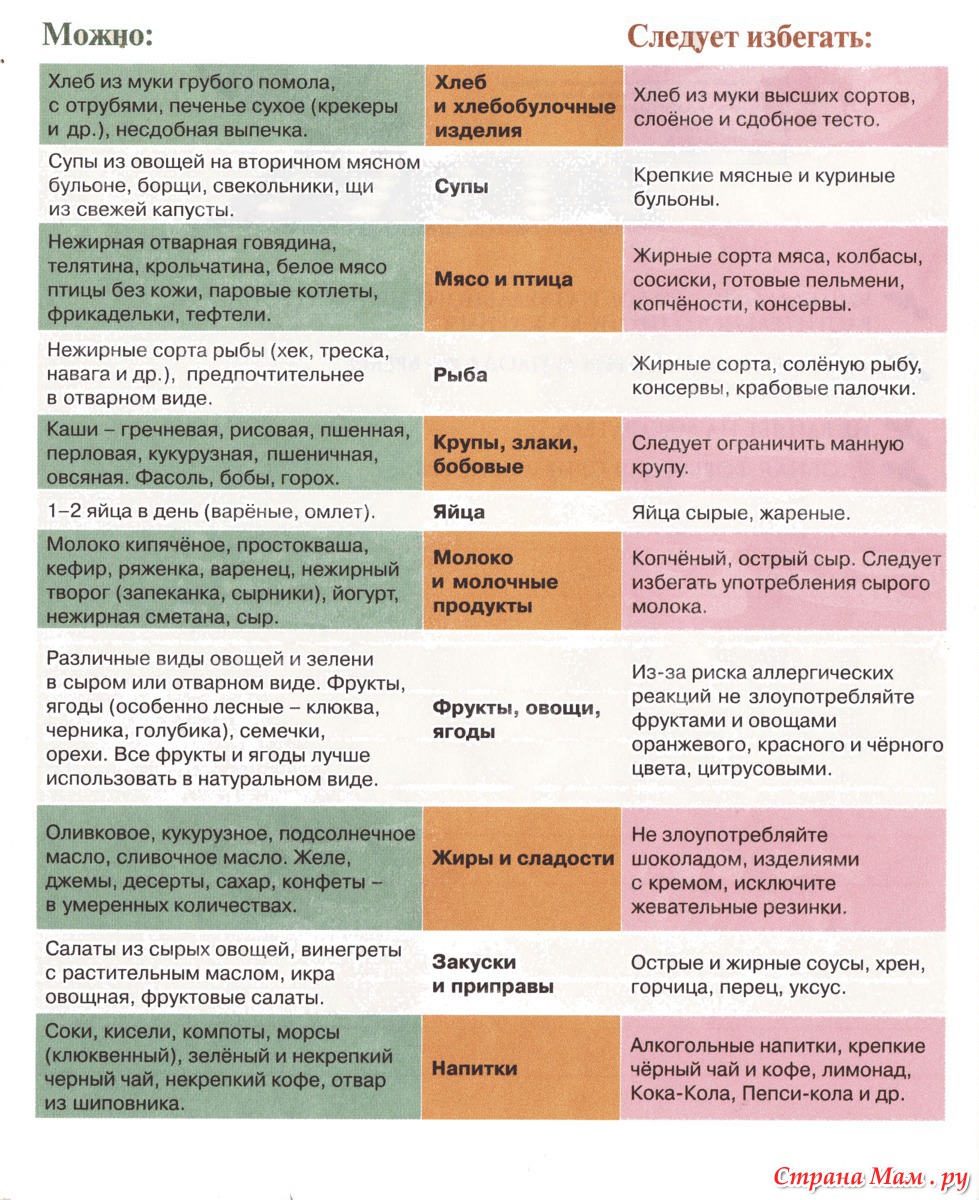
 Недостаток железа приводит к анемии и низкому гемоглобину, что для беременной женщины — не самый хороший вариант.
Недостаток железа приводит к анемии и низкому гемоглобину, что для беременной женщины — не самый хороший вариант.



 Вам будет предложена вакцинация для повышения уровня антител. Эти антитела передаются вашему ребенку через плаценту. Лучшее время для вакцинации для защиты вашего ребенка — от 16 до 32 недель беременности. Вы можете сделать прививку в любое время с 16 недель, но если она сделана после 38 недель, она может быть менее эффективной.
Вам будет предложена вакцинация для повышения уровня антител. Эти антитела передаются вашему ребенку через плаценту. Лучшее время для вакцинации для защиты вашего ребенка — от 16 до 32 недель беременности. Вы можете сделать прививку в любое время с 16 недель, но если она сделана после 38 недель, она может быть менее эффективной. Д., И держитесь подальше от обработанных пищевых продуктов. Кроме того, держите себя гидратированным в течение всего дня.
Д., И держитесь подальше от обработанных пищевых продуктов. Кроме того, держите себя гидратированным в течение всего дня.



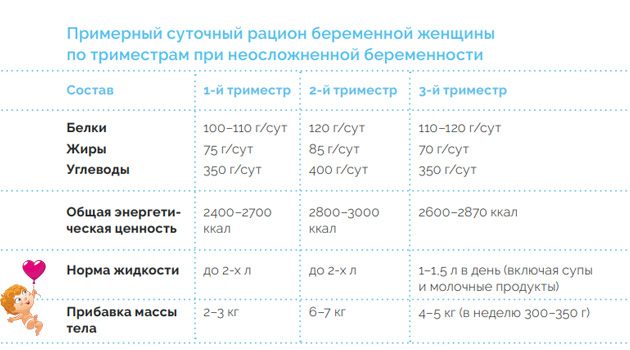 Имеется достаточно доказательств того, что вакцина безопасна для матери и ребенка на любой стадии беременности, поскольку она обеспечивает защиту от серьезного заболевания во время беременности. Вакцина от гриппа не содержит живого вируса, что означает, что она не может заразить вас, но заставляет ваше тело вырабатывать антитела, которые защищают вас, когда вы подвергаетесь воздействию живого вируса.
Имеется достаточно доказательств того, что вакцина безопасна для матери и ребенка на любой стадии беременности, поскольку она обеспечивает защиту от серьезного заболевания во время беременности. Вакцина от гриппа не содержит живого вируса, что означает, что она не может заразить вас, но заставляет ваше тело вырабатывать антитела, которые защищают вас, когда вы подвергаетесь воздействию живого вируса. Живот беременной женщины сильно растягивается за короткий промежуток времени во втором триместре. Увлажнение живота помогает уменьшить растяжки и зуд, которые могут возникнуть из-за растяжения.
Живот беременной женщины сильно растягивается за короткий промежуток времени во втором триместре. Увлажнение живота помогает уменьшить растяжки и зуд, которые могут возникнуть из-за растяжения.
 2 сентября 2021 г. (https://www.nhs.uk/conditions/coronavirus-covid-19/coronavirus-vaccination/pregnancy-breastfeeding-fertility-and-coronavirus-covid-19-vaccination/).
2 сентября 2021 г. (https://www.nhs.uk/conditions/coronavirus-covid-19/coronavirus-vaccination/pregnancy-breastfeeding-fertility-and-coronavirus-covid-19-vaccination/).
 Увеличьте потребление клетчатки за счет цельнозернового хлеба, хлопьев с отрубями, свежих фруктов и овощей. Пить много воды.
Увеличьте потребление клетчатки за счет цельнозернового хлеба, хлопьев с отрубями, свежих фруктов и овощей. Пить много воды.
 Избегайте длительного стояния. Сидя, не скрещивайте ноги. Избегайте чулок по колено. Носите поддерживающий трикотаж.
Избегайте длительного стояния. Сидя, не скрещивайте ноги. Избегайте чулок по колено. Носите поддерживающий трикотаж.