ИЦН при беременности — истмико-цервикальная недостаточность: что это такое, симптомы, признаки и причины, лечение и отзывы
Истмико-цервикальная недостаточность — распространенная причина потери ребенка при беременности. Особенно часто из-за этой патологии происходят выкидыши в середине гестационного срока.
В конце срока вынашивания малыша ИЦН нередко приводит к преждевременным родам. Что собой представляет эта патология и какие способы коррекции при беременности существуют, мы расскажем в данном материале.
Что это такое?
Шейка матки выполняет важную функцию — она сдерживает развивающегося малыша внутри полости матки.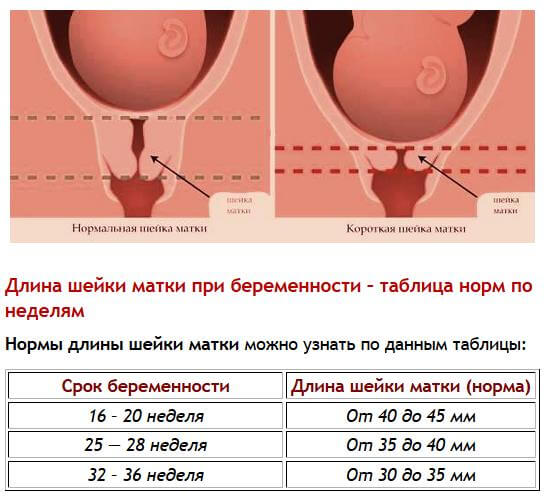
Если шейка с поставленными перед ней природой целями справляется не в полном объеме, говорят об истмико-церкивальной недостаточности. При ней шейка просто не в состоянии выдерживать давление растущего крохи и амниотической жидкости, вследствие чего может случиться выкидыш, ранние роды, а при доношенной беременности роды при ИЦН могут носить опасный стремительный характер.
Сама шейка в состоянии недостаточности укорачивается, размягчается. В норме процесс укорочения и сглаживания начинается только перед родами. При истмико-цервикальной недостаточности укорочение происходит значительно раньше. Внутренний зев расширяется. Появляется угроза выпадения из матки частей плодных оболочек и последующей гибели малыша.
По наблюдениям акушеров-гинекологов, патологическое состояние встречается примерно в 2-3% всех беременностей. У каждой третьей женщины с ИЦН происходят преждевременные роды. Каждая вторая гибель ребенка на позднем сроке гестации обусловлена именно этой причиной.
У каждой третьей женщины с ИЦН происходят преждевременные роды. Каждая вторая гибель ребенка на позднем сроке гестации обусловлена именно этой причиной.
Причины возникновения
Существуют три большие группы причин, которые могут привести к патологии шейки матки и перешейка.
Врожденные факторы
Это самая редкая причина. Инфантилизм развития половых органов, матки и ее шейки встречается не так часто. Нередко половой инфантилизм сочетается с другими врожденными аномалиями и пороками, такими, как синдром Дауна, например.
Функциональные факторы
Если ткани шейки матки находятся в неправильном балансе между соединительными и мышечными волокнами, если они неадекватно отзываются на гормональную стимуляцию, то функции шейки нарушаются.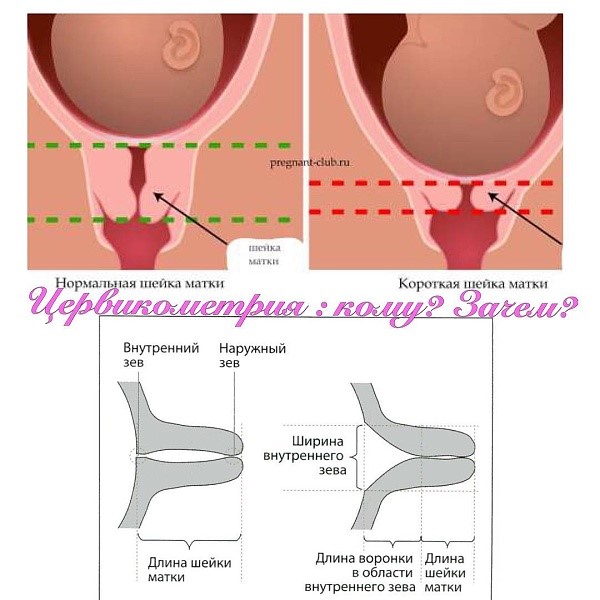 Такое может случиться с женщиной, у которой истощены яичники, функции половых желез снижены, в крови повышено содержание мужских половых гормонов, например, тестостерона.
Такое может случиться с женщиной, у которой истощены яичники, функции половых желез снижены, в крови повышено содержание мужских половых гормонов, например, тестостерона.
Если женщину готовили к зачатию, стимулируя овуляцию гонадотропными гормонами, то у нее может быть повышен гормон релаксин. Под его действием мускулатура главного репродуктивного женского органа расслабляется. Тот же расслабляющий гормон бывает превышен и у женщины, которая носит под сердцем несколько малышей одновременно.
Гинекологические заболевания
Нередко причина недостаточности шейки кроется в гинекологических заболеваниях, которые долгое время не лечили и которые перешли в хроническую стадию.Риск возникновения функциональной ИЦН повышается у женщин, решивших стать мамами после 30 лет, у дам, имеющих лишние килограммы или страдающих ожирением, а также у представительниц прекрасного пола, забеременевших посредством экстракорпорального оплодотворения.
Органические факторы
Это наиболее часто встречающаяся причина возникновения шеечной несостоятельности в период вынашивания малыша. Она может быть связана с травмами, которые претерпевала шейка матки ранее.
Обычно такое случается в родовом процессе, если дама произвела на свет крупного ребенка, близнецов или тройняшек естественным путем, а роды были тяжелыми.
Если прежняя беременность сопровождалась многоводием, если родовый процесс был стремительным, если плаценту пришлось отделять вручную, все это также повышает риск травмирования шейки и возникновения последующей истмико-цервикальной недостаточности.
Все операции, которые проводились с механическим расширением шейки, сказываются на ее последующем состоянии. К таким операциям относятся аборты, выскабливания, в том числе диагностические, а также операции на шейке.
К таким операциям относятся аборты, выскабливания, в том числе диагностические, а также операции на шейке.
Симптомы и признаки
Выраженных симптомов патология не имеет. Беременные зачастую не догадываются о том, что у них слабая шейка, есть патологические изменения и существует серьезная опасность невынашивания. Никаких неприятных ощущений ИНЦ пациенткам не доставляет.Нечасто в самом начале сроке гестации могут проявиться некоторые симптомы угрозы выкидыша — необильная сукровичная или кровянистая «мазня» из влагалища, незначительные тянущие ощущения внизу живота и в области поясницы.
Диагностика
Диагностировать истмико-цервикальную недостаточность очень сложно, поскольку явных симптомов она не имеет. Заподозрить неладное врач может при гинекологическом осмотре, но его проводят беременным нечасто. В основном
Заподозрить неладное врач может при гинекологическом осмотре, но его проводят беременным нечасто. В основном
Однако, если женщина входит в группу риска по вероятности развития ИЦН, то осмотры могут проводиться чаще. На гинекологическом кресле с применением акушерских зеркал и обычной пальпации доктор может определить только консистенцию шейки, увидеть состояние наружного зева и состояние цервикального канала — закрыт он или приоткрыт. Этой информации крайне мало для постановки соответствующего диагноза.
В самом начале беременности женщинам назначают прохождение кольпоскопии, при этом исследовании при помощи специального прибора — кольпоскопа — удается получить больше информации о цервикальном канале и о структуре шеечных тканей. По результатам прохождения этого обследования могут появиться подозрения на слабость шейки.
Окончательно прояснить ситуацию помогает ультразвуковая диагностика.
Замеры такого параметра, как длина шейки, разумно проводить после 20 недели, ведь к этому сроку этот показатель становится важным для диагностики.
Длина шейки матки при беременности — нормы и колебания в пределах норм:
УЗИ делают внутренним способом, интравагинально. Это единственный способ выяснить ответ на главный вопрос — каково состояние внутреннего зева шейки матки. Если он начинает открываться, то матка на мониторе ультразвукового сканера приобретает характерный V-образный вид.
В этом случае важным для диагностики считается такое понятие, как  Выпячиваться пузырь может в разной степени, от нее и будут зависеть оценка реальной угрозы для беременности и прогнозы.
Выпячиваться пузырь может в разной степени, от нее и будут зависеть оценка реальной угрозы для беременности и прогнозы.
- Если плодный пузырь расположен над внутренним зевом, это считается наиболее благоприятной по прогнозам первой степенью угрозы.
- Если пузырь находится уже на уровне внутреннего зева, говорят о ИЦН 2 степени,.
- Если пузырь уже частично выпячивается в цервикальный просвет — о ИЦН 3 степени.
- Самая тяжелая степень — четвертая, при ней пролабирование плодного пузыря находится уже во влагалище.
При постановке диагноза обязательно учитывается акушерский анамнез данной будущей мамы — сколько родов и абортов было, как они проходили, были ли осложнения, какие хронические заболевания гинекологического плана у нее есть. Особое внимание уделят фактам привычного невынашивания, если каждая беременность прерывалась раньше предшествовавшей ей.
Если у беременных, которые не входят в группу риска по развитию истмико-цервикальной недостаточности, исследования шейки посредством воздействия ультразвуковыми волнами проводятся одновременно с прохождением пренатального скрининга в начале беременности, в середине и в третьем триместре, то женщинам с ИЦН или предпосылками к возникновению такой недостаточности придется посещать кабинет УЗИ несколько чаще.
Опасность и осложнения
Главное и наиболее опасное осложнение недостаточности шейки матки — потеря долгожданного крохи на любой неделе гестации. Выкидыш или преждевременные роды в этом случае развиваются стремительно, быстро.
Достаточно часто все начинается с отхождения околоплодных вод, причем оно может быть как полным, так и частичным.
О подтекании вод могут говорить обильные водянистые выделения.
Нередко истмико-цервикальная недостаточность приводит к инфицированию плода внутри материнской утробы, ведь цервикальный канал, в норме плотно закрытый, приоткрывается, и преград для болезнетворных бактерий и вирусов практически нет. Внутриутробное инфицирование опасно для развития малыша, оно может привести к рождению ребенка с тяжелыми патологиями, заболеваниями, а также к гибели ребенка до рождения.
Лечение
Схема лечения зависит от степени и особенностей недостаточности шейки матки у конкретной женщины. В некоторых случаях удается обойтись медикаментозной терапией, нередко приходится прибегать к хирургической коррекции.
Хирургические способы коррекции
Доносить малыша до положенного срока помогает наложение швов на шейку матки. Операцию настоятельно рекомендуют женщинам, страдающим хроническим невынашиванием беременности как на ранних, так и на поздних сроках, а также при преждевременном укорочении шейки.
Операцию настоятельно рекомендуют женщинам, страдающим хроническим невынашиванием беременности как на ранних, так и на поздних сроках, а также при преждевременном укорочении шейки.
Операция противопоказана в том случае, если у будущей мамы есть хронические заболевания гинекологического профиля, обильные кровянистые выделения, если матка находится в состоянии повышенного тонуса и устранить его медикаментами не удается.
Накладывать швы на шейку матки принято на сроке от 14-15 недель до 20-22 недель. Наложение после 22 недель считается нецелесообразным. Ребенок быстро растет, стенки матки растянуты, ушивание может закончиться прорезанием швов и разрывом тканей.
Методика операции довольно проста. Манипуляции осуществляются под наркозом — общим или эпидуральным. Дозировку препаратов для медикаментозного сна и обезболивания подбирает анестезиолог с учетом «интересного положения» пациентки, чтобы не причинить вреда малышу. Наложить швы могут на наружный или внутренний зев.
Наложить швы могут на наружный или внутренний зев.
Перед операцией женщине необходимо пройти тщательное обследование на инфекции, при необходимости проводится лечение существующей инфекции.
Только будучи уверенными, что в полости матки нет воспалительного процесса, хирурги приступят к ушиванию шейки матки.
После снятия швов, а это происходит на сроке 36-37 недель или раньше, если того требует ситуация, в течение короткого времени могут начаться роды. Шейка может сильно пострадать, если роды уже стартовали, а швы снять еще не успели. Поэтому ложиться в стационар родовспомогательного учреждения женщинам со швами на шейке рекомендуется заблаговременно.
Консервативные способы лечения
Одним из самых распространенных способов коррекции истмико-цервикальной недостаточности является установка акушерского пессария. Этот метод широко применяется при наличии у женщины функциональной недостаточности с 14-15 недели до 32-34 недели беременности.
Этот метод широко применяется при наличии у женщины функциональной недостаточности с 14-15 недели до 32-34 недели беременности.
Пессарий представляет собой резиновое или латексное кольцо, которое надевают на шейку таким образом, чтобы его края упирались в стенки влагалища. Это позволяет удерживать шейку в стабильном положении, а нагрузка на нее, которую оказывает растущий в матке малыш, значительно снижается.
Пессарий не накладывают, если цервикальный канал приоткрыт. В этом случае накладывают швы, а в качестве дополнения к хирургическому методу может быть использован и пессарий.
Пессарий, как и швы, снимают перед родами в условиях стационара. У беременных часто возникает вопрос, может ли удлиниться шейка матки после наложения пессария. Удлинения как такого не происходит, но риск прерывания беременности после установки фиксирующего кольца значительно снижается.
Консервативное лечение также включает в себя прием медикаментов. На начальной стадии женщине с диагностированной несостоятельностью шейки матки проводят лечение антибиотиками и «Дексаметазоном», конкретные антибактериальные препараты подбирает врач. Это способствует снижению вероятности внутриутробного заражения малыша.
Снизить давление внутри полости матки помогают препараты, которые снимают тонус маточной мускулатуры. С этой целью женщине назначают «Но-шпу», «Папаверин». Если эти препараты в таблетках, уколах или свечах не помогли, женщине могут назначить «Нифедипин».
Для профилактики выкидыша используется гормональная терапия – «Дюфастон», «Утрожестан» в индивидуальной дозировке и по индивидуальной схеме, порой вплоть до 34 недели беременности.
Принимать назначенные врачом препараты следует неукоснительно, не нарушая дозу и кратность, не пропуская очередной прием.
Профилактика
Лучшей профилактикой истмико-цервикальной недостаточности считается планирование беременности. Если обратиться к гинекологу не по факту беременности, а еще до ее наступления, с большой долей вероятности доктор сможет сказать, угрожает ли женщине патологическая дисфункция шейки.
Врач вводит в шейку специальный расширитель и замеряет ширину внутреннего зева. Это желательно делать на 19-20 день цикла.
Если проблем нет, то внутренний зев имеет нормальные размеры (в пределах 2,5 мм). Если же патологические расширение имеется, это число будет превышено. Наиболее неблагоприятным считается размер внутреннего зева более 6-7 мм.
Женщине, которая хочет нормально доносить и родить малыша в срок, не стоит делать аборты и выскабливания без острой медицинской на то необходимости. Для этого следует с началом половой жизни ответственно подойти к вопросам контрацепции.
Все гинекологические заболевания нужно вовремя обследовать и лечить, не «запуская» до хронического состояния.
Клинические рекомендации
Женщинам, которых диагноз «истмико-цервикальная недостаточность» обычно застает врасплох, рекомендуется обязательно обратиться за помощью к психологу, который принимает в каждой женской консультации. Этот специалист сумеет дать им правильный настрой и объяснит, что этот диагноз приговором не является, и в большинстве случаев такие беременности заканчиваются вполне благополучно рождением в срок здорового малыша.
Психологический настрой беременной имеет огромное значение при лечении, ведь стрессы отражаются на гормональном фоне, усиливают тонус маточной мускулатуры, что затрудняет задачу врачей.
Физические нагрузки также следует снизить вплоть до полного их ограничения — при серьезной угрозе помогает постельный режим.
Женщинам с меньшей степенью опасности запрещены длительные пешие прогулки, а также подъем всего, что тяжелее 2 килограммов.
Чем больше срок беременности, тем больше внимания женщине следует уделять своему положению в пространстве. Нельзя долго сидеть или стоять, это увеличивает давление в полости матки, и нагрузка на шейку вырастает в разы.
Лежать женщине также следует правильно — на спине и слегка приподняв ноги. Для этого под них можно положить небольшую подушку или валик, это поможет снизить маточное давление.
С 24-26 недель беременности нужен еженедельный контроль за состоянием шейки матки. После 30-31 недели женщине может быть показана профилактическая госпитализация, поскольку на этот срок приходится большое количество преждевременных родов.
В 37 недель лечь в стационар нужно заблаговременно, поскольку роды при ИЦН часто проходят стремительно. Без постоянного наблюдения за будущей мамой могут наступить весьма негативные последствия.
Без постоянного наблюдения за будущей мамой могут наступить весьма негативные последствия.
Женщине с шеечной недостаточностью не стоит заниматься любовью.
При появлении боли внизу живота, нетипичных выделений, следует незамедлительно обращаться к врачу. Это еще не означает, что начались преждевременные роды или выкидыш, но в этом вопросе всегда лучше перестраховаться.
Отзывы
Большинство женщин, которые оставили свои отзывы и истории о преодолении истмико-цервикальной недостаточности во время беременности на форумах, посвященных материнству, отмечают, что усилия врачей увенчались успехом, и малыша удалось сохранить и доносить до положенного срока. При повторной беременности ситуация с недостаточностью шейки матки обычно повторяется, но женщина, которая уже готова ко всему, точно знает важность диагностических обследований и согласна безоговорочно принимать все назначенные лекарства.
Положительные отзывы оставлены как о пессарии, так и об операции по наложению швов. В обоих случаях женщинам, которым диагностировали недостаточность шейки матки после 18 недели, удавалось доносить малышей до 37-39 недели.
Подробнее о том, что такое ИЦН, — в следующем видео.
Короткая шейка матки при беременности: причины, опасность
В современном мире женщины сталкиваются с множеством различных угроз прерывания беременности, даже после такого долгожданного ее наступления. Одной из самых распространенных на сегодняшний день является такая опасная патология как укороченная шейка матки, о которой женщина зачастую узнает, уже вынашивая малыша под сердцем.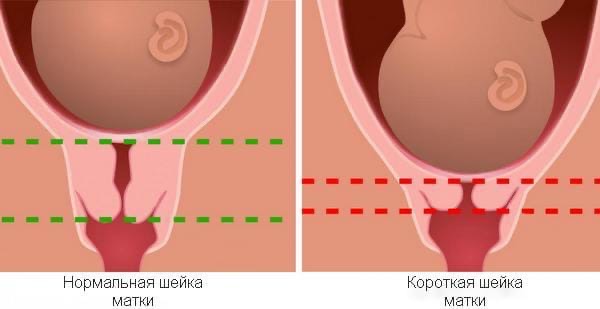 Чем опасна такая аномалия, и что значит «короткая шейка матки при беременности»? В данной статье мы попробуем с этим разобраться.
Чем опасна такая аномалия, и что значит «короткая шейка матки при беременности»? В данной статье мы попробуем с этим разобраться.
Короткая шейка при беременности: как распознать
Шейка матки – это нижняя ее часть, которая является своеобразным барьером между самим органом и внешней средой влагалища. Во время вынашивания малыша она выполняет две очень значительные функции:
- защищает плод и околоплодные воды от попадания различных инфекций снаружи;
- удерживает плод в матке и не дает ему «вырваться» наружу раньше срока.
Чтобы полноценно удерживать немалый вес малыша и не раскрыться раньше времени, ее длина должна составлять примерно одну треть от длины самой матки (около 3-4 см). Однако встречаются такие случаи, когда шейка является слишком короткой, порой даже менее 2 см, что значительно усложняет процесс нормального течения беременности. В медицинской практике такая патология называется истмико-цервикальной недостаточностью (ИЦН) и является одной из самых распространенных причин выкидышей и начала преждевременных родов.
Распознать данную аномалию самостоятельно крайне сложно, так как не существует каких-то характерных симптомов, ясно указывающих на ее наличие. Сделать это может исключительно врач. Подробнее методы диагностики и симптомы данной патологии мы рассмотрим далее.
Чем опасен такой диагноз при беременности
Опасна такая особенность в первую очередь тем, что укороченная шейка не способна справляться с возрастающей на нее нагрузкой по мере роста плода, а потому может раскрыться раньше положенного времени, спровоцировав выкидыш (до 28 недель), либо роды раньше положенного срока. Особенно усугубляется такое положение в том случае, если у беременной наблюдается многоводие или слишком крупный размер плода. Также укороченный нижний сегмент матки может стать причиной попадания в нее различных инфекций, так как не может служить полноценным барьером, защищающим малыша.
К сожалению, опасность такая патология представляет и при родовой деятельности, так как может привести к чрезмерной стремительности родов.
Так, раскрытие нижней части матки происходит слишком быстро, в то время как остальные плоскости родовых путей еще не полностью готовы к прохождению малыша. Это может спровоцировать различные осложнения: разрыв мягких родовых путей (влагалища, промежности и т. д.), преждевременную отслойку плаценты, попадание околоплодных вод в кровоток и т. д.
Причины
Существует несколько причин того, почему нижний сегмент матки является короче положенных норм:
- Врожденная особенность. Так, данный орган может иметь такое строение от природы и являться генетической особенностью.
- Гормональные изменения. В виду гормональной перестройки в организме беременной (как правило, с 11 по 27 неделю) начинается активная выработка андрогенов, которые способны качественно повлиять на структуру шейки: сделать ее более мягкой и короткой. Причем на сам тонус матки у беременной это никак не влияет.
- Различные внутриматочные вмешательства в прошлом.
 Ранее проведенные аборты, соскобы и прочие манипуляции, так или иначе, могли повредить шейку, приведя к ее деформации и укорочению.
Ранее проведенные аборты, соскобы и прочие манипуляции, так или иначе, могли повредить шейку, приведя к ее деформации и укорочению.
Симптомы
Как правило, укороченная шейка никак «не выдает» себя ни до, ни после зачатия малыша. Лишь в редких случаях у беременных обладательниц данной патологии могут проявляться такие симптомы:
- водянистые или кровянистые выделения из влагалища;
- незначительные ноющие боли внизу живота;
- покалывающие боли внутри влагалища.
При наличии хотя бы одного из вышеперечисленных симптомов, женщине стоит немедленно обратиться за помощью к врачу.
Диагностика
Обнаружить и поставить такой диагноз вам может исключительно врач. Обычно то, что нижняя часть матки короче положенного, видно уже при первом осмотре во время постановки на учет (в 11 недель). Так, врач может диагностировать такую патологию при помощи:
- осмотра гинекологическим зеркалом;
- пальпации влагалища;
- УЗИ (считается самым достоверным методом диагностики в данном случае).

Лечение
К счастью, существуют разные методы лечения, которые используются при обнаружении данной патологии:
- Прием гормональных средств, способных исправить укорочение, если оно было вызвано гормональным сбоем. Как правило, если по истечении 2-3 недель ситуация не меняется, то применяют более серьезные способы лечения.
- Установка специального гинекологического пессария, который частично берет нагрузку на себя и помогает удерживать вес плода и околоплодных вод.
- Наложение швов на шейку во избежание ее преждевременного раскрытия. Делается такая операция под наркозом, на сроке не позднее 28 недели.
Профилактика
Несмотря на то, что данная патология диагностируется, в основном, после наступления беременности, необходимо избегать ситуаций, способных ее вызвать еще задолго до зачатия (если конечно, это не врожденная особенность вашего организма). Для этого следует:
- регулярно посещать врача-гинеколога (минимум 1 раз в 6 месяцев) для своевременного выявления заболеваний органов половой системы и их устранения нехирургическим способом;
- проводить самостоятельный контроль над своим здоровьем и незамедлительно обращаться к врачу при возникновении подозрительных симптомов;
- выбрать оптимальные средства контрацепции для избегания наступления незапланированной беременности и дальнейшего проведения абортов;
- избегать случайных половых контактов, чтобы уберечь себя от различных половых инфекций.
Если же вы все-таки узнали о том, что у вас имеется такая проблема, уже будучи беременной, вам будут полезны следующие рекомендации:
- избегайте физических нагрузок, продолжительной ходьбы и чаще отдыхайте;
- носите специальный бандаж для беременных, который, так или иначе, уменьшает нагрузку на организм;
- откажитесь от сексуальной близости на период беременности.
Видео о протекании беременности при истмико-цервикальной недостаточности
В данном видео молодая женщина рассказывает о том, как прошла ее беременность при наличии такой патологии: как она лечилась, какие были осложнения и как прошли роды.
Очень надеемся, что вся вышеизложенная информация была полезной для вас, и просим поделиться своими отзывами тех женщин, которые столкнулись с такой проблемой как короткая шейка матки при беременности: какие методы лечения вам назначали и не возникли ли у вас какие-то осложнения?
Короткая шейка матки при беременности
Нормы длины шейки матки
Что значит короткая шейка матки при беременности и как меняется ее длина:
С 16 по 20 неделю оптимальная длина шейки составляет от 4,5 до 5 сантиметров. На этом сроке допускается короткая шейка матки при беременности 20 недель до 3-3,5 сантиметров. С 20 по 25 неделю гестационного срока физиологическая длина шейки матки составляет 4 сантиметра и более. В пределах нормы лежат значения от 3 сантиметров.
С 25 по 30 неделю беременности нормальная длина шейки матки лежит в пределах от 3,5 до 4 сантиметров. Допускается ее укорочение до 2,5-3 сантиметров. С 30 по 32 неделю гестации оптимальная длина шейки матки равна 3,5 сантиметрам, в пределах нормы ее размеры до 2,5 сантиметров.
С 32 по 34 неделю оптимальная длина шейки матки равна 3 сантиметрам, но допускается ее укорочение до 2 сантиметров. Позже данного срока в женском организме происходит гормональная перестройка, которая подготавливает женщину к предстоящим родам.
Начиная с 38 недели беременности шейка матки начинает активно укорачиваться. Данный процесс способствует раскрытию маточного зева и началу родовой деятельности. В последние дни гестации нормальная длина шейки матки составляет менее 2 сантиметров, с началом схваток анатомическая структура полностью сглаживается.
Причины укорочения шейки матки
Короткая шейка при беременности может быть следствием врожденных особенностей организма женщины. Но гораздо чаще патология наблюдается при действии неблагоприятных факторов:
- повышенная продукция андрогенов — тестостерона и его производных;
- сниженный синтез прогестерона, поддерживающего беременность;
- сниженный синтез эстрогенов — женских половых гормонов;
- травмы в прошлых родах;
- более 3 родов;
- инфекции, передающиеся половым путем;
- маточные кровотечения;
- травма шейки при аборте;
- крупные размеры будущего ребенка;
- многоплодная беременность;
- изменение количества околоплодных вод (многоводие или маловодие).
Опасность укороченной шейки матки
Главная опасность укорочения шейки матки заключается в развитии истмико-цервикальной недостаточности или сокращенно ИЦН. Этот диагноз можно поставить при длине анатомического образования меньше 20 миллиметров. При ИЦН шейка не способна держать будущего ребенка и его оболочки в полости матки.
Роды
Portrait of newborn baby and hand inside incubatorИстмико-цервикальная недостаточность сопровождается смягчением шейки, из-за чего в любой момент может произойти раскрытие внутреннего и внешнего зева. Последствием данных событий становится активация схваток и преждевременное появление ребенка на свет.
Роды с короткой шейкой матки часто протекают не физиологично. В норме продолжительность схваток у первородящей составляет около 12 часов, у повторнородящей — около 9 часов. Длительное и постепенное течение родовой деятельности предохраняет матку и ее шейку от разрывов и других травм.
При истмико-цервикальной недостаточности довольно часто роды принимают стремительный характер и продолжаются от 2 до 6 часов. Чрезмерно бурные схватки могут вызвать гипоксию плода (его кислородное голодание) и травмы внутренних половых органов.
Наиболее часто при чрезмерно бурной родовой деятельности наблюдаются разрывы шейки матки. Они обусловлены слишком ранним проталкиванием ребенка по родовым путям, в то время как цервикальный канал недостаточно раскрыт. Тяжелые разрывы шейки могут перейти на нижний сегмент матки, что является серьезным родовым травматизмом и требует оперативного вмешательства.
Разрыв матки
Самым опасным осложнением стремительных родов является разрыв матки. Он может привести к болевому шоку, сильному кровотечению и гибели плода. При полных разрывах матки может возникнуть необходимость ее удаления. На современном этапе медицины данное осложнение является большой редкостью.
Инфекция
Очень короткая и мягкая шейка при беременности может являться фактором внутриутробного инфицирования плода. В норме влагалище не является стерильной средой, в нем постоянно находятся разнообразные микроорганизмы. При ИЦН тяжелой степени амниотический пузырь «просвечивает» и даже выпячивает из внешнего маточного зева, что способствует переходу бактерий на плодные оболочки.
Внутриутробное инфицирование плода является крайне опасным осложнением. На ранних сроках оно часто вызывает гибель будущего ребенка и самопроизвольный аборт. Иногда выкидыш не происходит, мертвый плод остается в полости матки и приводит к ее инфицированию. На более поздних сроках заражение будущего ребенка приводит к развитию тяжелых аномалий, часто не совместимых с жизнью.
Какой длины должна быть шейка матки при беременности? Отвечает гинеколог Людмила Шупенюк:
Симптомы короткой шейки матки
Симптомы укорочения появляются лишь с середины 2 триместра, когда плод активно растет. За счет увеличения его массы цервикальный канал может раскрыться, что проявит себя следующими признаками:
- неприятные ощущения в нижней части живота, пояснице, иногда доходящие до схваткообразных болей;
- чувство тяжести во влагалище;
- прозрачные обильные маточные выделения;
- выделения из влагалища с красными прожилками;
- красные или коричневые маточные выделения.
Причиной перечисленных симптомов является угрожающий или начавшийся выкидыш или преждевременные роды. Поэтому при обнаружении данных признаков женщине рекомендуется немедленно обратиться за медицинской помощью.
Диагностика
При подозрении на укорочение шейки матки при беременности доктор должен тщательно собрать жизненный анамнез. Врач обращает внимание на случаи неадекватного вынашивания, разрывы, аборты.
Далее врач проводит пальцевое исследование влагалища. С помощью него акушер-гинеколог выявляет проходимость шеечного канала. Затем специалист проводит визуальный осмотр влагалища с помощью зеркал. Данная процедура помогает увидеть состояние внешнего маточного зева и наличие выпячивания плодных оболочек.
УЗИ
«Золотым стандартом» диагностики ИЦН является ультразвуковое исследование. Первые признаки что укороченная шейка матки при беременности доктор может рассмотреть при абдоминальном УЗИ (через переднюю брюшную стенку) при первом и втором скрининге (согласно календарю скринингов данные исследования проводятся на 11-12 и 21-22 неделях беременности).
При наличии сомнений акушер-гинеколог должен провести вагинальное ультразвуковое обследование, оно позволяет поставить окончательный диагноз. После обнаружения укорочения будущая мать нуждается в пристальном наблюдении всю последующую беременность. Обычно врач назначает проведение контрольного вагинального ультразвукового исследования каждые 2-4 недели.
Лечение укороченной шейки матки
Что делать если шейка матки при беременности короткая:при эндокринной этиологии патологии врачи назначают гормональное лечение. Оно включает в себя препараты прогестерона (Дюфастон, Утрожестан). Перечисленные лекарственные средства способствуют поддерживанию вынашивания путем расслабления тонуса матки и закрытию шеечного канала. При медикаментозном гормональном лечении следует с определенной периодичностью сдавать кровь на гестагены и андрогены.
Акушерское кольцо
При негормональной этиологии истмико-цервикальной недостаточности используются нехирургические и хирургические методы лечения. К первому виду относят наложение пессария — кольца, которое вставляется на шейку матки и предохраняет ее от дальнейшего раскрытия. Данный метод лечения показан с 28 недели гестационного срока. Противопоказанием для его использования является выпадение амниотических оболочек и тяжелая степень заболевания.
Перед установкой акушерского кольца на шейку матки необходимо убедиться в отсутствии воспаления. При его наличии проводится антибактериальное лечение. Женщина, имеющая на шейке пессарий, должна приходить к врачу каждые 14 дней для дезинфекции кольца, что профилактирует развитие воспаления. Перед родами данное приспособление снимается.
Внимание! Часто короткая шейка матки не проявляет себя при вынашивании, поэтому будущим матерям ни в коем случае не следует пропускать плановые осмотры врача акушера-гинеколога.
Наложение швов
Хирургическое лечение истмико-цервикальной недостаточности заключается в наложении П-образных швов на шейку матки. Оно показано при сильном и прогрессирующем раскрытии цервикального канала. Данный метод лечения противопоказан при воспалительных процессах в малом тазу, маточных кровотечениях, диагностированных врожденных аномалиях плода.
Наложение швов осуществляют под общим наркозом до 28 недели гестационного срока. В послеоперационном периоде необходимо принимать антибактериальные средства для профилактики инфицирования. Швы следует снять на 38 неделе беременности.
Будущим матерям, имеющим короткую маточную шейку, рекомендуется соблюдение режима. Женщинам запрещено проявлять чрезмерную физическую активность, заниматься активными видами спорта. Желательно исключить половую жизнь и эмоциональные стрессы.
Профилактика
Профилактика укорочения шейки матки включает в себя здоровый образ жизни до зачатия. Женщинам следует тщательно планировать беременности, избегая медицинских абортов, которые провоцируют структурные изменения внутренних половых органов. Также будущим матерям рекомендуется сдать кровь на анализы на функционирование эндокринной системы перед планируемым зачатием. Повышенное количество мужских и сниженный синтез женских половых гормонов требует медицинской корректировки.
Заключение
Во время родов будущей матери следует внимательно слушать врача и акушерку, не тужиться раньше времени, чтобы не спровоцировать разрывы шейки матки. Травмы органа способствуют развитию истмико-цервикальной недостаточности во время последующих беременностей. Женщине рекомендуется быть разборчивой в половых связях, предохраняться с непостоянными партнерами. Воспалительные заболевания урогенитальной системы могут стать причиной структурных изменений шейки матки.
что делать, может ли удлиниться?
Последствия короткой матки
Из-за укороченной шейки матки женщине очень сложно выносить ребенка. Беременная может потерять плод на любом сроке. Как вначале срока — это выкидыш. В конце — преждевременные роды. Спасти ребенка врачи могут только в случае, если родоразрешение приходится на 37 и позже неделю. Все остальные случаи заканчиваются смертельным исходом со стороны малыша.
Также стоит сказать за сами роды. Если рожает женщина с короткой шейкой, то они будут очень стремительные. В таких случаях наблюдается множество осложнений — разрывы и родовые травмы. Шейка не успевает раскрыться своевременно, а ребенок уже идет по родовым путям.
Прогноз
Грамотно проведенное лечение имеет положительный прогноз. Этому способствует применение эффективных методов, которые направлены на снижение тонуса, надежное удержание плода в маточной полости. Наиболее распространенные методы – установка акушерского пессария, а также наложение швов.Большое значение имеет своевременное начало терапии и строгое следование всем врачебным рекомендациям. Терапия дает возможность устранить появление осложнений и пролонгировать беременность. Меры, направленные на пролонгацию беременности, должны приниматься вовремя. Это возможно только при условии, что женщина обязательно посещает все необходимые обследования. Диагноз может устанавливаться с помощью УЗИ, которое проводится на 15-17 неделе.
Укорачивание во время беременности шейки матки – распространенная проблема
Важно выполнять все рекомендации врача – отказаться от чрезмерно активной жизни, носить бандаж. При необходимости пройти лечение
Тогда с этим диагнозом женщина сможет выносить малыша и родить его самостоятельно. На свет появиться абсолютно здоровый ребенок.
Изменения после зачатия
В середине менструального цикла характерно небольшое раскрытие шейки, ее положение немного меняется – она приподнимается, что помогает сперматозоидам проникнуть сквозь слизь внутрь и оплодотворить яйцеклетку. Поэтому считается, что в период с 14 по 20 день цикла у женщины наступает самое благоприятное время для оплодотворения – овуляция. Иногда этот цикл может слегка смещаться, что не говорит о наличии каких-либо патологий. Но иногда существенное изменение менструального цикла является симптомом гормональных изменений.
Шейка матки – это мышечная ткань в форме кольца, которая постоянно претерпевает различные изменения в различные периоды жизни каждой женщины. После оплодотворения цвет шейки матки начинает меняться с розового на синеватый оттенок. Увеличивается кровоток, шейка постепенно приподнимается, ткани размягчаются, характерно появление сосудистой сеточки, железистая ткань становится увеличенной. На протяжении всей беременности шейка готовится к родам, поэтому при патологических изменениях в ее строении может случиться выкидыш. После первых схваток канал внутреннего зева расширяется, сигнализируя о срочной необходимости в госпитализации и помощи врачей.
При постановке на учет в женской консультации по беременности и родам, врач в первую очередь проводит осмотр на гинекологическом кресле и самое пристальное внимание уделяет именно шейке матки. Если требуется более тщательный осмотр шейки матки, то врач применяет специальный увеличительный оптический прибор – кольпоскоп
Нормы длины по неделям
Если вовремя заметить отклонения в состоянии шейки матки, то вероятность сохранить проблемную беременность — почти 95%, ведь в арсенале современной медицины есть масса способов повлиять на поведение шейки — медикаменты, специальные фиксаторы, которые устанавливаются прямо на шейку, а также малые хирургические методы (ушивание)
Именно поэтому важно осматривать будущих мам как минимум четырежды за срок вынашивания
Рассчитать срок беременности
Плановые осмотры, если нет оснований опасаться за здоровье мамы и ребенка, проводят в 20 недель, 28 недель. Затем на 32 и 36 неделе. Если у доктора имеются опасения, женщина жалуется на боли, на выделения, которые нельзя считать нормальными при беременности, то исследование и замер длины шейки проведут внепланово по экстренным показаниям.
Каковы же нормы длины шейки матки для разных сроков беременности, как изменяется этот показатель по неделям, вы узнаете из этой таблицы.
Длина шейки матки:
Акушерский срок | Средняя длина, мм | При первой беременности | При повторной беременности | Нормальный диапазон, мм | Возможное отклонение, мм |
10-14 недель | 35,4 | 35,3 | 35,6 | 28-45 | 5,1 |
– | 36,2 | 36,5 | 36,7 | 30-48 | 5,3 |
20- | 40,3 | 40,4 | 40,1 | 32-48 | 4,5 |
-29 недель | 41 | 40,9 | 42,3 | 34-49 | 4,3 |
30-34 недели | 36,4 | 35,8 | 36,3 | 34-43 | 3,7 |
-40 недель и | 28,6 | 28,1 | 28,4 | 20-37 | 4,5 |
Как видно из таблицы, у женщин, которые собираются рожать впервые, длина шейки в начале беременности увеличивается более медленно, чем у повторнородящих. В третьем триместре нормальный размер шейки оценивается по особой шкале, созданной специально для этого.
Судить о зрелости шейки можно по нескольким критериям:
- Консистенция. Плотная — 0 баллов, слегка размягченная — 1 балл, мягкая — 2 балла.
- Длина. Более 20 мм — 0 баллов, 10-20 мм — 1 балл, менее 10 мм — 2 балла.
- Положение в пространстве. Шейка отклонена назад — 0 баллов, отклонена вперед — 1 балл, находится прямо по центру перпендикулярно входу во влагалище — 2 балла.
- Степень открытия. Если палец доктора не проходит в цервикальный канал — 0 баллов, если проходит 1 палец — 1 балл, если проходит 2 пальца и более — 2 балла.
Причины укорочения ШМ
Причины, которые приводят к такой ситуации, делятся на органические и функциональные. Органические патологии – это особенности строения органа, врожденные изменения формы матки. Иногда к органическим поражениям приводят:
- Послеродовые травмы, когда были разрывы и на ШМ накладывались швы.
- Последствия абортов. Для проведения выскабливания орган дополнительно расширяют специальными инструментами. Во время беременности, даже на ранних сроках, шейка плотная и плохо поддается раскрытию. Принудительные действия могут нарушить структуру тканей и привести к рубцеванию, трещинам, надрывам волокон. Такие проблемы влияют на последующую беременность, потому что матка не может полноценно раскрываться и сокращаться.
- Выкидыши с последующей чисткой. Те же процедуры и аналогичные последствия, если чистка выполнена непрофессионально.
- Хирургические операции – прижигание эрозии, конизация, иссечение, удаление полипов или миомы. Мышечный слой под воздействием тепловых приборов нарушается, что ослабляет его и делает уязвимым в период беременности.
Функциональная шеечная недостаточность – это гормональные сбои, нарушенный ответ мышц на гормональную стимуляцию. При снижении чувствительности мышцы размя
норма, как измеряют, как увеличить
Беременной женщине предстоит пройти множество обследований, в ходе которых могут быть выявлены отклонения. Нежелательным в таком состоянии является укорочение длины шейки матки. Своевременная диагностика данной патологии позволит избежать рисков, среди которых выкидыш и преждевременные роды.
Зачем знать длину шейки матки при беременности?
Шейка матки выполняет важную функцию. Она закрывает вход, надежно удерживает малыша в утробе, предотвращает проникновение влагалищного секрета и патогенной микрофлоры.
Короткая шейка матки – серьезная угроза
Длина шейки матки при беременности – важный показатель оценки состояния беременной. Он не является постоянным. Ближе к родам шейка становится меньшей и это нормально, поскольку ткани растягиваются. Но на ранних сроках длина канала должна быть в пределах нормальных значений, это залог протекания беременности без осложнений.
Как измеряют длину шейки матки?
О проведенных замерах беременные могут даже не догадываться, поскольку если отклонения отсутствуют, то женщину в известность не ставят. Данное обследование называется цервикометрия. Оно представляет собой УЗИ органов репродуктивной системы и проводится на 20-24 недели. Если первое плановое ультразвуковое обследование показало отклонения, длину цервикального канала могут измерять на более раннем сроке с перерывом в 1-2 недели.
Наружное УЗИ для измерения длины шейки матки при беременности предпочтительно на поздних сроках
Специальной подготовки к УЗИ не требуется, перед процедурой стоит опорожнить мочевой пузырь. Это нужно для большего комфорта самой беременной. Обследование безболезненно, переживать не стоит.
В ходе цервикометрии изучается не только длина, но также плотность и степень раскрытия шейки, ее готовность к родильному процессу. В норме она должна постепенно размягчаться и укорачиваться ближе к родам.
Длину шейки матки на УЗИ можно измерить 2 способами: наружно или трансвагинально, то есть с помощью специального датчика, который вводится во влагалище.
Также существует ручной способ. Осмотр проводится на гинекологическом кресле, однако так определить точную длину невозможно. Благодаря этой методике можно оценить степень раскрытия, плотность и состояние зева.
Норма и патология
Женщине необходимо знать, когда нужно опасаться. До 27 недели укорочения и раскрытия зева быть не должно. Если на этом сроке длина менее 25 мм, то ставится диагноз истмико-цервикальная недостаточность. Это состояние – угроза прерывания беременности.
Длинная шейка матки на поздних сроках, как и короткая на ранних – не норма
Нормы длины цервикального канала такие:
- 10-14 неделя – 35 мм;
- 15-19 неделя – 36,2 мм;
- 20-24 неделя – 40,3 мм;
- 25-29 неделя – 41 мм;
- 30-34 неделя – 36,4 мм;
- 35-40 неделя – 28,6 мм.
Это средние значения. В первом и втором триместре длина максимальная, так как плод поднимается. На последних сроках шейка укорачивается за счет ее созревания и опускания живота. Минимально-допустимая величина на ранних сроках, которая не указывает на истмико-цервикальную недостаточность – 30 мм. Минимальная длина шейки в третьем триместре – 25 мм. Если цервикальный канал укорачивается еще больше, то проводится оперативное вмешательство по наложению кольца. Это единственный способ сохранить малыша.
Начиная с 37 недели, шейка матки активно созревает. Она размягчается, располагается по центру малого таза, раскрывается. Ее длина может вовсе достигать 15 мм, и это не патология.
Наиболее коротким цервикальный канал становится в момент родов, так как открывается и растягивается вширь.
Существуют отличия длины шейки матки у первородящих и женщин, которые рожают не первый раз, поэтому самостоятельно делать выводы, имея на руках результаты, не стоит. Только специалист может выявить патологию.
У повторнородящих шейка может быть незначительно укорочена по сравнению с женщинами, которые рожают впервые. Однако при второй беременности уменьшение ее длины ближе к дате родов не настолько выраженное, так как раскрытие происходит стремительно. Шейка быстро раскрывается и укорачивается во время процесса родов.
У повторнородящих иногда возникают проблемы с длиной цервикального канала, хотя в прошлом эта патология отсутствовала. Виной могут быть предыдущие роды.
Чем опасна укороченная шейка?
Укороченная шейка не в состоянии выполнять положенные на нее функции. При этом существует риск преждевременного раскрытия и выкидыша. Если беременность удастся сохранить, то угрозы все равно будут. Когда шейка укорачивается, зев плотно не сомкнут. Есть вероятность проникновения инфекций, а это еще одна причина родов раньше сроков.
Почему шейка короткая?
Такая патология возникает по следующим причинам:
- недостаток прогестерона;
- аборты, травмы шейки в ходе предыдущих родов, например, наложение акушерских щипцов, разрывы;
- гормональные изменения;
- воспалительные или инфекционные процессы, которые приводят к деформации формы, рубцеванию;
- прижигание эрозии, операции на шейке, обрезание;
- маточные кровотечения, приводящие к неблагоприятным изменениям;
- физиологические особенности строения.
Женщины, которые находятся в группе риска, должны быть еще более внимательны к своему здоровью.
Как увеличить?
Если у беременной выявлено укорочение, которое превышает допустимые границы, сразу назначается лечение. Терапевтические методики зависят от срока беременности и степени укорочения.
Консервативное лечение, предполагающее прием гормональных препаратов, оправдано при длине шейки не менее 25 мм. С помощью гормонов происходит удлинение и улучшение структуры.
Минимальная длина шейки матки никак себя не проявляет
При укорочении менее 25 мм прибегают к радикальным методикам. Это наложение швов на матку или установка кольца. Эти хирургические манипуляции препятствуют преждевременному раскрытию зева, однако на этом риски не заканчиваются. Женщина должна пересмотреть образ жизни, придерживаться постельного режима, отказаться от любых физических нагрузок вплоть до самих родов.
Тревожные симптомы на фоне короткой шейки – схваткообразная боль внизу живота, болезненность в пояснице, кровяные выделения из влагалища. Это предвестники выкидыша.
Хирургические методики удержания шейки матки сомкнутой оправданы при высоком риске преждевременных родов. На ранних сроках прибегают к наложению швов, начиная с 20 недели ставят кольца, они могут быть силиконовыми или пластиковыми. Их снимают за 1-2 неделю до родов или непосредственно тогда, когда женщина готова рожать.
Кольца устанавливаются без обезболивания. Процедура неприятная, но длится она несколько минут. Швы накладываются под общим наркозом, именно поэтому они противопоказаны в первом триместре. После процедуры женщина должна оставаться под наблюдением медиков несколько суток. Если самочувствие удовлетворительное, беременную отпускают домой.
У хирургических методик есть противопоказания:
- инфекционно-воспалительные процессы органов малого таза;
- маточное кровотечение;
- тяжелая стадия истмико-цервикальной недостаточности;
- внутриутробная гибель младенца.
В этих случаях длина шейки матки при беременности не корректируется.
Советы для беременных
Если у женщины длина шейки матки меньше нормы, ей стоит придерживаться таких рекомендаций:
- Отказаться от физической активности, особенно той, которая оказывает давление на область живота.
- Не поднимать тяжести, под запретом вес больше 1-2 кг.
- Отказаться от половой жизни до самих родов, даже если короткая шейка диагностирована на ранних сроках.
- Поддерживать гормональный фон в норме.
- Избегать стрессов, при повышенной раздражительности принимать натуральные успокоительные препараты.
Лечащий гинеколог может порекомендовать специализированную медикаментозную терапию, например, спазмолитики, которые будут уменьшать напряжение матки.
При правильном подходе к лечению короткая шейка не станет преградой к счастливому материнству. Если женщина будет прислушиваться к советам врачей, она сможет выносить малыша.
Читайте также: зачем устанавливают кольцо на шейку матки
симптомы, причины, лечение / Mama66.ru
Каждая женщина рисует в мечтах идеальную беременность, которая протекает спокойно, без осложнений, связанных с угрозой выкидыша и преждевременных родов. Но от неудач не застрахован никто, иногда все заканчивается не так, как хочется. Если шейка матки при беременности короткая, риск преждевременного появления ребенка на свет значительно возрастает.
Незадолго до родов организм начинает готовиться к предстоящему событию. Изменения не обходят стороной и шейку матки — она становится мягче и короче, чтобы в ответственный момент легче раскрыться и выпустить ребенка из родовых путей. Иногда этот процесс, задуманный природой, начинается намного раньше, и тогда женщина сталкивается с угрозой выкидыша или преждевременных родов.
Короткая шейка матки при беременности: как распознать?
В норме длина шейки матки составляет 3,5 см, если же речь идет о ее патологическом состоянии, то этот показатель снижается до 2,5 см или менее. По форме она напоминает конус. Ее строение на треть представлено крепкими мышечными волокнами, которые надежно фиксируют плод в детородном органе во время беременности.
Если укороченная шейка матки у женщины обусловлена наследственностью, то распознать этот факт можно задолго до наступления беременности. Девушки, регулярно посещающие гинеколога с начала полового созревания, как правило, знают о своем диагнозе. Он, во избежание осложнений, обязательно учитывается врачом на этапе планирования пациенткой зачатия.
Если женщина пришла к гинекологу уже будучи в положении, то установить факт короткой шейки матки врач сможет при обычном осмотре на гинекологическом кресле. Как правило, в этих случаях специалист дополнительно направляет пациентку на трансвагинальное УЗИ-исследование, которое сможет подтвердить его предположение.
Чем опасна короткая шейка при беременности?
Наибольшая опасность короткой шейки матки во время беременности заключается в истмико-цервикальной недостаточности (ИЦН), приводящей к угрозе невынашивания. Если ее длина окажется менее 2,5 см, то удержать плод в течение длительного времени она не сможет и начнется преждевременное раскрытие зева матки. Не обнаруженная вовремя патология приводит к потере беременности.
Во время самих родов высока вероятность их стремительного протекания и осложнений, связанных с этим: травм, разрывов и пр. К тому же укороченная шейка детородного органа ненадежно защищает плод от инфицирования, поскольку полноценный барьер от патогенной микрофлоры, проникающей извне, в этом случае отсутствует.
К счастью, это состояние не является преградой для материнства. Даже при наличии истмико-цервикальной недостаточности можно выносить и родить ребенка, если вовремя будут предприняты необходимые лечебно- профилактические мероприятия.
Причины
Короткая шейка матки при беременности может негативно отразиться на всем процессе вынашивания ребенка. Отягощают эту патологию такие сопутствующие факторы, как крупный плод, многоводие и многоплодие. Подробнее о вынашивании многоплодной беременности →
Причины укорочения шейки матки:
- врожденные патологии, обусловленные генетикой: неполное развитие шеечного канала, аномальное строение матки, половой инфантилизм;
- гормональные отклонения, возникшие на фоне беременности;
- гиперандрогения;
- приобретенные травмы шейки детородного органа, полученные во время родов, абортов или выскабливаний;
- дисплазия органа.
Симптомы
Впервые симптомы укороченной шейки матки дают о себе знать с 16-й недели беременности. Дело в том, что с этого момента плод начинает быстрее набирать массу тела, оказывая большее давление на маточный зев. Обнаружить это врач может во время очередного осмотра на гинекологическом кресле. Какие-либо жалобы у будущей мамы обычно отсутствуют.
В редких случаях симптомы короткой шейки матки при беременности проявляются незначительными выделениями с примесью крови либо обильными слизистыми выделениями из половых путей, болями внизу живота. Если у женщины есть эти признаки, то врач обязательно направляет ее на УЗИ- исследование. Первым симптомом начавшегося выкидыша или наступления преждевременных родов является кровотечение на любом сроке. Подробнее о симптомах выкидыша →
Диагностика
Диагностика состояния шейки обычно проводится до 12-й недели беременности, в тот момент, когда женщина приходит в женскую консультацию, чтобы встать на учет по факту беременности.
Комплексное обследование включает в себя следующие этапы:
- Пальцевое исследование влагалища, во время которого врач оценивает длину шейки матки, ее проходимость и состояние шеечного канала.
- Осмотр в зеркалах, позволяющий уточнить состояние наружного зева шейки матки.
- УЗИ-исследование, которое не только подтверждает наличие патологии, но и в дальнейшем позволяет отслеживать ее развитие.
То, что шейка матки укорочена, врач увидит уже после первого вагинального осмотра пациентки. Но поставить сам диагноз он сможет только по результатам ультразвукового исследования, проведенного трансвагинальным способом.
Лечение
Если в анамнезе женщины имеются самопроизвольные выкидыши и преждевременные роды или во время настоящей беременности у нее диагностирована истмико-цервикальная недостаточность, то на протяжении всего срока гестации ей предстоит находиться под тщательным наблюдением со стороны врача.
Если обнаружена короткая шейка матка при беременности — что делать? К сожалению, длину укороченного органа увеличить невозможно. Поэтому лечение должно быть направлено на сохранение беременности и профилактику преждевременного наступления родовой деятельности.
Врачи пользуются двумя тактиками в лечении таких пациенток. С лечебно- профилактической целью, если шейка матки при беременности укоротилась незначительно, на ее сфинктер устанавливается пессарий, снижающий давление околоплодного пузыря, фиксирующий матку в определенной проекции и предупреждающий открытие маточного зева раньше срока. Подробнее о применении акушерского пессария при беременности →
При серьезном укорочении шейки матки или раскрытии наружного зева появляется необходимость в наложении швов, которые механически будут препятствовать последующему открытию шейки до момента родов. Откладывать эту процедуру нельзя: ушиванию поддается короткая шейка матки при беременности 30 недель и менее.
Если укорочение органа вызвано нарушением гормонального фона, состояние корректируется путем назначения женщине гормонотерапии. Также врач должен дать пациентке ряд рекомендаций, таких как ношение дородового бандажа, ограничение физической активности, половое воздержание.
Профилактика
Профилактика преждевременного раскрытия шейки матки при беременности должна начинаться задолго до зачатия, еще с момента начала половой жизни. Она включает следующие аспекты:
- надежная контрацепция, направленная на предупреждение нежелательной беременности и последующих абортов;
- регулярное наблюдение у гинеколога с целью своевременного определения проблем со здоровьем и их устранения;
- адекватное планирование беременности, особенно у женщин, которые в прошлом сталкивались с абортами, выкидышами и преждевременным началом родов;
- ведение здоровой интимной жизни (отсутствие беспорядочных сексуальных связей, защищенный половой акт и пр.).
Короткая шейка матки приводит к серьезным проблемам во время вынашивания беременности. От ее состояния зависит здоровье матери и ребенка, а именно — исход беременности.
Зачастую женщины опасаются лишних врачебных манипуляций из-за собственного страха или недоверия медикам, но лечение укороченной шейки детородного органа — не прихоть врачей, а необходимость, исключающая риск потери ребенка. Благодаря действиям специалистов даже с такой патологией можно выносить и успешно родить малыша в положенный срок.
Полезное видео: причины и лечение ИЦН при беременности
АвторЗакончила Луганский государственный медицинский университет по специальности педиатрия. Стаж работы по специальности – 20 лет. Сейчас работает детским эндокринологом. Разбирается в вопросах гинекологии и беременности, психологии.
Оставляйте ваши комментарии, они очень важны для нас!Лечение короткой шейки матки (и цервикальной недостаточности) во время беременности
Во время беременности вы узнаете о своей анатомии все, чего, возможно, не знали раньше. А иногда вы узнаете вещи, которые требуют особого внимания во время беременности.
Это так, если у вас короткая шейка матки.
Шейка матки — это отверстие в нижней части матки, которое соединяет матку и влагалище. Когда вы не беременны, оно обычно довольно короткое — в среднем около 25 миллиметров (мм) — и закрыто.
Во время беременности шейка матки удлиняется, увеличивая защитное расстояние между вашим ребенком и внешней частью вашего тела.
В одном исследовании с участием 930 беременных женщин средняя длина шейки матки на 8 неделе беременности составила почти 41 мм.
Но по мере того, как беременность прогрессирует, шейка матки снова начинает укорачиваться при подготовке к родам. Фактически, именно сокращение, раскрытие, истончение и размягчение шейки матки позволяет ребенку пройти через родовые пути и родиться.
Имеет смысл, правда? Но если у вас на ранних сроках беременности шейка матки короче, естественное укорочение, которое происходит по прошествии нескольких недель, может сделать ее слишком короткой, слишком короткой, слишком рано, что приведет к преждевременным родам. Это может даже вызвать выкидыш (потеря беременности до 20 недель беременности).
В более раннем, но фундаментальном исследовании, исследователи обнаружили, что женщины, чья шейка матки была 15 мм или меньше на 23 неделе беременности, составляли большинство преждевременных родов, произошедших на 32 неделе или ранее.
Заключение? Длина шейки матки — довольно хороший показатель преждевременных родов.
Так как цель состоит в том, чтобы держать вашу «булочку в духовке» как можно дольше, важно диагностировать и лечить короткую шейку матки, чтобы предотвратить цервикальную недостаточность — раннее размягчение и раскрытие (расширение, говорят о беременности) шейки матки. .
Основной причиной короткой шейки матки является цервикальная недостаточность, также называемая несостоятельной шейкой матки. Это может быть вызвано предыдущими:
- травмой в области шейки матки (например, во время такой процедуры, как расширение и выскабливание — но обратите внимание, это редко)
- повреждение шейки матки во время тяжелых родов
- воздействие гормонов лекарственный диэтилстильбестрол (то есть, если ваша мама принимала его, когда была беременна вами)
- разрыв шейки матки
Цервикальная недостаточность также может быть врожденной или чем-то, с чем вы родились из-за формы матки.
Короткая шейка матки сама по себе не вызывает симптомов. Тем не менее, пара признаков того, что у вас может быть короткая шейка матки, включают:
- выкидыш (ы) во втором триместре в предыдущем (короткая шейка матки — основная причина этого)
- предыдущие преждевременные роды из-за спонтанных родов до 37 недель
Есть и другие причины для этих вещей — и, конечно, этих признаков даже не будет, если это ваша первая беременность — поэтому у вас (и вашего врача) может не быть причин думать, что у вас короткая шейка матки.
Однако, если у вас есть эти признаки, ваш акушер может попросить измерить вашу шейку матки в рамках текущего или будущего пренатального мониторинга.
Кроме того, у вас могут возникнуть некоторые симптомы во время беременности, если у вас цервикальная недостаточность.
Во втором триместре сообщите своему врачу, если у вас есть какие-либо из следующих симптомов некомпетентной шейки матки:
Эти симптомы могут также побудить вашего врача проверить, нет ли короткой шейки матки.
Если считается, что у вас повышенный риск короткой шейки матки — из-за предыдущих преждевременных родов, выкидыша в анамнезе или членов семьи с короткой шейкой матки — ваш врач проведет трансвагинальное ультразвуковое исследование, чтобы измерить вашу шейку матки.
Этот вид ультразвука считается золотым стандартом для измерения шейки матки.
Если у вас в прошлом были потери или преждевременные роды, ваш врач может провести это измерение к началу вашего второго триместра или примерно через 12–14 недель.
Если на этом этапе размер шейки матки меньше 25 мм, врач поставит вам диагноз «короткая шейка матки».
Это не является частью стандартных дородовых посещений, если у вас не было ранее предупреждающих знаков. Но помните, что вы всегда можете попросить своего врача измерить шейку матки, даже если вы не входите в группу риска.
Ваш акушер поможет вам на протяжении всей беременности и успокоит ваш разум.
Хорошая новость для вас и вашего ребенка заключается в том, что, как только ваш врач узнает о вашей короткой шейке матки, существуют методы лечения, которые могут помочь отсрочить роды на максимально долгий срок.
Серкляж шейки матки
Это в основном прочный шов, закрывающий шейку матки.
Если в прошлом у вас были проблемы с короткой шейкой матки, если длина шейки матки меньше 25 мм, или если у вас цервикальная недостаточность, ваш врач может порекомендовать пройти серкляж в начале второго триместра, чтобы предотвратить выкидыш и сохранить ребенка. красиво и безопасно.
Будьте уверены, стандартный шейный серкляж не вечен. Ваш врач снимет шов, как только вы сможете безопасно родить — от 36 до 38 недель.
Помните, 37 недель беременности считаются доношенными, так что это хорошие новости!
Прогестерон
Если вы относитесь к группе повышенного риска, ваш врач может назначить прогестерон в виде инъекции или вагинальных суппозиториев (нет, это не весело, но оно того стоит, как мы объясним).
В 2 клинических испытаниях, упомянутых в одном исследовании, прогестерон доказал свою эффективность в сокращении преждевременных родов.Фактически, для женщин, которые ранее родили преждевременно, прогестерон уменьшил повторение этого при последующей беременности почти наполовину во всей группе.
Таким образом, хотя уколы могут ужалить, а суппозитории могут быть грязными, прогестерон может снизить риск ранних, самопроизвольных родов, если у вас короткая шейка матки, и, следовательно, дольше удерживать ребенка в утробе матери.
Арабин пессарий
Арабиновый пессарий считается более новой альтернативой серкляжу и прогестерону.Это маленькое кольцо, предназначенное для обертывания шейки матки и закрытия ее — хирургического вмешательства не требуется.
Одно исследование, в котором сравнивали шейный серкляж и пессарий, показало, что шейный пессарий может быть лучшим вариантом, если у вас есть воронка.
У вас может быть короткая шейка матки без воронки, но воронка означает, что она начинает принимать V- или U-образную форму. Но исследователи сказали, что необходимы дополнительные исследования.
Если у вас короткая шейка матки, узнайте больше об этом варианте у своего врача.
Постельный режим
Иногда врач может порекомендовать постельный режим (или тазовый режим) и постоянное наблюдение за короткой шейкой матки.Это может означать что угодно: от отсутствия секса или напряженной активности до полноценного постельного режима, который включает в себя только то, чтобы пописать и поесть.
Это может быть трудно терпеть, но этот проверенный метод может помочь отложить роды до срока или до тех пор, пока другие меры не будут сочтены необходимыми.
Загрузите в планшет романы, а в библиотеку фильмов — лучшие фильмы для потоковой передачи. Повесить там. У тебя есть это.
Короткая шейка матки — это то, что вы можете иметь, даже не подозревая об этом, и, как правило, это не проблема вне беременности.Но если вы беременны, диагностика короткой шейки матки имеет решающее значение, чтобы вы могли получить правильное лечение.
Как всегда, открыто поговорите со своим врачом о своих проблемах. Следите за дородовыми приемами и обращайте внимание на любые новые симптомы.
К счастью, исследования продвинулись, и лечение короткой шейки матки оказалось очень эффективным.
Беременность и 19 других причин и симптомов, на которые следует обратить внимание
Это повод для беспокойства?
Менструальный цикл у всех разный.Период может длиться от трех до семи дней. Но вы знаете свое тело лучше всех — «нормальный» период — это то, что для вас типично.
Если ваши месячные обычно длятся пять или шесть дней, а теперь длятся только два, это может быть из-за изменения расписания, введения новых противозачаточных средств или даже стресса. Вот на что обратить внимание и когда обратиться к врачу.
Менструальный цикл может меняться в разное время — это нормально.
Половое созревание
Во время полового созревания уровень гормонов начинает меняться в зависимости от месячного цикла.У этих гормонов требуется несколько лет, чтобы выработать регулярный график. Между тем, они могут быть нерегулярными, приводя к более коротким или более длительным менструациям.
Другие менструальные симптомы, распространенные в период полового созревания, включают:
- нерегулярные периоды
- легкое или сильное кровотечение
- пропущенные месячные
- два периода в месяц
Перименопауза
Перименопауза — это время, предшествующее последней менструации. В это время у вас снижается выработка гормонов, и менструации обычно становятся нерегулярными.
Ваши месячные могут быть короче или длиннее, чем обычно. Вы также можете испытать:
- пропущенные месячные
- легкие или сильные кровотечения
- нерегулярные периоды
- меньшее количество периодов в год
Изменения в вашем распорядке дня могут повлиять на уровень гормонов и вызвать нерегулярные периоды.
Стресс
Стресс сказывается на всем вашем теле, включая вашу способность вырабатывать гормоны. Когда стресс влияет на уровень гормонов, нередко менструация становится нерегулярной.Это может включать меньшее количество дней кровотечения.
К другим симптомам стресса относятся:
Чрезмерная физическая нагрузка или спортивная активность
Когда вы занимаетесь чрезмерно физически, легко сжечь больше калорий, чем вы едите. Если это будет продолжаться в течение недель или месяцев, ваше тело перейдет в режим голодания.
Ваше тело начнет использовать все оставшееся топливо (калории) для выполнения критических функций, таких как поддержание сердцебиения, за счет других функций, таких как производство репродуктивных гормонов.
Когда у вас снижается уровень гормонов, это может вызвать нерегулярные или пропущенные периоды.
Чрезмерная физическая активность также может вызвать:
- перепады настроения
- более легкая утомляемость
- более частое заболевание
- непреднамеренная потеря веса
значительные изменения веса
Любые значительные изменения веса могут нарушить ваш нормальный уровень гормонов. После операции обходного желудочного анастомоза и экстремальной диеты у многих женщин возникают нерегулярные периоды.
Избыточный жир также может повлиять на уровень эстрогена, а это означает, что ожирение может повлиять на ваш менструальный цикл.
Другие побочные эффекты значительных изменений веса включают:
- головные боли
- усталость
- пропущенные месячные
Расстройство пищевого поведения
Расстройства пищевого поведения, связанные с чрезмерным ограничением калорийности, могут повлиять на способность организма вырабатывать репродуктивные гормоны. Очень низкий процент жира в организме также может нарушить нормальный уровень гормонов.Это может вызвать нерегулярные, короткие или пропущенные месячные.
Другие симптомы расстройства пищевого поведения включают:
Многие распространенные лекарства могут влиять на уровень гормонов и менструальный цикл.
Гормональные противозачаточные
Гормональные противозачаточные средства содержат гормоны, которые напрямую влияют на то, когда и как происходит овуляция. Когда вы впервые включаете противозачаточные средства или переключаетесь на другой вид контроля рождаемости, это нормально, когда в вашем менструальном цикле происходят некоторые изменения.
У вас могут быть более короткие или нерегулярные месячные в течение нескольких месяцев, пока ваше тело не привыкнет к новому лекарству.
Другие побочные эффекты, обычно наблюдаемые при приеме таблеток, противозачаточных уколов и гормональной ВМС, включают:
- спазмы
- кровянистые выделения
- головные боли
Другие лекарства
Некоторые лекарства, отпускаемые по рецепту, могут влиять на гормоны вашего тела и вызывать нерегулярные периоды.
Лекарства, вызывающие нерегулярные месячные, включают:
Есть несколько основных состояний, которые могут повлиять на ваш уровень гормонов и привести к тому, что менструация будет короче, чем обычно.
Внематочная беременность
Внематочная беременность происходит, когда оплодотворенная яйцеклетка имплантируется не в матку, а в другой участок тела. Внематочная беременность часто вызывает вагинальное кровотечение, которое можно принять за период.
Другие признаки внематочной беременности включают:
- боль в животе
- головокружение
- боль в плече
Имплантация
Имплантация — это когда оплодотворенная яйцеклетка встраивается в стенку матки.Это происходит примерно через одну-две недели после начала. В некоторых случаях это может вызвать незначительное вагинальное кровотечение, которое можно принять за короткий период времени.
Имплантация часто проводится до того, как у вас пропадут месячные и появятся другие симптомы беременности.
Выкидыш
Выкидыш — событие, которое приводит к потере эмбриональной ткани или плода во время беременности. Выкидыши часто происходят до того, как женщины узнают, что они беременны, поэтому их часто принимают за месячные.
Короткий, неожиданный период мог быть выкидышем.
Другие симптомы выкидыша включают:
- кровянистые выделения или кровотечения
- выход жидкости или ткани из влагалища
- боль в животе
Беременность
Периоды прекращаются во время беременности, но нередки кровянистые выделения или кровянистые выделения. легкое кровотечение в первом триместре беременности. Примерно каждая четвертая женщина испытывает кровотечение во время беременности.
Другие симптомы беременности включают:
- болезненные или опухшие груди
- тошнота
- рвота
- пропущенный период
- тяга или отвращение к пище или запахам
кормление грудью
Гормон, который помогает вырабатывать грудное молоко, пролактин , также предотвращает овуляцию.Если вы кормите грудью днем и ночью, месячные могут не возобновиться в течение нескольких месяцев после родов.
Когда ваши месячные все же вернутся, они могут быть нерегулярными и короче или длиннее, чем обычно.
Во время грудного вскармливания у вас также могут быть:
- пропущенные месячные
- месяцев между менструациями
- изменения продолжительности периода
- сначала легкое кровотечение или мажущие выделения
киста яичника
Киста яичника представляет собой наполненный жидкостью мешок внутри яичника.Хотя эти кисты не являются злокачественными, иногда они могут быть болезненными или вызывать кровотечение. Кровоточащая киста может быть ошибочно принята за короткий период.
Большинство кист яичников протекает бессимптомно, но иногда они могут вызывать боль в животе, особенно если они большие или разрываются.
Синдром поликистозных яичников (СПКЯ)
СПКЯ может привести к тому, что ваш организм вырабатывает больше мужских половых гормонов, чем обычно. Этот гормональный дисбаланс часто вызывает нерегулярные месячные, пропущенные или короткие периоды.
Другие симптомы СПКЯ включают:
Заболевание щитовидной железы
Заболевания щитовидной железы заставляют организм вырабатывать слишком много или слишком мало гормонов щитовидной железы. Заболевание щитовидной железы поражает примерно каждую восьмую женщину.
Гормон щитовидной железы играет важную роль в вашем менструальном цикле и может вызывать различные нарушения менструального цикла, включая короткие периоды.
Симптомы заболевания щитовидной железы различаются в зависимости от того, какой у вас тип, но могут включать:
- потеря или увеличение веса
- проблемы со сном или сонливость
- учащенное или медленное сердцебиение
- легче или тяжелее, чем обычно,
Редко короткие периоды вызваны более серьезным заболеванием.
Преждевременная недостаточность яичников (POF)
POF — это когда вы входите в раннюю менопаузу. ПОЯ встречается редко, поражая только 1 из 1000 женщин в возрасте до 29 лет и 1 из 100 женщин в возрасте от 30 до 39 лет.
Если ваши яичники не работают, это означает, что у вас больше нет гормонов, необходимых для беременности. Ваши месячные могут стать нерегулярными, а затем полностью прекратиться. POF также может вызывать:
- приливы
- пропущенные месячные
- нерегулярные периоды
- сухость влагалища
синдром Ашермана
синдром Ашермана — редкое состояние, при котором в матке развивается рубцовая ткань.Обычно это проявляется после хирургической процедуры.
Рубцовая ткань матки может блокировать течение месячных, вызывая нерегулярные или пропущенные месячные.
Другие симптомы включают:
- пропущенные месячные
- затрудненное зачатие
- выкидыши
- спазмы без кровотечения
стеноз шейки матки
стеноз шейки матки — аномальное сужение шейки матки, которое встречается очень редко. Обычно это случается как осложнение операции.Когда шейка матки сужается, мензуральный кровоток затрудняется. Это может вызвать задержку менструации и боль в животе.
Синдром Шихана
Синдром Шихана — это осложнение родов, которое возникает, когда женщина теряет большое количество крови или испытывает очень низкое кровяное давление. Это очень редко в развитых странах, где люди имеют доступ к лечению.
Синдром Шихана влияет на способность организма вырабатывать гормоны гипофиза. Низкий уровень гормонов приводит к отсутствию или редкости менструации.
Другие симптомы включают:
- трудности с кормлением грудью
- трудности с отрастанием бритых лобковых волос
- низкое кровяное давление
- прибавка в весе
- усталость
Если вы беременны или подозреваете, что беременны, вам следует обратиться за неотложной медицинской помощью лечение, если у вас необычное кровотечение.
В противном случае вы обычно можете подождать два-три месяца, прежде чем обратиться к врачу. Это позволит сбросить время менструального цикла и вернуться к норме.
Рассмотрите возможность отслеживания ваших периодов в это время. Обязательно запишите даты начала и окончания менструации, а также укажите, когда кровотечение сильное или легкое. Ваш врач может использовать эту информацию для постановки диагноза.
Короткая шейка матки: диагностика и лечение
Короткая шейка матки может осложнить роды. Если врач обнаружит эту потенциальную проблему на ранней стадии, это может упростить и повысить эффективность лечения.
Короткая шейка матки беременной может привести к цервикальной недостаточности.
Цервикальная недостаточность — это слишком быстрое расширение шейки матки. Это может увеличить риск потери беременности, преждевременных родов и других осложнений.
Поделиться на Pinterest Получение лечения может предотвратить осложнения, связанные с короткой шейкой матки.Когда шейка матки необычно короткая, она склонна к расширению и обеспечивает меньшую защиту плода и беременной женщины.
Короткая шейка матки увеличивает риск выкидыша, преждевременных родов и преждевременных родов.
Врачи определяют преждевременные роды как изменения шейки матки, произошедшие до 37 недель беременности.
Преждевременные роды являются фактором риска многочисленных осложнений, включая мертворождение, малую массу тела при рождении, кровотечение в головной мозг и длительную инвалидность.
Опираясь на предыдущие исследования, Общество материнско-фетальной медицины сообщает, что короткая шейка матки увеличивает риск преждевременных родов в шесть раз у женщин, беременных одним плодом, и в восемь раз у женщин, беременных двойней.
Хотя многие факторы могут вызвать преждевременные роды, исследователи неизменно находят четкую корреляцию между короткой шейкой матки и преждевременными родами.
Например, одно исследование женщин с очень короткой шейкой матки — менее 15 миллиметров (мм) — обнаружило, что на эту проблему приходится 86% случаев преждевременных родов до 28 недель и 58% случаев преждевременных родов до 32 недель. .
В то время как врачи часто измеряют длину шейки матки во время УЗИ на ранних сроках беременности, трансвагинальное УЗИ дает наиболее надежные результаты.Этот тип ультразвука включает введение датчика во влагалище, чтобы получить более четкое изображение шейки матки.
Исследование 2017 года показало, что когда трансабдоминальное УЗИ показало, что шейка матки короче 29 мм, УЗИ влагалища, вероятно, подтвердит, что шейка матки клинически короткая.
Общество медицины матери и плода рекомендует плановое обследование длины шейки матки беременным женщинам с преждевременными родами в анамнезе.
Если врач считает, что у женщины может быть короткая шейка матки, он может начать проверку длины трансвагинального ультразвукового исследования между 16 и 20 неделями.Если у женщины в анамнезе были преждевременные роды или короткий диагноз шейки матки, они могут начать проверку еще раньше.
Если длина шейки матки менее 25 мм (около 1 дюйма), врачи обычно считают ее короткой. Однако некоторые врачи используют другие стандарты и считают длину 20–30 мм короткой.
В целом, всем, у кого в анамнезе были преждевременные роды или короткая шейка матки, важно сообщить об этом своему врачу.
Обычно существует два варианта лечения короткой шейки матки.
Некоторым женщинам врач может порекомендовать серкляж. Это шов на шейке матки, который усиливает ее, снижая риск потери беременности или преждевременных родов.
Врачи не рекомендуют серкляж для женщин с беременностью двойней или другими многоплодными беременностями.
Серкляж лучше всего работает, когда врач выполняет его на ранних сроках беременности. Большинство врачей не проводят процедуру по истечении 23 недель.
Однако остаются вопросы о применении этого метода, и некоторые женщины могут не соответствовать критериям.
В обзоре 15 исследований за 2017 год сделан вывод о том, что, хотя серкляж снижает риск преждевременных родов у женщин с высоким риском, все еще неясно, могут ли другие варианты быть более эффективными, особенно вагинальный прогестерон.
Прогестерон вагинальный можно вводить в виде суппозиториев или инъекций. Врач может, например, порекомендовать суппозитории женщинам с короткой шейкой матки, но без преждевременных родов в анамнезе.
Согласно исследованию 2013 года, вагинальный прогестерон снижает риск родов до 33 недель на 44%.
Может быть невозможно определить, почему шейка матки короче среднего значения.
Некоторые факторы риска короткой шейки матки и цервикальной недостаточности включают:
- пороки развития матки, такие как разделение матки на две части
- после хирургических вмешательств на шейке матки
- травмы матки или шейки матки во время предыдущие роды
- курение
- воспаление или инфекция шейки матки или влагалища
- очень близких беременностей
Женщины, у которых ранее были преждевременные роды, имеют более высокий риск преждевременных родов в будущем.
Большинство женщин не знают длины шейки матки. Для женщин с преждевременными родами, травмами шейки матки или поздним невынашиванием беременности может быть хорошей идеей проверить длину.
Каждой беременной женщине следует поговорить с врачом об индивидуальных факторах риска.
Любой, кто обеспокоен возможностью преждевременных родов, может запросить трансвагинальное измерение шейки матки, даже если у него нет факторов риска.
Беременным с короткими шейками матки следует обратиться за медицинской помощью, если:
- У них кровотечение из влагалища.
- У них есть симптомы родов, например схватки.
- Они замечают утечку жидкости из влагалища.
- Плод перестает двигаться или двигается реже.
Если невозможно связаться с врачом или посетить его в тот же день, обратитесь в отделение неотложной помощи.
Лечение короткой шейки матки наиболее эффективно, если оно начинается до 24 недель беременности.
Беременные женщины, получающие это лечение, часто имеют неосложненную беременность и роды.
Даже когда у женщины начинаются преждевременные роды, прогестерон или серкляж могут задерживать роды на несколько недель, давая плоду больше времени для развития. Это снижает риск осложнений.
Что нужно знать о сглаживании шейки матки: размеры и диаграмма
Сглаживание шейки матки относится к укорочению и истончению шейки матки. Это часть процесса, который помогает шейке матки подготовиться к вагинальным родам.
Шейка матки соединяет нижнюю часть матки с влагалищем.Обычно шейка матки составляет около 2,5 сантиметров (см), плотная и закрытая.
При подготовке к родам шейка матки должна истончиться и открываться, чтобы позволить плоду выйти из матки через влагалище.
В этой статье мы рассмотрим сглаживание шейки матки, в том числе его отношение к расширению и способы его измерения.
Сглаживание шейки матки — это укорочение и истончение шейки матки. Это помогает шейке матки подготовиться к вагинальным родам.
На поздних сроках беременности голова плода опускается в таз, прижимая его к шейке матки.Этот процесс растягивает шейку матки, в результате чего она истончается и укорачивается.
Измерение сглаживания обычно в процентах. Например, если шейка матки стерта на 100%, это означает, что она полностью истончена и укорачивается.
Можно также измерить длину в см. По мере того как шейка матки стирается, она становится короче.
Помимо того, что шейка матки должна истончаться и укорачиваться, она также должна открываться или расширяться для подготовки к вагинальным родам.
Когда шейка матки открывается на 10 см, врачи считают ее «полностью раскрытой».
Для прохождения плода по родовым путям необходимо как полное расширение, так и 100% стирание. Процесс расширения и сглаживания называется созреванием шейки матки.
Изображение предоставлено: logika600’s / Shutterstock.com.
Некоторые признаки и симптомы могут указывать на то, что началось сглаживание шейки матки. Эти симптомы могут включать:
Выход слизистой пробки
Во время беременности слизистая пробка закрывает отверстие шейки матки. Это предотвращает попадание бактерий в матку.
Изменения шейки матки, включая расширение и сглаживание, вызывают движение или потерю слизистой пробки. Однако не все беременные это заметят.
Кровавое шоу
По мере приближения сглаживания крошечные кровеносные сосуды около шейки матки могут разорваться. Это может вызвать небольшие кровянистые выделения, известные как кровавое шоу.
Это может произойти при потере слизистой пробки или само по себе.
Тазовая боль
Сглаживание шейки матки часто возникает после того, как головка плода опускается ниже в таз.Это может вызвать боль, поскольку голова давит на связки таза женщины.
Боль может быть разной. Например, это может вызвать тупую или периодическую резкую боль. Однако некоторые женщины могут вообще не чувствовать дискомфорта.
Сокращения
Сокращения включают сжатие и расслабление матки, что способствует расширению и сглаживанию шейки матки.
Схватки могут различаться по степени тяжести и частоте. Обычно, чем они более регулярны, часты и сильны, тем ближе женщина к родам.
Сокращения Брэкстона – Хикса могут возникнуть во втором или третьем триместре беременности. Это известно как ложные роды, так как они не приводят к родам.
Схватки Брэкстона – Хикса менее регулярны, чем настоящие схватки, и часто более мягкие. Согласно Марч оф Даймс, схватки Брэкстона – Хикса могут играть роль в сглаживании шейки матки.
Медицинский работник часто проводит осмотр органов малого таза для измерения сглаживания шейки матки. В хирургической перчатке они вводят два пальца во влагалище и нащупывают расширение, сглаживание и положение шейки матки.
Беременные женщины могут самостоятельно проверить шейку матки, но если они не знакомы с тем, как она себя чувствовала до беременности, может быть трудно распознать изменения. Однако самопроверка шейки матки не заменяет осмотр шейки матки медицинским работником.
В некоторых случаях врач может порекомендовать трансвагинальное ультразвуковое исследование для измерения толщины и длины шейки матки, поскольку этот метод, вероятно, более точен.
Время, необходимое для полного сглаживания шейки матки во время родов, сильно варьируется.Некоторые женщины могут достичь 100% стирания в течение нескольких часов. У других сглаживание шейки матки может происходить медленно, в течение нескольких недель.
То же самое касается дилатации. Нередко женщины расширяются на 1-2 см за пару недель до родов.
Хотя они могут происходить с разной скоростью, сглаживание и расширение шейки матки могут идти рука об руку. В исследовании, опубликованном в Американском журнале акушерства и гинекологии , приняли участие 7 407 беременных женщин.
Исследователи проанализировали, насколько быстро происходит стирание по отношению к расширению.Результаты показали, что при расширении на 8 см у 95% женщин произошло полное сглаживание шейки матки.
Поделиться на Pinterest. Медицинские работники могут контролировать длину и толщину шейки матки, чтобы определить продолжительность беременности.Сглаживание шейки матки может начаться за несколько недель до родов. Как только шейка матки у женщины полностью стерта, роды, скорее всего, будут близки.
Длина и толщина шейки матки на разных стадиях беременности также могут дать полезную информацию для медицинских работников.
Например, длина шейки матки в середине беременности может дать представление о продолжительности беременности. Беременность более 41 недели может повысить риск осложнений как для женщины, так и для плода.
Оценка того, какие женщины имеют высокий риск продолжительной беременности, позволяет поставщикам медицинских услуг определить необходимость индукции родов.
Сглаживание шейки матки означает растяжение, истончение и укорочение шейки матки при подготовке к родам через естественные родовые пути.
Наряду со стиранием шейки матки также должно произойти расширение шейки матки, чтобы обеспечить возможность родов через естественные родовые пути. Обычно медицинские работники измеряют сглаживание в процентах или по длине оставшейся шейки матки.
Такие симптомы, как потеря слизистой пробки и тазовая боль, могут указывать на начало сглаживания шейки матки. Скорость полного стирания варьируется от женщины к женщине.
Беременность высокого риска: знайте, чего ожидать
Беременность высокого риска: знайте, чего ожидать
Если у вас беременность высокого риска, у вас могут возникнуть вопросы.Вам понадобится специальный дородовой уход? Будет ли ваш ребенок в порядке? Получите факты о продвижении здоровой беременности.
Персонал клиники МэйоЕсли у вас беременность с высокой степенью риска, вы или ваш ребенок можете подвергаться повышенному риску проблем со здоровьем до, во время или после родов. Обычно требуется особое наблюдение или уход на протяжении всей беременности. Узнайте о факторах риска беременности с высоким риском и о том, что вы можете сделать, чтобы позаботиться о себе и своем ребенке.
Каковы факторы риска беременности с высоким риском?
Иногда беременность с высоким риском является результатом заболевания, имевшего место до беременности.В других случаях заболевание, которое развивается во время беременности у вас или вашего ребенка, приводит к повышению риска беременности.
Конкретные факторы, которые могут способствовать беременности с высоким риском, включают:
- Матери преклонного возраста. Риск беременности выше у матерей старше 35 лет.
- Выбор образа жизни. Курение сигарет, употребление алкоголя и запрещенных наркотиков может поставить под угрозу беременность.
- Проблемы материнского здоровья. Высокое кровяное давление, ожирение, диабет, эпилепсия, заболевание щитовидной железы, болезни сердца или крови, плохо контролируемая астма и инфекции могут повышать риск беременности.
- Осложнения беременности. Различные осложнения, развивающиеся во время беременности, могут представлять опасность. Примеры включают ненормальное положение плаценты, рост плода ниже 10-го процентиля для гестационного возраста (ограничение роста плода) и резус-сенсибилизация — потенциально серьезное состояние, которое может возникнуть, если ваша группа крови резус-отрицательная, а группа крови вашего ребенка резус-фактор. положительный.
- Многоплодная беременность. Риск беременности выше у женщин, вынашивающих близнецов или близнецов.
- История беременности. Наличие в анамнезе связанных с беременностью нарушений артериального давления, таких как преэклампсия, увеличивает риск получения этого диагноза во время следующей беременности. Если вы родили преждевременно во время последней беременности или у вас было несколько преждевременных родов, у вас повышенный риск преждевременных родов во время следующей беременности. Поговорите со своим врачом о полном акушерском анамнезе.
Какие шаги я могу предпринять для обеспечения здоровой беременности?
Если вы заранее знаете, что у вас беременность с высоким риском, или вы просто хотите сделать все возможное, чтобы предотвратить беременность с высоким риском, придерживайтесь основ. Например:
- Запишитесь на прием до зачатия. Если вы думаете о беременности, проконсультируйтесь со своим врачом. Он или она может посоветовать вам начать ежедневный прием витаминов для беременных с фолиевой кислотой и достичь здорового веса до того, как вы забеременеете.Если у вас есть заболевание, ваше лечение может быть скорректировано при подготовке к беременности. Ваш лечащий врач также может обсудить ваш риск рождения ребенка с генетическим заболеванием.
- Обращайтесь за регулярной дородовой помощью. дородовые посещения могут помочь вашему врачу следить за вашим здоровьем и здоровьем вашего ребенка. Вас могут направить к специалисту в области медицины матери и плода, генетики, педиатрии или других областей.
- Избегайте опасных веществ. Если вы курите, бросьте. Запрещены также алкоголь и запрещенные наркотики. Поговорите со своим врачом о любых безрецептурных и рецептурных лекарствах или добавках, которые вы принимаете.
Нужны ли мне специальные тесты?
В зависимости от обстоятельств ваш лечащий врач может порекомендовать:
- Специализированное или прицельное УЗИ. Этот тип ультразвукового исследования плода — метод визуализации, в котором используются высокочастотные звуковые волны для получения изображений ребенка в матке — нацелен на предполагаемую проблему, такую как аномальное развитие.
- Пренатальный скрининг внеклеточной ДНК (вкДНК). Во время этой процедуры ДНК матери и плода извлекается из образца материнской крови, а ДНК плода проверяется на повышенную вероятность определенных хромосомных проблем.
- Инвазивный генетический скрининг. Ваш лечащий врач может порекомендовать амниоцентез или биопсию ворсин хориона (CVS). Во время амниоцентеза образец жидкости, которая окружает и защищает ребенка во время беременности (амниотическая жидкость), отбирается из матки.Амниоцентез, который обычно проводится после 15 недели беременности, позволяет выявить определенные генетические заболевания, а также серьезные аномалии головного или спинного мозга (дефекты нервной трубки). Во время CVS образец клеток удаляется из плаценты. Обычно проводится между 10 и 12 неделями беременности, CVS может идентифицировать определенные генетические состояния.
- УЗИ для определения длины шейки матки. Ваш лечащий врач может использовать ультразвук для измерения длины шейки матки во время дородовых посещений, чтобы определить, есть ли у вас риск преждевременных родов.
- Лабораторные тесты. Ваш лечащий врач проверит вашу мочу на наличие инфекций мочевыводящих путей и проверит вас на инфекционные заболевания, такие как ВИЧ и сифилис.
- Биофизический профиль. Это дородовое ультразвуковое исследование используется для проверки благополучия ребенка. Это может включать только УЗИ для оценки состояния плода или, в зависимости от результатов УЗИ, также мониторинг сердечного ритма плода (нестрессовый тест).
Некоторые пренатальные диагностические тесты, такие как амниоцентез и биопсии ворсин хориона, несут в себе небольшой риск потери беременности.Решение о прохождении этих тестов зависит от вас и вашего партнера. Обсудите риски и преимущества со своим врачом.
Что еще мне нужно знать о беременности с высоким риском?
Поговорите со своим врачом о том, как управлять любыми заболеваниями, с которыми вы сталкиваетесь во время беременности, и о том, как ваше здоровье может повлиять на роды. Обратитесь к своему врачу, если у вас есть:
- Вагинальное кровотечение или водянистые выделения из влагалища
- Сильные головные боли
- Боль или спазмы внизу живота
- Снижение активности плода
- Боль или жжение при мочеиспускании
- Изменения зрения, в том числе нечеткость зрения
- Внезапный или сильный отек лица, рук или пальцев
- Лихорадка или озноб
- Рвота или стойкая тошнота
- Головокружение
- Мысли о причинении вреда себе или своему ребенку
Беременность с высоким риском может иметь взлеты и падения.Делайте все возможное, чтобы сохранять позитивный настрой, предпринимая шаги по обеспечению здоровой беременности.
8 февраля 2020 г. Показать ссылки- Робинсон Дж. Н. и др. Преждевременные роды: факторы риска, меры по снижению риска и прогноз матери. https://www.uptodate.com/contents/search. Проверено 10 октября 2019 г.
- Lockwood CJ, et al. Пренатальный уход: первоначальная оценка. https://www.uptodate.com/contents/search. Проверено 10 октября 2019 г.
- Часто задаваемые вопросы: Часто задаваемые вопросы о беременности 164: Пренатальные генетические диагностические тесты.Американский колледж акушеров и гинекологов. https://www.acog.org/Patients/FAQs/Prenatal-Genetic-Diagnostic-Tests. Проверено 10 октября 2019 г.
- Часто задаваемые вопросы: Беременность FAQ098: Специальные тесты для контроля состояния плода. Американский колледж акушеров и гинекологов. https://www.acog.org/Patients/FAQs/Special-Tests-for-Monitoring-Fetal-Well-Being. Проверено 10 октября 2019 г.
- DeCherney AH, et al., Eds. Оценка беременности группы риска. В: Современная диагностика и лечение: акушерство и гинекология.12-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. Проверено 10 октября 2019 г.
- Осложнения беременности. Управление по женскому здоровью. http://www.womenshealth.gov/pregnancy/you-are-pregnant/pregnancy-complications.html. Проверено 10 октября 2019 г.
- Prager S, et al. Потеря беременности (выкидыш): факторы риска, этиология, клинические проявления и диагностическая оценка. https://www.uptodate.com/contents/search. Проверено 10 октября 2019 г.
- Часто задаваемые вопросы: Беременность FAQ188: Многоплодная беременность.Американский колледж акушеров и гинекологов. https://www.acog.org/Patients/FAQs/Multiple-Pregnancy. Проверено 10 октября 2019 г.
- Часто задаваемые вопросы: Часто задаваемые вопросы о беременности165: Пренатальные генетические скрининговые тесты. Американский колледж акушеров и гинекологов. https://www.acog.org/Patients/FAQs/Prenatal-Genetic-Screening-Tests. Проверено 10 октября 2019 г.
- Здоровье до зачатия. Управление по женскому здоровью. https://www.womenshealth.gov/pregnancy/you-get-pregnant/preconception-health.Проверено 10 октября 2019 г.
Продукция и услуги
- Книга: Руководство клиники Мэйо по здоровой беременности
.
Положение и как его определить
Последнее обновление 1 мая 2019 г., 16:02.
Положение шейки матки после овуляции может указывать на овуляцию или указывать на то, беременны вы или нет.
Вы пытаетесь определить беременность или безопасный период, проверяя положение шейки матки после овуляции?
Знание цикла овуляции и признаков овуляции имеет решающее значение для определения ваших фертильных дней и безопасного периода.
Что такое овуляция и когда она происходит после менструации?
Овуляция — это часть менструального цикла, когда яичники выводят одну или несколько яйцеклеток в фаллопиевы трубы для оплодотворения. У большинства женщин овуляция наступает в середине менструального цикла, то есть за 14 дней до следующей менструации.
На самом деле, если вы чувствуете признаки овуляции, вы можете знать, когда следует избегать беременности или легко забеременеть.
Так каково ваше плодородное окно?
Между двумя менструациями в течение 6 дней вы легко можете забеременеть после небезопасного полового акта. Фертильные дни наступают за 5 дней до выхода яйцеклетки из яичников (овуляция) и через день после овуляции.
Итак, что такое шейка матки?
Возможно, вы еще не знаете, как определить свою шейку матки.
Шейка матки похожа на трубку, соединяющую матку с областью влагалища. Это можно легко почувствовать в начале и в конце менструального цикла.
Иногда он может быть высоким или низким во влагалищном канале в зависимости от того, происходит ли у вас овуляция или нет.
Если вы забеременеете и во время родов, шейка матки открывается, позволяя ребенку пройти через нее.
Как я могу предсказать, когда скоро произойдет овуляция?
Если вы можете определить симптомы овуляции, избежать беременности становится легко.Любой из этих признаков указывает на вероятность овуляции через несколько дней
1. Цервикальная слизь из влагалища
Цервикальная слизь из области влагалища изменяется во время менструального цикла. Он может быть молочного, густого, водянистого или иногда коричневого цвета.
Цвет, объем и текстура цервикальной слизи время от времени меняются.
Непосредственно перед овуляцией вы можете заметить, что слизь шейки матки становится эластичной, водянистой или яичного белка.
Как проверить цервикальную слизь?
- Важно вымыть руки перед вставкой.
- Займите удобную для вас позу.Либо приседание, поднятие одной ноги на опору стоя или на унитазе.
- Затем погрузите палец глубоко во влагалищный канал. Ваш средний палец самый длинный, и ему легче добраться до шейки матки, чем другим пальцам.
- Вытащите палец и исследуйте цервикальную слизь.
Он водянистый, без запаха, растягивается между пальцами, не ломаясь? Этот тип выделений указывает на то, что овуляция очень близка.
Он липкий на пальце или кремово-белый? Такие выделения не плодородны? .Если у вас половой акт во время липкой цервикальной слизи, вероятность беременности очень мала.
2. Опустите базальную температуру, если проверяйте ее регулярно
Если вы регулярно контролируете и записываете температуру своего тела по утрам перед любой деятельностью, вы можете определить, когда произойдет овуляция.
Купите очень чувствительный термометр, который может показывать минимальные изменения температуры. Это связано с тем, что прямо перед овуляцией температура вашего тела резко упадет.
3.У вас будет повышенный интерес к половому акту
Сексуальные желания могут усилиться до овуляции. Это естественная реакция женщин на половой акт. Если вы заметили очень сильное желание заниматься любовью в ожидании овуляции, это признак того, что овуляция скоро произойдет
4. Положение шейки матки при овуляции
Во время менструации и непосредственно перед ее окончанием шейка матки опущена и при осмотре кажется твердой.
По мере приближения к овуляции шейка матки становится мягкой и поднимается вверх во влагалищном канале.В это время шейка матки становится мягкой, и ее очень трудно обнаружить.
Как определить положение шейки матки
- Вымойте руки, чтобы предотвратить распространение инфекций
- Примите удобное положение, присядьте на корточки или поднимите одну из ног
- Опустите свой самый длинный или средний палец высоко вверх, чтобы почувствовать образование в области влагалища
- Теперь посмотрим, твердый он, мягкий, низкий или твердый.
Как определить, что овуляция произошла?
Так же, как можно узнать, когда произойдет овуляция, вы можете определить, когда она произошла.Некоторые из признаков овуляции:
1. Густая цервикальная слизь
Сразу после овуляции наблюдается выброс гормона прогестерона, который сгущает цервикальную слизь, превращаясь в липкие или кремообразные выделения.
2. Повышается базальная температура тела
Из-за высокого уровня прогестерона ваша базальная температура повысится.
3. Низкая шейка матки после овуляции
шейка матки становится твердой и низкой во влагалищном канале.
Часто задаваемые вопросы о положении шейки матки после овуляции
Сообщите нам о своих проблемах ниже
Шейка матки после овуляции при беременности?
Если вы беременны, ваша шейка матки на ощупь мягкая и находится высоко по влагалищному каналу с закрытым зевом шейки матки, отверстием, соединяющим шейку матки с областью влагалища.
На самом деле изменения шейки матки или ее положение различаются у женщин и не являются лучшим индикатором беременности. Однако, если ваша шейка матки мягкая и находится высоко по влагалищному каналу в ожидании следующей менструации, скорее всего, вы беременны.
Дополнительный совет: Возможно, вы беременны, даже не подозревая об этом. Посмотрите это минутное видео, чтобы узнать 16 наиболее распространенных признаков беременности
Положение шейки матки до менструации и ранняя беременность
Положение шейки матки перед менструацией низкое и твердое, с толстой или сухой областью влагалища.
Тем не менее, положение шейки матки на ранних сроках беременности мягкое и высокое во влагалищном канале, но не так высоко, как при овуляции. У некоторых женщин для того, чтобы шейка матки стала мягкой, закрытой и высокой, может потребоваться некоторое время. Симптомы беременности на ранних сроках
- Пропущенный период
- Припухлость груди
- Вздутие живота
- Отвращение к еде
- Повышенная частота мочеиспускания
- Вы чувствуете себя иначе с новым поведением
- Болезненность и боль в груди
- Кровянистые выделения перед задержкой периода
- Тошнота
- Спастическая боль в животе
Шейка матки высокая и твердая, что это значит?
Если ваша шейка матки высокая и твердая непосредственно перед менструацией или после овуляции, это означает, что вы не плодородны.
Шейка матки высокая и мягкая перед месячными?
Если ваша шейка матки высокая и мягкая перед менструацией, это ранний признак того, что вы беременны. Легко пройти тест на беременность или наблюдать за другими симптомами беременности.
Низкая шейка матки на ранних сроках беременности, возможно ли это?
Возможно, что на ранних сроках беременности ваша шейка матки будет по-прежнему низкой и твердой. Время, необходимое для того, чтобы шейка матки стала мягкой во время беременности, зависит от женщины.
У некоторых женщин изменение шейки матки во время беременности происходит очень рано, а у других — поздно.
Шейка матки низкая и мягкая, беременна ли я?
Если шейка матки низкая и мягкая до менструации или после овуляции, это может означать беременность.
При беременности шейка матки поднимается по влагалищному каналу, но не так высоко во время овуляции. Желательно провести тест на беременность, если у вас низкая и мягкая шейка матки после задержки менструации.

 О подтекании вод могут говорить обильные водянистые выделения.
О подтекании вод могут говорить обильные водянистые выделения.
 Женщинам с меньшей степенью опасности запрещены длительные пешие прогулки, а также подъем всего, что тяжелее 2 килограммов.
Женщинам с меньшей степенью опасности запрещены длительные пешие прогулки, а также подъем всего, что тяжелее 2 килограммов. Так, раскрытие нижней части матки происходит слишком быстро, в то время как остальные плоскости родовых путей еще не полностью готовы к прохождению малыша. Это может спровоцировать различные осложнения: разрыв мягких родовых путей (влагалища, промежности и т. д.), преждевременную отслойку плаценты, попадание околоплодных вод в кровоток и т. д.
Так, раскрытие нижней части матки происходит слишком быстро, в то время как остальные плоскости родовых путей еще не полностью готовы к прохождению малыша. Это может спровоцировать различные осложнения: разрыв мягких родовых путей (влагалища, промежности и т. д.), преждевременную отслойку плаценты, попадание околоплодных вод в кровоток и т. д. Ранее проведенные аборты, соскобы и прочие манипуляции, так или иначе, могли повредить шейку, приведя к ее деформации и укорочению.
Ранее проведенные аборты, соскобы и прочие манипуляции, так или иначе, могли повредить шейку, приведя к ее деформации и укорочению.